Пример истории болезни по неврологии мигрень
Истории болезни
Следующие три истории болезни заимствованы из монографии Лайвинга. Они представлены полностью из-за их ясности и наглядности.
Насильственные воспоминания, искажение восприятия времени и раздвоение сознания
…Когда миновали зрительные феномены, у него появилось примечательное расстройство восприятия и формирования идей; обстоятельства и события, имевшие место в прошлом, внезапно вспомнились с такой отчетливостью, словно происходили в настоящий момент. Сознание больного расщепилось – прошлое и настоящее слились воедино.
Насильственное мышление, спутанность сознания и множественные дисфазические нарушения
…В течение приблизительно получаса мне в голову одна за другой непроизвольно приходили разные идеи. Я не мог освободиться от странных идей, угнездившихся в моей голове. Я старался говорить… но неизменно обнаруживал, что произношу совершенно не те слова, какие собирался произнести. Мне пришло в голову, что я должен заполнить квитанцию на получение денег. Я уселся за стол, написал первые два слова и тут же понял, что не могу продолжать дальше, ибо не мог вспомнить, какими словами можно выразить посетившую меня идею… Я попытался писать раздельно букву за буквой, но заметил, что каждый раз выписываю не ту букву, какую намеревался… В течение около получаса в моих чувствах и ощущениях царил какой-то сумбур… Я постарался, насколько это было в моих силах, разобраться и навести порядок в скопище спутанных образов, теснившихся в моем сознании, пытался вспомнить мои религиозные убеждения, взывал к своей совести, старался обдумать надежды на будущее. Благодарение Богу, это состояние длилось не слишком долго, и приблизительно через полчаса в голове начало проясняться, странные и утомительные идеи потускнели и улеглись… Наконец, я почувствовал себя таким же разумным и спокойным, каким был в начале дня. Единственное, что продолжало меня беспокоить, – это незначительная головная боль.
Делириозная мигренозная аура
Он сильно переутомился в школе, и у него, когда он однажды вернулся домой раньше обычного, возник – как он сам выразился – дневной кошмар. Он перестал осознанно воспринимать обстановку комнаты и окружавшие его предметы, ему чудилось, что он висит над пропастью, мерещились и другие ужасы, которые он не мог ни описать, ни даже припомнить. Родственники были страшно встревожены его громкими криками и, бросившись к нему, обнаружили его на ступеньках в каком-то сомнамбулическом состоянии и издававшим странные громкие звуки. Через десять минут все прошло, осталось только чувство потрясения и подавленности. Второй приступ был приблизительно таким же, но произошел ночью, вскоре после того, как больной лег спать… Вскоре после этих приступов мигрень его приняла регулярный характер.
Теперь позвольте мне перейти к наглядным историям болезни, взятым из моей практики.
История болезни № 72. Помрачение сознания Мужчина сорока четырех лет с подросткового возраста страдает редкими приступами классической мигрени. В начале приступа появляется мерцающая скотома. В одном из приступов за зрительными феноменами возникло состояние глубокого помрачения сознания. Сам больной описал его так:
Пациент – шестнадцатилетний юноша, с раннего детства подверженный приступам классической мигрени и изолированным самостоятельным аурам. Приступы отличались большим разнообразием течения.
Чаще всего приступ начинается с парестезии в левой стопе, парестезия поднимается по конечности до бедра. Когда парестезия достигает колена, второй очаг ее возникает в правой кисти. Когда парестезия проходит, начинается странное расстройство слуха – в ушах появляется рокочущий звук, словно из раковины. После этого появляются двусторонние мерцающие скотомы, ограниченные нижними половинами обоих полей зрения…
Пациентка – сдержанная интеллигентная женщина, страдающая классической мигренью – от шести до десяти приступов в год, за исключением периодов беременности, когда головная боль не наступала и приступы ограничивались одними аурами. После беременности в течение двух лет больную беспокоили приступы абдоминальной, а не цефалгической мигрени.
История болезни № 16. Зрительная аура; насильственные мысли и воспоминания; приятный аффект; длительная сенсорная продрома
История болезни № 69. Сложная зрительная аура, следующая за сильным возбуждением
История болезни № 70. Мозаичное и кинематографическое зрение
История болезни № 14. Эквиваленты множественной ауры
Другие разновидности мигренозной ауры, переживаемые в разное время одним и тем же человеком, описаны ниже с любезного разрешения коллеги, с детства страдающего частыми мигренозными аурами и редкими приступами классической мигрени. Он передал мне краткие замечания по поводу ряда приступов и подробное описание двух необычных приступов.
История болезни № 75. (а) Ночной кошмар, за которым следует появление в поле зрения двух, рывками приближающихся, мерцающих источников белого света. Возникает окрашенный сильным страхом аффект, с чувством несоответствия страха содержанию кошмарного сновидения. После этого развивается приступ классической мигрени.
(б) Ночной кошмар, внезапно сменяющийся возникновением кинематографического зрения, мелькание застывших изображений сохраняется в течение первых десяти минут бодрствования.
(в) Кошмарные видения, возникающие на фоне бодрствующего сознания, сопровождающиеся ощущением сильной тревоги, насильственными воспоминаниями и нарушениями речи при попытке заговорить. Длительность: около 30 минут, без каких-либо последствий.
Следующее описание я привожу полностью:
Следующее описание я тоже привожу почти полностью, ибо оно хорошо передает типичные признаки мигренозного делирия:

Одним из этапов изучения нервных болезней в медицинских университетах и колледжах является написание истории болезни по неврологии. Эта статья поможет студентам медицинских колледжей и университетов написать идеальную историю болезни.
История болезни: что это такое?
История болезни - это подробное изложение развития заболевания пациента, начиная от первых возникших жалоб и заканчивая лечением установленного заболевания и прогнозом для жизни и трудоспособности.
Грамотно написанная история болезни помогает врачу следить за состоянием больного и обеспечить его выздоровление. Для студента заполненная учебная сестринская история болезни по неврологии - это отличный шанс выучить определенную нозологию от и до.
Схема написания
Любая история болезни по неврологии должна быть написана в определенном порядке и включать в себя следующие пункты:
- Паспортные данные пациента: Ф.И.О., дата рождения, место проживания и работы, полученное образование, диагноз при поступлении в стационар или амбулаторию и окончательный диагноз при госпитализации.
- Жалобы больного. В данном пункте перечисляются жалобы, которые предъявляет больной на момент поступления в стационар или поликлинику.
- Анамнез заболевания. Описывается время, с которого больной отмечает появление первых жалоб, как развивались эти жалобы до момента его обращения за врачебной помощью, в какой последовательности появлялись симптомы, дата обращения к врачу.
- Анамнез жизни. Описывается, где родился больной, в каких условиях проживал, как развивался, какие успехи имел в школе. Также отмечаются материальные и бытовые условия в настоящее время, семейное положение. Уточняется о болезнях, травмах и операциях, которые были у больного. Уделяется время семейному анамнезу (какие заболевания имели ближайшие родственники, если есть гибель в семье, выясняется, по какой причине). Отдельно собирается аллергологический анамнез.
- Объективное обследование органов и систем.
- Неврологический статус. В этом разделе истории болезни подробно описывается состояние нервной системы пациента.
- Предварительный диагноз. После беседы и физикального обследования до проведения дополнительных методов диагностики нужно поставить предварительный диагноз и привести его обоснование.
- Специальные методы обследования. После больного направляют на необходимые ему лабораторные и инструментальные исследования. Обязательно сдается общие анализы крови, мочи, электрокардиограмма, рентгенография органов грудной клетки. Для неврологических больных часто обращаются к помощи методов визуализации головного и спинного мозга (КТ, МРТ).
- Дифференциальный диагноз. Приводится несколько болезней, схожих по симптоматике и объективным данным с поставленным предварительно диагноза. Анализируются их общие черты и отличия.
- Окончательный клинический диагноз. Формулировка окончательного диагноза состоит из основного заболевания, его осложнений, если таковые имеют место быть, и сопутствующих заболеваний.
- Лечение. Подробно описывается не медикаментозное и медикаментозное лечение с упоминанием доз, способа введения и частоты введения препарата в сутки. Лечение нужно расписывать на один день!
- Прогноз. Указывается прогноз как для жизни, так и для работы. Если есть утрата трудоспособности, указывается какой процент утраты и какова продолжительность.
- Дневник. В дневнике содержится краткая информация о состоянии больного каждый день пребывания в больнице (общее состояние, температура, давление, пульс, диурез, дефекация).
- Эпикриз. Представляет собой краткое описание всей истории болезни.
- Список литературы.
История болезни: какие системы поддаются обследованию?
В графе "Объективное обследование органов и систем" проходит всестороннее обследование всех систем организма больного, уделяя особенное внимание пораженной системе - нервной. Помимо нервной системы, проводят также осмотр:
- опорно-двигательной системы;
- дыхательной системы;
- пищеварительной системы;
- сердечно-сосудистой системы;
- мочеотделительной системы;
- эндокринной системы.
Неврологический статус
Основное место при написании истории болезни по неврологии уделяется именно неврологическому статусу, в котором подробно описано объективное обследование нервной системы организма с патологическими признаками, которые были обнаружены при этом. Описание неврологического статуса включает в себя:
- сознание больного, его ориентацию в себе и окружающем его пространстве;
- наличие или отсутствие менингеальных симптомов;
- описание функции 12 пар черепных нервов;
- двигательная активность;
- безусловные рефлексы (сухожильные, конъюнктивные, кожные);
- тонус мышц;
- наличие или отсутствие патологических рефлексов;
- состояние органов чувств;
- состояние координации;
- состояние вегетативной системы;
- высшие функции - речь, память, мышление, внимание, интеллект;
- состояние тканей около позвоночника (при заболеваниях позвонка).
После полноценного неврологического обследования ставится топический диагноз. То есть определяется, на каком уровне нервной системы произошло поражение.
Общая схема написания истории болезни одинакова для всех неврологических заболеваний. Однако жалобы, неврологический статус и, конечно, диагностика и лечение разнятся в зависимости от вида поражения нервной системы. Поэтому ниже будут представлены краткие примеры истории болезни по неврологии для самых распространенных заболеваний.
Ишемический инсульт
При написании истории болезни по неврологии по ишемическому инсульту следует обратить внимание на возраст пациента (как правило, более 60 лет), наличие сопутствующих заболеваний (аритмий, атеросклероза, гипертонической болезни), внезапность появления симптомов.
Жалобы больного: больная жалуется на слабость в правой верхней конечности, полное отсутствие движений в левой ноге, затруднение речи и трудности жевания пищи из-за опущенного правого уголка губ.
Анамнез заболевания: считает себя больной на протяжении двух дней, когда резко утром после сна ослабли рука и нога, и перекосило нижнюю часть лица. После движение в ноге и вовсе стало невозможным, появились речевые проблемы. При ухудшении состояния, на вечер второго дня, вызвала карету скорой помощи, которая доставила больную в отделение нервных болезней.
Анамнез жизни: жила и развивалась нормально, в нормальных условиях. Имеет двух дочерей и четырех внуков. Не замужем, разведена. Мать страдала гипертонической болезнью, отец перенес ишемический инсульт в 72 года. Сама больная страдает атеросклерозом на протяжении 10 лет, препараты для снижения холестерина регулярно не принимает. Наличие аллергии отрицает.
Объективное обследование органов и систем: краткое описание органов и систем организма, каковыми они должны быть в норме.
Неврологический статус: больная в сознании, общение затруднено из-за проблем с речью. Лицо асимметрично, опущен правый угол рта, язык отклонен влево. Объем активных движений в правой руке снижен, движения в правой ноге невозможны. Рефлексы повышены, отмечается патологический рефлекс Бабинского на правой ноге.
Предварительный диагноз: ишемический инсульт в левой средней мозговой артерии.
Специальные методы обследования: общий анализ крови, мочи, ЭКГ, КТ головного мозга, МРТ головного мозга.
Диф. диагноз: с геморрагическим инсультом, периферическими парезами или параличами, энцефалитом.
Клинический диагноз: острое нарушение мозгового кровообращения по типу ишемии в бассейне левой средней мозговой артерии. Атеросклероз в стадии декомпенсации.
Лечение: при написании истории болезни по неврологии по ОНМК ишемического характера лечение должно быть направлено на восстановление кровотока в сосудах головного мозга. Для этого применяют препараты тромболизиса ("Актилизе", "Стрептокиназа"), которые растворяют тромб; ацетилсалициловую кислоту, которая лишь предотвращает образование новых тромбов, однако не может растворить старые.
Среди историй болезни по неврологии об инсульте чаще всего встречается именно ишемический его тип при закупорке артерии головного мозга, однако возможен и геморрагический вариант при разрыве стенки сосуда. Он возникает гораздо реже, но намного более опасен. Ниже перечислены основные его последствия.

Последствия геморрагического инсульта
Хотя написание истории болезни по неврологии при ишемическом инсульте более распространено, чем при геморрагическом, ведь эта патология встречается гораздо чаще, нарушение мозгового кровообращения геморрагического характера протекает более тяжело и намного чаще оставляет после себя тяжелые последствия:
- парезы и параличи;
- нарушение речи;
- потерю зрения;
- нарушение сознания вплоть до комы;
- слабоумие;
- рецидив инсульта.
При написании истории болезни по неврологии о последствиях перенесенного геморрагического инсульта стоит обратить внимание именно на перечисленные выше состояния.
Рассеянный склероз
В классических историях болезни по неврологии по рассеянному склерозу описывается молодая девушка, так как рассеянный склероз часто поражает именно девушек 20-30 лет.
Жалобы больного: на постепенное нарушение зрения и координации, ощущение онемения и ползания мурашек в нижних конечностях.
Анамнез заболевания: впервые такие жалобы появились два года назад. Сначала ухудшилось зрение больной на короткий промежуток времени, потом оно восстановилось. Через несколько месяцев возникла шаткость походки и странные ощущения в ногах. Этот приступ также прошел, но через несколько месяцев появился опять, с еще большей силой. Тогда больная обратилась в поликлинику, откуда ее направили в неврологическое отделение.
Анамнез жизни: рост и развитие соответствовали возрасту, социальные условия жизни удовлетворительны. Не замужем. Семейный анамнез не отягощен. Наличие аллергических реакций отрицает.
Объективное обследование органов и систем: органы и системы организма без патологии.
Неврологический статус: сознание ясное, охотно идет на контакт. Менингеальные знаки не выявляются. Снижение зрение на левый и правый глаз. Объем движений в руках полный, в нижних конечностях - снижен. Тонус мышц в нижних конечностях ниже нормы. Рефлексы без патологии. При ходьбе наблюдается шаткость, движения размашисты.
Предварительный диагноз: рассеянный склероз, стадия обострения.
Специальные методы обследования: клинические методы обследования, который используют также в истории болезни по неврологии при инсульте, применяют и при рассеянном склерозе. Из специальных методов используют МРТ, ЭЭГ, иммунологический анализ крови, консультация офтальмолога.
Диф. диагноз: миопатии, периферические нейропатии.
Клинический диагноз: рассеянный склероз, вторично-прогрессивное течение, стадия обострения.
Лечение: в период обострения используют кортикостероиды (высокие дозы "Метилпреднизолона", "Дексаметазона"); при ремиссии применяют препараты интерферона или более современные средства - моноклональные антитела.
Остеохондроз
Остеохондороз - очень распространенное патологическое состояние позвоночника, поэтому написание истории болезни по неврологии об остеохондрозе очень актуально для студентов. Чаще всего встречается именно нарушение в работе поясничного отдела позвоночника.
При этом заболевании не характерно непосредственное поражение структур нервной системы. Поэтому неврологический статус при написании истории болезни по неврологии по остеохондрозу поясничного отдела позвоночника будет практически полностью в норме, лишь с некоторыми изменениями.
Жалобы больного: на резкие боли стреляющего характера в нижнем отделе спины, которые отдают в ногу (боли обусловлены сдавливанием корешков спинного мозга между позвонками - корешковая гиперестезия). Боли усиливаются при повышении нагрузки на позвоночник - поднятии тяжестей, занятиях спортом.
Анамнез заболевания: болеет на протяжении полугода, когда вдруг появились резкие боли в спине во время переноски груза. Потом боли периодически возникали вновь, в последнее время стали беспокоить и при незначительных движениях.
Анамнез жизни: развивался нормально. Семейный и аллергологический анамнезы не отягощены.
Объективное обследование органов и систем: органы и системы организма функционируют удовлетворительно, патология отсутствует.
Неврологический статус: находится в ясном сознании, адекватно реагирует на врача. Объем движений полный, рефлексы нормальные. Походка устойчивая. При надавливании на ткани в паравертебральной зоне отмечается болезненность, положительные симптом Ласега, который является особенностью написания истории болезни по неврологии про поясничный остеохондроз. Снижение чувствительности в нижнем отделе спины, на нижних конечностях.
Предварительный диагноз: остеохондроз поясничного отдела позвоночника.
Специальные методы обследования: среди специальных методов исследования, которые описываются в истории болезни по неврологии по остеохондрозу, применяют МРТ поясничного отдела позвоночника, на которой можно увидеть сужение суставной щели между двумя позвонками, нарушение структуры связок сустава и поверхностей позвонков.
Диф. диагноз: периферические нейропатии, новообразования позвоночника, миеломная болезнь.
Клинический диагноз: остеохондроз поясничного отдела позвоночника, корешковая гиперестезия.
Лечение: для снятия болевых симптомов применяются нестероидные противовоспалительные средства ("Диклофенак", "Нимесулид"), для улучшения метаболизма хряща используют хондропротекторы.
Эпилепсия
При написании истории болезни по неврологии об эпилепсии нужно помнить, что диагноз "эпилепсия" возможен только после наличия у пациента как минимум двух приступов судорог. Только один приступ в анамнезе не дает основания для постановки диагноза "эпилепсия"!
Как правило, данное заболевание бывает наследственным, поэтому в семейном анамнезе у пациента характерно наличие таких приступов у ближайших родственников.
Дебют эпилепсии, то есть первый приступ судорог, может быть как в раннем детстве (фебрильные судороги при повышенной температуре) или уже в преклонном возрасте. Возраст, в котором возник первый приступ судорог, может свидетельствовать об определенном виде эпилепсии:
- первичная, или наследственная - ее дебют характерен в раннем детском возрасте; именно этот вид склонен передаваться по наследству;
- вторичная, или симптоматическая - возникает в старшем возрасте после патологических состояний головного мозга (травм, опухолей, инсульта, энцефалита).
В зависимости от характера эпилептических приступов выделяют такие их разновидности:
- генерализованный - "классический" приступ, состоящий из двух фаз - тонической (тело напрягается и может выгибаться) и клонической (дрожание мышц всего тела);
- парциальный - клонические судороги отдельной части тела;
- абсанс - наиболее характерен для детей, не сопровождается судорогами; характеризуется периодами кратковременного "отключения" сознания.
Диагностика: основной метод диагностики - электроэнцефалограмма, с помощью которой можно определить повышенную эпилептическую готовность нервных клеток головного мозга; для определения причины симптоматической эпилепсии применяется МРТ головного мозга.
Лечение: эффективны противосудорожные препараты ("Финлепсин", "Дифенин").
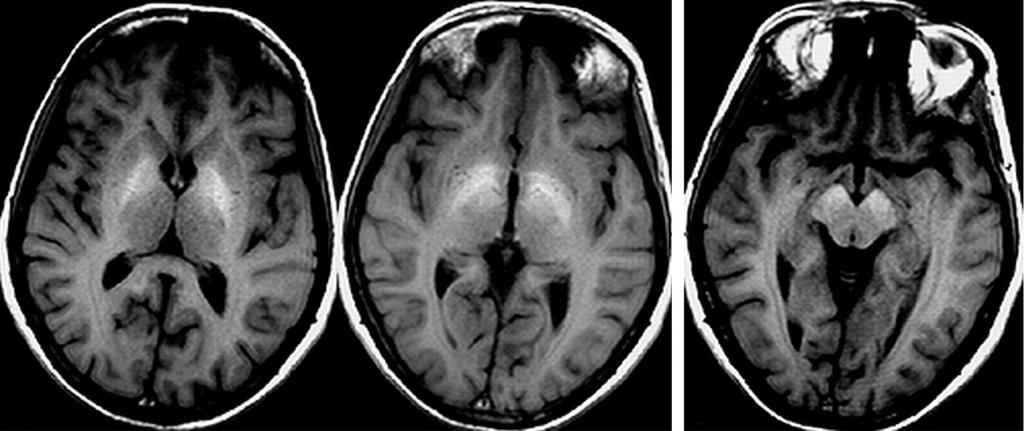
Энцефалопатия
Энцефалопатией называют любые изменения головного мозга, которые не сопровождаются его воспалением. При написании истории болезни по неврологии по энцефалопатии стоит уделить внимание такому ее подтипу, как дисциркуляторная энцефалопатия. Так как данный вид патологии головного мозга часто встречается у людей пожилого возраста.
Данное состояние также носит название хронической ишемии, поэтому история болезни по неврологии о хронической ишемии головного мозга и о дисциркуляторной энцефалопатии - равнозначные понятия.
Симптомы этой патологии не специфичны и включают в себя ухудшение памяти, изменение настроения и поведения, в последующем возможно полное слабоумие, при котором больной не может самостоятельно обходится без посторонней помощи.
В анамнезе болезни могут встречаться перенесенные ранее нарушения мозгового кровообращения. В анамнезе жизни - отягощенный семейный анамнез, сопутствующая артериальная гипертензия.
Неврологический статус может быть вообще не изменен.
В диагностике данного состояния эффективно доплерографичекое исследование сосудов головного мозга, на котором будет определятся диффузное нарушение кровообращения.
Лечение основано на увеличении поставки кислорода к нервным клеткам и улучшении кровообращения. Для этого применяют препараты группы ноотропов ("Церебролизин").
Зная основные неврологические заболевания, их симптомы, основные методы диагностики и лечения, а также прочитав примеры написания историй болезни по неврологии из этой статьи, вы сможете без труда написать собственную оригинальную историю болезни!
ЦВБ. ГБ II ст. после перенесенного ОНМК по ишемическому типу в бассейне правой СМА (Январь 2002 года) виде левостроннего гемипареза I ст. Дисциркуляторная энцефалопатия II ст. цефалгия. Вестибулопатический синдром.
Возраст. 52 года.
Год рождения. 1950 год 28 августа
Место работы. Пенсионер
емейное положение. Женат.
Дата поступления в больницу. 3.02.03.
Время курации. 11.02.03.
Клинический диагноз: Гипертоническая болезнь
II стадия, высокой степени риска, прогрессирующее течение, НК I ст. ЦВБ, после перенесения ОНМК по ишемическому типу в бассейне правой СМА (Январь 2002 года) виде левостроннего гемипареза I ст. Дисциркуляторная энцефалопатия II ст. цефалгия. Вестибулопатический синдром.
ЖАЛОБЫ:
Больной предъявляет жалобы на головные боли в височных и теменно-затылочной областях, обостряющиеся в вечернее время, а также после сна. Боли носят острый характер, и возникают в правой височной с последующим переходом на затылочную и на противоположную височную области. Боли в сердце, возникающие одновременно с головными болями, ноющего характера. Периодические головокружения, шум в ушах, на тошноту, позывы на рвоту, онемение в левой руке, голени, общую слабость, плохой сон (спит 3-4 часа в сутки). Боли стихают в положении больного лежа, купируются приемом спазгана, темпальгина примерно на три часа; чаще всего возникают после курения.
ANAMNESIS MORBI.
Больным себя считает с 2002 года когда на фоне высокого АД парализовало левую сторону. Лечился по месту жительства, где бвл выставлен диагноз множественные инфаркты головного мозга по ишемическому типу, выписан с улучшением. В последуюшем дважды проводилось реабилитационное лечение. В 1990 году была обнаружена межпозвоночная грыжа D8 – L5 .
С 13 ноября 2003 года появились сильные продолжительные головные боли. Сначала характер болей был ноющим. Боли не снимались препаратами. Характер боли принял приступообразный характер. С вышеперечисленными жалобами обратился в ККП, по данным результатов МРТ (от 13.02.03.) был направлен на стационарное лечение в неврологическое отделение ККБ.
Госпитализирован в плановом порядке для обследования, уточнения диагноза и лечения.
ANAMNESIS VITAE.
Долгих Николай Иванович родился 1950 году в Усть-Пристанском районе Алтайского края в поселке Камышенка в крестьянской семье. Рос и развивался нормально, в умственном и физическом развитии от сверстников не отставал. Закончил 10 классов средней школы. Во время школьной и студенческой жизни постоянно занимался спортом. После окончания школы 2 года служил в армии. После армии работал токарем на заводе в городе Барнауле, откуда был направлен в РОВД Индустриального района.
Эпидемический анамнез: туберкулёз, вирусные гепатиты, венерические заболевания отрицает. В контакте с инфекционными больными не был. За пределы края не выезжал.
Вредные привычки: курит с 16 лет, по 1 пачке в сутки, алкоголь употребляет редко.
Аллергологический анамнез: непереносимость пенициллина.
Наследственные заболевания нервной системы отрицает; отмечает наследственность по ГБ.
STATUS PRESENS COMMUNIS.
Общее состояние больного средней степени тяжести. Сознание ясное, положение в постели активное. Кожа теплая, влажная, тургор cохранен. Слизистая рта, конъюнктивы розового цвета. Периферические лимфоузлы не увеличены. Над- подключичные, локтевые, подмышечные, паховые лимфоузлы не пальпируются. Поведение больного обычное, на вопросы отвечает адекватно, легко вступает в контакт. Телосложение правильное, конституция нормостеническая, повышенного питания. Отеков и подкожных эмфизем нет. Рост 174 см, вес 94 кг. Форма черепа – брахиоцефал. Наличие рубцов, дефектов области головы не наблюдается. Тип оволосенения по мужскому типу. Волосы темные. Асимметрии грудной клетки, пандактилии, плоской стопы, фидрейховской стопы, изменение формы суставов не выявлено. Наблюдается сглаженность поясничного лордоза. При перкуссии остистых отростков отмечается резкая болезненность с 8 го грудного до пятого поясничного позвонка. Подвижность в шейном отделе в полном объеме, в грудном и поясничном отделе – снижена. Ограничение движений в левом локтевом, коленном суставах по типу зубчатого колеса. Движения в суставах правой половины тела сохранены. Мышечная система: на правой половине тела — мышцы в тонусе, атрофий болезненности при пальпации нет. На левой: гипотонус, гипостезия, атрофия левой верхней конечности, болезненность при пальпации левой голени. Щитовидная железа не увеличена, безболезненна, с окружающими тканями не спаяна.
ОРГАНЫ ДЫХАНИЯ.
Носовое дыхание свободно. Грудная клетка правильной формы; обе половины симметричны, одинаково участвуют в акте дыхания. Дыхание ритмичное, тип смешанный. ЧД=20. Пальпация: грудная клетка безболезненна, резистентность хорошая, голосовое дрожание проводится с одинаковой силой. При сравнительной перкуссии прослушивается ясный легочный звук по всем точкам. При топографической перкуссии: высота стояния верхушек легких равна 4,5 см справа и слева, ширина полей Кренига слева и справа равна 5 см. Границы легких в пределах нормы.
Аускультация: на месте сочленения рукоятки грудины с телом, на щитовидном хряще, на остистых отростках 1-3 шейных позвонков чётко прослушивается бронхиальное дыхание, а в стандартных точках сравнительной и топографической аускультации – везикулярное дыхание. Патологий не выявлено. Хрипов, шумов и крепитаций нет.
СЕРДЕЧНО — СОСУДИСТАЯ СИСТЕМА.
Осмотр: патологических пульсаций (в эпигастральной области, в яремной ямке и в области сосудов шеи) не наблюдается. В области сердца патологической пульсации, сердечного горба не выявлено. Верхушечный толчок визуально не определяется.
При пальпации уплотнений по ходу вен и болезненности не обнаружено. Пульс на обеих руках частотой 65 ударов минуту, совпадает с ритмом сердечных сокращений, ритм правильный, нормального наполнения, синхронный на обеих руках, дефицита пульса нет. Артериолы ногтевых фаланг не пульсируют. Артериальное давление на обеих руках 130/90 миллиметров ртутного столба. При аускультации 1 и 2 тоны приглушены во всех точках аускультации, акцент второго тона над аортой во втором м/р справо . Патологий со стороны клапанного аппарата сердца не обнаружено. Шумы также не прослушиваются. При аускультации брюшной части аорты стенотический шум не выслушивается. Пульс большой, полный, симметричный, ритмичен, не напряжен.
Верхушечный толчок в 6-ом м/р, на 1-1,5 см кнаружи от среднеключичной линии.
При перкуссии обнаружено увеличение левого желудочка, относительной и абсолютной тупости сердца.
ПИЩЕВАРИТЕЛЬНАЯ СИСТЕМА.
При осмотре ротовой полости язык влажный, розовый, без трещин и изъязвлений, налетом не обложен, сосочки не гипертрофированы.
Зубных протезов нет. Слизистая полости рта без особенностей. Зев не гиперемирован, миндалины не увеличены. Акт глотания не нарушен. Живот правильной формы, симметричен, не вздут, в акте дыхания участвует активно, видимых пульсаций, видимой перистальтики желудка и кишечника нет. Выбухание в правом подреберье отсутствует.
Пальпация. Температура одинаковая на поверхностно-симметричных участках, кожа влажная. Подкожножировая клетчатка хорошо выражена. Живот мягкий, расхождения прямых мышц живота, грыжевых ворот, выпячиваний не обнаружено. Симптом Щеткина – Блюмберга отрицательный. При глубокой пальпации по Образцову – Стражеско пальпируется сигмовидная кишка в левой подвздошной области в виде гладкого безболезненного тяжа. Слепую кишку пропальпировать не удалось. Другие отделы толстого кишечника и желудок не пальпируются. Поджелудочная железа и селезенка не определяются. Нижний край печени располагается по краю реберной дуги, контур ровный мягко-эластической консистенции, безболезненный. Размеры печени по Курлову 9 / 8 / 7 см. Свободной жидкости в брюшной полости с помощью перкуссии и метода флюктуации не выявлено. При аускультации – шум перистальтики кишечника. Стул регулярный, оформленный, без патологических примесей, обычной окраски.
МОЧЕВЫДЕЛИТЕЛЬНАЯ СИСТЕМА.
При осмотре поясничной области припухлости и отеков не обнаружено. Почки и мочевой пузырь не пальпируются. Мочеиспускание не затруднено, безболезненно, 3 – 4 раза в сутки. Симптом Пастернацкого отрицательный с обеих сторон.
НЕВРОЛОГИЧЕСКИЙ СТАТУС.
Сознание больного ясное. Навязчивых идей, аффектов, особенностей поведения нет. Полностью ориентирован в пространстве и во времени, общителен, речь правильная. Координация движений не нарушена. На внешние раздражители реагирует адекватно. Наблюдается нарушение сна и бодрствования. Проявляются общемозговые симптомы (тошнота, рвота, головокружение). Менингиальные симптомы отсутствуют.
I пара – n.olfactorius: гипосмия, обонятельные галлюцинации отрицает.
II пара – n. opticus: vis 1.0/1.0,
| Dex | Верх 60 0 | Вниз 70 0 | Кнутри 60 0 | Кнаружи 90 0 |
| Sin | Верх 60 0 | Вниз 70 0 | Кнутри 60 0 | Кнаружи 60 0 |
Глазное дно без патологий. (13.02.03).
III,IV,VI пара – n. Oculomatorius, n.trochlearis, n.abducens: у больного глаза симметричны, правильной формы, птоза нет. Зрачки одинаковы, нормальной величины. Реакция зрачка на свет, как прямая, так и содружественная, сохранена. Движения глазных яблок не нарушены. Диплопии нистагма нет. косоглазие не отмечается.
V пара – n.trigeminus: функция жевательных мышц в норме. При давлении на точки выхода тройничного нерва болезненности не отмечает. Нижнечелюстной, карниальные, надбровные рефлексы присутствуют. Болевая, тактильная, температурная чувствительность сохранена, одинакова на обеих половинах лица.
VII пара – n. facialis: лицо симметрично носогубные складки одинаковы. Свободно поднимает брови, смыкает веки, при обнажении зубов лицо симметрично. Слезотечение, сухости во рту нет. Вкус на передней 2 /3 языка сохранен. Надбровный рефлекс – положительный. Симптомы орального автоматизма отрицательные.
VIII пара — n.Vestibulocochleris: острота слуха на шепотную и разговорную речь сохранена. Отмечает головокружение, шум в ушах, во время приступа головной боли. Вестибулярные нагрузки переносит хорошо. Слуховые галлюцинации отрицает. Нистагм отрицательный. Разговорная речь справа = 6 м слева = 4м. Шепотная речь справа = 3м. слева = 2м.
IX, X пары — n.glossopfaringeus, n.vagus: подвижность мягкого неба сохранена. Глотание и фонация не нарушены. Небные и глоточные рефлексы сохранены. Вкусовая чувствительность в норме.
XI пара — n. Accesorius: контуры трацепивидной, кивательной мышц без изменений. Вытянутые в сторону руки поднимает выше горизонтального уровня. Поднятие надплечий, поворот головы в сторону, отведение лопаток выполняет в полном объеме.
XII пара — n.hypoglossus: внешний вид языка нормален, атрофий, мышечных подергиваний нет. Язык выдвигает по средней линии, обе половины языка симметричны.
Наблюдается снижение поверхностной чувствительности левой половины тела, глубокая чувствительность на левой половине сохранена. Поверхностная, глубокая чувствительность сохранена на правой половине. Боли левой голени, ноющего характера, возникающие при легком прикосновении. Выявлено болезненность нервных стволов при пальпации. Симптом Лассега с лева = 80 0 , на правой = 90 0 . Симптом Вассермана, Нери, Мацкевича положительный с права и с лева. Тип нарушения чувствительности смешанный: корковый (левая рука и половина тела до подреберной дуги) и сегментарный недиссоциированный (симптом Ласега положительный из-за грыжи межпозвоночных дисков D8-L5).
| Сила мышц | Dex. | Sin. |
| Сгибателей рук | 5 | 3 |
| Разгибатели рук | 5 | 4 |
| Сгибатели ног | 5 | 3 |
| Разгибатели ног | 5 | 2 |
Проба Баре положительная, тонус мышц на левых конечностях снижен, на правых в норме. Наблюдается незначительная атрофия левых конечностей, фасцикуляторных подергиваний нет. Координация сохранена пальценосовую, пяточно-коленную, пальце-указательную пробы выполняет уверенно. В позе Ромберга устойчив.
Сухожильные переостальные рефлексы с двуглавых и трехглавых, коленный ахиллов рефлексы сохранены на провой половине тела, на левой наблюдается гипорефлексия. Патологические рефлексы отрицательные.
ВЕГЕТАТИВНАЯ НЕРВНАЯ СИСТЕМА.
Синдром Бернера – Горнера отрицательный. Цвет кожи обычный, пигментаций, высокой температуры тела, усиленного потоотделения нет. Сальность кожи в пределах нормы. Дермографизм красный ширина полоски 5 мм., возникает на 1 минуте, исчезает через 2-3 минуты. Трофических изменений кожи не обнаружено. Симптом Ашнера = 3-4 удара в минуту. Ортостатическая проба – пульс увеличился на 10 ударов в минуту. Клиностатическая проба – пульс урежается на 4 удара в минуту. Коэффициент Хильдебранна = 3,1 (в пределах нормы).
Индекс Кердо =(1 — д/р) = (1- ф/62) = 1 – 1,45 = — 0,55. Преобладают явления парасимпатики. Функции тазовых органов не нарушены.
ВЫСШИЕ КОРКОВЫЕ ФУНКЦИИ.
Сознание ясное, во времени и месте ориентирован, с окружающими контактирует. Бредовых идей, галлюцинаций, навязчивых состояний отрицает. В развитие не отставал, в данный момент соответствует интеллекту своего возраста. Отмечает снижение памяти в последние 2 год. Больной адекватно оценивает свое состояние, конкретно отвечает на поставленные вопросы. уверенно повторяет сложные фразы, быстро говорит скороговорки. Понимает смысл пословиц. Пишет разборчиво, читает быстро и со смыслом. Простые действия (застегивает пуговицу) выполняет хорошо. С закрытыми глазами определяет правильно предметы.
ПЛАН ДОПОЛНИТЕЛЬНЫХ МЕТОДОВ ОБСЛЕДОВАНИЯ
Общий анализ крови; на ВИЧ, сифилис.
Общий анализ мочи.
Консультации окулиста, физиотерапевта, кардиолога.
Общий анализ крови (4.02.03.):
Лейкоциты- 6.5 * 10 9 /л
| Э | п/я | с/я | Л | М |
| 1 | 3 | 62 | 26 | 8 |
ВИЧ – отрицательный (4.02.03.). Реакция Вассермана – отрицат.(4.02.03.).
Читайте также:


