Шкалы при головных болях
Боль – это всегда неприятное ощущение. Но ее интенсивность может быть разной: она зависит от того, какая болезнь развилась, и какой болевой порог имеет человек.
Чтобы врач мог понять, как именно болит – нестерпимо или более-менее умеренно– придуманы так называемые шкалы боли. С их помощью вы можете не только описать свою боль на данный момент, но и сказать, что изменилось с назначением лечения.
Визуальная аналоговая шкала
Это та шкала, которой чаще всего пользуются анестезиологи и онкологи. Она представляет собой возможность оценить интенсивность боли – без всяких подсказок.

Пациент должен поставить точку там, где, как он чувствует, располагается его боль. Врач берет линейку и смотрит, на какой отметке находится точка пациента:
- 0-1 см – боль крайне слабая;
- от 2 до 4 см – слабая;
- от 4 до 6 см – умеренная;
- от 6 до 8 см – очень сильная;
- 8-10 баллов – нестерпимая.
Модифицированная визуальная аналоговая шкала
Суть оценки боли – такая же, как и в предыдущем случае. Единственное отличие этой шкалы – в цветовой маркировке, на фоне которой и нарисована линия. Цвет идет градиентом: от зеленого, который начинается от 0, к 4 см сменяется желтым, а к 8 см – красным.
Вербальная ранговая шкала
Она очень напоминает визуальную аналоговую шкалу: так же линия длиной в 10 см, которую можно прочертить при пациенте самостоятельно. Но отличие есть: каждые 2 см следует надпись:
- на 0 см – боли нет;
- на 2 см – слабая боль;
- на отметке 4 см – умеренная боль;
- на 6 см – сильная;
- на 8 см – очень сильная;
- в конечной точке – невыносимая боль.
В этом случае человеку уже легче сориентироваться, и он ставит точку, исходя из того, с каким эпитетом у него больше всего ассоциируется собственное состояние.
Положительные стороны этого метода оценки боли в том, что с ее помощью можно оценивать и острый, и хронический болевой синдром. Кроме того, шкалу можно применять у детей, начиная от младших школьников, а также людей с начальными степенями деменции.

Эта шкала может применяться для определения интенсивности боли у людей в глубокой деменции. Она состоит из 7 рисунков лиц с эмоциями, каждая из которых схематично передает силу болевого синдрома. Расположены они по нарастанию боли.
Почему именно рисунки, да еще и такие примитивные? Потому, что с таких рисунков эмоцию легче считать и труднее неверно истолковать, чем с произведения искусства или фотографии.
Модифицированная лицевая шкала
Она состоит из 6 лиц, каждое из которых изображает эмоцию, соответствующую описанию боли по вербальной ранговой шкале. Она также используется для оценки интенсивности болевого синдрома при деменции и тоже проводится после короткого вступительного слова.
Шкала, которую используют для лежачих и потерявших речь больных
Реаниматологи применяют шкалу CPOT, которая позволяет им, не разговаривая с пациентом, оценить степень его боли. Они учитывают 4 параметра:
- Хронические запоры у пожилых людей: лечение и профилактика
- Почечная недостаточность в пожилом возрасте
- Реабилитация после эндопротезирования тазобедренного сустава
- Напряжение мышц рук.
- Выражение лица.
- Попытки говорить или сопротивление дыхательному аппарату.
- Двигательные реакции.
Каждый параметр оценивается от 0 до 2 баллов, после чего баллы суммируются.

Трактовка такая:
0-2 балла – боли нет;
3-4 балла – слабая боль;
5-6 баллов – умеренная боль;
7-8 баллов – боль сильная;
9-10 – очень сильная боль.
Наиболее полная оценка боли – опросник Мак-Гилла


Благодаря этому опроснику (анкете) можно оценить три основные системы формирования и проведения боли:
- нервные волокна, которые проводят непосредственно болевые ощущения;
- структуры, которые есть и в спинном, и головном мозге: ретикулярная формация и лимбическая система;
- отделы в коре головного мозга, которые занимаются оценкой и уже конечной интерпретацией боли.
Поэтому анкета условно разделена на 4 группы:
- для определения сенсорных характеристик боли;
- для оценки того, какие боль затрагивает эмоциональные компоненты;
- для оценки того, как боль оценивается головным мозгом;
- группа слов, которые направлены на оценку сразу всех критериев.
Физически опросник выглядит как 20 граф, в каждой из которых расположено от 1 до 5 эпитетов, расположенных по порядку – в соответствии с интенсивностью боли. Человеку нужно обвести столько из них, сколько поможет ему точно описать свои ощущения.
Оценка болевого индекса производится по тому, сколько слов было использовано для описания боли по каждому из 4 параметров. Также важно, какие порядковые номера применялись для оценки в каждом аспекте. И, наконец, суммируются порядковые номера выбранных эпитетов, вычисляется их среднеарифметическая величина.
Для чего нужны шкалы боли
Шкалами боли пользуются не все врачи. Их применяют, в основном, анестезиологи-реаниматологи, терапевты и онкологи. Иногда с ними сталкиваются врачи и других специальностей, когда речь идет о хронических больных.
В зависимости от того, как оценена боль, будет назначаться обезболивающее средство:
Любой из указанных препаратов имеет массу побочных эффектов. Поэтому в интересах пациента – максимально объективно оценивать собственную боль, а при ее изменениях – сообщать об этом врачу. Вот уже если врач никак не реагирует – то его нужно менять на другого специалиста.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Шкалы оценки боли предназначены для определения интенсивности боли. Шкалы позволяют оценить субъективные болевые ощущения, которые испытывает пациент боли в момент исследования. Наиболее широкое распространение получили вербальные, визуальные и цифровые шкалы или шкалы, в которых сочетаются все три варианта оценки.

[1], [2], [3], [4], [5]
Вербальные рейтинговые шкалы оценки боли
Verbal Rating Scale
Вербальная рейтинговая шкала позволяет оценить интенсивность выраженности боли путем качественной словесной оценки. Интенсивность боли описывается определенными терминами в диапазоне от 0 (нет боли) до 4 (самая сильная боль). Из предложенных вербальных характеристик пациенты выбирают ту, которая лучше всего отражает испытываемые ими болевые ощущения.
Одной из особенностей вербальных рейтинговых шкал является то, что словесные характеристики описания боли могут быть представлены на рассмотрение пациентов в произвольном порядке. Это поощряет пациента к тому, чтобы выбрать именно ту градацию боли, которая основана на семантическом содержимом.
4-балльная вербальная шкала оценки боли (Ohnhaus E. E., Adler R., 1975)
5-балльная вербальная шкала оценки боли
(Frank A. J. М., Moll J. М. H., Hort J. F., 1982)
Боль средней интенсивности
Боль средней интенсивности
Очень сильная боль
Вербальная описательная шкала оценки боли
Verbal Descriptor Scale (Gaston-Johansson F., Albert М., Fagan E. et al., 1990)
Таким образом, возможны шесть вариантов оценки боли:
- 0 - нет боли;
- 2 - слабая боль;
- 4 - умеренная боль;
- 6 - сильная боль;
- 8 - очень сильная боль;
- 10 - нестерпимая боль.
Если пациент испытывает боль, которую нельзя охарактеризовать предложенными характеристиками, например между умеренной (4 балла) и сильной болью (6 баллов), то боль оценивается нечетным числом, которое находится между этими значениями (5 баллов).
Вербальную описательную шкалу оценки боли можно применять и у детей старше семи лет, которые способны ее понять и использовать. Данная шкала может быть полезна для оценки как хронической, так и острой боли.
Шкала одинаково надежна как для детей младшего школьного возраста, так и более старших возрастных групп. Помимо этого, данная шкала эффективна и у различных этнических и культурологических групп, а также у взрослых с незначительными нарушениями познавательных способностей.
Лицевая шкала боли
Faces Pain Scale (Bien, D. et al., 1990)
Лицевая шкала боли была создана в 1990 г. Bieri D. и соавт. (1990).
Авторы разработали шкалу с целью оптимизации оценки интенсивности боли ребенком, используя изменение выражения лица в зависимости от степени испытываемой боли. Шкала представлена картинками семи лиц, при этом первое лицо имеет нейтральное выражение. Последующие шесть лиц, изображают нарастающую боль. Ребенок должен выбрать то лицо, которое, по его представлению, лучше всего демонстрирует тот уровень боли, которую он испытывает.
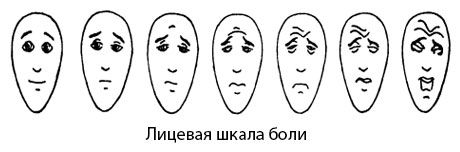
Лицевая шкала боли имеет несколько особенностей по сравнению с другими рейтинговыми лицевыми шкалами оценки боли. Во-первых, она в большей степени является пропорциональной шкалой, а не порядковой. Кроме того, преимуществом шкалы является и то, что детям легче соотнести собственную боль с рисунком лица, представленного на шкале, чем с фотографией лица. Простота и легкость использования шкалы делают возможным ее широкое клиническое применение. Шкала не валидизирована для работы с детьми дошкольного возраста.

[6], [7], [8], [9], [10], [11], [12], [13]
Модифицированная лицевая шкала боли The Faces Pain Scale-Revised (FPS-R)
(Von BaeyerC. L. et al., 2001)
Carl von Baeyer со студентами из Университета Saskatch-ewan (Канада) в сотрудничестве с Pain Research Unit модифицировал лицевую шкалу боли, которая получила название модифицированной лицевой шкалы боли. Авторы вместо семи лиц в своей версии шкалы оставили шесть, сохранив при этом нейтральное выражение лица. Каждое из представленных в шкале изображений получило цифровую оценку в диапазоне от 0 до 10 баллов.
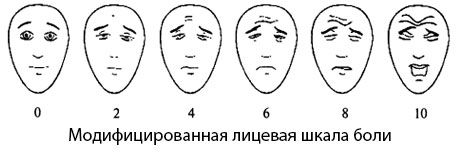
Инструкция по использованию шкалы:
Визуальная аналоговая шкала (ВАШ)
Visual Analogue Scale (VAS) (Huskisson E. С., 1974)
С обратной стороны линейки нанесены сантиметровые деления, по которым врач (а в зарубежных клиниках это обязанность среднего медперсонала) отмечает полученное значение и заносит в лист наблюдения. К безусловным преимуществам этой шкалы относятся ее простота и удобство.
Также с целью оценки интенсивности боли можно использовать и модифицированную визуально-аналоговую шкалу, в которой интенсивность боли определяется также различными оттенками цветов.
Недостатком ВАШ является ее одномерность, т. е. по этой шкале больной отмечает лишь интенсивность боли. Эмоциональная составляющая болевого синдрома вносит существенные погрешности в показатель ВАШ.
При динамической оценке изменение интенсивности боли считается объективным и существенным, если настоящее значение ВАШ отличается от предыдущего более чем на 13 мм.
Числовая шкала боли (ЧСБ)
Numeric Pain Scale (NPS) (McCaffery М., Beebe A., 1993)
По изложенному выше принципу построена еще одна шкала - числовая шкала боли. Десятисантиметровый отрезок разбит метками, соответствующими сантиметрам. По ней пациенту легче, в отличие от ВАШ, оценить боль в цифровом выражении, он гораздо быстрее определяет ее интенсивность на шкале. Однако оказалось, что при повторных тестах пациент, помня числовое значение предыдущего измерения, подсознательно воспроизводит не реально существующую интенсивность
боли, а стремится остаться в области названных ранее величин. Даже при ощущении облегчения больной старается признать более высокую интенсивность, дабы не спровоцировать доктора на снижение дозы опиоидов и пр., - так называемый симптом страха повторной боли. Отсюда стремление клиницистов отойти от цифровых значений и заменить их словесными характеристиками интенсивности боли.
Шкала боли Bloechle и соавт.
Pain scale of Bloechle et al. (Bloechle C., Izbicki J. R. et al., 1995)
Шкала была разработана для оценки интенсивности боли у пациентов с хроническим панкреатитом. Она включает в себя четыре критерия:
- Частота приступов боли.
- Интенсивность боли (оценка боли по шкале ВАШ от 0 до 100).
- Потребность в анальгетиках для устранения боли (максимальная степень выраженности - потребность в морфине).
- Отсутствие работоспособности.
NB!: Шкала не включает в себя такой характеристики, как продолжительность приступа боли.
Головная боль, по сути, одна из самых, если не самая распространенная боль, которую в той или иной степени испытывал каждый человек на земле. У одних, это кратковременные приступы не высокой интенсивности, которые быстро проходят. Для других людей, головная боль, это сущее проклятие, с которым они живут, которое преследует их всю жизнь, превращая ее в пытку. Давайте попробуем разобраться.

Прежде всего, что такое боль?
Основной диагностический критерий оценки головной боли- это ВАШ (визуально-аналоговая шкала боли). Она позволяет быстро и довольно точно определить выраженность боли пациентов.
Есть два основных деления видов головной боли.
- Первичная головная боль - возникает сама по себе, не имеет какой-то явной органической природы (головная боль напряженного генеза, мигрень).
- Вторичная головная боль - появляется как последствие заболевания: онкологического, инсульта, черепно-мозговой травмы, заболевания ЛОР-органов.
Первый шаг - это правильная диагностика происхождения. Прежде всего необходим осмотр у невролога, во время которого идет первичная оценка состояния нервной системы. В дальнейшем по показаниям применяют методы визуализации (КТ, МРТ, УЗИ), анализ крови, проводят консультацию смежных специалистов (терапевты, кардиологи, ЛОР-врачи и т. д.)

Зачастую эта головная боль не требует специфического лечения - поболит и пройдет. Но при высокой выраженности и частоте, конечно необходимо лечение. После подтверждения диагноза невролог обычно назначает нестероидные проивовоспалительные препараты (НПВС). Выбор в этой группе лекарств большой, с различной выраженностью противовоспалительных и противоболевых эффектов. Основной побочный эффект - это токсичность по отношению к желудочно-кишечному тракту (ЖКТ), так что людям с гастритом и язвенной болезнью следует принимать их осторожно, под контролем врача. Или пациенту выписывают препараты другой группы - ЦОГ-2 специфичным препаратам, а также назначают блокаторы протонной помпы для снижения негативного влияния на ЖКТ.
При неэффективности будут назначены более сильные обезболивающие. Если уже и это не помогло, добавляются антидепрессанты, но это уже для хронических головных болей напряжения. О депрессии и головной боли мы поговорим чуть позже.
Головная боль и препараты
Длительный и бесконтрольный прием обезболивающих препаратов сам по себе может вызывать головную боль. Это ятрогенная (вызываемая лекарственными препаратами) абузусная головная боль. Чаще всего возникает спустя 3 месяца приёма препаратов. Так что помните, оптимальный график приема обезболивающих: не более 2 раз в день, не чаще 3 раз в неделю.
Таблетки — это, конечно, хорошо, но надо понимать, что головная боль — не причина, а следствие. Поэтому я рекомендую менять образ жизни:
- Повысьте физическую активность, занимайтесь спортом. Не ждите лифта, гуляйте в хорошую погоду, плавайте, ходите в баню, не лежите целыми днями на диване, заведите собаку.
- Великую помощь оказывают различные релаксационные методики (дыхательная гимнастика, йога, цигун), иглорефлексотерапия, методы остеопатического лечения (кранио-сакральные).
- Откажитесь от курения и кофе.
- Спите достаточно, думайте позитивно.
Распространенная первичная головная боль - мигрень
Причины мигрени тоже не до конца известны. Врачи склоняются к мнению, что она возникает из-за нарушения тонуса сосудов. Мигренью чаще страдают женщины от 10 до 40 лет, в дальнейшем она сходит на нет. Мигрень склонна передаваться по наследству и, к сожалению, она не лечится. Главная задача терапии - это уменьшение интенсивности и количества приступов мигренозной головной боли.

Должно быть как минимум 5 головных болей длительностью от 4 до 72 часов, также эти головные боли должны иметь два признака из ниже перечисленных:
- Унилатеральная (односторонняя) локализация;
- Пульсирующий характер болей;
- Боль от средней интенсивности до очень сильной (обычно от 5 до 9–10 по шкале боли)
Во время головной боли также должен быть хотя бы один из этих признаков:
- тошнота или рвота;
- фотофобия или фонофобия (неприязнь/боязнь света или громких звуков).
И в конце, всё представленное выше не должно как-либо пересекаться с другими заболеваниями, имеющимися на момент осмотра пациента.
Официально диагностируемые варианты мигрени:
- мигрень без ауры (обычная мигрень);
- возможная мигрень без ауры;
- мигрень с аурой (классическая мигрень);
- возможная мигрень с аурой;
- хроническая мигрень;
- хроническая мигрень, связанная с чрезмерным употреблением обезболивающих средств;
- детские периодические синдромы, которые могут быть предшественниками или ассоциированные с мигренью;
- мигренозное расстройство, не выполняющее условия критериев.
Как бороться с мигренью?
Важно вести дневник мигрени: когда голова заболела, как, на фоне чего, что принял, помогло/не помогло и насколько? Шаг за шагом в самом себе разобраться и понять что правильно, а что неправильно, что надо и не надо для вас лично. Доктор тут только расставляет маячки и указывает путь, но идти по нему каждый должен сам.
Кластерные головные боли
Кластерные головные боли — выраженные головные боли обычно за глазом, над глазом или в виске длительностью от 15 до 180 минут от 1 раза до 8 в день. Всегда 10 из 10 баллов по шкале боли. Обычно с ними бывает слезотечение, покраснение конъюнктивы, насморк, опущение верхнего века или его отёк, всё с той же стороны от боли.
Механизм развития до конца не известен. Предполагается генетический фактор и развитие неспецифического воспаления в кавернозном синусе и верхней глазной вене и развитие боли как-то связано c тригеминально-гипоталамическим путём. Также есть триггерные факторы, способствующие возникновению: алкоголь, нитроглицерин, расслабление/напряжение, гистамин, большие высоты и мигающий свет.
По форме выделяют эпизодическую и хроническую. Эпизодическая — это объединение кластерных болей в периоды, вот соответственно 2 кластерных периода от 7 дней до года, разделённых 1 месяцем без болей. Хроническая — это когда безболезненный период меньше месяца.
Стоит сказать также о нейровизуализации, такие боли бывают вторичны, и на МРТ находят структурные повреждения головного мозга. Так что всем больным с кластерными болями я рекомендую делать МРТ головного мозга.
Лечение кластерных головных болей
Очень хорошо помогает кислород, литров 10–12 в минуту. Часто бывает, что даю подышать, и минут через 15 всё проходит. Если не очень помогает, добавляю триптаны. Триптаны хороши, но их нельзя часто использовать и все-таки есть противопоказания — сердечнососудистые заболевания, беременность. Есть абортивная терапия направленная не на профилактику приступов, а скорее на снижение частоты приступов. Также помогает избегание триггеров — всего, что вызывает боли. Нет провокации, нет головной боли.
В заключении хочу сказать, что головные боли - это сложная патология. И разобраться с первоисточником проблемы может лишь врач, совместно с пациентом. Многогранность проблемы, количество причин - огромны. Не нужно терпеть головную боль, нужно искать корень проблемы. Но при правильной диагностике, при грамотном лечении, желании самого пациента, его дисциплинированности, избавиться от головной боли и повысить качество жизни - это реально.
Для записи к неврологу позвоните по телефону +7 (495) 308-39-92
Если вы страдаете частыми головными болями, то ведение записей – крайне полезная вещь. Российское общество по изучению головных болей (РОИГБ) рекомендует обязательно пользоваться этим методом и завести дневник головных болей. Так вы поможете своему лечащему вашему врачу лучше диагностировать симптомы. В дневнике нужно отображать важные характеристики приступов: частоту, интенсивность, продолжительность.
Образец дневника головной боли и мигреней
Ниже мы представляем образец таблицы (бланка), который вы можете использовать, чтобы записывать свои ощущения. В нём также указан пример заполнения. Похожий дневник головных болей предлагает и РОИГБ.
Важно указывать точные даты и время приступов, названия лекарств и дозировку;
Свои ощущения лучше описывать в простых выражениях, например, "закружилась голова", "прострелило висок" и т.д.;
Обратите внимание на поле "локализация приступа". Здесь необходимо обязательно отметить, с какого именно участка головы начались болевые ощущения (левый висок, над правой глазницей, затылок слева и т.д.);
В разделе "Еда/напитки, употребленные до начала приступа" достаточно писать лишь названия продуктов.
Дата/день недели начала приступа
Место (локализация) приступа
Обстоятельства/Занятия на момент начала болей
Время приема пищи до начала приступа
Еда/напитки, употребленные до начала приступа
Лекарства, принятые против приступа (названия препаратов, дозировка)
Реакция на лекарство(а)
Прочие действия для облегчения боли
Реакция на действие(я)
Когда была последняя менструация**
Лекарство(а), принимаемые для лечения другого(их) заболевания(ий)
*По шкале от 1 до 10, из которых 10 – это самая сильная боль
**Дата начала и дата окончания
Зачем вести дневник головной боли
Основная задача такого дневника – определить возможные триггеры и связанные с ними симптомы. Мигрени по большому счету провоцируют одинаковые факторы и условия.
Кроме того, с помощью дневника можно отследить дозировку и эффективность принимаемых лекарств, а также избежать неприятных побочных эффектов от обезболивающих.
Как правильно написать дневник головных болей
Есть много способов вести такой дневник, но лучше пользоваться заранее напечатанной формой (бланком дневника головных болей). Её пример вы найдете ниже в нашем материале.
Вы можете также установить на свой компьютер, планшет или смартфон специальное приложение, скачав из AppStore или Google Play.
Врач может порекомендовать вести такой дневник каждый день в течение недели, месяца или на протяжении всего курса лечения. Регулярно показывайте все данные во время профилактических осмотров и старайтесь заносить как можно более точные данные.
дозировку лекарств, которые вы приняли;
точное время начала приступа, его окончание;
сопутствующие факторы, которые предшествовали приступу;
характер и локализацию болей;
дополнительные симптомы и т.д.
Также нелишним будет указывать, что предшествовало приступу в продромальный период. Особенно обращайте внимание на эти симптомы, если у вас мигрень с аурой.

Боль – это всегда неприятное ощущение. Но ее интенсивность может быть разной: она зависит от того, какая болезнь развилась, и какой болевой порог имеет человек.
Чтобы врач мог понять, как именно болит – нестерпимо или более-менее умеренно– придуманы так называемые шкалы боли. С их помощью вы можете не только описать свою боль на данный момент, но и сказать, что изменилось с назначением лечения.
Визуальная аналоговая шкала
Это та шкала, которой чаще всего пользуются анестезиологи и онкологи. Она представляет собой возможность оценить интенсивность боли – без всяких подсказок.
Пациент должен поставить точку там, где, как он чувствует, располагается его боль. Врач берет линейку и смотрит, на какой отметке находится точка пациента:
- 0-1 см – боль крайне слабая;
- от 2 до 4 см – слабая;
- от 4 до 6 см – умеренная;
- от 6 до 8 см – очень сильная;
- 8-10 баллов – нестерпимая.
Модифицированная визуальная аналоговая шкала
Суть оценки боли – такая же, как и в предыдущем случае. Единственное отличие этой шкалы – в цветовой маркировке, на фоне которой и нарисована линия. Цвет идет градиентом: от зеленого, который начинается от 0, к 4 см сменяется желтым, а к 8 см – красным.
Вербальная ранговая шкала
Она очень напоминает визуальную аналоговую шкалу: так же линия длиной в 10 см, которую можно прочертить при пациенте самостоятельно. Но отличие есть: каждые 2 см следует надпись:
- на 0 см – боли нет;
- на 2 см – слабая боль;
- на отметке 4 см – умеренная боль;
- на 6 см – сильная;
- на 8 см – очень сильная;
- в конечной точке – невыносимая боль.
В этом случае человеку уже легче сориентироваться, и он ставит точку, исходя из того, с каким эпитетом у него больше всего ассоциируется собственное состояние.
Положительные стороны этого метода оценки боли в том, что с ее помощью можно оценивать и острый, и хронический болевой синдром. Кроме того, шкалу можно применять у детей, начиная от младших школьников, а также людей с начальными степенями деменции.
Эта шкала может применяться для определения интенсивности боли у людей в глубокой деменции. Она состоит из 7 рисунков лиц с эмоциями, каждая из которых схематично передает силу болевого синдрома. Расположены они по нарастанию боли.
Почему именно рисунки, да еще и такие примитивные? Потому, что с таких рисунков эмоцию легче считать и труднее неверно истолковать, чем с произведения искусства или фотографии.
Модифицированная лицевая шкала
Она состоит из 6 лиц, каждое из которых изображает эмоцию, соответствующую описанию боли по вербальной ранговой шкале. Она также используется для оценки интенсивности болевого синдрома при деменции и тоже проводится после короткого вступительного слова.
Шкала, которую используют для лежачих и потерявших речь больных
Реаниматологи применяют шкалу CPOT, которая позволяет им, не разговаривая с пациентом, оценить степень его боли. Они учитывают 4 параметра:
- Напряжение мышц рук.
- Выражение лица.
- Попытки говорить или сопротивление дыхательному аппарату.
- Двигательные реакции.
Каждый параметр оценивается от 0 до 2 баллов, после чего баллы суммируются.
0-2 балла – боли нет;
3-4 балла – слабая боль;
5-6 баллов – умеренная боль;
7-8 баллов – боль сильная;
9-10 – очень сильная боль.
Наиболее полная оценка боли – опросник Мак-Гилла
Благодаря этому опроснику (анкете) можно оценить три основные системы формирования и проведения боли:
- нервные волокна, которые проводят непосредственно болевые ощущения;
- структуры, которые есть и в спинном, и головном мозге: ретикулярная формация и лимбическая система;
- отделы в коре головного мозга, которые занимаются оценкой и уже конечной интерпретацией боли.
Поэтому анкета условно разделена на 4 группы:
- для определения сенсорных характеристик боли;
- для оценки того, какие боль затрагивает эмоциональные компоненты;
- для оценки того, как боль оценивается головным мозгом;
- группа слов, которые направлены на оценку сразу всех критериев.
Физически опросник выглядит как 20 граф, в каждой из которых расположено от 1 до 5 эпитетов, расположенных по порядку – в соответствии с интенсивностью боли. Человеку нужно обвести столько из них, сколько поможет ему точно описать свои ощущения.
Оценка болевого индекса производится по тому, сколько слов было использовано для описания боли по каждому из 4 параметров. Также важно, какие порядковые номера применялись для оценки в каждом аспекте. И, наконец, суммируются порядковые номера выбранных эпитетов, вычисляется их среднеарифметическая величина.
Для чего нужны шкалы боли
Шкалами боли пользуются не все врачи. Их применяют, в основном, анестезиологи-реаниматологи, терапевты и онкологи. Иногда с ними сталкиваются врачи и других специальностей, когда речь идет о хронических больных.
В зависимости от того, как оценена боль, будет назначаться обезболивающее средство:
Любой из указанных препаратов имеет массу побочных эффектов. Поэтому в интересах пациента – максимально объективно оценивать собственную боль, а при ее изменениях – сообщать об этом врачу. Вот уже если врач никак не реагирует – то его нужно менять на другого специалиста.
Вербальные рейтинговые шкалы оценки боли
Verbal Rating Scale
Вербальная рейтинговая шкала позволяет оценить интенсивность выраженности боли путем качественной словесной оценки. Интенсивность боли описывается определенными терминами в диапазоне от 0 (нет боли) до 4 (самая сильная боль). Из предложенных вербальных характеристик пациенты выбирают ту, которая лучше всего отражает испытываемые ими болевые ощущения.
Одной из особенностей вербальных рейтинговых шкал является то, что словесные характеристики описания боли могут быть представлены на рассмотрение пациентов в произвольном порядке. Это поощряет пациента к тому, чтобы выбрать именно ту градацию боли, которая основана на семантическом содержимом.
4-балльная вербальная шкала оценки боли (Ohnhaus E. E., Adler R., 1975)
5-балльная вербальная шкала оценки боли
(Frank A. J. М., Moll J. М. H., Hort J. F., 1982)
Боль средней интенсивности
Боль средней интенсивности
Очень сильная боль
Вербальная описательная шкала оценки боли
Verbal Descriptor Scale (Gaston-Johansson F., Albert М., Fagan E. et al., 1990)
Таким образом, возможны шесть вариантов оценки боли:
- 0 — нет боли;
- 2 — слабая боль;
- 4 — умеренная боль;
- 6 — сильная боль;
- 8 — очень сильная боль;
- 10 — нестерпимая боль.
Если пациент испытывает боль, которую нельзя охарактеризовать предложенными характеристиками, например между умеренной (4 балла) и сильной болью (6 баллов), то боль оценивается нечетным числом, которое находится между этими значениями (5 баллов).
Вербальную описательную шкалу оценки боли можно применять и у детей старше семи лет, которые способны ее понять и использовать. Данная шкала может быть полезна для оценки как хронической, так и острой боли.
Шкала одинаково надежна как для детей младшего школьного возраста, так и более старших возрастных групп. Помимо этого, данная шкала эффективна и у различных этнических и культурологических групп, а также у взрослых с незначительными нарушениями познавательных способностей.
Лицевая шкала боли
Faces Pain Scale (Bien, D. et al., 1990)
Лицевая шкала боли была создана в 1990 г. Bieri D. и соавт. (1990).
Авторы разработали шкалу с целью оптимизации оценки интенсивности боли ребенком, используя изменение выражения лица в зависимости от степени испытываемой боли. Шкала представлена картинками семи лиц, при этом первое лицо имеет нейтральное выражение. Последующие шесть лиц, изображают нарастающую боль. Ребенок должен выбрать то лицо, которое, по его представлению, лучше всего демонстрирует тот уровень боли, которую он испытывает.

Лицевая шкала боли имеет несколько особенностей по сравнению с другими рейтинговыми лицевыми шкалами оценки боли. Во-первых, она в большей степени является пропорциональной шкалой, а не порядковой. Кроме того, преимуществом шкалы является и то, что детям легче соотнести собственную боль с рисунком лица, представленного на шкале, чем с фотографией лица. Простота и легкость использования шкалы делают возможным ее широкое клиническое применение. Шкала не валидизирована для работы с детьми дошкольного возраста.

[6], [7], [8], [9], [10], [11], [12], [13]
Модифицированная лицевая шкала боли The Faces Pain Scale-Revised (FPS-R)
(Von BaeyerC. L. et al., 2001)
Carl von Baeyer со студентами из Университета Saskatch-ewan (Канада) в сотрудничестве с Pain Research Unit модифицировал лицевую шкалу боли, которая получила название модифицированной лицевой шкалы боли. Авторы вместо семи лиц в своей версии шкалы оставили шесть, сохранив при этом нейтральное выражение лица. Каждое из представленных в шкале изображений получило цифровую оценку в диапазоне от 0 до 10 баллов.

Инструкция по использованию шкалы:
Визуальная аналоговая шкала (ВАШ)
Visual Analogue Scale (VAS) (Huskisson E. С., 1974)
С обратной стороны линейки нанесены сантиметровые деления, по которым врач (а в зарубежных клиниках это обязанность среднего медперсонала) отмечает полученное значение и заносит в лист наблюдения. К безусловным преимуществам этой шкалы относятся ее простота и удобство.
Также с целью оценки интенсивности боли можно использовать и модифицированную визуально-аналоговую шкалу, в которой интенсивность боли определяется также различными оттенками цветов.
Недостатком ВАШ является ее одномерность, т. е. по этой шкале больной отмечает лишь интенсивность боли. Эмоциональная составляющая болевого синдрома вносит существенные погрешности в показатель ВАШ.
При динамической оценке изменение интенсивности боли считается объективным и существенным, если настоящее значение ВАШ отличается от предыдущего более чем на 13 мм.
Числовая шкала боли (ЧСБ)
Numeric Pain Scale (NPS) (McCaffery М., Beebe A., 1993)
По изложенному выше принципу построена еще одна шкала — числовая шкала боли. Десятисантиметровый отрезок разбит метками, соответствующими сантиметрам. По ней пациенту легче, в отличие от ВАШ, оценить боль в цифровом выражении, он гораздо быстрее определяет ее интенсивность на шкале. Однако оказалось, что при повторных тестах пациент, помня числовое значение предыдущего измерения, подсознательно воспроизводит не реально существующую интенсивность
боли, а стремится остаться в области названных ранее величин. Даже при ощущении облегчения больной старается признать более высокую интенсивность, дабы не спровоцировать доктора на снижение дозы опиоидов и пр., — так называемый симптом страха повторной боли. Отсюда стремление клиницистов отойти от цифровых значений и заменить их словесными характеристиками интенсивности боли.
Шкала боли Bloechle и соавт.
Pain scale of Bloechle et al. (Bloechle C., Izbicki J. R. et al., 1995)
Шкала была разработана для оценки интенсивности боли у пациентов с хроническим панкреатитом. Она включает в себя четыре критерия:
- Частота приступов боли.
- Интенсивность боли (оценка боли по шкале ВАШ от 0 до 100).
- Потребность в анальгетиках для устранения боли (максимальная степень выраженности — потребность в морфине).
- Отсутствие работоспособности.
NB!: Шкала не включает в себя такой характеристики, как продолжительность приступа боли.
Частота приступов боли
Несколько раз в течение года (2-12 раз/год)
Несколько раз в месяц (24-50 раз/год)
Несколько раз в неделю (100-200 раз/год)
Ежедневно (более 300 раз/год)
Потребность в анальгетиках для устранения боли
Длительность нетрудоспособности в течение прошлого года, обусловленной болью
До 365 дней в году
При использовании более одного анальгетика потребность в анальгетиках для устранения боли приравнивается к 100 (максимальная оценка).
При наличии непрерывной боли она также оценивается в 100 баллов.
Оценка по шкале производится путем суммирования оценок по всем четырем признакам. Индекс боли рассчитывается по формуле:
Общая оценка по шкале/4.
Минимальная оценка по шкале равна 0, а максимальная — 100 баллам.
Чем выше оценка, тем интенсивнее боль и ее воздействие на пациента.
Шкала оценки боли в ОРИТ на основе наблюдения
Critical Care Pain Observation Tool (СРОТ) (Gelinas С., Fortier М. et al., 2004)
Шкала СРОТ может быть использована для оценки боли у взрослых пациентов в ОРИТ. Она включает в себя четыре признака, которые представлены ниже:
- Выражение лица.
- Двигательные реакции.
- Напряжение мышц верхних конечностей.
- Речевые реакции (у неинтубировнных) или сопротивление вентилятору (у интубированных) пациентов.
В идеале, конечно, нужен осмотр психиатра с целью профессионально подтвердить депрессивный компонент и насколько он выражен, который у больных с хронической болью близок к 100%.
Стоит отметить что при бессистемном постоянном приёме препаратов может развиться медикаментозно индуцированная головная боль. То есть боль связанная уже не с изначальной проблемой головной боли, а с непосредственным приёмом обезболивающего средства. Обычно это развивается спустя 3 месяца системного приёма и очень сложно отличить головную боль напряжения или мигрень от медикаментозно индуцированной головной боли.
Чтоб этого не было правило простое: не более двух препаратов в день не более двух раз в неделю.
Таблетки – это конечно хорошо, но надо понимать, что головная боль — не причина а следствие. Так что рекомендую менять образ жизни:
— Регулярная физическая активность/спорт (если не занимаетесь в спортзале, хотя бы просто ходите не менее 2 часов в день. Не стойте на эскалаторе, а идите. Не ждите лифт, а идите по лестнице. Хорошая погода? Пройдите пару станций метро пешком и так далее);
— Отказ от курения и большого количества кофе;
— Нормальный образ жизни: режим сна (слишком много сна — плохо, слишком мало — плохо, 6-9 часов — норма), регулярный приём пищи (обычно часто дробно 4–5 раз в сутки малыми порциями, голод — довольно серьёзный провокатор стресса) ну и так далее.
— Различные медитационные техники, когнитивно-поведенческие техники, консультация психиатра и психотерапевта для подбора и изменения отношения к стрессу и повышение стрессоустойчивости. Ведь важно не только то, что мы испытываем боль, важно как мы её воспринимаем и насколько мы способны её контролировать, а не она нас.
Для людей страдающих мигренью официально заявляю: на данный момент мигрень не лечится. Это наследственная или приобретённая вещь, которая характеризуется дисфункцией головного мозга. Нет, это не значит, что там опухоль или ещё какая-нибудь патология. Это значит, что в отличие от других людей ваш мозг немного неправильно реагирует на некоторые провоцирующие головную боль факторы.
Отсюда напрашивается простой вывод: найдите провоцирующие факторы и избегайте их, возьмите под свой контроль. Это одно из тех заболеваний (как и во многих хронических заболеваниях), где врач имеет очень маленький эффект воздействия. Мы как доктора даём вам инструменты, а вы должны работать с заболеванием самостоятельно, за вас мы это делать не будем.
Что же является причиной мигрени? Как и в головной боли напряжения: неизвестно. Раньше думали, что проблема в кровотоке и спазме сосудов или их расширении. Проверили кровоток на приступе – всё нормально. Ныне концепция не сосудистая, а неврогенно–сосудистая. Первично по каким-то неведомым причинам происходит неврогенные процессы, которые приводят к стерильному воспалению в головном мозгу с вторичными изменениями мозгового кровотока.
Генетика здесь работает где-то на 70%. Огромный негативный фактор: если человек невротик, с чрезмерной восприимчивостью и психической нестабильностью, когнитивно-поведенчискими расстройствами, острыми реакциями на стресс, паническими атаками и прочее, тревожно-мнительные люди, так сказать.
Первое: должно быть как минимум 5 головных болей длительностью от 4 до 72 часов, также эти головные боли должны иметь два признака из ниже перечисленных:
— Унилатеральная (односторонняя) локализация;
— Пульсирующий характер болей;
— Боль от средней интенсивности до очень сильной (обычно от 5 до 9–10 по шкале боли)
Во время головной боли также должен быть хотя бы один из этих признаков:
— тошнота или рвота;
— фотофобия или фонофобия (неприязнь/боязнь света или громких звуков);
И в конце, всё представленное выше не должно как-либо пересекаться с другими заболеваниями, имеющимися на момент осмотра пациента.
Официально диагностируемые варианты мигрени:
1. мигрень без ауры (обычная мигрень);
2. возможная мигрень без ауры;
3. мигрень с аурой (классическая мигрень);
4. возможная мигрень с аурой;
5. хроническая мигрень;
6. хроническая мигрень, связанная с чрезмерным употреблением обезболивающих средств;
7. детские периодические синдромы, которые могут быть предшественниками или ассоциированные с мигренью;
8. мигренозное расстройство, не выполняющее условия критериев.
Читайте также:
- Как себя разбудить взбодрить в отогнать головную боль
- Как связаны головная боль и боль в ногах
- На затылке появилась шишка и болит голова что это может быть
- Пульс 108 давление 125 на 96 болит голова тошнит
- Голова болит от тоннелей
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.

