Как отличить невралгию от грыжи
Всего за 24-36 занятий, в зависимости от интенсивности лечения и этапов развития болезни, Вы избавитесь от болей из-за остеохондроза, сможете нормализовать сон и жить полной жизнью
При обнаружении остеохондроза необходимо подобрать индивидуальный комплекс лечебных упражнений, изучить технику их выполнения и исключить упражнения по противопоказаниям.
При данном диагнозе важна регулярность посещения лечебных сеансов, прохождение полного курса лечения в специализированном Центре, а в дальнейшем нужно поддерживать своё здоровье в профилактическом режиме самостоятельно.
Все видео лечебной гимнастики- Как определить остеохондроз?
- Основные методы диагностики
- Чем отличается остеохондроз от других заболеваний?
- Как отличить остеохондроз от невралгии?
- Как отличить боль в сердце от остеохондроза?
- Как отличить остеохондроз от грыжи позвоночника?
- Как отличить остеохондроз от почечных болей?
Остеохондроз – это хроническое заболевание, от которого страдают люди разного возраста.
Оно характеризуется дегенеративными изменениями позвонков и межпозвоночных дисков.
В зависимости от места локализации патологического процесса, различают остеохондроз поясничного, шейного и грудного отдела.

Основным симптомом является боль в спине. Однако возникать она может и на фоне других болезней. Поэтому человек должен знать, как отличить остеохондроз от схожих патологий. Это позволит вовремя начать лечение и не допустить развития серьезных осложнений.
Как определить остеохондроз?
Определить остеохондроз можно по основным симптомам. Они помогают заподозрить развитие заболевания на ранних сроках. К ним относятся:
- Боль в позвоночнике. В 80% случаев она умеренная, но постоянная. Боль набирает интенсивность по мере прогрессирования патологии. При острой боли человек принимает вынужденное положение и с трудом двигается.
- Головные боли и головокружение. Эти симптомы связаны с ущемлением сосудов, питающих головной мозг. Возникают они при остеохондрозе шейного отдела позвоночника.
- Дискомфорт в груди, ощущение давления в области легких, онеменение рук. Такие симптомы сопутствуют остеохондрозу грудного отдела
- Боль в пояснице, нарушения в работе мочеполовой системы, варикозное расширение вен, покалывание и похолодание ног. Перечисленные признаки указывают на поражение нижнего отдела позвоночника.
Боль в позвоночнике – это повод для обращения к врачу, который точно знает, как определить остеохондроз и помочь пациенту.
Выявлением остеохондроза занимается вертебролог или невролог. После осмотра пациента и опроса жалоб, врач даст направление на прохождение инструментальной диагностики. Основные методы исследования:
- рентгенография позвоночника в 2-х проекциях;
- МРТ или КТ позвоночника;
- миелография;
- дискография.
Для уточнения диагноза может потребоваться сдача лабораторных анализов и прохождение дополнительных диагностических процедур.
Чем отличается остеохондроз от других заболеваний?
Чтобы выставить дифференциальный диагноз, важно знать, чем отличается остеохондроз от других заболеваний.
Боль, вызванную поражением позвоночника, нужно уметь отличать от боли, спровоцированной сердечными патологиями, невралгией, грыжей позвоночника и даже поражением мочевыделительной системы.
Для этого потребуется проанализировать жалобы больного и назначить ему дополнительные исследования.
Как отличить остеохондроз от невралгии?
Межреберная невралгия характеризуется поражением нервных волокон, что приводит к интенсивным болям. Патология может возникать из-за перенесенной инфекции, из-за полученной травмы, при переохлаждении, на фоне интоксикации и пр.
Остеохондроз развивается при ведении малоподвижного образа жизни, из-за избыточного веса, нарушения обмена веществ, при естественном старении организма.
Важно обращать внимание не только на причины развития заболеваний, но и на их симптомы, так как отличить остеохондроз от невралгии можно, ориентируясь на характер боли.
Основные отличия межреберной невралгии и остеохондроза:
Боль сильная, давящая, распространяется на всю грудную клетку
Точечная жгучая боль по типу прострела
Сохраняется в течение нескольких часов или дней
Повышенная кожная чувствительность, локальный гипергидроз
В области позвоночника, с иррадиацией в грудную клетку
По ходу ребер, с одной стороны
Межреберная невралгия часто проходит самостоятельно, спустя несколько дней. Остеохондроз – это заболевание хроническое, которое будет все время прогрессировать.
Как отличить боль в сердце от остеохондроза?
Дискомфорт в грудной клетке может возникать из-за кардиологических патологий, например, при инфаркте, стенокардии, мерцательной аритмии. Эти серьезные заболевания несут прямую угрозу жизни, поэтому каждый человек должен знать, как отличить боль в сердце от остеохондроза.
Для этого нужно ориентироваться на следующие признаки:
- При поражении сердечной мышцы боль не усиливается во время движения или физических нагрузок. Наличие брадикардии, тахикардии и аритмии требует обязательной консультации у кардиолога, который точно знает, как отличить сердечную боль от остеохондроза. Дегенеративные процессы в позвоночнике всегда приводят к болезненным спазмам при поворотах тела, наклонах, подъеме тяжестей.
- При кардиологических болях помогают улучшить самочувствие сердечные препараты, например, Валокордин. При остеохондрозе дискомфорт становится менее выраженным после приема НПВС, например, Ибупрофена или Диклофенака.
- У пациентов с болезнями сердечной мышцы часто наблюдаются такие симптомы, как: одышка, кашель, набухание вен, бледность кожи, синюшность губ, тремор конечностей. При тяжелом поражении миокарда происходит потеря сознания. Люди с остеохондрозом страдают преимущественно от ограничения подвижности.
При появлении выраженного дискомфорта в груди необходимо обратиться к доктору, так как отличить от сердечной боли остеохондроз самостоятельно довольно сложно. Для подтверждения диагноза врач направит пациента на прохождение ЭКГ и УЗИ сердца.
Как отличить остеохондроз от грыжи позвоночника?
Грыжа позвоночного диска – это следствие остеохондроза. Из-за происходящих дегенеративно-дистрофических изменений в позвоночнике диск теряет воду, становится менее эластичным. Он уменьшается в размерах и под воздействием физических нагрузок выходит за пределы межпозвоночного пространства.
На грыжу позвоночника указывают такие симптомы, как:
- ограничение подвижности в области поражения;
- наличие постоянной боли, которая имеет тенденцию к усилению;
- мышечное напряжение;
- корешковый синдром, сопровождающийся сильными болям, парезами и мышечной атрофией.
Только по симптомам отличить остеохондроз от грыжи позвоночника не удастся, необходимо инструментальное обследование. Рентгенография в этом плане не информативна, требуется проведение МРТ или контрастной миелографии пораженной области.
Устранить боли, возникающие при грыже позвоночника, можно с помощью Кетопрофена, Диклофенака или других препаратов из группы НПВС. В тяжелых случаях требуется постановка новокаиновой блокады или хирургическое вмешательство.
Как отличить остеохондроз от почечных болей?
Боли, возникающие при остеохондрозе поясничного отдела позвоночника, можно спутать с симптомами почечной патологии. Чтобы отличить два этих нарушения, нужно обратить внимание на дополнительные сигналы, которые подает организм.
При поражении почек изменяется частота мочеиспускания. Позывы к опорожнению мочевого пузыря либо учащаются, либо отсутствую вовсе. Возможно появление отеков, сухость во рту, рвота.
При почечной колике боль интенсивная, схваткообразная, часто манифестирует в ночное время, характеризуется внезапностью. Она отдает в промежность, длится от 3-х часов и более.
Если при остеохондрозе человек находит себе позу, в которой боль становится менее интенсивной, то при почечной колике этого сделать не удастся. Для облегчения самочувствия требуется наложение тепла на поясницу и прием спазмолитиков, например, Дротаверина. При позвоночных болях такие препараты не эффективны.
Если боль спровоцирована пиелонефритом, то у человека повышается температура тела. Она достигает отметки в 40 градусов. Параллельно наблюдается общая интоксикация организма. Боли сосредотачивают в поясничной области они тупые. Пациентам с таким диагнозом требуется экстренная госпитализация.
Итак, отличить остеохондроз от других заболеваний можно. Для этого нужно проанализировать их симптомы и пройти комплексную диагностику. Сделать это необходимо для того, чтобы правильно подобрать лечение и не допустить развития серьезных проблем со здоровьем.
Грыжа представляет собой опасную патологию. Она заключается в том, что внутренние органы выходят за пределы привычной им среды. При этом не только нарушается их работа, но и появляется серьезный риск получения необратимых повреждений внешних и внутренних тканей. Чтобы вовремя заметить болезнь, необходимо знать симптомы грыжи.
Общие причины возникновения грыжи
Нужно понимать общие причины возникновения грыж. Они заключаются в следующем:
- чрезмерные физические нагрузки;
- неправильная осанка;
- резкие движения (повороты, падения, удары);
- вредные привычки;
- лишний вес ;
- малоподвижный образ жизни;
- частое вождение автомобиля и др.
В этих случаях чаще всего страдает позвоночник. Именно ему приходится выдерживать каждодневные нагрузки. По этой причине позвоночные отделы у людей после 30 лет очень часто характеризуются всевозможными нарушениями. Это причиняет человеку массу неудобств: ограничивается движение , постоянные болевые ощущения преследуют пациента на протяжении всего периода заболевания.
Страдает не только позвоночник, но и ребра человека. Межреберная невралгия – частое заболевание у людей преклонного возраста. Патология заключается в сдавливании нерва, что вызывает сильные болевые ощущения. Симптомы этих двух видов грыж необходимо знать, чтобы вовремя обратиться за помощью к квалифицированному врачу. Это обусловит скорейшее выздоровление пациента и его возврат к нормальной и комфортной жизни.
Причины и симптомы грыжи позвоночника
Для понимания природы симптомов требуется знание анатомии. Позвоночник состоит из позвонков и специальных дисков – прокладок между позвонками. Благодаря дискам позвоночник остается гибким и прочным всю жизнь человека. Каждый диск состоит из жидкой среды (пульпозное ядро) и твердой оболочки (фиброзное кольцо). Симптомы грыжи позвоночника могут проявиться уже после неосторожного движения, когда фиброзное кольцо повреждается, и наружу начинает вытекать жидкая среда.
Специалисты выделяют 3 вида грыжи позвоночника:
- пояснично-крестцового отдела (встречается в 80% случаях заболевания);
- шейного отдела (19% случаев);
- грудного отдела (1% случаев).
Каждый из этих видов грыжи требует скорейшего вмешательства. В запущенных формах заболевание вызывает гастрит, нарушения работы сердечной мышцы, хронический бронхит, радикулит и многие другие опасные патологии.
Именно по этой причине такую грыжу следует ликвидировать как можно быстрее. Симптомы грыжи следующие:
- боль в нижней части спины, отдающая в ягодицу или ногу (грыжа поясничного отдела);
- боли в области плеч, шеи и головы, а также частые головокружения и повышенное давление (грыжа шейного отдела);
- боли в области груди, не связанные с болезнью сердца (грыжа грудного отдела).
Представленное заболевание может возникать в качестве осложнения остеохондроза или сколиоза. Следите за своим здоровьем и соблюдайте технику безопасности. В таком случае риск возникновения такого вида болезни значительно ниже.
Межпозвоночная грыжа грудного отдела может стать причиной межреберной невралгии.
Симптомы межреберной невралгии
Защемление нерва в межреберном пространстве также считается опасным видом патологии. Оно может быть вызвано межпозвоночной грыжей и рядом других заболеваний подобного вида. Симптомы межреберной невралгии определяют степень запущенности заболевания и метод его лечения. В таком случае пациент испытывает следующие виды неудобств:
- боль в межреберном пространстве;
- опоясывающая боль в грудной клетке;
- боль, отдающая в лопатку или сердце.
Такие симптомы имеют приступообразный характер. В основном боли увеличиваются, когда пациент начинает движение грудной клеткой. Сюда относятся кашель, чиханье, глубокий вдох или выдох и громкий разговор.
Межпозвоночные грыжи могут быть различной этиологии и локализации, а также отличаться проявлением клинической картины. Поэтому в отдельных случаях хирургическое вмешательство не является основным путем к излечению. Более того, мы утверждаем, что хирургическое вмешательство по удалению грыж — бессмысленная операция, приводящая к тому, что удаленная грыжа в одном месте спустя некоторое время появится в другом.
Грыжи сами не болят
Питание и терапия при межпозвоночной грыже
Значимую роль в лечении межпозвоночной грыжи играет правильное питание и витаминная терапия, помогающие снизить проявление симптомов межпозвоночной грыжи.
Важно знать, как помочь своему позвоночнику с помощью питания, ведь этим правилам поддерживающей терапии в случаях невозможности хирургического лечения придется придерживаться в течение всей жизни.
Запомните, что в первую очередь вашему позвоночнику требуются кальций и магний – основные элементы, необходимые для здоровья костной, суставной и хрящевой тканей. Для лучшего усвоения этих ценных минералов нужен витамин D , обладающий также высоким противовоспалительным действием.
Не лишним будет сказать, что нужно остерегаться резких движений и подъема тяжестей, не допускать переохлаждения и лишнего веса! Придерживаясь нашим советам, вам под силу избежать рецидива этого непростого заболевания.

Невралгия
Межреберная невралгия
Невралгия не является самостоятельным заболеванием. Это болевой синдром, вызванный иными патологиями, он может быть единственным симптомом опасного заболевания. Выделяют рефлекторную и корешковую невралгию. В первом случае заболевание возникает на фоне воспалительного процесса, затрагивающего нервные окончания мышечной ткани. Корешковая форма – это раздражение нервных пучков спинного мозга. Существует определенная классификация невралгии.
Выделяют следующие типы:
- вертеброгенный;
- костно-мышечный;
- психогенный;
- хронический;
- правосторонний;
- левосторонний;
- при беременности.
Данная классификация нужна для установления типа болезни, согласно которому будет назначен дальнейший способ лечения.
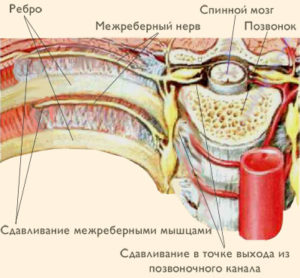
Анатомия межреберных нервов
У человека 12 пар ребер, под которыми проходят междуреберные нервы. 6 пар верхних нервов крепятся к грудному отделу позвоночника и идут наперед к грудной клетке, а шесть пар нижних уходят к брюшной полости. Они расположены ниже межреберных артерий и образуют переднюю ветвь грудных спинно-мозговых нервов. Кроме этого, все межреберные нервы образуют латеральную кожную ветвь. Имея такое расположение, межреберные нервы иннервируют кожные покровы груди и мышцы живота, то есть все мышцы туловища.
Нервы снабжены чувствительными, двигательными и симпатическими волокнами, поэтому любое раздражение приводит к появлению боли.

Межреберные нервы
Причины возникновения невралгии
Зачастую развитие невралгии вызывается воспалением или защемлением нервных волокон. Такое состояние является следствием:
- остеохондроза;
- спондилита;
- спондилоартроза;
- переохлаждения;
- болезни Бехтерова;
- пребывания на сквозняке;
- миозита;
- нарушения обмена веществ;
- опоясывающего лишая;
- рассеянного склероза;
- инфекционных поражений позвоночника;
- опухолей или метастаз в область позвоночника;
- сколиоза;
- радикулоневрита.
Редко, но бывает такое, что проявление заболевания связано с патологиями пищеварительного тракта, пневмонией, диабетом, алкоголизмом. У женщин невралгия является последствием гормонального сбоя. Кроме патологических процессов вызвать приступ могут:
- резкие ротационные движения с рывком;
- рывок при подъеме большего груза;
- травмы в области груди;
- стресс.
Вызвать приступ могут усиленные физические нагрузки, тренировки в спортзале. Наиболее частой причиной заболевания считается мышечный спазм, при котором происходит компрессия нервных пучков. Зачастую преобладает одностороннее поражение.
Симптомы невралгии
Главным симптомом заболевания является внезапная резкая боль. Она интенсивная и носит опоясывающий характер. Поражение нервных окончаний на левой стороне туловища по симптоматике похоже на сердечный приступ. Больной чувствует резкую боль в области груди спереди и сбоку. Она отдает под лопатку, распространяется сзади слева по спине, может достигать поясницы. По характеру болевой синдром резкий, колющий, возникающий периодично или наблюдающийся постоянно. Боль усиливается при любом движении, а также чихании, кашлянии. Кроме этого отмечается:
Больной не может глубоко вдохнуть, чувствует скованность в грудной клетке.
Важно! Такая симптоматика возникает при стенокардии или инфаркте, поэтому поход к доктору обязателен.
Распознать сердечный приступ и отличить его от невралгии способен врач, но есть определенные признаки, по которым возможно отличить эти две патологии. На то, что боль неврологического происхождения, указывает:
- невозможность купировать приступ нитроглицерином;
- отсутствие нарушения сердечного ритма;
- постоянная боль, усиливающаяся к ночи;
- усиление болевого синдрома при движении.
Определение сердечного приступа проходит по следующим критериям:
- боль не усиливается при вдохе;
- снимается сердечными таблетками;
- наблюдаются скачки давления;
- определяется аритмия;
- синдром возникает за грудиной;
- при пальпации интенсивность боли не меняется.
Такая симптоматика несет опасность и требует немедленного обращения к врачу.
Межреберная невралгия справа симптомы имеет идентичные с поражением левой стороны. Она локализуется с правого бока, отдает в область печени, эпигастрий, распространяется на правую руку. В зоне повреждения будет появляться:
- внезапная боль;
- жжение и покалывание;
- нарушение чувствительности грудной клетки справа.
Характерной особенностью приступа является значительное усиление боли при легком нажатии на межреберные промежутки.
У женщин приступ невралгии может вызвать ношение тесного белья, в данном случае бюстгальтера. Если он узкий и тесный, то постоянно трет и давит область ребер, тем самым раздражая нервы. Проявляться невралгия может и по другой причине – если у женщины нет подкожного жира (при условии, что она очень худая). Астенические дамы при любых повреждениях ребер и позвоночного столба имеют большой риск развития данной патологии.
Диагностика невралгии
Для постановки точного диагноза требуется комплексное обследование, поскольку диагностировать невралгию сложно. Главное при определении диагноза – провести дифференциальную диагностику, способную отличить неврологическую проблему от:
- панкреатита;
- холецистита;
- болезней желудочного тракта;
- плеврита;
- инфаркта миокарда;
- стенокардии;
- болезней почек;
- аппендицита.
Традиционный метод диагностики начинается с опроса больного, в результате которого доктор старается узнать предполагаемую причину боли, интенсивность и продолжительность синдрома. Дальше врач проводит легкую пальпацию поврежденного участка, ощупывает и осматривает ребра и межреберные пространства. Этим способом доктор способен определить характер и интенсивность боли.
Дальше нужно проверить отсутствие иных патологий. Они исключаются методом проведения:
- эхо- и электрокардиограммы (выявление патологий сердца);
- анализа крови (исключение инфекционного фактора);
- рентгенографии (состояние костей, отсутствие перелома, легочных заболеваний);
- электронейрографии (состояние нервных волокон);
- анализа мочи (исключение болезней почек и мочевыводящих путей).
По показаниям назначают консультации пульмонолога, травматолога, кардиолога. Самым результативным является МРТ. Томография показывает состояние мягких тканей, наличие защемлений нервов, серьезных заболеваний в виде новообразований, грыж и протрузий.

Диагностика невралгии
Лечение невралгии
Невралгия не приводит к летальному исходу, но создает достаточно серьезные физические проблемы, влечет нарушение трудоспособности.
Совет! Терапию заболевания нужно проводить после консультации с неврологом, только он может назначить эффективное лечение в каждом конкретном случае.
Выбирая метод терапии, доктор преследует две цели: избавиться от болевого синдрома и устранить вызвавшие его причины. Лечебный процесс включает:
- постельный режим;
- медикаментозные средства;
- физиопроцедуры;
- ЛФК;
- правильное питание;
- народное лечение.
Во время острого периода заболевания пациенту назначают постельный режим с целью снять нагрузку на позвоночник и таким образом снизить компрессию нервных волокон. Для снятия боли и восстановления функций позвоночника применяют медикаменты:
- Нестероидные препараты имеют тройное действие и служат противовоспалительными, жаропонижающими и обезболивающими средствами. Применяются они в виде уколов и таблеток, возможно наружное нанесение. Препаратами выбора стали Кетонал, Кеторол, мазь Найз. Эти средства быстро обезболивают, но действие их длится 2-3 часа. Курс лечения препаратами не должен превышать 5-7 дней, поскольку они негативно влияют на желудочный тракт, вызывая язву или эрозивный гастрит. Поэтому принимать лекарства НПВС нужно строго в дозировке и курсом, прописанным доктором.
- Если боли очень сильные, то прибегают к новокаиновой блокаде. Но перед выполнением манипуляции проводят тест на переносимость анестетического вещества.
- Часто причиной боли при невралгии является спазм мышц, поэтому больному назначают миорелаксанты. Это средства, способные расслабить мышечные волокна. К ним относят Мидокалм, Тизалуд, Сибазон.
- Для снятия отечности нервных и мышечных волокон применяют диуретики Верошпирон, Лазикс, Фурасемид.
- Восстановить структуру и функции нервных волокон помогают препараты, содержащие витаминную группу В, Мильгамма, Витаксон, Бинавит.

Нестероидные лекарства
Если в ходе обследования выявлена инфекционная причина развития невралгии, то применяют медикаменты, направленные на устранение инфекции. Зачастую это антибиотики в сочетании с противовоспалительными препаратами. При выборе антимикробного средства руководствуются результатами бакпосева на чувствительность вирулентных микроорганизмов к лекарственному средству или используют антибиотики широкого спектра действия (Азитромицин, Кларитромицин). Если заболевание приняло хроническую форму, то больным назначают антидепрессанты и противоэпилептические лекарства.
Во время терапии невралгии нужно соблюдать правильное питание. Рацион больного должен содержать:
- В12 – белое мясо, обезжиренное молоко;
- В1 – хлебобулочные и мучные изделия (без сдобы);
- В6 – зеленые овощи, бахчевые;
- Е – растительное масло, морепродукты, орехи, яйца.
Для усиления медикаментозного лечения после устранения острой симптоматики проводят физпроцедуры:
- электрофорез;
- лечение лазером;
- лечебный массаж;
- УВЧ;
- лечебную гимнастику;
- рефлексотерпию.

Физпроцедуры при невралгии
Больному рекомендуют регулярно выполнять комплекс упражнений, направленный на укрепление мышечного корсета спины, улучшение циркуляции крови, активацию обменных процессов в костных и хрящевых структурах. Вначале упражнения выполняются в присутствии инструктора, дальше больной занимается физкультурой дома самостоятельно. При выполнении упражнений нельзя производить резких движений, сильно напрягать мышцы, переусердствовать с нагрузкой. Нужно постепенно увеличивать количество повторов до 15-20 раз.

ЛФК при невралгии
Совет! Народное лечение применять можно только с согласия врача и после снятия острой симптоматики.
Устраняют симптомы и лечение в домашних условиях проводят с применением компрессов, растирок и настоев из лекарственных трав. Вот несколько рецептов:
- Вымыть листья хрена и прикладывать к больному месту.
- Развести чесночное масло (1 ст. ложку) в 0,5 л водки и растирать поврежденную область.
- Натереть черную редьку на терке, выдавить сок и растирать им больное место по ходу нерва.
Есть много рецептов народных целителей, но все они способны на некоторое время облегчить болевой приступ, не устраняя причину болезни.

Народное лечение невралгии
Прогноз и профилактика межреберной невралгии
Благоприятный прогноз терапии заболевания зависит от своевременного обращения к врачу и быстро начатого лечения. Для того чтобы впредь заболевание не давало о себе знать, нужно соблюдать рекомендации доктора:
- не переохлаждаться;
- лечить патологии спины;
- не подвергать организм излишним физическим нагрузкам;
- правильно питаться;
- вести активный образ жизни;
- выполнять утреннюю зарядку;
- по возможности посещать бассейн.
В целях профилактики нужно спать на жестком или полужестком матрасе, чтобы не допускать смещения позвонков и защемления нервов.
Небольшое заключение
Невралгия межреберная требует особого внимания со стороны больного, поскольку является симптомом иных заболеваний. Поэтому нельзя игнорировать боль и прочие проявления, а важно обращаться к врачу и проводить лечение.
В современном мире большинство людей подвержены различным патологиям и заболеваниям. Некоторые из них не приносят сильных болевых ощущений, другие же мешают выполнять привычные действия принося дискомфорт в повседневную жизнь. Одним из таких заболеваний является межреберная невралгия. Болезнь широко распространенная в нашем мире.
Что такое межреберная невралгия
Межреберная невралгия является патологией, которая характеризуется сильными болями, в связи с раздражением или сдавливанием нервов либо следствием перенесённого герпеса Зостера. Боли, возникающие в период болезни вряд ли можно сравнить с прочими патологиями. Она имеет статус самой неприятной, жгучей и тяжело купируемой.
Часто, человек ошибочно принимает боли в грудине за проблемы с сердечно-сосудистой системой. В этом случае возникает вопрос, как отличить межреберную невралгию от сердечной боли ? Необходимо своевременно обращаться к компетентному специалисту, так как запоздалое лечение обойдется пациенту в круглую сумму, а главное массу проблем. Восстановление имеет несколько путей. Оно подбирается индивидуально, с учетом особенностей организма.
Чем опасна межреберная невралгия ?
Как определить межреберную невралгию ? Каким образом она проявляется? Невралгию отличает широкий спектр симптомов, которые вносят дискомфорт в жизнь больного. Некоторые признаки проявляются сразу же, другие — спустя определенное время.
- Болевой синдром высокой интенсивности. Он как бы прожигает ребра. Характер ощущений схож с почечными коликами;
- Пальпация промежутка между ребрами часто провоцирует усиление синдрома;
- Передвижение очага болей в области грудной клетки. В данном случае речь идёт о невралгии грудной клетки;
- Кожа в области поражённого нерва теряет чувствительность. Часто — частично, реже — полностью.
Вторичные особенности, проявляющиеся на вторую — третью неделю:
- Потеря естественного цвета кожных покровов, то есть побледнение;
- Увеличение потоотделения;
- Сокращение определенных групп мышц.
Не сложно выявить невралгию по симптомам, которые были описаны выше. Но, иногда она скрывается за прочими патологиями. Болевые ощущения могут быть тупыми или ноющими. В определенные периоды времени наблюдается усиление их интенсивности.
Помимо локальных болей между ребрами, могут возникать неприятные ощущения в животе и в области сердца. Межреберная невралгия может проявляться также в виде болезненных ощущений со спины, в позвоночнике или отдавать под лопатку. Объяснение выглядит следующим образом. Нервные окончания имеют множество ответвлений по всему организму. Сигналы передаются к названым органам.

Причины возникновения межреберной невралгии
От чего же возникает межреберная невралгия ? Невралгия является следствием, а не причиной. Есть множество факторов, которые ведут к болезни, основные из них описаны ниже:
- Повреждения. Травмы, которые сопровождаются защемлением нервных окончаний, являются первым этапом развития невралгии. Микро ушибы, которые не заживают и повторяются регулярно, также способствуют её появлению;
- Появления заболеваний центральной нервной системы. В восьмидесяти процентах случаев — главная причина.
- Развитие инфекционных заболеваний. Патологии, оказывающие негативное воздействие, провоцируют симптоматику невралгии. Болезни, ведущие к этому — лишай, туберкулез или грипп. Порой обычная простуда может сопровождаться болями в межреберных областях;
- Тяжёлый хронический характер приобретает межреберная невралгия в следствии перенесенного герпеса Зостера. Прямой мишенью которого являются межреберные нервы. Даже после излечения острого процесса, люди годами мучаются от тяжёлой формы опоясывающей межреберной невралгии.
- Опухоли. Появление таковых процессов связок и позвоночных суставов, межпозвоночных дисков и позвонков является началом развития болезни.
Симптомы межреберной невралгии
Мучительные боли различного характера, которые долгое время не проходят и приобретают хроническую форму, являются главным симптомом. Но, неприятные ощущения в области грудной клетки не последний признак, свидетельствующий о развитии невралгии. Как отличить межреберную невралгию от сердечной боли ?
Компрессионное сдавливание межреберных волокон, которое возникает при болезни, имеет свою симптоматику. Несколько главных симптомов:
- Приступы боли опоясывающего характера. Она проявляется по всей длине нервной системы, что и позволяет охватить широкую область тела;
- Односторонний характер боли. Межреберная невралгия проявляется только с правой или левой стороны. Редко можно почувствовать вовлечение всей грудной клетки;
- В пораженных частях туловища происходит потеря чувствительности, появление покалывания, гиперемия;
- Снижение допустимого объема легких. Об этом свидетельствует прерывистое дыхание пациентов.
Боль напрямую зависит от интенсивности физической активности. При постоянном движении она усиливается, а при покое утихает. Неприятные ощущения могут проявляться на фоне кашля или смеха, вращения туловища или глубоких вдохов. В мышечных волокнах грудной клетки возникают защитные спазмы, увеличивающие силу ощущений.
Что касается симптомов межреберной невралгии у женщин, в частности с левой стороны груди, то можно сказать следующее:
боли проявляются в сердечной области в период климакса или после него. Все это свидетельствует об изменении гормонального фона.
У мужчин чаще боль проявляется в левой половине на нижней части ребер или же под ребрами.
Детскую невралгию отличают боли в период роста. При его высокой интенсивности скелету не хватает необходимых микроэлементов, что и является причиной. Её симптомы в раннем возрасте больного — резкая боль и судороги.
- Постоянная возбудимость;
- Слезливость;
- Проблемы со сном;
- Заикание.
Диагностика межреберной невралгии
К какому врачу необходимо обращаться за помощью при межреберной невралгии ? Имеется множество методов диагностики заболевания. Однако, первичное обследование у лечащего врача — первый и самый необходимый шаг для победы над недугом. Специалист способен назначить анализы и обследование, изучив снимки профессиональным взглядом.
Определяет методику лечения и направляет на консультации к необходимым врачам терапевт или невролог.

Диагностика при невралгии имеет множество направлений. Каждое начинается с проведения совокупного сбора анамнеза болезни, то есть факторов, которые могли послужить причиной. Выявляются пережитые травмы, характерные заболевания, проведенные заболевания, которые обременяют человека.
Для того чтобы определить межреберную невралгию являются обязательными следующие пункты обследования:
- Мануальная и невралгическая терапия. Позволяет обозначить причины;
- Определяются очаги болевых ощущений и факторы, влияющие на мышечный тонус;
- Оценка чувствительности конечностей. Нарушения нередко возникают в суставах.
Если не удается выявить все факторы с первого раза, проводится повторное исследование организма. Оно длится меньше основного.
Главными инструментами, в диагностики пациентов с невралгией являются:
- УЗИ. На него не всегда опираются при выборе лечения. Конечно, оно дает определенные сведения, но не всегда главные. Костная ткань имеет достаточно высокую плотность, что мешает полностью разглядеть строение позвоночника во время процедуры;
- Рентген. Этот метод позволяет четко просмотреть структуру костной ткани. Достаточно эффективная методика позволяет выявить нарушения травматического и нетравматического характера. Рентгенографию осуществляют по различными углами;
- Томография компьютерная. Данный метод позволяет изучить как мягкие ткани, так и структуру костей. Изображения, полученные на томографе имеют низкую четкость, поэтому его используют в основном для выявления патологий, касающихся костного строения скелета;
- Миелография. Она подразумевает введение в спинномозговой канал позвоночника контрастных веществ. Этот метод является лидером среди прочих диагностик, входящих в состав позвоночника;
- Дискография контрастная. Контрастное вещество вводится в диск, расположенный между позвонками. Это позволят выявить патологию и поставить точный диагноз;
- Томография магниторезонансная. Метода, позволяющая получить массу информации об органах и тканях, изображение которых было сделано. Выявляет патологии мягких тканей (нервные клетки, связки; мышцы). МРТ также помогает выявлять развитие деградации межпозвоночных дисков, грыж и прочих состояний болезни;
- Электроспондилография. Такой компьютерный метод позволяет оценить состояние спондилосистемы и позвоночника. Определяется стадия болезни, степень поражения тканей. Осуществляется контроль развития патологии и изменения в лучшую сторону на фоне лекарственных процедур.
Лечение межреберной невралгии
Какую первую помощь необходимо оказывать при болях в межреберной области ? Вопрос, интересующий тех, кто обнаружил у себя первичные симптомы.
Основная задача лечебных процедур — устранение неприятных ощущений и возвращение в привычное состояние.
Наиболее эффективные способы лечения на начальной стадии развития:
- Иглоукалывание;
- Физиотерапия;
- Лазерная терапия;
- Употребление большого количества витаминов. Компоненты группы В позволят организму самому регенерировать поврежденные ткани.
При обострении патологии рекомендуются:
- Электрофорез;
- Блокировка нервных каналов новокаином;
- УВЧ и соллюкс;
- Инъекции обезболивающих препаратов;
- Низкая физическая активность.
Завершив диагностику, определяют фактор, который послужил поводом приступа, его устраняют.
- Если же причиной является общее воспаление (простудное заболевание, инфекция, аллергическая реакция, депрессия или диабет), то его моментально устраняют. Это позволит снять приступы боли.
- Если же невралгия является следствием нарушений позвоночного столба, то его пораженные зоны лечат комплексно.
Мануальная терапия — отличный помощник в восстановлении. Также используется лечебная физкультура, ускоряющая процесс заживления.
Лечение в домашних условиях рекомендуется осуществлять при слабых проявлениях невралгии. Обязателен постельный режим в течение первых трех дней на жесткой поверхности.
Положительно сказываются прогревающие процедуры. Сухое умеренное тепло в виде грелок или пластырей позволит снизить болевой синдром и не навредить.
Использование корсета не позволит окончательно устранить болезнь.
Лечебная гимнастика без резких поворотов и движений способствует выздоровлению. Врачи рекомендуют её на всех стадиях. Недопустимы тяжелые физические нагрузки и длительное бездействие.
Допускается применение глицерина и йода. Жидкости смешивают в соотношении пятьдесят на пятьдесят и тщательно перемешивают, поместив в сосуд из темного стекла. Ватный диск вымачивается в жидкости. Область спины смазывается, исключая позвоночник. Непозволительно интенсивно втирать средство во всю область спины. После его нанесения надевают белье из хлопка, которое сохраняет тепло. Вся процедура проводиться перед сном в течение месяца, раз в два дня.
Существует несколько разновидностей массажа, которые тоже имеют место при межреберной невралгии.
Но несмотря на все вышеописанные методики, в некоторых случаях только использование медикаментозное лечение межреберной невралгии позволит вернуть оптимальное состояние. Первые симптомы являются поводом для посещения, лечащего врача. Чаще всего назначают следующие лекарственные препараты:
- Успокоительные средства. Помогут избавиться от бессонницы, вызванной длительными острыми болями;
- Обезболивающие. Позволят нивелировать основной симптом;
- Препараты, снижающие развитие воспаления. Существует множество противовоспалительных препаратов (инъекции, капсулы и таблетки);
- Миорелаксанты;
- Витаминный комплекс группы В;
- Анестезия. Данные средства блокируют болевые синдромы. Вводятся внутримышечно.
Избавиться насовсем от болезни в короткие сроки нереально. Возможно ликвидировать болевые приступы невралгии, но они вернуться, когда средства прекратят свое действие. Лечащий врач обязан выписать комплекс препаратов, который сможет устранить неприятные ощущения. Во время уменьшения боли следует проводить другие лечебные мероприятия. Например, массаж, доказавший свою эффективность много лет назад.
Последствия и осложнения межреберной невралгии
Невралгия не способна привести к летальному исходу. Но такая патология может существенно снизить уровень и качество жизни любого человека.
Способна спровоцировать проблемы с сердечно-сосудистой системой. Многие ошибочно путают невралгию с инфарктами и стенокардией. Облегчить спазмы сердца можно при помощи нитроглицерина. Но, он бессилен при невралгических появлениях. Главные отличия проблем сердца от межреберной невралгии в том, что у человека бледнеет кожа, появляется обильное потоотделение и падает давление.
Профилактика
Гимнастические упражнения больше всего подходят для снижения вероятности невралгии. Хорошо развитый мышечный каркас и гибкость е допустят развития подобных проблем.
Чтобы избежать возникновения патологии следует укреплять мышцы, развивать подвижность позвоночника. Не рекомендуются высокоинтенсивные физические нагрузки с большим весом и неестественные позы во время выполнения упражнений. Также не следует находиться на сквозняке и слишком сильно переохлаждаться.
Сильно развитые мышцы спины позволят сохранять правильную осанку на протяжении всего рабочего дня. Правильное сбалансированное питание и полный комплекс витаминов снабдит организм всеми необходимыми веществами для борьбы с болезнью.
Профилактика и лечение при помощи физкультуры необходимы для избегания не только невралгии, но и прочих проблем со здоровьем. Подробное описание необходимых упражнений и описание правильной техники выполнения можно найти на просторах интернета в открытом доступе.
Существует множество способов лечения невралгии. Все они отличаются друг от друга стоимостью и сложностью. При появлении первых болевых ощущений следует обратиться к профессионалу, который в состоянии точно определить причину и назначить необходимое лечение. Конечно, не все хотят принимать медикаментозные препараты, так как это негативно отражается на здоровье печени и почек. Но, достижение долговременного результата возможно лишь с современными лекарственными средствами. Народные методы лишь отдалят усиление интенсивности. В первую очередь, следует слушать себя и организм. Никогда не стоит небрежно относиться к своему здоровью.
Читайте также:


