Невралгия тройничного нерва остеопатия лечение

Боль на лице по ходу тройничного нерва, его ветвей частое и довольно мучительное неврологическое расстройство.
Очень часто пациенты испытывают приступы жгучих болей на одной половине лица в области носа и верхней челюсти, в области нижней челюсти, в области лба и глаз или во всех отделах сразу.
Болезнь часто тяжело и длительно лечится в системе аллопатической медицины.
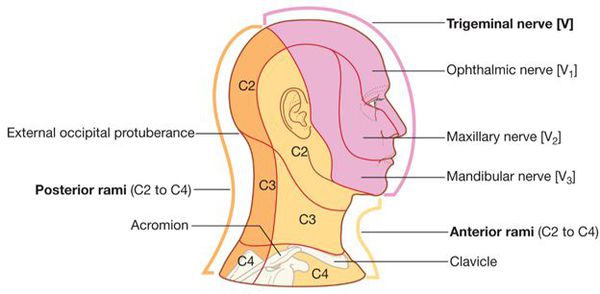
Немного о тройничном нерве

Значительную часть чувствительной информации от лица, полости рта и носа собирают рецепторы (датчики) тройничного нерва.
Этот нерв имеет как болевые, так и тактильные, температурные, вкусовые, вибрационные и другие рецепторы. При их раздражении или при поджатии самого нерва возникают соответствующие ощущения на лице, которые транслируются в мозг. В результате человек чувствует прикосновения, давление, боль, холод и т.д.
Если раздражение или давление слишком сильное, то возникают более стойкие феномены, которые называются симптомами болезни.
Тройничный нерв, выходя из мозга, покрыт твёрдой мозговой оболочкой, далее имеет скопление нервных клеток в виде крылонебного узла, и далее – на три основные ветви (верхняя, средняя и нижняя). Поражение может быть на любом уровне.
Причины невралгии тройничного нерва
В аллопатической медицине считается, что неприятные симптомы в зоне распространения нерва могут возникать из-за:
- Воспалительных процессов пазух (гайморит, фронтит, этмоидит, сфеноидит), тонзиллите, распространяющихся и на структуры нерва.
- Арахноидит – воспаление средней мозговой оболочки.
- Кариес
- Травмы костей черепа
- Тромбоз внутренней сонной артерии
- Опухоли головном мозге (редко) и др.
Часто приступы болей провоцируются бритьем, разговором, умыванием, чисткой зубов, переохлаждением, перегреванием, стрессом, алкоголем, касанием к каким-либо участкам лица (триггерным зонам) или спонтанно, часто внезапно.
Лечение невралгии тройничного нерва в неврологии
Официальная медицина разработала не так много методов терапии подобных состояний:
- лекарственные средства (карбамазепин, тизанидин, антидепрессанты и др.).
- физиотерапия (электрофорез с новокаином)
- хирургические операции (электрокоагуляция нерва, устранение компрессии сосуда или нерва и др.)
Остеопатия: коррекция в неврологии тройничного нерва

Грамотность в области анатомии и владение специальными остеопатическими методиками позволяют тестировать и находить такие нарушения в тканях головы и всего тела, которые через цепочки поражения вызывают пережатие ветвей или сразу всего тройничного нерва.
При этом в остеопатии считается, что нерв может ущемиться в складках твёрдой мозговой оболочки либо передавливаться соседними костными или мягкотканными структурами.
Остеопат всегда ищет исходные механизмы, приведшие к смещению окружающих нерв структур. Поиск идет буквально по всему телу.
Например, старая травма крестца может передавать натяжение по твёрдой мозговой оболочке в череп, вызывая ущемление тройничного нерва. Остеопат, корректируя крестец, может легко и быстро добиться значительного облегчения, очень часто со стойким положительным эффектом.
Именно такой системный, целостный подход работает безупречно!
Центр остеопатии
Действительный член Единого Национального Регистра Дипломированных Остеопатов
Ждем вас по адресу:
ул. Л. Толстого д.7
Пн-суб:10.00-20.00
Запись по телефонам:
- О центре
- Об остеопатии
- Вопрос-Ответ
- Отзывы
- Истории болезней
- Врачи
- Цены на услуги
- Контакты
- Остеопатия для взрослых
- Остеопатия для детей
- Остеопатия в неврологии
- Остеопатия в стоматологии
- Детская остеопатия в стоматологии
- Остеопатия и стоматология
- Исправление прикуса остеопатическими методами
- Восстановление после протезирования
- Лечение ВНЧС
- Беременность и роды
- Балетная травма
- Спортивная травма
- Травма музыкальная
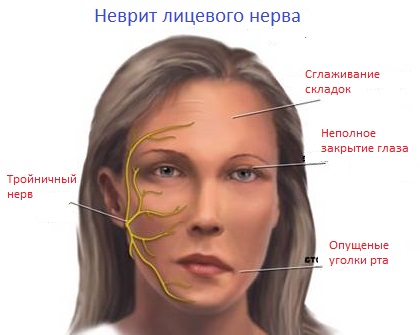
Воспаление (невралгия) тройничного нерва – мучительное заболевание, которое сопровождается внезапными острыми болями в щеке или челюсти и плохо поддается лекарственной терапии.
В нашей клиники остеопатии мы эффективно лечим это заболевание.
Записаться на прием вы можете прямо сейчас по телефонам:
+7 (812) 380-16-22 (тел/факс),
+7 (812) 346-37-56
Мы готовы прийти к Вам на помощь!
Часто больные вообще избегают лекарств из-за вредных побочных эффектов, поэтому мы рекомендуем обращаться к нашим врачам неврологам, которые имеют большой опыт в этом направлении.
Воспаление (невралгия) тройничного нерва имеет две формы:
1. первичную (эссенциальную, идиопатическую, типичную);
2. вторичную (симптоматическую). К первой относят невралгию тройничного нерва, которая развивается вне зависимости от какого-либо возникшего ранее болезненного процесса, ко второй - симптомокомплексы, являющиеся осложнением первичного заболевания.
Таким образом, для двусторонних тригеминальных невралгий характерен значительный временной интервал между началом заболевания и появлением болей на противоположной стороне лица.
Воспаление тройничного нерва могут возникать вследствие воздействия патологического процесса на различные участки периферического отдела тройничного нерва.
Это могут быть опухоли, локализующиеся в задней или средней черепной ямке, базальные менингиты, заболевания придаточных пазух носа, зубо-челюстной системы, нарушения прикуса и др. В отличие от невралгии с преимущественно центральным компонентом патогенеза при этих формах невралгии клиническая картина заболевания имеет ряд особенностей.
Наиболее частыми причинами являются:
* травматические (сложные) удаления зубов, в том числе наличие костных отломков и остатков корней в лунке;
* пульпиты и периодонтиты;
* явления гальванизма при использовании разных металлов для пломб и протезов;
* плохо изготовленные протезы, травмирующие слизистую оболочку рта или нарушающие высоту прикуса;
* гингивит и другие заболевания пародонта;
* остеомиелит челюстных костей и другие заболевания.
Постгерпетическая невралгия тройничного нерва
Опоясывающий герпес является инфекционным заболеванием, которое вызывается нейротропным фильтрующимся вирусом. Этот вирус близок вирусу ветряной оспы или идентичен ему.
В настоящее время установлено, что при заболевании герпесом страдают различные отделы нервной системы, в основном ганглии и чувствительные корешки, а также оболочки головного мозга, где наблюдаются явления инфильтрации с геморрагическими очагами.
Лечение направлено на устранение болей и причин что вызывают приступы. Терапию можно проводить медикаментозным, физиотерапевтическим и хирургическим путем. Среди медикаментов следует выделить наиболее популярный метод - курс остеопатии.
Кроме этого назначают спазмолитические и сосудорасширяющие препараты. Из физиотерапевтических методов лечения рекомендуются: ультрафонофорез, ионогальванизация, диадинамические токи. Если при консервативном лечении воспаления тройничного нерва боль не купируется, тогда переходят к оперативному вмешательству – микроваскулярной декомпрессии.
После установки специального протектора, часто тефлонового, который выполняет амортизирующие и защитно-ограничительные функции, между сосудом и нервом происходит прерывание цепи патологической импульсации. Методика очень эффективна, но она подразумевает трепанацию задней черепной ямки. Есть риск ослабления слуха и онемения лица.
Для терапии воспаления тройничного нерва существует много хирургических методов, но их общая цель – блокирование импульсов или устранение самой причины. Показания к каждому из них зависят от длительности заболевания, возраста и сопутствующих заболеваний.
Болезни нервных окончаний в человеческом организме успешно лечатся современной медициной. Но протекают они тяжело и весьма ощутимо. А, если рассматривать тройничный нерв, который самый чувствительный, то воспалительные явления, возникающие в нем, доставляют сильную боль.
Какую функцию выполняет тройничный нерв?
По номеру, он относится к пятому из двенадцати представителей нервов черепно-мозгового отдела. Он отвечает за восприимчивость лобной, носовой, глазной областей. Благодаря ему губы, щеки и подбородок имеют подвижность, чувствительны к прикосновениям, перепадам температур.
Через него передаются сигналы от мозговой структуры к лицу. Он отвечает за дыхание, мимику, жевание. Благодаря ему чувствует изменения кожный покров. От нервического пучка передается возможность чувствовать верхнюю долю лица.
Причины (патогенез) возникновения воспаления
Воспаление этой области дает сильное поражение, ведь помимо ломоты и пульсирующего характера н, у человека нарушается нормальная мимика, жевание. Привычные действия приносят дискомфорт и мешают работе.
Говоря о причинах, из-за которых начинается синдром, стоит, прежде всего, уточнить строение тройничного отростка. Он состоит из трех ветвей, каждая из которых ответственна за определенную лицевую долю. Ветви подразделяются на:
- глазные;
- верхнечелюстные;
- нижнечелюстные.
Основные пучки сконцентрированы в мозжечке.
Распространенные болезни, связанные с обострением НТН
Симптомы НТН связаны с повышенным внутричерепным давлением, последствиями инсульта, тяжелыми осложнениями
Проявляется при травмах головы, которые затрагивают участок отростка, приводят к спайкам.
Ухудшение проявляется при остеохондрозе. Необходима помощь остеопата, магнитные физиотерапевтические процедуры.
Поражение может быть вызвано таким рядом сопровождающих отклонений, как:
- · туберкулез;
- · герпес;
- · полиомиелит;
- · рассеянный склероз.
При рассеянном склерозе дает о себе знать диеминизация корешка. Очень трудно проходит стоматологическое вмешательство, частые мигрени и потеря ощущения нижней или верхней челюстей. При диагнозе рассеянный склероз вероятность хирургического решения воспаления нервного отростка велика. Необходимо периодическое проведение МРТ и осмотр невролога не реже, чем раз в месяц.
При герпесе, перед атакой, у больного появляются высыпания, которые приносят только внешний дискомфорт, но после того, как они проходят, начинается болевой синдром, затрагивающий локализацию, где они проявились ранее, по зонам нервных окончаний.
Доказана связь данного типа недуга и интоксикации. Отравление, способно существенно ослабить организм человека. Такое состояние является идеальной средой для выявления неврологических нарушений.
НТН образуется при аневризме, при наличии атеросклероза. В этом случае происходит деформация сосудистого хода, расширение и искривление.
С особым вниманием рекомендуем отнестись к неполадкам носоглотки. Незалеченный синусит может стать началом болезненного тика.
Виды воспаления и их особенности
По типу данная реакция может классифицироваться на:
- · первичную;
- · вторичную.
Первичная реакция развивается в связи с переохлаждением, в результате травм,
простудных заболеваний. Вторичный характер возникает в результате инфекций, сосудистых явлений, отклонений стоматологического характера.
Челюстно-лицевые изъяны, становятся скрытой причиной неполадок в пучке, отвечающем за кожную чувствительность.
Идиопатическая невралгия или первичная, возникает при внешних факторах, провоцирующих сдавливание мозжечка артериями.
Симптоматическая или вторичная наступает при возобновлении характерных индикаторов — спазмов, инфекционных проявлениях, при развитии неполадок в органах носоглотки и челюстно-ротовой полости. Рекомендуется с осторожностью наблюдать за течением хронических хворей, таких как: гайморит, отит, периостит. Симптоматическая невралгия подразделяется на корешковые и центральные подвиды .
Косвенными факторами, влияющими на формирование ноющей или пульсирующей боли, считаются гормональные дисфункции, разновидности аллергических высыпаний.
Существует хроническая категория синдрома, который называют болезнью Фотергилла или болевым тиком. При такой картине, человек нуждается в своевременном обращении к медику. Наблюдению сопутствующих проявлений, контролю дисфункций в работе органов.
Все виды абсцесса требуют разных путей разрешения, их рассматривают обязательно вместе с отправной точкой, которая послужила для развития сильнейшего дискомфорта лицевой зоны. Учитывается год рождения и анамнез пациента. НТН встречается чаще у лиц от шестидесяти лет, и не наблюдается в детском периоде.
Но бывают и исключения. Поражение окончания может дать о себе знать при опухолевых признаках головного мозга, мозжечка.
Возможные последствия при невылеченной невралгии
Диагностировать такую напасть непросто, а медикаментозная блокада при осложнении, к сожалению, не всегда приводит к разрешению ситуации.
Для того, чтобы избежать неправильной терапии нужно:
· точно провести диагностику;
· исключить вторичную патологию;
· своевременно (не упустить момент), чтобы обратиться за консультацией к нейрохирургу;
· тщательно подойти к подбору медицинских препаратов и их дозировке;
Одними из серьезных осложнений являются стоматологические болячки. Приступ может проявиться на фоне стоматологического вмешательства. Случается, что специалист не понимает, от чего возникло поражение, назначает продолжение манипуляций с зубами, удаление, сверление, что только усугубляет положение. Процент ухудшений после похода к стоматологу занимает одно из лидирующих положений.
Симптоматика обострения начинается с периодических болей. Болезненность начинается или в верхней, или в нижней челюстной зоне. Усиливаются неприятные симптомы при общении, когда напрягаются голосовые связки, при мимике, болит челюсти, щеки при приеме пищи. На пике клинической картины можно выделить:
- · слезы;
- · повышение выделения слюны;
- · изредка онемение разных частей лица;
- · тик.
Если не обращаться к медикам, то у человека возможно появление:
- · потери слуха;
- · атаксии;
- · пареза мышечного;
- · гематомы мозжечковой части.
- · неврит.
Неврит называют одним из самых тяжелых результатов, после пережитой хвори, так как он может привести к полному параличу.
Атаксия одно из распространенных побочных явлений, и встречается у лиц в возрасте от 55 лет. При ней наблюдается плохая координация движения, не только при ходьбе, но и выполнении мелкой ручной деятельности.

Диагностические манипуляции при нервном абсцессе
Для начала проходят консультацию невролога и затем уже по направлению проводят компьютерную томографию головного отдела, магниторезонансную томографию, МР- ангиографию. Опытный специалист определит природу заболевания. Если в диагнозе превалирует вегетативное составляющее, то у индивидуума начинаются слезоточивость и покраснение глаз. При такой соматике в срочном порядке показан осмотр у отоларинголога, окулиста.
Потребуется пройти МРТ головного отдела. Этот вариант позволит увидеть полную картину кровеносной системы в трехмерной проекции. Доктор сможет изучить отдельные фрагменты и в целом увидеть общую картину. Подобная исследовательская деятельность выявляет опухолевые очаги в головном мозге.
При этом диагностируется:
· передавливание ветвей венами или артериями;
· склероз, который действует разрушающе на миелиновый слой.
При применении рентгеновских лучей, проводят КТ головы. При использовании компьютерной томографии идет воздействие на участок головы лучей с рентгеновским излучением. Медработник может варьировать угол наклона томографа и отсканировать доли послойно, чтобы рассмотреть мозговую структуру детально.
Такое исследование устанавливает:
- · кровоизлияния;
- · кисты;
- · перелом основания черепа;
- · абсцесс;
- · гематомы.
В особых случаях при этой процедуре применяют контраст, который способствует подробному изучению кровеносной системы, изменения в кровообращении, новообразования.
При КТ — ангиографии происходит изучение артерий и вен. Процедура разделяется на венографию и артериографию . При этой процедуре вводится контрастное вещество.
При МР — ангиографии исследуется кровоток, изучаются сосуды и прилегающие к ним ткани. Эта одна из основных аппаратных техник, позволяет эффективно установить диагноз и выбрать правильный курс медподдержки .
Из всех этих диагностических методов, врачи обычно сначала направляют на МРТ и только потом, исключив особые виды патологий, проводят исследование сосудов и кровотока.
Целью исследований является исключение рассеянного склероза и опухолевых очагов.
По статистике недуг поражает по большей части женщин, чем мужчин. Средний интервал возникновения признаков болезненной чувствительности лица, тика, болевых атак, отмечается после 45 лет.
Сложность диагностики заключается в том, что не все обращаются к врачу сразу, путая признаки неврологических нарушений с симптомами других отклонений. Что приводит к неправильной постановке диагноза, неверному предписанию и ухудшению самочувствия.
На практике, невролог в 95 % обнаруживает ряд серьезных патологических изменений, протекающих не всегда с яркой симптоматикой. Влияние, их необходимо учитывать при исследованиях, рассматривая состоянии пациента системно.
Методы лечения неврологического приступа
После проведенных обследований, доктор назначает уколы, физиотерапию или настаивает на консультации у хирурга, которое можно разделить на несколько подразделов:
· средства антигистаминной группы (лекарства оказывающие питательную функцию на волокна и ствол окончания, а также снимающие отечность и уменьшающие пароксизм);
· уколы (обезболивающие препараты);
· физиотерапевтические техники (для обезболивания).
Физиотерапия применяется в виде ультрафонофореза , воздействия диадинамических токов. Все проходится курсом, под обязательным контролем врача. Проводится лазерная терапия, фонофорез , ультразвуковые курсы.
Физиотерапевтические методики способны существенно облегчить состояние страдающего.
Внимание: важно соблюдать аккуратность при лечении беременной женщины. Медикаментозное лечение ей противопоказано, физиотерапия подходит не вся. Начинать бороться с невритом нужно только под контролем специалиста. Избегать методик и народных средств, которые могут сказаться на жизни и здоровье малыша и мамы.
К консервативному методу стоит отнестись максимально ответственно. Среди наиболее распространенных практик, большой процент составляют:
- · декомпрессия, это микрохирургическая операция, имеющая противопоказание, если больной пожилой;
- · радиохирургия , позволяющая при помощи специальной лампы воздействовать гамма – излучением.
Нейрохирург в крайнем случае предписывает такое вмешательство при хроническом течении болезни.
В частых случаях консервативные методики могут дать осложнения, поэтому прибегают к ним только по показаниям, учитывая возможный риск. В сложных вариантах терапию совмещают смешанную, чтобы стабилизировать больного, как можно скорее.
Как проходит лечение остеопатией
Для начала остеопат проводит диагностические манипуляции, чтобы подтвердить недуг и узнать природу возникновения этого заболевания.
Руками медик исследует поверхность тела. При этом все движения безболезненны. В процессе диагностики отмечаются зажимы, спазм мышц, защемления. Опытный специалист сможет определить последствия старой травмы и четко указать место повреждения. В процессе такого осмотра выявляется понимание основных проблем с организмом.
Наука остеопатия является ответвлением официальной медицины, поэтому стоит с большим доверием отнестись к современным практикам.
По своей сути над страдающим от патологии производится действие, оказывающее эффект мануального курса лечения, но при этом методы у остеопата, более щадящие. Ладонями, пальцами он прорабатывает суставы, связки, вправляет позвонки, борется с защемлениями сосудов.
В некоторых ситуациях, стоит обратиться к остеопату — неврологу, чтобы получить курс, позволяющий купировать болезненный синдром.
Руки остеопата способны снять острую реакцию, с которой не всегда справиться лекарственными средствами, мануальной техникой. Специальным воздействием врач разблокирует участок, где отросток выходит из черепа. Это существенно изменяет иннервацию лицевой стороны, восстанавливает чувствительность и снимает напряжение.
Эффективность остеопатии
Благодаря комплексному подходу, остеопат позволяет добиться:
- · устранения первоисточника, вызывающего острые боли;
- · устранения зажима мышц и сосудов;
- · восстановления циркуляции крови;
- · улучшения оттока жидкостей;
- · устранения смещения позвонков;
- · улучшения ритмичности в органах и тканях.
Правильно подобранная терапия у остеопата устраняет острые нарушения, снимает блокаду и восстанавливает подвижность лицевой поверхности.
Преимущество этой темы в том, что остеопат воздействует на мягкие ткани, в которых присутствует отек, малая подвижность. А не только влияет на позвонки и мышцы. Руками остеопат разминает, расслабляет области, находящиеся вокруг очага. Техника позволяет добиваться особых результатов независимо от возраста индивидуума, так как, воздействуя поверхностно, доктор меняет внутренние настройки в теле.
Одним из эффективных приемов остеопатии, называют краниосакральное направление. Оно улучшает работу мозга, возвращает его пульсацию в нормальный ритм, снимает травматическое напряжение костей черепа. Остеопатия влияет на восстановление распределения внутримозгового ликвора . Улучшаются регенеративные функции в мозге, происходит быстрое заживление.
Заключение: остеопатия при невралгии тройничного нерва
Часто приемы остеопатии совмещают, как с медикаментозным направлением, так и с физиотерапией. Это помогает быстро помочь не чувствовать приступа и вернуться к прежней жизни.


Боль на лице по ходу тройничного нерва, его ветвей частое и довольно мучительное неврологическое расстройство.
Очень часто пациенты испытывают приступы жгучих болей на одной половине лица в области носа и верхней челюсти, в области нижней челюсти, в области лба и глаз или во всех отделах сразу.
Болезнь часто тяжело и длительно лечится в системе аллопатической медицины.
Немного о тройничном нерве

Значительную часть чувствительной информации от лица, полости рта и носа собирают рецепторы (датчики) тройничного нерва.
Этот нерв имеет как болевые, так и тактильные, температурные, вкусовые, вибрационные и другие рецепторы. При их раздражении или при поджатии самого нерва возникают соответствующие ощущения на лице, которые транслируются в мозг. В результате человек чувствует прикосновения, давление, боль, холод и т.д.
Если раздражение или давление слишком сильное, то возникают более стойкие феномены, которые называются симптомами болезни.
Тройничный нерв, выходя из мозга, покрыт твёрдой мозговой оболочкой, далее имеет скопление нервных клеток в виде крылонебного узла, и далее – на три основные ветви (верхняя, средняя и нижняя). Поражение может быть на любом уровне.
Причины невралгии тройничного нерва
В аллопатической медицине считается, что неприятные симптомы в зоне распространения нерва могут возникать из-за:
- Воспалительных процессов пазух (гайморит, фронтит, этмоидит, сфеноидит), тонзиллите, распространяющихся и на структуры нерва.
- Арахноидит – воспаление средней мозговой оболочки.
- Кариес
- Травмы костей черепа
- Тромбоз внутренней сонной артерии
- Опухоли головном мозге (редко) и др.
Часто приступы болей провоцируются бритьем, разговором, умыванием, чисткой зубов, переохлаждением, перегреванием, стрессом, алкоголем, касанием к каким-либо участкам лица (триггерным зонам) или спонтанно, часто внезапно.
Лечение невралгии тройничного нерва в неврологии
Официальная медицина разработала не так много методов терапии подобных состояний:
— лекарственные средства (карбамазепин, тизанидин, антидепрессанты и др.).
— физиотерапия (электрофорез с новокаином)
— хирургические операции (электрокоагуляция нерва, устранение компрессии сосуда или нерва и др.)
Остеопатия: коррекция в неврологии тройничного нерва

Грамотность в области анатомии и владение специальными остеопатическими методиками позволяют тестировать и находить такие нарушения в тканях головы и всего тела, которые через цепочки поражения вызывают пережатие ветвей или сразу всего тройничного нерва.
При этом в остеопатии считается, что нерв может ущемиться в складках твёрдой мозговой оболочки либо передавливаться соседними костными или мягкотканными структурами.
Остеопат всегда ищет исходные механизмы, приведшие к смещению окружающих нерв структур. Поиск идет буквально по всему телу.
Например, старая травма крестца может передавать натяжение по твёрдой мозговой оболочке в череп, вызывая ущемление тройничного нерва. Остеопат, корректируя крестец, может легко и быстро добиться значительного облегчения, очень часто со стойким положительным эффектом.
Именно такой системный, целостный подход работает безупречно!
Мануальная терапия и невралгия тройничного нерва
Процедура оставляет после себя половину стороны лица нечувствительной (анестезия), но это не является избавлением от болей при невралгии тройничного нерва. Временами операция не выполняется, учитывая, что очаг поражения , который вызывает боль может быть в сенсорном ядре в стволе мозга, а в периферических нервах.
Что такое невралгия тройничного нерва? Причины возникновения, диагностику и методы лечения разберем в статье доктора Новиков Ю. О., остеопата со стажем в 39 лет.

Определение болезни. Причины заболевания
Невралгия тройничного нерва (НТН, Neuralgia n. trigemini, Prosopalgia) — хроническое заболевание, для которого характерны интенсивные боли стреляющего и/или жгучего характера в области лица, при этом расстройств чувствительности не выявляется.
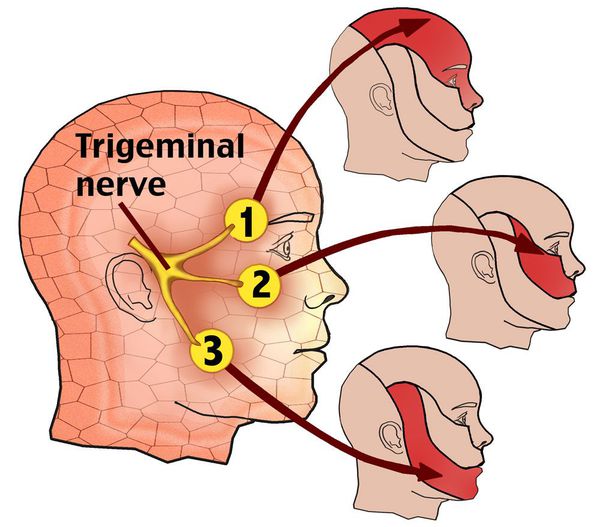
По данным Всемирной организации здравоохранения, распространённость заболевания находится в пределах 2-4 человек на 100 000 населения. Чаще встречается у женщин 50-69 лет. Преобладает правосторонняя локализация. [1] [2] Примерно в 3% случаев возможен двусторонний процесс, частота которого возрастает в ходе увеличения длительности заболевания. [3]
Невралгия V нерва может быть проявлением как поражения отдельных ветвей, так и его ядер в области ствола головного мозга и продолговатого мозга.
Поражения отдельных ветвей V нерва возникают в связи с переломом черепа, менингитом или рассеянным склерозом, объёмными образованиями головного мозга, саркоидозом или аневризмами близлежащих сосудов.
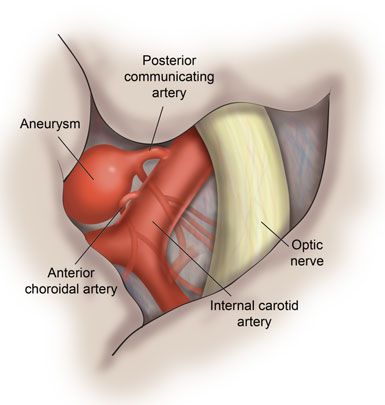
Поражение комплекса ядер также может быть связано с сосудистым процессом, объёмными образованиями, различными энцефалитами, рассеянным склерозом, сирингобульбией и сирингомиелией.
Кроме того, поражение V нерва может быть одним из признаков краниальной полиневропатии, связанной с отравлением трихлорэтиленом и другими химическими веществами, или ранним признаком некоторых заболеваний соединительной ткани, таких как склеродермия.
Некоторые проявления НТН возможны как сопутствующие признаки невропатии VII (лицевого) нерва. Это связано с единым кровоснабжением.
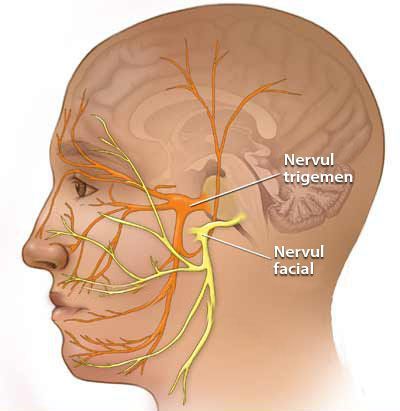
Также существует эссенциальная или идиопатическая НТН.
Симптомы невралгии тройничного нерва
Боли при невралгии тройничного нерва бывают двух видов:
- постоянные, тупые, периодически усиливающиеся боли без широкой иррадиации, возникающие в области распространения той или другой ветви нерва и не сопровождающиеся выраженными вегетативными реакциями;
- боли пароксизмального характера, длящиеся от нескольких минут до нескольких часов. [4][5]
Интенсивность приступов различна: от несильных, но частых, продолжающихся несколько секунд, до сильных и непереносимых, продолжающихся минутами и причиняющих сильные страдания.
Приступы нередко возникают спонтанно, без каких-либо раздражителей, либо в результате попадания твёрдой и холодной пищи в рот, прикосновений, сквозняков, переохлаждений под кондиционером, движений челюстями и т. п.
Приступ начинается обычно с болей в одной ветви нерва — месте первичного поражения, затем боль распространяется на другие ветви, нередко иррадиирует в затылок, к ушным нервам, в шею и даже в область грудных нервов.
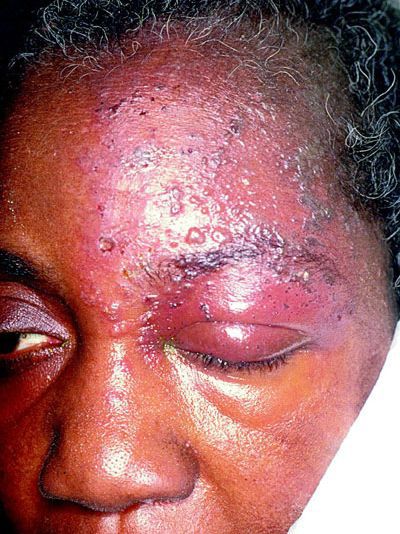
Сильные приступы обычно сопровождаются вегетативными рефлекторными реакциями: покраснением лица, слезотечением, жидкими выделениями из носа, слюнотечением, иногда отёком щеки, века, небольшим припуханием половины носа.
Страдания больного проявляются общим беспокойством, потиранием болевой зоны рукой, давлению на эту зону, причмокиванию. Это наслоение новых раздражений, очевидно, ускоряет момент возникновения тормозного состояния в центре болевых восприятий, которым обычно сменяется приступ.
В качестве двигательных проявлений в связи с болевым приступом возникают тикообразные подёргивания мышц или спазматические сокращения. Максимальные подёргивания или сокращения мышц соответствуют, в основном, зонам, с которых начинается боль, т. е. местам первичного поражения.
При длительном заболевании иногда отмечается поседение волос головы на поражённой стороне.
Иногда пароксизмальные невралгии сопровождаются высыпанием herpes zoster (опоясывающий герпес), располагающегося соответственно первичным поражениям тех или других ветвей, иногда поражающего слизистую роговицы.
Периоды обострений могут чередоваться с периодами ремиссий, которые длятся месяцами, иногда годами.
Вне приступа обычно не наблюдается никаких расстройств: ни болевых точек, ни объективных расстройств чувствительности. Иногда можно отметить снижение болевой чувствительности главным образом в районе той ветви, которая являлась местом первичного поражения. Реже снижение чувствительности обнаруживается в области всех ветвей тройничного нерва. В отдельных случаях вне приступов больные испытывают лёгкие тупые боли. Болевые ощущения возникают в любое время, но чаще во сне. [6] [7]
Патогенез невралгии тройничного нерва
Патогенез невралгии тройничного нерва, как и локализация процесса, остаётся до конца неясным. Считается, что причиной данного страдания является сдавление корешка нерва в месте его выхода из моста изменёнными сосудами или опухолью, а причиной патологии у больных с рассеянным склерозом — образование бляшки в области чувствительного ядра тройничного нерва.
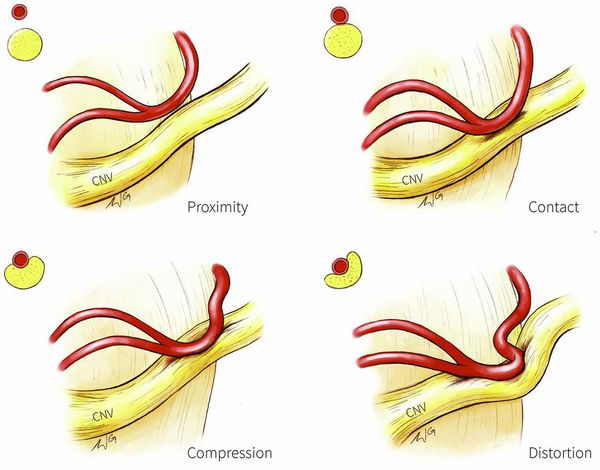
Предполагают центральную локализацию поражения на уровне понтобульбоспинальных центров, есть мнения о поражении в нисходящем корешке, связанном с ядром, или на уровне задних корешков. Имеющиеся патологоанатомические исследования, как правило, обнаруживали в гассеровых узлах изменения воспалительного или рубцового характера. Патологический очаг, изменяющий функцию узлов, влечёт за собой функциональные нарушения в расположенном выше зрительном бугре. Очаг раздражения в узле периодически под влиянием обычно внешних раздражений ведёт к возбуждению последнего с последующим возбуждением в расположенных выше центрах. Начавшись с одной точки, возбуждение затем распространяется по этим центрам. Далее сверхсильное возбуждение клеток сменяется торможением, которое распространяется в том же порядке, в каком происходила иррадиация болей. Результатом полного тормозного состояния является прекращение болей.
В этой схеме, объясняющей возникновение приступа пароксизмальной невралгии, имеется аналогия с эпилептическими припадками, только с той разницей, что реализация невралгических припадков ограничивается областью подкорки, и эти припадки никогда не ведут к последующему разлитому торможению коры головного мозга. Впрочем, это бывает иногда и при истинной парциальной эпилепсии. Если исходить из данного положения, то станет понятным, что наслаивание новых раздражений ускорит наступление тормозного состояния, т.е. конца приступа. К этим приёмам обычно и прибегают больные для купирования приступа. [8] [9]
Классификация и стадии развития невралгии тройничного нерва
Невралгия тройничного нерва бывает:
- первичной — истинной (эссенциальная или идиопатическая);
- вторичной — симптоматической:
- центральной;
- периферической (компрессионной).
Классификация по этиологическому фактору:
- травматическая НТН;
- инфекционная НТН;
- НТН в результате патологии обмена веществ в организме.
Классификация по уровню поражения:
- дентальная плексалгия;
- невралгия носоресничного нерва (синдром Чарлина);
- невралгия ушно-височного нерва (синдром Фрейя);
- синдром крылонебного узла (синдром Сладера);
- глоссофарингиальная невралгия;
- SUNCT-синдром;
- синдром поражения полулунного узла.
Классификация по нарушению функций:
- нарушение чувствительной функции тройничного нерва;
- нарушение двигательной функции тройничного нерва.
Осложнения невралгии тройничного нерва
Осложнения симптоматических вариантов НТН зависят в первую очередь от этиологии. При нейроинфекционных процессах, объёмных образованиях, аневризмах близлежащих сосудов, демиелинизирующих заболеваниях наиболее вероятны осложнения от основных заболеваний, вплоть до инвалидизации и летального исхода.
В случае идиопатической НТН чаще всего наблюдается переход в хроническую стадию: болезнь носит длительный характер, тянется непрерывно или с интервалами различной продолжительности, почти не поддаваясь окончательному излечению. Однако в некоторых случаях отмечают длительную ремиссию до 5-7 лет, но затем боли возобновляются. В периоды ремиссий типично щадящее поведение пациентов с НТН — они предпочитают жевать одной половиной рта, даже в тёплую погоду укрывают голову.
В начальных стадиях болезни, когда её причина установлена, соответствующее лечение может быстро ликвидировать воспалительный процесс без остаточных явлений в виде образования рубцов. Если рубцы образуются, рецидив болезни почти неизбежен — она приобретает хроническое течение.
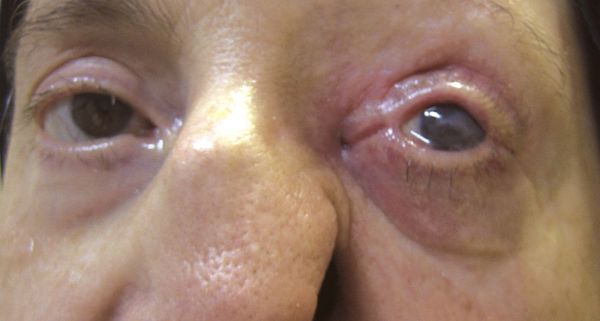
В случае длительно протекающих невралгий нередки признаки нарушения трофики (питания) тканей в зоне иннервации нервного корешка, таких как сальность и истончение кожи. В случае НТН I ветви вероятны выпадение ресниц и бровей, вплоть до трофических язв роговицы. Кроме того в зоне иннервации снижается тактильная и/или температурная чувствительность.
Диагностика невралгии тройничного нерва
В первую очередь при подозрении на НТН необходимо выполнить магнитную томографию или компьютерную томография головы с целью исключения серьёзной патологии.
Важно дифференцировать НТН с сирингомиелией и сирингобульбией, иногда начинающихся болями в области тройничного нерва, которые могут приобрести пароксизмальный характер. Наличие характерных для сирингомиелии симптомов и дефектов физического развития позволяют установить правильный диагноз.
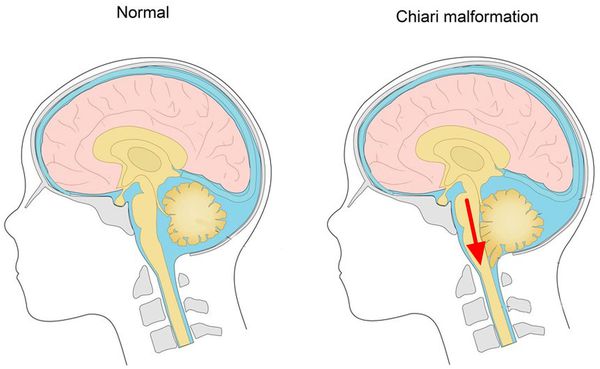
Иррадиирующие боли при заболеваниях придаточных полостей носа, зубов сравнительно легко дифференцируются от невралгии. Боли тупые, не носят пароксизмальный характер, исчезают бесследно после излечения вызвавших их заболеваний. Если после излечения боли не проходят, следует думать о невралгии. Смешение невралгии с болями, иррадиирующими из зубов, нередко ведёт к ошибочному диагнозу и удалению здоровых зубов.
Боли в районе первых ветвей тройничных нервов, наблюдаемые при тиреотоксикозах, необходимо относить к токсическим невралгиям. Они всегда двусторонние, часто сочетаются с затылочными болями, носят упорный характер. Специальное лечение обычно снимает эти боли.
Инфекционные невралгии тройничного нерва приходится дифференцировать с невралгиями неинфекционной этиологии. В пожилом возрасте такие невралгии могут быть обусловлены склеротическими изменениями отверстий, через которые проходят ветви тройничного нерва, с кровоизлияниями в нерв или гассеров узел.
Этиологический диагноз приходится ставить только на основании анамнестических данных. Клинические признаки могут быть сходны только при склеротическом поражении одной ветви, пароксизмы не так сильны и не приобретают широкой иррадиации. Невралгии, возникшие в результате оболочечных воспалительных процессов и неопластических процессов в области гассерова узла и корешков, тройничного нерва, кариозных заболеваний пирамидки распознаются сравнительно легко. При всех этих заболеваниях обычно в процесс вовлекаются другие черепные нервы: слуховой, лицевой, отводящий. [12] [13]
Лечение невралгии тройничного нерва
Препаратами второго ряда являются баклофен, тизанидин и антидепрессанты, которые вначале назначаются в условиях стационара, а затем применяются в амбулаторных условиях с постепенной отменой при достижении улучшения.
Также дополнительно применяют витамины группы B и сосудистые препараты.
Используют блокады анестетиками в местах выходов соответствующих ветвей тройничного нерва, акупунктуру и остеопатические методы коррекции.
Из физиотерапевтических методов в остром периоде заболевания и во время приступа местно используют умеренное тепловое и/или ультрафиолетовое воздействие. Широко применяют курсовое воздействие диадинамическими токами, которые оказывают обезболивающее и противовоспалительное воздействие. В упорных случаях возможно использование анальгетиков типа прокаин, тетракаин, эпинефрин.
В подостром периоде положительно зарекомендовал себя эндоназальный электрофорез 4% раствора прокаина и 2% раствор витамина В1.
В случае хронических форм НТН показан массаж лица, грязевые или парафин-озокеритовые аппликации на воротниковую область.
При неэффективности консервативной терапии показаны нейрохирургические методы лечения:
- невротомию или нервэктомию (перерезание или удаление нерва);
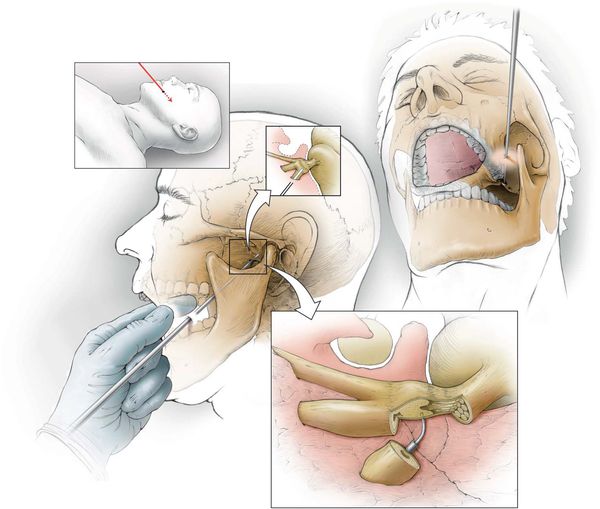
- клипирование аневризматически расширенных артерий — на мешотчатое расширение артерии накладывается металлическая скобка, прекращающая кровоток в этом расширении;
- ликвидация сдавления нерва в костных каналах внутри черепа — частично удаляются костные стенки канала;
- термическая коагуляция узла тройничного нерва;
- операции на гассеровом узле и чувствительном корешке тройничного нерва — электрокоагуляция, криодеструкция. [14][15][16][17]
Многообещающие перспективы сосредоточены на использовании ботулинического токсина. [18]
Также используются когнитивно-поведенческая терапия, физические упражнения, релаксация, биологическая обратная связь, окклюзионные шины и трейнеры, массаж и многое другое как дополнительные методы помощи при хронических лицевых болях. [19]
Прогноз. Профилактика
Прогноз эффективности лечения и длительности ремиссии зависит от степени нарушения тройничного нерва, своевременности начатого лечения, а также возраста пациента. Бесспорно, наилучший прогноз восстановительного лечения НТН можно ожидать при вторичных симптоматических проявлениях, когда причина не вызывает сомнения и хорошо поддаётся соответствующей терапии (например, одонтогенная или инфекционная НТН). При идиопатических НТН, этиология которых не ясна, курация наиболее затруднительна.
Профилактика прозопалгий имеет большое значение вследствие малых надежд на полное излечение хронических форм невралгий, поэтому профилактические мероприятия, в основном, сводятся к своевременному лечению заболеваний, которые могут провоцировать развитие НТН. Особое внимание необходимо уделить санации зубов, лечению ринитов и гайморита.
Важным условием профилактики является отсутствие переохлаждений и сквозняков. Необходимо избегать психотравмирующих факторов, закаляться. Немаловажная роль в профилактике принадлежит саногенезу, так как любое интеркуррентное заболевание как инфекционного, так и соматического плана, приводящее к ослаблению защитных сил организма, может привести к обострению НТН. [20] [21]
Читайте также:


