Посттравматическая невралгия срединного и лучевого нерва

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Причины
- Факторы риска
- Патогенез
- Симптомы
- Осложнения и последствия
- Диагностика
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз

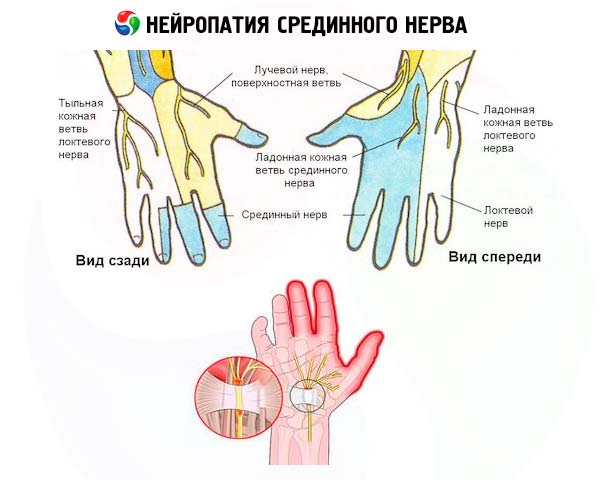
К числу наиболее часто диагностируемых заболеваний периферических нервов относится нейропатия срединного нерва – одного из трех главных моторно-сенсорных нервов рук, обеспечивающих их движения и чувствительность от плеча до кончиков пальцев.
Без учета патогенетических факторов многие продолжают называть его невритом, а МКБ-10 на основе анатомо-топографических особенностей болезни относит ее к мононейропатиям верхних конечностей с кодом G56.0-G56.1.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Эпидемиология
Точная статистика данной патологии неизвестна. Большинство эпидемиологических исследований сосредоточено на синдроме запястного канала, который является самым распространенным синдромом периферической компрессии срединного нерва с частотой заболеваний – 3,4% всех нейропатий: 5,8% – у женщин и 0,6% – у мужчин.
Европейские неврологи отмечают, что данный синдром диагностируется у 14-26% пациентов с диабетом; около 2% случаев фиксируется в течение беременности, почти у 10% профессиональных шоферов, у четверти маляров, у 65% людей, постоянно работающих с вибрирующими инструментами, и у 72% работников, занимающихся ручной обработкой рыбы или птицы.
А вот синдром круглого пронатора выявляется почти у двух третей доярок.

[7], [8], [9], [10], [11], [12], [13], [14], [15]
Причины нейропатии срединного нерва
В большинстве случаев причины нейропатии срединного нерва – сдавливание какого-то участка ствола нерва, которое в неврологии определяется как компрессионная нейропатия срединного нерва, нейрокомпрессионный или туннельный синдром. Компрессия может быть следствием травм: переломов в области головки плеча или ключичной кости, вывихов и сильных ударов плеча, предплечья, локтевого или лучезапястного суставов. Если сдавливанию подвергаются близлежащие к нерву кровеносные сосуды и капилляры его эндоневрия, то диагностируется компрессионно-ишемическая нейропатия срединного нерва.
В неврологии выделяют и другие виды нейропатии медиального нерва, в частности, дегенеративно-дистрофическую, связанную с артрозами, деформирующим остеоартрозом или остеитом плечевого, локтевого или лучезапястного суставов.
При наличии хронических инфекционных воспалений суставов верхних конечностей – артритов, остеоартрита запястья, ревматоидного или подагрического артритов, суставного ревматизма – тоже может возникать нейропатия срединного нерва. Сюда же, в качестве триггера патологии, следует отнести воспалительные процессы, локализованные в синовиальной сумке суставов, в сухожилиях и связках (при стенозирующем тендовагините или теносиновите).
Кроме того, к поражению срединного нерва способны приводить новообразования костей плеча и предплечья (остеомы, костные экзостозы или остеохондромы); опухоли ствола нерва и/или его ветвей (в виде невриномы, шванномы или нейрофибромы), а также анатомические аномалии.
Так, если у человека в нижней трети кости плеча (примерно в 5-7 см над средним надмыщелком) имеется редкое анатомическое образование – остистый надмыщелковый отросток (апофиз), то вместе со связкой Струзера и плечевой костью он может образовывать дополнительное отверстие. Оно может быть настолько узким, что проходящие через него срединный нерв и брахиальная артерия могут сдавливаться, приводя к компрессионно-ишемической нейропатии срединного нерва, которая в данном случае называется синдромом наднадмыщелкового апофиза или синдромом супракондилярного отростка.

[16], [17], [18], [19], [20], [21], [22], [23], [24]
Факторы риска
Специалисты считают безусловными факторами риска развития нейропатии данного нерва свойственные некоторым профессиям постоянное напряжение лучезапястного или локтевого суставов, длительные действия с согнутым или разогнутым запястьем. Отмечается также значение наследственности и имеющихся в анамнезе сахарного диабета, тяжелой формы гипотиреоза – микседемы, амилоидоза, миеломы, васкулита, дефицита витаминов группы В.
Согласно результатам некоторых зарубежных исследований, факторы, ассоциированные с данным видом периферической мононейропатии, включают беременность, повышенный индекс массы тела (ожирение), у мужчин – варикозное расширение вен в области плеча и предплечья.
Угроза возникновения неврита срединного нерва существует при противоопухолевой химиотерапии, длительном применении сульфаниламидов, инсулина, диметилбигуанида (противодиабетического средства), препаратов с производными гликолилмочевины и барбитуровой кислоты, гормона щитовидной железы тироксина и др.

[25], [26], [27], [28], [29], [30], [31], [32], [33], [34]
Патогенез
Длинная ветвь плечевого нервного сплетения, которая выходит из брахиального узла (plexus brachials) в области подмышечной впадины, образует срединный нерв (nervus medianus), идущий параллельно плечевой кости вниз: через локтевой сустав вдоль локтевой и лучевой костей предплечья, через карпальный канал лучезапястного сустава в кисть и пальцы.
Нейропатия развивается в случаях компрессии среднего ствола надключичной части плечевого сплетения, его наружного пучка (в зоне выхода верхней ножки нерва из брахиального узла) или в месте отхождения внутренней ножки нерва от внутреннего вторичного пучка. И ее патогенез заключается в блокировании проведения нервных импульсов и нарушении иннервации мышц, что приводит к ограничению движений (парезу) лучевого сгибателя запястья (musculus flexor carpi radialis) и круглого пронатора (musculus pronator teres) в области предплечья – мышцы, обеспечивающей повороты и вращательные движения. Чем сильнее и продолжительнее давление на срединный нерв, тем более выражена нервная дисфункция.
Изучение патофизиологии хронических компрессионных нейропатий показало не только сегментарную, но нередко и обширную демиелинизацию аксонов срединного нерва в зоне компрессии, выраженную отечность окружающих тканей, увеличение плотности фибробластов в тканях защитных оболочек нерва (периневрия, эпиневрия), сосудистую гипертрофию в эндоневрии и увеличение объема эндоневральной жидкости, усиливающее сдавливание.
Также выявлено повышение экспрессии расслабляющего гладкие мышцы простагландина E2 (PgE2); фактора роста эндотелия сосудов (VEGF) в синовиальных тканях; матриксной металлопротеиназы II (MMP II) в мелких артериях; трансформирующего фактора роста (TGF-β) в фибробластах синовиальных оболочек суставных полостей и связок.

[35], [36], [37], [38], [39], [40],
Симптомы нейропатии срединного нерва
Основные определения диагнозов компрессионных мононейропатий: синдром наднадмыщелкового апофиза, синдром круглого пронатора и запястный туннельный синдром или синдром карпального канала.
В первом случае – при синдроме наднадмыщелкового апофиза (о котором уже шла речь выше) – компрессия срединного нерва проявляется симптомами двигательного и сенсорного характера: болями в нижней трети плеча (с внутренней стороны), онемением и покалыванием (парестезией), снижением чувствительности (гипестезией) и ослаблением мышц кисти и пальцев (парезом). Частота данного синдрома составляет 0,7-2,5% (по другим данным – 0,5-1%).
Во втором случае симптомы нейропатии срединного нерва появляются после его компрессии при прохождении через структуры мышц предплечья (круглый пронатор и сгибатель пальцев). Первые признаки синдрома круглого пронатора включает боли в предплечье (отдающие в плечо) и кисти; далее отмечают гипестезию и парестезию ладони и тыльной поверхности концевых фаланг I, II, III и половины IV пальцев; ограничение поворотов и вращательных движений (пронации) мышц предплечья и кисти, сгибания кисти и пальцев. При запущенном заболевании иннервируемая срединным нервом мышца тенара (возвышения большого пальца) частично атрофируется.
При запястном туннельном синдроме сжатие ствола срединного нерва происходит в узком костно-фиброзном туннеле запястья (карпальном канале), через который вместе с несколькими сухожилиями нерв простирается в кисть. При данной патологии отмечаются та же парестезия (не проходящая и по ночам); боли (вплоть до нестерпимых – каузалгических) в предплечье, кисти, первых трех пальцах и отчасти указательном пальце; снижение мышечной моторики кисти и пальцев.
Мягкие ткани в зоне зажатого нерва на первой стадии отекают, а кожа краснеет и становится горячей на ощупь. Затем кожные покровы кистей и пальцев бледнеют или приобретают синюшный оттенок, становятся сухими, и роговой слой эпителия начинает слущиваться. Постепенно происходит утрата тактильной чувствительности с развитием астереогнозии.
При этом симптоматика, которой проявляется нейропатия правого срединного нерва, идентична признакам, возникающим, когда сдавливание локализуется на левой руке, то есть имеется нейропатия левого срединного нерва. Подробнее см. – Симптомы поражения срединного нерва и его ветвей
Осложнения и последствия
Самые неприятные последствия и осложнения нейропатических синдромов медиального нерва верхних конечностей – атрофия и паралич периферических мышц из-за нарушения их иннервации.
При этом двигательные ограничения касаются вращательных движений кистью и ее сгибания (в том числе мизинца, безымянного и среднего пальцев) и сжатия в кулак. Также вследствие атрофии мышц большого пальца и мизинца меняется конфигурация кисти, препятствующая мелкой моторике.
Особенно негативно на состоянии мышц сказываются атрофические процессы, если компрессия или воспаление nervus medianus привели к обширной демиелинизации его аксонов – с невозможностью восстановления проведения нервных импульсов. Тогда начинается фиброзная дегенерация мышечных волокон, которая через 10-12 месяцев становится необратимой.

[41], [42], [43], [44], [45], [46], [47], [48], [49]
Диагностика нейропатии срединного нерва
Диагностика невропатии срединного нерва начинается с выяснения анамнеза пациента, осмотра конечности и оценки степени повреждения нерва – на основании наличия сухожильных рефлексов, которые проверяются с помощью специальных механических тестов (сгибания-разгибания суставов кисти и пальцев).
Для выяснения причины заболевания могут понадобиться анализы крови: общий и биохимический, на уровень глюкозы, гормонов щитовидной железы, содержание CRP, аутоантител (IgM, IgG, IgA) и др.
Инструментальная диагностика с помощью электромиографии (ЭМГ) и электронейрорафии (ЭНГ) дает возможность оценить электрическую активность мышц плеча, предплечья и кисти и степень проводимости нервных импульсов срединным нервом и его ответвлениями. Также используют рентгенографию и миелографию с контрастным веществом, УЗИ сосудов, УЗИ, КТ или МРТ костей, суставов и мышц верхних конечностей.

[50], [51]
Дифференциальная диагностика
Дифференциальная диагностика призвана отличить мононейропатию срединного нерва от нейропатии локтевого или лучевого нерва, поражения плечевого нервного сплетения (плексита), корешковых дисфункций при радикулопатии, скаленус-синдрома, воспаления связки (теносиновита) большого пальца руки, стенозирующего тендовагинита сгибателей пальцев, полиневрита при системной красной волчанке, синдрома Рейно, сенситивной джексоновской эпилепсии и других патологий, в клинической картине которых имеются сходные симптомы.
К кому обратиться?
Лечение нейропатии срединного нерва
Комплексное лечение нейропатии срединного нерва должно начинаться с минимизации компрессионного воздействия и снятия боли, для чего руке придают физиологическое положение и фиксируют лонгетой или ортезом. Купирование интенсивной боли проводят путем периневральной или параневральной новокаиновой блокады. Пока конечность иммобилизована, пациенту дается больничный при нейропатии срединного нерва.
Следует иметь в виду, что лечение возникшей нейропатии не отменяет терапии заболеваний, ставших ее причиной.
Для уменьшения боли могут быть назначены лекарства в таблетках: Габапентин (др. торговые названия – Габагама, Габалепт, Габантин, Ламитрил, Нейронтин); Максиган или Дексалгин (Дексаллин) и др.
Чтобы снять воспаление и отек, прибегают к параневральным инъекциям кортикостероидов (гидрокортизона).
Для стимуляции проведения нервных импульсов применяется Ипидакрин (Амиридин, Нейромидин). Внутрь принимают по 10–20 мг дважды в день (в течение месяца); вводят парентерально (п/к или в/м – 1 мл 0,5-1,5% раствора раз в день). Препарат противопоказан при эпилепсии, нарушениях сердечного ритма, бронхиальной астме, обострениях язвы желудка, беременности и кормлении грудью; не применяется детям. Среди побочных эффектов отмечают головную боль, аллергические кожные реакции, гипергидроз, тошноту, повышение ЧСС, возникновение спазма бронхов и судорог.
Улучшению циркуляции крови в мелких сосудах и кровоснабжения тканей способствует Пентоксифиллин (Вазонит, Трентал). Стандартная дозировка – по 2-4 таблетки до трех раз в сутки. Возможны побочные эффекты в виде головокружения, головной боли, тошноты, диареи, учащения пульса, снижения АД. Противопоказания включают кровотечения и ретинальные кровоизлияния, недостаточность печени и/или почек, язвы ЖКТ, беременность.
Для повышения содержания высокоэнергетических соединений (макроэгов) в мышечных тканях используются препараты альфа-липоевой кислоты – Альфа-липон (Эспа-липон): сначала капельное в/в введение – по 0,6-0,9 г в сутки, спустя две-три недели принимают таблетки – по 0,2 г трижды в сутки. Побочные действия могут выражаться появлением крапивницы, головокружений, повышенной потливостью, болями в области брюшной полости, нарушением работы кишечника.
При нейропатии, связанной с сахарным диабетом, назначают Карбамазепин (Карбалекс, Финлепсин). И всем пациентам необходимо принимать витамины С, В1, В6, В12.
Очень эффективно физиотерапевтическое лечение нейропатий, поэтому обязательно назначаются сеансы физиопроцедур с использованием ультрафонофореза (с новокаином и ГКС) и электрофореза (с Дибазолом или Прозерином); УВЧ, импульсного переменного тока (дарсонвализации) и низкочастотного магнитного поля (магнитотерапии); обычного лечебного массажа и точечного (рефлексотерапии); электростимуляции мышц с нарушенной иннервацией; бальнео- и пелоидотерапии.
После снятия острого болевого синдрома, примерно через неделю после иммобилизации руки, всем пациентам назначают ЛФК при нейропатии срединного нерва – для укрепления мышц плеча, предплечья, кисти и пальцев и увеличения диапазона их сгибания и пронации.
Из средств, которыми рекомендуют проводить народное лечение данной патологии, предлагаются обезболивающие компрессы с голубой глиной, скипидаром, смесью камфорного спирта с солью, спиртовой настойкой календулы. Эффективность такого лечения, а также лечение травами (употребления внутрь отваров из корней девясила или лопуха) никто не оценивал. Но точно известно, что полезно принимать масло энотеры (примулы вечерней), так как в нем много жирной альфа-липоевой кислоты.

[52], [53], [54], [55], [56], [57], [58]
Если все попытки излечить компрессионно-ишемическую нейропатию срединного нерва консервативными методами безуспешны, и двигательно-сенсорные нарушения не проходят после одного-полутора месяцев, проводится хирургическое лечение.
При этом если нейропатия возникла после травмы из-за пересечения nervus medianus, операция по восстановлению его целостности, то есть сшиванию или пластике, делается раньше – чтобы избежать стойкого ограничения амплитуды движений кисти (контрактуры).
При запястном туннельном синдроме проводят хирургическую декомпрессию срединного нерва (рассекая карпальную связку) или его освобождение (невролиз) с удалением сдавливающих фиброзных тканей. Вмешательство может производиться открытым доступом и эндоскопически.
Противопоказаниями к проведению операции при синдроме карпального канала являются преклонный возраст, продолжительность симптомов более 10-ти месяцев, постоянная парестезия, стенозирующий тендовагинит сгибающей мышцы.
А вот синдром супракондилярного (наднадмыщелкового) отростка подлежит только оперативному лечению: с целью декомпрессии выполняется операция по удалению этого костного выроста.
- Анатомия лучевого нерва
- Причины невропатии лучевого нерва
- Симптомы невропатии лучевого нерва
- Диагностика
- Лечение невропатии лучевого нерва
- Цены на лечение
Общие сведения
Невропатия лучевого нерва является самой распространенной периферической мононевропатией, для ее возникновения иногда достаточно просто неправильно положить руку во время крепкого сна. Развитие лучевой невропатии зачастую является вторичным и связано с мышечными перегрузками и травмами, что делает данную патологию актуальной как для специалистов в области неврологии, так и для травматологов, ортопедов, спортивных медиков. Топика поражения n. radialis сводится к трем основным уровням: в области подмышечной впадины, на уровне средней 1/3 плеча и в районе локтевого сустава. Особенности расположения лучевого нерва на этих уровнях будут описаны ниже.
Анатомия лучевого нерва
Лучевой нерв и его двигательные ветви иннервируют мышцы, отвечающие за разгибание предплечья и кисти, отведение большого пальца, разгибание проксимальных фаланг и супинацию кисти (ее разворот ладонью кверху). Сенсорные ветви обеспечивают чувствительную иннервацию капсулы локтевого сустава, задней поверхности плеча, тыльной стороны предплечья, тыльной поверхности радиального края кисти и первых 3,5 пальцев (кроме их дистальных фаланг).
Причины невропатии лучевого нерва
Невропатия, связанная с травматическим повреждением нерва, возможна при переломе плечевой кости, травмах суставов руки, вывихе предплечья, изолированном переломе головки лучевой кости. Другими факторами развития лучевой невропатии являются: бурсит, синовит и посттравматический артроз локтевого сустава, ревматоидный артрит, эпикондилит локтевого сустава. В редких случаях причиной невропатии выступают инфекционные заболевания (сыпной тиф, грипп и др.) или интоксикации (отравление суррогатами алкоголя, свинцом и пр.).
Симптомы невропатии лучевого нерва
Невропатия лучевого нерва на уровне средней 1/3 плеча (в спиральном канале) отличается от вышеуказанной клинической картины сохранностью разгибания в локтевом суставе, наличием разгибательного локтевого рефлекса и нормальной кожной чувствительностью задней поверхности плеча.
Невропатия лучевого нерва на уровне нижней 1/3 плеча, локтевого сустава и верхней 1/3 предплечья зачастую характеризуется усилением болей и парестезий на тыле кисти при работе, связанной со сгибанием руки в локте. Патологические симптомы наблюдаются преимущественно на кисти. Возможна полная сохранность чувствительности на предплечье.
Лучевая невропатия на уровне запястья включает 2 основных синдрома: синдром Турнера и радиальный туннельный синдром. Первый наблюдается при переломе нижнего конца луча, второй — при компрессии поверхностной ветви n. radialis в районе анатомической табакерки. Характерно онемение тыла кисти и пальцев, жгучая боль на тыле большого пальца, которая может иррадиировать в предплечье и даже плечо. Выявляемые при осмотре сенсорные нарушения обычно не выходят за пределы I пальца.
Диагностика
Основополагающим методом диагностики невропатии n. radialis является неврологический осмотр, а именно исследование сенсорной сферы и проведение специальных функциональных проб, направленных на оценку работоспособности и силы мышц, иннервируемых лучевым нервом. В ходе осмотра невролог может попросить пациента вытянуть руки вперед и удерживать кисти в горизонтальном положении (выявляется свисающая кисть на стороне поражения); опустить руки вдоль туловища и повернуть кисти ладонями вперед (выявляется нарушение супинации); отвести большой палец; сопоставив ладони кистей, развести пальцы в стороны (на стороне поражения пальцы сгибаются и скользят вниз по здоровой ладони).
Функциональные пробы и исследование чувствительности позволяют дифференцировать лучевую невропатию от невропатии локтевого нерва и невропатии серединного нерва. В некоторых случаях невропатия лучевого нерва напоминает корешковый синдром уровня CVII. Следует учитывать, что последний сопровождается также расстройством сгибания кисти и приведения плеча; характерными болями корешкового типа, усиливающимися при чихании и движениях головой.
Установить топику поражения лучевого нерва позволяет электромиография, выявляющая снижение амплитуды мышечных потенциалов действия, и электронейрография, информирующая о замедлении проведения нервного импульса по нерву. Немаловажное диагностическое значение имеет определение характера (компрессионная, посттравматическая, ишемическая, токсическая и т. д.) и причины нейропатии. С этой целью возможно проведение консультации ортопеда, травматолога, эндокринолога, рентгенографии плеча, костей предплечья и кисти, КТ суставов, биохимического анализа крови, анализа крови на сахар и пр. обследований.
Лечение невропатии лучевого нерва
Основными направлениями в лечении лучевой невропатии являются: устранение этиопатогенетических факторов развития патологии, поддерживающая метаболическая и сосудистая терапия нерва, восстановление функции и силы пострадавших мышц. При любом генезе заболевания невропатия лучевого нерва требует комплексного подхода в лечении.
По показаниям этиопатогенетическая терапия может заключаться в проведении антибиотикотерапии, противовоспалительного (кеторолак, диклофенак, ибупрофен, УВЧ, магнитотерапия) и противоотечного (гидрокортизон, дипроспан) лечения, детоксикации путем капельного введения растворов натрия хлорида и глюкозы, компенсации эндокринных нарушений, вправлении вывиха, репозиция костей при переломе, наложении фиксирующей повязки и т. п. Невропатия травматического генеза часто нуждается в хирургическом лечении: осуществлении невролиза, пластики нерва.
С целью скорейшего восстановления нерва используются метаболические (гемодиализат крови телят, вит В1, вит В6, тиоктовая к-та) и вазоактивные (пентоксифиллин, никотиновая к-та) препараты. Для реабилитации иннервируемых им мышц назначают неостигмин, массаж, ЛФК, электромиостимуляцию.

-
5 минут на чтение

Синдром запястного канала – это поражение срединного нерва, которое происходит на фоне длительной компрессии в области запястья или травмы. Эта патология чаще всего развивается у женщин от 40 до 60 лет. Причиной синдрома может стать профессиональная деятельность, которая дает большую нагрузку на запястный канал, повреждения нерва и другие негативные факторы, связанные с нарушением здоровья человека.
- Что представляет собой нейропатия срединного нерва
- Причины
- Симптомы
- Диагностика
- Лечение хирургическим методом
- Консервативное лечение
- Медикаментозное лечение
- Дополнительные методы лечения
- Санаторно-курортное лечение
- Профилактика
- Последствия и осложнения
- Комментарий эксперта
Что представляет собой нейропатия срединного нерва
Срединный нерв начинается с внутренней области плеча, тянется через локтевой сустав в сторону запястья и заканчивается на ладони. Он отвечает за сгибание пальцев и движение кисти.
Нерв очень часто подвергается травмам в области нижней части предплечья, так как в этом районе он находится поверхностно. Medianus несет ответственность за двигательную способность мышц и за чувствительность верхних конечностей.
В состав нерва входят волокна спинального нерва срединного и нижнего пучков плечевого сплетения. Из-за частых травм в этой области и происходит нейропатия, которая негативно влияет на качество жизни пациента.
Патология развивается на фоне ушиба, перелома, пореза в области кисти, даже если нерв при этом не был поврежден. Все дело в рубцах, формирующихся в процессе заживления, которые имеют свойство давить на нерв, что и приводит к заболеванию.
Причины
Нейропатия срединного нерва развивается не только вследствие травмирования, но и на фоне некоторых заболеваний. Патология бывает следующих форм:
- Диабетическая. Поражение нерва происходит из-за длительного высокого уровня сахара в крови. В этом случае болезнь имеет свое развитие на фоне некорректного лечения сахарного диабета.
- Токсическая. В этом случае причиной патологии является длительный прием некоторых медикаментов, злоупотребление алкоголем, инфекционная интоксикация. Чаще всего встречается алкогольная форма отравления. Токсичные вещества негативно действуют на волокна нерва, разрушая их.
- Посттравматическая. На фоне травм и ран миелиновая оболочка теряет свою привычную целостность, что становится причиной заболевания.
- Туннельная. Сдавление сосудисто-нервного пучка в узком анатомическом канале (туннеле). Такая патология является предвестником компрессионно-ишемической болезни и приводит к повреждению серединного нерва.
Также причиной заболевания могут стать:
- артрозы;
- артриты;
- огнестрельные, колотые, резаные раны;
- перелом плеча и предплечья;
- переломы в лучезапястном и локтевом суставе;
- вывихи;
- опухоли;
- бурсит;
- посттравматическая гематома;
- нарушение работы эндокринной системы;
- подагра;
- ревматизм.

- Невропатия
![]()
Наталия Сергеевна Першина- 26 марта 2018 г.
Туннельный синдром появляется на фоне давления на срединный нерв в туннеле, что нарушает кровоток. В зону риска входят:
- плотники;
- гладильщицы;
- маляры;
- пианисты;
- гитаристы;
- штукатуры;
- упаковщики.
Синдром может развиться у кормящих грудью женщин, которые длительное время держат ребенка на руке. Туннельный синдром также появляется из-за анатомических изменений, которые происходят на фоне подвывихов, остеартроза, повреждений сухожилий, ревматизма, отёка околосуставных тканей. К редким случаям относят аномальный отросток плечевой кости.
Симптомы
Главными симптомами нейропатии срединного нерва являются:
- Боль в области кисти.
- Снижение чувствительности.
- Атрофия мышц.
- Онемение в пальцах и кисти.
- Снижение схватывающей силы.
- Отечность верхних конечностей.
- Отсутствует сгибание как минимум трех пальцев.
- Жжение в области ладони, пальцев, кисти.
Заболевание можно выявить по расстройству чувствительности радиальной области ладони, безымянного, среднего и частично указательного пальца. Заметно меняется трофика и двигательные функции.
Течение нейропатии проходит по-разному, в некоторых случае признаки заболевания проявляются очень быстро на протяжении нескольких дней или, наоборот, заболевание прогрессирует долго, порой это может проходить годами.
Диагностика
Диагностика нейропатии срединного нерва начинается с изучения жалоб пациента и визуального обследования изменений кисти. Помимо этого, выявляется область, где было замечено снижение чувствительности. Проводится специальный тест, чтобы найти расстройства двигательной системы:
- Во время сжимания руки в кулак 1,2 и 3 (частично) пальцы не сгибаются.
- Прижимая ладонь к поверхности стола вторым пальцем, не получается царапающее движение, если другие пальцы скрещены.
- Противопоставление 1 и 5 пальца нарушено.
После этого рекомендуется пройти:
- Компьютерную томографию кисти, которая покажет или исключит наличие врожденной узости запястного канала.
- Электронейромиографию, которая позволит следить за тем, как проходит импульс по нерву. Это поможет понять, насколько он поражен.
- Ультрасонографию (УЗИ).
- Магнитно-резонансную томографию, которая даст возможность воссоздать всю картину заболевания. МРТ поможет определить вид, размер и местонахождение поражения.
После подтверждения диагноза специалист назначает адекватное лечение.
Лечение хирургическим методом
Туннельный синдром запястного канала, который появился на фоне сдавливания нерва в области кисти, требует рассечения. Такая операция может проводиться как открытым способом, так и эндоскопическим.
Эндоскопическая операция не требует большого рассечения, но при обычном хирургическом вмешательстве можно рассмотреть весь канал и убедиться, что больших образований больше нет.
Чаще всего люди пожилого возраста принимают нейропатию за признак старения и обращаются к врачу поздно, что впоследствии усложняет лечение. В этом случае проводимость нерва полностью нарушена, назначается операция.
Полное нарушение проводимости нерва означает нарушение его целостности и также подразумевает оперативное лечение.
Консервативное лечение
Если вовремя обратиться к врачу с возникшей проблемой, то лечение проводится всегда успешно. На начальном этапе патологии рекомендуют провести фиксацию руки в привычном для нее положении с помощью шины. Также пациенту выписывают ряд нестероидных противовоспалительных медикаментов, препараты для ускорения регенерации нерва.
Обязательно назначается курс физиотерапии. Если заболевание находится в запущенном виде, то применяют вшивание нерва или пластическую операцию, которая помогает восстановить нейрогенную контрактуру кисти.
Очень важно во время терапии устранить первопричину заболевания. Желательно избавиться от алкоголизма, если он есть. При сахарном диабете надо следить за уровнем сахара в крови, исключить медикаменты, вызывающие интоксикацию.
Также специалисты назначают обезболивающие препараты, витамины группы В. Если есть показания, то больной принимает антидепрессанты и противосудорожные средства. Благоприятно на процесс выздоровления влияют оздоровительные ванночки, ЛФК, иглоукалывание, массаж, бальнеотерапия.
Медикаментозное лечение
Для лечения нейропатии по мере необходимости назначают:
- Альфа-липоевую кислоту.
- Бенфотиамин.
- Актовегин.
- Препараты, улучшающие периферическое кровообращения (трентал, сермион)
Все препараты назначаются только врачом, который принимает решение об их необходимости.
Дополнительные методы лечения
При терапии патологии также могут порекомендовать следующие дополнительные процедуры:
- Озокеритотерапия. Пораженные нервы обрабатываются озокеритом, что помогает восстановить пораженные ткани. Лечение проводится около часа на протяжении двух недель.
- Пелоидотерапия — это лечение целебной грязью, которое помогает улучшить восстановительные процессы, снижает и останавливает разрушение нервных волокон. Снимает воспалительные процессы. Процедура проводится в течение трех недель по 20 минут.
Также применяют сосудорасширяющие методы:
- Высокочастотная магнитотерапия. Магнитное поле с высокой частотой вызывает в клетках вихревые токи, что способствует нагреванию тканей. Курс проводят 10 дней по 15 минут.
- Низкочастотная магнитотерапия. Этот метод помогает расслабить гладкие мышцы сосудов, снижает вязкость крови, повышает кровоток. Процедура проводится на протяжении двух недель по 12 минут.
- Ультратонотерапия. Небольшой разряд способствует нагреванию тканей нерва, что позволяет расширить сосуды и восстановить кровообращение и лимфоток. Курс проводится на протяжении 10 дней по 10 минут.
Проводить лечение не рекомендуется, если заболевание находится в остром периоде.
Санаторно-курортное лечение
Пациентам с заболеваниями нейропатии рекомендуют применять санаторно-курортное лечение для этого можно посетить бальнео и климат-санатории и профилактории. Они помогут восстановить:
- Двигательные функции и силу мышц.
- Чувствительность конечности.
- Нервно-мышечную проводимость .
Проходить санаторно-курортное лечение нельзя в период, когда заболевание находится в острой форме.
Профилактика
Чтобы предотвратить возникновение или повторения патологии, рекомендуют следующую профилактику:
- Беречь руки, особенно в области кисти от травм, ранений, переломов и вывихов.
- Не переохлаждаться.
- Почаще менять положение руки.
- Не поднимать тяжести.
- Следить за уровнем сахара в крови.
- Если есть возможность, сменить профессиональную деятельность.
- Заниматься спортом.
- Периодически посещать врача и проверять конечности на наличие опухоли.
- После длительного нахождения в одной позиции рук, стоит их разминать и повышать кровоток.
- Следить за приемом лекарственных средств.
- Не злоупотреблять спиртными напитками.
- Контролировать артериальное давление.
Профилактика поможет избежать рецидивов и развития патологии.
Последствия и осложнения
Нейропатия медиального нерва может иметь следующие последствия и осложнения:
- Разрушение волокон, что приводит к недееспособности рук.
- Ухудшение качества жизни.
- Из-за потери чувствительности могут быть дополнительные травмы.
- Гангрена.
- Деформация пальцев.
- Периодические боли.
- Некроз тканей.
- Отечность.
- Мышечная слабость.
Нейропатию можно предотвратить, если следить за своим здоровьем и проводить профилактику. Если проблема все же возникла, не надо откладывать лечение и доводить заболевание до острой и хронической формы, это поможет избежать последствий и осложнений.
Комментарий эксперта
Узость анатомических каналов, предрасполагающая к развитию туннельных синдромов, может быть врожденной. В этом случае даже незначительная, но систематическая нагрузка на запястье будет приводить к травматизации срединного нерва. Основная лечебная мера — изменение характера деятельности и исключение провоцирующих движений.
Читайте также:



