Шваннома слухового нерва с невралгией тройничного нерва после гамма ножа
Вестибулярные шванномы (невриномы слухового нерва, акустические шванномы) составляют от 6 до 10% всех первичных внутримозговых опухолей и 80% всех новообразований мостомозжечкового угла Эти опухоли развиваются как следствие гиперпродукции шванновских клеток (леммоцитов), образующих оболочки аксонов в периферических нервах и ганглиях в результате потери гена супрессора в 22 хромосоме. В подавляющем числе случаев опухоль берет начало из вестибулярной порции VIII чмн. По мере роста опухоли сдавливаются слуховые и вестибулярные волокна, вызывая, как правило, одностороннее снижение слуха, шум в ухе, нарушение равновесия и головокружения. Дальнейший рост опухоли оказывает влияние на тройничный нерв и приводит к онемению на лице. Опухоль может также сдавливать и лицевой нерв, вызывая парез лицевой мускулатуры и/или ее спазм. Увеличиваясь в размере, опухоли со временем занимают большую мосто-мозжечковую цистерну, вызывая локальное воздействие на ствол мозга и мозжечок, с возможным нарушением ликвороциркуляции и развитием гидроцефалии.
В популяции в среднем у одного из 100000 людей в год развивается вестибулярная шваннома. Женщины примерно вдвое чаще подвержены этому заболеванию Симптомы могут проявляться в любом возрасте, но обычно встречаются в период с 30 до 60 лет. 90% ВШ являются спорадическими и одиночными, тогда как в 4% случаев двусторонние опухоли связаны с нейрофиброматозом II типа, а в 5% множественные опухоли не являются проявлением наследственного заболевания
Подробнее:
В настоящее время существует три основных способа ведения пациентов с невриномами слухового нерва:
- динамическое наблюдение с регулярными клиническими и нейрорентгенологическими осмотрами,
- микрохирургическое удаление,
- стереотаксическая радиохирургия или конформная фракционированная радиотерапия.
Динамическое наблюдение наиболее обосновано у людей старше 75 лет при выявлении у них мелких (внутриканальных) шванном, либо у пациентов с тяжелой декомпенсированной сопутствующей патологией. В остальных случаях целесообразно активное решение вопроса об удалении опухоли или проведении стереотаксической радиохирургии.
При хирургическом удалении вестибулярных шванном обычно используются три основных хирургических доступа: ретросигмовидный, транслабиринтный и доступ через среднюю черепную ямку.
В ведущих нейрохирургических центрах при опухолях менее 1,5 см нормальную функцию лицевого нерва (I-II по шкале House-Brackmann) удается сохранить более чем у 90% пациентов. Только 3,2-6,7% пациентов при таких размерах опухоли имеют плохой исход (III-IV по шкале House-Brackmann). Однако нормальная функция лицевого нерва (I-II по шкале House-Brackmann) сохраняется только у 40-50% пациентов с более крупными опухолями. В целом, сохранность функции лицевого нерва составляет 80%.
Из послеоперационных осложнений следует отметить ликворею из раневого хода или из евстахиевой трубы и среднего уха у 2-20% пациентов. Чаще она проходит спонтанно, но иногда может потребоваться проведение повторной операции для закрытия ликворного свища, наличие которого может привести к развитию менингита.
Среди других, связанных с операцией осложнений, можно отметить: кровоизлияние в ложе операции (1-2%), отек мозжечка и ствола мозга, гемипарез, менингит (1,2%), раневую инфекцию (1,2%), парез VI черепного нерва (1-2%) и парезы других, ниже расположенных черепных нервов, подкожную гематому (3%). Летальность после удаления вестибулярных шванном колеблется в пределах (0-3%), Рецидивы опухоли наблюдаются в 5-10%, при этом субтотальное удаление вестибулярной шванномы практически наверняка связано с высоким риском продолженного роста опухоли, что может потребовать повторного вмешательства.
Стереотаксическая радиохирургия при вестибулярных шванномах направлена на предотвращение дальнейшего роста опухоли, сохранение функции улиткового и других черепных нервов в случаях, когда это возможно, а также поддержание или улучшение неврологического статуса пациента.
Впервые стереотаксическая радиохирургия у больного с вестибулярной шванномой была проведена Л. Лекселлом в 1969 году До настоящего времени опубликованы результаты длительного (свыше 10 лет) наблюдения результатов СРХ у более чем 3000 больных с вестибулярными шванномами, а общее количество пролеченных пациентов за это время превысило 60000 по всему миру.
Шванномы вообще, вестибулярные шванномы, в частности, имеют особенности постлучевых изменений после проведения стереотаксической радиохирургии. Pollok B. в 2006 подробно описал постлучевой патоморфоз присущий вестибулярным шванномам. Он отмечал, что до 93% шванном демонстрируют развитие феномена отсутствия накопления контраста в центральной части опухоли при проведении МРТ в сроки от нескольких месяцев до 2 лет после СРХГН, а также временное увеличение размеров опухоли (как правило, через 6-12 месяцев после процедуры) у 40% пациентов. Также он выделил три типа изменений, присущие ВШ в дальнейшем:
- тип 1 – уменьшение размеров опухоли,
- тип 2 - временное увеличение размеров опухоли с последующей стабилизацией размеров,
- тип 3 – продолженный рост опухоли.
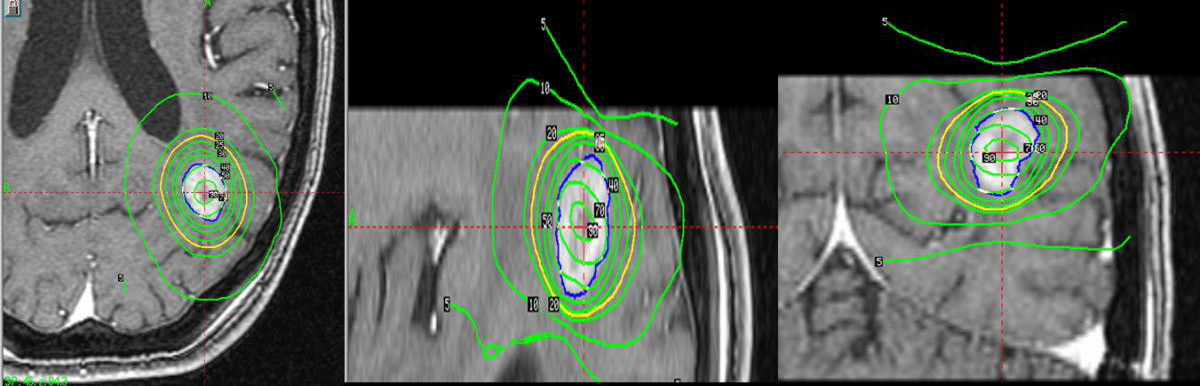
Рис 1. Динамика постлучевых изменений. Рецидив опухоли после удаления, на момент СРХГН (слева). Увеличение размеров опухоли, гомогенное контрастирование сменяется кольцевидным, по периферии, с зоной аконтрастирования в центральной части опухоли, усиление локального масс-эффекта через 4 месяца после облучения (в центре). Значительный регресс опухоли через 16 месяцев после СРХГН (справа).

Многочисленные научные публикации подтверждают отсутствие роста ВШ после радиохирургии на уровне 93-100% на протяжении наблюдения свыше 10 лет.
Рис 1. Пациентка, 47 лет. Интра-экстраканальная вестибулярная шваннома (объем на момент СРХГН – 0.95 куб см). Уменьшение объема опухоли до 0.04 куб см (на 96%) уже через 1 год после облучения

Рис 2. Пациент, 43 года. Данный пример демонстрирует не только значительный регресс крупной опухоли (13 куб см) – на 81% за 2 года, но и безопасное и полное восстановление функции лицевого нерва, нарушение которой отмечалось в дебюте заболевания. Положительный эффект от лечения сохраняется в течение 8 лет

Наш опыт демонстрирует, что порядка 70% неврином после радиохирургии уменьшаются в размерах. Более 20% - остаются стабильными. И лишь 2,5% опухолей демонстрируют признаки продолженного роста в сроки наблюдения более 3 лет. При этом только 1.5% наших пациентов потребовалось хирургическое удаление опухоли в результате отсутствия эффекта от радиохирургии.
Диаграмма 1. Динамика изменений объема вестибулярных шванном в ближайшие 3 года после СРХГН (Центр Гамма-нож, Москва)

В настоящее время слух на исходном уровне может быть сохранен у 60-80% пациентов, причем более высокая сохранность достигается при опухолях меньшего размера, а также у пациентов с сохранным слухом на момент облучения. Наличие на момент радиохирургии заметных изменений слуха является фактором риска по его дальнейшему снижению и полной утрате.
Функция лицевого и тройничного нерва в настоящее время может быть сохранена у большинства пациентов (>95%). В нашей практике парез лицевого нерва после СРХГН отмечался у 1,6% больных, в т.ч. в 2% случаев крупных шванном (Т4 по Сами). Тики и гемифациальный спазм после СРХГН отмечались у 3,3% больных. Гипестезия на лице после СРХГН отмечается у 3,4% пациентов. Стойкий характер только у 2%. Усугубление ранее имевшейся гипестезии отмечается в 2.5%. Тригеминальная невралгия после СРХГН встречается в 3.7%, развивается в сроки 1-2 года после облучения, имеет временный характер и регрессирует на фоне лекарственной терапии Карбамазепином и, далее, на фоне уменьшения размеров опухоли.
Пациенты с вестибулярными шванномами, связанными с нейрофиброматозом II типа, представляют собой особую группу, поскольку у них высок риск полной глухоты. Тем не менее, наш опыт показывает, что и в случае НФ2 типа есть шансы сохранить слух.
Рис.1 Б-ая Л. 28 лет. Этапное лечение ВШ при НФ 2 типа. Хирургическое удаление ВШ справа (2008 г.). СРХГН рецидива ВШ в правом мостомозжечковом углу (слева), объемом 7.5 куб см, через 1 год после хирургического удаления контрольная МРТ через 11 месяцев (в центре) – уменьшение размеров облученной ВШ, продолженный рост ВШ (объем 11.7 куб см) в левом мостомозжечковом углу, СРХГН ВШ в левом мостомозжечковом углу через 11 месяцев;

Рис 2. Аудиограмма этой же пациентки через 6 лет после СРХГН. Справа – глухота (после удаления опухоли в 2008 г.). Слева – функционально сохранный слух (Г-Р 2 степени).

Табл. 1. Функциональные исходы, реабилитация и социальная адаптация пациентов с ВШ после хирургического лечения и радиохирургии (по Regis J. с соавторами (2002)
| После операции (110 пациентов) | После Гамма-ножа (97 пациентов) | |
| Нарушение функции лицевого нерва | 37% | 0% |
| Прочие функциональные нарушения | 39% | 9% |
| Средняя продолжительность пребывания в стационаре | 23дня | 3 дня |
| Среднее время вынужденного отсутствия на работе | 130 дней | 7 дней |
| Сохранение профессиональной активности | 56% | 100% |
Lobato-Polo J и соавт. (2009) в исследовании посвященном изучению СРХГН у молодых пациентов (средний возраст 35 лет, 13-40 лет) выявили, что 96% пациентов не требовалось никакого дополнительного лечения на протяжении 5 лет наблюдения после СРХГН. Сохранность слуха (т.е. стабильность на одном уровне по шкале Гарднера-Робертсона) была 93%, 87% и 87% на 3, 5 и 10 лет, соответственно. У пациентов с функциональным слухом до СРХГН у 100%, 93% и 93% пациентов через 3, 5 и 10 лет, соответственно, удалось сохранить слух на прежнем уровне Функция лицевого и тройничного нерва была сохранена у 98,2% и 96,4% пациентов соответственно; Все пациенты сохранили свой прежний уровень повседневной активности или рабочей занятости после СРХГН. Ни у кого не было выявлено радиационно индуцированных опухолей. Таким образом, вопреки встречающимся предубеждениям, в настоящее время существуют убедительные аргументы в пользу применения радиохирургии не только у пожилых, но и у молодых пациентов.
Табл. 2 Функциональные исходы СРХГН у молодых пациентов (по Lobato-Polo и соавт, 2009).
| 3 года | 5 лет | 10 лет | |
| Сохранность слуха | 93% | 87% | 93% |
| Сохранность функционального слуха | 100% | 87% | 93% |
| Сохранность лицевого нерва | 98.2% |
| Сохранность тройничногонерва | 96.4% |
Радиохирургия также является безопасной и эффективной альтернативой повторной хирургической операции у пациентов с продолженным ростом опухоли после субтотального ее удаления.
Рис. 3. СРХГН остатков ВШ после хирургического удаления. На момент СРХГН объем опухоли составил 4.1 куб. см (слева), через 3 года и на протяжении 10 лет наблюдения объем опухоли составил 0.5 куб см

Таким образом, в настоящее время стереотаксическая радиохирургия на аппарате Гамма-нож является современным, высокоэффективным и достаточно безопасным методом лечения вестибулярных шванном, в т.ч. крупных (стадии Т4 по Сами, при условии тщательного отбора таких пациентов), как самодостаточным, так и дополняющим хирургическое вмешательство, позволяющим свести к минимуму вероятность рецидива опухоли, обеспечить максимальную функциональную сохранность нервов мосто-мозжечковой группы, избежать рисков хирургических и анестезиологических осложнений и вернуться к повседневной жизни в сжатые сроки.
Невринома слухового нерва по-другому называется акустической шванномой, чем подчеркивается происхождение этой доброкачественной опухоли восьмой пары черепно-мозговых нервов из шванновских клеток оболочки нерва.
Поскольку этот нерв имеет слуховую и вестибулярную порции, в клинике присутствуют и снижение слуха, и вестибулярные нарушения. Более чем в 95% случаев опухоль растет из вестибулярной части, а слуховые расстройства связаны с ее давлением на слуховую часть нерва. Но первыми симптомами чаще всего становятся шум в ухе и ухудшение слуха. Из-за односторонней локализации процесса, медленного роста опухоли и постепенно нарастающих слуховых расстройств они нередко долго остаются незамеченными.
По мере роста новообразования кроме прогрессивного снижения слуха, головокружения, неустойчивости походки, тошноты появляются признаки компрессии находящихся рядом других черепно-мозговых нервов – лицевого, тройничного, отводящего, языкоглоточного, блуждающего. Развивается клиническая картина, сходная с невралгией тройничного и нейропатией лицевого нервов – возникают боли в лице и его асимметрия. Постепенно присоединяются гнусавость голоса, затруднения глотания (дисфагия).
Диагностика
Предположить невриному слухового нерва может любой врач, выявивший признаки поражения заинтересованных при этом заболевании черепно-мозговых нервов – невролог, стоматолог, отоларинголог. Рентгенография черепа с фокусированием на височной кости, в которой расположен канал слухового нерва, определяет при невриноме его расширение.
Детальную картину акустической шванномы предоставляют компьютерная и магнитно-резонансная томографии в разных режимах. Они обязательно выполняются для выработки тактики ведения пациента, так как позволяют получить все характеристики опухоли, ее формы и размеров, направления роста и взаимоотношений с соседними анатомическими структурами.
Выбор лечебной тактики зависит от:
- особенностей опухоли – размеров, направления и скорости роста, характера оказываемой ею компрессии, выраженности клинических проявлений, прогнозируемого течения заболевания;
- истории заболевания. Очень важно, выявлена ли опухоль впервые, или она уже длительно находится под наблюдением, выполнялись ли ранее операции по ее удалению (то есть является ли она рецидивирующей), или применялись другие методы лечения;
- общего состояния пациента и степеней риска как операции, так и отказа от хирургического лечения.
К лечению неврином слухового нерва в современной неврологии и нейрохирургии существует несколько подходов:
- Тактика динамического наблюдения. Она избирается в случаях бессимптомных, случайным образом выявленных неврином, а также для пациентов преклонного возраста, старше 75-80 лет, длительно страдающих снижением слуха и многочисленными соматическими заболеваниями. Регулярные осмотры и компьютерные или магнитно-резонансные томограммы с интервалом в 3-12 месяцев позволяют держать процесс под контролем и переходить к более активным мерам в случае быстрого прогрессирования опухоли.
- Хирургическое удаление опухоли. Операция целесообразна у пациентов с крупными невриномами размером более 3-х см, склонными, по результатам динамического наблюдения, к быстрому росту. Также удаление опухоли показано, если неврологический дефицит прогрессирует, появились признаки внутричерепной гипертензии и/или компрессии ствола головного мозга. Продолжающийся рост опухоли после радиохирургического вмешательства – еще одно показание к открытой операции.
В современных нейрохирургических клиниках удаление неврином слухового нерва выполняют малоинвазивным способом через субокципитальный доступ (небольшой разрез в заушной области). Благодаря использованию приемов микрохирургии, операционных микроскопов и микроскопических инструментов обеспечивается высокая точность выделения и удаления невриномы с сохранением функции других черепно-мозговых нервов. При этом стремятся к тотальной резекции опухоли во избежание ее рецидива в дальнейшем.
Стереотаксическая хирургия и Гамма-нож
Высокая точность облучения и отсутствие манипуляций хирургическими инструментами в полости черепа позволяют получать лучшие функциональные результаты, чем после традиционных операций, когда чаще страдают слух и функции мимических мышц.
Использование малоинвазивных прецизионных хирургических методик и радиохирургического лечения невриномы слухового нерва в ведущих нейрохирургических клиниках мира позволяет сохранить функцию лицевого нерва в 90% случаев, а слух – у 60-80% пациентов.

Рубрика: Медицина
Дата публикации: 07.11.2018 2018-11-07
Статья просмотрена: 1438 раз
Невралгия тройничного нерва (НТН) — это расстройство пятого черепного (тройничного) нерва, которое вызывает острую, эпизодическую боль в лице, которая может включать в себя губы, глаза, нос, кожу головы, лоб, верхнюю и нижнюю челюсть.
Боль, возникающая в результате НТН, оказывает значительную нагрузку на пациентов. Во время тяжелых приступов, больные иногда не в состоянии говорить или не могут есть. Даже между приступами некоторые пациенты охвачены непреодолимым страхом, что боль внезапно вернется в любое время. [2]. Это создает серьезные проблемы в повседневной жизни и тем самым снижая её качество. Выраженность боли соотносима со снижением показателей ежедневного функционирования, качества жизни, самочувствия, сна, настроения и общего состояния здоровья [3]. НТН повлияла на трудоспособность у 34 % пациентов. Две трети пациентов сообщили о боли от умеренной до сильной в течение предыдущих 24 часов. Симптомы депрессии часто встречаются у пациентов, страдающих ТНТ. [4;5;6].
Недавно, радиохирургия гамма-ножа стала методом выбора для пациентов, которым медикаментозная терапия не принесла результатов в лечении НТН. Недавние достижения в области томографии и увеличение опыта ее использования, указали на важность операции с применением гамма-ножа в качестве варианта лечения, также благодаря его использованию, боль значительно облегчалась.
Точный механизм обезболивания неизвестен. Гамма-нож может притупить некоторые болевые волокна тройничного нерва. Как правило, устранение боли, после операции гамма-ножом, не является немедленным. Обычно это происходит в течение первого месяца после операции. [1]
В 1953 году Лекселл облучил тройничный нерв у 2 пациентов с успешным исходом, но не публиковал эти данные до 1971 года. [7] Прогресс действительно начался, когда в 1990-х годах хирурги научились точно нацеливаться на нерв с помощью стереотаксической магнитно-резонансной томографии (МРТ), также определять правильную дозу облучения, чтобы быстро устранить боль без потери чувствительности лица, и определять длину нерва, который подвергается излучению. [8]
Операция с гамма-ножом (GKS) стала более широко распространена с 2000 года. Эта операция менее технически сложна, менее зависима от оператора и менее инвазивна, чем чрескожные процедуры. Это один из новых методов лечения невралгии тройничного нерва с наименьшим количеством осложнений. Операция гамма-ножом, по-видимому, столь же эффективна (80 процентов пациентов), как и чрескожные процедуры, но, чтобы устранилась боль, необходимо время от нескольких недель до месяцев, которое может быть слишком длинным для некоторых пациентов, также стоит немного дороже. Эта процедура состоит из нескольких лучей (>200) высокоэнергетических фотонов, сконцентрированных с высокой точностью на мишени (т. е. на корне тройничного нерва), разрушающих определенные компоненты нерва. Из тех пациентов, которые лечатся, а именно, у 60 % боль устраняется сразу, и более 75 % пациентов имеют более 50 % устранения боли спустя 1,5 года. Устройство содержит стабильный источник излучения (60-Co), что освобождает данную технику от необходимости использования внешнего источника радиоактивности (например, циклотрона). [9;10]
При исследовании 220 пациентов, получавших лечение в Университете Питтсбурга со средней радиохирургической дозой 80 Гр, полное обезболивание было достигнуто у 64,9 % пациентов на 6 месяце, 70,3 % спустя 1 год, 75,4 % через 33 месяца. Спустя 5 лет только 55,8 % имели полное или частичное обезболивание. У пациентов с атипичной лицевой болью результаты были хуже. После радиохирургии у 10,2 % развились новые или увеличились имеющиеся парестезии или онемение лица [12]. У тех, кто испытывал рецидив невралгии тройничного нерва, повторная гамма-операция давала полное обезболивание только в 48 % случаев и, несмотря на снижение дозы до 50–60 Гр, несла повышенный риск возникновения новой чувствительной недостаточности. В группе из 54 пациентов, со средним сроком наблюдения 12 месяцев, результаты Неврологического института Бэрроу были менее благоприятными, и только 35 % достигли полного облегчения боли.
В Университете Вирджинии было рассмотрено лечение 146 случаев невралгии тройничного нерва (TN) с помощью гамма-ножевой хирургии. В этом случае лучевая хирургия была выполнена один раз у 131 пациента, два раза у 14 пациентов и три раза у 1пациента. Типы невралгии тройничного нерва были следующими: 126 пациентов с типичным НТН; 3 с атипичным НТН; 4 с рассеянным склерозом, связанным с НТН; и 10 пациентов с НТН и с опухолью пещеристого синуса в анамнезе. [11] В каждом случае выбранная радиохирургическая мишень составляла от 2 до 4 мм перед входом тройничного нерва в варолиев мост. Максимальные дозы варьировали от 50 до 90 Гр. В среднем наблюдение составило 18 месяцев (от 2 до 96 месяцев). Среднее время обезболивания составило 24 дня (от 1 до 180 дней). Процент пациентов, у которых было обезболивание, через 1, 2 и 3 года после радиохирургии, составил 48 %, 46 % и 39 % соответственно. Процент пациентов, которые испытали некоторую степень улучшения их боли, составил 90 %, 77 % и 70 % на 1, 2 и 3 лет наблюдения, соответственно. У 11 пациентов (8 %), после радиохирургического вмешательства, развилось онемение лица.
Хотя стереотаксическая радиохирургия менее эффективна, чем микрососудистая декомпрессия, она остается рациональным вариантом лечения для тех пациентов, которые не желают или не могут подвергаться более инвазивным хирургическим методам, и предлагает низкий риск побочных эффектов.
Заключение
Радиохирургия гамма-ножей — это безопасный, эффективный и минимально инвазивный метод, который можно было бы рассматривать как терапию первой линии для ограниченной группы пациентов, для которых более инвазивный вид лечения непригоден. Кроме того, не существует исследования с едиными долгосрочными данными для всех пациентов. Растущее количество литературы показывает, что низкие частота встречаемости осложнений радиохирургии гамма-ножом, в сочетании с высокими показателями успеха и удовлетворенности пациентов, позволяют все чаще использовать его в качестве первичного вмешательства при невралгии тройничного нерва у соответствующих пациентов.
- University of Virginia School of Medicine Charlottesville, Virginia 22908 USA
- Cheshire W. P. (2003) Trigeminal neuralgia feigns the terrorist. Cephalalgia 23: 230–230
- Tolle T., Dukes E., Sadosky A. (2006) Patient burden of trigeminal neuralgia: results from a cross-sectional survey of health state impairment and treatment patterns in six European countries. Pain Pract 6: 153–160
- Zakrzewska J. M. (2006) Insights: facts and stories behind trigeminal neuralgia. Gainesville, FL: Trigeminal Neuralgia Association
- Zakrzewska J. M., Jassim S., Bulman J. S. (1999) A prospective, longitudinal study on patients with trigeminal neuralgia who underwent radiofrequency thermocoagulation of the Gasserian ganglion. Pain79: 51–58
- Marbach J. J., Lund P. (1981) Depression, anhedonia and anxiety in temporomandibular joint and other facial pain syndromes. Pain 11: 73–84
- Leksell L. Stereotactic radiosurgery in trigeminal neuralgia. Acta Chem Scand. 1971. 37:311–314.
- Kondziolka D, Lunsford LD, Flickinger JC, et al. Stereotactic radiosurgery for trigeminal neuralgia: a multi-institutional study using the gamma unit. J Neurosurg. 1996 Jun. 84(6):940–5.
- Kondziolka D, Perez B, Flickinger JC, et al. Gamma knife radiosurgery for trigeminal neuralgia: results and expectations. Arch Neurol. 1998 Dec. 55(12):1524–9.
- Deinsberger R, Tidstrand J. Linac radiosurgery as a tool in neurosurgery. Neurosurg Rev. 2005 Apr. 28(2):79–88; discussion 89–90, 91.
- Lars Leksell Center for Gamma Surgery, Department of Neurological Surgery, University of Virginia Health System, Charlottesville, Virginia
- Departments of Neurological Surgery and Radiation Oncology, University of Pittsburgh, and the Center for Image-Guided Neurosurgery, Pittsburgh, Pennsylvania
Современные технологии предлагают удаление первичных и вторичных очагов роста опухолей без вмешательства в целостность организма, без химиотерапии.
Гамма-нож – это специальный аппарат (система), который точечно воздействует на раковые клетки в пределах всей черепной коробки.

Излучение устройства призвано уничтожать очаги новообразований, которые находятся внутри головы без трепанации и другого физического вмешательства в кости черепа, головной мозг.
- Операции с гамма-ножом
- Как проходит операция?
- Плюсы и минусы
- Послеоперационный период
- Реабилитация после гамма-ножа
- Лечение за рубежом
- Стоимость операции
- Отзывы прооперированных
Операции с гамма-ножом
Создателями радиохирургического аппарата является шведская компания Elekta, а один из главных разработчиков – нейрохирург, один из основателей радиохирургии, Ларс Лекселл.
В 60-х годах прошлого века была проведена первая операция с использованием ионизирующего излучения (направленной волны).
Гамма нож для лечения рака применяется уже более 50 лет и является одним из самых действенных и безопасных способов терапии при опухолях головного мозга.

Лечение гамма-ножом за рубежом проходит в несколько этапов:
- На голову пациента плотно фиксируется стереотаксическая рама. Она надежно удерживает череп, чтобы человек не смог делать никаких движений во время проведения процедуры (смещение может привести к повреждению здоровых областей мозга). Фиксация происходит под местным наркозом.
- Проводятся все необходимые для операции обследования головного мозга. Больному делается МРТ, компьютерная томография (КТ), позитронно-эмиссионная томография (ПЭТ) и исследование кровеносных сосудов (ангиография). С помощью результатов томографий гамма-нож настраивается на нужную область мозга. Все координаты привязаны к раме компьютерной программой и образуют стереомодель головы на мониторе.
- Результаты исследований анализируются, после чего специалисты составляют подробный план проведения процедуры.
- Человек ложится на операционный стол устройства. Его голова сопоставляется с изоцентром аппарата (опухоль-нож). В различных моделях нож настраивается по-разному (ручной/автоматизированный способ).
- Медперсонал покидает комнату с аппаратом. Операция на головном мозге проводится в специализированном кабинете.
- Специальный стол, на котором располагается больной, заезжает внутрь устройства и начинается облучение. Во время сеанса специалисты могут видеть больного при помощи видеосвязи. Также между врачами и пациентом есть аудиосвязь.
Процедура может длиться всего 10 минут, если новообразование имеет небольшие размеры.
Если в головном мозге выявлено несколько очагов раковых клеток, сеанс может продолжаться от одного до нескольких часов.
Плюсы и минусы
Преимущества гамма-ножа:
- Отсутствие физического воздействия на голову человека. При использовании аппарата отпадает риск повреждения тканей мозга.
- Безболезненность операции. Анестезия требуется только для фиксации рамы.
- Возможность избавиться от рака за 10 минут.
- Точность гамма-излучения.
- Бюджетная стоимость лечения.
- Возможность использования устройства для терапии любого вида опухолей, метастаз, патологий сосудов, некоторых болезней глаз и заболеваний мозга. Гамма-нож отлично справится с карциномой, проведет лечение менингиомы головного мозга, устранит глаукому, эпилепсию, невралгию тройничного нерва.
Минусы процедуры:
- Невозможность фракционного облучения (терапия проводится только 1 раз).
- Использование излучения только в пределах головы (главное отличие гамма-ножа и кибер-ножа).
- Фиксация головы происходит при помощи стереотаксической металлической рамы, поэтому обязательно использование анестезии.
В зависимости от того, как проходит операция и сколько очагов необходимо уничтожить, пациент может чувствовать небольшое недомогание или головную боль.
Существует ряд противопоказаний для процедуры:
- Рецидивы хронических заболеваний.
- Водянка мозга (обилие спинномозговой жидкости).
- Опухоли более 35 мм в диаметре.
- Чрезмерная компрессия (сдавливание) мозга.
- Наличие самой агрессивной формы рака мозга делает операцию не эффективной.
Противопоказания могут иметь временный характер. Например, при обостренной стадии хронической болезни достаточно дождаться периода ремиссии.
Гамма-нож предполагает сведение к минимуму разных побочных эффектов и осложнений.

Самые опасные последствия после операции проявляются в течение 5-14 дней – они крайне редкие:
- Очаговое или полное облысение,
- Снижение слуха и зрения,
- Краснота кожных покровов
- Эпилепсия.
Тяжелые постлучевые осложнения после гамма-ножа составляют не больше 5% от всех операций.
Небольшие побочные эффекты обычно проходят в течение дня. Головные боли после гамма-ножа исчезают через 10-15 минут, боли от рамки – через 12 часов, тошнота – через 60 минут.
Полное восстановление организма после процедуры происходит через 1-3 дня.
Лечение за рубежом
Эффективны и распространены операции с использованием технологии гамма-нож в Германии. На втором месте в этом списке находится Корея.
Менее распространено лечение в Швейцарии, Израиле, Турции, Японии, Австрии и США.

Операции в Германии предлагают:
- Виванте клиника, город Берлин.
- Онкологический Центр, город Дрезден.
- Центр Онкогинекологии, город Кельн.
- Госпиталь Святой Мари, город Дюссельдорф.
В Израиле:
- Клиника Ассута, город Тель-Авив.
- Клиника Ихилов, город Тель-Авив.
- ЭлитМедикал, город Тель-Авив.
Практически все зарубежные агенты клиник организуют трансферы своих клиентов от аэропорта до больницы. За дополнительную плату больному может предоставляться переводчик.
Эти моменты необходимо прояснить заранее (найти агента, договориться о прибытии в клинику и о переводчике, забронировать место для проживания после выписки из больницы).
Стоимость операции
Очередь на гамма-нож в России может длиться годами. В зарубежных клиниках пациентов готовы принять в любой день.
Квоты на операцию можно получить только в РФ. Процедура гамма-облучения за рубежом сведена к частной практике врачей.
Цена операции:
- Германия, Швейцария – от 12 000 EUR.
- Турция – от 9 000 EUR.
- Китай – от 6 000 USD.
- Австрия, Корея – от 13 000 USD.
- Израиль, Сингапур – от 17 000 USD.
- Япония, США – от 18 000 USD.
Сколько стоит операция на определенный момент, можно узнать только лично связавшись с необходимой клиникой. Для этого нужно отправить запрос на официальном сайте больницы или найти надежного агента.
Операция бесплатно предоставляется по назначению лечащего врача, после прохождения комиссии из специалистов, сдачи всех анализов, в порядке очереди, только в России и только в ближайших к прописке региональных клиниках.
Отзывы прооперированных
Читайте также:


