При неврозе стул с кровью
Невроз кишечника (синоним синдром раздраженного кишечника) – это заболевание, которое характеризуется сочетанием болевого синдрома с нарушениями стула и диспепсическими явлениями (урчание, метеоризм, насильственные позывы к дефекации). Продолжительность патологии более трех месяцев.
Заболевание диагностируется у 50-70% людей, которые впервые обратились к гастроэнтерологу с жалобами со стороны желудочно-кишечного тракта. Невроз кишечника выявляют в разном возрасте, в том числе и у детей. Женщины подвержены синдрому раздраженного кишечника в 4 раза чаще, чем мужчины.
Симптомы
При неврозе кишечника симптомы могут значительно отличаться. Для данного заболевания характерно хроническое течение с периодами обострений и ремиссий.
Самыми частыми жалобами при обращении к гастроэнтерологу являются:
Болевой синдром бывает различной интенсивности: от легкого дискомфорта до выраженных схваткообразных болей. Провоцируется приемом пищи. Отхождение газов или опорожнение кишечника способствуют стиханию болевых ощущений.
К сопутствующим симптомам относят:
- чувство неполного опорожнения кишечника;
- ощущение кома в горле при глотании;
- мигренеподобные головные боли;
- нарушения мочеиспускания (частые позывы к мочеиспусканию, чувство переполненного мочевого пузыря, ощущение неполного опорожнения мочевого пузыря и др.);
- изжога, отрыжки;
- боли в поясничной области.
Для невроза кишечника характерен ряд особенностей:
- Длительный анамнез заболевания.
- Изменчивый характер симптомов.
- Четкая связь между психоэмоциональными факторами и симптомами со стороны кишечника.
- Отсутствие симптомов во сне ночью.
Причины
Синдром раздраженного кишечника рассматривается как многофакторное заболевание, в развитии которого участвуют внешние и внутренние причины:
- психоэмоциональные нарушения (хронические стрессовые ситуации, депрессия, чувство тревоги, панические атаки);
- социальные факторы (семейные, финансовые, межличностные конфликты приводят к обострениям невроза кишечника);
- нарушение моторики кишечника вследствие воспалительных процессов в кишечнике, низкой физической активности, подавления позывов к акту дефекации, нарушений в питании (недостаток клетчатки, избыток жиров);
- наследственность.
Под действием многочисленных факторов происходит сбой в работе нервной системы, которая регулирует деятельность желудочно-кишечного тракта. Нарушается болевая чувствительность внутренних органов, нарушается моторика (усиление или ослабление) и секреция кишечника. Точная взаимосвязь между всеми механизмами развития до конца не установлена.
Виды патологии
В зависимости от того, какой симптом преобладает, выделяют следующие формы болезни:
- Функциональная диарея. В клинической картине преобладает симптомы диареи, которая может быть до 4 раз в сутки. Стул светлого цвета, часто содержит примеси непереваренной пищи. Диарея возникает преимущественно в утренние часы. Нарушение стула сопровождается императивными (насильственными) позывами к акту дефекации (тенезмы). Боли в животе при этой форме не встречаются.
![]()
- Функциональные запоры. Клинические проявления запоров имеют несколько вариантов. В одном случае отсутствие стула сменяется запорным поносом (обильное выделение каловых масс), затем вновь возникает запор. В других случаях стул регулярный, но сопровождается чувством неполного опорожнения кишечника после акта дефекации или сам стул напоминает овечий кал или имеет лентовидную форму. Данная форма заболевания сопровождается выраженной психоэмоциональной окраской (тягостное состояние, чувство внутреннего напряжения).
- Болевая форма. Боли носят схваткообразный характер, часто появляются в левой нижней части живота, усиливаются перед дефекацией. После опорожнения кишечника боли исчезают. Прием пищи может спровоцировать болевой синдром. Человека беспокоит чувство тяжести в животе, его вздутие. Метеоризм усиливается к вечеру. Особенностью невроза кишечника является отсутствие абдоминальных болей в ночное время.
Диагностика
Перечисленные симптомы невроза кишечника встречаются и при других заболеваниях (опухоли, воспаления, эрозии, дивертикулез и др.) и не являются строго специфическими. Диагноз может быть заподозрен, когда у человека при обследовании выявляют ряд симптомов, которые соответствуют диагностическим критериям (римские критерии).
К диагностическим критериям относятся повторяющиеся боли в животе или неприятные ощущения в животе как минимум 3 дня в месяц в течение последних 3 месяцев, которые сочетаются со следующими признаками:
- самочувствие улучшается после акта дефекации;
- задержка или учащение стула провоцирует начало болевого синдрома;
- начало болевого синдрома связано с изменением консистенции стула.
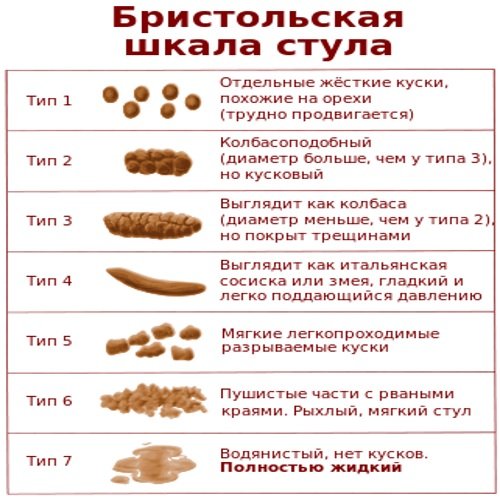
Абдоминальные боли должны сочетаться хотя бы двумя признаками:
- стул с частотой меньше трёх раз в неделю или чаще трёх раз в день;
- стул носит твердый или бобовидный характер (овечий кал) или разжиженный, водянистый характер;
- длительное натуживание во время акта дефекации;
- выделение слизи с калом во время опорожнения кишечника;
- чувство вздутия, переполнения в животе или неполного опорожнения кишечника после дефекации.
Для постановки диагноза и исключения опухолей, воспалительных процессов, острых кишечных инфекций проводят обязательный диагностический минимум:
- Общий анализ крови с лейкоцитарной формулой. Анализ показывает изменения крови при воспалительных процессах, анемических состояниях.
![]()
- Биохимический анализ крови. Анализ показывает работу внутренних органов (печени, поджелудочной железы), выявляет маркеры воспалительных процессов и обменных нарушений.
- Копрограмма (микроскопия кала). Выявляет нарушения в процессе переваривания пищевых волокон (клетчатка, мышечные волокна).
- Анализ кала на скрытую кровь. Анализ показывает наличие кишечного кровотечения (см. также экспресс-тест из аптеки на скрытую кровь в кале).
- Ректороманоскопия. Метод позволяет под контролем зрения осмотреть слизистые стенки прямой и сигмовидной кишки, определить органическую патологию.
- Колоноскопия. С помощью этого метода удается осмотреть весь толстый кишечник, взять биопсийный материал для уточнения диагноза.
- Посев кала на кишечную группу. Метод назначается для подтверждения или исключения острой кишечной инфекции (дизентерия, сальмонеллез).
Лечение
Лечение невроза кишечника комплексное, включает несколько направлений:
С помощью продуктов питания удается скорректировать ряд клинических проявлений. При запорах назначаются продукты питания с веществами, которые не расщепляются в желудочно-кишечном тракте ферментами и выделяются неизменными (см. балластные вещества). В кишечнике эти вещества связываются с водой и набухают, заполняя просвет кишечника. В ответ на заполнение усиливается перистальтика кишечника и улучшается его опорожнение. К таким продукта относится:
- черный хлеб грубого помола;
- овощи (особенно капуста, кабачок);
- фрукты (груша, яблоко);
- отруби.
Минус такой диеты заключается в большой частоте провоцируемых болей и метеоризма в животе.
Человек остается неудовлетворенным, когда при обследовании у него не находят органическую патологию, которая бы объяснила имеющиеся симптомы. В этих случаях необходимо проводить разъяснительные беседы о причинах синдрома раздраженного кишечника и его последствиях.
Лекарственные средства назначаются с учетом доминирующего симптома (боль, диарея или запор).
- Препараты, улучшающие перистальтику кишечника (цизаприд, лактулоза). Используются при неврозе кишечника с преобладанием задержки стула в клинике.
![]()
- Противодиарейные препараты (лоперамид). Назначаются при неврозе кишечника, протекающего с диареей.
- Спазмолитики (но-шпа, бускопан). Используются для борьбы с болевым синдромом.
- Для лечения метеоризма используют симетикон, диметикон.
- Антидепрессанты (Атаракс, Грандаксин). При неврозе кишечника часто выявляют скрытую депрессию или повышенную тревогу.
- Прокинетики (Мотилиум), ферменты (Креон) назначаются в качестве вспомогательного лечения.
Профилактика
- сбалансированное питание по содержанию белков, жиров и углеводов;
- соблюдение режима питания;
- своевременная диагностика и лечение воспалительных процессов в кишечнике;
- своевременное выявление скрытых тревожно-депрессивных заболеваний;
- адекватная физическая активность в течение дня;
- отказ от вредных привычек.
К сожалению мы не можем предложить вам подходящих статей.
Синдром раздражённого кишечника (СРК) входит в число самых распространённых заболеваний ЖКТ у взрослых: им страдает около 10% от всего населения Земли. Симптомы болезни разнообразны. Лечение затруднительно, ибо лечить по сути и нечего. Ведь – СРК есть ни что иное, как реакция здорового организма на хронический стресс.

Симптомы
Синдром раздраженного кишечника – это функциональное расстройство пищеварения, характеризуемое изменения моторики кишечника, болями в животе и другими неприятными симптомами со стороны ЖКТ.
В настоящий момент не существует диагностических процедур, которые могли бы однозначно подтвердить, что человек страдает данным недугом. Поэтому диагноз ставят в основном на основании клинической картины и жалоб пациента. А также исходя из выводов обследования, которое доказывает, что нет других патологий пищеварительной системы.
Главные симптомы синдрома раздражённого кишечника следующие.
- Изменения в интенсивности перистальтики кишечника, ведущие к запорам и/или диареи. Запор и диарея могут постоянно сменять друга. Или может преобладать один из вариантов нарушения стула.
- Изменения внешнего вида испражнений. Часто обнаруживается слизь. Консистенция становится рыхлой. Появляется жидкий стул.
- Вздутие живота, повышенное газообразование.
- Отрыжка.
- Боли в животе, часто носящие спазматический характер. У женщин боли могут напоминать менструальные.
- Тошнота, изжога или кислотный рефлюкс.
- Ощущение переполнения после еды, даже после легкой трапезы, потеря аппетита.
При этом у пациентов с синдромом раздражённого кишечника имеют место и другие телесные проявления тревожного расстройства. Это:
- проблемы со сном;
- хроническая усталость;
- головные боли;
- неприятный вкус во рту;
- мышечные боли;
- учащенное сердцебиение, экстрасистолы, тяжесть в груди;
- учащенное мочеиспускание и др.
Многие пациенты часто явно ощущают, что находятся в тревожном и/или депрессивном состоянии. Но некоторые упорно отрицают это даже тогда, когда их не самый лучший психический статус отчетливо заметен окружающим.
Причины
Минимум у 94% пациентов с СРК имеют место любые тревожные расстройства, а также невротическая депрессия.
Почему же так происходит? Каким образом хроническая тревога ведет к нарушениям перистальтики кишечника?
При стрессе, хроническом волнении гипоталамус увеличивает выброс кортикотропного релизинг гормона (КРГ), который влияет на перистальтику.
- Под действием гормона замедляется перистальтика тонкого кишечника. Это приводит к избыточному размножению в нем микроорганизмов (в том числе и полезных) и, как следствие, к постоянному метеоризму.
- На толстый кишечник гормон влияет обратным образом – усиливает его сокращения, что неминуемо приводит к возникновению диареи.
- Повышенный уровень КРГ усиливает чувствительность всего кишечника к продуктам питания, гормонам. В результате у человека развивается гиперчувствительность даже к тем продуктам, которые он ранее усваивал нормально, например, к молочным.
- Еще одно объяснение того, почему повышенный уровень КРГ является одной из основных причин СРК – это влияние гормона на уровень воспаления. Кортикотропный релизинг гормон – провоспалительное соединение, которое усиливает воспалительную активность по всему организму, в том числе и в кишечнике.
Извечные спутники стресса. Замедляют перистальтику, которая впоследствии может резко усиливаться.
95% серотонина вырабатывается в ЖКТ. Невротические состояния, депрессии не так сильно влияют на уровень этого серотонина, как на тот, что работает в ЦНС. Однако влияние есть, и оно может выступать одной из причин развития синдрома раздраженного кишечника. Так как при уменьшении выработки серотонина в ЖКТ развивается хронический запор, при увеличении – диарея.
Замечено, что СРК в 6-8 раз чаще развивается после перенесенной желудочно-кишечной инфекции.
Можно утверждать, что к психике это не имеет никакого отношения. Но не все так просто. Выше уже выло сказано, что хронические тревога и беспокойство приводят к увеличению воспалительной активности в организме.
Именно поэтому после перенесенной желудочно-кишечной инфекции, например, сальмонеллёза, тревожно-мнительные пациенты чаще начинают страдать от СРК, чем те, кто пережил болезнь психически спокойно. Да и до нее не был замечен в чрезмерном волнении.
У многих пациентов с синдромом раздраженного кишечника отмечается повышенная чувствительность к оксидативному стрессу. То есть их организм плохо справляется с уничтожением свободных радикалов, так как имеет нехватку таких ферментов, как супероксиддисмутаза, каталаза, глутатионпероксидаза.
Отчасти проблема генетическая. Но в то же самое время доподлинно известно, что хронический стресс подрывает способность организма уничтожать свободные радикалы, снижает выработку естественных ферментов-антиоксидантов.

У людей, страдающих СРК, часто изменен видовой состав кишечного биоценоза. Может ли такое изменение носить нервный характер?
Сами по себе хроническое волнение и тревога не убивают полезную микрофлору, заменяя ее патогенной. Но они часто меняют пищевое поведение человека. И вот эти изменения уже могут затрагивать биоценоз.
Так невротические пациенты часто имеют повышенную тягу к сладкому и к вредным перекусам. Чтобы успокоиться, постоянно поощряют себе пирожными, конфетами, гамбургерами и чипсами. Такой рацион может негативно влиять на видовой состав биоценоза кишечника и его метаболическую активность, способствуя развитию СРК.
К усилению проницаемости стенки кишечника приводит много факторов, например, повышенная чувствительность к лектинам и глютену. Но одной из основных причин, увеличивающих проницаемость кишечника, является хронический стресс.
Количество выделяемой жёлчи влияет на интенсивность перистальтики. Если ее выделяется совсем мало, начинаются запоры, если слишком много – диарея.
У тревожных людей часто имеет место дискинезия желчновыводящих путей, которая приводит к тому, что желчи оказывается то мало, то много. И это вызывает классические симптомы синдрома раздражённого кишечника – запоры, сменяемые поносами.
Кислота в желудке препятствует размножению бактерий. Когда кислая среда попадает в тонкий кишечник, она нейтрализуется. Тем не менее, ее активности хватает, чтобы защищать тонкий кишечники от микроорганизмов.
Когда кислотность понижена, в тонком кишечнике может развиваться синдром избыточного бактериального роста (СИБР), который ведет к СРК.
При неврозе часто появляется гастрит, который может быть и гиперацидном, и гипоцидном, то есть протекающим с понижением кислотности желудочного сока.
Кроме того, тревожные личности нередко страдают от изжоги на нервной почве, кислотного рефлюкса. И принимают для купирования этих симптомов ингибиторы протонной помпы, снижающие кислотность.

В кишечнике человека синтезируются гормоны, принимающие участие в процессах пищеварения. Это – мотилин, вазоактивный кишечный пептид, холецистокинин и многие другие.
У людей с тревожно-невротическими расстройствами, демонстрирующими симптомы СРК, выработка этих биоактивных соединений часто нарушена. Например, их может выделаться недостаточное количество в ответ на приемы пищи. Зато выбрасываться излишне много на фоне психологических переживаний.
Мнительные женщины, полагающие, что они страдают ВСД другими непонятными недугами, демонстрируют повышенную чувствительность к нормальному изменению уровня половых гормонов в течение менструального цикла. Именно такой гиперчувствительностью объясняется усиление тяжести в сердце у многих тревожных пациенток в отдельные фазы цикла.
Гиперчувствительность к эстрогену и прогестерону усиливает боли в животе и газообразование. А потому в те дни месяца, когда уровень этих гормонов максимален, женщины с СРК больше всего страдают от своей хвори.
СРК мучает регулярно, а иногда постоянно. Симптомы этого функционального расстройства обостряются не только в моменты острого волнения, но и как будто на пустом месте. При этом человек, привыкший жить с хронической тревогой, может даже не замечать ее наличия.
Лечение
Чтобы по-настоящему эффективно лечить синдром раздражённого кишечника, надо лечить невроз. К сожалению, многие пациенты упорно не желают этого делать.
Кто-то просто не признает наличие у себя подобных проблем.
Кто-то уверен, что даже если психические проблемы и есть, то и шут с ними – главное лечить пузо.
И люди стремятся выяснить, какие препараты надо принимать для лечения СРК и какой диеты придерживаться при синдроме раздражённого кишечника с болевым синдромом, метеоризмом, диареей и т.д.
Ниже мы ответим на эти вопросы, но все равно придется смирится с тем, что истинная терапия этого функционального расстройства одна – избавление от тревожно-депрессивного состояния сознания.
Строгой прописи диетического питания, чёткого обозначения того, что надо есть на завтрак, обед и ужин, для данного расстройства не существует. Имеется только перечни тех продуктов, которые разрешены и полезны при СРК, и тех, которые являются триггерами обострения симптомов.
- Супы. Особенно те, что сварены на натуральном костном мясном, птичьем или рыбном бульоне. В бульоне много аминокислот пролина и глицина, из которых в организме синтезируется коллаген, благотворно влияющий на стенку кишечника.
- Кисломолочные продукты – натуральный кефир, йогурт. Творог и сыр – по переносимости.
- Нежирные источники животного белка – говядина, курица, индейка, разные сорта рыбы, белок куриного яйца.
- Полезные жиры. Оливковое масло, топленое сливочное, авокадо, масло кокоса.

О включении в рацион питания растительной клетчатки на диете при синдроме раздражённого кишечника, особенно если он протекает с метеоризмом и острым болевым синдромом, следует сказать отдельно.
Больным СРК категорически запрещено употреблять нерастворимую клетчатку: отруби, овощи и фрукты с грубо кожицей.
Растворимая клетчатка может оказать положительное влияние на ЖКТ. Разрешены:
- бананы;
- ягоды – клубника, черника;
- яблоки;
- огурцы;
- брокколи, цветная и брюссельская капуста;
- картофель;
- кабачки;
- морковь;
- свекла;
- баклажаны.
Большинство пациентов с СРК хорошо усваивают яблоки и огурцы, очищенные от шкурки, а также бананы. Эти продукты содержат в основном пектин – самую полезную форму растворимой клетчатки. А вот брокколи переваривают плохо – в ней много FODMAPs.
Картофель рекомендовано употреблять только в отварном очищенном виде.
Все остальные источники клетчатки включают в меню, основываясь на своей переносимости. При этом овощи, кроме огурцов, рекомендовано есть не в сырыми, а отварными.
Любые промышленно приготовленные блюда, будь то сосиски, мороженое или кетчуп. Все эти снеди содержат компоненты (сахара, ароматизаторы, усилители вкуса, консерванты и т.д.), которые отрицательно влияют на кишечную микрофлору и работу ЖКТ.
- Продукты с глютеном. Все то, что содержит пшеницу, рожь, ячмень. И неважно домашняя это выпечка, или заводская.
- Свежее молоко, сливки.
- Сладости.
- Любые жирные яства, даже домашняя жареная картошка.
- Грибы.
- Лук и чеснок (особенно в сыром виде).
- Грубые листовые овощи (сырые).
- Алкоголь.
- Газированные напитки. Даже лечебную минеральную воду следует употреблять в негазированном виде). Употребление сладких газированных напитков запрещено категорически.
- Бобовые. Все бобовые усиливают газообразование. Поэтому при синдроме раздраженного кишечника с ярко выраженным метеоризмом они не показаны. В то же время это – хорошие источники растворимой клетчатки и белка, которые к тому же помогают справиться с кислотным рефлюксом, от которого страдают многие тревожные пациенты.
- Крупы, орехи и семечки. Кто-то из больных СРК усваивает эти продукты легко и с удовольствием. У кого-то они вызывают заметное усиление симптоматики. Так что, включать их в рацион питания или нет, каждый решает сам.
- Кофеинсодержащие напитки. Кто-то из больных СРК уверяет, что после чашечки кофе и даже чая ему становится намного хуже. Кто-то жить без утреннего кофепития не может. И отказ от кофе столь негативно влияет на психическое состояние, что не избавляет от неприятных симптомов в ЖКТ, а многократно их усиливает.
- Специи. У одного и того же человека, и больного СРК, и здорового, может быть совершенно разная чувствительность к различным пряностям. Поэтому общих рекомендаций не существует. Практически все специи обладают антивоспалительной активностью. И это полезно при синдроме раздражённого кишечника.
Кроме того, некоторые пряности помогают бороться с метеоризмом, так как обладают ветрогонным аффектом. Таковы кардамон, кориандр, тмин, кумин.
Некоторые специи, например, корица, имеют антидепрессивное влияние. И это полезно для пациентов с тревожно-депрессивным расстройством.
В настоящий момент для помощи пациентам с СРК используют следующие медикаментозные средства.
- Элюксадолин. Облегчает диарею, усиливая тонус прямой кишки и выводя излишки жидкости из полости толстого кишечника. Может вызывать тошноту, боль в животе и запор. Регулярное применение может способствовать развитию панкреатита.
- Рифаксимин. Антибиотик, который назначают при наличии избыточного бактериального роста в тонком кишечнике (СИБРе).
- Алосетрон (Лотронекс). Расслабляет стенку толстой кишки, замедляет перистальтику. Не применяют в домашних условиях самостоятельно. Отпускают строго по рецепту врача. Назначают только женщинам с тяжелой формой расстройства, сопровождаемой острой диареей, которую не купируют другие препараты. Использование мужчинами запрещено из-за специфических побочных эффектов.
- Любипростон (Амитиза). Также показан исключительно женщинам и только по назначению врача. В отличие от предыдущего препарата лечит тяжелые запоры при СРК.
- Линаклотид (Линзесс). Увеличивает секрецию жидкости в полость тонкой кишки, помогая избавиться от запора. Часто приводит к диарее.
- Лоперамид (Имодиум). Купирует симптомы диареи. Можно применять самостоятельно в дома.
- Средства, связывающие желчные кислоты — Холестирамин, Колестипол и др. Помогают от диареи, особенно той, что обусловлена употреблением жирных продуктов. Могут усилить вздутие живота.
- Антихолинергические препараты, например, Дицикломин (Бентил). Могут помочь при болезненных спазмах кишечника и иногда при диарее. Могут вызвать запор, сухость во рту и помутнение зрения.
- Прегабалин (Лирика) или Габапентин (Нейронтин) – обезболивающие средства, которые назначают при сильных болях, развивающихся на фоне вздутия живота.
Помимо лекарственных средств для купирования симптомов СРК используют биодобавки. Иногда их называют народными средствами лечения расстройства. Вот некоторые из БАДов:
В 2011 году в Американском журнале гастроэнтерологии были опубликованы результаты исследования, которые показали, что регулярные физические упражнения (аэробика, силовые тренировки, командные игровые виды спорта и йога) улучшают состояние пищеварительной системы, так как помогают контролировать стресс.


- Медицина
- О нас
- Пациентам
- Контакты
- u
- Клиники и Институты
- Оториноларингология
- Гастроэнтерология
- Хирургия
- Нефрология
- Гинекология и онко-гинекология
- Онкология
- Нейрохирургия
- Кардиология
- Анестезиология и интенсивная терапия
- Сосудистая хирургия
- Ортопедия и травматология
- Радиоонкология
- Педиатрия
- Неврология
- Патология
- Урология
- Радиология
- Центр рака груди
- Центр желудочно-кишечного тракта
- Центр эндопротезирования
- Центр позвоночника
- Центр онкологии
- Центр Онко-ЛОР
- Центр опухолей головного мозга
- Центр ревматологии
- ЧЕК-АП (CHECK-UP)
- u
- u
- О нас
- История
- Числа и факты
- u
- u
- Пациентам
- Отдел интернациональных пациентов
- Схема организации лечения
- Визовая поддержка
- Дорога и проживание
- Как к нам проехать: подробное описание
- Трансфер и перевод
- u
- u
- Контакты
- Политика конфиденциальности (Datenschutzerklärung)
- Импрессум (Impressum)
- u



- Медицина
- О нас
- Пациентам
- Контакты
Кровь в стуле

Кровь в стуле: Описание
Кровь в стуле указывает на то, что организм где-то внутри желудочно-кишечного тракта теряет кровь, которая потом обнаруживается смешанной со стулом. Цвет и консистенция примешанной крови могут при этом служить почти достоверным указанием, где находится источник кровотечения.
Кровь в стуле не обязательно встречается в виде ярко-красного или темно-красного налета или примеси, фактически она может окрашивать стул в черный цвет. Соответствующие проявления при этом зависят от высоты кровотечения в пищеварительном тракте, так как состояние крови изменяется при контакте с желудочным соком и в результате переработки микроорганизмами.
Красная кровь в стуле (гематохезия)
Если кровь в стуле в виде ярко-красного или темно-красного, в форме примеси или полосок, значит кровь относительно свежая. Такой тип крови в стуле называется гематохезией. Источник кровотечения находится скорее всего в среднем или нижнем отделах желудочно-кишечного тракта (ЖКТ), потому что кровь не могла быть в большом количестве разрушена ни соляной кислотой желудка, ни бактериями.
Если стул равномерно окрашен в темно-красный цвет, это может указывать, например, на большое кровотечение в толстом кишечнике. При небольших кровотечениях в стуле наблюдаются желеподобные следы крови.
В свою очередь, светло-красные полосы могут указывать на свежее кровотечение в области прямой кишки, например, при геморрое.
Черная кровь в стуле (мелена, дегтеобразный стул)
Если кал черный и блестящий, тогда речь идет о так называемом дегтеобразном стуле (мелена). При кровотечениях в верхних отделах ЖКТ, то есть от пищевода до двенадцатиперстной кишки, гемоглобин в крови при контакте с желудочным соком распадается до гематина. Этот гематин является причиной черного окраса стула, а в случае рвоты, рвотная масса может напоминать кофейную гущу.
Черный цвет кала чаще всего указывает на то, что источник кровотечения находится выше тонкой кишки и вызван или язвой желудка, или кровотечением в пищеводе.
Так как бактерии кишечника при длительном контакте с кровью также вызывают распад гемоглобина на пигмент гематин, то черный цвет кала не обязательно может быть следствием кровотечения в верхних отделах ЖКТ. При замедленном прохождении химуса (содержимого кишечника) мелену могут вызывать кровотечения, расположенные глубже.
При определенных обстоятельствах высоко расположенное кровотечение в ЖКТ наоборот, может приводить к гематохезии, как при снижении выделения желудочного сока вследствие приема медикаментов, так и при сильных кровотечениях, когда химус быстро проходит по кишечнику.
Скрытая кровь в стуле
Также может оказаться, что, несмотря на то, что кровь в стуле присутствует, она не видима. Тогда речь идет о скрытой крови. В большинстве случаев она обнаруживается случайно при обычном обследовании или при целенаправленном исследовании при известном повреждении пищеварительного тракта.
Так как кровь не может быть обнаружена невооруженным глазом, используется гваяколовый тест на обнаружение крови в стуле (гемоккульт-тест), с помощью которого может обнаруживаться даже в небольших количествах.
Случаи, которые путают с наличием крови в кале
После употребления определенных продуктов кал может выглядеть, будто в нем присутствует кровь. К этому приводит употребление красной свеклы, окрашивающей стул в темно-красный цвет, встречающийся при гематохезии. Черника окрашивает стул в черный цвет, похожий на лакрицу, так что при осмотре воспринимается как мелена.
Также некоторые медикаменты могут придавать черную окраску стулу (например, активированный уголь или препараты железа).
Кровь в стуле: Причины и возможные заболевания:
Рассматриваются разные возможные причины появления крови в стуле, обуславливающие кровотечение в ЖКТ. К ним относятся кровотечения из ротоглотки, пищевода, желудка, тонкого и толстого кишечника и заднего прохода. Принципиально в каждом отделе может возникать кровотечение, при этом варьируются частота и значение различных причин.
Кровь в стуле при кровотечениях в верхних отделах пищеварительного тракта
Кровь в стуле при кровотечениях в средних и нижних отделах пищеварительного тракта
Кровь в стуле: В каких случаях Вам нужно обратиться к врачу?
Если Вы обнаружили у себя кровь в стуле, Вам в любом случае необходимо обратиться к врачу. Несмотря на то, что большинство кровотечений останавливаются без медицинской помощи самостоятельно и что часто не несут угрозу. Все же необходимо выяснить, где находится источник кровотечения и не кроется ли за ним более серьезное заболевание. Особенно при наличии других симптомов - например, при:
- Болях в желудке и животе.
- Болях во время дефекации.
- Тошноте и рвоте (в том числе при наличии крови в рвотных массах).
- Длительных вялости и усталости.
- Выраженной потере веса за короткое время.
- Ночной потливости.
Нельзя откладывать визит к врачу.
При сильных кровотечениях в пищеварительном тракте после некоторого периода времени из-за потери крови может возникнуть малокровие (анемия), которое в любом случае требует лечения.
Кровь в стуле: Что делает врач?
Если кровь в стуле вызвана острым кровотечением в желудочно-кишечном тракте, повлекшим сильную кровопотерю, необходимо прежде всего возместить недостающий объем крови. При отсутствии лечения это в худшем случае может привести к шиповолемическому шоку - состоянию, угрожающему жизни.
Пациент помещается в лежачее положение, получает кислород через носовой зонд и как можно скорее - кровезаместительное средство, для восполнения потерянных объемов крови. При больших кровопотерях также проводят переливание крови.
Также при хронических кровотечениях в желудочно-кишечном тракте в течении длительного времени может развиваться анемия, лечение которой является похожим [на лечение острой кровопотери].
Анамнез и исследования
Если пациент обращается к врачу с жалобами на кровь в стуле, то в большинстве случаев место кровотечения неизвестно и должно быть установлено.
Данные истории болезни могут дать ценные указания. Так, например, может быть важным то, была ли ранее кровь в стуле. Также должно быть выяснено, имелись ли ранее геморроидальные узлы, язвенная болезнь, хронически-воспалительные заболевания кишечника, злоупотребление алкоголем или дивертикулы, то есть имеются ли факторы риска желудочно-кишечного кровотечения. Далее проводятся исследования с целью обнаружить источник кровотечения.
- Большое значение при этом имеет гастроэндоскопия, при которой желудочный зонд (гастроэнтероскоп) вводится через рот и позволяет врачу с помощью эндоскопа оценить состояние пищевода, желудка и двенадцатипалой кишки. При обследовании толстого кишечника (колоскопии) эндоскоп вводится в прямую кишку и может быть введен вплоть до конечного отдела тонкого кишечника. С помощью этих методов обследования могут быть обнаружены многие возможные причины такие, например, как дивертикул, хроническое воспаление, язвы, варикозные узлы пищевода, полипы толстого кишечника и другие разрастания. Для исследования геморроидальных узлов используется чаще всего ректоскопия. Хотя характер крови в стуле, а также возможные ранее установленные болезни и могут указать на положение источника кровотечения, все же лучше использовать гастродуоденоскопию, особенно в тех случаях, когда конкретное поражение не может быть установлено.
Так как при гастродуоденоскопии не всегда может быть установлен источник кровотечения и кроме этого, не всегда возможно получить достаточные данные, то в таких случаях применяются дополнительные методы исследования.
- Двухбалонная энтероскопия позволяет исследовать состояние тонкого кишечника. При этом два прикрепленных к эндоскопу баллона попеременно надуваются, так что они могут быть продвинуты на длину эндоскопа. Это исследование проводится обычно в два этапа, - исследование верхней части тонкого кишечника с введением зонда через рот, нижней - через анус.
- Между тем, также есть возможность проведения видеокапсульной эндоскопии. При этом пациент проглатывает миникамеру, которая делает снимки через определенные промежутки времени. Таким образом исследуется тонкий кишечник. Тем не менее этот метод требует времени и не позволяет установить точную локализацию источника кровотечения.
- С помощью ультразвукового исследования можно определить закупорку сосудов как возможную причину крови в стуле.
- Далее, могут применяться ядерно-медицинские методики и селективная артериография, которые могут выявлять только активные кровотечения.
- При подозрении, что причиной крови в стуле является инфекция - проводится попытка определить соответствующего возбудителя с помощью посевов стула и крови.
Лечебные мероприятия
Лечение зависит от причины кровотечения. В первую очередь следует, конечно же, остановить активное кровотечение, далее необходимо предотвратить повторные кровотечения, борясь с причиной.
Для того, чтобы остановить активное кровотечение в пищевом тракте, в первую очередь применяются различные эндоскопические методики. Целесообразным является то, что при обнаружении источника кровотечения во время гастро- или колоноскопии также причина кровотечения может быть устранена одним из следующих методов:
- кровотечение можно остановить, например, гемоклипсой - тип зажима, который обжимает пораженный участок.
- Также существуют инъекционные методики, при котором в очаг кровотечения иглой вводится раствор адреналина, сжимающего сосуды или может быть введен так называемый фибриновый клей.
- Существует возможность применить лазер, прижигающий место кровотечения.
- Источник кровотечения может быть вырезан микрохирургическим способом.
- В случае варикозных узлов в пищеводе и геморроидальных узлов часто прибегают к латексному лигированию.
Когда кровотечение остановлено, начинается лечение, направленное на устранения причины заболевания:
- При язвенной болезни проводится попытка снизить выработку желудочной кислоты при помощи определенных медикаментов (ингибиторы протонной помпы, ИПП), также можно проводить диетотерапию. В случае заселением Helicobacter pylori применяется комбинация различных антибиотиков.
- Причиной варикозных узлов в пищеводе является высокое давление в системе воротной вены, в связи с чем пробуют снизить его с помощью лекарств (бетаблокаторы, спиронолактон).
- Хронически-воспалительные заболевания кишечника требуют специального лечения, с применением противовоспалительных средств - глюкокортикоидов.
- Дивертикулиты лечатся антибиотиками. Если это более не представляется возможным, то пораженный участок кишки удаляют.
- Полипы кишечника также, как правило, удаляют.
- При злокачественных заболеваниях рассматриваются хирургическое вмешательство, химиотерапия и лучевая терапия.
Читайте также: