Исследование спинномозговой жидкости при рассеянном склерозе
Анализ ликвора – это анализ спинномозговой жидкости. Спинномозговая жидкость имеет название ликвор или цереброспинальная жидкость. Ликвор создается фильтрацией крови через сосудистые сплетения желудочков мозга, обращается в желудочках головного мозга и субарахноидальной оболочке головного и спинного мозга. Спинномозговая жидкость служит для смягчения толчков во время механического воздействия на мозг, поддерживает постоянное внутричерепное давление, защищает мозг от инфекции, поддерживает нормальную концентрацию питательных веществ, способствует насыщению нейронов мозга кислородом и выведению углекислого газа, продуктов распада, обеспечивает транспортировку гормонов и других необходимых веществ. С помощью этой биологической жидкости обеспечивается баланс внутренней среды спинного и головного мозга.

В клинике неврологии Юсуповской больницы применяют современные и эффективные методы диагностики заболеваний нервной системы, исследования проводятся на современном оборудовании ведущих производителей из США, Европы и других стран. В Юсуповской больнице можно сдать анализ ликвора на олигоклональные антитела и получить эффективное лечение рассеянного склероза.
Исследование при рассеянном склерозе
Рассеянный склероз относится к неврологическим заболеваниям, чаще болеют женщины. Рассеянный склероз не всегда проявляется выраженными симптомами, нередко характеризуется неспецифическими признаками – онемением и покалыванием в конечностях, слабостью, быстрой утомляемостью. При рассеянном склерозе почти в 90% случаев в ликворе обнаруживают иммуноглобулины IgG, которые синтезируются в области повреждения миелиновой оболочки головного мозга. Олигоклональные IgG обнаруживаются при многих других заболеваниях нервной системы, для диагностики рассеянного склероза анализ ликвора проводят как дополнительное исследование, когда исследование на МРТ показало неоднозначные результаты. При рассеянном склерозе показатели электрофореза белков сыворотки крови нормальные, в то же время в ликворе обнаруживаются олигоклональные антитела. Для дифференцирования рассеянного склероза от других заболеваний проводят исследование определенных параметров ликвора – количества и состава клеток, уровня белка. При рассеянном склерозе уровень повышения белка будет умеренный. Анализ ликвора для диагностики рассеянного склероза назначается при появлении симптомов заболевания:
- учащение мочеиспускания.
- онемение и покалывание в конечностях.
- двоение в глазах.
- слабость, быстрая утомляемость.
- нарушение координации при движении.
Расшифровка результатов
Расшифровку анализа спинномозговой жидкости можно посмотреть онлайн. Интерпретация анализа ликвора следующая:
- Изменение цвета ликвора:
- красный цвет ликвора наблюдается при попадании крови в спинномозговую жидкость и при субарахноидальном кровоизлиянии;
- ксантохромный цвет ликвора будет при интраспинальной опухоли, хронической субдуральной гематоме, карциноматозе мозговых оболочек;
- зеленоватый оттенок жидкости или желтый наблюдается при гнойном менингите, вскрывшемся абсцессе головного мозга;
- опалесцирующий окрас ликвора наблюдается при карциноматозе оболочек головного мозга, бактериальном менингите;
- бесцветная жидкость – норма;
- помутнение ликвора – наличие большого количества микроорганизмов, повышение уровня лейкоцитов, эритроцитов, эпителия;
- прозрачный ликвор – норма;
- повышенное давление спинномозговой жидкости отмечается при опухоли, субдуральной гематоме, абсцессе, черепно-мозговой травме, остром бактериальном менингите, туберкулезе мозга, инфаркте мозга, вирусной менингоэнцефалитной инфекции;
- пониженное давление ликвора возникает при интраспинальной опухоли, хронической субдуральной гематоме;
- увеличение плотности ликвора отмечается при воспалении мозговой оболочки, травме головного мозга;
- снижение плотности ликвора происходит при гидроцефалии;
- повышенный цитоз (плеоцитоз) отмечается: при кровоизлиянии в мозг, аллергии, опухоли мозга, метастазировании раковой опухоли, при новообразованиях в области оболочек мозга, при прорыве абсцесса мозга, инфаркте мозга, менингите, интракраниальном абсцессе, при заражении мозга глистами;
- рН ликвора при большей части заболеваний не изменяется;
- высокий уровень белка в ликворе наблюдается при опухоли мозга, сдавливании спинного мозга, грыже позвоночника, энцефалите, кровоизлиянии в мозг, субдуральной хронической гематоме, инфаркте мозга, серозном и гнойном менингите, интракраниальном абсцессе;
- повышение уровня глюкозы в ликворе происходит при сахарном диабете, опухоли головного мозга, сотрясении головного мозга, энцефалите, эпилептическом припадке;
- понижение уровня глюкозы в ликворе определяется при воспалении оболочек мозга, туберкулезном менингите;
- повышенный показатель хлоридов указывает на опухоли головного мозга, энцефалит, сердечную недостаточность, почечную недостаточность;
- сниженный показатель хлоридов в ликворе указывает на менингит, опухоль головного мозга.
Расшифровка анализа ликвора помогает дифференцировать заболевание, для более точной диагностики назначают дополнительные исследования. Определенные изменения одних показателей ликвора при нормальном уровне других показателей может указывать на развитие тяжелых поражений нервной системы – рассеянного склероза, синдрома Гийена-Барре и других заболеваний. Осмотр пациента неврологом, исследование МРТ и анализ ликвора позволяют начать лечение рассеянного склероза на раннем этапе развития.
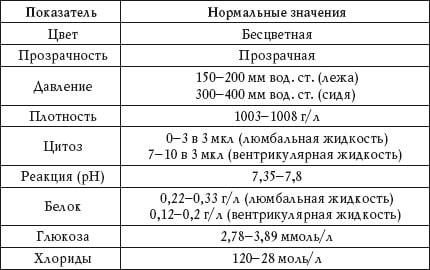
Анализ ликвора: расшифровка (таблица 1)
Исследование при менингите
Если при исследовании ликвора не обнаружены воспалительные изменения, диагноз менингит исключается. Важным компонентом анализа является плеоцитоз. Мутный ликвор с измененной окраской жидкости (от молочного до зеленоватого) указывает на развитие гнойного менингита. В жидкости преобладают нейтрофилы, что позволяет говорить об остроте воспалительного процесса. Повышен белок, снижен уровень глюкозы. При уменьшении количества нейтрофилов и увеличении лимфоцитов, повышении уровня глюкозы можно говорить о благоприятном исходе заболевания.
При исследовании на туберкулезный менингит бактериоскопический анализ может быть отрицательным. Об этой форме менингита говорит выпадение осадка в ликворе при его отстаивании. В большинстве случаев микобактерии туберкулеза обнаруживаются в осадке, представляющем собой паутинообразную нежную сеточку. Ликвор при туберкулезном менингите не имеет цвета, прозрачен, в плеоцитозе высокий уровень лимфоцитов, в некоторых случаях растет уровень нейтрофилов и лимфоцитов. Неблагоприятный прогноз при увеличении числа макрофагов и моноцитов. При туберкулезном менингите повышен уровень белка, снижен уровень глюкозы, у части больных падает уровень хлоридов.
Менингококковый менингит характеризуется повышением внутричерепного давления, при исследовании ликвора обнаруживается слабовыраженный нейтрофильный цитоз, затем происходят изменения как при гнойном менингите.
Серозный менингит характеризуется прозрачным ликвором, отмечается небольшой плеоцитоз с ростом уровня лимфоцитов. Уровень белка находится в пределах нормы или слегка повышается, у части больных уровень белка может упасть из-за гиперпродукции спинномозговой жидкости. Если в начальной стадии заболевания отмечается плеоцитоз с ростом нейтрофилов, то прогноз заболевания считается неблагоприятным, течение заболевания тяжелым.
Как делается анализ
Перед сдачей анализа больной проходит обследование. Затем врач опрашивает пациента на предмет принимаемых лекарственных препаратов, перенесенных недавно заболеваний. За 12 часов до анализа ликвора следует прекратить прием пищи и питья. Для забора ликвора применяется полая длинная игла, контроль действий врача осуществляется с помощью флюороскопа, преобразующего рентген лучи в изображение на мониторе. Дополнительно используются другие устройства.
Пациент находится на процедурном столе, лицом вниз. Проводится обезболивание процедуры. Кожа в месте будущего прокола очищается и дезинфицируется. Под контролем рентген аппарата игла вводится в спинномозговой канал между двумя поясничными позвонками, затем измеряется давление ликвора. После забора ликвора вводится обезболивающее средство в спинномозговой канал. Игла извлекается, накладывается давящая повязка. После процедуры пациент должен несколько часов лежать на боку.
Проведением исследования ликвора, диагностикой рассеянного склероза, лечением заболеваний нервной системы занимаются врачи-неврологи Юсуповской больницы. Точность диагностики, опыт и знания врачей помогают в назначении эффективного лечения при заболеваниях головного мозга. Записаться на консультацию врача можно по телефону.
g_roganova
Спинномозговая (люмбальная) пункция
Что дает спинномозговая пункция при диагностике рассеянного склероза?
Рассеянным склероз или другого заболевания. Признаки аномального иммунного ответа обнаруживаются в спинномозговой жидкости и при ряде других заболеваний, то есть данный тест не является специфичным для рассеянного склероза. С другой стороны, у 5-10% больных рассеянным склерозом подобные отклонения в составе спинномозговой жидкости никогда не обнаруживаются. Таким образом, сам по себе анализ спинномозговой жидкости не подтверждает и не исключает диагноз рассеянного склероза. Он должен рассматриваться как часть общей клинической картины на фоне результатов других диагностических процедур, таких как измерение вызванных потенциалов и магнитно-резонансная томография.
Подготовка к спинномозговой пункции
Если врач не указал иначе, никакой подготовки к проведению спинномозговой пункции не требуется. Обсудите с врачом необходимость отказа от употребления алкоголя, препаратов аспирина или антикоагулянтов перед прохождением этого исследования. Если у вас имеется аллергия к латексу или любым лекарственным препаратам, сообщите об этом врачу.
Как проходит исследование?
Вам предложат лечь на бок, подтянув колени как можно ближе к груди, или сесть, положив руки и голову на стол.
Кожу в области позвоночника протирают дезинфицирующим средством и прикрывают салфеткой. Для обезболивания этого участка применяют местную анестезию. В промежуток между двумя позвонками в поясничной части спины вводят тонкую, длинную полую иглу так, чтобы попасть ею в пространство, где содержится спинномозговая жидкость. При этом игла проникает в позвоночный канал, откуда забирается спинномозговая жидкость в количестве, приблизительно равном объему одной-двух чайных ложек. Спинной мозг при этом не затрагивается вообще. После забора жидкости и удаления иглы вас попросят провести несколько часов в положении лежа на спине или на животе. Одновременно с взятием спинномозговой жидкости будет взят анализ крови, который также отправят в лабораторию.
Что я должен делать после исследования?
Для предупреждения постпункционной головной боли врач предложит вам полежать несколько часов после процедуры. Если головная боль все же появится, постарайтесь провести как можно больше времени в положении лежа и пейте больше жидкости.
Примерно в течение суток после проведения спинномозговой пункции избегайте напряженной или продолжительной физической нагрузки.
Безопасна ли эта процедура?
Да, это исследование безопасно. Однако, как многие другие исследования, оно имеет свои риски. В их числе:
Процедура в целом безболезненна, однако при ее проведении может возникать кратковременная резкая боль в те моменты, когда игла задевает нервную ткань.
Внимание: Немедленно обратитесь к врачу, заметив любое необычное отделяемое (в том числе кровянистые выделения), или при усилении боли.
Обнаружение в ликворе и сыворотке крови олигоклональных иммуноглобулинов G (IgG) для диагностики и оценки прогноза рассеянного склероза.
Олигоклональные антитела в спинномозговой жидкости и крови, олигоклональные полосы, анализ ликвора и крови при рассеянном склерозе.
Oligoclonal IgG (CSF, Serum); Oligoclonal bands, isoelectric focusing.
Какой биоматериал можно использовать для исследования?
Венозную кровь, ликвор.
Как правильно подготовиться к исследованию?
- Исключить из рациона жирную пищу в течение 24 часов до исследования.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Рассеянный склероз – заболевание центральной нервной системы, которое чаще встречается у женщин в молодом возрасте (до 55 лет). В некоторых случаях он проявляется в виде достаточно характерных симптомов (например, преходящего нарушения зрения в результате неврита), однако чаще наблюдаются неспецифические признаки, например слабость или покалывание в руках и ногах. Учитывая, что эти признаки могут наблюдаться и при многих других неврологических заболеваниях, диагноз "рассеянный склероз" невозможно установить на основании только клинической картины. Для точной диагностики этого заболевания используют лабораторные методы.
Одним из методов диагностики рассеянного склероза является анализ спинномозговой жидкости на наличие олигоклональных иммуноглобулинов G. Олигоклональные IgG определяются в виде нескольких пиков концентрации IgG при электрофорезе белков ликвора ("олиго" – "несколько"). В норме в ликворе не выявляются никакие моно-, олиго- или поликлональные иммуноглобулины. У пациентов с рассеянным склерозом IgG могут быть выявлены в 85-95 % случаев. Роль этих иммуноглобулинов в развитии рассеянного склероза не ясна, однако показано, что они синтезируются В-лимфоцитами в ликворе в областях, прилегающих к зоне демиелинизации (повреждения демиелиновой оболочки мозга), что, по-видимому, указывает на аутоиммунную природу заболевания. Следует отметить, что олигоклональные IgG не являются специфическим признаком рассеянного склероза и могут быть обнаружены при многих других заболеваниях ЦНС, таких как криптококковый менингит, нейросифилис или васкулит с поражением сосудов головного мозга. С учетом этого исследование ликвора на олигоклональные IgG служит в настоящий момент дополнительным диагностическим тестом. Его роль значительно возрастает, если результаты основного диагностического теста (МРТ) неоднозначны.
Результаты анализа ликвора на олигоклональные IgG необходимо всегда интерпретировать с учетом результатов исследования сыворотки крови на олигоклональные IgG, что было учтено при составлении этого анализа. Такой подход позволяет дифференцировать заболевания, протекающие с изолированным интратекальным синтезом IgG (рассеянный склероз), от системных заболеваний, при которых появление олигоклональных IgG в ликворе является лишь отражением их усиленного системного, но не интратекального синтеза (например, синдром Гийена – Барре). Наличие в ликворе 2 и более пиков концентрации иммуноглобулинов, отсутствующих в сыворотке крови, – доказательство их истинного интратекального синтеза. Для рассеянного склероза типично наличие олигоклональных IgG в ликворе при нормальной картине электрофореза белков сыворотки крови. Наличие одинаковых олигоклональных полос как в ликворе, так и в сыворотке крови не характерно для рассеянного склероза, а указывает на какое-либо системное воспалительное заболевание (например, СКВ). Наличие разного количества олигоклональных полос или их разной формы в ликворе и в сыворотке крови также может указывать на наличие сочетанной патологии, например рассеянного склероза и саркоидоза.
Кроме того, для дифференциальной диагностики рассеянного склероза и других заболеваний могут быть исследованы и другие параметры ликвора: уровень белка, количество и состав клеток. Так, для рассеянного склероза более характерно умеренное увеличение концентрации белка (уровень белка более 100 мг/дл – не характерный для этого заболевания признак) и плеоцитоз менее 50-100 лимфоцитов.
На сегодняшний день самым лучшим методом определения олигоклональных IgG является изоэлектрическое фокусирование, представляющее собой разновидность метода электрофореза. Другие иммуноглобулины (IgA, IgM, свободные легкие цепи иммуноглобулинов) реже используются в диагностике рассеянного склероза.
Считается, что обнаружение олигоклональных IgG связано с более быстрым прогрессированием заболевания, поэтому исследование этих антител может быть также использовано для прогноза заболевания.
Важно отметить, что обнаружение олигоклональных IgG в ликворе при отсутствии каких-либо клинических симптомов или признаков демиелинизациии на МРТ не означает ни наличия рассеянного склероза, ни повышенного риска этого заболевания. Лабораторные тесты не могут быть использованы в отдельности от других методов обследования для постановки этого диагноза.
Для чего используется исследование?
- Для диагностики и оценки прогноза рассеянного склероза.
Когда назначается исследование?
- При наличии симптомов рассеянного склероза: нарушения зрения (помутнение, двоение в глазах), слабости, онемении, покалывании в руках и ногах, нарушении равновесия, учащении мочеиспускания, особенно если симптомы носят перемежающийся характер и наблюдаются у молодой женщины;
- при получении неоднозначных результатов магнитно-резонансного исследования головного мозга (МРТ).
Что означают результаты?
Тип синтеза IgG: поликлональный IgG.
- рассеянный склероз;
- любые патологические образования ЦНС;
- СКВ с поражением ЦНС;
- васкулит сосудов головного мозга;
- сахарный диабет;
- синдром Гийена – Барре;
- нейросифилис;
- нейроборрелиоз;
- панэнцефалит (краснушный, подострый склерозирующий);
- полинейропатия;
- синдром Шегрена с поражением ЦНС;
- артериовенозная мальформация сосудов спинного мозга.
Что может влиять на результат?
- Наличие текущих системных воспалительных заболеваний (например, СКВ) или воспалительных заболеваний ЦНС в анамнезе (например, состояние после лечения нейросифилиса).
Диагностика рассеянного склероза
При тщательном сборе анамнеза у пациентов, обращающихся по поводу первого развернутого эпизода заболевания, в прошлом можно выявить один или несколько эпизодов преходящей симптоматики в виде легких нарушений зрения, онемения или покалывания, шаткости при ходьбе, которым в момент их возникновения могли не придать особого значения. У других пациентов в анамнезе выявляются предшествующие эпизоды крайней усталости или нарушения концентрации внимания.
При изучении 1096 больных отмечена связь между возрастом больных и типом течения заболевания. Результаты этого исследования показывают, что у лиц старше 40 лет чаще отмечается прогрессирующее течение с постепенным нарастанием парезов.
Предложены несколько классификационных схем рассеянного склероза, однако все они дают одно и то же определение клинически достоверного рассеянного склероза, согласно которому по данным анамнеза или осмотра должно быть не менее двух обострений с поражением белого вещества ЦНС, разделенных по времени и локализации. Следовательно, диагностика рассеянного склероза требует установления временного и пространственного рассеяния очагов. При этом эпизоды должны быть отделены друг от друга интервалами не менее чем в 1 месяц, во время которых отсутствует неуклонное ухудшение состояния, а симптомы нельзя объяснить наличием одного анатомического очага поражения нервной оси (как, например, в том случае, когда глазные симптомы сочетаются с односторонними контралатеральными двигательными нарушениями в конечностях или контралатеральным снижением чувствительности на лице и туловище и могут быть вызваны изолированным очаговым поражением ствола). Однако подобное определение не позволяет рассматривать рецидивирующий неврит зрительного нерва в том же глазу как отдельный эпизод рассеянного склероза.
- Возраст начала от 10 до 50 лет
- При осмотре выявляются объективные неврологические симптомы
- Неврологические симптомы указывают на поражение белого вещества ЦНС
- Рассеянность во времени:
- два или более обострений (злящихся не менее 24 часов) с интервалом не менее 1 месяца (обострение определяется как появление новых симптомов или нарастание ранее существовавших) или
- нарастание симптомов на протяжении не менее 6 месяцев
- Рассеянность в пространстве: поражены две или более изолированных друг от друга анатомических области
- Нет альтернативного клинического объяснения
Методы исследования, которые могут быть полезны в диагностике и выборе лечения у больных рассеянным склерозом
Метод исследования
- Уточнения МРТ головного и/или спинного мозга
- Изображения в режимах T1, T2, протонной плотности, FLAIR, с контрастированием гадолинием
Исследование ликвора
- Цитоз, уровень белка, глюкозы, исследование на сифилис, нейроборрелиоз, индекс IgG, олигоклональные антитела
Вызванные потенциалы
- Зрительные, слуховые потенциалы ствола, соматосенсорные
- Нейропсихологическое исследование
Исследование уродинамики
Серологические исследования
- Исследование на антинуклеарные антитела с экстрагированными нуклеарными антигенами (rho, 1a, mр), на антитела к кардиолипину, антиборрелиозные антитела, уровень ангиотензин-преврашающего фермента и витамина В12
Более чему 90% больных с клинически достоверным рассеянным склерозом выявляются патологические изменения при МРТ и более чем у двух третей больных - повышение уровня в ликворе гамма-глобулинов или наличие олигоклональных антител. Хотя данные МРТ не требуются для подтверждения диагноза при клинически достоверном рассеянном склерозе, нейровизуализация - более чувствительный метод, чем исследование ликвора или вызванных потенциалов, при обследовании больных с подозрением на рассеянный склероз. МРТ-критерии диагностики рассеянного склероза включают:
- наличие трех или четырех зон измененной интенсивности сигнала на изображениях в режиме протонной плотности или Т2-взвешенных изображениях;
- очаги в перивентрикулярной области;
- очаги размером более 5 мм;
- инфратенториальные очаги.
В исследовании, оценивавшем данные МРТ у 1500 больных с клиническими проявлениями рассеянного склероза, специфичность этих критериев составила 96%, а чувствительность - 81%. Другие характерные для рассеянного склероза изменения при МРТ включают эллиптоидные очаги, прилегающие к боковым желудочкам и ориентированные перпендикулярно по отношению к передне-задней оси мозга, которые соответствуют пальцам Давсона, а также очаги в мозолистом теле, примыкающие к его нижнему контуру.
Показатели ликвора при рассеянном склерозе
Общее содержание белка
- Нормальное у 60% больных с рассеянным склерозом
- > 110 мг/дл - очень редко
Цитоз
- Нормальный у 66%
- > 5 лимфоцитов в 1 мл у 33%
- Вариабельно коррелирует с обострением
Подтипы лимфоцитов
- > 80% CD3+
- Соотношение CD4+/CD8+ 2:1
- 16-18% В-лимфоцитов
- Плазматические клетки обнаруживаются редко
Содержание глюкозы
Иммуноглобулин (IgG)
- Содержание увеличено
- Увеличен индекс IgG (> 0,7)
- Увеличена скорость синтеза IgG (> 3,3 мг/сут)
- Олигоклональные IgG-антитела
- Увеличено соотношение каппа-/лямбда-легких цепей
- Свободные каппа-легкие цепи
Тканевые маркеры
- Увеличено содержание ОБМ-подобного материала в активной фазе
Критерии диагностики рассеянного склероза
- Клинически достоверный рассеянный склероз
- Два обострения и клинические проявления двух отдельных очагов поражения
- Два обострения: клинические проявления одного очага и параклинические признаки (КГ, МРТ, ВП) другого очага
- Лабораторно подтвержденный достоверный рассеянный склероз
- Лабораторное подтверждение - выявление в ликворе олигоклональных антител (ОА) или повышенного синтеза IgG (в сыворотке структура антител и уровень IgG должны быть нормальными). Должны быть исключены другие причины изменений церебро-спинальной жидкости: сифилис, подострый склерозирующий панэнцефалит, саркоидоз, диффузные заболевания соединительной ткани и аналогичные расстройства
- Два обострения, клинические или параклинические признаки одного очага и выявление в ликворе ОА или повышенного уровня IgG
- Одно обострение, клинические признаки двух отдельных очагов и выявление в ликворе ОА или повышенного уровня IgG
- Одно обострение, клинические признаки одного очага, параклинические признаки другого очага и выявление в ликворе ОА или повышенного уровня IgG
- Клинически вероятный рассеянный склероз
- Два обострения и клинические признаки одного очага
- Одно обострение и клинические признаки двух отдельных очагов
- Одно обострение, клинические признаки одного очага и параклинические признаки другогоочага
- Лабораторно подтвержденный вероятный рассеянный склероз
- Два обострения и выявление в ликворе ОА или повышенного уровня IgG
Данные МРТ имеют и прогностическое значение у лиц с риском развития рассеянного склероза, у которых клинически отмечалась одна атака с симптомами, характерными для демиелинизируюшего заболевания. При этом прогностическое значение имеют как сам факт наличия очагов в белом веществе головного мозга, так и их количество.
Хотя данные нейровизуализации головного и спинного мозга - важное дополнение к клинической диагностике рассеянного склероза, диагноз не может опираться только на них. Их неправильная интерпретация может привести к ошибочной диагностике, поскольку целый ряд других состояний имеют сходные МРТ проявления. Более того, у лиц старше 40 лет увеличивается вероятность обнаружить на Т2-взвешенных изображениях гиперинтенсивные зоны.
К важным клиническим и патоморфологическим вариантам демиелинизирующих заболеваний ЦНС относятся ОРЭМ и оптикомиелит Девика, которые отличаются от рассеянного склероза прогнозом и лечением.
Острый рассеянный энцефаломиелит. Острый рассеянный энцефаломиелит (ОРЭМ) клинически и патоморфологически бывает неотличим от дебюта рассеянного склероза. Дифференциация возможна в том случае, когда клинически изолированый эпизод демиелинизации возникает после острого инфекционного заболевания или вакцинации. Но ОРЭМ может возникать и в отсутствие явного провоцирующего фактора. Заболевание чаще всего провоцирует коревая инфекция, реже оно возникает вслед за ветрянкой, краснухой, свинкой, скарлатиной или коклюшем. Чаще всего ОРЭМ встречается в детском и молодом возрасте. Острый неврит зрительного нерва, возникающий в рамках ОРЭМ, чаще всего бывает двусторонним. В ликворе обычно выявляются более выраженные воспалительные изменения, в том числе более высокий цитоз, иногда с преобладанием нейтрофилов, и более высокое содержание белка. Олигоклональных антител в ликворе при ОРЭМ обычно не выявляют либо они появляются на короткое время в острой фазе.
Хотя ОРЭМ обычно монофазное заболевание, реагирующее на глюкокортикоиды или препараты адренокортикотропного гормона, отмечены случаи мультифазного или рецидивирующего течения. Мультифазный ОРЭМ характеризуется одной или несколькими клинически различающимися атаками, которые возникают вслед за первоначальным острым эпизодом. Рецидивирующий вариант характеризуется наличием последующих эпизодов, которые клинически идентичны первоначальному.
При ОРЭМ и его вариантах МРТ выявляет небольшие многоочаговые гиперинтенсивные в Т2-режиме изменения, но возможны и крупные лобарные объемные очаги, вовлекающие серое вещество. В то же время при ОРЭМ, как правило, отсутствуют характерные для рассеянного склероза очаги в перивентрикулярном белом веществ или мозолистом теле.
Оптикомиелит. Оптикомиелит, известный также как болезнь Девика, - вариант рассеянного склероза со своеобразными клиническими и патоморфологическими изменениями. Клиническая картина включает проявления острого или подострого неврита зрительного нерва и тяжелого поперечного миелита. Интервал между утратой зрения и поражением спинного мозга обычно составляет не более 2 лет, но может быть и более продолжительным. Патоморфологические изменения ограничены демиелинизацией в зрительных нервах и тяжелым некрозом, который может вовлекать большую часть спинного мозга. В головном мозге (за исключением зрительных нервов и хиазмы) изменения отсутствуют. При исследовании ликвора выявляется нормальное давление, вариабельный плеоцитоз до нескольких сотен лейкоцитов с преобладанием нейтрофилов и повышенным уровнем белка. Олигоклональные антитела и признаки повышенного синтеза IgG в ликворе обычно отсутствуют. Заболевание может быть монофазным или мультифазным. Имеются сообщения, что оптикомиелит может возникать и рамках ОРЭМ, а также при системной красной волчанке, смешанном заболевании соединительной ткани, туберкулезе. Болезнь Девика чаще наблюдается в Японии и, по-видимому, имеет своеобразные иммуногенетические характеристики. Прогноз восстановления неврологических функций плохой. Предпринимались попытки лечения различными средствами (алкиирующими препаратами, в том числе циклофосфамидом, кортикотропином, глюкокортикоидами, плазмаферезом) - с переменным успехом.
Хотя целый ряд системных воспалительных заболеваний могут вызывать поражение белого вещества, неврологические симптомы в этих случаях редко бывают их единственным или дебютным проявлением. Подобные состояния обычно распознают по наличию соматических симптомов. Поражение ЦНС при системной красной волчанке может проявляться инфарктами или кровоизлияниями в результате тромбоза или васкулита. Психотические нарушения, эпилептические припадки, спутанность сознания или сомноленция могут возникать первично либо как осложнение инфекций или недостаточности других органов. Миелит, иногда с сопутствующим поражением зрительных нервов (что напоминает синдром Девика) также может быть связан с системной красной волчанкой, как и наличие олигоклональных антител в ликворе. Олигоклональные антитела в ликворе выявляются также при саркоидозе и болезни Бехчета. С другой стороны, антинуклеарные антитела, характерные для системной красной волчанки, обнаруживаются примерно у трети больных с рассеянным склерозом.
Нейроборрелиоз. Нейроборрелиоз - поражение нервной системы при лаймской болезни, возбудителем которой является Вorre1ia burgdorferi. Нейроборрелиоз может проявляться менингитом, энцефаломиелитом, периферической невропатией. Энцефаломиелит - редкое осложнение боррелиоза, возникающее менее чем у 0,1 % больных. В эндемичных по лаймской болезни зонах больных с типичными клиническими и лабораторными проявлениями рассеянного склероза, но не имеющих объективных признаков, подтверждающих боррелиозное поражение ЦНС, иногда ошибочно лечат длительными курсами антибиотиков. Боррелиозный энцефаломиелит обычно проявляется нарушением памяти и других когнитивных функций, хотя сообщалось и о случаях многоочагового поражения, преимущественно вовлекающего белое вещество ЦНС. В ликворе могут выявляться олигоклональные антитела. Объективные признаки нейроборрелиоза включают интратекальную продукцию специфических антител, положительные результаты посева ликвора, а также выявление ДНК В. burgdorferi с помощью полимеразной цепной реакции.
Тропический спастический парапарез (ТСП) и ВИЧ-ассоциированпая миелопатия (ВАМ) - термины для обозначения хронического демиелинизирующего воспалительного поражения спинного мозга, вызываемого ретровирусом - человеческим Т-клеточным лимфотропным вирусом I типа (human T-cell lymphotrophic virus - HTLV-I). Вирус эндемичен для некоторых областей Японии, Вест-Индии и Южной Америки. По ряду признаков ТСП и ВАМ напоминают рассеянный склероз, в том числе по наличию в ликворе олигоклональных антител и повышенного уровня IgG, изменениям белого вещества при МРТ головного мозга, реакции (как правило, частичной) на иммунотерапию. Однако ТСП и ВАМ можно отдифференцировать от рассеянного склероза по наличию антител к HTLV-I либо путем выявления ДНК HTLV-I с помощью полимеразной цепной реакции, а также по поражению периферических нервов, наличию в сыворотке олигоклональных антител, наличию многоядерных лимфоцитов в ликворе и крови, положительным серологическим тестам на сифилис, сухому синдрому или легочному лимфоцитарному альвеолиту.
Содержание:Рассеянный склерозРассеянный склероз - ЭпидемиологияРассеянный склероз - Причины и патогенезРассеянный склероз - СимптомыРассеянный склероз - ДиагностикаРассеянный склероз - Лечение и прогнозЛечение обострений рассеянного склерозаИнтерфероны и рассеянный склерозСимптоматическое лечение рассеянного склероза
Читайте также:


