От тонуса рассеянного склероза
О.Л.Ивко, Л.Н.Прахова, Т.Л.Цветкова, А.Г.Ильвес, И.Г.Никифорова, А.М.Петров, М.В.Вотинцева,И.Д.Столяров
Таблица 1
Основные данные по количеству пациентов, распределению по полу и возрасту, среднему баллу EDSS и FS
EDSS≤1,5 (группа 1)
EDSS>1,5 (группа 2)
Число больных (мужчины/женщины)
Средний балл EDSS
Нарушения в пирамидной системе
Нарушения в мозжечковой системе
Часть из обследованных пациентов, у которых отмечался повышенный мышечный тонус в ногах, получала медикаментозную коррекцию препаратом мидокалм. Они были включены в отдельную группу, состоящую из 22 пациентов (10 мужчин и 12 женщин в возрасте от 33 до 49 лет). Инвалидизация больных по шкале EDSS составила от 3 до 6 баллов. У всех пациентов был достоверный рассеянный склероз (согласно критериям Мак-Дональда), ремиттирующий тип течения заболевания (вне обострения). Отсутствовали тяжелые когнитивные нарушения. В зависимости от выраженности мышечного гипертонуса в ногах, все пациенты были разделены на две группы в соответствии со шкалой Эшуорта:
1. С легкой спастичностью (от 1 до 1+ баллов);
2. С выраженной спастичностью (2 и более баллов).
Эти группы пациентов были относительно однородны по полу, возрасту и длительности заболевания, значимые различия имели место в бальной оценке EDSS, FS, что соответствует большей тяжести инвалидизации пациентов 2-й группы. Все пациенты наблюдались амбулаторно.
Общая характеристика групп больных по полу, возрасту, длительности заболевания, тяжести неврологического дефицита и инвалидизации (по шкалам FS, EDSS) представлена в таблице 2.
Таблица 2
Характеристика групп больных, получивших терапию препаратом мидокалм
Число больных (мужчины/женщины)
Длительность заболевания рассеянным склерозом (годы)
1,5 (61 пациент) в сравнении со здоровыми добровольцами
Пиковое давление (кПа)
Среднее давление (кПа)
Максимальная сила (% к весу тела)
Время контакта (мс)
Время контакта (% к времени переката)
Начало контакта (% к времени переката)
Площадь контакта (см2)
Усредненные картины распределения плантарного давления для сравниваемых групп представлены на рисунке 1.
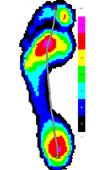
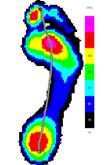
Рис.1. Усредненные картины распределения плантарного давления в сравнении с контрольной группой.
На основании полученных данных можно дать следующую характеристику походки пациентов, страдающих рассеянным склерозом, с различной степенью инвалидизации:
1. Походка пациентов с минимальной степенью инвалидизации (EDSS≤1.5) практически не отличается от походки здоровых пациентов.
2. Для пациентов с умеренным неврологическим дефицитом характерно замедление походки, о чем свидетельствуют параметры, характеризующие время контакта. Кроме того, снижена нагрузка на пятку и центральные плюсневые головки.
Группа пациентов с повышенным мышечным тонусом в ногах получала антиспастическую терапию. Начальная доза мидокалма для всей группы больных составила 50 мг 3 раза в сутки (низкая начальная доза связана с теоретической возможностью развития мышечной слабости и других побочных эффектов, описанных в литературе). Титрация дозы препарата проводилась с учетом того, что спастичность могла компенсировать парез нижних конечностей, и в каждом конкретном случае необходимо было найти баланс между слабостью мышц и спастичностью, позволяющей максимально реализовать двигательную функцию.
В процессе лечения пациентов препаратом Мидокалм минимальная эффективная доза, вызывающая клинический эффект, составила 100 мг в сутки у одного пациента. Попытка увеличения дозы приводила к развитию мышечной слабости. Максимальная эффективная доза - 600 мг в сутки. На этой дозе отмечалось отсутствие спастичности без нарастания мышечной слабости. Средняя эффективная доза составила 450мг в сутки.
На фоне проведенной терапии выраженность неврологических симптомов по шкале FS и тяжесть инвалидизации по шкале EDSS до и после лечения не изменились.
До лечения в группе обследованных больных повышение мышечного тонуса легкой степени (до 2 баллов) наблюдалась у 9 пациентов, что соответствует 56% случаев, выраженная спастичность (2 и более баллов) - у 7 пациентов (44%). После лечения доля пациентов с легкой степенью спастичности увеличилась и составила 94% - 15 человек (из них у 5 пациентов спастичность полностью отсутствовала на обеих ногах после курса лечения, что соответствовало 31,3% от общего числа пациентов), а спастичность 2 и более баллов - у 6% (1 больной) (рисунок 2).
При анализе данных визуально-аналоговой шкалы EuroQol, по которой пациенты самостоятельно оценивали состояние своего здоровья, выявлен значительный рост среднего балла через 2 месяца терапии с 56,9 до 62,5, свидетельствующий об улучшении субъективного восприятия больными своего самочувствия.
У большинства пациентов до начала приема мидокалма отмечалось нарушение функции тазовых органов в виде задержки или недержания мочи. Даже при приеме максимальных доз препарат влияния на функцию тазовых органов не оказал.
Из анализа результатов были исключены 6 пациентов:
- у одного пациента на 9-й день приема мидокалма развилась аллергическая реакция, проявившаяся в виде сыпи, отека кистей рук и стоп, отечности лица;
- 1 пациент был исключен из исследования в связи с развившимся обострением заболевания и необходимостью экстренной госпитализации для проведения курса пульс-терапии метилпреднизолоном;
- у 2-х пациентов после приема первых доз препарата развился адбоминальный дискомфорт – пациенты от приема препарата отказались;
- 2 пациентки получили полный курс лечения, но от заключительного обследования отказались.
Все пациенты, получавшие антиспастическую терапию, прошли педографическое обследование до и после курса лечения. Основной задачей обследования было оценить эффективность терапии с помощью данного метода.
На начальном этапе были проанализированы основные значимые параметры распределения давления в сравниваемых группах до начала лечения, результаты приведены в таблице 4.
Значимые отличия (р 1,5) характерны увеличение времени контакта (уменьшение скорости ходьбы), снижение давления под пяткой и центральными плюсневыми головками. Основные параметры ходьбы у пациентов с минимальной степенью инвалидизации (EDSS≤1,5) по данным педографии значимо не отличались от показателей у здоровых добровольцев.
Применение препарата Мидокалм с целью коррекции спастичности безопасно и эффективно у пациентов с рассеянным склерозом. В целом, переносимость Мидокалма в обследованной группе была удовлетворительной. На фоне приема Мидокалма у всех обследованных больных выявлено значимое снижение мышечного тонуса в среднем на 1 балл по шкале Эшуорта. При этом у больных с легкой степенью спастичности отмечено увеличение скорости ходьбы. В группе с выраженным повышением мышечного тонуса удалось достичь значимого уменьшения спастичности, что подтверждается клинически и педографически (значимое увеличение давления в области 2 и 3 плюсневых головок) однако, скорость ходьбы не изменилась, что, вероятнее всего, связано с большей выраженностью парезов, координаторных и чувствительных нарушений и, в целом, с большей тяжестью заболевания.
Учитывая, что после коррекции спастичности, атаксия заняла одно из ведущих мест в картине двигательных нарушений, можно сделать вывод о том, что назначение антиспастических препаратов является лишь частью комплексной терапии у больных рассеянным склерозом с высокой степенью инвалидизации. Применение таблетированных форм Мидокалма у больных рассеянным склерозом не оказывает влияния на тазовые функции. Качество жизни пациентов на фоне проводимой терапии улучшилось. Данный препарат может быть рекомендован для терапии спастичности пациентов с рассеянным склерозом.
Список литературы
Можно ли вылечить рассеянный склероз?
В настоящее время в терапии болезни выделяют три направления:
- лечение обострений;
- превентивная терапия препаратами, изменяющими течение рассеянного склероза (ПИТРС);
- симптоматическое лечение.
Каждое направление применяется на определенной стадии заболевания. Главная цель терапии — уменьшить частоту обострений и замедлить прогрессирование рассеянного склероза.
Эффективность лечения зависит от многих факторов — например, скорости и типа прогрессирования заболевания, частоты его обострений, но в то же время и от соблюдения пациентом назначений, своевременного их выполнения.
Согласно наиболее распространенной классификации типов болезней выделяют четыре разновидности рассеянного склероза, каждой из которых соответствует определенное лечение.
- Ремиттирующий рассеянный склероз характеризуется периодическими обострениями, между которыми наступает период улучшения состояния больного. В данном случае в период обострений чаще всего назначается пульс-терапия гормонами — кортикостероидами, уменьшающими воспаление в центральной нервной системе и способствующими восстановлению нарушенных функций. После купирования обострения необходим подбор препарата, изменяющего течение рассеянного склероза. Лекарственные средства этой группы предотвращают возникновение новых обострений.
- Вторично-прогрессирующий рассеянный склероз связан с неуклонным прогрессированием болезни. В этом случае применяют высокодозные иммуномодуляторы или иммуносупрессивные препараты, подавляющие активность иммунитета.
- Для первично-прогрессирующего заболевания характерно непрерывное ухудшение состояния с самого начала патологического процесса. Этот тип менее всего поддается лечению, однако терапия предполагает борьбу с симптомами и поддержание качества жизни.
- Ремиттирующе-прогрессирующий рассеянный склероз характеризуется наличием обострений и нарастанием проявлений заболеваний и в межприступном периоде. Лечение такое же, как и при ремиттирующем течении. Иногда сразу назначают вторую линию терапии ПИТРС.
Не последнюю роль в лечении любого типа рассеянного склероза играет контроль над развитием болезни. Исследования с помощью МРТ позволяют отслеживать изменения в головном и спинном мозге, выявляя очаги демиелинизации и оценивая активность процесса. Сопутствующим анализом является иммунологическое исследование крови пациента.
Симптомы рассеянного склероза разнятся от случая к случаю — врачи говорят, что не существует двух пациентов с одинаковым набором сопутствующих проявлений. Это связано с индивидуальным течением болезни, ведь она поражает различные участки головного мозга, а значит, наносит вред тем или иным функциям организма. Одним из часто встречающихся симптомов является спастичность мышц. Для облегчения состояния больного используют препараты, уменьшающие мышечный тонус (на основе баклофена [1] , толперизона [2] , тизанидина [3] ). Снижение контроля мочеиспускания тоже является частой проблемой при рассеянном склерозе, в этом случае применяют коррекцию метаболических процессов с помощью внутривенного введения препаратов левокарнитина [4] . Средства с действующим веществом глицин [5] назначают при потере координации и треморе — длительный прием препарата помогает снизить выраженность этих симптомов. Повышения умственной активности пациента достигают с помощью лекарств, оказывающих ноотропное, психостимулирующее действие, на основе метионил-глутамил-гистидил-фенилаланил-пролил-глицил-пролина [6] .
Снизить вред от наиболее выраженных приступов рассеянного склероза призваны препараты, уменьшающие воспалительный процесс в головном и спинном мозге — кортикостероиды (КС) и адренокортикотропный гормон (АКТГ). КС замедляют движение иммунных клеток к головному мозгу и снижают общее количество антител в крови. С помощью кортикостероидных лекарств на основе метилпреднизолона [7] , преднизолона [8] и некоторых других можно купировать обострения и уменьшить их выраженность.
Известно, что эти лекарства не могут замедлить или каким-либо образом повлиять на течение болезни. Тем не менее их применение в большинстве случаев необходимо для облегчения состояния пациента во время обострений.
Терапия рассеянного склероза не ограничивается лекарствами. Для поддержания нормальной жизнедеятельности больному необходимо посещать различные процедуры, которые способны восстановить некоторые из утраченных функций организма.
В лечении рассеянного склероза очень важен комплексный подход, поэтому большое значение уделяют следующим немедикаментозным процедурам:
- лечебная физкультура помогает компенсировать последствия нарушений двигательной способности. Однако для достижения наибольшего эффекта и, что важнее, устранения риска навредить себе за разработкой комплекса упражнений следует обратиться к специалисту;
- то же самое касается и биомеханотерапии , то есть физических упражнений с помощью механических тренажеров. Исследования показали эффективность данного метода при правильном выборе нагрузки;
- если у больного наблюдаются слабый тонус мышц и болевые синдромы, то можно прибегнуть к медицинскому массажу. Однако помните, что массаж в ряде случаев может ухудшить состояние, усиливая спазмы. Поэтому необходимо прибегнуть к помощи узкоспециализированного специалиста, имеющего опыт работы с больными рассеянным склерозом;
- в качестве физиотерапии применяют электрофорез, миостимуляцию, воздействие ультразвуком, магнитотерапию, плазмаферез и другие процедуры, направленные на уменьшение интоксикации, воспалений и активации обменных процессов;
- для облегчения болей используют иглоукалывание, которое также улучшает настроение и работоспособность;
- БОС (биологическая обратная связь) заключается в отслеживании и управлении физиологическими процессами, происходящими в организме, с помощью новейших мультимедийных устройств;
- проблемы с позвоночником поможет решить его тракционное вытяжение. Полезным эффектом процедуры считают снижение болевого синдрома и тренировку суставов и позвонков;
- психотерапия — это очень важный способ улучшения состояния пациента. Дело в том, что негативные эмоции могут усугубить болезнь, являясь стимулом к дополнительным нарушениям в работе ЦНС.
Кроме классических приемов лечения и компенсации симптомов рассеянного склероза, врачи все чаще используют самые современные разработки в этой области.
Научную работу по созданию эффективного лекарства от рассеянного склероза ведут медики всего мира. В 2016 году Национальное общество рассеянного склероза выделило 10,5 миллионов долларов на поиск такого средства. Исследования ведутся в большинстве развитых странах мира, в том числе и в России. Давайте рассмотрим несколько новейших разработок.
Относительно новая процедура. Она появилась в 2003 году. Основана на полезном свойстве стволовых клеток устранять рубцовую ткань и восстанавливать миелиновые волокна. Процедура включает: изъятие биоматериала пациента, выделение стволовых клеток, их выращивание в лабораторных условиях и последующее введение больному. В результате повышается активность мыслительных процессов, двигательных функций, улучшается эмоциональное состояние.
Это выделение лейкоцитов больного и их искусственная стимуляция клетками нервной ткани, результатом которой становится размножение Т-лимфоцитов. Полученные клетки подвергают мощному радиационному излучению, после чего вводят их обратно пациенту. Реакцией организма во многих случаях становится распознавание этих клеток как чужеродных и частичное уничтожение в том числе и здоровых Т-лимфоцитов. К сожалению, имитировать индивидуальную иммунную реакцию, являющуюся причиной заболевания, в лабораторных условиях невозможно, поэтому эффективность процедуры пока считают низкой.
Лечение рассеянного склероза — это целый комплекс разнообразных мер, который довольно сложно реализовать в домашних условиях. Всеми необходимыми ресурсами располагают гериатрические центры с отделением реабилитации. Чтобы повысить качество жизни и самого больного, и всей его семьи, лучше доверить уход за ним профессионалам.

За те 150 лет, что медицине известно это заболевание, и сама болезнь успела измениться, и ее лечение стало совсем другим. Сегодня врачи советуют пациентам воспринимать этот диагноз не как смертельный приговор с небольшой отсрочкой, а как вызов. Потому что при рассеянном склерозе можно жить полной жизнью. Надо только набраться сил и терпения.
Наши эксперты:
Президент Общероссийской общественной организации инвалидов-больных рассеянным склерозом, председатель Совета общественных организаций по защите прав пациентов при Росздравнадзоре Ян Власов.
Профессор кафедры неврологии Первого Санкт-Петербургского государственного медицинского университета им. акад. И. П. Павлова Наталья Тотолян.
Миф № 1. Рассеянным склерозом болеют лишь старики. Это состояние, связанное с потерей памяти
На самом деле. С атеросклерозом эта болезнь не связана, (а серьезные нарушения памяти — очень редкий симптом). Рассеянный склероз — это прогрессирующая патология центральной нервной системы. Развивается в результате аутоиммунного воспаления с поражением миелиновых оболочек нервных волокон, что постепенно приводит к гибели нервных клеток. При обострениях в головном и спинном мозге формируются множественные рассеянные очаги воспаления и склероза (рубцевания), что проявляется новыми симптомами или усилением старых.
Чаще всего рассеянный склероз начинается в молодом возрасте (25-40 лет), до 10% — у детей. В мире этой болезнью страдают 2,5 млн человек. В России, по официальным данным, — 90 тысяч (по неофициальным — 150 тысяч). В среднем ежегодный прирост больных составляет 7%.

Миф № 2. Главный симптом рассеянного склероза — проблемы при ходьбе
На самом деле. Рассеянный склероз называют болезнью с тысячью лицами. Часто первым признаком может быть ухудшение зрения на один глаз, онемение в руке или ноге, головные боли и головокружения, проблемы с координацией. Иногда это просто повышенная утомляемость или проблемы с удержанием мочи. Поэтому зачастую первыми с заболеванием встречаются терапевты, офтальмологи и урологи. Рано распознать болезнь иногда сложно, поэтому регулярно проводятся специальные школы неврологов, на которых врачей учат настороженности к самым разным симптомам, которыми может сигналить это заболевание.
Еще недавно постановка диагноза затягивалась на 5-8 лет. Сегодня в России ситуация кардинально улучшилась благодаря тому, что сообщество неврологов и общественные организации, изучающие рассеянный склероз, ведут образовательную деятельность по этой проблеме. Тем не менее болезнь несколько лет может протекать вовсе бессимптомно. В этом случае ее можно выявить только при магнитно-резонансной томографии (МРТ), показывающей измененные участки на томограммах головного или спинного мозга. Сообщество неврологов даже предлагало Минздраву ввести скрининг на рассеянный склероз с детского возраста. Но МРТ — дорогой метод, поэтому такого скрининга пока нет.
Миф № 3. Только МРТ головы позволяет убедиться в диагнозе
На самом деле. Основные методы диагностики рассеянного склероза — клинические проявления в совокупности с данными МРТ и анализом цереброспинальной жидкости (ЦСЖ). Для анализа ЦСЖ делают поясничный прокол, получают 1-2 мл жидкости и тестируют на олигоклональные иммуноглобулины — их наличие подтверждает воспалительный процесс. Эти исследования безопасны и рекомендуются в большинстве случаев для ранней диагностики. Есть и дополнительные инструментальные исследования: методики вызванных потенциалов, когерентной оптической томографии и другие.
Миф № 4. Причина заболевания — вирусы
На самом деле. Рассеянный склероз, как и большинство хронических заболеваний, относится к мультифакториальным патологиям. На ряд факторов, провоцирующих болезнь, повлиять нельзя, но некоторые (так называемые модифицируемые факторы) мы можем устранить, тем самым снизив риск РС и его более тяжелого течения.
Науке известны многочисленные наследственные факторы предрасположенности к РС (впрочем, есть и гены защиты от болезни). Также риск повышают неблагоприятная экология, курение, избыток соли в диете, дефицит солнечных лучей и витамина D. Многочисленные исследования последних лет указывают также на роль изменения состава микрофлоры кишечника в развитии аутоиммунного воспаления и даже повреждения нервных клеток при РС.

Миф № 5. Люди с рассеянным склерозом долго не живут. Через несколько лет они перестают ходить, а через 10-15 лет — погибают
На самом деле. Раньше во многих случаях так и было. Но сегодня благодаря инновационному лечению наступление инвалидности отодвинуто на много лет. В Европе, например, удалось добиться почти обычной средней продолжительности жизни при рассеянном склерозе (80 лет). При этом крайне важно то, как быстро поставлен диагноз и назначено лечение.
Многое зависит и от формы заболевания. В 85% случаев рассеянный склероз протекает в более благоприятной ремиттирующей форме. Она чаще начинается в более молодом возрасте и характеризуется периодами обострений и длительных улучшений (ремиссий). Но в 15% случаев развивается более тяжелая форма болезни: первично-прогрессирующая. Она чаще стартует после 40 лет и быстро может привести к инвалидности. Очень важно правильно определить форму болезни, так как лекарства, эффективные при одной из них, бесполезны при другой.
Миф № 6. Рассеянный склероз неизлечим. Остается только смириться с этим
На самом деле. На данный момент вылечить это заболевание нельзя, но контролировать чаще всего удается. За последнее десятилетие жизнь пациентов с рассеянным склерозом изменилась кардинальным образом. С появлением нескольких поколений препаратов, так называемых ПИТРС (препаратов, изменяющих течение рассеянного склероза), врачи получили возможность не просто облегчать симптомы, а предотвращать обострения и последующую инвалидность. Количество таких препаратов растет с каждым годом.
Миф № 7. Лекарства от рассеянного склероза подавляют иммунитет. Поэтому они очень вредны и опасны
На самом деле. Все ПИТРС подавляют не иммунитет, а иммунное воспаление. Выделяют препараты 1-й линии, куда входят более мягкие средства (иммуномодуляторы), а также препараты 2-й линии — селективные иммуносупрессоры, которые избирательно воздействуют на иммунную систему, снижая ее аутоагрессию. Далеко не все ПИТРС необходимо принимать постоянно. Есть препараты, курс лечения которыми составляет всего несколько дней в году, а эффект может продолжаться очень долго, если лечение было своевременным.
Миф № 8. Инновационные лекарства недоступны для российских пациентов
На самом деле. Все инновационные лекарства от рассеянного склероза, зарегистрированные в мире, доступны и российским пациентам. Большинство ПИТРС пациенты могут получать бесплатно: рассеянный склероз включен в перечень нозологий, при которых осуществляется централизованное льготное обеспечение лекарствами. Новейшие препараты становятся доступными в России с опозданием в 2-3 года, но врачи в этом факте даже находят преимущества. Эта отсрочка позволяет разработать меры по профилактике возможных осложнений терапии, которые выявляются именно в первые годы широкого применения нового препарата.

Миф № 9. Жизнь людей с рассеянным склерозом полна боли, страданий и ограничений. Нельзя строить карьеру, работать, путешествовать, заниматься спортом, создавать семью и планировать потомство
На самом деле. Болезнь, конечно, накладывает определенные ограничения, например, врачам нередко приходится обсуждать с пациентами выбор профессии без экстремальных условий работы, разумный подход к планированию беременности и другие вопросы. Но зачастую люди с рассеянным склерозом добиваются в жизни большего, чем их здоровые сверстники.
Важно только вовремя обратиться к специалистам и вместе с ними держать руку на пульсе, контролируя эффективность и безопасность терапии. Современное инновационное лечение позволяет пациентам с РС вести привычный образ жизни с минимальным количеством визитов в медучреждение. В ближайшее время на рынок выйдет новый препарат, который позволит пациентам принимать таблетки только несколько дней в году.
Большинство запретов существует только в головах людей. Например, дозированные физические нагрузки при этом заболевании не только не запрещены, но и просто необходимы! Лечебная физкультура, скандинавская ходьба, плавание и верховая езда доказали свою пользу.
С таким диагнозом можно жить, заниматься спортом, путешествовать, работать, создавать семью. Детям по наследству эта болезнь не передается. А беременность даже сопровождается снижением риска обострений, поэтому прекращение лечения на этот период является правилом, а не исключением. Правда, после родов в связи с увеличением риска активности РС рекомендуется сразу же продолжить прерванную терапию.
М.Л.Демина, Н.Ф.Попова
Московский городской центр рассеянного склероза; кафедра неврологии и нейрохирургии (зав. – акад. РАМН проф. Е.И.Гусев) РГМУ, Москва
Своевременное и адекватное назначение симптоматической терапии при рассеянном склерозе (PC) имеет не менее важное значение, чем патогенетическое лечение. Основными задачами симптоматической терапии являются: уменьшение выраженности остаточных неврологических симптомов при различных типах течения PC или полная компенсация этих симптомов, иными словами — уменьшение инвалидизации; предупреждение осложнений (пролежни, вторичные инфекции, образование контрактур, вегетативно-трофических нарушений); максимально долгое сохранение способности больного к профессиональной деятельности или самообслуживанию в быту, к социальной активности, привычному образу жизни.
Симптоматическая терапия является одним из разделов комплексной медицинской реабилитации больных PC — медикаментозная реабилитация. Главными принципами СТ являются, на наш взгляд, во-первых, индивидуальный подход (выбор лекарственного препарата, дозы, схемы введения); во-вторых, комплексность (сочетание симптоматических препаратов с немедикаментозными методами реабилитации); в-третьих, обеспечение обязательного необходимого контроля за проводимым лечением (клинические, инструментальные и лабораторные методы).
Симптоматическая терапия назначается при выявлении у больного неврологических или других симптомов, оказывающих существенное негативное влияние на повседневную жизнь больного или могущих принести вред здоровью больного в будущем. Наиболее часто требуют коррекции следующие симптомы:
1. Нарушение двигательных функций (параличи, спастичность, тремор, атаксия и др.).
2. Нарушение поверхностной и глубокой чувствительности. Боль.
3. Нарушение функций тазовых органов и сексуальные расстройства.
4. Пароксизмальные состояния.
6. Нарушения высших психических функций, расстройства эмоционально-волевой сферы.
7. Синдром хронической усталости.
8. Нарушение эндокринных функций. Остеопороз.
9. Болезни внутренних органов и крови.
10. Артрозы, контрактуры.
11. Вегетативно-трофические нарушения.
В данной статье мы остановимся на основных, наиболее изученных и часто встречающихся синдромах нарушения функций нервной системы, требующих коррекции у больных РС.
Симптоматическое лечение нарушений двигательных функций
Симптоматическое лечение нарушений двигательных функций (парезов, спастичности, атаксии) включает комплекс медикаментозных и физических средств. Проведение курсов патогенетической терапии, включающей сосудистые и метаболические препараты, способствует улучшению проведения нервных импульсов по демиелинизированным волокнам и уменьшению двигательных нарушений. Эти препараты хорошо известны: пирацетам, пиритинол, церебролизин, отдельные аминокислоты (глютаминовая кислота, митионин, глицин). При этом очень важны адекватные суточные курсовые дозы. Назначают также ангиопротекторы и антиагреганты, ингибиторы протеолиза. В последние годы стал широко применяться препарат корнитина хлорид 10 мл внутривенно капельно в 200 мл физиологического раствора 1 раз в день. Всего проводится 2 курса по 10 капельниц с интервалом между курсами в 2 нед. Положительный эффект оказывают курсы антиксидантных препаратов, таких как препараты альфа-липоевой кислоты, витамина Е и др.
В комплекс лечения включаются средства, стимулирующие процессы тканевого обмена, – витамины группы В, аскорбиновая кислота, фолиевая кислота, бета-каротин, поливитамины, биогенные стимуляторы (солкосерил).
Имеются публикации, в которых показано уменьшение выраженности двигательных нарушений при использовании блокаторов кальциевых каналов: 4-аминопиридина и 3,4-диаминопиридина, но одновременно отмечается высокий процент побочных эффектов (головокружение, атаксия).
Положительное влияние на двигательные пирамидные расстройства оказывает даларгин (синтетический аналог лейэнкефалина) в дозе 1 мг 2 раза в сутки в течение 10 дней, однако он усиливает мозжечковые дисфункции.
Тяжелым ослабленным больным с нарушением функций дыхания и глотания, с выраженной гипотрофией мышц возможно назначение анаболических стероидов: ретаболил 1,0 мл 5% раствора (50 мг) 1 раз в 2 нед, на курс 8–10 инъекций. Этой же категории больных при отсутствии выраженной спастичности и гиперкинезов можно назначать прозерин и другие антихолинэстеразные препараты (амбенония хлорид) внутрь или подкожно в небольших дозах: прозерин внутрь 10 мг 2 раза в день или 0,5 мл 0,05% раствора подкожно.
Всем больным РС независимо от глубины неврологического дефицита и длительности заболевания необходимы занятия лечебной физкультурой. Комплекс упражнений и число процедур в день подбираются индивидуально с учетом степени инвалидизации больных.
Спастичность
О лечении спастичности при РС написано много, но, к сожалению, в арсенале врача остается до настоящего времени ограниченное число препаратов:
- толперизон – миорелаксант центрального действия в таблетках или внутримышечно;
- тизанидина гидрохлорид – агонист альфа2-адренорецепторов;
- баклофен – структурный аналог GABA – медиатора ЦНС ингибиторного действия.
Больным РС с повышенным по спастическому типу мышечным тонусом назначается один из указанных препаратов в индивидуальной дозе. Подбор дозы осуществляется в течение 2–3 нед, начиная с наименьшей (1/2 часть суточной дозы), с постепенным увеличением до появления клинического эффекта, т.е. когда мышечный тонус снижается, но при этом не нарастает слабость в паретичных мышцах.
При отсутствии эффекта от максимальных суточных доз можно сочетать миорелаксанты с препаратами других фармакологическх групп: транквилизаторами, препаратами бензодиазепинового ряда (обязательно уточнять совместимость препаратов!). В нетяжелых случаях последнюю группу можно применять самостоятельно. И, напротив, у тяжелых, обездвиженных больных с высоким мышечным тонусом возможно применение препаратов периферического мышечного действия, таких как, например, дантролен в индивидуальной дозе, варьирующей от 50 до 300–400 мг в сутки.
С 1985 г. применяется токсин ботулизма типа А. Он является блокатором высвобождения ацетилхолина из пресинаптической мембраны холинергических синапсов: при внутримышечном (в спазмированную мышцу) введении препарат блокирует нервно-мышечную передачу, оказывая локальное миорелаксирующее действие. Основными показаниями к его применению являются гемифасциальный спазм и фокальные дистонии (блефароспазм, цервикальная дистония – спастическая кривошея, писчий спазм и др.). В настоящее время показания к применению ботокса расширены и спастичность при РС является одним из них.
Сегодня проходит III стадия клинических испытаний двойным слепым плацебо-контролируемым методом ботулотоксин А для лечения спастичности приводящих мышц бедра у больных РС.
И, безусловно, каждому больному РС со спастичностью назначается лечебная физкультура. Упражения должны быть направлены на расслабление и растяжение мышц.
Нарушение поверхностной и глубокой чувствительности у больных РС
Нарушение поверхностной или глубокой чувствительности больных РС встречаются в 65–92% случаев, которые могут носить самый разнообразный характер, быть постоянными и непостоянными. Нарушения поверхностной чувствительности возможны по типу гипестезий, гиперестезий, дизестезий. Очень часто больные не могут правильно описать свои ощущения и нарушения чувствительности обозначают словом "онемение", а при детальном анализе выясняется, что под этим термином подразумеваются такие состояния, как дизестезии в стопах и конечных фалангах пальцев рук либо гиперестезии по типу "стягивания", "покалываний", а тактильную гипестезию обозначают следующим образом: "ощущение, будто рука в перчатке или покрыта тонкой бумагой". Значительно реже выявляются истинные выпадения поверхностной чувствительности.
Боль – нередкий синдром при PC. Чаще больные жалуются на боль в различных отделах позвоночника, что может быть связано с остеохондрозом, темпы прогрессирования которого нарастают при нарушении и перераспределении тонуса мышц осевого скелета на фоне параличей и спастики. Болезненными ощущениями в мышцах и суставах может сопровождаться спастичность, а также приступы унилатеральных тонических спазмов. Таким образом, при жалобах больного на боль, в каждом случае необходимо уточнить генез этого синдрома.
Нарушения глубокой чувствительности проявляются снижением суставно-мышечного чувства в подавляющем большинстве случаев в нижних конечностях, редко – в верхних, а также снижением вибрационной чувствительности.
Какого-либо специфического лечения чувствительных нарушений в настоящее время нет. Однажды возникнув, этот симптом может сохраняться длительное время, и больные постепенно к нему адаптируются; в других случаях нарушения чувствительности носят приходящий характер и могут полностью регрессировать под влиянием патогенетического лечения. Нарушения поверхностной чувствительности существенно уменьшаются на фоне курсов сосудисто-метаболической терапии. Имеются работы, в которых показан регрес симптомов нарушения поверхностной чувствительности (гипо- и гиперестезии) в результате применения тиоктовой кислоты 600 мг в сутки внутривенно капельно в течение 20 дней.
Пароксизмальные состояния при рассеянном склерозе
Пароксизмальные состояния при PC встречаются, по данным различных авторов, у 5–17% больных. Условно их разделяют на пароксизмальные состояния эпилептического и неэпилептического генеза. Подобное разделение на эти группы связано с морфологией поражения мозга. Большинство исследователей этого вопроса считают, что эпилептические пароксизмы у больных PC возникают при близком расположении бляшки к коре головного мозга и ее влиянии на кору. Неэпилептические пароксизмы – при нарушении функционального состояния осевого цилиндра демиелинизированного нервного волокна.
Клиническая картина пароксизмальных состояний при РС характеризуется следующими симптомами:
- унилатеральные тонические болезненные спазмы;
- гемифасциальные спазмы и лицевые миоклонии;
- острые эпизоды дизартрии с атаксией;
- пароксизмальная потеря слуха;
- острые сенсорные пароксизмы;
- хореоартетоз при движении;
- нарколепсия;
- пароксизмальный кашель;
- пароксизмы, зуды, дизестезии, парестезии;
- невралгия тройничного нерва;
- пароксизмальный конвергенционный спазм;
- нетипические невралгические боли;
- эпилептические припадки.
Провоцирующим моментом этих состояний могут быть эмоциональное и двигательное напряжение. Общим для этих симптомов является их кратковременность. У большинства больных каждый пароксизм продолжается от 30 с до 1–2 мин с последующим полным восстановлением возникшего симптома. Как правило, пароксизмальные состояния неэпилептического генеза наблюдаются у больных с неглубокой выраженностью неврологического дефицита в виде умеренной мозжечковой или пирамидной недостаточности. Пароксизмальные состояния эпилептического генеза по клинической картине идентичны генерализованным или парциальным судорожным эпилептическим припадкам. У части больных припадки диагностируются до развития клинической картины и постановки диагноза РС. В других случаях припадки появляются у больных с достоверным РС в различные сроки от начала заболевания.
Болезненные тонические спазмы клинически проявляются как кратковременные тонические сокращения мышц конечностей, сопровождающиеся интенсивной болью. При этом происходит сгибание в локтевом и лучезапястном суставах и приведение руки к туловищу и разгибание в бедренном и коленном суставах ноги. Иногда вовлекается лицевая мускулатура. Изолированные тонические спазмы мышц лица обозначаются как гемифасциальные спазмы и лицевые миоклонии. Как правило, тонический спазм бывает односторонним, реже – с двух сторон.
Острая пароксизмальная дизартрия с атаксией – это приступ кратковременной потери речи по типу мозжечковой дизартрии, сопровождающийся статической или динамической атаксией.
Пароксизмальный конвергенционный спазм – тоническое сокращение глазодвигательных мышц с установкой глазных яблок по типу сходящегося косоглазия. Остальные неэпилептические пароксизмальные состояния связаны с дисфункцией органов чувств: потеря слуха, острые сенсорные пароксизмы, кашель, зуд, дизестензии, парестезии и др.
До сегодняшнего дня остается дискутабельным вопрос, расценивать ли невралгию тройничного нерва у больных PC как синдром PC или как самостоятельное сопутствующее заболевание. По своей сути это – пароксизмальное состояние, поэтому мы посчитали возможным упомянуть его в данном разделе симптоматической терапии PC.
Для лечения пароксизмальных состояний успешно применяются противосудорожные препараты, чаще других – карбамазепин 0,2–0,4 г 1–2 раза в день. Обычно этого бывает достаточно и через 6–8 нед лечения приступы не возобновляются, однако части больным приходится принимать препарат более длительно.
При неэффективности данной терапии можно применять другие противосудорожные препараты.
Эпилептические пароксизмальные состояния при PC лечатся как эпилепсия. Больной должен наблюдаться у эпилептолога, доза антиконвульсантов подбирается индивидуально с учетом вида и частоты возникновения припадков.
Остеопороз
Больные PC относятся к группе риска развития остеопороза по нескольким причинам: преобладание женского пола, ограничение двигательной активности, частые падения и, что наиболее важно, частое использование кортикостероидных гормонов.
При PC остеопороз изучен недостаточно. Имеется лишь несколько отдельных сообщений, посвященных этому вопросу. Известно также, что одним из факторов развития остеопороза является дефицит витамина D3. Сам витамин D3 является биологически инертной молекулой. В процессе его гидроксилирования в печени, а затем в почках он превращается в активный гормон 1,25-дигидроксивитамин D3. Процесс преобразования неактивного витамина D3 в активный гормон связан с кальцием и фосфором. Исследования уровня гормонов 25-гидроксивитамина D3 и 1,25-дигидроксивитамина D3 у женщин, больных РС, выявило дефицит витамина D3 у 1/3 больных (
Читайте также:


