Пластические операции при рассеянном склерозе
Рассеянный склероз является неизлечимым аутоиммунным заболеванием. При нем происходит выработка организмом антител против собственных нервных клеток. При этом заболевании наблюдаются определенные особенности в проведении различных видов анестезии.
Общая характеристика заболевания
При рассеянном склерозе (РС), происходит разрушение миелиновой оболочки нервных волокон. Это заболевание считается аутоиммунным, так как именно самим организмом вырабатываются антитела, разрушающие миелин.

Рассеянный склероз относится к аутоимунным заболеваниям
Обычно поражаются периферические нервы, головной и спинной мозг. Очагов поражения много. Это заболевание может проявляться такими симптомами:
- нарушение работы тазовых органов, может наблюдаться недержание мочи, нарушение половых функций;
- поражения черепных нервов;
- изолированные параличи или парезы;
- нарушения речи, афазия;
- нистагм;
- нарушение чувствительности кожных покровов.
Лечение проводится постоянно. Обычно, используется базисная терапия, которую нельзя прерывать. Она может состоять из кортикостероидов и цитостатиков.
Особенности общего наркоза
Рассеянный склероз не является противопоказанием к проведению общего наркоза. Пациенты переносят его хорошо. При рассеянном склерозе есть некоторые особенности, которые необходимо учитывать при проведении наркоза у таких пациентов. К ним относится:
- Системный прием кортикостероидов. Кортикостероиды входят в базисную терапию рассеянного склероза. Их прием способен замедлять прогрессирование данного деструктивного заболевания. Перед проведением оперативного вмешательства с использованием общего наркоза останавливать прием кортикостероидов запрещено! Их введение продолжается и во время проведения самой операции. Увеличивать их дозу не нужно.
- Отказ от введения Дитилина. Дитилин – это миорелаксант, препарат, который широко используется при наркозе. Он расслабляет мышечную ткань. При рассеянном склерозе он вызывает резкое повышение уровня калия в крови. Калий вызывает острое нарушение сердечного ритма и приводит к фибрилляции желудочков.
- Дозы других миорелаксантов должны быть как минимум на половину ниже стандартных. Таким пациентам сложнее восстанавливаться после наркоза.

Перед общим наркозом необходимо учитывать некоторые особенности использования анестезии
Пациенты с этим аутоиммунным заболеванием склонны к сильному повышению температуры тела на протяжении хода оперативного вмешательства под общим наркозом. Необходимо проводить мониторинг температуры тела и иметь про запас жаропонижающие медикаментозные препараты.
Пациентам с рассеянным склерозом можно проводить общий наркоз как масочный, так и внутривенный. Послеоперационный период у них может немного отличаться. Отличия послеоперационного периода представлены ниже:
- Пациенты с РС склонны к эмоциональным переживаниям и стрессам, которые могут спровоцировать прогрессирование заболевания. Именно поэтому после общей анестезии необходимо назначать им транквилизаторы.
- У таких больных может дольше восстанавливаться функция самостоятельного дыхания и работа тазовых органов.
Использование других видов обезболивания при РС
Местная анестезия у пациентов с РС проводится часто. Рассеянный склероз не является противопоказанием к использованию местных анестетиков в стоматологии, хирургии или других отраслях медицины.

При рассеянном склерозе не рекомендуют спинальную анестезию
Спинальная анестезия также может быть использована. Но при ее проведении есть риск токсического влияния анестетика на спинной мозг и периферические нервы. Анестетик при спинальной анестезии вводится непосредственно в спинномозговой канал, что при РС крайне нежелательно.
Альтернативой спинальному обезболиванию у таких пациентов является эпидуральная. При ее проведении анестетик вводится исключительно в перидуральное пространство и влияет изолированно на нервные корешки, которые выходят на этом уровне спинного мозга.
Местный анестетик, используемый у пациентов с РС, не должен содержать в своем составе адреналин. Адреналин способствует спазму сосудов и нарушает кровоснабжение, в том числе, и нервной ткани. Обычно, адреналин добавляется в анестетик с целью удлинения его действия. При РС этот препарат добавлять нежелательно, так как нарушена работа нервной системы, а нарушение кровообращения может способствовать прогрессированию заболевания.
Рассеянный склероз не является противопоказанием к проведению оперативных вмешательств с применением общего, местного или регионарного наркоза. Единственный метод, который использовать не желательно – спинальная анестезия. При проведении общего наркоза необходимо помнить про необходимость введения кортикостероидов, и про ограничение на использование Дитилина. При выполнении местной и эпидуральной анестезии необходимо использовать анестетики, в состав которых не входит адреналин, так как это вещество может спровоцировать прогрессирование заболевания.
Вопросы о рассеянном склерозе
РС и операция на носу
Здравствуйте, уважаемые врачи!
Я болею РС с 2009 года, дебют был через полтора месяца после перелома носа, ретробульбарный неврит. Далее в течение трех лет было два слабых обострения (нарушения зрения), но на учет не вставала и ПИТРС не принимала. В 2012 г. - мозжечковая атаксия, стала принимать копаксон. В 2013 г. забеременела, копаксон отменила, в третьем триместре были обострения - небольшие нарушения зрения и чувствительности, все проходило самостоятельно. Через месяц после родов (кесарево сечение со спинальной анестезией) продолжила принимать копаксон, через полгода после родов - сильное обострение - нарушение чувствительности всего тела и череда небольших обострений, получила 17 капельниц солумедрола в течение календарного года. Затем попала в КИ на Октогам, была в нем год до завершения программы, на протяжении этого периода были эпизоды, которые я описала бы как обострения (нарушения чувствительности длительностью около недели), но врач говорила, что это не так. После стала принимать Ребиф. Последнее обострение было у меня в августе 2016 г , прошло самостоятельно. Сейчас колю Ребиф, чувствую себя замечательно, занимаюсь спортом, 1,5 балла EDSS. Последнее МРТ в январе 2017 - множественные очаги, имеющие высокоинтенсивный сигнал по Т2 и изотенсивные по Т1, уменьшение очага в области Варолиева моста, умеренно выраженная атрофия мозолистого тела.
Вопрос следующий. Можно ли мне сделать операцию по исправлению внутренней носовой перегородки, т.к. носовое дыхание серьезно затруднено и я даже иногда просыпаюсь ночью от нехватки воздуха. Сосудосуживающие препараты не применяю.
В идеале, я хотела бы сделать полную ринопластику, поскольку после перелома нос сильно искривлен и это осложняет мне жизнь. От операции останавливает страх наркоза (читала, что при РС лучше избегать общего наркоза) и близость носа к мозгу. Хотя, возможно, это глупость, но если вспомнить, что дебюту предшествовала травма носа, для меня это становится серьезным опасением.
Буду очень признательна за разъяснения и рекомендации!
Old Owl писал(а): Здравствуйте, уважаемые врачи!
Я болею РС с 2009 года, дебют был через полтора месяца после перелома носа, ретробульбарный неврит. Далее в течение трех лет было два слабых обострения (нарушения зрения), но на учет не вставала и ПИТРС не принимала. В 2012 г. - мозжечковая атаксия, стала принимать копаксон. В 2013 г. забеременела, копаксон отменила, в третьем триместре были обострения - небольшие нарушения зрения и чувствительности, все проходило самостоятельно. Через месяц после родов (кесарево сечение со спинальной анестезией) продолжила принимать копаксон, через полгода после родов - сильное обострение - нарушение чувствительности всего тела и череда небольших обострений, получила 17 капельниц солумедрола в течение календарного года. Затем попала в КИ на Октогам, была в нем год до завершения программы, на протяжении этого периода были эпизоды, которые я описала бы как обострения (нарушения чувствительности длительностью около недели), но врач говорила, что это не так. После стала принимать Ребиф. Последнее обострение было у меня в августе 2016 г , прошло самостоятельно. Сейчас колю Ребиф, чувствую себя замечательно, занимаюсь спортом, 1,5 балла EDSS. Последнее МРТ в январе 2017 - множественные очаги, имеющие высокоинтенсивный сигнал по Т2 и изотенсивные по Т1, уменьшение очага в области Варолиева моста, умеренно выраженная атрофия мозолистого тела.
Вопрос следующий. Можно ли мне сделать операцию по исправлению внутренней носовой перегородки, т.к. носовое дыхание серьезно затруднено и я даже иногда просыпаюсь ночью от нехватки воздуха. Сосудосуживающие препараты не применяю.
В идеале, я хотела бы сделать полную ринопластику, поскольку после перелома нос сильно искривлен и это осложняет мне жизнь. От операции останавливает страх наркоза (читала, что при РС лучше избегать общего наркоза) и близость носа к мозгу. Хотя, возможно, это глупость, но если вспомнить, что дебюту предшествовала травма носа, для меня это становится серьезным опасением. Буду очень признательна за разъяснения и рекомендации!
Противопоказаний к оперативному лечению у Вас нет.
Прахова Лидия Николаевна
доктор медицинских наук, врач-невролог высшей категории
заведующая отделением Неврологии и лаб. Нейрореабилитации Института мозга человека РАН,
Что это рассеянный склероз? Это заболевание, которое характеризуется демиелинизацией, аксональным повреждением и глиозом с последующей ремиелинизацией.
Симптомы рассеянного склероза
Неврологические симптомы рассеянного склероза соответствует локализации повреждения ЦНС. Обычные симптомы включают:
- слабость,
- когнитивные расстройства,
- депрессия,
- эйфория,
- дизартрия,
- офтальмоплегия,
- нистагм,
- головокружение,
- нарушения походки,
- утрата чувствительности,
- оживленные сухожильные рефлексы,
- атаксия конечностей,
- спастичность,
- спазмы,
- амиотрофии,
- дисфункция мочевого пузыря,
- дисфункция желудочно-кишечного тракта (ЖКТ),
- нарушение функции тромбоцитов.
Причины рассеянного склероза

Этиология рассеянного склероза остается невыясненной, хотя известно, что заболевание имеет аутоиммунный компонент. Средняя ожидаемая продолжительность жизни после начала заболевания ограничивается 6-7 годами. Приблизительно у 80% больных течение заболевания имеет циклическую форму, при которой обострения сменяются полной или частичной ремиссией.
Эпидемиология рассеянного склероза
Заболеваемость рассеянным склерозом в некоторых географических местностях больше, включая местности, расположенные выше 40 параллели; это привело к мнению об инфекционной этиологии или влиянии внешней среды.
В США рассеянным склерозом страдают 250 000-350 000 человек.
Имеются также сообщения о семейном характере заболевания, что подтверждается совпадением признаков (конкордантностью) в 30% у монозиготных, 5% у дизиготных близнецов и менее 5% у лиц первой степени родства. Средний возраст начала заболевания составляет 30 лет, у женщин заболевание встречается в два раза чаще, чем у мужчин.
Лечение рассеянного склероза
Для лечения рассеянного склероза применяются кортикостероиды. Для предупреждения прогрессирования заболевания используются иммуномодуляторы (интерферон, глатирамер, иммуноглобулин или митоксантрон) и плазмообмен.
Последствия рассеянного склероза

Около половины пациентов умирают от последствий, таких как:
- почечная недостаточность, развивающаяся в результате хронических инфекций мочеполового тракта,
- тромбоэмболия легочной артерии, обусловленная иммобилизацией,
- аспирация,
- суициды,
- истощение.
Наркоз при рассеянном склерозе
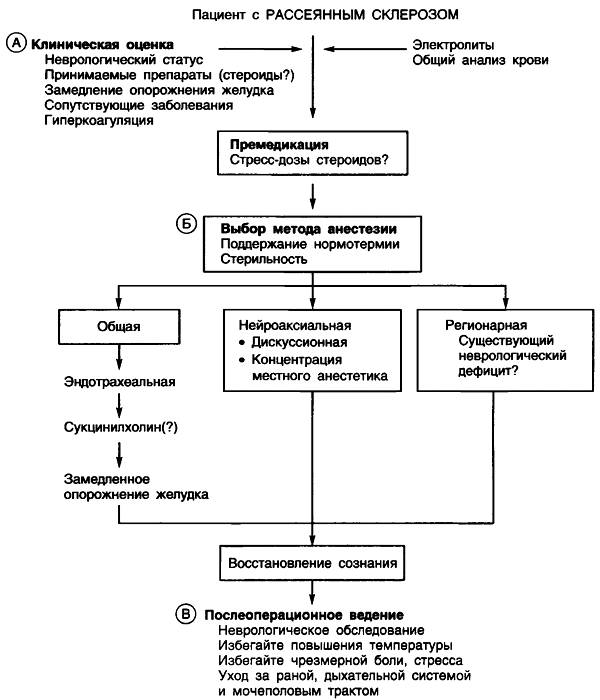
А. Проведите тщательный сбор анамнеза и физикальное обследование. Установите хорошие взаимоотношения, это поможет устранить психологический стресс и устранит возможность рецидива. Обострение заболевания провоцируется:
- стрессом,
- инфекцией,
- повышением температуры воздуха окружающей среды,
- лихорадкой,
- послеродовым периодом.
Уточните наличие болевых синдромов, в том числе:
- невралгиютройничного нерва,
- симптом Лермитта (токообразный прострел при сгибании шеи),
- дизэстезические боли,
- неврит зрительного нерва,
- компрессионные переломы позвонков,
- пролежни крестцовой области,
- боли в спине,
- спазмы мышц нижних конечностей,
- спазмы мочевого пузыря,
- висцеральные боли и другие.
Обсудите симптомы рассеянного склероза, его продолжительность, лечение и принимаемые препараты. Баклофен, применяемый для устранения спазмов, потенциирует действие ингаляционных анестетиков и опиоидов ввиду ГАМК-опосредованных эффектов. Карбамазепин и фенитоин могут индуцировать печеночные ферменты, что требует более частого введения миорелаксантов и внутривенных анестетиков. Плазмообмен может привести к снижению уровня холинэстеразы, удлиняя время действия стандартных доз миорелаксанта сукцинилхолина. Проводите тщательное неврологическое исследование, отразите в медицинской документации наличие неврологического дефицита. Лечите тревожность и спазмы до индукции анестезии; для лечения этих состояний успешно может применяться диазепам. Назначьте в премедикацию стресс-дозы кортикостероидов, если недавно или длительно применялись стероиды.
Б. Отсутствуют сообщения о повышении частоты обострений после проведения общей анестезии (наркоза). В прошлом регионарные методы анестезии не применялись для исключения вероятных осложнений и невозможности определения, являются ли наблюдаемые изменения осложнением наркоза либо обострением заболевания. До настоящего времени не проводились исследования влияния регионарной анестезии на течение рассеянного склероза. В настоящее время рассеянный склероз не считается противопоказанием для проведения регионарных методов обезболивания. После проведения спинальной или эпидуральной анестезии у женщин во время родов или кесарева сечения не наблюдалось статистически значимого учащения обострений заболевания. Известно, что частота обострений заболевания в послеродовом периоде выше вне зависимости от того, проводился наркоз или нет. Однако сообщается, что всем женщинам, у которых отмечалось обострение заболевания, вводился бупивакаин в дозировке, превышающей 0,25%. Если планируется проведение общей анестезии, избегайте применения миорелаксанта сукцинилхолина из-за теоретического риска развития гиперкалиемии. При наличии дизартрии и дисфункции ЖКТ оцените необходимость проведения модифицированной быстрой последовательной индукции. Исследования не подтвердили необходимости избегать применения какого-либо определенного анестетика при поддержании наркоза. Поддерживайте нормотермию, водно-электролитный баланс и соблюдайте стерильность. Проявляйте внимание в отношении признаков автономной гиперрефлексии ввиду частой встречаемости повреждения спинного мозга. Учитывайте возможное повышение риска развития эмболии из-за повышенной агрегации тромбоцитов у больных рассеянным склерозом; исследований в отношении этой проблемы не проводилось.
В. В послеоперационном периоде поддерживайте нормотермию, осуществляйте контроль болевого синдрома, устраняйте стресс (для оценки эффективности антистрессорной терапии используйте шкалу стресса) и предпринимайте все меры профилактики инфекции. Сравните послеоперационный неврологический статус с результатами предоперационного неврологического обследования.

За те 150 лет, что медицине известно это заболевание, и сама болезнь успела измениться, и ее лечение стало совсем другим. Сегодня врачи советуют пациентам воспринимать этот диагноз не как смертельный приговор с небольшой отсрочкой, а как вызов. Потому что при рассеянном склерозе можно жить полной жизнью. Надо только набраться сил и терпения.
Наши эксперты:
Президент Общероссийской общественной организации инвалидов-больных рассеянным склерозом, председатель Совета общественных организаций по защите прав пациентов при Росздравнадзоре Ян Власов.
Профессор кафедры неврологии Первого Санкт-Петербургского государственного медицинского университета им. акад. И. П. Павлова Наталья Тотолян.
Миф № 1. Рассеянным склерозом болеют лишь старики. Это состояние, связанное с потерей памяти
На самом деле. С атеросклерозом эта болезнь не связана, (а серьезные нарушения памяти — очень редкий симптом). Рассеянный склероз — это прогрессирующая патология центральной нервной системы. Развивается в результате аутоиммунного воспаления с поражением миелиновых оболочек нервных волокон, что постепенно приводит к гибели нервных клеток. При обострениях в головном и спинном мозге формируются множественные рассеянные очаги воспаления и склероза (рубцевания), что проявляется новыми симптомами или усилением старых.
Чаще всего рассеянный склероз начинается в молодом возрасте (25-40 лет), до 10% — у детей. В мире этой болезнью страдают 2,5 млн человек. В России, по официальным данным, — 90 тысяч (по неофициальным — 150 тысяч). В среднем ежегодный прирост больных составляет 7%.

Миф № 2. Главный симптом рассеянного склероза — проблемы при ходьбе
На самом деле. Рассеянный склероз называют болезнью с тысячью лицами. Часто первым признаком может быть ухудшение зрения на один глаз, онемение в руке или ноге, головные боли и головокружения, проблемы с координацией. Иногда это просто повышенная утомляемость или проблемы с удержанием мочи. Поэтому зачастую первыми с заболеванием встречаются терапевты, офтальмологи и урологи. Рано распознать болезнь иногда сложно, поэтому регулярно проводятся специальные школы неврологов, на которых врачей учат настороженности к самым разным симптомам, которыми может сигналить это заболевание.
Еще недавно постановка диагноза затягивалась на 5-8 лет. Сегодня в России ситуация кардинально улучшилась благодаря тому, что сообщество неврологов и общественные организации, изучающие рассеянный склероз, ведут образовательную деятельность по этой проблеме. Тем не менее болезнь несколько лет может протекать вовсе бессимптомно. В этом случае ее можно выявить только при магнитно-резонансной томографии (МРТ), показывающей измененные участки на томограммах головного или спинного мозга. Сообщество неврологов даже предлагало Минздраву ввести скрининг на рассеянный склероз с детского возраста. Но МРТ — дорогой метод, поэтому такого скрининга пока нет.
Миф № 3. Только МРТ головы позволяет убедиться в диагнозе
На самом деле. Основные методы диагностики рассеянного склероза — клинические проявления в совокупности с данными МРТ и анализом цереброспинальной жидкости (ЦСЖ). Для анализа ЦСЖ делают поясничный прокол, получают 1-2 мл жидкости и тестируют на олигоклональные иммуноглобулины — их наличие подтверждает воспалительный процесс. Эти исследования безопасны и рекомендуются в большинстве случаев для ранней диагностики. Есть и дополнительные инструментальные исследования: методики вызванных потенциалов, когерентной оптической томографии и другие.
Миф № 4. Причина заболевания — вирусы
На самом деле. Рассеянный склероз, как и большинство хронических заболеваний, относится к мультифакториальным патологиям. На ряд факторов, провоцирующих болезнь, повлиять нельзя, но некоторые (так называемые модифицируемые факторы) мы можем устранить, тем самым снизив риск РС и его более тяжелого течения.
Науке известны многочисленные наследственные факторы предрасположенности к РС (впрочем, есть и гены защиты от болезни). Также риск повышают неблагоприятная экология, курение, избыток соли в диете, дефицит солнечных лучей и витамина D. Многочисленные исследования последних лет указывают также на роль изменения состава микрофлоры кишечника в развитии аутоиммунного воспаления и даже повреждения нервных клеток при РС.

Миф № 5. Люди с рассеянным склерозом долго не живут. Через несколько лет они перестают ходить, а через 10-15 лет — погибают
На самом деле. Раньше во многих случаях так и было. Но сегодня благодаря инновационному лечению наступление инвалидности отодвинуто на много лет. В Европе, например, удалось добиться почти обычной средней продолжительности жизни при рассеянном склерозе (80 лет). При этом крайне важно то, как быстро поставлен диагноз и назначено лечение.
Многое зависит и от формы заболевания. В 85% случаев рассеянный склероз протекает в более благоприятной ремиттирующей форме. Она чаще начинается в более молодом возрасте и характеризуется периодами обострений и длительных улучшений (ремиссий). Но в 15% случаев развивается более тяжелая форма болезни: первично-прогрессирующая. Она чаще стартует после 40 лет и быстро может привести к инвалидности. Очень важно правильно определить форму болезни, так как лекарства, эффективные при одной из них, бесполезны при другой.
Миф № 6. Рассеянный склероз неизлечим. Остается только смириться с этим
На самом деле. На данный момент вылечить это заболевание нельзя, но контролировать чаще всего удается. За последнее десятилетие жизнь пациентов с рассеянным склерозом изменилась кардинальным образом. С появлением нескольких поколений препаратов, так называемых ПИТРС (препаратов, изменяющих течение рассеянного склероза), врачи получили возможность не просто облегчать симптомы, а предотвращать обострения и последующую инвалидность. Количество таких препаратов растет с каждым годом.
Миф № 7. Лекарства от рассеянного склероза подавляют иммунитет. Поэтому они очень вредны и опасны
На самом деле. Все ПИТРС подавляют не иммунитет, а иммунное воспаление. Выделяют препараты 1-й линии, куда входят более мягкие средства (иммуномодуляторы), а также препараты 2-й линии — селективные иммуносупрессоры, которые избирательно воздействуют на иммунную систему, снижая ее аутоагрессию. Далеко не все ПИТРС необходимо принимать постоянно. Есть препараты, курс лечения которыми составляет всего несколько дней в году, а эффект может продолжаться очень долго, если лечение было своевременным.
Миф № 8. Инновационные лекарства недоступны для российских пациентов
На самом деле. Все инновационные лекарства от рассеянного склероза, зарегистрированные в мире, доступны и российским пациентам. Большинство ПИТРС пациенты могут получать бесплатно: рассеянный склероз включен в перечень нозологий, при которых осуществляется централизованное льготное обеспечение лекарствами. Новейшие препараты становятся доступными в России с опозданием в 2-3 года, но врачи в этом факте даже находят преимущества. Эта отсрочка позволяет разработать меры по профилактике возможных осложнений терапии, которые выявляются именно в первые годы широкого применения нового препарата.

Миф № 9. Жизнь людей с рассеянным склерозом полна боли, страданий и ограничений. Нельзя строить карьеру, работать, путешествовать, заниматься спортом, создавать семью и планировать потомство
На самом деле. Болезнь, конечно, накладывает определенные ограничения, например, врачам нередко приходится обсуждать с пациентами выбор профессии без экстремальных условий работы, разумный подход к планированию беременности и другие вопросы. Но зачастую люди с рассеянным склерозом добиваются в жизни большего, чем их здоровые сверстники.
Важно только вовремя обратиться к специалистам и вместе с ними держать руку на пульсе, контролируя эффективность и безопасность терапии. Современное инновационное лечение позволяет пациентам с РС вести привычный образ жизни с минимальным количеством визитов в медучреждение. В ближайшее время на рынок выйдет новый препарат, который позволит пациентам принимать таблетки только несколько дней в году.
Большинство запретов существует только в головах людей. Например, дозированные физические нагрузки при этом заболевании не только не запрещены, но и просто необходимы! Лечебная физкультура, скандинавская ходьба, плавание и верховая езда доказали свою пользу.
С таким диагнозом можно жить, заниматься спортом, путешествовать, работать, создавать семью. Детям по наследству эта болезнь не передается. А беременность даже сопровождается снижением риска обострений, поэтому прекращение лечения на этот период является правилом, а не исключением. Правда, после родов в связи с увеличением риска активности РС рекомендуется сразу же продолжить прерванную терапию.
Нервы человека устроены совсем как электрические провода. Так, же, как и любой кабель, нерв имеет собственную изоляцию – её называют миелиновой оболочкой. Только её функции немного отличаются. Если обычная изоляция главным образом нужна для того, чтобы никого не ударило током, то миелин играет важную роль в нормальной работе нерва.
Рассеянный склероз (РС) – заболевание, при котором миелиновая оболочка разрушается. Это приводит к неврологическим расстройствам, которые усугубляются с течением времени.
Некоторые цифры и факты:
- РС – самое распространенное аутоиммунное заболевание нервной системы.
- В 2013 году заболевание затронуло более 2,3 миллионов человек во всем мире.
- Чаще всего первые симптомы появляются в возрасте от 20 до 50 лет.
- У мужчин заболевание встречается в два раза реже, чем у женщин.
Каковы возможные последствия рассеянного склероза у мужчин и женщин?
Заболевание имеет хроническое течение. Прогноз и возможные последствия зависят от пола, возраста больного, течения РС, от того, какие были симптомы в начале болезни. В среднем больные люди живут на 5-10 лет меньше, чем здоровые. Почти половина доживает до 60 лет и более старшего возраста.
Со временем могут возникать серьезные осложнения:
- судороги, припадки, как при эпилепсии;
- скованность в мышцах;
- параличи, как правило, в мышцах ног;
- сильное ухудшение памяти;
- перепады настроения;
- недержание мочи и стула;
- депрессия.
Рассеянный склероз – серьезное заболевание, оно нуждается в индивидуально подобранном лечении. Больной должен регулярно наблюдаться у врача-невролога.
Рассеянный склероз излечим?
В настоящее время, к сожалению, не существует эффективного лечения. Заболевание нельзя излечить, но существуют лекарственные препараты, которые помогают держать его под контролем. Цели, которые преследует терапия: улучшить состояние больного после обострения, предотвратить последующие обострения, затормозить прогрессирование болезни и инвалидность.
Лечение рассеянного склероза в Москве в "Медицина 24/7"
Во время обострения заболевания применяют кортикостероиды – препараты коры надпочечников. Они подавляют иммунные реакции, воспаление. Если симптомы очень тяжелые, и лекарства не помогают справиться с ними, прибегают к плазмаферезу – процедуре очистки крови.
Для предотвращения приступов и торможения прогрессирования заболевания применяют специальные препараты, изменяющие течение рассеянного склероза – ПИТРС. Их начали широко использовать с конца XX века. Лечение ПИТРС – довольно сложный процесс. Врач должен обладать соответствующей компетенцией, уметь правильно подбирать сочетание препаратов, вести на них пациента. Сегодня в Москве работают центры лечения рассеянного склероза, которые занимаются этим направлением терапии.
Лечение рассеянного склероза ПИТРС нужно начинать как можно раньше, после того, как установлен диагноз – в этом случае удается достичь наилучшего эффекта. Но даже если состояние больного успело значительно ухудшиться – это не повод опускать руки. Обратитесь к специалисту.
В зависимости от того, какие нервные волокна поражены, проявления рассеянного склероза могут различаться. Кроме того, разным бывает течение заболевания. Как правило, первые симптомы начинают беспокоить в 20-40 лет. Женщины болеют чаще, чем мужчины.
Первые признаки рассеянного склероза
Обычно возникают следующие ранние проявления заболевания:
- двоение в глазах, снижение четкости зрения;
- проблемы с мышлением;
- нарушение координации движений;
- онемения в разных областях тела;
- нарушение чувства равновесия;
- слабость в руках, ногах, ощущение покалывания.
Наиболее распространенные симптомы рассеянного склероза у женщин и мужчин
Тяжесть проявлений рассеянного склероза бывает разной. Большинство людей испытывают следующие проявления:
К счастью, для многих симптомов рассеянного склероза существует эффективное лечение, их можно держать под контролем. Для этого нужно постоянно находиться под наблюдением невролога, добросовестно соблюдать все назначения и рекомендации.
При появлении симптомов из этого списка, особенно если они продолжаются в течение длительного времени, нужно сразу обратиться к опытному неврологу. Возможно, это и не рассеянный склероз, но риск всегда есть, и, если диагноз подтвердится – лучше начать лечение сразу.
Как часто возникают проявления рассеянного склероза и как долго они сохраняются? Варианты течения болезни
Существуют три варианта течения заболевания:
- Ремиттирующее. Встречается в большинстве случаев. Признаки рассеянного склероза у женщин и мужчин сохраняются несколько дней или недель. Затем состояние улучшается, симптомы полностью или частично исчезают. Болезнь может оставить человека в покое на месяцы или даже годы, а затем возникает новое обострение.
- Вторично-прогрессирующее. Более чем у половины пациентов, страдающих ремиттирующей формой, со временем симптомы заболевания начинают постоянно нарастать. Скорость прогрессирования заболевания бывает разной.
- Первично-прогрессирующее. У некоторых людей проявления заболевания изначально начинают постоянно нарастать. Такая форма болезни называется первично-прогрессирующей.
Читайте также:






