Дцп что это такое бишкек

- Available in:
- English
- русский
- кыргызча
Число детей с церебральным параличом в Кыргызстане в несколько раз выше, чем в западных странах. В санатории советской эпохи, расположенном в отдаленной горной местности, австралийский педиатр вводит новые подходы к профилактике и реабилитации.
То, что Вулфилд стал аффилированным лицом с санаторием Ак-Суу в Иссык-Кульской области, было отчасти делом случая. Но оказавшись здесь, он осознал, насколько значима его работа.
Спустя четыре года Вулфилд вместе с коллегами из Ак-Суу и в партнерстве с ЮНИСЕФ и Министерством здравоохранения добились впечатляющего прогресса для детей-инвалидов Кыргызстана.
Ак-Суу является отделением Иссык-Кульской областной больницы, но принимает пациентов со всей страны. Здесь лечатся около 130 детей. Дети обычно приезжают сюда со своими родителями в течение двух недель раз, два раза в год.
Одним из многих пациентов является Тахмина Асанова, мать семилетнего Аршата, у которого церебральный паралич.
Традиционно, инвалидность в Кыргызстане диагностируется как состояние: когда ребенок либо ее имеет, либо нет. Вулфилд представил стране международную методологию классификации инвалидности по различным видам функциональности.
В 2015 году три специалиста из Allied Health из Брисбена пришли и обучили вместе с Вулфилдом 28 специалистов из Кыргызстана по диагностике и лечению церебрального паралича, включая Международную классификацию функционирования для оценки состояния ребенка с ДЦП. На основе классификации для каждого ребенка может быть разработана индивидуальная программа реабилитации.
Тахмина, экономист, сейчас заканчивает второе высшее образование и будет логопедом; она уже занимается с детьми в Бишкеке.

Доктор Вулфилд считает, что от трети до половины детей, которых он видит в Ак-Суу, имеют инвалидность, с которой они могут ходить в обычную школу. Но к сожалению ходят в школу гораздо меньше таких детей. Когда ребенка определяют как инвалида, школы не хотят его принимать. Существует также нежелание признать, что эти дети действительно могут хорошо учиться в школе.
Многие дети-инвалиды содержатся дома или отправляются в учреждения, поскольку семьи чувствуют неловкость, смущение и ставят крест на будущем ребенка.
Часто в болезни ребенка обвиняют мать; многие – возможно значительное большинство - в конечном итоге расстаются со своими мужьями.
Реабилитация детей с инвалидностью является одной из основных областей работы доктора Вулфилда в Ак-Суу. Другая задача - помочь в разработке руководящих принципов управления и государственной политики по сокращению числа детей, ставших инвалидами. Это долгий процесс, основанный на доказательствах:
Анализ данных, который провел доктор вместе с другими врачами показал, что многие дети, которые пришли в больницу с острым заболеванием, оказались с повреждением головного мозга. В ответ на это Вулфилд в 2015 году совместно с ЮНИСЕФ начал обучение в области педиатрической передовой поддержки жизни (PALS - курс по скорой специализированной помощи детям для сотрудников службы экстренной медицинской помощи) для 24 специалистов по всей стране. Девять из них позже стали наставниками, чтобы стать тренерами, и с тех пор подготовили еще 150 врачей. Мониторинг показывает, что те, кто прошел обучение в (PALS), выступают на 30% лучше, чем те, у кого этого нет.
Обучение PALS было одним из первых совместных действий Вулфилда с ЮНИСЕФ, который нанял специалистов из Литвы. Вулфилд подчеркивает роль, которую ЮНИСЕФ Кыргызстан сыграл в поддержке своей работы, и, в частности, указывает на руководителя отдела здравоохранения ЮНИСЕФ Чолпон Иманалиеву:
Четверо из пяти детей, которые приезжают в Ак-Суу, имеют детский церебральный паралич (ДЦП). По самым лучшим оценкам, в Кыргызстане заболеваемость ДЦП в три-четыре раза выше, чем, например, в Австралии:
Одним из текущих проектов Вулфилда является создание национальной базы данных о случаях церебрального паралича, основанной на австралийской модели с высококачественными данными, чтобы дать руководство о том, как предотвратить возможный церебральный паралич, и посмотреть, какие ресурсы могут понадобиться, чтобы управлять состоянием ребенка самым эффективным способом. Уже сейчас он собрал данные о более чем 500 детях и провел их анализ.
Проявления ДЦП разнообразны — это могут быть как психические нарушения, так и двигательные расстройства. Строго говоря, ДЦП не считается генетическим заболеванием, однако сегодня ученые полагают, что фактор наследственности все же присутствует. Основные причины ДЦП — повреждение клеток мозга ребенка в результате кислородного голодания, вызванного гипоксией или асфиксией, или травмы, полученные в дородовый или послеродовый период. Развитие ДЦП также могут спровоцировать инфекционные и эндокринные болезни матери во время беременности, неблагоприятный радиационный фон, преждевременная отслойка плаценты. Статистика также показывает, что примерно половина детей с ДЦП рождаются недоношенными.
Признаки и ранние симптомы детского ДЦП
В некоторых случаях симптомы ДЦП можно заметить сразу после рождения ребенка. Однако иногда они проявляются постепенно, и крайне важно вовремя распознать их. К основным признакам ДЦП относятся нарушения двигательной активности. Дети с ДЦП позже начинают держать голову, переворачиваться, сидеть, ползать и ходить. При этом рефлексы, характерные для грудных детей, у них сохраняются дольше. Мышцы таких детей могут быть чрезмерно расслабленными или, наоборот, слишком напряженными. Оба состояния приводят к тому, что конечности принимают неестественные положения. Примерно у трети детей с ДЦП случаются судороги. Этот симптом нередко проявляется не в младенческом возрасте, а несколько позже.
Помимо этого встречаются такие симптомы ДЦП, как нарушения зрения, речи и слуха, изменение восприятия и способности ориентироваться в пространстве, эпилепсия, задержка психического и эмоционального развития, проблемы с обучением, функциональные нарушения работы желудочно-кишечного тракта и мочевыделительной системы.
В раннем возрасте диагностировать ДЦП бывает непросто. Но родители должны обратиться за консультацией к неврологу, если:
- в возрасте одного месяца ребенок не моргает глазами в ответ на громкий звук;
- в возрасте четырех месяцев ребенок не поворачивает голову на звук;
- в возрасте четырех месяцев ребенок не тянется за игрушкой;
- в возрасте семи месяцев ребенок не может сидеть без поддержки;
- в возрасте 12 месяцев ребенок не может произносить слова;
- в возрасте 12 месяцев ребенок совершает все действия только одной рукой;
- у ребенка судороги;
- у ребенка косоглазие;
- движения ребенка слишком резкие или слишком медленные;
- в возрасте 12 месяцев ребенок не ходит.
ДЦП может проявляться по-разному, в зависимости от пораженной зоны головного мозга. Иногда проявления этого заболевания незначительны, однако в тяжелых случаях нарушения могут быть крайне серьезными. Существует несколько видов ДЦП:
- Спастическая диплегия встречается в 40% случаев. При этом виде ДЦП поражается часть мозга, ответственная за двигательную активность конечностей. В результате этого наступает полный или частичный паралич рук и ног.
- Двойная гемиплегия — самая тяжелая форма ДЦП, при которой поражаются большие полушария мозга. Это приводит к ригидности мышц. Дети с двойной гемиплегией не способны держать голову, стоять, сидеть и нормально двигаться.
- Гемипаретическая форма, которая характеризуется поражением одного из полушарий мозга корковыми и подкорковыми структурами, приводит к гемипарезу конечностей на одной стороне тела.
- Гиперкинетическая форма, при которой страдают подкорковые структуры, выражается в гиперкинезах — непроизвольных движениях. Эта форма ДЦП часто встречается в сочетании со спастической диплегией.
- Атонически-астатическая форма возникает при поражении мозжечка. Более всего страдает координация движений и чувство баланса, наблюдается также атония мышц.
Реабилитация при ДЦП держится на двух главных принципах — комплексном подходе и непрерывности. Кроме того, при ДЦП нужна коррекция не только двигательных, но и речевых, и коммуникативных, и интеллектуальных навыков.
Лечение ДЦП — пожизненный процесс, так как полное излечение фактически невозможно. Однако это еще не означает, что ДЦП — приговор. Большинство больных ДЦП во взрослом возрасте могут вести нормальную жизнь. Однако все зависит от того, какие меры по минимизации ущерба для здоровья были приняты в раннем возрасте. В детстве мозг развивается очень активно. Он обладает гораздо большими компенсаторными возможностями, чем мозг взрослого. Поэтому лечение ДЦП, которое началось в ранние годы, будет наиболее эффективным.
Лечение ДЦП в основном направлено на устранение симптомов. Правильнее было бы называть это не лечением, а реабилитацией, ориентированной на восстановление функций, которые пострадали в результате этого заболевания. Одним из самых действенных методов считается массаж, который помогает привести в норму мышечный тонус. Также в реабилитации при ДЦП широко используется лечебная гимнастика. ЛФК помогает улучшить координацию движений. Но она дает ощутимый эффект лишь в том случае, если занятия проходят регулярно на протяжении всей жизни. Хороший результат дают и занятия на специальных тренажерах.
При отсутствии судорог показана и физиотерапия — например, миостимуляция и электрофорез. Многие врачи рекомендуют также электрорефлексотерапию для восстановления активности нейронов коры головного мозга — это помогает снизить мышечной тонус, улучшить координацию, речь и дикцию.
Во многих случаях показано медикаментозное лечение при помощи препаратов, улучшающих деятельность мозга.
Недавние российские исследования подтвердили у детей со спастическими формами ДЦП различные нарушения метаболизма, проявляющиеся в тканевой гипоксии (кислородном голодании клеток), в высокой интенсивности свободнорадикального окисления липидов (жировых молекул), в компенсаторном напряжении антиоксидантной системы. Все это приводит к развитию фоновых заболеваний, таких как рахит (недостаточность минерализации костей), анемия (недостаточность гемоглобина и эритроцитов в крови), гипотрофия (белково-энергетическая недостаточность), а также к хронизации болезней ЛОР-органов, ЖКТ и почек. Определена прямая зависимость биохимических нарушений от тяжести ДЦП, поэтому важна индивидуальная диагностика и контроль биохимического дисбаланса в организме, чтобы компенсировать отклонения от биологической нормы при помощи специальных препаратов, диет, коррекции образа жизни. В результате можно существенно повысить потенциал и эффективность реабилитации детей с отставанием в развитии.
Детский церебральный паралич вызывает необратимое поражение определенных областей головного мозга. Задача врачей и родителей — скорректировать последствия ДЦП. Необходимо принять тот факт, что процесс реабилитации должен быть постоянным и непрерывным.
Что такое ДЦП?
Детский церебральный паралич (ДЦП) — это отдельное заболевание, а целый спектр двигательных расстройств, которые возникают из-за повреждения мозга в перинатальном периоде.
В группу нарушений, которые объединяет термин Детский церебральный паралич принято включать:
- моно-, геми-, пара-, тетра- параличи и парезы,
- патологические изменения мышечного тонуса,
- гиперкинезы,
- нарушения речи,
- шаткость походки,
- расстройства координации движений,
- частые падения,
- отставание ребенка в моторном и психическом развитии.
В отдельности все эти состояния могут говорить и о других неврологических или психических проблемах. Именно поэтому так важно, чтобы заключение о наличии или отсутствии ДЦП давал именно врач. Материал носить только ознакомительный характер.
Обследование при ДЦП
При ДЦП могут наблюдаться нарушения интеллекта, психические расстройства, эпилепсия, нарушения слуха и зрения, внести ясность поможет диагностика. Диагноз Детский церебральный паралич ставят по клиническим данным и результатам обследований. Алгоритм обследования ребенка с ДЦП направлен на то, чтобы выявить дополнительные проблемы со здоровьем и исключить другую врожденную патологию. Спектр исследований рекомендует врач, они носят индивидуальный характер.
Факторы риска развития ДЦП
Причины ДЦП заключаются в раннем поражении мозговых структур. Во время беременности или, как это часто бывает, тяжелых родов, клетки мозга гибнут по каким-то причинам. Во время беременности стать причинами токсического поражения могут:
- фетоплацентарная недостаточность,
- преждевременная отслойка плаценты,
- токсикозы (но не любые, а очень тяжелые формы),
- нефропатия беременных,
- инфекции (цитомегаловирус, краснуха, токсоплазмоз, герпес, сифилис),
- резус-конфликт,
- угроза прерывания беременности,
- соматические заболевания матери (сахарный диабет, гипотиреоз, врожденные и приобретенные пороки сердца, артериальная гипертензия),
- перенесенные женщиной в период беременности травмы.
Во время родов другие факторы риска развития ДЦП:
- тазовое предлежание плода,
- стремительные роды,
- преждевременные роды,
- узкий таз,
- крупный плод,
- чрезмерно сильная родовая деятельность,
- затяжные роды,
- дискоординированная родовая деятельность,
- длительный безводный период перед родами,
- родовая травма.
В послеродовом периоде такими факторами становятся:
- асфиксия,
- гемолитическая болезнь новорожденного.
Все это — лишь факторы риска, а не обязательные условия развития ДЦП.
Виды Детского церебрального паралича
Существует несколько видов ДЦП:
- спастическая диплегия
- гемипаретическая форма
- гиперкинетическая форма
- двойная гемиплегия
- атонически-астатическая форма
- смешанные формы.
Спастическая диплегия — самая распространенная форма ДЦП. В основе этой формы ДЦП лежит поражение двигательных центров, которое ведет к развитию парезов, в большей степени выраженных в ногах. При повреждении двигательных центров только одного полушария возникает гемипаретическая форма ДЦП, которая проявляется парезом руки и ноги на стороне, противоположной пораженному полушарию.
Примерно в четверти случаев детский церебральный паралич имеет гиперкинетическую форму, связанную с повреждением подкорковых структур. Клинически данная форма Детского церебрального паралича проявляется непроизвольными движениями — гиперкинезами, усиливающимися при волнении или усталости ребенка. При нарушениях в области мозжечка развивается атонически-астатическая форма детского церебрального паралича. Эта форма ДЦП проявляется нарушениями статики и координации, мышечной атонией. На ее долю приходится около 10% случаев ДЦП.
Наиболее тяжелая форма ДЦП носит название двойная гемиплегия. В этом варианте детский церебральный паралич является следствием тотального поражения обоих полушарий мозга, приводящего к мышечной ригидности, из-за которой дети не могут не только стоять и сидеть, а даже самостоятельно держать голову. Встречаются и смешанные варианты ДЦП, сочетающие разные формы.

Симптомы ДЦП
Как можно заподозрить Детский церебральный паралич? На первые признаки, если форма ДЦП не настолько тяжелая, чтобы ее можно было распознать сразу же, часто обращают внимание мама или папа ребенка, другой родственник. Ребенок должен развиваться в определенном темпе и, если есть задержка психо-моторного развития:
- ребенок в определенном возрасте не держит голову,
- не следит за игрушкой,
- не поворачивается,
- не пытается ползать,
- не гулит и т.д.
Это может и не быть симптомом ДЦП, но точно является поводом посетить специалиста, чтобы скорректировать возможные дефициты.
Еще один тревожный симптом — ребенку тяжело глотать, у него проблемы с речью. Парезы при детском церебральном параличе могут быть только в одной конечности, иметь односторонний характер (рука и нога на стороне, противоположной пораженному участку мозга), охватывать все конечности. Недостаточность иннервации речевого аппарата обусловливает нарушение произносительной стороны речи (дизартрию) у ребенка с ДЦП. Если Детский церебральный параличсопровождается парезом мышц глотки и гортани, то возникают проблемы с глотанием.
У ребенка с ДЦП обычно понижен мышечный тонус. Формируются типичные для ДЦП деформации скелета (сколиоз, деформации грудной клетки). Кроме того, детский церебральный паралич протекает с развитием контрактур суставов в паретичных конечностях, что усугубляет двигательные нарушения. Расстройства моторики и деформации скелета у детей с ДЦП приводят к появлению хронического болевого синдрома с локализацией болей в плечах, шее, спине и ступнях.
ДЦП гиперкинетической формы проявляется внезапно возникающими непроизвольными движениями: поворотами или кивками головой, подергиваниями, появлением гримас на лице, вычурными позами или движениями. Для атонически-астатической формы ДЦП характерны дискоординированные движения, неустойчивость при ходьбе и в положении стоя, частые падения, мышечная слабость и тремор.
Сопровождать ДЦП могут такие проявления, как косоглазие, функциональные нарушения ЖКТ, расстройства дыхательной функции, недержание мочи, эпилепсия, тугоухость, ЗПР и ЗРР.
Как вылечить Детский церебральный паралич?
Читайте также
Неврологические нарушения занимают одно из ведущих мест в структуре заболеваемости нервной системы у детей. Врожденные пороки развития центральной нервной системы, детский церебральный паралич (ДЦП), нейроинфекции, инсульты сопровождаются высокой степенью инвалидизации больных детей, достигающей до 80%. Одним из проявлений вышеописанных заболеваний являются двигательные нарушения. Ограничение физических возможностей сопровождается значительным снижением качества жизни ребенка, ограничением жизнедеятельности и социальной дезадаптацией детей. Лечение таких пациентов необходимо проводить в максимально ранние сроки, как только были обнаружены неврологические нарушения.
Кинезитерапия. Бобат – терапия
Кинезитерапия (лечение движением) - занимает важное место в комплексной реабилитации детей с двигательными нарушениями. Применение кинезитерапии при лечении детей с детским церебральным параличом является эффективным средством немедикаментозного воздействия. Среди применяемых кинезитерапевтических методов наиболее известен метод Бобат- терапии. 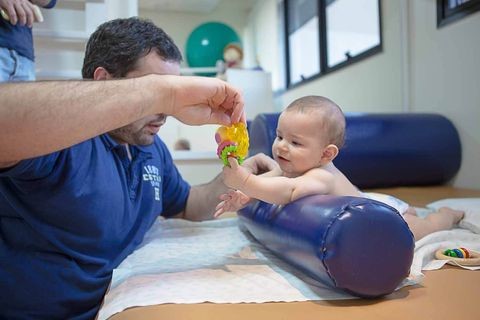
Бобат- терапия является признанным методом воздействия на двигательные функции на нейрофизиологическом уровне. Конечная цель Бобат- терапии- формирования правильного стереотипа движений и применение полученных навыков и умений в повседневной жизни. Активно применяется при работе с детьми, имеющими двигательные нарушения.
Данный вид терапии относится к так называемым нейроразвивающим подходам. Направлен на торможение патологических движений и положений тела и рефлексов, которые препятствуют развитию нормальных движений. Методика реабалитации усиливает правильные движения. Происходит стимуляция тактильными и кинетическими сигналами, необходимыми для того, чтобы ребенок лучше ощущал корректные движения и положение тела в пространстве. Конечная цель Бобат- терапии- формирования правильного стереотипа движений и применение полученных навыков и умений в повседневной жизни.
При проведении Бобат- терапии подбирается индивидуальная программа занятий. Делается акцент на качество движений и долгосрочный результат. Очень важно, что ребенок активно участвует в выполнении двигательных упражнений, так как без самостоятельной работы пациента научиться чему – либо невозможно. Кроме этого врачом- реабилитологом учитывается психологические особенности пациента и мотивация. В процессе восстановительного лечения могут участвовать родители ребенка, и проводить занятия с ребенком дома, по рекомендации врача- реабилитолога.
На сегодняшний день, Бобат- терапия получила распространение по всему миру. Это связано с достоверной статистической эффективностью и относительной простотой использования, без необходимости специального оборудования.
Регулирование длины тяг и свободный выбор их места прикрепления дает возможность индивидуально подбирать величину силы, приложенной к телу пациента, и ее направление. Это позволяет существенно расширить спектр упражнений лечебной физкультуры для пациентов с разнообразными заболеваниями.
БИШКЕК, 11 сен — Sputnik. В детском реабилитационном центре "Ак-Суу" произведен ремонт и увеличено количество койко-мест, сообщил директор лечебницы Байышбек Бейшенбаев.

Врач пояснил, что "Ак-Суу" является лечебницей с термальными радоновыми источниками, которая не имеет аналогов не только в Кыргызстане, но и во всей Центральной Азии. Но в центре после приватизации в 90-х годах из плановых 250 мест осталось всего 50.
"Уникальная лечебница для детей, страдающих детским церебральным параличом, всегда была перегружена, и многие больные дети не могли вовремя проходить необходимую реабилитацию", — сказал Бейшенбаев.
Он отметил, что Иссык-Кульский фонд развития помог провести ремонт в помещениях центра, а программа UNICEF предоставила оборудование и организовало обучение персонала.
"Центр увеличил количество койко-мест до 100, и теперь мы можем охватить всех детей в республике, нуждающихся в лечении. Конечно, возможности ограничены, но появилась очередность в реабилитации больных", — сказал врач.
Детский реабилитационный центр "Ак-Суу" в одноименной курортной зоне располагается в 10 километрах к югу от Каракола — в селе Теплоключенка Иссык-Кульской области. Горячие радоновые источники используются для лечения заболеваний нервной системы и, в частности, детского церебрального паралича.
В Москве 22 июля состоялось заседание Комиссии по экономическим вопросам при Экономическом совете СНГ. В связи с пандемией коронавируса мероприятие частично прошло онлайн: представители Беларуси, Таджикистана и Туркменистана выступали в режиме видеоконференции.
Так как в 2020 году государством-председателем в Содружестве является Узбекистан, заседание провел полномочный представитель республики Шохрух Гуламов. Члены комиссии обсудили план мероприятий в СНГ на 2021–2025 годы, развитие сельского хозяйства.
Но основное внимание на онлайн-встрече уделили Межгосударственной программе инновационного сотрудничества стран СНГ до 2030 года. Данный проект стал продолжением Межгосударственной программы сотрудничества до 2020-го. Над его усовершенствованием с конца прошлого года работала группа консультантов при поддержке фонда "Сколково", сообщил заместитель руководителя Россотрудничества Михаил Брюханов.
"В состав группы разработчиков вошли эксперты в области научно-инновационной деятельности Армении, Беларуси, Казахстана, Кыргызстана, России, Таджикистана и Узбекистана", — рассказал он.
В ходе согласования проекта члены Комиссии по экономическим вопросам удостоили его самых высоких оценок. Особенностью обновленной программы стал ряд инициатив, делающих научно-техническое сотрудничество стран СНГ еще более эффективным и прозрачным. В частности, это изменение работы с малыми и средними инновационными предприятиями на территории Содружества, подчеркнул руководитель международной группы разработчиков Сергей Маленко.
"Мы должны обеспечить их доступ в одной цепочке с крупными компаниями, также мы должны вовлекать ученых в работу малых предприятий на ранней стадии", — заявил он.
По мнению Маленко, чтобы мотивировать ученых, в странах СНГ необходимо увеличивать количество технических конкурсов и грантов на научные исследования. Это поможет специалистам и представителям промышленных компаний из разных государств установить более тесное сотрудничество друг с другом.
"Наша главная цель — создание единого поля работы в сфере промышленности и науки. Но, чтобы сформировать его, нужно развивать еще и непрерывное образование, то есть по некоторым направлениям надо начинать работу еще со школьной скамьи, и это не только наука, но и основы экономики, организации науки, потому что без правильной организаторской деятельности ни один проект не будет максимально эффективным", — отметил Сергей Маленко в комментарии для Sputnik.
Проект Межгосударственной программы инновационного сотрудничества был рассмотрен на заседании Экономического совета 30 апреля текущего года. Сейчас он проходит согласование в странах СНГ.
Основная задача программы — создание межгосударственного пространства, объединяющего национальные возможности в области инноваций и науки. Реализация программы ведется по следующим направлениям: авиационно-космические и транспортные системы, информационная безопасность, геномные технологии, индустрия наносистем, медицина и здравоохранение, производство и промышленность, природопользование, социальная инфраструктура, энергетика.

Что такое церебральный паралич?
Церебральный паралич (церебральный паралич), определяемый как заболевание костно-мышечной системы, является проблемой, с которой борются более 17 миллионов человек в мире. Церебральный паралич возникает во время беременности, во время родов или в неонатальном периоде из-за черепно-мозговой травмы. Однако во многих случаях точная причина возникновения заболевания неизвестна. Любые повреждения, которые возникают в мозгу детей, приводят к нарушениям в работе мышц и движений. Наряду с этим могут развиться проблемы с речью, зрением и слухом, поэтому такие дети испытвают трудности в обучении. Специалист по детской нейрохирургии больницы Аджибадем Алтунизаде Проф. Др. Мемет Озек поведал о церебральном параличе.
Кровоизлияние в мозг у малыша, снижение уровня кислорода в крови, инфекции, перенесенные матерью во время беременности, могут стать причиной развития церебрального паралича во время беременности. Причиной развития церебрального паралича после родов могут стать такие тяжелые инфекции как менингит или серьезные травмы головы. Наиболее распространенной причиной развития церебрального паралича становится недостаток кислорода во время родов. У малышей, которые родились посиневшими или с обвитием пуповины, или не заплакали сразу после того, как появились на свет, был явно недостаток кислорода. Повреждения, которые могут возникнуть в этих случаях, становятся причиной возникновения церебрального паралича.
Церебральный паралич, который влияет на контроль мышц и движения тела у детей, может нанести ущерб различным участкам мозга, поэтому их характеристики и типы могут различаться. При спастичности, являющейся следствием церебрального паралича наблюдается сильное сокращение мышц рук и ног. Ограничение движения зависит от места поражения мозга, поэтому у некоторых деток наблюдается спастичность только в руках, у некоторых как в руках, так и в ногах.
У деток, появившихся на свет с церебральным параличом, при внимательном наблюдении можно заметить разницу в движениях, поэтому семьям нужно быть очень внимательными. У таких деток движения рук и ног либо слишком ограничены, либо неконтролируемы, либо их конечности дряблые. Кроме того, из-за сильного сокращения мышц вызванного спастичностью, ребенок не может совершать желаемые движения. Основными ризнаками развития малыша является держание головки, сидение. Если эти навыки у малыша запаздвывают, то родителям нужно побеспокоиться. Ребенок должен самостоятельно держать головку в 3 месяца. В 7-8 месяцев он должен сидеть без поддержки. Родители, которым кажется, что их малыш не соответствует этим требованиям, должны немедленно обратиться к врачу.
Несмотря на то, что в наши дни повреждения головного мозга не могут быть полностью устранены, хорошо спланированное лечение может помочь людям вести самостоятельный образ жизни. Однакоследует сказать, что для успеха лечения первостепенное значение имеет ранняя диагностика. Если опоздать, то можно столкнуться с серьезными рисками. Методы лечения зависят от состояния больного. Чрезвычайно важно начать реабилитационные исследования как можно раньше. На этом этапе без промедления необходимо воспользоваться нейропластичностью головного мозга. У малыша, который все еще развивается, окружающие клетки возможно научить функциям поврежденных клеток. Это можно сделать только при реабилитации на раннем этапе. Таким образом, реабилитационные мероприятия для деток, которые родились на сроке до 30 недель, или у которых было кровоизлияние в мозг, можно начинать еще тогда, когда они лежат в кювезе. При этом, деткам, обладающим риском заболевания церебральным параличом обязательно нужно провести обследование МРТ.
Поскольку развитие в первые три года жизни происходит очень быстро, эффективные результаты могут быть получены благодаря реабилитационным мероприятиям, которые должны быть проведены в этот период. Следует отметить, что если регулярно выполнять реабилитационные процедуры для деток с легкой степенью спастичности, то эту проблему можно значительно сократить. Таким образом, у деток появляется возможность совершать более независимые движения. С помощью лечения этим деткам предоставляется возможность жить своей жизнью, независимо от других и быть полезнымиобществу.
При церебральном параличе повреждения в мозгу не прогрессируют. Однако с возрастом у деток, которые не получают необходимое лечение, наблюдается нарушение подвижности. Однако, если у деток больных церебральным параличом в результате реабилитационных методов лечения спастичность не уменьшается, то следует немедленно проводить оперативное вмешательство. В противном случае, по мере роста ребенка степень спастичность будет увеличиваться, что повлечет за собой ряд дополнительных проблем. Хорошо спланированную программу лечения нужно тщательно выполнять вплоть до прекращения роста ребенка. Возраст проведения хирургического вмешательства варьируется в зависимости от выбранного метода лечения. Самый ранний возраст проведения операции 2,5-3 года. Если опоздать с проведением операции при спастичности, то может возникнуть контрактура суставов, когда движения будут частично или полностью ограничены. В этом случае должны быть задействованы опытные ортопедические специалисты.
Читайте также:



