Нейростимуляторы мозга в україні лікування дцп

О том, как жить с нейростимулятором в головном мозге и встать с инвалидного кресла, "КП" в Украине" рассказала первая в Украине пациентка, которой его вживили.
Давайте пойдем в дом, поговорим, выпьем кофе, - на крылечке типичной киевской "хрущевки" нас встречает улыбчивая черноволосая девушка в яркой розовой футболке, глядя на которую сложно представить, что еще несколько лет назад она передвигалась только в инвалидной коляске.
Несколько лет назад Наталье Титовой первой в Украине сделали операцию по вживлению нейростимулятора в головной мозг, благодаря чему она встала с инвалидного кресла.
В 12 лет села в инвалидное кресло
Мне 25 лет, я с детства болею торсионной дистонией. Это тяжелое редкое генетическое заболевание, нечто среднее между Болезнью Паркинсона и ДЦП, - рассказывает Наталья, - Первые признаки болезни появились, когда мне было года четыре – я начала падать назад. Но особого значения этому никто не предал: что страшного в том, что ребенок играет, бегает, падает? В первый класс Наталья пошла в самую обычную среднюю школу в Белой Церкви.
В первый класс я шла уже с заметными симптомами заболевания. Они внешне очень напоминают симптомы ДЦП. И в школе впервые поняла – дети самые жестокие существа на свете. Одноклассники меня и дразнили, и обижали, - говорит Наташа.
Во второй класс девушку перевели уже в киевскую школу для детей с проблемами опорно-двигательного аппарата и закончила она его с похвальной грамотой. А в третьем классе состояние здоровья ухудшилось настолько, что Наташу перевели на домашнее обучение.
В нашем классе я была самая "тяжелая", и маме сказали, что мне придется доучиваться дома, - рассказывает Наташа. В школе учились дети, которых приводили родители и помогали им в течение учебного дня. Но у Титовых так не получалось: мама Наташи должна была работать, чтобы лечить дочь и содержать семью.
Лет до 11-12 девочка еще могла самостоятельно выходить во двор погулять. Но состояние ухудшалось, и ходить становилось тяжелее с каждым днем. А в 12 лет Наташа села в инвалидное кресло.
Медкарта толщиной с "Войну и Мир"
Но основной проблемой Натальи Титовой стало то, что врачи не могли ей поставить правильный диагноз.
Доктора смотрели меня, проводили консилиумы, у меня медкарточка – как том "Войны и мира", - смеется Наташа, - И диагнозы были самые разные: от минимальной мозговой дисфункции до традиционного детского церебрального паралича.
Состояние девушки ухудшалось с каждым годом. В 17 лет после очередного консилиума, маме Наташи Титовой сказали страшные слова: "Идите и ждите своего часа. Мы ничем помочь не можем".
Верный диагноз Наталье смогли поставить только в 19 лет. Ее мама Инна легла в Научный центр радиационной медицины АМН Украины, чтобы подлечить спину, и вместе с ней госпитализировалась и Наташа. Лечащего врача очень заинтересовал случай девушки, и она пригласила профессора-невролога, который в свою очередь отправил Наташу в Киевский Институт нейрохирургии им. академика А.П. Ромоданова. И там поставили диагноз – "торсионная дистония".
Это генетическое заболевание не лечится, но с помощью системы DBS – глубокой стимуляции мозга можно, снять симптомы и поддерживать человека в нормальном состоянии. Мама тогда начала сомневаться, а я сразу знала, что все будет хорошо. Никто из наших знакомых и даже родственников не верил в операцию - все крутили пальцем у виска. Нам говорили, что ничего не получится. Говорили – смиритесь. Не мучайте девочку. Сколько дано – пусть и столько и живет. Но мы смириться не захотели, - улыбается Наташа, - Вся система стоила 25 тысяч долларов. Естественно у нас таких денег не было. Их нужно было искать. Деньги собирали "с миру по нитке": помогли знакомые, соцсети, телевидение. Огромную помощь оказал экс-народный депутат Владимир Стретович.
В феврале 2012 года необходимую сумму удалось собрать, а операцию сделали уже в мае того же года.
"Люди на батарейках"
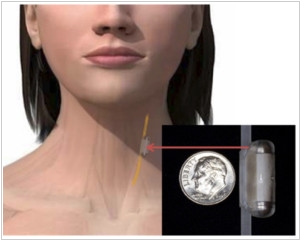
Операция по вживлению нейростимулятора в головной мозг длилась 13 часов. Процедура эта проводится под местной анестезией, чтобы обезболить кожу головы, так как в общем наркозе нет необходимости, потому что мозг не имеет болевых рецепторов. Нейрохирург вводит тонкий провод с четырьмя электродами на концах в определенную область мозга, а под кожей в районе ключицы размещается нейростимулятор. Во время процедуры пациент разговаривает с неврологом, что позволяет убедиться в эффективности стимуляции нужных областей мозга и обеспечить правильное положение электродов.
На втором этапе операции хирург под общей анестезией имплантирует генератор импульсов под кожу в груди, около ключицы. Провода от электродов размещаются под кожей и направляются вниз к генератору импульсов и питания. Генератор может быть запрограммирован на передачу непрерывного электрического импульса в головной мозг. Интенсивность стимуляции настраивается в зависимости от состояния больного. Аккумулятор может служить от трех до пяти лет. Когда батарея нуждается в замене, хирург может заменить генератор в амбулаторных условиях.
Мы себя в шутку называем "людьми на батарейках". На третий день после операции включили генератор, настроили его – у каждого индивидуальные параметры. Когда меня выписывали, я вышла из больницы сама, на своих ногах, без поддержки, - говорит Титова. - Перед операцией меня спрашивали, о чем я мечтаю. Я отвечала: помочь маме, сделать чай, выйти в магазин за продуктами убрать в доме. Мама полгода привыкала к тому, что за мной ухаживать уже не надо, кормить не надо. Было чисто психологически тяжело осознать, что я могу все делать сама. Какое-то время даже боялась выйти на улицу.
В 2013 году я поступила в университет на специальность "Документоведение и информационные технологии". Я мечтаю быть психологом, и может быть, второе образование получу по этим специальностям.
КСТАТИ
В планах – центр реабилитации
В 2016 году Наталья Титова вместе с мамой создала общественную организацию "Объединение больных торсионной дистонией".
В нашей организации пока совсем мало членов – это 19 человек со всей Украины. Торсионную дистонию сложно диагностировать, и многие просто могут не знать о том, какое заболевание у них. И не получать правильного лечения. Основная цель организации на сегодняшний день - добиться государственного финансирования операций для людей с торсионной дистонией. А в планах на будущее – открытие реабилитационного центра для больных и их родственников, которым нужна помощь, физическая и психологическая реабилитация, социализация, - рассказывает Наталья Титова.
В конце прошлого года объединенными усилиями ассоциации, которую она организовала, и пациентов, добились внесения нозологии в официальный список редких заболеваний.
В 2016 году девушка стала первым в Украине лауреатом международной премии Bakken Invitation за то, что смогла преодолеть свои проблемы и помогает окружающим.
СПРАВКА "КП"
Торсионная дистония - это хроническое прогрессирующее заболевание нервной системы. Проявляется изменениями мышечного тонуса и непроизвольными сокращениями мышц всего тела. Развивается заболевание постепенно, в большинстве случаев в возрасте до 15 лет. В детском возрасте первыми симптомами болезни могут быть нарушение походки, падения назад.
Заболевание в большинстве случаев неуклонно прогрессирует. Человек быстро становится инвалидом, возможен и летальный исход.
24.01.19 09:23 Курс валют 24 января
2019. Cortera Neurotechnologies создает имплантируемый нейростимулятор 2.0
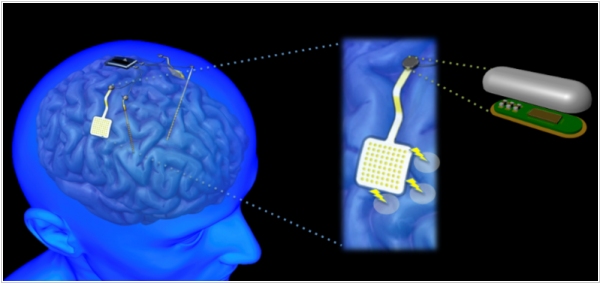
Современные нейростимуляторы, которые используются для лечения симптомов болезни Паркинсона или эпилепсии, - имеют обычно 2 электрода, которые имплантируются в мозг. Причем, эти электроды служат только для воздействия на мозг определенными сигналами. Американский стартап Cortera Neurotechnologies создает имплантируемый нейростимулятор (WAND) с 128 электродами, и который не только генерирует сигналы, но и считывает электроколебания мозга. Это дает возможность автоматизировать стимуляцию мозга, например, в ответ на возбуждение его определенных областей. Питание и передача данных от импланта осуществляется беспроводно - с помощью двух передатчиков. Первый, соединенный с имплантом, устанавливается под кожей головы. Второй - на поверхности. Таким образом устраняется опасность инфицирования и необходимость ре-имплантации для замены батареек.
2019. Medtronic выпустил робота для нейрохирургии позвоночника

Компания Medtronic - ведущий в мире производитель нейростимуляторов, которые часто имплантируются в спинной мозг (для контроля боли или при травмах позвоночника). Чтобы улучшить результаты таких нейрохирургических операций, компания купила израильского производителя хирургических роботов Mazor Robotics и уже представила собственного робота-помощника хирурга Mazor X Stealth Edition. Использование робо-руки в нейрохирургии значительно повышает точность и безопасность операции, т.к. она четко фиксирует положение инструментов и контролирует их движения. Но робот состоит не только из руки. Это еще и программный комплекс, который позволяет составить 3D-модель участка, аккуратно спланировать всю операцию и показывает полную картину хирургу на мониторе во время операции.
2019. Nevro - имплантируемый нейростимулятор для контроля боли в спине и ногах

Имплантация нейростимуляторов для устранения хронической боли в спине и ногах используется уже более 10 лет. Но прогресс в этом направлении не останавливается. Американская компания Nevro выпустила нейростимулятор HF10, оптимизированный для задачи контроля боли. Во-первых, он легко устанавливается. Не смотря на то, что вживление электродов в позвоночник и самого нейростимулятора под кожу - все еще нужны, но компания разработала процедуру, которая даже не требует госпитализации пациента. Кроме того, есть возможность попробовать нейростимулятор перед имплантацией (поносив его на поясе, а не под кожей). Во-вторых, HF10 (в отличии от других нейростимуляторов) работает на повышенной частоте 10 кГц. Это позволяет избежать чувства жжения (парестезию) при включении нейростимулятора. Компания обещает, что человек может даже спать, пока нейростимулятор работает.
2014. Нейростимулятор размером с занозу сертифицирован для устранения боли в спине

Как вы знаете, хронические боле в спине или ноге теперь можно устранить с помощью имплантации нейростимулятора. Обычный нейростимулятор - это коробочка размером с пудреницу. Он довольно маленький, но все же имплантировать его под кожу не очень-то хочется. Американская компания Stimwave Technologies создала (и уже получила сертификацию FDA) нейростимулятор Stimwave Freedom, который умещается на кончике пальца и абсолютно не чуствуется после имплантации. Кроме того, он вживляется прямо в нужный раздел спинного мозга и устраняет необходимость тянуть электроды от поясницы (где обычно размещается стандартный нейростимулятор) через позвоночник. Как и обычный нейростимулятор, Stimwave Freedom подсоединяется к нервным волокнам и подавляет сигналы боли, которые идут к мозгу.
2014. Нейростимулятор мозга Vercise одобрен в Европе для лечения тремора
Американская компания Boston Scientific получила европейскую сертификацию на использование своего нейростимулятора Vercise для лечения тремора - одного из симптомов болезни Паркинсона. Ранее этот же нейростимулятор был сертифицирован для лечения другого симптома - дистонии. На видео показано, как работает этот прибор. Он имплантируется, подобно кардиостимулятору, в районе груди, а электроды вставляются в головной мозг (для его глубокой стимуляции). Батарейки хватает на 25 лет. Кроме того, для управления нейростимулятором человек использует внешний прибор - небольшой гаджет, который нужно носить с собой.
2013. Первый в мире умный нейростимулятор от эпилепсии сертифицирован в США
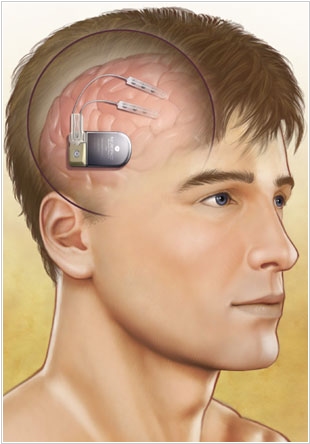
Американская компания NeuroPace получила разрешение регулятора FDA на установку своих RNS-нейростимуляторов от эпилепсии. RNS (Responsive NeuroStimulation) - это технология, которая позволяет стимулировать нужные участки мозга только тогда, когда в них начинается патологическая активность. Именно такая технология нужна для лечения симптомов эпилепсии. Эпилепсия - это неврологическое заболевание, при котором время от времени случаются эпилептические припадки, сопровождающиеся потерей сознания и судорогами. Постоянно стимулировать мозг при эпилепсии не нужно, а вот предотвратить эти опасные припадки - очень важно. Нейростимулятор NeuroPace устанавливается в отверстие в черепе. Электроды протягиваются до ***
2013. Самарская медицина шагает в будущее
За последнюю неделю Самара стала главным источником новостей о развитии инновационной медицины страны. Во-первых, в самарском онкодиспансере наконец-то заработал суперсовременный линейный ускоритель Elekta (который купили еще год назад). Во-вторых, в областной больнице имени Калинина была проведена редкая для России операция по установке нейростимулятора головного мозга пациенту с болезнью Паркинсона (смотрите сюжет выше). На днях, в той же больнице была открыта уже вторая кибер-операционная, напичканная современным оборудованием Olympus для проведения лапароскопических операций. По заявлениям медиков, эти операционные скоро позволят проводить операции даже через интернет, т.е. потенциально, супер-хирург из Германии сможет оперировать пациента в Самаре. Также, интересно что по сообщению ряда сайтов в больнице Калинина уже заработал Робот да Винчи (хотя в этом ролике говорится, что планируется купить его только через 2 года).
2013. Имплантируемый нейростимулятор лечит артрит
Ревматоидный артрит (воспаление соединительных тканей суставов) - это одно из тех заболеваний, которые медики пока не научились лечить. Эта болезнь сопровождается постоянной скованностью и спонтанной болью в суставах, что очень ухудшает качество жизни пациента. Приходится принимать кучу обезболивающих и противовоспалительных препаратов, которые разрушают остальные системы организма. Американская компания SetPoint Medical (за которой стоит британский фармацевтический гигант GlaxoSmithKline) сейчас проводит испытания нового средства от артрита - нейростимулятора, который вживляется в шею и воздействует на блуждающий нерв. Интересно, что в отличии от других нейростимуляторов, которые гасят болевые сигналы, идущие к мозгу, этот воздействует на селезенку (через блуждающий нерв) так, чтоб селезенка выделяла меньше медиаторов воспаления. Таким образом, имплантант не просто снимает боль, но и замедляет болезнь. ***
2012. Впервые в Украине пациентке имплантировали в мозг нейростимулятор

Пациентка киевского Института нейрохирургии им Ромоданова, 20-летняя Наташа последние 10 лет страдала редким заболеванием - торсионной дистонией, которое по внешним признакам напоминает ДЦП. Она была прикована к инвалидному креслу, ощущала сильные боли и из-за постоянных судорог не могла даже ложку и чашку поднести ко рту без посторонней помощи. В НИИ им Ромоданова ей (впервые в Украине) был имплантирован (американский) нейростимулятор мозга, блокирующий непроизвольные движения. Операция по установлению системы длилась аж 13 часов. Проводили ее украинские нейрохирурги, а ассистировали им венгерские коллеги с большим опытом выполнения таких вмешательств. Уже через два дня после установки нейростимулятора боль и судороги прошли. А на седьмой день после операции Наташа вышла из больницы на собственных ногах. ***
2010. В Мурманской области двум девочкам с ДЦП установили нейростимуляторы мозга
Причины ДЦП, симпмтомы и лечение. ДЦП: когда хирургическое вмешательство возможно?
Такие заболевания, как ДЦП, гидроцефалия, спинномозговая грыжа, принято считать неизлечимыми. Однако сегодня нейрохирурги лечат самые сложные случаи, которые ещё десять лет назад считались приговором. Для родителей, столкнувшихся с тяжелым диагнозом, а также для персонала Домов ребенка, куда попадают дети с нейрохирургическими заболеваниями, общественная благотворительная организация "Ты ему нужен" составила полезную памятку с кратким объяснением сути заболеваний и полезными контактами врачей, фондов и реабилитационных центров. Публикуем главу из памятки, посвященную детскому церебральному параличу (ДЦП).

ДЦП — это группа не прогрессирующих нарушений двигательных функций головного мозга, обусловленных его недоразвитием или повреждением, как правило, в перинатальном периоде. ДЦП рассматривают как следствие ряда расстройств и нарушений, как вторичное заболевание.
Какие причины приводят к ДЦП
- Генетический фактор (на момент рождения головной мозг недоразвит, неполноценен)
- Ишемия (нарушение кровоснабжения) или гипоксия (кислородное голодание) головного мозга, как правило, во время беременности или в период родов
- Инфекционные заболевания матери в период беременности (краснуха и др.)
- Инфекционные заболевания ребенка (менингит, энцефалит, менингоэнцефалит, арахноидит)
- Патология беременности
- Механический фактор (травма во время родов или перед ними, или вскоре после них)
- Гемолитическая болезнь новорожденных (несовместимость крови матери и плода).
Опасные симптомы, которые позволяют заподозрить ДЦП у детей первых месяцев жизни:
- Ребенок быстро устает во время кормления
- Отсутствие движений или наоборот лишние движения
- Не осваивает двигательные навыки согласно возрасту (не держит голову, не переворачивается, не сидит и прочее)
- Судороги
- Не произносит звуков
- Конечности сильно напряжены или, наоборот, вялые.
- Двигает конечностями только с одной стороны (например, только правой рукой)
Первичные признаки ДЦП:
- Нарушение мышечного тонуса (спастичность, ригидность, гипотония, дистония)
- Ограничение или невозможность произвольных движений (парезы, параличи)
- Нарушение равновесия
- Речевые нарушения
- Нарушения координации (падает без причины, кивает головой, выполняет неконтролируемые движения руками или ногами)
Основные проблемы, которые испытывают дети с ДЦП:
- Нарушение постурального контроля — невозможность контролировать собственную позу. Сюда относится:
- возможность поддерживать симметричность тела,
- возможность переносить вес тела во всех направлениях и возвращаться в стартовую позу,
- возможность удерживать прямую позу относительно силы тяжести, возможность двигаться без излишних усилий
- в некоторых случаях — спастичность (непроизвольное болезненное сокращение мышц), некотролируемые движения руками или ногами
- Мышечная слабость
- Контрактуры (ограниченность движений в суставе)
- Постуральные деформации (деформации, вызванные неправильным положением тела)
- Эпилепсия
- Нарушения речи
- Болевой синдром
- Проблемы с кормлением
- Нарушение зрения
- Нарушение слуха
- Психические расстройства
Наблюдение, лечение и реабилитация при ДЦП
В связи с тем, что ДЦП имеет несколько форм, которые могут принципиально отличаться по симптомам, лечение и реабилитацию подбирает врач или группа врачей индивидуально под каждого ребенка в зависимости от формы, степени тяжести заболевания и возраста ребенка.
Основная задача родителей — научиться выполнению необходимых техник, чтобы ежедневно самостоятельно заниматься в домашних условиях. Врач расписывает план, а мама ему следует. Нужно стремиться максимально научить ребенка самообслуживанию.
Реабилитация должна быть индивидуальная, ежедневная, комплексная, с двигательными целями (ставим цель научить держать ложку, достигаем и ставим новую цель).
Если у ребенка сильная спастика или болевой синдром — сначала снимаем симптомы, а потом проводим гимнастику и прочие процедуры. Если они вызывают обратно тяжелые состоянии — отменяем это процедуры.
Какие врачи и как часто должны наблюдать ребенка с ДЦП
- Наблюдения: ортопед, невропатолог (возможны отставания в умственном развитии), логопед, психиатр, диетолог, эндокринолог, физиотерапевт, реабилитолог.
- Обследование тазобедренных суставов — рентген (1 раз в год до 8 лет при 2-5 степени, далее по клиническим показаниям).
- Клиническое обследование (оценка спастичности 2 раза в год до 9 лет, далее 1 р в год).
Основные акценты в реабилитации
- Развитие дополнительной и/или альтернативной коммуникации (например, с помощью жестов, картинок). Таким детям нужно повышенное общение.
- Лечебная гимнастика: в основном направлена на растяжение мышц, развитие реакции на равновесие, на координацию, на правильное позиционирование (преодоление и торможение неправильных поз и положения тела).
- Иппотерапия (стимулирует движение, работает много мышц, заставляет концентрироваться, благоприятно влияет на психику ребенка).
- Плавание, гидромассаж (в воде ребенок расслабляется). Некоторые дети начинают первые шаги делать в воде, поскольку именно в воде могут расслабиться мышцы.
Чем отличается лечение ДЦП у детей
- Направлено на предупреждение развития осложнений — неправильное развитие мышц и суставов.
- Перед лечением необходимо определить уровень двигательного развития и коммуникативных функций ребенка в зависимости от возраста (есть шведская программа, куда загружают данные ребенка, и она показывает, какие методы лечения и реабилитации подходят). После чего определяется прогноз заболевания и потенциал ребенка, и уже потом выстраивается схема лечения и комплекс реабилитации.
- Должно быть ранним, индивидуальным, комплексным, длительным.
- Раннее лечение — своевременное создание базиса для выработки нормальных реакций, позы, реакции равновесия, адекватную стимуляцию сенсорной и моторной деятельности ребенка.
- Индивидуальный подход к лечению предполагает учет характера и степени поражения нервной и нервно-мышечной систем, а также общего соматического состояния ребенка.
- Комплексное лечение включает ортопедические мероприятия, физиотерапию, лечебную физкультуру, занятия с логопедом, медикаментозную терапию.
- Медикаментозная терапия назначается с целью стимуляции мозга и улучшения его метаболизма, коррекции нарушений мышечного тонуса, обменных процессов в мышечной ткани, снижения внутричерепного давления, нервно-рефлекторной возбудимости.

В каких случаях при ДЦП возможно хирургическое вмешательство
Оперативные методы лечения применяются при определенных стандартизированных доказательных критериях — при формировании контрактур и деформаций опорно-двигательного аппарата.
При контрактурах применяется "тенотомия" — рассечение сухожилия. После операции обязательно нужны ортезы — иначе операция бессмысленна. Позаботьтесь, чтобы ортез был сделан к тому времени, как снимут гипс, продумайте это заранее, можно сделать по квоте. (Для ортеза нужен слепок с ноги. Снимают половину гипса, делают слепок и обратно надевают лангетку, ребенок 2 недели ждет ортез в лангетке.)
При спастике возможны следующие виды нейрохирургических операций:
- Селективная (спинальная) ризотомия — это двухстороннее иссечение корешков спинного мозга. После операции мышечный тонус частично восстанавливается, боли уходят, и ребенок чувствует гораздо меньшее напряжение.
Селективная невротомия проводится при деформациях стоп, мышечной дистонии и частичных спастических парезах. Для начала определяется та мышечная группа, которая имеет повышенный тонус. Врач осуществляет доступ к периферическому нерву, выявляет нейроны, провоцирующие напряжение, и пересекает их.
- Имплантация баклофеновой помпы. Помпа представляет собой круглый металлический диск 2-3 см толщиной и около 7 см в диаметре. Помпа имплантируется под кожу в области живота и после этого программируется при помощи пульта дистанционного управления. Заправляется баклафеном, снимающим спастику, который поступает непосредственно в спинномозговую жидкость постоянными дозами. Из плюсов — эффективное снижение спастичности мышц, позволяющее вести более активный образ жизни. Из минусов — необходимость заправки баклафена по мере его использования в условиях стационара примерно каждые 3 мес.
- Установка (имплантация) нейростимулятора. Нейростимулятор состоит из батареи и электроники. Он имплантируется подкожно и вырабатывает электрические импульсы, необходимые для стимуляции спинного мозга, что ведет к уменьшению спастики.
Куда обращаться, если у ребенка ДЦП
Клиники, отделения нейрохирургии
Федеральное государственное автономное учреждение "Национальный медицинский исследовательский центр нейрохирургии имени академика Н. Н. Бурденко" Министерства здравоохранения Российской Федерации.
Москва, 4-я Тверская-Ямская, д.16
www.nsi.ru
ФГБУ "Федеральный центр нейрохирургии" Минздрава России
г. Новосибирск, ул. Немировича-Данченко, д. 132/1
www.neuronsk.ru
ФГБУ Федеральный центр нейрохирургии Министерства здравоохранения Российской Федерации
г. Тюмень, ул. 4 км Червишевского тракта, д. 5
www.fcn-tmn.ru
Научно-исследовательский клинический институт педиатрии имени академика Ю.Е. Вельтищева ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава
Москва, ул. Талдомская, д. 2
www.pedklin.ru
Фонды, у которых есть программы по оплате реабилитации при ДЦП:
- Мир счастья
- Созидание
- Милосердие (фонд создан в 2006 году для помощи детям-сиротам и детям-инвалидам с тяжелыми заболеваниями, которые находятся на воспитании в детских домах, школах-интернатах, приютах, домах ребенка):
- Галчонок
- Артемка
- Росспас
- Предание
- Помоги.орг
- Русфонд
- Правмир
- Дети Земли
- Мир помощи
- Добросердие
- Счастливый мир
- Бумажный журавлик
- Димина мечта
- Адели
- Помоги спасти жизнь
- Клуб добряков
- Гольфстрим
Как происходит повреждение нервной системы у плода и младенца и что может действовать на плод в период беременности?
Как правило, к ДЦП приводят повреждения головного мозга, возникающие еще на стадии внутриутробного развития плода. Поражение головного мозга ребенка могут вызвать хронические половые инфекции, плацентарная недостаточность, болезни матери во время беременности (в том числе, вирусные инфекции, особенно в первом триместре беременности), воздействие на плод таких неблагоприятных факторов, как радиация, химические агенты, стрессовые ситуации. Вокруг нас постоянно увеличивается количество бытовых и офисных приборов, особенно это касается персональных компьютеров и мобильных телефонов, за которыми некоторые работники проводят целый день.
Беременные женщины также все чаще подвергаются воздействию электромагнитного излучения, которое может вызвать у плода нарушение развития различных органов и систем, в том числе и головного мозга. Одним из наиболее значимых механизмов внутриутробного повреждения развивающегося плода является хроническое кислородное голодание его органов и тканей (особенно, головного мозга), возникающее как следствие вышеперечисленных причин.
Иногда причиной развития детского церебрального паралича становятся родовые травмы. Родовой травмой считается повреждение головного мозга во время родов, когда головка плода проходит через родовые пути. Нередко к повреждению головного мозга приводит обвитие пуповины вокруг шеи рождающегося плода, что вызывает нарушение кровоснабжения головного мозга и его длительную гипоксию, то есть недостаток кислорода. В результате происходит гибель отдельных участков головного мозга малыша (этот процесс подобен инсульту у взрослых).
Стоит отметить, что мозг новорожденного ребенка гораздо устойчивее мозга взрослого и при воздействиях, которые могли бы привести к гибели взрослого человека, ребенок способен выжить и развиваться, но с отклонениями от нормы, поэтому, в процессе патологических родов как правило страдает ребенок, который уже внутриутробно был ослаблен каким-либо неблагоприятным воздействием.
Также причиной повреждения нервной системы ребенка может стать конфликт по группам крови и резус-фактору у матери и будущего ребенка. В этих случаях в организме матери синтезируются антитела (особые белки), разрушающие красные кровяные тельца в организме ребенка. Продукты распада этих клеток отравляют организм, вызывая так называемую, затяжную желтуху новорожденных, и поражают нервную систему малыша.
Обычно этих осложнений удается избежать, если мама ребенка вовремя встает на учет в женской консультации, на протяжении беременности регулярно посещает врача и аккуратно выполняет его указания. После рождения ребенка педиатр должен обратить внимание на одно из проявлений распада красных кровяных телец (желтуху) и проводит своевременное и адекватное лечение.
ДЦП может возникнуть и после рождения ребенка, если на первом месяце жизни он переносит тяжелые инфекционные заболевания, осложняющиеся менингитом или энцефалитом, то есть инфекционным процессом, затрагивающим головной мозг.
Лечение детского церебрального паралича
В детском возрасте, особенно до 8 лет, родителям нужно приложить максимум усилий, чтобы реабилитировать ребенка. Это связано с тем, что мозг активно развивается и выполнение каких-то утраченных или нарушенных функций могут взять на себя здоровые отделы. Чем раньше будет начато лечение и реабилитация ДЦП, тем успешнее будет этот процесс.
Лечение ДЦП носит преимущественно симптоматический характер и фокусируется на том, чтобы максимально развить доступные для конкретного ребенка двигательные навыки.
Лечение должно обеспечить максимальный восстановительно-коррекционный эффект, который подразумевает развитие у больного ребенка не только двигательных, но также речевых, коммуникативных и интеллектуальных навыков.
Наш Центр специализируется на инновационных методах развития речи а также, интеллектуального созревания и многих других физических способностей.
Слуховая терапия в лечении ДЦП
Нервная система – очень тонкий инструмент, который, как известно, с большими трудностями поддается лечению. Что уж говорить о таком заболевании, как ДЦП, когда неврологические изменения несут за собой мышечную спастику, скованность и напряжение (не только физические, но и психологические), скелетную боль и прочие пагубные последствия, и все это в хронической форме. Аудиовзаимодействие оказывает эффект своеобразного анальгетика, значительно уменьшая боли, снижая артериальное давление, улучшая общее состояние иммунитета.
Звуки в диапазоне бетта, альфа, тета, дельта волн в качестве умелой терапии способствуют вариативности сердечного ритма. А ведь доказано, что от этого напрямую зависит продолжительность жизни человека.
В нашем центре с успехом применяется методика доктора Томатиса и его слуховая терапия
Метод доктора Томатиса, как уникальное средство аудиально-сенсорной стимуляции, получил широкое распространение в ведущих клиниках разных стран мира. В его основе также лежит нейроакустическое воздействие, при этом основная суть состоит в восстановлении мозга звуками высокой частоты.
Томатис-терапия рекомендуется при аутизме, синдроме Дауна и проблемах с речью, заиканиях и энурезе, нервных тиках и фобиях, двигательных нарушениях типа ДЦП и дефиците внимания, повышенной тревожности, проблемах психомоторного развития и ПРР.
Читайте также:


