Регуляция позы и ходьбы при дцп и некоторые способы коррекции
Изобретение относится к медицине, а именно к реабилитации, и может быть использовано для коррекции нарушений позы и ходьбы у больных ДЦП.
Актуальность разработки способа определяется высокой частотой двигательных нарушений, а именно снижением способности поддерживать вертикальную позу и нарушением биомеханики ходьбы у больных ДЦП, которые являются причиной высокой инвалидизации.
Двигательные расстройства являются наиболее тяжелыми последствиями ДЦП (Bruno A.A., 2002). Двигательный дефицит часто приводит к развитию неустойчивости вертикальной позы, что является причиной падений, значительно ограничивая функциональные возможности и снижая уровень социальной активности больных (Устинова К.И., 2001; Bonita R., et al., 1988; Hallett M., 2001). Однако, по мнению большинства исследователей, своевременная и правильно организованная система реабилитации больных ДЦП в значительной степени позволяет восстановить их бытовые и социальные возможности, вернуть к трудовой деятельности (Боголепов Н.К., 1975; Демиденко И.А., 1989; Виленский Б.С., 1995; Bloem B.R., 1998; Bruno A.A., 2002).
Важным направлением организации медицинской помощи больным ДЦП является сочетанное использование двигательной реабилитации и фармакологического лечения (Hamrin E., 1982; Godbout C.J., 2002). Но физические методы, применяемые в лечении двигательных нарушений у этой категории больных, представлены в основном различными комплексами лечебной физкультуры и физиотерапии. В ряде методик восстановительного лечения мало учитываются современные данные о механизмах построения движения и выработки устойчивого двигательного навыка, не используются данные биомеханики локомоторного аппарата в норме и патологии, не уточнены методы реабилитации больных в отдаленном периоде заболевания. До настоящего времени не определены оптимальные сроки назначения различных средств восстановительного лечения при различных формах ДЦП, нет ясности относительно механизмов восстановления двигательных функций. Однако ограниченное время пребывания больного в стационаре ставит перед клиницистами задачу поиска наиболее эффективных методов лечения и реабилитации.
Использование Российских технологий, основанных на многолетних исследованиях в области космической медицины, открыло принципиально новые возможности в реабилитации больных с поражениями ЦНС с двигательными нарушениями (Барер А.С. и соавт., 1994; Григорьев А.И. и соавт., 2001; Григорьев А.И. и соавт., 2002).
Космическая медицина пополнила знания о возможностях организма, методах регулирования процессов адаптации к условиям внешней среды, механизмах пространственной ориентации человека, строении и функции вестибулярного аппарата, биомеханике, метаболизме, сердечно-сосудистой и нервной системах. Разработаны многочисленные методы и средства жизнеобеспечения космонавтов, системы медицинского контроля за состоянием их здоровья. Медицинские приборы, разработанные для пилотируемых космических полетов, успешно используются в диагностике, терапии и реабилитации (Барер А.С., 1973; Григорьев А.И., 2001). Особое внимание в космической медицине уделялось изучению влияния микрогравитации (невесомости) и гипокинезии на организм человека. У человека, пребывающего в микрогравитационной среде, при полном снятии весовой нагрузки со скелетно-мышечного аппарата, был выявлен целый комплекс изменений в сердечно-сосудистой, дыхательной, скелетно-мышечной и нервной системах, который был назван гипогравитационным синдромом (Барер А.С., 1973; Григорьев А.И., 2001). При развитии гипогравитационного синдрома происходит снижение энергообмена, деминерализация костной ткани (остеопороз), развивается гипотония и гипотрофия мышц со снижением максимальной мышечной силы, гиперрефлексия, туловищная атаксия, апраксия ходьбы, возникают изменения биомеханической структуры движений с координаторными расстройствами, проявляющимися резким снижением вертикальной устойчивости, нарушением системы позных синергий, изменениями структуры двигательных актов, расстройством восприятия схемы тела (Барер А.С., 1973; Козловская И.Б., 1998; Саенко И.В., 2000, Григорьев А.И., 2001).
Раскрытие природы моторных нарушений и их тесной связи с дефицитом опорной афферентации и последующими изменениями в тонической мышечной системе позволило предположить, что развитие этих нарушений может быть предотвращено применением при ограничении двигательной активности “искусственных” опорных раздражений. Выполненные в последние годы исследования полностью подтвердили это предположение. В экспериментах с наземной моделью микрогравитации, воспроизводящей условия глубокой безопорности, а вместе с ней все двигательные эффекты невесомости - атрофию разгибателей ног и спины, изменения активности центральных нервных механизмов и нарушения сложных двигательных актов, механическая стимуляция опорных зон стоп в режимах медленной и быстрой ходьбы полностью устраняла все изменения. Эти данные легли в основу гипотезы о том, что применение механической стимуляции опорных зон стоп у больных с ДЦП будет способствовать нормализации соотношения процессов возбуждения и торможения в центральной нервной системе, ведущих к уменьшению ригидности, спастичности мышц, развитию функциональных связей в головном мозге и выработке новых условных двигательных рефлексов, развитию компенсаторных приспособлений, улучшению и восстановлению координации движений.
Таким образом, задачей настоящего изобретения является создание эффективного способа коррекции нарушений позы и ходьбы у больных ДЦП.
Поставленная задача решается тем, что при реализации способа коррекции нарушений позы и ходьбы при ДЦП пневмомеханическую стимуляцию опорных зон стоп правой и левой ног, которую осуществляют механическим давлением в импульсном режиме на пяточную и плюсневую опорные зоны, проводят при механическом давлении на опорные зоны стоп 20-40 кПа, длительность пневмомеханической регуляции составляет 15-30 минут, ежедневно проводят по одной процедуре, курс составляет 7-15 дней.
Новизна способа заключается в том, что метод опорной стимуляции впервые используется для коррекции позы и ходьбы у больных с ДЦП.
Пневмомеханическую стимуляцию целесообразно осуществлять в режиме медленной и средней ходьбы и проводить при механическом давлении на опорные зоны стоп 20-40 кПа. Диапазон давления 20-40 кПа является наиболее физиологичным, так как среднее давление при естественной ходьбе на опорные зоны стоп составляет 20-40 кПа в зависимости от веса человека.
Длительность импульса может составлять 800-500 мсек, что соответствует медленной и средней ходьбе.
Процедуру пневмомеханической стимуляции в зависимости от степени двигательных нарушений целесообразно проводить при общей длительности 15-30 минут, ежедневно по одной процедуре, курсом 7-15 дней.
При использовании метода опорной стимуляции у больных ДЦП было впервые установлено положительное влияние на параметры позы и ходьбы: отмечено, что у больных ДЦП после курса опорной стимуляции отмечалась положительная динамика основных параметров ходьбы в виде повышения средней скорости передвижения, увеличения длины шага, некоторого нарастания темпа ходьбы и уменьшения длительности локомоторного цикла. Положительные изменения временной структуры ходьбы, а именно уменьшение длительности опорной фазы, увеличение длительности переносной фазы и значительное снижение длительности двуопорной фазы свидетельствуют о повышении устойчивости при ходьбе. У больных уменьшалась площадь статокинезиограммы, регистрировалась выраженная централизация центра тяжести тела, существенно уменьшалась асимметрия позы.
Для осуществления способа может применяться известный прибор - имитатор опорной нагрузки подошвенный (см., например, RU 2330640, МПК А61Н 1/00, опубл. 10.08.2008), в комплект которого входят компрессор-ресивер с блоком управления, система шлангов с выпускными клапанами, фиксирующая обувь и пневмостельки, размещенные в фиксирующей обуви. Активными элементами пневмостелек являются две раздельные пневмокамеры, обеспечивающие механическое давление от 10 до 70 кПа в импульсном режиме на опорные зоны стоп - пятки и передние подпальцевые части в импульсном режиме (в ритме ходьбы).
Способ осуществляется следующим образом:
Процедуру опорной стимуляции проводят в палате или в отдельно оборудованном помещении. Сеанс начинают не ранее, чем через час после еды. Сначала прибор извлекают из чехла и устанавливают рядом с ножным концом кровати пациента. Больного укладывают на спину со слегка приподнятым головным концом кровати. Фиксирующая обувь с вложенными в нее пневмостельками надевается на стопы пациента.
Затем при помощи клавиатуры прибора задают требуемую программу воздействия в данном сеансе (величину давления в камерах; режим цикла, время цикла), после чего прибор запускают.
В процессе сеанса прибор осуществляет импульсные механические воздействия на опорные зоны стоп пациента по заданной программе. Во время процедуры пациент может выполнять упражнения лечебной физкультуры для рук, заниматься с мелкими гимнастическими снарядами.
По истечении назначенного времени производят отключение электропитания прибора, освобождают пациента от элементов прибора и проводят осмотр зон воздействия.
Эффект от использования способа оценивался нами по сравнению показателей позы и ходьбы после проведенного курса опорной стимуляции в сравнении с исходными данными.
Сущность способа поясняется следующими примерами.
Пример 1. Пациент К.Н.А., 26.05.2006 г.р.
Детский церебральный паралич. Левосторонний гемипарез. ЗРР. Нарушение осанки. Плосковальгусные стопы. Ашфорт: руки D - 0, S - 2; D - 0, S - 1 ноги D - 0, S - 2; D - 0, S - 1. GMFCS: уровень 1 - ходит самостоятельно, гемипаретической походкой при быстрой ходьбе, на носке левой ноги, нарушена мелкая моторика левой кисти.
При исследовании вертикальной устойчивости до курса опорной стимуляции площадь статокинезиограммы составляла при открытых глазах -1175,39 мм 2 , при закрытых глазах - 1306,28 мм 2 ; скорость изменения площади статокинезиограммы - 17,4 кв.мм/сек. При исследовании параметров ходьбы до курса опорной стимуляции скорость ходьбы составляла 610 мм/сек, длительность шага - 0,81 с, опорная фаза - 0,76 с.
Пациенту был проведен курс опорной стимуляции №10, после которого уменьшались проявления пареза, нарастал объем движений в голеностопном и коленном суставах паретичной конечности, ребенок мог проходить без видимой усталости большее расстояние, полностью нагружая стопу на стороне поражения. При этом площадь статокинезиограммы составляла при открытых глазах - 983,56 мм 2 , при закрытых глазах - 1264,5 мм 2 ; скорость изменения площади статокинезиограммы - 16,01 кв.мм/сек. Под влиянием опорной стимуляции изменялась и биомеханическая структура ходьбы, приближаясь к физиологической, прежде всего за счет нарастания темпа, величины шага и средней скорости передвижения - скорость ходьбы - 699 мм/сек, длительность шага - 0,86 с, опорная фаза - 0,72 с.
Заключение. Коррекция нарушений позы и ходьбы с использованием метода опорной стимуляции дала положительный эффект.
Пример 2. Пациент Г.А.Э., 22.09.2001 г.р.
Детский церебральный паралич, спастический тетрапарез. Гиперкинетический синдром. Симптоматическая эпилепсия (клиническая ремиссия 2,5 года). Кифосколиоз. Плосковальгусная деформация стоп. Ашфорт: руки D - 3, S - 1; D - 3, S - 1 ноги D - 2, S - 3; D - 3, S - 3. GMFCS: уровень 2 - ходит самостоятельно, шаткость при ходьбе.
При исследовании вертикальной устойчивости до курса опорной стимуляции площадь статокинезиограммы составляла при открытых глазах - 1387,85 мм 2 , при закрытых глазах - 1725,67 мм 2 ; скорость изменения площади статокинезиограммы - 17,27 кв.мм/сек. При исследовании параметров ходьбы до курса опорной стимуляции скорость ходьбы составляла 270 мм/сек, опорная фаза - 0,82 с.
Пациенту был проведен курс опорной стимуляции №15, после которого походка становилась более устойчивой, уменьшались колебания туловища во фронтальной и сагиттальной плоскостях. При этом площадь статокинезиограммы составляла при открытых глазах - 1168,39 мм 2 , при закрытых глазах - 1538,99 мм 2 ; скорость изменения площади статокинезиограммы - 15,64 кв.мм/сек. После курса опорной стимуляции отмечалась положительная динамика основных параметров ходьбы в виде повышения средней скорости передвижения, увеличения длины шага, уменьшения длительности опорной фазы: скорость ходьбы - 360 мм/сек, опорная фаза - 0,77 с.
Заключение. Коррекция нарушений позы и ходьбы с использованием метода опорной стимуляции дала положительный эффект.
Пример 3. Пациент Б.С.О., 18.06.2004 г.р.
Детский церебральный паралич. Последствия внутриутробного и перинатального поражения ЦНС, нейроинфекции. ДЦП, атактическая форма. Микроцефалия. Аутистикоподобный синдром. GMFCS: уровень 2 - ходит самостоятельно, шаткость при ходьбе.
При исследовании вертикальной устойчивости до курса опорной стимуляции площадь статокинезиограммы составляла при открытых глазах - 1382,19 мм 2 , при закрытых глазах - 1786,29 мм 2 ; скорость изменения площади статокинезиограммы - 17,96 кв.мм/сек. При исследовании параметров ходьбы до курса опорной стимуляции скорость ходьбы составляла 620 мм/сек, длительность шага - 0,73 с, опорная фаза - 0,85 с.
Пациенту был проведен курс опорной стимуляции №7, после которого повышался мышечный тонус, нарастала мышечная сила и устойчивость при ходьбе, улучшалась координация, уменьшались проявления двигательной атаксии и моторной неловкости. При этом площадь статокинезиограммы составляла при открытых глазах - 1098,36 мм 2 , при закрытых глазах - 1753,4 мм 2 ; скорость изменения площади статокинезиограммы - 15,89 кв.мм/сек. Под влиянием опорной стимуляции изменялась и биомеханическая структура ходьбы, приближаясь к физиологической, прежде всего за счет нарастания темпа, величины шага и средней скорости передвижения: скорость ходьбы - 635 мм/сек, длительность шага - 0,80 с, опорная фаза - 0,8 с.
Заключение. Коррекция нарушений позы и ходьбы с использованием метода опорной стимуляции дала положительный эффект.
Предложенный способ был применен у 49 больных ДЦП с нарушениями позы и ходьбы. Контролем служила группа из 31 больных, у которых были нарушения позы и ходьбы.
Преимущества предлагаемого способа:
1. Может быть использован для коррекции нарушений позы и ходьбы.
2. Может быть использован для профилактики нарушений позы и ходьбы.

Формирование навыков прямостояния и ходьбы у ребенка с ДЦП
В ряде случаев у детей с церебральным параличом двигательная недостаточность проявляется в нарушениях равновесия и координации движений. При некоторых формах заболевания затруднено выполнение всех произвольных движений главным образом из-за насильственных, непроизвольных движений – гиперкинезов. До поступления ребенка в школу важно сформировать у него возможно более правильную и устойчивую походку. Если ребенок при ходьбе судорожно сгибает руки, опускает голову, втягивая ее в плечи, то его необходимо водить, стоя сзади с поддержкой за разогнутые назад руки. В такой позе он должен развернуть плечи и поднять голову. Иногда приходится с силой разгибать руки в локтевых суставах и фиксировать. При дальнейших упражнениях в ходьбе руки, отведенные назад, следует расслаблять, потряхивая, покачивая из стороны в сторону и вперед-назад, и привносить, таким образом, правильные координационные соотношения в движениях рук и ног. У детей с церебральным параличом основные трудности в сформированной ходьбе зависят от ряда причин. Существуют конкретные приемы для их устранения или ослабления.
1. Нарушение опороспособности ног. У некоторых детей задерживается подошвенный рефлекс. Он проявляется даже в старшем возрасте настолько сильно, что любое прикосновение к стопе вызывает сильное и длительное сгибание пальцев. Преодолевать это нужно следующими приемами:
а) Ребенок лежит на кушетке. Взрослый сгибает его ногу в коленном и тазобедренном суставах правой рукой, а левую подносит к стопе, мягко нажимая на нее и препятствуя сгибанию пальцев.
б) Самостоятельно сгибая ногу и затем разгибая, нажать стопой на ладонь взрослого, стараясь не сгибать пальцы (взрослый проводит мягким движением руки по пальцам ноги ребенка).
в) Сгибать ноги и ставить на кушетку, не сгибая пальцев (если не получается, взрослый помогает ребенку разогнуть пальцы ног).
г) Взять детский стульчик, сесть и выполнить следующие упражнения:
потопать (в определенном ритме приподнимать по очереди стопы над полом и резко их опускать);
постучать (приподнимать и опускать поочередно переднюю часть стопы, опираясь на неподвижную пятку);
погладить коврик стопой (слегка сгибая и разгибая ногу в коленном суставе, плавно водить ногой по коврику);
прокатывать канат (опустив ноги на канат, касаться пола поочередно пальцами и пятками).
д) Опороспособность нарушается из-за слабости мышц, расположенных на тыльной поверхности стопы. Слабость мышц, особенно с наружного края (приподнимающих наружный край стопы), является причиной отвисания вниз наружного края стопы или всей стопы. Проверить это можно так: положить ребенка на спину и попросить его спокойно полежать с выпрямленными ногами. Если часть стопы со стороны мизинца опущена и как бы повернута внутрь, то тогда ребенку будет трудно приподнимать ее над полом во время ходьбы, она как бы “тянет” ногу.
Для укрепления опороспособности рекомендуется ежедневно проводить массаж стопы (тыльной поверхности) и движения стопой.
В положении лежа на спине с прямыми ногами, разведенными на расстояние до 10-15 см (под головой высокая подушка, чтобы ребенок мог видеть свои ноги), глядя на стопы, производить сгибание и разгибание пальцев (стопы в исходной позиции тыльно согнуты, т. е. Приподняты кверху, к себе). Если ребенок не может удерживать ноги в данном положении, нужно ему помочь, подкладывая под стопы мягкий валик, поддерживая рукой. Следует проделать упражнения:
тыльно согнуть ногу и удержать 2-3 с. Свободно и равномерно опускать стопу, затем вновь приподнять к себе и удерживать 2-3 с;
тыльно сгибая стопу, коснуться мизинцем ноги игрушки, подвешенной сбоку;
тыльно сгибать стопу к игрушке, преодолевая сопротивление, которое оказывает взрослый мягким нажатием на ее поверхность;
сидя на стуле, с полной опорой ступней о пол, приподнимать пальцем переднюю часть стопы (опора на пятку) и опускать до полной опоры о пол;
сидя на стуле, приподнять стопы до опоры на пятку, развести в стороны, опустить, скольжением по полу довести до передней линии и вновь приподнять;
сидя на стуле, приподнять стопу, дотронуться до подвешенного на веревке мяча, подтолкнуть его вверх.
е) Рекомендуется ходьба по наклонной плоскости; ходьба с перешагиванием через положенные на полу предметы (высота 10 см от пола); ходьба вверх по лестнице; лазанье по гимнастической стенке.
2. Часто слабость мышц, приподнимающих стопу над полом, сочетается с повышением тонуса в подошвенных сгибателях стоп. В таком случае ребенок ходит, опираясь больше на переднюю часть стопы, иногда совсем не опускается на пятку. Чтобы укрепить мышцы стопы, целесообразно проводить занятия на фоне медикаментозного лечения, а также физиотерапевтические процедуры, горячие укутывания. В более стойких случаях можно применять гипсовые повязки. Все виды лечения назначает лечащий врач в зависимости от состояния ребенка.
Упражнения для занятий по развитию и нормализации движений необходимо подбирать по совету врача.
3. При повышении тонуса мышц, приводящих бедро к средней линии, трудно выносить ногу вперед. Происходит легкое сгибание опорной ноги, сопровождаемое коротким пришаркиванием при пересечении вертикальной линии маховой ногой (той, которая в данный момент выносится вперед для шага); шаг укорачивается. При этом характерно стаптывание средней части ботинка и каблука.
4. Затруднения в ходьбе и при выполнении других движений могут быть вызваны нарушением или недоразвитием функции равновесия. Затруднения в сохранении равновесия задерживают начало самостоятельной ходьбы, обусловливают неустойчивость опоры на одной ноге. Ребенок передвигается, почти не отрывая ног от пола, при этом страдает не только походка: заметно изменяется точность, темп, ритмичность движений, связанных с быстрой сменой исходных положений, играми с бросанием и ловлей мячей, с любыми предметными действиями при перемещении в пространстве. Упражнения, направленные на совершенствование функции равновесия – это прежде всего тренировки в сохранении поз при быстрых изменениях положения:
из положения лежа на спине перевернуться на живот, встать на колени, на стопы (сначала можно с опорой на стул, диван). Плавно повторить движения в обратном порядке;
из положения сидя на низком (высоком) стуле встать, сохраняя равновесие. Выполнить это упражнение с преодолением сопротивления, которое взрослый оказывает давлением на плечи ребенка.
Проводятся упражнения для тренировки равновесия при сохранении определенной позы:
в положении лежа (на спине, на животе, на боку) пытаться сохранить исходное положение общим напряжением мышц, сопротивляясь толчкам взрослого в бок, в плечо (вначале взрослый производит легкое подталкивание, которое постепенно усиливается);
сидя на стуле, попытаться сохранить исходное положение, сопротивляясь подталкиваниям взрослого за плечи, туловища и наклонам;
сохранять исходное положение, стоя на коленях, стоя на четвереньках, сопротивляясь подталкиваниям взрослого;
стоя на полу, ноги параллельны и слегка разведены, сохранять это положение, сопротивляясь подталкиваниям взрослого.
Равновесие тренируется в том случае, когда уменьшается или повышается площадь опоры. Для тренировки можно проделать следующие упражнения: ходьба вдоль веревочного круга по начерченному коридору, по наклонной доске, по скамейке; ходьба с перешагиванием через положенные на полу кубики, кегли, бруски; ходьба с перешагиванием через натянутую над полом веревочку, положенные на полу предметы; ходьба по разному грунту: траве, песку, щебню. Перед поступлением в школу нужно тренировать детей в устойчивости при ходьбе по лестнице вверх и вниз, при поворотах, наклонах.
Ходьба на носочках – это болезненное проявление ДЦП, при котором голеностопный сустав находится в согнутом состоянии. Ходьба на носочках вызывается повышенным тонусом трехглавой мышцы голени и является одним из самых часто встречающихся симптомов ДЦП. В тяжелых случаях ребенок не только стоит на носочках, но даже перекрещивает ноги. В результате появляется так называемая походка косаря.
Данное нарушение двигательного аппарата является по большей части результатом неполноценного развития мозга. Выявлять и корректировать патологическую ходьбу на носочках необходимо как можно раньше.
Следует, однако, понимать, что существуют два детской типа ходьбы на носочках: физиологический, который является нормой, и патологический, являющийся отклонением.
Физиологический тип ходьбы на носочках
Ходьба на носочках физиологического типа должна пристальным наблюдаться родителями и участковым педиатром. Если наблюдаемое сопротивление голеностопного сустава в пассивном движении относительно большое и мышцы голени твердеют, родителям ребенка необходимо как можно раньше обратиться за консультацией к реабилитологу.
Проверка реакции опоры

Ходьба на носочках как вредная привычка
Различают и условно патологический тип ходьбы на носочках. Такая привычка может развиться у детей с синдромом гиперактивности и другими патологиями поведения. Неразвитость вестибулярного аппарата нередко проявляет себя хождением на носочках.
У таких детей при измерении мышечного напряжения (выражающегося через амплитуду пассивных движений) голеностопного сустава патологических отклонений не выявляется. В подобных случаях обычно достаточно коррекции поведения и сенсорной интеграционной терапии, одним из инструментов которой является ходьба на пятках по коврику с размеченными шагами.

Патологический тип ходьбы на носочках
Поскольку именно патологическая ходьба на носочках часто является первым зримым указанием на отклонение в развитии мозга, при появлении нижеперечисленных признаков родителям следует обратить на данное нарушение особое внимание и безотлагательно обратиться к реабилитологу за осмотром и консультацией.
Итак, паталогическая ходьба на носочках:
- появляется в возрасте до четырех месяцев;
- наблюдается на протяжении длительного времени и не проходит в положенный (к восьмимесячному возрасту) срок;
- сочетается с отставанием в развитии двигательных навыков;
- сопровождается другими нарушениями работы опорно-двигательного аппарата;
- наблюдается у ребенка с пониженной чувствительностью слуха и зрения;
- происходит на фоне заметной деформации нижних конечностей.
Методы коррекции патологической ходьбы на носочках
В больницах Юньчена используются различные методы коррекции патологической ходьбы на носочках у детей с ДЦП. В мировой практике наиболее эффективными и часто применяемыми являются (в порядке распространенности):
- растяжка мышц приложением усилия извне;
- тренировки на коррекционной подставке для ног;
- коррекция с использованием кинезиотейпирования;
- продолжительная пассивная разработка суставов (СРМ-терапия);
- инъекции ботокса типа А;
- улучшенный метод Понсети (с использованием полимерного бандажа);
- коррекция с использованием низкотемпературного голеностопного ортеза (AFO).
Остальные методы коррекции патологической ходьбы на носочках мало распространены, характеризуются недоказанной эффективностью либо требуют использования радикальных мер лечения.
Улучшенный метод Понсети (проводимый с использованием полимерного бандажа) может применяться для коррекции контрактуры (спазма) голеностопного сустава, спазма трехглавой мышцы голени тяжелой степени, клонуса голеностопного сустава и других типов нарушений, при которых длительное применение метода растяжки мышц вручную не эффективно.
Детям, которые могут ходить, не рекомендуется применение метода коррекции с использованием низкотемпературного голеностопного ортеза (AFO). В особенно тяжелых случаях возможно применение в ночное время.
Растяжка мышц вручную – наиболее распространенный метод коррекции
Растягиваются икроножная и камбаловидная мышцы в двух положениях ног: с вытянутыми ногами и с согнутыми коленями. Для усиления проприоцептивных ощущений к собственно растягиванию можно добавить вибрационный массаж (постукивание) внутреннего и наружного края стопы.
Сразу после растягивания полезно проводить тренировку активного сгибания голеностопного сустава в различных позах и с использованием вспомогательных приспособлений.
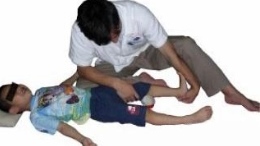
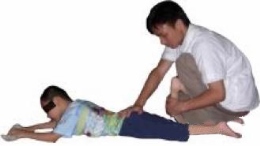



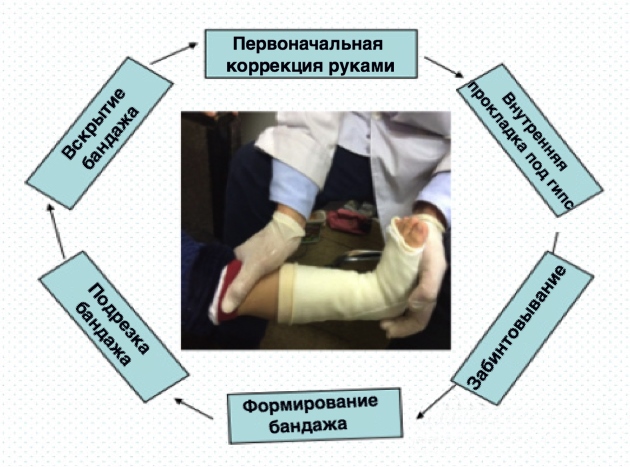
Полимерный бандаж как дополнение к методу Понсети
Обычно один курс лечения хождения на носочках при ДЦП составляется из шести-восьми процедур. Угол коррекции сгиба ноги в голеностопном суставе за одну процедуру составляет приблизительно шести градусов. К завершению курса угол сгибания стопы должен достичь 60-70 градусов.
После наложения бандажа ребенок может ходить почти сразу, что позволяет продолжать реабилитационные тренировки в обычном режиме. Этот метод характеризуется значительной протяженностью лечебного воздействия: благодаря фиксации ног, длящейся круглые сутки в течение нескольких дней и даже недель, увеличивается пластичность мышечных волокон.
Если в период ношения фиксирующего бандажа больному церебральным параличом дается надлежащая нагрузка и с ним проводятся целенаправленные тренировки, его двигательная модель заметно меняется к лучшему. Позитивный эффект сохраняется на протяжении двух лет.
Благодаря фиксации голеностопного сустава ребенок при ходьбе ставит ногу сначала на пятку, и лишь потом перемещает вес на всю стопу – хотя прежде, до бандажирования, контакт с поверхностью начинался с носка.
Подобное изменение в двигательном цикле позволяет мозгу научиться правильной последовательности действий.
Кроме того, оказывается корректирующий эффект на такие нарушения как:
- переразгибание колена (рекурвация);
- антеверсия (смещение кверху) таза;
- гиперлордоз поясничного отдела (выпячивание живота вперед);
- утиная походка, при которой ягодицы смещаются выдаются назад и вверх во время шагового движения.
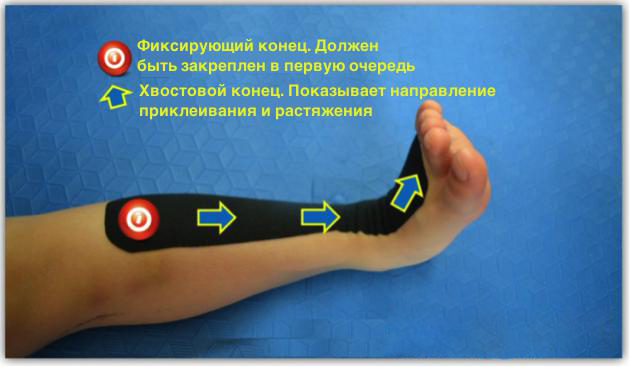
Метод кинезиотейпирования в лечении ходьбы на носочках
Кинезиотейпирование способствует расслаблению трехглавой мышцы голени, помогает тыльному сгибанию стопы, облегчает коррекцию положения лодыжки. Схема тейпирования при лечении ходьбы на носочках у детей с ДЦП включает в себя решение двуединой задачи:
- тейпирование для расслабления трехглавой мышц голени;
- тейпирование для стимуляции сокращения передней большеберцовой мышцы.
Нога фиксируется в естественном положение или с небольшим сгибанием назад. Фиксирующий конец тейп-ленты прочно закрепляется на верхней третьей части латерального края большеберцовой кости и растягивается на внутреннюю и наружную лодыжку. При этом хвостовой конец должен находиться на тыльной стороне стопы.
Поскольку необходимо по возможности избежать подворачивания стопы внутрь под действием передней большеберцовой мышцы, хвостовой конец не должен полностью располагаться в конечной точке крепления тейпа.

Инъекции ботулина типа А в лечении ДЦП
ходьба на носочках, вызванная мышечным спазмом, весьма эффективно поддается коррекции инъекциями ботулина типа А. Введение препаратов ботулотоксина с целью длительной миорелаксации широко распространено в международной практике. При назначении препарата необходимо обязательно четко знать показания к применению и сочетать инъекции с реабилитационной терапией.
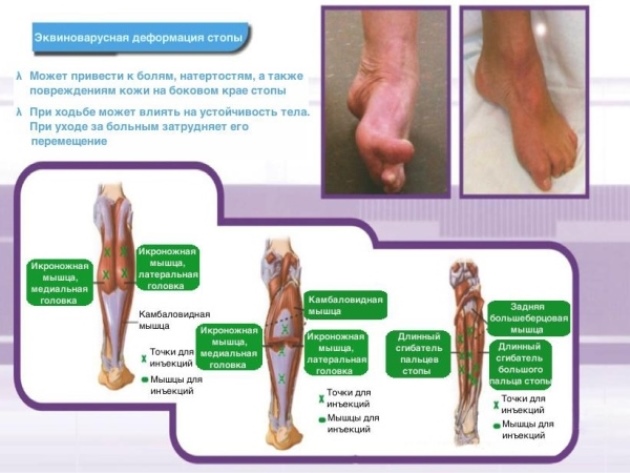
Срок действия инъекции 3-6 месяцев. Детям, прибывающим в Юньчен на лечение ДЦП, рекомендуется получать инъекции ботулина А за несколько недель до прохождения реабилитационного курса.
Методы устранения контрактуры ахиллова сухожилия
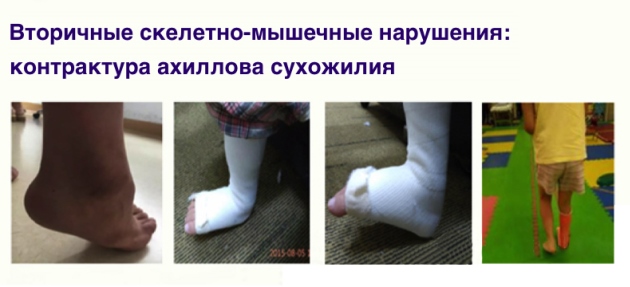
Применяется улучшенный метод Понсети: пошаговое приспособление голеностопного сустава к положению под нормальным углом, снижение мышечного напряжения голеностопного сустава. Через пять минут после проведения процедуры ребенок может начинать ходить, что позволяет обучить мозг нормальной ходьбе.
Данный метод в настоящее время является наилучшим для коррекции контрактуры ахиллова сухожилия, тяжелых спазмов и деформации суставов легкой степени, вызванных длительной ходьбой на носочках. Этот метод эффективен и может применяться на протяжении долгого времени.
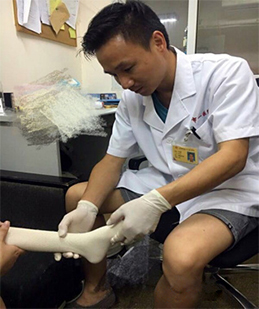
Для фиксации ноги используется голеностопный ортез из низкотемпературного термопластика или эластичный ортез – но исключительно для ночного времени! Ходить в ортезе запрещено, активные игровые нагрузки не допускаются! Применяется в качестве закрепительной терапии после применения метода Понсети
Коррекция статическим положением (внешняя фиксация, регулируемый угол, ходьба ограничена): применяется при анкилозе и для послеоперационной фиксации.

Однако у изделия достаточно высокая цена, кроме того, пациенту невозможно или затруднительно ходить во время применения.
Система классификации крупных моторных функций (GMFCS): III и более степень, амплитуда пассивных движений (PROM): мышечное напряжение II/III.
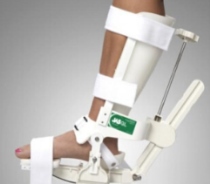
Голеностопный ортез, позволяющий двигаться, рекомендуется детям со спазмами тяжелой степени, которые ходят дома и на улице. Движения лодыжки фиксируются в пределах 90 градусов.

Однако наилучшим способом является ходьба с ортопедическими стельками после снятия спазма по методу Понсети.
Система классификации крупных моторных функций (GMFCS): III и более степень, амплитуда пассивных движений (PROM): мышечное напряжение I
Детям со спазмами голеностопного сустава легкой степени, которые ходят дома и на улице, достаточно применения биомеханических ортопедических стелек. Поднятие щиколотки вынуждает пятку касаться земли, а также улучшает проприоцептивное ощущение пятки.
Применение голеностопного ортеза для детей с такой степенью отклонений может принести больше вреда, чем пользы, так как ортез ограничивает движение голеностопных суставов, что часто влечет появление других нарушениям походки, а также оказывает негативное влияние на развитие голени и стопы.
Система классификации крупных моторных функций (GMFCS): ниже III степени, амплитуда пассивных движений (PROM): мышечное напряжение II/III
Детям со спазмами тяжелой степени, которые не могут ходить или для которых способность ходить и стоять не является целью на данный момент, рекомендуется применять статический голеностопный ортез.

Статический голеностопный ортез надевается на ночь и в остальное время, когда ребенок не проходит реабилитационную терапию, чтобы контролировать позу на протяжении 24 часов в день.
Система классификации крупных моторных функций (GMFCS): ниже III степени, амплитуда пассивных движений (PROM): мышечное напряжение I
Детям со спазмами легкой степени, которые не могут ходить или для которых способность ходить и стоять не является целью на данный момент, рекомендуется применять статический голеностопный ортез из низкотемпературного термопластика.

Относительная прочность пластика низкотемпературной формовки достаточно низка. Ортез из этого материла нельзя нагружать, однако доступность цены приспособления является важным фактором выбора. Данный ортез надевается на ночь и в остальное время, когда ребенок не проходит реабилитационную терапию, чтобы контролировать геометрию нижней конечности на протяжении 24 часов в день.
Важно знать!
По различным причинам голеностопный ортез назначается к использованию чересчур часто. Многие пациенты, у которых присутствует спазм легкой степени, но могущие ходить самостоятельно; и даже некоторые пациенты, не имеющие деформаций стопы, приводящих к ходьбе на носочках, а всего лишь имеющие нестабильный голеностопный сустав, на протяжении долгого времени применяют ортезы.
В краткосрочной перспективе применение ортезов у таких детей в некоторой степени помогает улучшить стабильность голеностопного сустава, но поскольку функции сустава замещаются ортезом, ношение приспособления приводит к отсутствию достаточной тренировки функций самого сустава.
Голеностопный сустав является одним из трех главных регулирующих механизмов динамического равновесия тела в положения стоя. Он также является наиболее часто используемым видом механизма реагирования, регулирующим равновесие в положении стоя.
Кроме того, в положении стоя в покое каждая пяточная кость несет нагрузку половину веса тела, а во время ходьбы эта нагрузка становится равной четырехкратному весу тела. В подавляющем большинстве случаев применение ортезов у детей с дефектом, вызывающем ходьбу на носочках, приводит к тому, что пятка не касается земли, в результате чего связки и фасции в области пятки и голеностопного сустава не получают необходимой механической и проприоцептивной стимуляции, что, в конечном итоге, негативно влияет на развитие пятки.
Обычно у детей, которые на протяжении долгого времени носят ортезы, пятка маленькая, голеностопный сустав неустойчив, тонус подошвенной фасции снижен, а свод стопы оседает вниз.
Читайте также:


