Чем отличается эпилепсия от симптоматической эпилепсии

Вследствие различных заболеваний головного мозга изменяется электрическая активность его клеток.
У больного возникает эпилептический синдром, характеризующийся повторением судорожных приступов.
В большинстве случаев приступы исчезают вслед за устранением основного заболевания.
Безусловно, существует риск развития истинной эпилепсии, но при соответствующем лечении он не превышает 10%. У больных с ЭС не наблюдается нарушений психики или снижения интеллекта, характерных для эпилептиков.
Что это такое
Эпилептический синдром — это повторяющиеся судорожные припадки, развивающиеся на фоне заболевания головного мозга. Другими словами, это не самостоятельная болезнь, а результат других патологий мозга.
Причины ЭС у детей:

Наиболее частые причины болезни у взрослых:
- Травмы головы.
- Опухоль головного мозга.
- Гипоксия.
- Инфекции (менингит, энцефалит).
- Инсульт.
- Рассеянный склероз.
Другое название эпилептического синдрома — симптоматическая эпилепсия, то есть, приступы являются симптомом серьезного заболевания головного мозга.
Большое значение имеет наследственная предрасположенность к возникновению ЭС. Если близкие родственники больны эпилепсией, вероятность развития ЭС увеличивается до 30%.
Симптомы у детей и взрослых
Симптоматическая эпилепсия проявляется по-разному, в зависимости от локализации очага поражения мозга. В медицине выделяют следующие виды недуга: лобный, теменной, височный.
При поражении лобной доли возникают следующие симптомы:
- обонятельные галлюцинации;
- судорожное сжимание рук, прижатие ног к животу;
- закатывание глаз, слюнотечение.
Теменной ЭС проявляется следующими признаками:

Симптомы височного типа патологии:
- лунатизм;
- спутанность сознания;
- приступы эйфории;
- зрительные галлюцинации;
- чувство жара в животе, тошнота.
У детей нервная система еще не окрепшая, поэтому ЭС имеет более яркую симптоматику:
- ритмичные судороги по всему телу;
- прерывистое дыхание;
- бледность кожных покровов;
- сгибание конечностей;
- нарушение сознания;
- выделение пены изо рта.
Наряду с продолжительными, появляются кратковременные приступы, при которых больной на мгновение теряет сознание, смотрит в одну точку, совершает хаотичные движения руками. Затем он приходит в себя, как будто ничего не случилось.
Эписиндром и эпилепсия — в чем разница

Следует дифференцировать истинную эпилепсию от эпилептического синдрома.
Основное отличие — в происхождении патологии. Эписиндром всегда развивается на фоне другого заболевания мозга.
Эпилепсия — самостоятельное заболевание, которое часто возникает по неизвестным причинам.
При эпилепсии у больного прогрессируют психические расстройства: психозы, амнезия. Для таких пациентов характерны изменения личности, выражающиеся в снижении интеллекта, нарушении мышления, изменении настроения. При ЭС этого практически не происходит.
У детей, больных эпилепсией, наблюдается гиперактивность или заторможенность, повышенная агрессия, садистские проявления. Эти дети не могут обучаться в обычной школе.
При эписиндроме вышеперечисленные проявления отсутствуют, дети могут посещать учебные заведения наряду со здоровыми сверстниками.
Если устранить основное заболевание мозга, являющееся первопричиной развития ЭС, все признаки исчезнут. Другими словами, ЭС не означает, что пациент болен эпилепсией.
- формах и стадиях заболевания, его симптомах и признаках, методах диагностики;
- образе жизни и меню больного, возможности беременеть и рожать при наличии данного недуга;
- частых последствиях болезни, мерах профилактики.
Лечение
Лечение эпилептического синдрома начинается с выявления и устранения причины. Основные принципы терапии:
- Лечение инфекционного возбудителя (при менингите, энцефалите).
- Хирургическое удаление опухоли мозга.
- Назначение препаратов, улучшающих мозговое кровообращение (после инсульта).
- Применение жаропонижающих средств (если приступы возникают вследствие высокой температуры).

В случае, когда невозможно полностью устранить причину приступов (ЧМТ, внутриутробная гипоксия, родовая травма, рассеянный склероз), больному назначают противосудорожные препараты (Карбамазепин, Конвулекс, Фенобарбитал).
Также показана специальная диета с повышенным содержанием жиров.
Организм берет жиры в качестве основного источника энергии, это снижает частоту припадков.
Длительность приема зависит от состояния пациента. Если приступы не возникают в течение года, то дозировку лекарств постепенно снижают, затем препараты отменяют полностью.
Иногда прибегают к операции, во время которой воздействуют на центр возбуждения в мозге. Чаще всего хирургическое лечение показано при височном типе ЭС.
Как жить с заболеванием
Пациенты с ЭС вполне могут жить обычной жизнью, не чувствовать себя ущербными. Для предупреждения приступа необходимо соблюдать некоторые рекомендации:
- Беречься перегревания и сильного повышения температуры.
- Придерживаться низкоуглеводной диеты.
- Употреблять меньше острой и соленой пищи.
- Не пить тонизирующих напитков (чай, кофе, энергетики).
- Отказаться от алкоголя и курения.
- Избегать стрессовых ситуаций.
Если приступы возникают редко, больной может работать, но существует целый ряд видов деятельности, который противопоказан при данном заболевании.
Прогноз и профилактика

Прогноз заболевания зависит от возможности устранения причины.
Некоторые инфекции можно полностью вылечить, тогда приступы больше не вернутся.
Сложнее обстоят дела с последствиями травм или врожденными патологиями. Здесь потребуется более длительное лечение.
Профилактика ЭС:
- Своевременное лечение инфекционных заболеваний.
- Снижение высокой температуры.
- Избегание черепно-мозговых травм.
- Предотвращение перегрева, переохлаждения организма.
- Срочное обследование при подозрении на опухоль мозга.
- Нормализация артериального давления для предупреждения инсульта.
В случае невозможности устранить причину ЭС, больному показан пожизненный прием противосудорожных препаратов. Если соблюдать все рекомендации доктора, припадки не будут возникать и эпилептических изменений психики удастся избежать.
Представляет собой заболевание хронического характера, при котором в коре головного мозга наблюдается стремительный рост электрической возбудимости. Патология характеризуется приступами спонтанного типа и подразделяется на несколько видов, одним из которых является симптоматическая эпилепсия, она также называется криптогенной.
Стоит отметить, что криптогенная эпилепсия относится к числу наиболее распространенных форм заболевания, которая диагностируется в 70-75% случаев.
Особенности и причины заболевания
Что такое симптоматическая эпилепсия и каким образом она проявляется? Криптогенная фокальная эпилепсия являет собой болезнь психически-неврологического характера, которая сопровождается неожиданными судорожными приступами. На данный момент окончательные причины эпилепсии данного типа окончательно не установлены.
Симптоматическая фокальная эпилепсия – что это такое? Она развивается на фоне нарушения метаболизма в определенных долях головного мозга. Установлено, что при этом типе заболевание имеет не врожденное или генетическое, а приобретенное происхождение – например, в результате травмы головы.

Медицинская статистика свидетельствует, что примерно в 78-80% случаев симптоматика заболевания бывает частичной, так как симптоматическая форма заболевания сопровождается поражением только отдельной доли головного мозга. В таком случае фокальные приступы беспокоят человека значительно реже.
Причины заболевания фокального типа:
- Различные черепно-мозговые повреждения, травмы, сотрясение мозга – при этом, первые симптомы патологии дают о себе знать спустя несколько месяцев или даже лет после травмы.
- Менингит, энцефалит, иные воспалительные процессы в области головного мозга.
- Травмы у младенцев, полученные во время родов, инфекции вирусного типа.
- Гипертония, инсульт, аневризма, абсцесс или киста в тканях головного мозга.
- Онкологические опухоли в организме.
- Остеохондроз шейного отдела позвоночника, который провоцирует острую патологию кровообращения в клетках головного мозга.
Если говорить о таком заболевании, как приобретенная эпилепсия – причины часто могут быть связаны с разнообразными патологиями внутренних органов и систем, болезнями вирусного или инфекционного характера, которые не были долечены или лечились неправильно.
Симптоматическая эпилепсия никогда не выступает в качестве самостоятельного заболевания, она всегда развивается на фоне другой патологии нервной системы.

Симптомы фокальной формы болезни
Основные симптомы эпилепсии зависят от формы и стадии заболевания.
В зависимости от того, какой именно участок коры головного мозга был поражен, выделяются следующие виды патологии:
- Височный – при данном типе заболевания нарушается логика мышления, слух, осознание личности, появляются слуховые или зрительные галлюцинации, учащенное сердцебиение, жар.
- Лобный – при этой форме болезни поражаются лобные участки коры головного мозга, что сопровождается сильными когнитивными расстройствами, а также нарушениями речи, спазмами мышц, конечностей, туловища.
- Затылочный – болезнь характеризуется повышенной утомляемостью, нарушениями координации, зрением.
- Теменной – болезнь проявляется судорогами, нарушениями двигательной активности.

Основные методы лечения
Криптогенная эпилепсия, в отличие от симптоматической, развивается по неизвестным причинам. Приобретенная чаще всего провоцируется травмированием и ушибами головы, сотрясением головного мозга, вирусными и инфекционными патологиями.
Лечение заболевания симптоматического типа предполагает применение специальных противосудорожных лекарственных препаратов. Очень важно понимать, что лекарственное лечение при этой болезни длится всю жизнь, а поэтому очень важно подобрать лекарства с минимальным количеством побочных действий.
Симптоматическая эпилепсия хорошо поддается лечению медикаментозными средствами, которые назначает только врач, подбирая их в индивидуальном порядке.
В зависимости от формы заболевания и особенностей его развития могут использоваться следующие противоэпилептические средства:
- Лакосамид.
- Карбамазепин.
- Фенобарбитал.
- Клобазам.
- Топирамат.
- Депакин.
- Конвульсовин.
- Ламотроиджин.
В случаях, когда частота припадков увеличивается до 1-2 в день, рекомендуется проведение оперативного вмешательства.
Чаще всего хирургическое лечение проводится в том случае, когда первопричиной заболевания является киста, доброкачественное или злокачественное новообразование в области головного мозга.
Диета
Криптогенная эпилепсия требует соблюдения специальной диеты – это помогает купировать заболевание и предупредить развитие приступов. Рацион людей, больных эпилепсией должен быть максимально полноценным и сбалансированным, содержать витамины, микроэлементы и растительную клетчатку.
Основу меню должны составлять жиры (около 72-75%), и только остальная часть отводится на долю белков и углеводов.

Продукты, разрешенные при эпилепсии:
- Жирные сорта мяса и рыбы.
- Сливки, сметана и другие молочные продукты с высоким процентом жирности.
- Яйца.
- Растительное и сливочное масло.
- Субпродукты.
- Бульоны и каши с добавлением сливочного масла.
- Свежие овощи, фрукт и ягоды.
- Булочки и другая выпечка.
Основное место в рационе должно отводиться кисломолочным продуктам с высоким процентом жирности – йогурту, сметане, сливкам, мясу и рыбе жирных сортов, животному жиру, растительному маслу, фруктам, овощам, содержащим в себе большое количество растительной клетчатки.
При соблюдении противоэпилептической диеты очень важно пить поменьше жидкости, так как установлено, что обилие напитков может провоцировать развитие приступов. Криптогенная эпилепсия – это серьезный повод максимально ограничить крепкий черный чай и кофе, а также алкогольные напитки в своем рационе.
Кроме того, рекомендуется строго ограничить употребление какао, черного шоколада, копченостей, маринадов, солений.
Заболевания центральной нервной системы органического типа встречаются в практике врачей, примерно, в 20% случаев. Представлены они перенесенными инсультами, нейроинфекциями, опухолями, доброкачественными и злокачественными (реже). Проявления патологических процессов вариативны по характеру, всегда угрожающие.
Симптоматическая эпилепсия — это вариант неврологического заболевания. Сопровождается резким увеличением и хаотизацией электрических импульсов, генерируемых головным мозгом. Типичные признаки всегда одни и те же, в зависимости от локализации очага.
В отличие от криптогенной формы, вторичная всегда обусловлена наличием структурных, анатомических изменений в церебральных структурах. В первом же случае причина либо не выяснена, либо же выявить ее не представляется возможным вообще (идиопатическая разновидность).

Другое название патологии — вторичная симптоматическая эпилепсия, что указывает на ее происхождение и обусловленность прочими заболеваниями. Диагностика в таком случае не представляет больших сложностей. Распространенность составляет до 70% от всех выявленных случаев. При общей численности больных в мире около 50 миллионов человек.
Болезнь имеет собственный код диагноза по МКБ-10 — G40.2.
Причины развития
Поскольку симптоматическая эпилепсия — вторичный патологический процесс, причины нужно искать в прочих заболеваниях.
Опухоли головного мозга
Составляют до шестой части всех описанных клинических случаев. Большой роли локализация эпилептического очага не играет. Однако риск присутствует при поражении височной, лобной долей. Намного реже затылочной, теменной областей. Возможен вариант с развитием нарушения на фоне повышения внутричерепного давления при вовлечении дренажной системы. Ликвор (цереброспинальная жидкость) не отводится с достаточной скоростью, его концентрация растет, что и приводит к компрессии участков головного мозга, их раздражению. Чаще подобное расстройство возникает при поражении третьего желудочка, хиазмально-селлярной области (расположение гипофиза, гипоталамуса), подкорковых структур.
Опухоли могут быть различными, большой роли это также не играет. От небольшой аденомы гипофиза до краниофарингиомы, менингиомы. Чаще встречаются глиомы низкой степени злокачественности (grade I-II по общепринятой классификации), возможны высокозлокачественные глиобластомы. Крупная неоплазия имеет больше шансов спровоцировать эпилептический приступ и обусловить дальнейшие рецидивы.
Перенесенные травмы
Симптоматическая эпилепсия развивается на фоне травм в 15% случаев или более. Причина заключается в нарушении анатомической целостности нервных тканей. Многое зависит от характера структурных изменений центральной нервной системы. Но известны многие случаи, когда простое сотрясение, не приводящее к видимым органическим дефектам головного мозга, заканчивалось рецидивирующей симптоматической эпилепсией. Такие формы расстройства трудно поддаются терапии.
Инсульт
Нейроинфекции
Под ними понимаются менингит и энцефалит. Оба заболевания опасны для жизни, нередко влекут стойкий неврологический дефицит в форме слабоумия, афазии (невозможности нормально говорить), зрительной, тактильной дисфункций, моторных нарушений и прочих. Без лечения состояние распространяется экспансивно, охватывает близлежащие ткани. Чем больше очаг, тем вероятнее развитие симптоматической эпилепсии. Заболевание оставляет след в виде глиоза.
Цереброваскулярная недостаточность
Нарушение мозгового кровообращения. Предынсультное состояние. Дает типичную клинику. Может перерасти не в некроз нервных структур, а в сосудистую деменцию (исход же рано или поздно один — инсульт). Недостаточное питание головного мозга заканчивается симптоматической эпилепсией в 12-13% случаев. Обычно это не стойкое нарушение, а преходящее, эпизодической расстройство. Вероятность резко растет в момент усугубления кровотока. При неудачном повороте головы, сне в неудобной позе, стрессовой ситуации, физической перегрузке приеме некоторых медикаментов.
Генетические патологии
Сторонние факторы, приводящие к эпизодическим приступам
Симптоматическая эпилепсия имеет следующие причины: опухоли, нейроинфекции, травмы, нарушения питания головного мозга. Это основа, с которой работают врачи. Только потом рассматриваются прочие факторы.
Классификация
Типизация проводится по основанию обширности очага аномальной электрической активности. Выделяются:
- Симптоматическая фокальная эпилепсия. Классический тип, при котором имеется четкий очаг. Он расположен в одной доле или на стыке областей головного мозга. Топография уточняется посредством МРТ и электроэнцефалографии. Не всегда дает симптомы, присущие симптоматической эпилепсии. Возможны очаговые неврологические признаки без судорог и потери сознания.
- Симптоматическая эпилепсия с генерализованными приступами. Соответствует представлению людей об этом заболевании. Сопровождается потерей сознания, судорогами. Вовлечен весь головной мозг, сигнал диффузно усиливается. Точно определить первоисточник невозможно (хотя он есть всегда: начало нарушение берет в одной области, затем в ходе цепной реакции вовлекается весь головной мозг).
Возможна более дробная классификация по точной локализации очага. Симптоматическая парциальная эпилепсия (задействована лобная доля), симптоматическая височная эпилепсия, затылочная, теменная формы выделяются в качестве основных.
Симптоматическая эпилепсия с вторично генерализованными приступами выделяется в качестве отдельной разновидности расстройства. Характеризуется прогрессирующими нарушениями, что и следует из названия. Качественно диагностировать точный аномальный очаг можно только в начале припадка. В ранний период до установления диагноза рекомендуется наблюдать таких пациентов в стационаре.
Классификации используются для уточнения характера расстройства, выработки примерной терапевтической тактики, оценки перспектив восстановления.
Симптомы, клиническая картина
Проявления зависят от локализации области аномальной электрической активности и первопричины патологического процесса.
Типичная клиническая картина генерализованной симптоматической эпилепсии:
- Потеря сознания. Возникает спонтанно, внезапно. Без выраженного предшествующего периода.
- Падение. Мышечный тонус резко повышается, тело перестает слушаться. Нередко такие падения приводят к фатальным травмам. При наличии возможности окружающим рекомендуется внимательно следить за состоянием человека для быстрого реагирования.
- Тонико-клонические судороги. Охватывают все тело. В том числе мимическую мускулатуру, язык.
- Прочие явления: конвульсивные сокращения мускулов, нечленораздельные звуки. Обусловленные спазмом голосовой щели.
Приступ длится от 2 до 5 минут, редко дольше. Заканчивается постепенным выходом человека из патологического состояния. После эпизода пациент ощущает сильную усталость. Астеничен, слабо реагирует на окружающие стимулы. Такое нарушение самочувствия продолжается несколько часов.
Фокальные или очаговые эпизоды сложнее признать за симптоматическую эпилепсию, потому как клиника ограничивается неврологическими местными симптомами:
- Лобная доля. Нарушение сопровождается поведенческими отклонениями. Человек становится неуместно веселым, грустным, агрессивным. Падает почти до нуля продуктивность мышления. Возможны все те же классические судорожные припадки.
- Теменная доля определяет развитие тактильных галлюцинаций. Больному кажется, что его кто-то касается, под кожей что-то шевелится. Невозможно определить знакомые предметы не ощупь. В тяжелых случаях пациент не воспринимает собственное тело как единое целое. Также утрачивается способность читать, писать, выполнять элементарные арифметические действия.
- Височная доля дает слуховую симптоматику. Глухота, невозможность понимать речь, говорить самому, вербальные галлюцинации по типу голосов в голове. Также возможны тонико-клонические судороги, нарушения памяти по типу выборочной или тотальной антероградной амнезии (от момента начала приступа и до полного восстановления после такового). Ретроградная амнезия встречается реже. Характеризуется провалами и невозможностью вспомнить некоторые события из прошлой жизни. В обоих случаях сохраняется нормальная ориентация в собственной личности.
- Затылочная доля. Редкое явление. Сопровождается зрительными нарушениями разных форм. Фотопсии (яркие вспышки света, простейшие визуальные галлюцинации), метаморфопсии (невозможность оценить расстояние до объекта или его размеры), туман в поле зрения, скотомы (выпадение отдельных полей видимости), корковая слепота на оба глаза. Вот перечень возможных проявлений.
Продолжительность такого эпизода также невелика и составляет от пары минут до часа. Затем наблюдается спонтанный регресс клиники, ее редукция даже без медицинской коррекции.
Помимо собственно проявлений симптоматической эпилепсии, присутствуют признаки первичных заболеваний. Обычно на фоне перенесенных нейроинфекций, текущих опухолей, цереброваскулярной недостаточности. Травмы не дают стойких нарушений, что делает диагностику непростой. Например, на фоне неопластических процессов присутствуют регулярная головная боль, головокружение, тошнота, возможна рвота, нарушение рефлексов (обнаруживается при рутинном неврологическом осмотре). Цереброваскулярная недостаточность дает схожие признаки. Добавляются неврологические дефицитарные явления по типу уже названных выше.
У детей клиническая картина идентична.
Диагностика
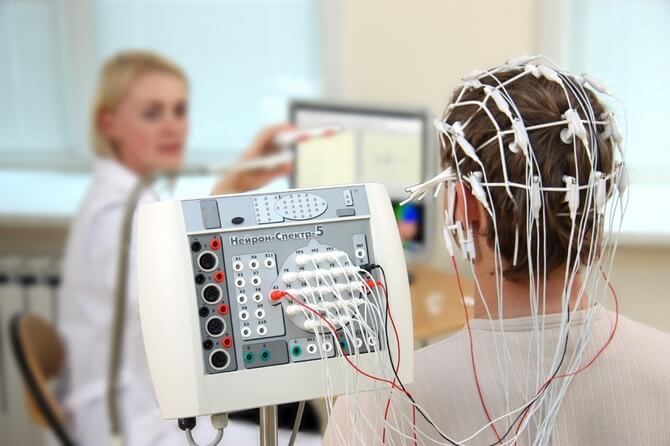
Диагностика проводится под контролем невролога. При необходимости привлекаются кардиолог, нейрохирург. Перечень исследований разнится от случая к случаю.
Устный опрос дает возможность объективизировать симптомы. Систематизировать их и составить четкую клиническую картину. Далее выдвигаются гипотезы.
Сбор анамнеза используется для определения вероятной первопричины расстройства. Играет одну из ключевых ролей в диагностике. Устанавливаются такие факты, как образ жизни, перенесенные заболевания, текущие патологические процессы, семейная история, травмы и прочие.
Рутинная оценка неврологического статуса. Проверка базовых рефлексов. При выраженной симптоматической эпилепсии, тем более на фоне первичных патологий, отклонения присутствуют более чем в половине случаев.
Электроэнцефалография. Для оценки электрической активности отдельных областей головного мозга и всех церебральных структур вообще.
МРТ головного мозга. Для большей информативности и точности проводится с контрастным усилением препаратами на основе гадолиния. Они усиливают изображение, дают возможность выявить участки глиоза (рубцевания), распознать опухоли и дать им первичную характеристику. Точку в вопросе ставит гистологическое исследование (образец для оценки берется в ходе операции, поскольку по уровням риска она не опаснее чем стереотаксическая биопсия головного мозга).
По мере необходимости проводятся дополнительные исследования под контролем прочих специалистов: цереброспинальная пункция, суточное мониторирование по Холтеру (оценка сердечной деятельности и артериального давления в течение 24 часов), электрокардиография, эхокардиография, анализы крови общий, биохимический, на гормоны.
Дифференциальная диагностика как таковая не требуется, потому как симптоматическая эпилепсия проявляется довольно специфично. Тем более, что можно найти четкого виновника расстройства. Чего не сказать про криптогенную форму. Дифференциальный диагноз нужно выставлять при выявлении этиологии нарушения. Здесь на помощь приходит МРТ головного мозга с контрастом. Возможно проведение люмбальной пункции для выявления нейроинфекций или следов таковой. Оцениваются полные данные объективной диагностики.
Чем отличается симптоматическая височная эпилепсия от структурной?
Имеет место терминологическая путаница. Структурная эпилепсия симптоматического плана включает в себя и височную и прочие формы. О структурном нарушении говорят в том случае, если присутствует органическое нарушение строения нервных тканей. В том числе уже названный глиоз. В то же время височная разновидность может и не иметь структурного характера, как, например, при спонтанном возбуждении. Потому речь о родовом и видовом соотношении понятий и то не всегда.
Лечение

Лечение этиотропное. Направлено на устранение первопричины нарушения. Параллельно применяются медикаментозные средства для симптоматической терапии эпилепсии, то есть купирования проявлений и превенции рецидивов.
Опухоли головного мозга лечатся строго хирургически. Задача — тотальное иссечение неоплазии, то есть полное удаление. По необходимости назначаются курсы химио- и лучевой терапии. Многие новообразования имеют хорошие шансы на полное излечение без вероятности рецидива. Не считая опухолей 3 класса злокачественности и выше.
Нейроинфекции в острой фазе купируются антибиотиками (если имеют бактериальное происхождение). Обязательно применение диуретиков мягкого действия (Верошпирон, Спиронолактон), глюкокортикоидов (Дексаметазон, Преднизолон). Уже прошедшие инфекции, оставившие след, не требуют лечения. Устранить органические нарушения также невозможно. Терапия направлена на устранение признаков.
Цереброваскулярная недостаточность купируется ноотропами (Глицин), цереброваскулярными средствами (Пирацетам, Актовегин). По необходимости применяются противогипертензивные препараты (ингибиторы АПФ, бета-блокаторы, антагонисты кальция и прочие).
Прогноз и профилактика
Прогноз зависит от основного заболевания. Доброкачественные опухоли, острые нейроинфекции, вовремя диагностированные, начальные стадии цереброваскулярной недостаточности отличаются хорошим исходом при раннем начале лечения. Прочие диагнозы отличаются умеренным или неблагоприятным прогнозом в плане полного излечения. Но коррекции и стойкой компенсации добиться удается в 70% случаев.
Конкретные перспективы зависят от возраста, пола, общего состояния здоровья, образа жизни, привычек, бытовых условий, характера профессиональной деятельности. Уровня физической активности, семейного анамнеза и прочих моментов. Точные данные стоит уточнять у лечащего врача.
Профилактика
Меры профилактики не выработаны. Точных методов превенции не известно. Достаточно придерживаться минимальных правил, стандартных в рамках неврологической и кардиологической практики:
- Отказ от курения, спиртного, психоактивных веществ.
- Нормализовать режим сна и бодрствования. Не менее 7-9 часов сна.
- Скорректировать рацион. Минимум жирного, жареного, никаких копченостей, полуфабрикатов и консервов. Вопрос лучше обсудить с диетологом.
- Избегание стрессов, освоение методик релаксации.
Читайте также:


