Что такое гипервентиляция при эпилепсии
Форсированное дыхание приводит к ряду изменений в организме, главным образом в химическом составе крови за счет значительного уменьшения углекислоты (гипокапнии). Определенное значение имеет и "подщелачивание" организма, возникающее при гипервентиляции, когда вследствие усиленного выведения из организма углекислоты изменяется кислотно-щелочное состояние в сторону алкалоза "респираторный" алкалоз при гипервентиляции. Известно, что обогащение углекислотой в коре снимает распространение возбуждения, увеличивает его порог.
Механизм изменений биоэлектрической активности, происходящие при гипервентиляции, и в особенности появления высокоамплитудных медленных колебаний, до сих пор полностью не раскрыт. По мнению некоторых авторов причиной возникновения медленных волн является нарушение мозгового кровообращения, которое проявляется в сужении сосудов головного мозга под влиянием гипокапнии и связанного с ней острого газового алкалоза, что приводит к недостаточному снабжению мозга кислородом и глюкозой. Считается, что на возникающую гипоксию наиболее рано реагируют структуры орального отдела ствола мозга (гипоталамуса). Однако большинство авторов склоняются к тому, что первостепенным фактором в замедлении биоэлектрической активности мозга при гипервентиляции является гипокапния. Гипоксия существенно поддерживает гипокапнический эффект, но сама по себе (без сопутствующей гипокапнии), по-видимому не оказывает на динамику ЭЭГ такого влияния . Немаловажную роль играют и нейрогенные факторы (афферентация, поступающая в ЦНС с блуждающих нервов), однако, как правило, они завуалированы более мощными гуморальными факторами.
Существуют неоднозначные мнения относительно механизма влияния углекислоты на биоэлектрическую активность мозга. Одни считают, что действие углекислоты на биопотенциалы мозга осуществляется как гуморально, так и рефлекторно, с хеморецепторов сосудистых зон, возбуждение которых оказывает стимулирующее влияние на ретикулярную Формацию ствола мозга и затем на нейроны больших полушарий. Именно влиянием гипокапнемии на ретикулярные структуры принято объяснять сдвиги на ЭЭГ, появляющиеся при гипервентиляции. Другие придерживаются иного мнения и считают, что углекислота оказывает непосредственное возбуждающее действие на нейроны головного мозга. При гипервентиляции изменения ЭЭГ носят последовательный характер.
-
Выделяют три фазы изменения биоэлектрической активности мозга при гипервентиляции:
- - десинхронизация;
- - активация альфа-ритма;
- - гиперсинхронизация (доминирование на ЭЭГ тета- и дельта-активности).
Отмечено, что первая фаза (десинхронизация) часто отсутствует у детей и некоторых взрослых людей. Характер изменений ЭЭГ во время гипервентиляции, а именно выраженность той или иной фазы, скорость и степень проявления усиления медленных ритмов, зависит от разных причин.
Наличие и скорость возникновения изменений ЭЭГ во многом обусловлены режимом гипервентиляции. Отсутствие стандартных режимов определяет некоторую противоречивость данных различных авторов. Обычно гипервентиляция рекомендуется проводить о течение 3-х минут. Глубина вдоха и выдоха должна быть максимальной, а частота около 20 дыхательных движений в минуту. Однако имеются наблюдения говорящие о том, что такая длительность гипервентиляции нецелесообразна, особенно в детском возрасте, изменения ЭЭГ, имеющие значение для диагностики, появляются уже на 1 минуте исследования, что делает продолжение гипервентиляции более 2-х минут излишним и опасным для ребенка. Высокоамплитудная медленная активность обычно развивается спустя 10-30 сек после максимального снижения РаСО2, т.е. на 1.5-2 минуте гипервентиляции. Что касается индивидуальных особенностейпроявления медленных колебании (их наличия, времени появления и степени выраженности в процессе пробы), то они, по-видимому, обусловлены индивидуальной чувствительностью обследуемых к снижению РСО2.
Одним из факторов обусловливающих повышенную чувствительность ЦНС к гипервентиляции является возраст обследуемого. Хотя у детей, так же как и у взрослых, отмечается различная индивидуальная чувствительность к гипокапнии. Так, у 13% детей (без клинических пароксизмальных состояний) реакций на гипервентиляцию начинается через 0,5 мин, у 48% - через 1 минуту. Если проследить скорость появления медленных волн на ЭЭГ при гипервентиляции (т.е. времени от начала гипервентиляции до выраженного проявления активации медленной активности) у лиц разных возрастных групп, то оказалось, что наиболее чувствительны к развитию гипокапнии дети младше 12 лет. У более старших детей отмечается снижение чувствительности мозга к гипокапнии, которая вновь увеличивается а период полового созревания, a затем снижается. Полученные данные показывают, что возрастные особенности чувствительности к гипокапнии отмечаются и у детей с пароксизмальными состояниями.
У большинства детей и подростков отсутствует фаза десинхронизации. Реакция ЭЭГ на гипервентиляцию начинается у них, как правило, с увеличения амплитуды колебаний, в частности с активации альфа-ритма, на которую в большинстве случаев накладывается медленная активность. Затем медленная активность доминирует на всей ЭЭГ. При атом отмечается окципито-темпоральная локализация изменений. Фронтальная локализация имеет место при большей длительности и интенсивности гипервентиляции. После прекращения гипервентиляции медленная активность полностью исчезает через 20-30 сек.
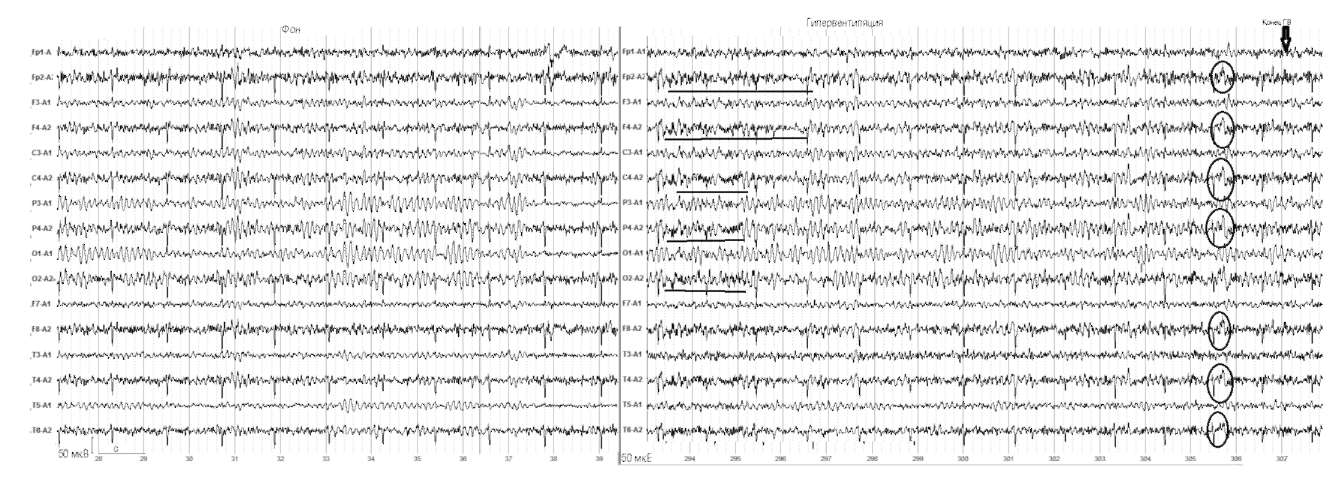
Иллюстрация: Появление медленных волн на 2 мин гипервентиляции у ребенка 11 лет.
Характер реакции ЭЭГ детей на гипервентиляцию свидетельствует, по-видимому, о высокой чувствительности головного мозга этом возрасте к гипокапнии (возможно наличии функциональной гипокапнии) и об относительной "незрелости" корковых структур. Повышенная чувствительность голодного мозга к гипокапнии, а следовательно (и пониженный уровень неспецифических активирующих влияний на кору полушарий со стороны ретикулярной формации ствола мозга, приводит к усилению таламо-кортикальной синхронизации, сочетающаяся (или вызывающая) с гипервозбудимостью коры мозга, является одной основных причин развития генерализованных приступов. Отсюда становится ясным значение гипервентиляционной пробы с ЭЭГ контролем как провокационного метода выявления готовности к приступам (в том числе судорожным) и диагностики различных дисфункций ЦНС.
-
Критериями выраженного повышения чувствительности к гипокапнии головного мозга детей при гипервентиляции принято считать:
- - быстрое (ранее 0.5 мин) возникновение синхронных разрядов высокоамплитудных медленных волн;
- - значительная стабильность синхронных разрядов;
- - сохранение синхронных разрядов медленных волн более 0.5 мин после прекращения гипервентиляции.
Выраженное повышение медленной активности на ЭЭГ при гипервентиляции выявлено у 13% детей с эпилептическими и фебрильными приступами и у 6% детей без приступов. Наличие таких изменений обычно интерпретируется врачами функциональной диагностики как "судорожная готовность" мозга. Однако зги изменения нельзя считать признаком грубого поражения мозга, так как они возможны только при наличии сохранной коры и нижележащих отделов мозга. Кроме того сейчас считается, что они не отражают непосредственно и наличия высокой судорожной готовности мозга, а указывают лишь на значительную степень нарушения функции (но не деструкции) срединных структур мозга (ряда образований среднего мозга, гипоталамуса, отдельных структур зрительного бугра и некоторых подкорковых образований). Предполагается, что эти изменения могут вызваны деятельностью защитных механизмов нервной системы. Это подтверждается полученными данными.
Выраженные изменения во время гипервентиляции выявлены не только у детей с приступами, но и у без приступов. Обращает внимание, что наибольшее количество детей с этими изменениями приходится на периоды повышенной возрастной чувствительности к гипокапнии.
Выраженное усиление медленной активности на ЭЭГ во время гипервентиляции может встречаться у детей склонных к обморокам, невропатов, с нарушениями психического развития, с вегетососудистой дистонией и т.д"index.html" Это может быть расценено как одно из электроэнцефалографических проявлений так называемой "минимальной церебральной дисфункции", но чаще у них встречаются умеренное усиление высокоамплитудная медленной активности (с 0.5 мин гипервентиляции до 0.5 мин после окончания пробы) - 3% и легкие изменения (к концу 1 минуты пробы) у 48%. У детей с приступами умеренное усиление выявлено у 40%, легкое - у 29%, отсутствовало усиление медленной активности у 13%. Что, по-видимому, является проявлением индивидуальной чувствительности к гипокапнии, но не превышающей "возрастной нормы".
Изменения биоэлектрической активности головного мозга, обусловленные гипокапнией, определенным образом зависят от характера фоновой ЭЭГ. Чем выше степень дезорганизации фоновой биоэлектрической активности головного мозга тем чаще встречается повышенная чувствительность к гипокапнии. Особый интерес представляют десинхронизированные ЭЭГ - "плоский" тип. В них значительно реже чем в других встречается выраженная реакция на гипервентиляцию, что, по-видимому, обусловлено изначально высоким уровнем активирующих влияний со стороны ретикулярной формации ствола мозга. Также выраженность изменений зависит и от наличия в фоновой ЭЭГ тета- и дельта-активности. Так при отчетливой тета-активности в фоновой записи выраженная реакция на гипервентиляцию выявляется у 19%, а при наличии тета- и дельта-активности в 31.5% случаев. Считается, что такие ЭЭГ отражают определенную возрастную "незрелость" ЭЭГ.
Определенное влияние на характер и выраженность изменений ЭЭГ при гипервентиляции оказывает уровень глюкозы в крови. При высоком содержании глюкозы в крови (6.6 ммоль/л) требуется большее время гипервентиляции для того, чтобы вызвать патологические изменения на ЭЭГ, а снижение глюкозы в крови ниже 4.4 ммоль/л способно значительно изменить характер ответа биотоков (Пенфильд У., Джаспер Г., 1958). В сомнительных случаях необходимо исследовать содержание глюкозы в крови для исключения легких вариантов гипогликемии и проводить повторное электроэнцефалографическое исследование в период, когда ее содержание в крови нормально.
Отсутствие отчетливых изменений на ЭЭГ при гипервентиляции чаще всего является благоприятным показателем, свидетельствующим об отсутствии значительного изменения функции коры и нижележащих структур мозга.
Безусловно патологическими изменениями во время гипервентиляции являются генерализованные или локальные пики, острые волны, комплексы пик-волна, острая-медленная волна и стойкая асимметрия разрядов медленных волн. Генерализованная эпилептическая активность спровоцированная гипервентиляцией выявлена у 3% детей с приступами и не у одного ребенка без приступов. Интересно, что за более чем 10-летний период проведения ЭЭГ исследований у детей отмечены единичны случаи провокации судорожного приступа во время проведения гипервентиляционной пробы, чаще отмечались абсансы. Это указывает на необоснованность преувеличенного опасения провоцирования судорог во время этой пробы и на возможность более широкого применения гипервентиляционной пробы в исследовании детей.
Появление эпилептических изменений во время этой пробы позволяет выявить скрытую эпилептическую активность, локализовать эпилептогенный очаг и в некоторых случаях уточнить характер эпилептических приступов. Обращает внимание, что эпилептическая активность во время гипервентиляции выявлялась вне всякой зависимости от выраженности медленных волн, что может подтверждать отсутствие связи выраженной медленноволновой активности во время этой пробы с предрасположенностью к эпилепсии.
ЭПИЛЕПСИЯ
Конференция
(ответы на вопросы родителей детей с эпилептическими приступами)
Наличие лекарств в аптеках
ГИПЕРВЕНТИЛЯЦИЯ
Механизм изменений биоэлектрической активности, происходящие при гипервентиляции, и в особенности появления высокоамплитудных медленных колебаний, до сих пор полностью не раскрыт. По мнению некоторых авторов причиной возникновения медленных волн является нарушение мозгового кровообращения, которое проявляется в сужении сосудов головного мозга под влиянием гипокапнии и связанного с ней острого газового алкалоза, что приводит к недостаточному снабжению мозга кислородом и глюкозой. Считается, что на возникающую гипоксию наиболее рано реагируют структуры орального отдела ствола мозга (гипоталамуса). Однако большинство авторов склоняются к тому, что первостепенным фактором в замедлении биоэлектрической активности мозга при гипервентиляции является гипокапния. Гипоксия существенно поддерживает гипокапнический эффект, но сама по себе (без сопутствующей гипокапнии), по-видимому не оказывает на динамику ЭЭГ такого влияния . Немаловажную роль играют и нейрогенные факторы (афферентация, поступающая в ЦНС с блуждающих нервов), однако, как правило, они завуалированы более мощными гуморальными факторами.
Существуют неоднозначные мнения относительно механизма влияния углекислоты на биоэлектрическую активность мозга. Одни считают, что действие углекислоты на биопотенциалы мозга осуществляется как гуморально, так и рефлекторно, с хеморецепторов сосудистых зон, возбуждение которых оказывает стимулирующее влияние на ретикулярную Формацию ствола мозга и затем на нейроны больших полушарий. Именно влиянием гипокапнемии на ретикулярные структуры принято объяснять сдвиги на ЭЭГ, появляющиеся при гипервентиляции. Другие придерживаются иного мнения и считают, что углекислота оказывает непосредственное возбуждающее действие на нейроны головного мозга. При гипервентиляции изменения ЭЭГ носят последовательный характер.
-
Выделяют три фазы изменения биоэлектрической активности мозга при гипервентиляции:
Отмечено, что первая фаза (десинхронизация) часто отсутствует у детей и некоторых взрослых людей. Характер изменений ЭЭГ во время гипервентиляции, а именно выраженность той или иной фазы, скорость и степень проявления усиления медленных ритмов, зависит от разных причин.
Наличие и скорость возникновения изменений ЭЭГ во многом обусловлены режимом гипервентиляции. Отсутствие стандартных режимов определяет некоторую противоречивость данных различных авторов. Обычно гипервентиляция рекомендуется проводить о течение 3-х минут. Глубина вдоха и выдоха должна быть максимальной, а частота около 20 дыхательных движений в минуту. Однако имеются наблюдения говорящие о том, что такая длительность гипервентиляции нецелесообразна, особенно в детском возрасте, изменения ЭЭГ, имеющие значение для диагностики, появляются уже на 1 минуте исследования, что делает продолжение гипервентиляции более 2-х минут излишним и опасным для ребенка. Высокоамплитудная медленная активность обычно развивается спустя 10-30 сек после максимального снижения РаСО2, т.е. на 1.5-2 минуте гипервентиляции. Что касается индивидуальных особенностейпроявления медленных колебании (их наличия, времени появления и степени выраженности в процессе пробы), то они, по-видимому, обусловлены индивидуальной чувствительностью обследуемых к снижению РСО2.
Одним из факторов обусловливающих повышенную чувствительность ЦНС к гипервентиляции является возраст обследуемого. Хотя у детей, так же как и у взрослых, отмечается различная индивидуальная чувствительность к гипокапнии. Так, у 13% детей (без клинических пароксизмальных состояний) реакций на гипервентиляцию начинается через 0,5 мин, у 48% — через 1 минуту. Если проследить скорость появления медленных волн на ЭЭГ при гипервентиляции (т.е. времени от начала гипервентиляции до выраженного проявления активации медленной активности) у лиц разных возрастных групп, то оказалось, что наиболее чувствительны к развитию гипокапнии дети младше 12 лет. У более старших детей отмечается снижение чувствительности мозга к гипокапнии, которая вновь увеличивается а период полового созревания, a затем снижается. Полученные данные показывают, что возрастные особенности чувствительности к гипокапнии отмечаются и у детей с пароксизмальными состояниями.
У большинства детей и подростков отсутствует фаза десинхронизации. Реакция ЭЭГ на гипервентиляцию начинается у них, как правило, с увеличения амплитуды колебаний, в частности с активации альфа-ритма, на которую в большинстве случаев накладывается медленная активность. Затем медленная активность доминирует на всей ЭЭГ. При атом отмечается окципито-темпоральная локализация изменений. Фронтальная локализация имеет место при большей длительности и интенсивности гипервентиляции. После прекращения гипервентиляции медленная активность полностью исчезает через 20-30 сек.
Иллюстрация: Появление медленных волн на 2 мин гипервентиляции у ребенка 11 лет.
-
Критериями выраженного повышения чувствительности к гипокапнии головного мозга детей при гипервентиляции принято считать:
Выраженные изменения во время гипервентиляции выявлены не только у детей с приступами, но и у без приступов. Обращает внимание, что наибольшее количество детей с этими изменениями приходится на периоды повышенной возрастной чувствительности к гипокапнии.
Определенное влияние на характер и выраженность изменений ЭЭГ при гипервентиляции оказывает уровень глюкозы в крови. При высоком содержании глюкозы в крови (6.6 ммоль/л) требуется большее время гипервентиляции для того, чтобы вызвать патологические изменения на ЭЭГ, а снижение глюкозы в крови ниже 4.4 ммоль/л способно значительно изменить характер ответа биотоков (Пенфильд У., Джаспер Г., 1958). В сомнительных случаях необходимо исследовать содержание глюкозы в крови для исключения легких вариантов гипогликемии и проводить повторное электроэнцефалографическое исследование в период, когда ее содержание в крови нормально.
Отсутствие отчетливых изменений на ЭЭГ при гипервентиляции чаще всего является благоприятным показателем, свидетельствующим об отсутствии значительного изменения функции коры и нижележащих структур мозга.
Безусловно патологическими изменениями во время гипервентиляции являются генерализованные или локальные пики, острые волны, комплексы пик-волна, острая-медленная волна и стойкая асимметрия разрядов медленных волн. Генерализованная эпилептическая активность спровоцированная гипервентиляцией выявлена у 3% детей с приступами и не у одного ребенка без приступов. Интересно, что за более чем 10-летний период проведения ЭЭГ исследований у детей отмечены единичны случаи провокации судорожного приступа во время проведения гипервентиляционной пробы, чаще отмечались абсансы. Это указывает на необоснованность преувеличенного опасения провоцирования судорог во время этой пробы и на возможность более широкого применения гипервентиляционной пробы в исследовании детей.
Появление эпилептических изменений во время этой пробы позволяет выявить скрытую эпилептическую активность, локализовать эпилептогенный очаг и в некоторых случаях уточнить характер эпилептических приступов. Обращает внимание, что эпилептическая активность во время гипервентиляции выявлялась вне всякой зависимости от выраженности медленных волн, что может подтверждать отсутствие связи выраженной медленноволновой активности во время этой пробы с предрасположенностью к эпилепсии.
Гипервентиляция – это активирующая функциональная проба при ЭЭГ-обследовании, при выполнении которой требуется частое и глубокое дыхание в течение 3 мин. Реакция на гипервентиляцию проявляется в виде общего замедления ритмики ЭЭГ, появления или усиления эпилептиформной активности. Проба особенно чувствительна для выявления абсансов при идиопатической генерализованной эпилепсии.
➥ Основная статья: Функциональные пробы ЭЭГ
Частое дыхание вызывает выраженные обменные изменения в головном мозге за счет интенсивного выведения углекислого газа через легкие, приводя к гипокапнии, а также спазму сосудов и снижению кровотока в головном мозге.
Она проводится с учетом индивидуальных особенностей у беременных во II и в III триместрах гестации, пациентов преклонного возраста, а также имеющих заболевания дыхательной системы (например, хроническую обструктивную болезнь легких), болезни сердечно-сосудистой системы (ишемическая болезнь сердца, инсульты и инфаркты на момент исследования и в анамнезе, серповидно-клеточная анемия, артериовенозные мальформации ГМ).
Противопоказаниями к проведению гипервентиляции являются недавно возникшее субарахноидальное кровоизлияние (риск артериального спазма), интракраниальная гипертензия, серповидно-клеточная анемия (абсолютное противопоказание).
Порядок проведения
Глубина вдоха и выдоха должна быть максимальной, а частота – около 20 дыхательных движений в минуту.
Для оценки эффекта гипервентиляции необходимо иметь по меньшей мере 1 мин записи ЭЭГ до начала теста. Проба должна выполняться на протяжении как минимум 3 мин, сопровождаться непрерывной регистрацией ЭЭГ и не менее 1 мин после ее прекращения.
Необходимо выделить время, хотя бы одну минуту после ее прекращения, для оценки восстановления корковой ритмики. Для оценки эффекта гипервентиляции необходимо иметь по меньшей мере 1 мин записи ЭЭГ в том же монтаже до окончания исследования.
Для оценки степени утраты сознания (абсансы, комплексные фокальные приступы) дополнительно можно проводить пробу с просьбой повторить за техником несколько коротких слов (мышь, луна, мир, год и проч.).
При проведении ЭЭГ у спортсменов, музыкантов духовых инструментов пробу можно пролонгировать. Важно помнить, что дыхание должно быть в меру глубоким и непременно медленным (по типу вдыхания аромата цветка).
В некоторых случаях, у тревожных пациентов, гипервентиляцию рекомендуется проводить в начале обследования. Таким образом, редуцируется большое количество двигательных артефактов по передним отведениям ЭЭГ, связанных с перенапряжением мимической мускулатуры, а также с частыми морганиями.
Реакция на гипервентиляцию
При гипервентиляции изменения ЭЭГ нарастают постепенно и носят последовательный характер. Гипервентиляция приводит к изменению частотных характеристик, пространственной организации ритмов в виде замедления ритмики ЭЭГ, появления или усиления эпилептиформной активности. Имеет значение симметричность изменений. Вероятность появления высокоамплитудных разрядов медленных колебаний у детей и подростков выше, чем у взрослых.
В норме выделяют три фазы изменения биоэлектрической активности мозга при гипервентиляции:
- десинхронизация (рис. 1);
- активация α-ритма (рис. 2);
- гиперсинхронизация, доминирование на ЭЭГ θ- или δ-активности (рис 3).
Характер изменений ЭЭГ во время гипервентиляции зависит от разных причин: режима гипервентиляции, индивидуальной чувствительности к гипокапнии, возраст испытуемого (наиболее чувствительны к развитию гипокапнии дети младше 12 лет). У здоровых людей гипервентиляция значительных изменений на ЭЭГ не вызывает, наблюдается лишь депрессия α-ритма или увеличение его амплитуды, появление эпизодов медленной активности.
Критериями выраженного повышения чувствительности к гипокапнии головного мозга при гипервентиляции принято считать:
- быстрое (ранее 0,5 мин) возникновение синхронных разрядов высокоамплитудных медленных волн;
- значительную стабильность синхронных разрядов. Сохранение синхронных разрядов медленных волн более 0,5 мин после прекращения гипервентиляции (рис. 4).
Возбуждение медленноволновой активности с плавным замедлением ее частоты и увеличением амплитуды рассматривают как недостаточность сосудистой регуляции стволовых структур и снижение уровня общей активации. Появление на фоне α-ритма или θ-активности спайков, пиков, комплексов типа спайк-волна или пароксизмов медленноволновой активности амплитудой до 200 мкВ указывает на наличие эпилептического очага (рис. 5). Выраженное усиление медленной активности на ЭЭГ во время гипервентиляции может встречаться у детей, склонных к обморокам, у невропатов, у людей с нарушениями психического развития, вегетососудистой дистонией (рис. 6). Усиление высокоамплитудной медленной активности считается умеренным, если начинается более чем через 0,5 мин от начала гипервентиляции и продолжается до 0,5 мин после окончания пробы. Это может быть расценено как одно из ЭЭГ-проявлений минимальной церебральной дисфункции (рис. 7).
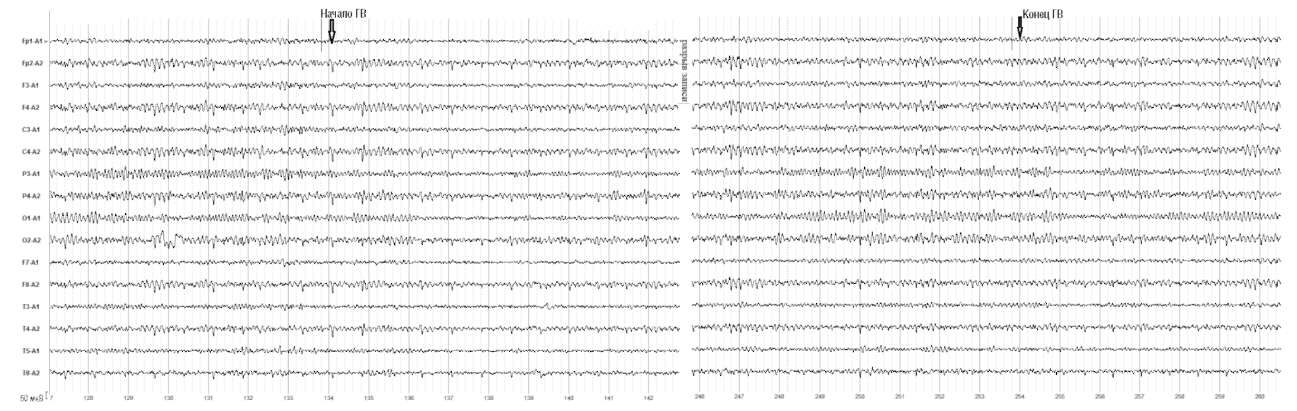
Рис. 1. Женщина, 70 лет. Болезнь Паркинсона.
Депрессия α-активности на первой стадии гипервентиляции (ГВ)
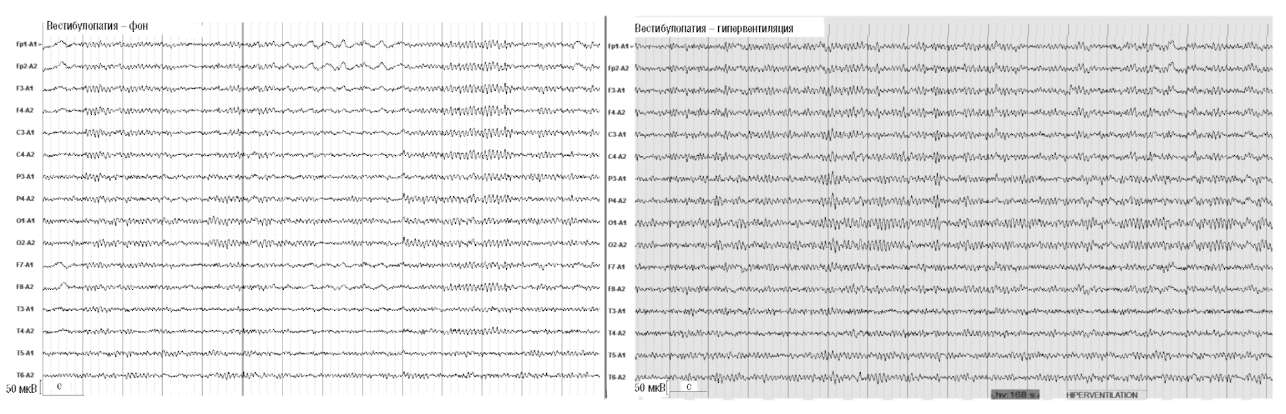
Рис. 2. Женщина, 43 года. Вестибулопатия (повышенная возбудимость вестибулярной системы, склонность к укачиванию и проявлениям морской болезни).
Усиление α-активности и ослабление δ-активности на фоне 2-минутной гипервентиляции
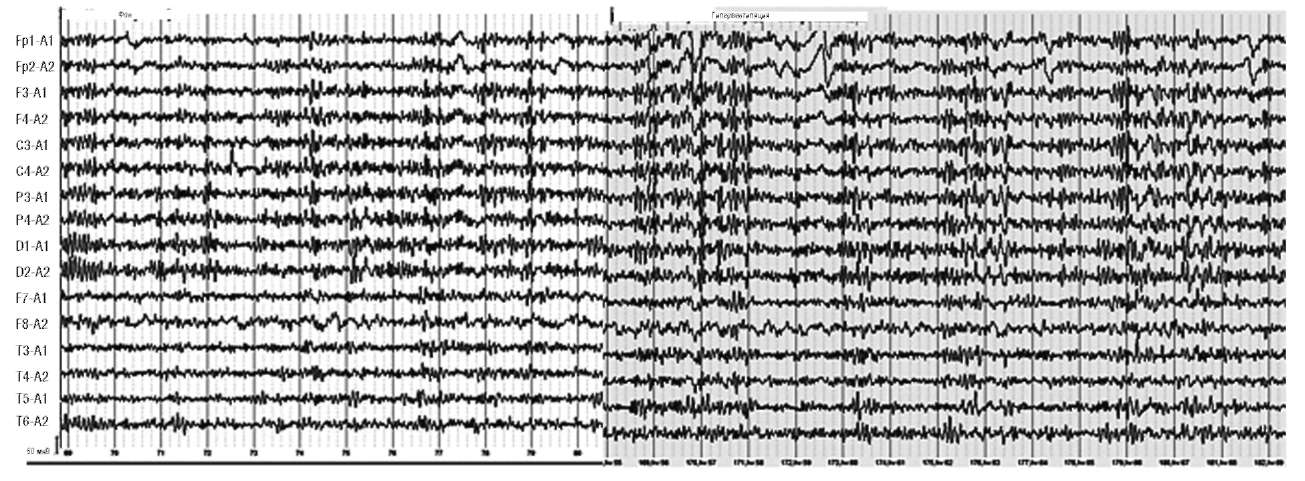
Рис. 3. Женщина, 69 лет. Мигрень.
На фоне гипервентиляции отмечается усиление пароксизмальной активности в виде комплексов острых и медленных Θ- и δ-волн
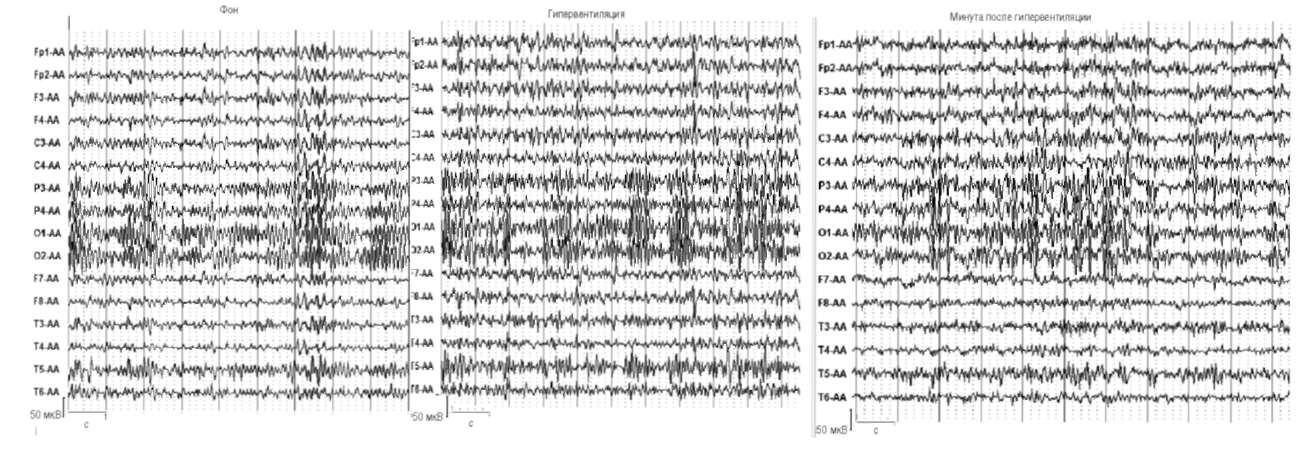
Рис. 4. Усиление пароксизмальных разрядов высокоамплитудных острых θ- и δ-волн на фоне гипервентиляции, сохранившееся после ее отмены
Изменения биоэлектрической активности головного мозга, обусловленные гипокапнией, зависят от характера фоновой ЭЭГ. Обычно гипервентиляция приводит к дезорганизации нормальной ритмики ЭЭГ, повышается количество медленных (δ- и θ-) колебаний. Регистрация разрядов δ-волн с преобладанием в лобных отделах во время гипервентиляции не может трактоваться как признак патологии, поскольку может встречаться и в норме. Чем выше степень дезорганизации фоновой биоэлектрической активности головного мозга, тем чаще встречается повышенная чувствительность к гипокапнии. При отчетливой θ-активности в фоновой записи выраженная реакция на гипервентиляцию выявляется в 19%, а при наличии θ- и δ-активности – в 31,5% случаев (рис. 8). Выраженная асимметрия разрядов медленных колебаний во время гипервентиляции, как правило, является признаком корковой или подкоркой патологии.
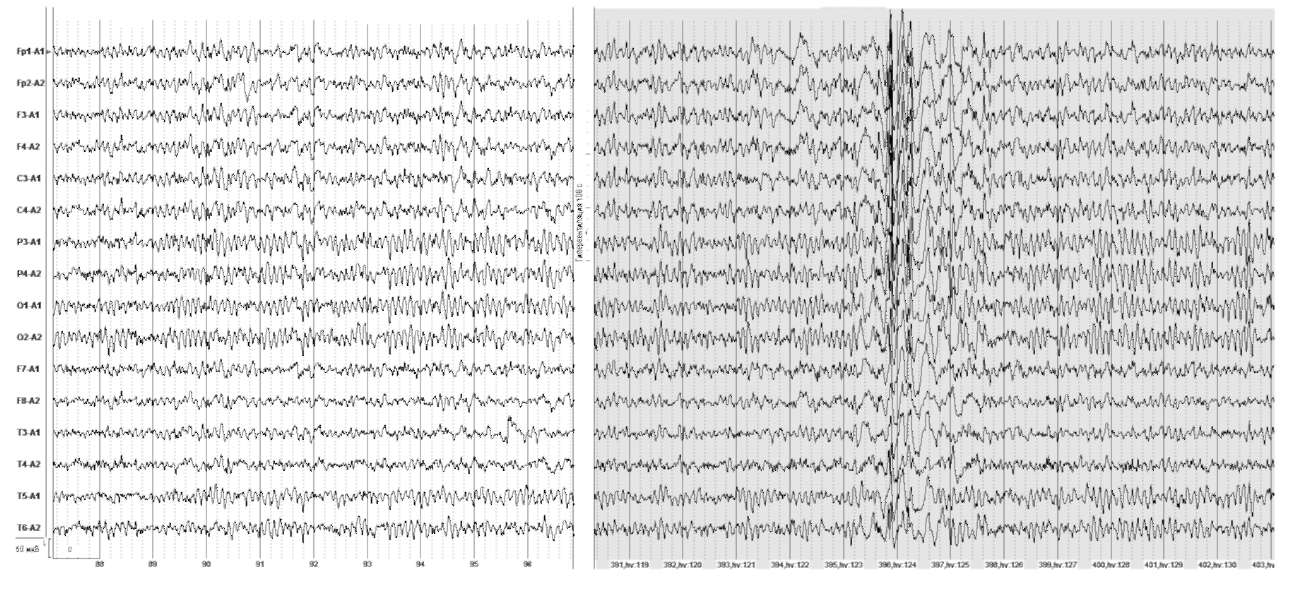
Рис. 5. Женщина, 35 лет. Вторично-генерализованные судорожные приступы.
На фоне гипервентиляции на 108-й секунде появляются генерализованные комплексы полиспайк-медленные волны

Рис. 6. Женщина, 52 года. Вегетососудистая дистония.
На фоне гипервентиляции отмечается депрессия α-активности и усиление медленной активности на электроэнцефалограмме

Рис. 7. Мужчина, 36 лет. Неврологически здоров.
В фоновой записи электроэнцефалограммы (А) отмечаются генерализованные пароксизмальные разряды высокоамплитудных θ-волн. На 2-й минуте гипервентиляции отмечается усиление пароксизмальной активности (Б), но по окончании гипервентиляции (В) отмечается возврат к исходной электроэнцефалограмме
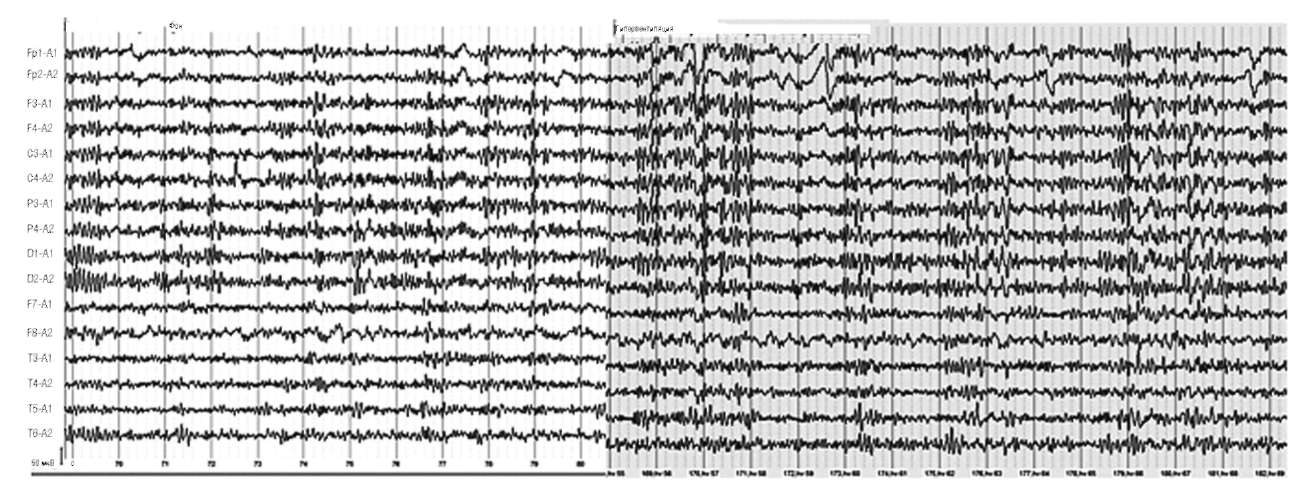
Рис. 8.Женщина, 69 лет. Мигрень.
На фоне гипервентиляции отмечается усиление пароксизмальной α-, β- и θ-активности и локальной δ-активности в височных отделах
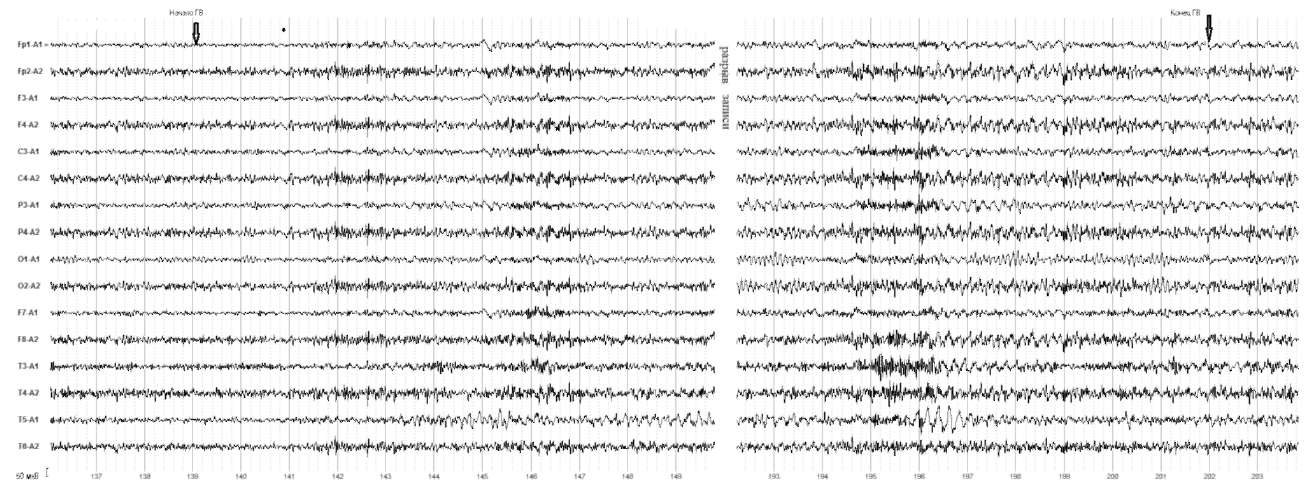
Рис. 9. Женщина, 73 года. Болезнь Паркинсона.
Возникновение пароксизмальной активности через 3 с от начала гипервентиляции, ее усиление и замедление θ-активности. Выраженная межполушарная асимметрия

Рис. 10. Женщина, 65 лет. Болезнь Паркинсона.
Возникновение пароксизмальной β- и δ-активности на фоне гипервентиляции. Межполушарная асимметрия, наиболее выраженная по ß-активности
Гипервентиляция (ГВ) – глубокое и регулярное дыхание, является процедурой активации, которая стандартно используется при проведении рутинного исследования ЭЭГ. Гипервентиляция, которая выполняется обычно в течение 3-5 минут, может вызывать физиологические изменения в виде общего замедления ритмики ЭЭГ, появление или усиление эпилептиформной активности, клинические приступы (наиболее часто - абсансы при идиопатической генерализованной эпилепсии).
Гипервентиляция вызывает снижение парциального давления CO2 в крови (гипокапния), вазоконстрикцию и снижение мозгового кровотока. Изменяется функциональное состояние отдельных нейронов и нейронных сетей, повышается уровень синхронизации работы нервных клеток. В ЭЭГ гипервентиляция приводит к изменению частотных характеристик, пространственной организации ритмов, морфологии колебаний, могут регистрироваться (или усиливаться) паттерны, которые нехарактерны для ЭЭГ в состоянии бодрствования.
Обычно гипервентиляция приводит к дезорганизации нормальной ритмики ЭЭГ, повышается количество медленных (дельта и тета) колебаний. Изменения постепенно усиливаются по ходу гипервентиляции. Усиление синхронизации работы нейронных сетей может приводить к появлению билатеральных разрядов медленных волн, а также собственно эпилептиформной активности – комплексов спайк-волна. Необходимо учитывать, что появление тех или иных феноменов спонтанно или во время гипервентиляции имеет различное диагностическое значение. Например, регистрация разрядов дельта волн с преобладанием в лобных отделов (FIRDA – frontal intermittent rhythmic delta activity) во время гипервентиляции не может трактоваться как признак патологии, поскольку может встречаться и в норме, тогда как спонтанная FIRDA с большой вероятностью является неспецифическим признаком энцефалопатии.
Если у детей замедление ритмики или появление разрядов медленной активности при гипервентиляции часто наблюдается в задних отделах, то у взрослых более характерно амплитудное преобладание в передних отделах. Разряды медленных колебаний в задних отделах по аналогии с FIRDA называют OIRDA (occipital intermittent rhythmic delta activity). Вероятность появления высокоамплитудных разрядов медленных колебаний у детей и подростков выше, чем у взрослых.
В целом рекомендуется осторожный подход в оценке разрядов медленных волн при гипервентиляции – расценивать их как эпилептиформные только при наличии очевидного повторяющегося острого компонента (спайка или острой волны). Необходимо учитывать, что если на разряды дельта волн случайным образом накладываются отдельные волны более высокой частоты, может сложиться ошибочное впечатление наличия эпилептиформной (спайк-волна или острая-медленная волна) активности. Имеет значение симметричность изменений. Существенная асимметрия разрядов медленных колебаний во время гипервентиляции может являться признаком корковой или подкоркой патологии.
Наибольшую практическую ценность гипервентиляция представляет для провокации эпилептиформной активности. При некоторых формах, например, детской абсансной эпилепсии, гипервентиляция является наиболее эффективным и простым тестом. Пациенту дается задание вслух считать количество дыхательных движений. Если в ходе выполнения пробы у пациента возникают разряды 3 Гц разрядов комплексов спайк-волна, в зависимости от их длительности и степени нарушения сознания пациент перестает глубоко дышать или считать. Чувствительность пробы на гипервентиляцию зависит от формы эпилепсии. Имеющиеся данные позволяют оценить чувствительность теста при различных формах эпилепсии следующими цифрами: идиопатические генерализованные эпилепсии – 80%, симптоматические генерализованные эпилепсии – 50%, фокальные эпилепсии – 20-25%. При фокальной эпилепсии позитивный ответ на гипервентиляцию встречается чаще у пациентов с височной локализацией. Отмена противоэпилептических препаратов повышает вероятность регистрации эпилептиформной активности.
Длительность: не менее 3 минут. Если к этому времени в ЭЭГ нет значимых изменений, рекомендуется продолжить пробу в течение еще 1-2 минут.
Показания: гипервентиляция является стандартным тестом активации при проведении рутинной ЭЭГ или видео-ЭЭГ мониторинга, может выполняться всеми пациентами, за исключением детей младшего возраста.
Противопоказания: поскольку гипервентиляция приводит к сосудистому спазму и снижению мозгового кровотока, ее не следует проводить у пациентов с цереброваскулярными заболеваниями.
Рис. 1. Во время гипервентиляции регистрируются билатеральные высокоамплитудные преходящие дельта колебания частотой 2 Гц с преобладанием в лобных отделах - по типу FIRDA.
Рис. 2. Проба с гипервентиляцией - появление 3-Гц комплексов спайк-волна у пациентки с детской абсанс- эпилепсией.
Читайте также:


