Что такое криптогенная фокальная эпилепсия со сложными парциальными приступами
Криптогенная эпилепсия – это наиболее распространенная форма болезни, которая встречается примерно у каждого второго пациента. Характерной особенностью криптогенной формы является то, что невозможно установить причину развития заболевания. Неустановленная этиология создает определенные трудности в подборе лечения, основу терапии таких пациентов составляют противосудорожные препараты.
Что это такое
Эпилепсия – это хроническое неврологическое заболевание, которое характеризуется повышенной предрасположенностью организма к возникновению эпилептических приступов. Эпилепсия является одной из наиболее частых патологий центральной нервной системы, среди взрослых и детей распространенность заболевания составляет примерно 50–100 случаев на 100 тыс. населения.
В зависимости от этиологии выделяют 3 формы патологии:
- симптоматическая;
- идиопатическая;
- криптогенная.
Криптогенная эпилепсия – это заболевание с неустановленной этиологией, то есть причина развития болезни не ясна, не выявлена. Диагноз устанавливается только после исключения других форм.
По каким-либо причинам возникает предрасположенность клеток головного мозга к формированию чрезмерного пароксизмального разряда. Такой разряд нарушает нормальное функционирование нейронов, что и приводит к клиническим проявлениям эпилепсии – потере сознания, судорогам, чувствительным и вегетативным нарушениям.
При криптогенной форме болезни чаще выявляют очаговые изменения. Очаг чрезмерной активности может локализоваться в лобной, височной, теменной или затылочной доле. Реже разряд распространяется на оба полушария головного мозга.
Как проявляется заболевание
Основным признаком заболевания являются повторяющиеся эпилептические припадки. Они бывают 2 видов – парциальные (фокальные) и генерализованные. Частые приступы могут спровоцировать необратимые изменения в головном мозге, в таком случаев некоторые симптомы болезни будут сохраняться даже вне приступов.
При криптогенной форме болезни чаще встречаются парциальные припадки. Для них характерно появление очага возбуждения в небольшом участке головного мозга. Симптоматика, которая при этом возникает, напрямую зависит от локализации очага возбуждения (височная, лобная, теменная, затылочная доля).
Больной обычно предчувствует обострение благодаря характерной ауре – слабо выраженным симптомам, которые появляются перед началом приступа.
Парциальные приступы бывают трех видов:
- простые – без потери сознания;
- сложные – с потерей сознания;
- с вторичной генерализацией – парциальный припадок переходит в генерализованный.
Клиника парциальных припадков разнообразна и может включать в себя моторный, чувствительный, вегетативный и психический компоненты. Все варианты парциальных припадков объединяет одно общее свойство – приступообразный характер.
Вид парциального припадка
Моторный парциальный припадок проявляется в виде быстрых и ритмичных сокращений отдельных групп мышц. Чаще всего судороги локализуются в мышцах лица, левой или правой руки, ноги.
Парциальный приступ с чувствительными нарушениями чаще всего проявляется в виде необычных ощущений в теле (жжение, онемение, ползание мурашек). Реже возникают обонятельные, зрительные, слуховые иллюзии и галлюцинации.
Приступы с вегетативным компонентом проявляются следующими симптомами:
· резкое побледнение или покраснение кожи;
· ощущение кома в горле;
Психический компонент проявляется в виде необычных мыслей, дереализации, деперсонализации, агрессивного или странного поведения, страхов.
Генерализованные приступы при криптогенной форме болезни встречаются гораздо реже. Для них характерно двустороннее вовлечение головного мозга, очаговая симптоматика отсутствует. В большинстве случаев генерализованные припадки проявляются в виде судорожного синдрома и сопровождаются потерей сознания. Выделяют тонико-клонические, миоклонические припадки и абсансы.
Тип генерализованных приступов
Наиболее распространенная форма приступа. Пациент не предчувствует его появление, а внезапно теряет сознание. Тонико-клонический припадок состоит из двух фаз – тонической и клонической. В первой фазе возникает сильное мышечное напряжение, тело выгибается, мышцы становятся как будто каменными. Пациент падает, может прикусывать язык, его дыхание останавливается. Затем наступает вторая фаза – быстрые и ритмические подергивания всех групп мышц. Постепенно подергивания прекращаются, в конце второй фазы может возникать непроизвольное мочеиспускание. В среднем приступ длится от 30 секунд до 3 минут.
Возникает редко, характеризуется кратковременным неритмичным подергиванием групп мышц.
Абсанс чаще возникает в детском возрасте и является бессудорожной формой генерализованного приступа. При развитии типичного абсанса человек как будто замирает, но при этом может совершать автоматические движения. Сознание при абсансе не выключается, но нарушается. Приступы длятся несколько секунд.
Вне приступов могут сохраняться неспецифические симптомы, которые не связаны непосредственно с судорожной активностью головного мозга:
- подавленное настроение;
- гневливость, обидчивость;
- нарушение памяти и других когнитивных функций.
Такие симптомы обычно появляются при длительных и частых генерализованных приступах, которые приводят к временной гипоксии головного мозга.
Методы диагностики
На эпилепсию указывает появление двух и более эпилептических припадков, но для постановки окончательного диагноза только лишь клинической картины недостаточно.
Эпилепсия неизвестного генеза является диагнозом-исключением, то есть для постановки диагноза необходимо исключить другие формы болезни. В анамнезе должны отсутствовать черепно-мозговые травмы, нейроинфекции, инсульты, опухоли головного мозга.
Для окончательной диагностики необходимо проведение дополнительных исследований. Основным методом диагностики болезни является электроэнцефалография (ЭЭГ), для исключения симптоматической формы болезни назначаются методы нейровизуализации (МРТ или КТ головного мозга).
ЭЭГ – это метод, который позволяет регистрировать электрические импульсы в головном мозге. С помощью ЭЭГ можно выявить высокую судорожную готовность всего головного мозга, эпилептические очаги и их локализацию. Для получения более достоверных результатов дополнительно выполняется ЭЭГ со стимуляцией звуком, светом.
Для криптогенной формы эпилепсии более характерна очаговость патологического процесса.
МРТ головного мозга
Для криптогенной формы эпилепсии характерно отсутствие грубых изменений на МРТ.
Как лечить патологию
Лечение эпилепсии должен подбирать врач после постановки окончательного диагноза. Трудность лечения криптогенной формы заключается в том, что причину развития болезни выявить не удалось, соответственно, этиотропные методы не применяются. Основу терапии составляет прием противоэпилептических препаратов.
Выбор медикаментозного средства, прежде всего, зависит от типа припадка, учитывается также возраст пациента и наличие сопутствующих заболеваний.
Основными противоэпилептическими препаратами являются производные вальпроевой кислоты (вальпроаты) и карбамазепин. Вальпроаты – это универсальное средство, они могут применяться для лечения любых припадков, карбамазепин – при парциальных.
К современным противоэпилептическим средствам относятся ламотриджин, топирамат, леветирацетам, клоназепам и др.
Какие препараты назначаются
Генерализованный тонико-клонический, тонический, клонический
Препаратами выбора при генерализованной форме эпилепсии являются вальпроаты и ламотриджин. При неэффективности могут назначаться топирамат, прегабалин.
Для лечения миоклонических приступов используются вальпроаты, топирамат, леветирацетам.
Основным препаратам для лечения абсансов является вальпроевая кислота. Реже назначается ламотриджин, клоназепам, леветирацетам.
Для лечения парциальных приступов могут применяться вальпроаты, карбамазепин, а также современные препараты – топирамат, леветирацетам, ламотриджин.
Лечение начинают с приема одного препарата, при неэффективности или появлении побочных эффектов его меняют. Назначать или изменять противоэпилептическую терапию может только врач, непосредственно лечение проводится в домашних условиях (за исключением тяжелых генерализованных припадков, развития эпилептического статуса).
Прогноз и последствия
Прогноз при криптогенной форме болезни зависит от многих факторов – проводимого лечения, типа припадков, их частоты и продолжительности. При адекватной терапии прогноз благоприятный.
Частые и продолжительные припадки могут приводить к развитию эпилептической энцефалопатии. В тяжелых случаях приступ может закончиться травмой головы во время падения, асфиксией. Для предотвращения опасных последствий нужно принимать назначенное лечение, избегать воздействия триггерных факторов (прием алкоголя, недосыпание, переутомление, стресс).
Видео
Предлагаем к просмотру видеоролик по теме статьи.

Образование: Ростовский государственный медицинский университет, специальность "Лечебное дело".
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Многие наркотики изначально продвигались на рынке, как лекарства. Героин, например, изначально был выведен на рынок как лекарство от детского кашля. А кокаин рекомендовался врачами в качестве анестезии и как средство повышающее выносливость.
У 5% пациентов антидепрессант Кломипрамин вызывает оргазм.
Средняя продолжительность жизни левшей меньше, чем правшей.
Согласно мнению многих ученых, витаминные комплексы практически бесполезны для человека.
Каждый человек имеет не только уникальные отпечатки пальцев, но и языка.
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще.
Кроме людей, от простатита страдает всего одно живое существо на планете Земля – собаки. Вот уж действительно наши самые верные друзья.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
Кариес – это самое распространенное инфекционное заболевание в мире, соперничать с которым не может даже грипп.
Во время работы наш мозг затрачивает количество энергии, равное лампочке мощностью в 10 Ватт. Так что образ лампочки над головой в момент возникновения интересной мысли не так уж далек от истины.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
Человеческие кости крепче бетона в четыре раза.
Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
Лечение в Израиле - это комплексный подход в диагностике заболевания, составление индивидуальных терапевтических схем, реабилитация и помощь в социальной адапта.
Эпилепсия (в том числе криптогенная) — группа психоневрологических заболеваний, затрагивающих ЦНС, периферическую нервную систему. Классические формы патологии характеризуются возникновением приступов или припадков с характерной симптоматикой: судороги, нарушение сознания. Однако так проявляется не любая, а только генерализованная эпилепсия. Существует несколько вариантов клинического течения заболевания.
Криптогенная эпилепсия — это промежуточный диагноз, медицинский термин. В большинстве случаев на определение точной этиологии процесса уходит не один месяц, требуется динамическое наблюдение. В такой период сказать точно, что стало причиной нарушения нельзя. Криптогенная — значит неуточненная, это временное явление. Примерно в 70% случаев с ходу установить происхождение процесса не удается. Затем, по мере накопление объективных диагностических данных, диагноз пересматривается. Если этиология так и остается неустановленной, криптогенную эпилепсию оставляют. Синоним — идиопатическая эпилепсия.
Без четкого понимания причин возникновения болезни выработать тактику терапии невозможно. В случае с криптогенной формой, когда выявить фактор становления не удалось, терапия сводится к устранению симптомов.
Причины развития

Точный патогенез, механизм развития не известны. Исходя из эмпирических данных, полученных экспериментальным путем, можно говорить о повышении электрической активности в одной или сразу нескольких частях (или сразу всех) головного мозга. В первом случае говорят о фокальной форме. Во втором — о генерализованной криптогенной эпилепсии.
Известно более десяти причин почему развивается криптогенная эпилепсия:
Черепно-мозговые травмы
Открытые или закрытые, значения это не имеет. Сотрясение головного мозга может иметь далеко идущие последствия. Причина в данном случае в механической стимуляции церебральных структур или образовании гематомы после разрыва кровеносного сосуда. Возможно ли развитие криптогенной эпилепсии уже после перенесенной травмы? Да, такие случаи описаны в большом количестве. Проблема может дать знать о себе спустя годы. Причины, почему патология закрепляется в качестве стереотипа, до конца не понятны. Предполагается, что это защитный механизм. Корреляции между тяжестью черепно-мозговой травмы и вероятностью начала не установлено.
Злоупотребление алкоголем, пристрастие к наркотикам
Речь идет об искусственной стимуляции центральной нервной системы. По всей видимости, причина в росте концентрации серотонина, дофамина, нейромедиаторов, которые ускоряют генерацию и проведение нервного импульса. Возникает спонтанное циклическое возбуждение в нейронах головного мозга. Затем импульс передается в другие части нервной системы. Явление заканчивается припадком. Нарушение закрепляется на привычном уровне. То есть после каждого приема алкоголя, наркотиков, пациент рискует заполучить новый припадок.
Токсическое поражение организма
Возможно как прямое поступление ядовитых веществ (соли тяжелых металлов, пары ртути, ботулотоксин, нейротоксины), так и неявные процессы. Второй вариант определяется патологиями почек, печени. Фильтрация крови снижается, что и приводит к накоплению ядовитых компонентов. Они циркулируют по организму, стимулируют церебральные структуры. Вероятность развития криптогенной эпилепсии варьируется на фоне подобного процесса в пределах 10-15%.
Нейроинфекции
Энцефалит, менингит. Повышают риск развития криптогенной эпилепсии на 40%. Каждый пятый пациент с перенесенной инфекций головного мозга страдает описанным заболеванием. При этом есть корреляция между моментом начала лечения, степенью поражения нервных тканей и вероятностью негативного сценария. Возможен вариант с паразитарным поражением церебральных структур, но это относительно редкое явление.
Яркие вспышки света, перемена освещения, цветов
Эта причина окружена массой мифов и легенд. На деле же она обуславливает развитие криптогенной эпилепсии чрезвычайно редко и в основном у пациентов, уже имеющих в анамнезе соответствующий диагноз. Либо лиц, которые еще не проверены у врача в достаточной мере. Находиться в условиях резкой перемены света не рекомендуется детям, подросткам. Потому как нервная система возбудима, еще до конца не сформировалась. Риски припадка даже на фоне полного здоровья выше.
Ишемический инсульт
Нарушение мозгового кровообращения. Острая цереброваскулярная недостаточность приводит к хаотизации работы головного мозга. Орган подает бесконтрольные, интенсивные сигналы всем частям тела. Это своего рода сигнал бедствия. После проведенной терапии вероятность сохранения криптогенной эпилепсии не велика: всего 3-4% и то, последующие приступы возникают не спонтанно, а после воздействия определенного раздражителя.
Резкие перепады температуры
Речь не о нескольких градусах, а о десятках градусов. Например, при перелете из теплой климатической зоны и наоборот или же выходе из бани на улицу зимой.
Чрезмерно громкие звуки
Как и в случае со светом, это спонтанное явление. Негативное влияние не всегда приводит к припадку. Зависит от возбудимости, типа нервной системы и ряда прочих факторов, вплоть до соматических патологий.
Опухоли головного мозга
Локализация большой роли не играет. Однако, согласно исследованиям, криптогенной эпилепсией проявляются в основном новообразования височных и лобных долей. Характер неоплазии не имеет значения. Это могут быть глиомы, менингиомы. Хотя рост частично обуславливает риски. Чем крупнее опухоль или объемнее образование вроде кисты, тем существеннее компрессия церебральных тканей и выше интенсивность подаваемых сигналов. Диагностика и выявление подобных процессов не представляет больших сложностей, не считая некоторых случаев, когда неоплазии локализованы в подкорковых структурах.
Кислородное голодание
Это скорее фундаментальный этиологический фактор. В результате длительного нарушения питания церебральных тканей возникает необратимое их повреждение. Изменения приводят к неправильной работе головного мозга, аномальный механизм закрепляется. Явление может быть как врожденным (внутриутробная гипоксия), так и приобретенным (асфиксия в результате попыток суицида, покушений, аспирации и прочие варианты).
Среди причин также называют:
- Критический рост температуры тела. Особенно причина актуальна у пациентов младшего возраста.
- Повышенная возбудимость нервной системы. Дисбаланс процессов торможения и возбуждения в ЦНС. Может и не иметь болезнетворной составляющей. Часто оказывается особенностью работы головного мозга конкретного пациента.
- Генетическая предрасположенность. Криптогенная эпилепсия не имеет строго наследственного происхождения. Однако риски выше в несколько раз. Если болеет один из родителей или предков по восходящей линии, вероятность растет на 20%. При грамотном подходе к превенции удается нивелировать негативный анамнестический фактор и избежать отрицательного сценария.
- В крайне редких случаях причиной может оказаться остеохондроз шейного отдела позвоночника.
Причины развития криптогенной эпилепсии в основном болезнетворные. На долю физиологического фактора приходится до 5% всех клинических случаев.
В основном заболевание обнаруживается у детей до 12 лет. Пик вероятности приходится на первые несколько лет жизни. По достижении совершеннолетия, человек может успокоиться. Но это не значит, что вероятность нулевая. Второй рискованный период приходится на 50-60 лет. У взрослых встречаются приобретенные в результате опухолей, инфекций, травм формы нарушения.
Классификация
Типизация проводится по локализации патологического процесса. Исходя из этого критерия, выделяют генерализованный тип отклонения и фокальную форму.
Как было сказано, криптогенная эпилепсия — это неуточненное нарушение. Только после тщательного обследования можно говорить о конкретном происхождении и пересматривать выставленный диагноз. В таком случае классификация основывается на этиологии заболевания.
Также можно говорить о первичном типе нарушения и вторичном типе. В первом случае говорят о врожденной разновидности. Проявляется она в основном у детей дошкольного и раннего школьного возраста. Во втором речь идет о других заболеваниях, которые стали причиной аномалии (опухоли, травмы, потребление спиртного, наркозависимость и прочие факторы, описанные выше).
Есть более дробные классификации: синдром Леннокса-Гасто, Уэста (или Веста, у детей до года). Но суть остается прежней. Это скорее возрастная градация.
Симптомы
Проявления зависят от формы нарушения. Генерализованный тип наиболее распространенный. Он вписывается в клинику классической эпилепсии, как ее представляет среднестатистический человек без медицинских познаний. Эпизоды возникают в результате влияния триггерного фактора (стресс, температурный перепад, прием спиртного и т. д.) или, реже, спонтанно, без видимых причин. Клиническая картина включает в себя:
По окончании эпизода больной не может вспомнить, что с ним было. Наблюдается антероградная амнезия: с момента приступа и до восстановления приемлемого состояния все забывается. Человек находится в глубоком астеническом состоянии: вялость, сонливость, слабость, апатичность сохраняются в течение многих часов.
Фокальные формы криптогенной эпилепсии сложнее в плане диагностики. Потому как не подпадают под типичную картину нарушения.
Как проявляется криптогенная эпилепсия фокального типа?
Клиника зависит от локализации повышенной электрической активности.
При поражении лобной доли обнаруживается множество признаков. Пациент впадает в детство или становится неадекватным. Эмоциональные реакции не соответствуют характеру раздражителя: неуместная шутливость, плаксивость, агрессивность. Мыслительная деятельность замедлена, человек туго соображает, не может ответить на поставленные вопросы. В то же время находится в полубессознательном, оглушенном состоянии. Возникает мышечная слабость, которая затем может смениться гипертонусом по типу тонико-клонических судорог. В 30% случаев пиком эпизода становится классический припадок.
При поражении височной доли обнаруживаются слуховые галлюцинации. Возможна афазия Вернике, когда пациент утрачивает способность полноценно излагать свои мысли устно. Слуховые галлюцинации в форме голосов на фоне полностью сохранной критики также встречаются. Тонико-клонические судороги и потеря сознания на пике приступа обнаруживается, если вовремя не купировать нарушение.
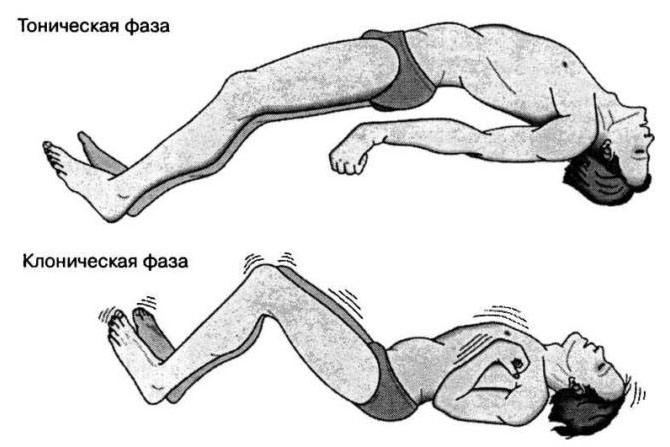
Тонико-клонические судороги
При вовлечении в криптогенную эпилепсию теменной доли обнаруживаются тактильные нарушения. Парестезии (ощущение бегания мурашек по телу) или сенестопатии (ложные галлюцинаторные образы, по типу прикосновений, копошения под кожей). Это типичные начальные признаки нарушения. Судорог и потери сознания может и не быть. Только в 13% случаев обнаруживаются типичные признаки с судорогами. Это указывает на экспансивное распространение отклонения. Значит, вовлечена не только теменная доля. Возможно развитие полноценной комплексной галлюцинации. В которой задействованы все органы чувств. Онейроидное состояние.
Что касается затылочной доли, проявления, в основном, визуальные. Эта область ответственная за обработку зрительной информации, выступает своего рода процессором. При чрезмерном возбуждении возникают простейшие галлюцинации: вспышки света (фотопсии) или сложные зрительные картины. Возможны метаморфопсии: человек не в силах оценить расстояние до объекта или прикинуть его размеры. Приступы судорожного типа не наблюдаются.
Экстрапирамидная система отвечает за координацию, ориентацию в пространстве, моторную активность. При вовлечении ее в нарушение, возникает астения, расслабление мышц или их ригидность по типу индуцированного паркинсонизма.
Во всех описанных случаях речь идет о преходящих явлениях. В некоторых ситуациях имеет место длительное течение пароксизмов. Стойкие симптомы вроде слабоумия и прочих обусловлены не самой криптогенной эпилепсией, а основным патологическим процессом: опухолью, перенесенной инфекций и др.
Диагностика
Желательно обследовать пациента в условиях больницы. Основной специалист — врач-невролог. По необходимости привлекаются нейрохирурги, психотерапевты или психиатры. Примерный перечень мероприятий:
- Устный опрос больного на предмет жалоб. Объективизация симптомов — шаг в деле построения четкой клинической картины.
- Сбор анамнеза. Чем болел или болеет человек, как давно. Также доктора интересуют привычки. Образ жизни, семейная история, характер питания, особенности нервной системы, все эти факты устанавливаются обязательно.
- Электроэнцефалография. Для выявления характера электрической активности головного мозга. Любое нарушение подлежит более тщательной оценке. На фоне эпилепсии очаги в момент между приступами сохраняют нормальный или пониженный сигнал. Если удается обследовать больного в момент самого пароксизма, обнаруживается повышение электрической активности.
- Обязательно проводится МРТ. Томография выявляет возможные инфекционные, опухолевые процессы в головном мозге. В то же время, может потребоваться спинальная (люмбальная) пункция для верификации возможной нейроинфекции.
- В рамках расширенного обследования проводится измерение артериального давления, возможно, суточное мониторирование, рентгенография шейного отдела позвоночника, УЗДГ шейных артерий, прочие мероприятия на усмотрение специалистов.
Лечение
Проводится в амбулаторных или стационарных условиях. Терапия в основном медикаментозная. Направлена на устранение первопричины патологического состояния. Криптогенная эпилепсия опухолевого происхождения требует оперативного вмешательства, тотального удаления неоплазии, после чего показано динамическое наблюдение.
Инфекции обуславливают необходимость применения антибиотиков в больших дозировках, диуретиков, прочих средств. Методика этиотропной терапии зависит от происхождения болезни.
Что касается идиопатической формы или купирования и превенции самих приступов, как фокальных так и генерализованных, используются лекарства. Произвольные вальпроевой кислоты (вальпроаты): Конкулекс или Вальпарин, Карбамазепин (различные торговые наименования), фенобарбитал.
В то же время, показано применение психотропных средств (по показаниям, антидепрессанты и транквилизаторы, в нейролептиках нет потребности), ноотропы для улучшения церебрального обмена веществ (Глицин), витаминно-минеральные комплексы с кальцием, магнием.

Лечить юношескую криптогенную эпилепсию нужно теми же способами. Принципы терапии идентичны во всех случаях, с поправкой на возможность применения отдельных препаратов с учетом возраста больного.
Основная задача лечения — устранение первопричины. Параллельно решаются вопросы превенции рецидивов и купирования симптомов. Результатов удается достичь в 80% случаев.
Прогноз
В основном благоприятный, если говорить о самой криптогенной эпилепсии. Далее все зависит от происхождения нарушения. На фоне опухолей, тем более злокачественных, исход определяется качеством и результатом операции, эффективностью химио- и лучевой терапии.
То же касается и инфекций. Если терапия проведена своевременно, есть все шансы сохранить высшую нервную деятельность нетронутой.
Прогноз на будущее благоприятный, не считая резистентных, стойких форм патологического процесса. Для сохранения трудовой функции — зависит от характера профессиональной активности. Желательно по максимуму сократить стрессовые ситуации, оптимизировать умственную нагрузку. Потому потребуется некоторая реабилитация. В крайних случаях — смена сферы деятельности.
Профилактика
О профилактике имеет смысл говорить только в контексте приобретенных форм заболевания. Потому как в большинстве своем патологический процесс возникает в детские, намного реже в юношеские годы. Мероприятия следующие:
- Отказ от спиртного, тем более наркотиков.
- Коррекция рациона в сторону его витаминизации.
- Избегание стрессов, освоение методик расслабления.
- Полноценный сон (не менее 7 часов в сутки).
- Избегание травм головного мозга.
- Лечение соматических заболеваний сразу после их выявления.
Фокальная эпилепсия — такой вид эпилепсии, при котором эпилептические приступы обусловлены ограниченной и чётко локализованной зоной повышенной пароксизмальной активности головного мозга. Зачастую носит вторичный характер. Проявляется парциальными сложными и простыми эпи-пароксизмами, клиника которых зависит от расположения эпилептогенного очага. Диагностируется фокальная эпилепсия по клиническим данным, результатам ЭЭГ и МРТ головного мозга. Проводится противоэпилептическая терапия и лечение причинной патологии. По показаниям возможно хирургическое удаление зоны эпилептической активности.
- Причины и патогенез фокальной эпилепсии
- Классификация фокальной эпилепсии
- Симптомы фокальной эпилепсии
- Особенности клиники в зависимости от локализации эпилептогенного очага
- Диагностика фокальной эпилепсии
- Лечение фокальной эпилепсии
- Прогноз фокальной эпилепсии
- Цены на лечение
Общие сведения
Понятие фокальной эпилепсии (ФЭ) объединяет все формы эпилептических пароксизмов, возникновение которых связано с наличием в церебральных структурах локального очага повышенной эпи-активности. Начинаясь фокально, эпилептическая активность может распространяться от очага возбуждения на окружающие мозговые ткани, обуславливая вторичную генерализацию эпиприступа. Такие пароксизмы ФЭ следует отличать от приступов генерализованной эпилепсии с первично-диффузным характером возбуждения. Кроме того, существует мультифокальная форма эпилепсии, при которой в головном мозге имеются несколько локальных эпилептогенных зон.
Фокальная эпилепсия составляет около 82% от всех эпилептических синдромов. В 75% случаев она дебютирует в детском возрасте. Наиболее часто она возникает на фоне нарушений развития мозга, травматического, ишемического или инфекционного поражения. Подобная вторичная фокальная эпилепсия выявляется у 71% всех страдающих эпилепсией пациентов.

Причины и патогенез фокальной эпилепсии
Этиологическими факторами ФЭ являются: пороки развития головного мозга, затрагивающие его ограниченный участок (фокальная корковая дисплазия, артериовенозные мальформации головного мозга, врождённые церебральные кисты и т. п.), черепно-мозговые травмы, инфекции (энцефалит, абсцесс головного мозга, цистицеркоз, нейросифилис), сосудистые нарушения (перенесенный геморрагический инсульт), метаболическая энцефалопатия, опухоли головного мозга. Причиной фокальной эпилепсии могут выступать приобретённые или генетически детерминированные нарушения в метаболизме нейронов определённого участка церебральной коры, не сопровождающиеся никакими морфологическими изменениями.
Среди этиофакторов возникновения фокальной эпилепсии у детей высока доля перинатальных поражений ЦНС: гипоксия плода, внутричерепная родовая травма, асфиксия новорожденного, перенесённые внутриутробно инфекции. Возникновение фокального эпилептогенного очага в детском возрасте бывает связано с нарушением созревания коры. В таких случаях эпилепсия носит временный возраст-зависимый характер.
Патофизиологическим субстратом ФЭ выступает эпилептогенный фокус, в котором выделяют несколько зон. Зона эпилептогенного повреждения соответствует участку морфологических изменений церебральной ткани, в большинстве случаев визуализируемых при помощи МРТ. Первичная зона — это участок мозговой коры, который генерирует эпи-разряды. Область коры, при возбуждении которой возникает эпиприступ, носит название симптоматогенная зона. Выделяют также ирритативную зону — область, являющуюся источником эпи-активности, регистрируемой на ЭЭГ в межприступный промежуток, и зону функционального дефицита — участок, ответственный за сопутствующие эпиприступам неврологические расстройства.
Классификация фокальной эпилепсии
Специалистами в области неврологии принято различать симптоматические, идиопатические и криптогенные формы фокальной эпилепсии. При симптоматической форме всегда можно установить причину её возникновения и выявить морфологические изменения, которые в большинстве случаев визуализируются при томографических исследованиях. Криптогенная фокальная эпилепсия носит также название вероятно симптоматическая, что подразумевает её вторичный характер. Однако при этой форме никакие морфологические изменения современными способами нейровизуализации не выявляются.
Идиопатическая фокальная эпилепсия возникает на фоне отсутствия каких-либо изменений ЦНС, которые могли бы привести к развитию эпилепсии. В её основе могут лежать генетически обусловленные канало- и мембранопатии, расстройства созревания мозговой коры. Идиопатическая ФЭ носит доброкачественный характер. К ней относят доброкачественную роландическую эпилепсию, синдром Панайотопулоса, детскую затылочную эпилепсию Гасто, доброкачественные младенческие эписиндромы.
Симптомы фокальной эпилепсии
Ведущий симптомокомплекс ФЭ — повторяющиеся парциальные (фокальные) эпилептические пароксизмы. Они могут быть простые (без потери сознания) и сложные (сопровождающиеся утратой сознания). Простые парциальные эпиприступы по своему характеру бывают: двигательные (моторные), чувствительные (сенсорные), вегетативные, соматосенсорные, с галлюцинаторным (слуховым, зрительным, обонятельным или вкусовым) компонентом, с психическими расстройствами. Сложные парциальные эпиприступы иногда начинаются как простые, а затем происходит нарушение сознания. Могут сопровождаться автоматизмами. В период после приступа отмечается некоторая спутанность сознания.
Возможна вторичная генерализация парциальных приступов. В таких случаях эпиприступ начинается как простой или сложный фокальный, по мере его развития возбуждение диффузно распространяется на другие отделы мозговой коры и пароксизм принимает генерализованный (клонико-тонический) характер. У одного пациента с ФЭ могут наблюдаться различные по типу парциальные пароксизмы.
Симптоматическая фокальная эпилепсия наряду с эпиприступами сопровождается другой симптоматикой, соответствующей основному поражению головного мозга. Симптоматическая эпилепсия ведёт к когнитивным нарушениям и снижению интеллекта, к задержке психического развития у детей. Идиапатическая фокальная эпилепсия отличается своей доброкачественностью, не сопровождается неврологическим дефицитом и нарушениями психической и интеллектуальной сфер.
Височная фокальная эпилепсия. Наиболее частая форма с локализацией эпилептогенного очага в височной доле. Для височной эпилепсии наиболее характерны сенсомоторные приступы с утратой сознания, наличием ауры и автоматизмов. Средняя длительность приступа 30-60 с. У детей преобладают оральные автоматизмы, у взрослых — автоматизмы по типу жестов. В половине случаев пароксизмы височной ФЭ имеют вторичную генерализацию. При поражении в височной доле доминантного полушария отмечается постприступная афазия.
Лобная фокальная эпилепсия. Эпи-очаг расположенный в лобной доле обычно вызывает стереотипные кратковременные пароксизмы со склонностью к серийности. Аура не характерна. Зачастую отмечаются поворот глаз и головы, необычные моторные феномены (сложные автоматические жесты, педалирование ногами и т. п.), эмоциональная симптоматика (агрессия, вскрикивания, возбуждение). При очаге в прецентральной извилине возникают двигательные пароксизмы джексоновской эпилепсии. У многих пациентов эпиприступы возникают в период сна.
Затылочная фокальная эпилепсия. При локализации очага в затылочной доле эпиприступы часто протекают с нарушениями зрения: транзиторным амаврозом, сужением зрительных полей, зрительными иллюзиями, иктальным морганием и пр. Самый частый вид пароксизмов — зрительные галлюцинации длительностью до 13 мин.
Теменная фокальная эпилепсия. Теменная доля - наиболее редкая локализация эпи-очага. Поражается в основном при опухолях и корковых дисплазиях. Как правило, отмечаются простые соматосенсорные пароксизмы. После приступа возможна кратковременная афазия или паралич Тодда. При расположении зоны эпиактивности в постцентральной извилине наблюдаются сенсорные джексоновские приступы.
Диагностика фокальной эпилепсии
Впервые возникший парциальный пароксизм является поводом для тщательного обследования, поскольку может быть первым клиническим проявлением серьёзной церебральной патологии (опухоли, сосудистой мальформации, корковой дисплазии и пр.). В ходе опроса невролог выясняет характер, частоту, длительность, последовательность развития эпиприступа. Выявленные при неврологическом осмотре отклонения указывают на симптоматический характер ФЭ и помогают установить примерную локализацию очага поражения.
Диагностика эпилептической активности мозга осуществляется при помощи электроэнцефалографии (ЭЭГ). Зачастую фокальная эпилепсия сопровождается эпи-активностью, регистрируемой на ЭЭГ даже в межприступный период. Если обычная ЭЭГ оказывается неинформативна, то проводится ЭЭГ с провокационными пробами и ЭЭГ в момент приступа. Точное расположение эпи-очага устанавливается при проведении субдуральной кортикографии — ЭЭГ с установкой электродов под твёрдой мозговой оболочкой.
Выявление морфологического субстрата, лежащего в основе фокальной эпилепсии, производится путём МРТ. Для выявления малейших структурных изменений исследование должно проводится с малой толщиной срезов (1-2 мм). При симптоматической эпилепсии МРТ головного мозга позволяет диагностировать основное заболевание: очаговое поражение, атрофические и диспластические изменения. Если отклонения на МРТ не были выявлены, то устанавливается диагноз идиопатическая или криптогенная фокальная эпилепсия. Дополнительно может проводиться ПЭТ головного мозга, которая выявляет участок гипометаболизма церебральной ткани, соответствующий эпилептогенному очагу. ОФЭКТ на этом же участке определяет зону гиперперфузии во время приступа и гипоперфузии — в период между пароксизмами.
Лечение фокальной эпилепсии
Терапия фокальной эпилепсии проводится эпилептологом или неврологом. Она включает подбор и постоянный приём антиконвульсантов. Препаратами выбора являются карбамазепин, производные вальпроевой к-ты, топирамат, леветирацетам, фенобарбитал и др. При симптоматической фокальной эпилепсии главным моментом является лечение основного заболевания. Обычно фармакотерапия достаточно эффективна при затылочной и теменной эпилепсии. При височной эпилепсии зачастую спустя 1-2 года лечения отмечается возникновение резистентности к проводимой противосудорожной терапии. Отсутствие эффекта от консервативной терапии выступает показанием для хирургического лечения.
Операции осуществляются нейрохирургами и могут быть направлены как на удаление очагового образования (кисты, опухоли, мальформации), так и на резекцию эпилептогенного участка. Оперативное лечение эпилепсии целесообразно при хорошо локализуемом очаге эпи-активности. В таких случаях проводится фокальная резекция. Если отдельные прилегающие к эпилептогенной зоне клетки также являются источником эпиактивности, показана расширенная резекция. Хирургическое лечение проводится с учётом индивидуального строения функциональных зон коры, установленном при помощи кортикографии.
Во многом прогноз ФЭ зависит от её типа. Идиопатическая фокальная эпилепсия отличается доброкачественностью течения без развития когнитивных нарушений. Её исходом зачастую становится самопроизвольное прекращение пароксизмов при достижении ребёнком подросткового возраста. Прогноз симптоматической эпилепсии обуславливает основная церебральная патология. Он наиболее неблагоприятен при опухолях и тяжёлых пороках развития головного мозга. Такая эпилепсия у детей сопровождается задержкой психического развития, которая особенно выражена при раннем дебюте эпилепсии.
Среди пациентов, которым было проведено хирургическое лечение, у 60-70% отмечалось отсутствие или значительное урежение эпи-пароксизмов после операции. Окончательное исчезновение эпилепсии в отдалённом периоде наблюдалось у 30%.
Читайте также:


