Что такое миоклонии век при эпилепсии

Миоклоническая эпилепсия — заболевание, основу которого оставляют миоклонические эпилептические пароксизмы. Эпизоды миоклонических судорог у больных сочетаются с генерализованными клонико-тоническими эпиприступами, абсансами. Сопутствующая неврологическая симптоматика зависит от формы эпилепсии. Диагностика включает сбор анамнеза, оценку неврологического и психического статуса, электроэнцефалографию, генеалогический анализ, биохимические исследования, нейровизуализацию. Лечение проводится антиконвульсантами, при резистентности — комбинацией противоэпилептических препаратов.
- Причины миоклонической эпилепсии
- Патогенез
- Классификация
- Симптомы миоклонической эпилепсии
- Осложнения
- Диагностика
- Лечение миоклонической эпилепсии
- Прогноз и профилактика
- Цены на лечение
Общие сведения

Причины миоклонической эпилепсии
Обычно ведущим является генетический фактор. Чёткое аутосомно-доминантное наследование прослеживается при синдроме Драве, аутосомно-рецессивное — в отдельных случаях ранней миоклонической энцефалопатии. Некоторые заболевания имеют полигенное наследование. Локализация генетических дефектов установлена не для всех наследственных форм, исследования в этом направлении продолжаются. К генетически детерминированным патологиям относится и симптоматическая МЭ, возникающая вследствие дисметаболических процессов, обусловленных наличием дефектных генов. Образованию спонтанных мутаций в геноме способствуют:
- Внутриутробные инфекции. Инфекционный процесс неблагоприятно отражается на развитии плода. Особенно опасны вирусные инфекции, поскольку вирусы способны провоцировать аномальную перестройку отдельных генов.
- Хронические заболевания беременной. Сахарный диабет, сердечная недостаточность, хронические заболевания лёгких, эндокринная патология матери приводят к гипоксии, метаболическим расстройствам на ранних стадиях развития зародыша. В результате происходят сбои формирования ЦНС, отдельных механизмов обмена веществ.
- Повышенный радиоактивный фон. Радиация оказывает мутагенное влияние на живые организмы. Развивающийся плод наиболее подвержен подобному воздействию. Следствием является возникновение структурных, дисметаболических, функциональных аномалий, влекущих за собой повышенную эпилептическую активность.
- Прием тератогенных медикаментов. Самолечение, незнание о своей беременности в раннем периоде, медицинская необходимость фармакотерапии приводят к приёму опасных для плода медикаментов. Химические вещества оказывают повреждающее воздействие на отдельные гены, вносят изменения в существующие метаболические механизмы.
- Токсические воздействия на плод.Алкоголизм, наркомания, курение женщины в период беременности сопровождаются проникновением токсических веществ в организм плода. Подобно тератогенным фармпрепаратам они способны повредить отдельный локус генома, в результате возникает миоклоническая эпилепсия.
Патогенез
Идиопатические варианты МЭ развиваются вследствие генетически обусловленной повышенной возбудимости церебральных нейронов, приводящей к эпилептогенной активности мозга. Симптоматическая миоклоническая эпилепсия формируется в результате обменных нарушений, накопления в нервных клетках патологических соединений (полисахаридных включений, прионных белков).
При болезни Лафоры, миоклонической энцефалопатии младенцев повышенная эпиактивность обусловлена дисметаболизмом нейронов в условиях разрастания глиальных элементов (при гибели нейронов, нарушении апоптоза астроцитов). Нейрональная гипервозбудимость вызывает возникновение патологической нервной импульсации, идущей к мышечным волокнам. Результатом являются отдельные мышечные сокращения (миоклонии), тонические, клонические судороги. Различная локализация миоклоний отражает локальное возбуждение разных зон мозговой коры. При диффузном распространении гипервозбуждения возникает клонико-тонический пароксизм с тотальным вовлечением мышечных групп.
Классификация
В основе группировки отдельных видов МЭ лежит этиологический принцип. Согласно Международной классификации эпилепсии 1989 года выделяют 3 основные группы:
- Идиопатические — наследственно обусловленные формы. Характерна манифестация симптоматики в детском/подростковом возрасте. Идиопатическими являются доброкачественная миоклоническая эпилепсия младенчества (ДМЭМ), юношеская миоклоническая эпилепсия (ЮМЭ), болезнь Унферрихта-Лундборга, синдром Драве.
- Криптогенные — не имеющие установленной этиологии. Отличаются выраженной резистентностью к фармакотерапии, наличием сопутствующей очаговой симптоматики, интеллектуального дефицита. К криптогенным относятся эпилепсия с миоклонически-астатическими приступами, эпилепсия с миоклоническими абсансами.
- Симптоматические — возникающие на фоне происходящих в организме патологических процессов. В большинстве случаев обусловлены метаболическими нарушениями. Симптоматическими считаются ранняя миоклоническая энцефалопатия, болезнь Лафоры, миоклонические пароксизмы при подостром склерозирующем панэнцефалите, болезни Крейтцфельдта-Якоба.
Впоследствии были выявлены генетические аспекты возникновения криптогенных форм МЭ. Учитывая результаты исследований, Международное общество неврологов предложило относить ранее считавшиеся криптогенными виды МЭ к идиопатическим.
Симптомы миоклонической эпилепсии
Базовым симптомом выступают пароксизмы миоклоний, затрагивающие различные мышечные группы конечностей, реже — лица, еще реже — туловища. Миоклонии выглядят как мышечные подёргивания, при вовлечении мышц одной группы сокращения приводят к непроизвольным двигательным актам, напоминающим гиперкинезы. Миоклонический эпилептический пароксизм происходит при сохранённом сознании, может протекать с перемещением сокращений по различным мышцам. Миоклоническая эпилепсия характеризуется комбинацией миоклоний с клонико-тоническими приступами и/или абсансами. В зависимости от нозологической формы наблюдаются задержка психического развития, атаксия, пирамидная недостаточность, расстройства мышечного тонуса, зрительные нарушения.
ДМЭМ дебютирует в возрастном периоде от 6 месяцев до 3 лет. Приступы захватывают верхние конечности, лицо, шею, могут имитировать наклон головы, моргание, кивки головой. Заболевание редко сопровождается интеллектуальным снижением. Миоклоническая эпилепсия юношеского возраста (манифестация в возрасте 12-18 лет) отличается присоединением тонико-клонических эпизодов, отсутствием неврологического дефицита. Синдром Драве клинически проявляется на первом году жизни, сопровождается олигофренией, нарушениями поведения, пирамидным дефицитом. Семейная миоклония Унферрихта-Лундборга начинается в 5-16 лет, сочетается с тремором, атаксией, дизартрией, психическими расстройствами.
Миоклоническая эпилепсия симптоматического характера отличается прогрессированием симптоматики, выраженным когнитивным дефицитом, прочими неврологическими нарушениями, наличием проявлений основного заболевания, клинико-лабораторных признаков метаболических расстройств.
Осложнения
Клонико-тонические, астатические приступы осложняются травмированием пациента вследствие падения. Генерализованные судороги с утратой сознания опасны западением языка, перекрытием дыхательных путей и асфиксией. Аспирация слюны, рвотных масс приводит к последующему развитию пневмонии. Длительный миоклонический пароксизм, непрерывно следующие кластерные сокращения перерастают в миоклонический эпистатус. В эпилептическом статусе возможны серьёзные дыхательные расстройства, остановка сердца, развитие отёка головного мозга.
Диагностика
- Сбор анамнестических данных. Большое значение имеет возраст дебюта, характер начала, порядок развития симптоматики.
- Неврологический осмотр. Проводится неврологом, направлен на выявление миоклонических сокращений, очагового дефицита, определение уровня психического развития, степени когнитивных расстройств, оценку психического статуса.
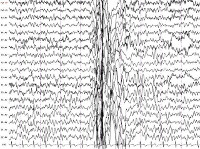
- Электроэнцефалография. У большинства пациентов регистрируются диффузные интериктальные симметричные эпилептогенные разряды, иктальные высокоамплитудные спайки. В ряде случаев для выявления эпиактивности требуется суточный ЭЭГ-мониторинг, проведение провокационных проб (ЭЭГ при вспышках света, гипервентиляции, резких звуковых сигналах). Результаты исследований оцениваются нейрофизиологом, эпилептологом.
- Нейровизуализация. До закрытия родничков осуществляется путём нейросонографии, у детей старше года — при помощи МРТ головного мозга. Взрослым может проводиться МСКТ. Морфологические изменения церебральных тканей характерны для симптоматических МЭ.
- Лабораторные исследования. Производятся при подозрении на наличие обменных расстройств. Включают биохимический анализ крови и мочи, специфические анализы.
- Консультация генетика. Сбор семейного анамнеза, составление генеалогического древа позволяют определить наследственный характер эпилепсии, установить тип наследования.
Дифференциальная диагностика осуществляется с неэпилептическим миоклонусом, отличительной особенностью которого выступает фокальный характер миоклоний, отсутствие реакции на провокацию, нормальная ЭЭГ-картина. Дифференцировка МЭ необходима также с судорожным синдромом инфекционной этиологии, фебрильными судорогами, синдромом Леннокса-Гасто, мозжечковой миоклонической диссинергией Ханта.
Лечение миоклонической эпилепсии
Терапия базируется на антиконвульсантах. Подбор фармпрепарата и дозировки осуществляется индивидуально. Препаратами выбора выступают производные вальпроевой кислоты, обладающие противоэпилептическим эффектом в равной степени в отношении миоклонических, клонико-тонических, абсансных пароксизмов. В фармакорезистентных случаях показано комбинированное лечение вальпроатами, бензодиазепинами, этосуксимидом, барбитуратами, антиконвульсантами нового поколения (топираматом, леветирацетамом). Важным моментом является исключение провоцирующих приступы факторов: резких звуков, вспышек света, эмоциональных всплесков, физических перегрузок, перегреваний.
Прогноз и профилактика
Наиболее прогностически неблагоприятна ранняя миоклоническая энцефалопатия, смертность составляет половину случаев заболевания, остальные дети являются глубокими инвалидами. Миоклоническая эпилепсия при болезни Лафоры, Крейтцфельдта-Якоба плохо поддаётся противоэпилептической терапии, сопровождается прогрессирующим интеллектуальным распадом. ДМЭМ и ЮМЭ отличаются доброкачественным течением, редко приводят к когнитивному дефициту. Более 50% случаев ДМЭ заканчиваются спонтанным выздоровлением.
МЭ не имеет специфических мер профилактики. К мероприятиям, способным предупредить рождение больного ребёнка, относятся планирование беременности, ранняя постановка на учёт, исключение неблагоприятных воздействий на плод. Ведение беременности должно включать разъяснительные беседы с женщиной по поводу необходимости охранительного режима, тератогенной опасности лекарственных средств, пагубного воздействия на будущего ребёнка вредных привычек.

Миоклоническая форма эпилепсии характеризуется припадками, при которых не возникает физических болевых ощущений.
Такое заболевание в основном затрагивает детей, хотя в редких случаях и в определенных видах проявляется у взрослых 20-30 лет.
Болезнь чаще носит врожденный характер, но может развиваться у здоровых детей под действием определенных внешних и внутренних факторов.
Описание
Заболевание в МКБ-10 обозначается кодом G40.4.
Патология в основном проявляется в возрасте 13-18 лет и характеризуется миоклоническими приступами, которые выражаются в непроизвольных подергиваниях или активности, приступы при этом всегда затрагивают парные органы в верхней части тела.

Реже судороги наблюдаются в нижних конечностях.
Основная форма болезни – миоклонус-эпилепсия, которая представляет собой наследственное поражение центральной нервной системы, за счет чего и случаются миоклонические припадки.
Также известна форма юношеской миоклонической эпилепсии, которая называется синдром Янца.
Это генерализованная доброкачественная форма патологии, которая возникает на фоне возрастных трансформаций в организме.
Наиболее подвержены риску развития такого недуга лица в возрасте от 8 до 25 лет, но чаще всего в группу риска входят дети 12-15 лет.
Все проявления миоклонической эпилепсии в зависимости от происхождения можно условно разделить на три группы:
- симптоматическая. Заболевание является следствием других патологических процессов в организме;
- идиопатическая. Патология передается наследственным путем и проявляется в детском или подростковом возрасте;
- криптогенная. Точно определить этиологию таких заболеваний не удается. Такие формы эпилепсии наиболее тяжело поддаются медикаментозному лечению.
Некоторые криптогенные формы со временем переходят в одну из двух других групп, так как с развитием уровня диагностической медицины иногда становится возможным определение причины развития болезни.
Формы и стадии миоклонуса
Заболевание классифицируется в зависимости от степени тяжести и сопутствующей симптоматики и может относиться к одному из следующих видов:

Происхождение болезни не всегда удается определить. Основным признаком ДМЭМ являются припадкообразные сокращения мышц шеи, конечностей и головы.
Такие припадки случаются у детей в возрасте от полугода до трех лет два-три раза в день и длятся не более трех секунд, поэтому обратить внимание на наличие заболевания не всегда удается своевременно.
Данная форма легче всего поддается лечению, но при полном отсутствии возможно проявление осложнений в виде отставания в развитии психомоторных функций.
Заболевание поражает одного из 40 000 младенцев и считается очень редкой формой и также в основном имеет неопределенную этиологию.
Принято считать, что патология проявляется на фоне воспалительных процессов в ЦНС, что приводит к нарушению проводимости мозговых импульсов, отсюда и эпилептические припадки.
Признаки заболевания становятся очевидны в возрасте до одного года.

Преимущественно наследственная форма, которая проявляется в быстро прогрессирующих и учащающихся эпилептических припадках (в основном они развиваются при воздействии внешних раздражителей).
Болезнь тяжело поддается лечению и в основном применяется симптоматическая терапия, которая при удачном стечении обстоятельств позволяет почти полностью замедлить развитие патологии, но окончательное ее устранение невозможно.
Симптоматика недуга проявляется в период от 5 до 16 лет или позже, и сначала эпилептические припадки как таковые отсутствуют: у ребенка наблюдается только подергивание мимических лицевых мышц, что часто ошибочно воспринимается как нервный тик.
С возрастом подергивания переходят на мышцы плечевого пояса и на верхние конечности, и спровоцированы такие приступы могут быть такими внешними факторами, как резкие вспышки света, стрессовые ситуации и резкие чрезмерные физические нагрузки.
При отсутствии лечения с годами развиваются такие осложнения, как нарушения речи, поражения мышц лица, атаксия и тремор.
Заболевание также обозначается аббревиатурой MERRF (myoclonic epilepsy, ragged-red fibres).
Заболевание возникает как следствие мутаций в транспортной РНК лизина, передающихся по материнской линии.
При таком нарушении транспортная РНК передает внутри клеток неточную информацию, что приводит к нарушению клеточной деятельности, а она в свою очередь является причиной такого неврологического поражения, как эпилепсия.

Заболевание MERRF является единственным в группе, которое может проявляться не только у детей, но и у взрослых людей до самой старости.
Патология быстро прогрессирует и проявляется в виде эпилептических припадков и судорог, деменции, ухудшению с годами слуха и зрения, но своевременное симптоматическое лечение дает положительные результаты в большинстве случаев.
Причины возникновения у взрослых и детей
Сегодня чаще говорят о наследственных причинах развития миоклонической эпилепсии, особенно если речь идет о младенческих формах.
Удалось выявить определенные гены, в которых локализуются патогенные участки, при передаче которых и развивается заболевание, но это далеко не все возможные фрагменты ДНК, при мутациях в которых может появиться такая болезнь.
В целом недуг всегда обусловлен генетическими нарушениями, но передаваться они могут не только наследственным путем, но и на фоне следующих болезней и провоцирующих факторов:
- воздействие на плод во время беременности токсических веществ, попадающих в организм матери при курении, употреблении алкоголя и наркотических или лекарственных препаратов;
- внутриутробное инфицирование (особенно вирусами, которые способны легко нарушать структуру генов);
- воздействие радиации на плод.
Патология может развиваться в эмбрионе и при сахарном диабете или патологиях легких и сердца, которые у будущей матери протекают в хронической форме. В таких случаях часто происходят сбои в формировании центральной нервной системы плода.
Три этапа течения

Вне зависимости от формы, заболевание развивается в три этапа.
Первый – эпилептически-титаниформный – проходит в течение нескольких лет, на протяжении которых развиваются и прогрессируют эпилептические припадки.
Дополнительными симптомами являются нарушения психики, при которых пациент часто испытывает беспричинный страх, приступы могут сопровождаться болезненными спазмами, у человека повышается потливость. Припадки всегда проходят без потери сознания.
Второй период – миоклонический-эпилептический. Его развитие тоже занимает годы, а приступы хотя и не оказывают существенного негативного влияния на жизнедеятельность, распространяются не только на мышцы лица, но и на другие части тела, поражая целые группы мышечных волокон.
В тяжелой стадии развития этого этапа человек утрачивает способность обслуживать себя самостоятельно, нарушается ориентация в пространстве. Приступы эпилепсии могут быть спровоцированы любым резким звуком или вспышкой света.
Таким людям противопоказано употребляь алкоголь, так как приступы могут возникать под действием спиртного. В целом они могут появиться в любое время даже при эмоциональном напряжении, и единственное время, когда приступы исключены – это ночной сон.
Последняя, терминальная стадия, отличается усиливающимися описанными симптомами, но при этом у пациента происходят серьезные нарушения психики.
Обычно когнитивные функции не утрачиваются полностью, но у человека явно заметны расстройства памяти и речи, и иногда таких людей можно принять за слабоумных.
Симптоматика заболевания

При такой форме эпилепсии неспециалисту достаточно сложно определить, что у пациента начался припадок, особенно на начальных стадиях.
Но если припадки случаются – им предшествует непроизвольное подергивание верхних конечностей и сокращение мышц лица, шеи и головы, при этом пациент находится в сознании.
Наиболее вероятное время развития припадков – раннее утро, сразу после пробуждения.
Припадки могут случаться раз в день или раз в несколько месяцев, интенсивность таких приступов может быть разной – от подергиваний века глаза до сильных судорог верхних конечностей.
Типы припадков
Припадки при данном заболевании развиваются не всегда, но если они случаются – их всегда можно классифицировать следующим образом:
- Миоклонические. Проявляются в виде подергиваний рук, мышц плечевого пояса и шеи, подергивания глаз и век. В течение дня (за исключением утренних часов) такие припадки могут не проявляться, но к вечеру в случае сильной усталости и переутомления они возникают.
- Тонико-клонические. Такие приступы внешне выглядят так же, как миоклонические, но отличаются по природе происхождения: они возникают при нарушениях мозговой деятельности, связанных с неправильным режимом сна.
- Абсансы. Вид припадков, при котором пациент теряет сознание на несколько секунд, и в течение этого времени исчезают и судорожные проявления.
От них требуется выполнить все предписания, касающейся первой помощи эпилептикам, и вызвать врача.
Диагностика

Лечение эпилепсии и ее диагностика – сложные процессы, которые требуют участия невролога и психиатра.
Но при подозрении на миоклоническую форму в первую очередь необходимо выполнить полное обследование, чтобы становить тип и степень тяжести патологи и разработать корректный терапевтический курс.
Для этого в обязательном порядке выполняются следующие процедуры:
- Проводится сбор анамнеза: опрашивается сам пациент и его близкие родственники с целью выявления случаев неврологических расстройств в роду (для определения возможной передачи патологии генетическим путем).
- Выполняются МРТ и КТ головного мозга. Выполняются для обнаружения и оценки нарушений структур головного мозга.
- Замеряется уровень электрической активности головного мозга с помощью электроэнцефалографии.
На основании полученных результатов назначаются соответствующие терапевтические процедуры.
Схема лечения
Эффективность миоклинической эпилепсии в настоящее время низкая, и даже в случае успешного подбора медикаментозных препаратов лучшим исходом будет купирование симптомов, но не полное устранение проблемы.
Медикаментозное лечение является основной, но не единственной формой лечения. В данном случае наиболее эффективно применение противосудорожных препаратов:
- Клоназепам;
- Фенобарбитал;
- Конвулекс;
- Бензонал;
- Депакин.
Обычно такое лечение длится как минимум два года, и учитывая, что все используемые препараты обладают показателем токсичности как минимум выше среднего, пациентов и их родственников заранее предупреждают о возможных осложнения и побочных эффектах.

В связи с такими рисками врачи никогда не ориентируются исключительно на медикаментозное лечение, и помимо устранения судорог проводится семейная и социальная терапия, корректируется режим бодрствования и сна.
Часто пациенту требуется устранение физиологических причин развития припадков (в том числе – удаление образований в области головного мозга: примерно в 10% случаев болезнь возникает на фоне появления таких опухолей).
Первая помощь при приступе
На поздних стадиях такого заболевания у пациента могут случаться серьезные припадки и приступы, в том числе – и в общественных местах, при этом человек может оказаться не в состоянии помочь себе самостоятельно.
Если свидетелем эпилептических приступов становятся посторонние – с их стороны необходимы следующие действия:
О миоклонической эпилепсии в этом видео:
Осложнения, прогнозы и профилактика
Прогнозы лечения заболевания – умеренно-благоприятные, если терапию начать своевременно. В таких случаях возможно практически полное устранение симптоматики и припадков до уровня локальных нервных тиков.
Формально можно сказать, что в этом случае эпилепсия вылечена, но если терапия проводится с запозданием или назначаются неправильные препараты – средняя продолжительность жизни пациента составляет около 20 лет (хотя некоторые доживают до глубокой старости даже с сильными припадками).
К летальным исходам в таких случаях приводят осложнения эпилепсии: это пневмония, кахексия и другие присоединенные патологии.

Младенческие формы патологии чреваты нарушения психики и отставанием детей в интеллектуальном развитии.
Особых действенных профилактических рекомендаций, которые позволили бы избежать развития болезни, не существует, но снизить риск этого можно, если в детском возрасте ограничивать потребление кофеиносодержащих продуктов и употреблять в пищу больше фруктов и овощей, которые богаты растительной клетчаткой.
Миоклонические припадки иногда свойственны здоровым людям. Часто они наблюдаются при серьезных физических нагрузках (нередко это можно заметить у спортсменов), но если такое происходит у взрослых – в основном причин для беспокойства нет.
Но если такие признаки, как подергивание глаз, мышц лица и рук наблюдаются в детском возрасте и без очевидных предпосылок – следует показать ребенка врачу.
Возможно, это позволит вовремя распознать болезнь и начать лечение, благодаря которому патологические осложнения будут ведены к минимуму.
Об ошибках в лечении миоклонической эпилепсии в этом видео:
Что такое миоклония?
Миоклония (или миоклонус) — это симптом, а не заболевание, характеризующаяся кратковременным быстрым сокращениям мышц или группы мышц.
Миоклонические подёргивания или толчки обычно вызываются внезапными сокращениями мышц, называемыми положительным миоклонусом, или мышечным расслаблением, называемым отрицательным миоклонусом. Миоклонические подёргивания могут происходить поодиночке или последовательно, по шаблону или без шаблона. Они могут происходить нечасто или многократно каждую минуту. Миоклония иногда возникает в ответ на внешнее событие или когда человек пытается сделать движение. Человек, испытывающий подёргивания, не может контролировать их.
В своей простейшей форме миоклония состоит из подергивания мышц с последующим расслаблением. В пример можно привести икоту, что тоже является миоклонией. Другими знакомыми примерами состояния являются подергивания, которые некоторые люди испытывают во время засыпания. Эти простые формы миоклонии встречаются у нормальных, здоровых людей и не вызывают затруднений. При более широком распространении состояние может вызывать постоянные шокоподобные сокращения в группе мышц.
В некоторых случаях миоклония начинается в одной области тела и распространяется в мышцы в других областях. Более тяжелые случаи состояния могут исказить движение и серьезно ограничить способность человека есть, говорить или ходить. Эти типы миоклонии могут указывать на основное заболевание мозга или нервов.
Диагноз устанавливают на основании признаков и иногда подтверждают результатами электромиографического исследования. Лечение включает в себя коррекцию обратимых заболеваний головного мозга или нервной системы и симптоматическую терапию лекарственными препаратами.
Причины миоклонии
Миоклонус может развиться в ответ на:
- инфекцию;
- травму головного или спинного мозга;
- инсульт;
- опухоли головного мозга;
- почечную недостаточность;
- печеночную недостаточность;
- болезни накопления липидов;
- химическое или лекарственное отравление;
- и другие нарушения.
Длительное лишение мозга кислорода, называемая гипоксией, может привести к постгипоксической миоклонии. Состояние может возникать и сам по себе, но чаще всего это один из нескольких симптомов, связанных с различными расстройствами нервной системы. Например, миоклонический подергивание может развиться у пациентов с:
Миоклонические толчки также часта наблюдаются у людей с эпилепсией, расстройством, при котором электрическая активность в мозге становится беспорядочной, что приводит к судорогам.
Типы миоклонии
Классифицировать множество различных форм миоклонуса сложно, потому что причины, последствия и реакции на терапию сильно различаются. Ниже перечислены наиболее часто описываемые типы.
Симптомы миоклонии

Миоклония может быть слабой или тяжелой. Мышцы могут сокращаться быстро или медленно, ритмично и неритмично. Миоклонические подергивания могут быть редкими или частыми. Они могут наступать спонтанно или под действием внезапного шума, света или движения. Например, их можно спровоцировать, потянувшись за каким-нибудь предметом или делая шаг. При болезни Крейтцфельдта–Якоба (редкое дегенеративное заболевание головного мозга) миоклония усиливается при внезапном испуге.
Миоклония, развившаяся в результате нарушения метаболизма, может быть длительной и затрагивать разные группы мышц, иногда приводя к судорогам.
Диагностика
Диагноз ставиться на основании признаков, осмотра врача, анализов крови, магнитно-резонансная томография и электромиографического исследования.
- Обычно выполняются анализы крови для определения уровня сахара, кальция, магния и натрия в крови. Отклонения уровней этих веществ от нормы могут свидетельствовать о том, что причиной является метаболическое расстройство.
- Чтобы обнаружить изменения в головном мозге, характерные, например, для болезни Альцгеймера, проводится магнитно-резонансная томография (МРТ).
- У пациентов с судорожным расстройством для выявления миоклонии может выполняться электроэнцефалография.
Лечение миоклонии
Лечение миоклонии направлено на лекарства, которые могут помочь уменьшить симптомы. Препаратом первого выбора для лечения, особенно определенных видов миоклонии действия, является клоназепам, тип транквилизатора. Дозировки клоназепама обычно увеличивают постепенно, пока больной не почувствует улучшений или не появятся побочные эффекты. Сонливость и потеря координации являются общими побочными эффектами. Благоприятные эффекты клоназепама могут со временем уменьшаться, если у человека разовьется толерантность к препарату.
Многие лекарства, используемые для лечения миоклонии, такие как барбитураты, леветирацетам, фенитоин и примидон, также используются для лечения эпилепсии. Барбитураты замедляют центральную нервную систему и вызывают транквилизирующий или антисейзерный эффект. Фенитоин, леветирацетам и примидон являются эффективными противоэпилептическими препаратами, хотя фенитоин может вызывать печеночную недостаточность или оказывать другие вредные долгосрочные эффекты. Вальпроат натрия является альтернативной терапией миоклонуса и может использоваться как один, так и в сочетании с клоназепамом. Хотя клоназепам и/или вальпроат натрия эффективны для большинства людей с расстройством, у некоторых людей возникают побочные реакции на эти препараты.
Некоторые исследования показали, что дозы 5-гидрокситриптофана (5-HTP), строительного блока серотонина, приводят к улучшению у людей с некоторыми типами миоклонии и ПМЭ. Однако другие исследования показывают, что терапия 5-HTP не эффективна для всех людей, и, фактически, может ухудшить состояние некоторых людей. Эти различия в эффекте 5-HTP на людей с миоклонией еще не объяснены, но они могут предложить важные подсказки к основным отклонениям в рецепторах серотонина.
Сложное происхождение расстройства может потребовать использования нескольких лекарств для эффективного лечения. Хотя некоторые лекарства имеют ограниченный эффект при использовании по отдельности, они могут иметь больший эффект при использовании с лекарствами, которые действуют на различные пути или механизмы в мозге. Комбинируя некоторые из этих препаратов, ученые надеются добиться большего контроля над миоклоническими симптомами. Некоторые лекарства, которые в настоящее время изучаются в различных комбинациях, включают клоназепам, вальпроат натрия, леветирацетам и примидон. Гормональная терапия также может улучшить реакцию на антимиоклонические препараты у некоторых людей.
Профилактика
Защитите себя от травмы головного мозга, надев шлем или головной убор во время таких действий, как езда на велосипеде или мотоцикле.
Обратитесь к врачу, если у вас начались судороги после начала приема нового лекарства, чтобы можно было внести изменения.
Прогноз
Простые формы миоклонии встречаются у нормальных, здоровых людей и не вызывают серьезных проблем. В некоторых случаях расстройство начинается в одной области тела и распространяется в мышцы в других областях. Более тяжелые случаи миоклонии могут исказить движение и серьезно ограничить способность человека есть, говорить или ходить. Эти типы миоклонии могут указывать на заболевание головного мозга или нервов.
Хотя клоназепам и вальпроат натрия эффективны для лечения большинства случаев расстройства, у некоторых людей на эти препараты возникают побочные реакции. Кроме того, преимущества клоназепама может уменьшаться при длительном приеме.
Читайте также:


