Эпилепсия и электроды в мозг
Методика лечения эпилептических припадков
Саратовские ученые совместно с коллегами из Германии и Голландии разработали методику лечения эпилептических припадков.
В ее основе лежит применение умного генератора слабых электрических импульсов, способных разрушить появление в мозговых клетках патологической электрической активности, что как раз проявляется в виде судорожных приступов.
Правда, сама методика еще нуждается в доработке, ввиду дороговизны и относительной эффективности.
Информацией об этой методике поделился профессор Саратовского государственного технического университета имени Юрия Гагарина (СГТУ) Александр Храмов.
По его словам, удалось разработать интеллектуальную систему "мозг-компьютер", при использовании которой микрокомпьютер, благодаря внедренным в мозг электродам, способен не просто фиксировать наступление приступа эпилепсии, но и прогнозировать его начало по специфическим изменениям биоэлектрической активности клеток коры головного мозга.
В считанные секунды техника через вживленные в мозг электроды выдает слабые импульсы, способные нарушить механизм формирования эпилептического припадка.
Напомним, что эпилепсия - это неврологическая патология, связанная с периодическим появлением в отдельных участках мозга серии мощных электрических импульсов, генерируемых нервными клетками.
В зависимости от того, в какой доле мозга расположен патологический очаг возбуждения, могут различаться и клинические проявление болезни. Известны:
- слуховая
- зрительная
- вкусовая и другие формы эпилепсии.
Впрочем, самой известной является двигательная форма, когда судорожная активность наблюдается в лобных мозговых долях.
Самый тяжелый приступ — это судороги всех мыщц; в таких случаях можно даже потерять сознание.
Иногда судороги поражают лишь отдельные группы мышц, например, руки или ноги, — тогда речь идет о парциальной эпилепсии.
Эпилепсия бывает даже без судорог и потери сознания, а в форме абсансов (малых припадков), которые могут быть даже не замечены окружающими. После абсансов из памяти человека стирается все, что происходило с пациентом во время эпилептической атаки.
В основе вышеописанных патологических процессов лежит изменение биоэлектрической активности клеток головного мозга.
Еще в ХХ веке после снятия электроэнцефалограммы (ЭЭГ) — записи биотоков мозговых клеток — врачи могли обнаружить по ее кривым судорожную готовность даже у пациента, который на момент исследования не был в состоянии приступа.
С началом XXI вместе вместе с совершенствованием компьютерной техники появилась возможность расшифровки ЭЭГ в режиме реального времени.
Кроме того, были изобретены и миниатюрные нейростимуляторы величиной со спичку, позволяющие воздействовать на нервные клетки слабыми электрическими импульсами.
Также свое слово сказала и нейрохирургия, позволившая внедрять в самые труднодоступные участки головного мозга диагностические и лечебные электроды.

Интеллектуальные системы лечения эпилепсии
Информация о применении интеллектуальных систем лечения и предупреждения эпилептических припадков появились несколько лет назад.
С 2010 года установка нейростимуляторов проводится и в России. В 2013 году такая операция была проведена в Самаре на пациенте с болезнью Паркинсона.
Но можно ли сказать, что с применением умных технологий эпилепсия скоро будет побеждена? Увы, не все так просто:
- такие процедуры довольное дорогие, ведь речь идет о нейрохирургической операции, стоимость которой в 2013 году оценивалась в миллион рублей
- стопроцентной эффективностью даже по мгновенному купированию уже развившегося приступа описываемая методика не отличается.
По словам профессора Александра Хромова,
в ходе экспериментов в 72 случаях из 100 снижалась продолжительность судорожной активности, то есть патологическая импульсация мозговых клеток все же была, несмотря на контр-импульсы нейростимулятора.
Но ведь и обычное медикаментозное лечение препаратами вроде карбамазепина тоже эффективно в 70-85% случаев эпилепсии; они уменьшают частоту и интенсивность приступов. Да, противосудорожные таблетки не без побочных эффектов:
- сонливость
- раздражительность
- заторможенность
- депрессивные состояния
но ведь и вживление в мозг электродов, пусть и через максимально небольшие отверстия в черепе, тоже абсолютно безопасным не назовешь. Операция есть операция: всегда надо держать в уме риск возможных осложнений в виде:
- кровотечений
- инфекционных осложнений
- отторжения инородного тела.
Так что разработки на основе имплантируемых в мозг датчиков и электродов, судя по всему, будут востребованы лишь в случаях не поддающейся обычному медикаментозному лечению эпилепсии.

Как представляется, более широкому применению метода электрического лечения эпилепсии могло бы послужить использование транскраниальной магнитной стимуляции.
То есть электродов, просто накладываемых на голову без необходимости вскрытия черепа, что однозначно было и дешевле, и безопаснее.
Данные техники, например, стали применяться в США при подготовке на авиасимуляторах боевых пилотов для улучшения у них необходимых навыков.
Но похоже, что уровень развития медицинской науки пока еще не созрел для такого прорыва. Однако не будем отчаиваться: прогресс не стоит на месте, а опыт других сфер медицины показывает принципиальную возможность относительно дешевого и эффективного использования электрической импульсации при ряде патологий. Будем надеяться, что спустя какое-то время и в лечении эпилепсии будет достигнут схожий прогресс.
Встройте "Правду.Ру" в свой информационный поток, если хотите получать оперативные комментарии и новости:
Подпишитесь на наш канал в Яндекс.Дзен или в Яндекс.Чат
Добавьте "Правду.Ру" в свои источники в Яндекс.Новости или News.Google
Также будем рады вам в наших сообществах во ВКонтакте, Фейсбуке, Твиттере, Одноклассниках.
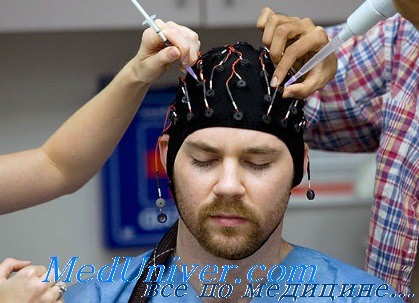
Инвазивный мониторинг при эпилепсии
Инвазивный мониторинг – электрофизиологическое исследование с использованием имплантируемых на поверхность или в структуры головного мозга электродов.
Применяется при недостаточно точном понимании зоны начала приступа и его распространения, на основании информации полученной при проведенных неинвазивных методах диагностики ( МРТ, видео ЭЭГ мониторинг, ОФЭКТ, МЭГ, ПЭТ ). Использование инвазивный мониторинг позволяет определить границы эпилептогенной зоны и выбрать оптимальный метод и объем хирургического лечения.
Существует несколько типов инвазивных электродов:
— глубинные электроды имплантируются в глубинные структуры головного мозга, и позволяют получать информацию из участков мозга, расположенных на удалении от конвекситальной поверхности полушарий. Как правило, глубинные электроды используют совместно с поверхностными субдуральными электродами.
— стерео-ЭЭГ , методика регистрации электрофизиологической активности головного мозга, путем чрескожной установки глубинных электродов, не требующей разрезов и трепанации черепа. Наибольшей эффективностью метод обладает в ситуации глубинного расположения очага или распространенного характера эпилептической активности при видео ЭЭГ мониторинге.
Установка глубинных электродов требует обязательного использования специализированных навигационных систем от базовых стереотаксических рам и нейронавигации до современных роботизированных систем.
Использование роботизированных систем позволяет выполнять установку глубинных электродов быстрее и значительно точнее по сравнению с аналогичными методиками, с использованием нейронавигации и стереотаксиса.
Использование специфических нейрофизиологических техник в ходе проводимого инвазивного мониторинга позволяет производить функциональное картирование зон головного мозга (определять зоны головного мозга отвечающие за движение, воспроизведение и восприятие речи, зрение, чтение, счет, слух и т.д.).
Одним из наиболее точных методов верификации зоны начала приступа является локальная стимуляция изолированной зоны структур головного мозга с полным повторением клинических и электрофизиологических признаков эпилептического приступа.
Использованные источники: proepilepsy.ru
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ :
Эпилепсия передается по наследству внукам
Обморок различие эпилепсией
Может ли ээг вызвать приступ эпилепсии
Как определить от чего начались приступы эпилепсии
Инновационная медицина Лечение эпилепсии
Глубокая стимуляция мозга при эпилепсии
Глубокая стимуляция мозга — это метод лечения эпилепсии, при котором с помощью специального устройства и идущих от него электродов происходит стимуляция глубинных структур головного мозга электрическими импульсами. Данная методика относится к так называемым инвазивным процедурам.
Проведенные на сегодняшний день исследования показали, что у пациентов с резистентностью к медикаментозной терапии, когда несколько противоэпилептических препаратов не помогают справиться с приступами, стимуляция глубинных структур мозга способна помочь контролировать приступы, снижая их частоту и тяжесть. В настоящее время методика глубокой стимуляции мозга применяется при определенных показаниях, а именно, в случае неэффективности противоэпилептических препаратов, а также противопоказаниях к традиционным оперативным методам лечения эпилепсии.
К сожалению, пока что у исследователей нет достаточно данных о точном механизме работы методики глубокой стимуляции мозга. Опыт применения данного метода, к примеру, в Великобритании, показал, что через 2 года у пациентов, которым было проведено такое лечение, отмечалось меньшая частота и тяжесть эпилептических приступов.
Как и у любого другого метода лечения эпилепсии, у данной технологии лечения имеются свои преимущества и недостатки. Прежде всего, плюс этого метода в его малоинвазивности, то есть, здесь не требуется проведения обширной операции краниотомии, достаточно небольшого отверстия в черепе, а вся процедура обычно проводится под контролем МРТ в режиме реального времени. Недостаток глубокой стимуляции мозга в ее возможной недостаточной эффективности. Кроме того, данная операция так же не лишена риска осложнений, как и другие хирургические вмешательства при эпилепсии.
Глубокая стимуляция мозга заключается в том, что пациенту в области ключицы, или груди под кожу вживляется миниатюрное устройство — стимулятор. Он генерирует электрические импульсы определенной частоты. От стимулятора под кожей через шею к голове идет тонкий электрод, который через тонкое отверстие и под контролем МРТ вводится в ткань мозга. Обычно электрод вживляется в ту часть мозга, где выявлен эпилептогенный очаг. Операция может проводиться как под общей анестезией, так и под местной в сочетании с глубокой седацией. После имплантации электрода в мозге проводится контрольная МРТ для определения правильности его локализации. Вся методика установки электрода в эпилептогенном очаге требует инструментов для стереотаксической хирургии.
Электрод, который находится в эпилептогенном очаге, регистрирует электрическую активность мозга. Как только она изменяется и принимает вид, характерный для эпилепсии, стимулятор тут же начинает генерировать электрические импульсы. Они как бы подавляют активность эпилептогенного очага, либо снижают интенсивность приступа.
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ :
Эпилепсия симптомы признаки причины последствия
Обморок различие эпилепсией
Может ли ээг вызвать приступ эпилепсии
Ученые обнаружили общие для всех видов эпилепсии патологии
Sisodiya et al. / Brain 2018
Ученые из 24 исследовательских центров провели самое масштабное на сегодняшний день исследование структурных аномалий головного мозга при эпилепсии, включающее более двух тысяч пациентов. Авторы статьи, опубликованной в журнале Brain, пришли к выводу, что мозг при эпилепсии отличается от здорового меньшей толщиной слоя серого вещества и уменьшенным объемом различных структур головного мозга.
Эпилепсия — одно из самых распространенных хронических неврологических заболеваний (им страдают до полутора процентов земного населения), характеризуется внезапным возникновением судорожных приступов. Очаги возникновения этих приступов в головном мозге могут быть разными: и это основная причина того, что медикаментозное предупреждение и лечение приступов не эффективно у 20-40 процентов больных.
Выявление общих патологических паттернов, характерных для головного мозга больных с разными видами эпилепсии, может помочь в поисках наиболее эффективных методов лечения и профилактики. Этим занялась команда ученых из 14 стран под руководством Санджея Сисодии (Sanjay M. Sisodya) из Института неврологии Университетского колледжа в Лондоне.
Ученые собрали и проанализировали МРТ-снимки мозга 2149 пациентов с эпилепсией, которые были разделены на четыре группы в соответствии с диагнозом:
- идиопатическая генерализованная эпилепсия (сокращенно ИЭГ, 367 пациентов): наиболее распространенная форма эпилепсии, которая характеризуется повторяющимися приступами при отсутствии видимых повреждений мозга;
- височная эпилепсия (415 и 339 пациентов с очагом поражения в левом и правом полушариях соответственно), при которой приступы сопровождаются локализацией очага в височных долях. Для этого вида эпилепсии также характерен склероз гиппокампа;
- другие виды эпилепсии (1026 пациентов).
Снимки головного мозга пациентов сравнили с контрольной группой — 1727 здоровыми участниками, входящими в ту же возрастную группу (средний возраст пациентов — 34,4 года, а контрольной группы — 33,3 года).
Среди всех пациентов в сравнении с контрольной группой, наблюдалось уменьшение объема правой части таламуса и прецентральной извилины (p
Sisodiya et al. / Brain 2018
Использованные источники: nplus1.ru
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ :
Криптогенная эпилепсия с полиморфными
Эпилепсия симптомы признаки причины последствия
Может ли ээг вызвать приступ эпилепсии
Эпилепсию будут лечить при помощи электродов, имплантированных в мозг
Лечить эпилепсию с помощью электродов, имплантированных в мозг, предлагают неврологи из Стэнфордского универститета. Клинические испытания показали, что электроды, стимулирующие определенные зоны мозга, у 41 % пациентов существенно снизили количество приступов через 13 месяцев, у 56 % — через два года. Все тестеры страдали от постоянных припадков и не отвечали на медикаментозное лечение. По данным ВОЗ, в мире около 50 млн эпилептиков, трети из них не помогают лекарства. Однако исследователи предупреждают, что имплантация электродов в мозг – серьезная операция, которая может дать массу побочных эффектов. Необходимо совершенствовать разработку.
BBC
Один профессор-экономист Джеймс Андреони описал удивительный феномен: когда мы совершаем какое-то.
Акне или, проще говоря, вульгарные угри, достаточно распространенная дерматологическая проблема.
До последнего времени создание бионического глаза считалось едва ли не научной фантастикой. Но.
Одним из перспективных методов борьбы со злокачественными опухолями является иммунотерапия с.
В особенности это относится к женщинам. Оказывается, женский мозг испытывает более высокую.
Избыточное скопление жировой ткани в области талии – это не только эстетическая проблема.
Прокрастинация – это склонность человека к постоянному откладыванию дел, в том числе важных и.
Ранее уже было показано, что наличие депрессии у матери оказывает долгосрочное негативное влияние.
Раковая клетка обладает способностью адаптироваться и изменять свой метаболизм, чтобы успешно.
Сенолитики – это класс лекарственных препаратов, способных избирательно инициировать гибель.
Введите e-mail адрес, указанный при регистрации
Зарегистрировавшись, вы сможете:
- комментировать статьи и блоги,
- бесплатно получать онлайн-консультации у специалистов,
- пользоваться сервисами,
- участвовать в конкурсах,
- общаться на форуме.
Вы должны войти на сайт, чтобы задавать вопросы.
Вы должны войти на сайт.
Заявление об ответственности.
Ответственность за содержание рекламных объявлений, в том числе баннеров, размещенных на веб-сайте, несет рекламодатель.
Использованные источники: zdr.ru
Операции по поводу эпилепсии. Анестезиологическое обеспечение
Существуют разные варианты процедур для хирургического лечения эпилепсии.
Инвазивный ЭЭГ мониторинг. Цель данной процедуры — локализация эпилептогепиого очага в мозге. Резекционные или разъединяющие операции при эпилепсии требуют точного понимания и локализации эпилептогенного очага, прежде чем этот очаг будет нейтрализован.
Обычные нейрофизиологические исследования, такие как скальповая ЭЭГ, видео-телеметрия или структурная визуализация (МРТ) остаются основой исследований для пациентов, оперируемых по поводу эпилепсии.
Глубокие электроды в лечении эпилепсии:
• Очень тонкие электроды, которые с помощью стереотаксической навигации помещаются в паренхиму мозга.
• Обычно вводится более чем один электрод и часто они располагаются билатерально.
• Операция похожа на другие стереотаксические операции с множественным прицеливанием.
• Билатеральные височные глубокие электроды чаще всего устанавливают для локализации места начала височной эпилепсии.
• Установленные электроды соединяются с приемным датчиком и исследуются аналогично видеотелеметрии, в течение времени, проведенном в неврологическом отделении.
• Эти электроды можно удалить безопасно для пациента, находящегося в сознании.
Электрокортикография — электродная сетка при лечении эпилепсии:
• При размещении необходима видеоориентировка.
• Сетка состоит из рядов электродов, которые устанавливаются после краниотомии на определенном участке коры, захватывая здоровые области путем краниотомии.
• Затем электроды подсоединяются к усилителю, и электрокортикограмма анализируется в течение некоторого времени.
• Удаление электродной сетки проводится под общей анестезией.
• Так как большая часть обследований проводится в послеоперационный период, при проведении анестезии не требуется мер предосторожности для предотвращения погрешностей исследования.

Разъелиняющие операции:
• Каллозотомия (рассечение мозолистого тела).
• Множественные субпиальные насечки.
Проводящие пути белого вещества, вовлеченные в распространение судорожной активности из эиилептогенного очага, выборочно рассекают (разъединяют). Целью является ограничение эпилепиформной активности изолированной области для профилактики генерализованных судорог или дроп-атак.
При этих процедурах необходимы краниотомия и общая анестезия.
Резекции при эпилепсии:
• Удаление патологического образования
Эпилептогенные очаги удаляются для симптоматического контроля эпилепсии. Это вмешательство проводится с интраоперативным картированием коры для определения форм и размеров функционально значимых областей или областей коры, вовлеченных в судорожную активность, для планирования резекции. В некоторых случаях возможно выполнение у пациентов в состоянии бодрствования.
Стимуляция блуждаюшего нерва при эпилепсии. Процедура заключается в периферической стимуляции левого блуждающего нерва в области шеи.
• Механизм действия точно не установлен.
• Показано при тяжело поддающейся контролю парциальной эпилепсии, при невозможности резекционного или разъединяющего хирургического вмешательства.
• Операция включает разрез на шее и имплантацию внутреннего генератора импульсов над левой подключичной областью.
• Интраоперационный мониторинг эпилепсии не требуется.
• После эпизода стимуляции блуждающего нерва пациент может испытывать раздражение в горле.
Положение на столе при операции по поводу эпилепсии. Пациент обычно находится в положении на спине, но могут потребоваться и другие положения, в зависимости от локализации очага. Если потребуется пробуждение пациента, надо найти компромисс между удобством для пациента и хорошим доступом и обзором для хирурга.
При внутричерепных операциях и функциональной краниотомии/краниостомии в сознании применяются общие принципы ведения пациентов:
• Необходимо избегать гипотермии, так как она влияет на показания ЭЭГ.
• Для общей анестезии чаще всего описывают режим на базе пропофол + ремифентанил, но эффективно используются и комбинации других препаратов.
• Введение пропофола приостанавливают примерно за 15 минут до нейрофизиологического мониторинга.
• Судороги, возникающие интраоперационно, до кортикографии купируют небольшими дозами пропофола, так как препараты длительного действия, такие как противосудорожные средства и диазепам, могут нарушить показания ЭКоГ. Также эффективно промывание операционного поля холодными солеными растворами. После окончания записи можно применять традиционные средства для купирования судорог.
• Описано интраоперационное проявление аритмии и брадикадии после имплантации стимулятора блуждающего нерва (VNS). Перед установкой стимулятора блуждающего нерва для пациентов с нарушением сердечной проводимости рекомендуется консультация кардиолога.
• При установке стимулятора блуждающего нерва может произойти обструкция верхних дыхательных путей, если используется ларингеальная маска.
Мониторинг. Применяют стандартный анестезиологический мониторинг, описанный во всех пособиях. Хотя пациентам в сознании может потребоваться минимальное анестезиологическое пособие, пристальное внимание к деталям и тщательное наблюдение имеют важное значение.
Послеоперационный уход. Послеоперационный уход для этих пациентов ведется в соответствии с общими принципами нейроанестезиологии. Имплантация стимуляторов блуждающего нерва может влиять на последующие исследования и операции:
• Основанные на применении ультразвука вмешательства или процедуры, ударные волны при литотрипсии, радиочастотная абляция способны вызвать повреждение стимулятора.
• При МРТ может произойти повреждение стимулятора, что приведет к травме пациента.
• Стимулятор может влиять на работу кардиостимулятора при наличии имплантированного кардиовертера-дефибриллятора.
• Нейрохирург или производитель стимуляторов должны быть информированы о планировании таких процедур.
• Не следует использовать монополярную диатермию.
• Наружная дефибрилляция или кардиоверсия могут повредить стимулятор.
• В критической ситуации электроды дефибрилятора должны располагаться как можно дальше от стимулятора с использованием минимального разряда.
• При ЭЭГ возможны артефакты.
Прогноз при эпилепсии. Целью хирургического лечения эпилепсии является достижение лучшего контроля над судорожными приступами. У некоторых пациентов после операции приступы полностью прекращаются. При тщательном отборе пациентов для выполнения височной лобэктомии с амигдалогиппокампэктомией при медиальном височном склерозе у 70% пациентов судорог больше не наблюдается.
Советы анестезиологам при лечении эпилепсии:
• Для купирования судорог эффективно промывание операционного поля холодным солевым раствором.
• Для селективной провокации судорог при электрокортикографии можно использовать болюсные дозы алфентанина. Это создает преимущество для разделения эпилептогенных и неэпилептогенных участков ткани мозга при резекционной операции.
• Постоянный прием противосудорожных средств может обусловить усиленное или пролонгированное действие блокаторов нейромышечных синапсов.
- Краниофарингеома. Клиника и принципы анестезии
- Опухоль эпифиза. Клиника и принципы анестезии
- Предоперационный осмотр при эпилепсии. Критерии анестезиолога
- Операции по поводу эпилепсии. Анестезиологическое обеспечение
- Функциональная нейрохирургия. Предоперационная оценка пациентов
- Анестезия в функциональной нейрохирургии. Уход после стимуляции мозга
- Предоперационный осмотр пациентов с краниальной невралгией. Критерии анестезиолога
- Анестезия при операции по поводу краниальной невралгии. Прогноз
- Предоперационная оценка пациентов перед краниотомией в сознании. Критерии анестезиолога
- Анестезия при краниотомии в сознании. Послеоперационный уход
Существуют разные варианты процедур для хирургического лечения эпилепсии.
Инвазивный ЭЭГ мониторинг. Цель данной процедуры — локализация эпилептогепиого очага в мозге. Резекционные или разъединяющие операции при эпилепсии требуют точного понимания и локализации эпилептогенного очага, прежде чем этот очаг будет нейтрализован.
Обычные нейрофизиологические исследования, такие как скальповая ЭЭГ, видео-телеметрия или структурная визуализация (МРТ) остаются основой исследований для пациентов, оперируемых по поводу эпилепсии.
Глубокие электроды в лечении эпилепсии:
• Очень тонкие электроды, которые с помощью стереотаксической навигации помещаются в паренхиму мозга.
• Обычно вводится более чем один электрод и часто они располагаются билатерально.
• Операция похожа на другие стереотаксические операции с множественным прицеливанием.
• Билатеральные височные глубокие электроды чаще всего устанавливают для локализации места начала височной эпилепсии.
• Установленные электроды соединяются с приемным датчиком и исследуются аналогично видеотелеметрии, в течение времени, проведенном в неврологическом отделении.
• Эти электроды можно удалить безопасно для пациента, находящегося в сознании.
Электрокортикография - электродная сетка при лечении эпилепсии:
• При размещении необходима видеоориентировка.
• Сетка состоит из рядов электродов, которые устанавливаются после краниотомии на определенном участке коры, захватывая здоровые области путем краниотомии.
• Затем электроды подсоединяются к усилителю, и электрокортикограмма анализируется в течение некоторого времени.
• Удаление электродной сетки проводится под общей анестезией.
• Так как большая часть обследований проводится в послеоперационный период, при проведении анестезии не требуется мер предосторожности для предотвращения погрешностей исследования.

Разъелиняющие операции:
• Каллозотомия (рассечение мозолистого тела).
• Функциональная гемисферэктомия.
• Множественные субпиальные насечки.
Проводящие пути белого вещества, вовлеченные в распространение судорожной активности из эиилептогенного очага, выборочно рассекают (разъединяют). Целью является ограничение эпилепиформной активности изолированной области для профилактики генерализованных судорог или дроп-атак.
При этих процедурах необходимы краниотомия и общая анестезия.
Резекции при эпилепсии:
• Удаление патологического образования
• Височная лобэктомия.
• Анатомическая гемисферэктомия.
Эпилептогенные очаги удаляются для симптоматического контроля эпилепсии. Это вмешательство проводится с интраоперативным картированием коры для определения форм и размеров функционально значимых областей или областей коры, вовлеченных в судорожную активность, для планирования резекции. В некоторых случаях возможно выполнение у пациентов в состоянии бодрствования.
Стимуляция блуждаюшего нерва при эпилепсии. Процедура заключается в периферической стимуляции левого блуждающего нерва в области шеи.
• Механизм действия точно не установлен.
• Показано при тяжело поддающейся контролю парциальной эпилепсии, при невозможности резекционного или разъединяющего хирургического вмешательства.
• Операция включает разрез на шее и имплантацию внутреннего генератора импульсов над левой подключичной областью.
• Интраоперационный мониторинг эпилепсии не требуется.
• После эпизода стимуляции блуждающего нерва пациент может испытывать раздражение в горле.
Положение на столе при операции по поводу эпилепсии. Пациент обычно находится в положении на спине, но могут потребоваться и другие положения, в зависимости от локализации очага. Если потребуется пробуждение пациента, надо найти компромисс между удобством для пациента и хорошим доступом и обзором для хирурга.

При внутричерепных операциях и функциональной краниотомии/краниостомии в сознании применяются общие принципы ведения пациентов:
• Необходимо избегать гипотермии, так как она влияет на показания ЭЭГ.
• Для общей анестезии чаще всего описывают режим на базе пропофол + ремифентанил, но эффективно используются и комбинации других препаратов.
• Введение пропофола приостанавливают примерно за 15 минут до нейрофизиологического мониторинга.
• Судороги, возникающие интраоперационно, до кортикографии купируют небольшими дозами пропофола, так как препараты длительного действия, такие как противосудорожные средства и диазепам, могут нарушить показания ЭКоГ. Также эффективно промывание операционного поля холодными солеными растворами. После окончания записи можно применять традиционные средства для купирования судорог.
• Описано интраоперационное проявление аритмии и брадикадии после имплантации стимулятора блуждающего нерва (VNS). Перед установкой стимулятора блуждающего нерва для пациентов с нарушением сердечной проводимости рекомендуется консультация кардиолога.
• При установке стимулятора блуждающего нерва может произойти обструкция верхних дыхательных путей, если используется ларингеальная маска.
Мониторинг. Применяют стандартный анестезиологический мониторинг, описанный во всех пособиях. Хотя пациентам в сознании может потребоваться минимальное анестезиологическое пособие, пристальное внимание к деталям и тщательное наблюдение имеют важное значение.
Послеоперационный уход. Послеоперационный уход для этих пациентов ведется в соответствии с общими принципами нейроанестезиологии. Имплантация стимуляторов блуждающего нерва может влиять на последующие исследования и операции:
• Основанные на применении ультразвука вмешательства или процедуры, ударные волны при литотрипсии, радиочастотная абляция способны вызвать повреждение стимулятора.
• При МРТ может произойти повреждение стимулятора, что приведет к травме пациента.
• Стимулятор может влиять на работу кардиостимулятора при наличии имплантированного кардиовертера-дефибриллятора.
• Нейрохирург или производитель стимуляторов должны быть информированы о планировании таких процедур.
• Не следует использовать монополярную диатермию.
• Наружная дефибрилляция или кардиоверсия могут повредить стимулятор.
• В критической ситуации электроды дефибрилятора должны располагаться как можно дальше от стимулятора с использованием минимального разряда.
• При ЭЭГ возможны артефакты.
Прогноз при эпилепсии. Целью хирургического лечения эпилепсии является достижение лучшего контроля над судорожными приступами. У некоторых пациентов после операции приступы полностью прекращаются. При тщательном отборе пациентов для выполнения височной лобэктомии с амигдалогиппокампэктомией при медиальном височном склерозе у 70% пациентов судорог больше не наблюдается.
Советы анестезиологам при лечении эпилепсии:
• Для купирования судорог эффективно промывание операционного поля холодным солевым раствором.
• Для селективной провокации судорог при электрокортикографии можно использовать болюсные дозы алфентанина. Это создает преимущество для разделения эпилептогенных и неэпилептогенных участков ткани мозга при резекционной операции.
• Постоянный прием противосудорожных средств может обусловить усиленное или пролонгированное действие блокаторов нейромышечных синапсов.
Читайте также:


