Финляндия в лечении эпилепсии
ЭПИЛЕПСИЯ – ЛЕЧЕНИЕ В ФИНЛЯНДИИ
Лечение в Финляндии - EuroDoctor.ru
Эпилепсия — одно из самых распространённых хронических неврологических заболеваний человека, проявляющееся в предрасположенности организма к внезапному возникновению судорожных приступов, так называемым эпилептическим припадкам.

Степень тяжести приступов, частота и характер могут существенно варьироваться.
Возникновение эпилептического приступа связывают с присутствием в головном мозге судорожного очага. Его повышенная активность в сочетании с нарушением процессов возбуждения и торможения в головном мозге провоцирует развитие приступов.
Заболевание может быть первичным (одна из причин – генетическая предрасположенность) или вторичным (возникает вследствие травм головы, опухолей и других патологий головного мозга), причем вторичная эпилепсия встречается значительно реже, чем первичная.
Первичная, или идиопатическая форма эпилепсии без установленной этиологии и вторичная, обусловленная опухолями или травмой (например, сотрясением) головного мозга, гипоксией во внутриутробном периоде либо в процессе родов, инсультом, менингитом/энцефалитом, врожденными аномалиями, алкоголизмом, наркоманией и т.д.
СИМПТОМЫ ЭПИЛЕПСИИ
Приступ может вызывать:
Период, сопровождающийся пристальным взглядом в одну точку
Неконтролируемые подергивания конечностей
Потерю или отключение сознания
Эпилептический припадок характеризуется внезапностью начала и прекращения приступа, непродолжительностью, стереотипностью проявлений, повторяемостью приступов.
Симптомы могут быть разными в зависимости от вида приступа.
Врачи выделяют фокальные и генерализованные приступы в зависимости от протекания аномальной мозговой деятельности.
Фокальные судороги обусловлены аномальной деятельностью одного участка головного мозга. Они проявляются в виде сенсорных расстройств, кратковременной потери сознания или его помутнения, непроизвольных сокращений мышц (например, верхней или нижней конечности).
Генерализованные судороги развиваются на фоне патологической активности всего головного мозга. Генерализованный эпилептический приступ может сопровождаться полной потерей сознания, падением, судорожными сокращениями мышц всего тела, непроизвольным мочеиспусканием.
ДИАГНОСТИКА ЭПИЛЕПСИИ
Единичный судорожный приступ не расценивается как признак эпилепсии.
Показанием к углубленной диагностике является наличие в анамнезе двух и более приступов, не обусловленных какими-либо объективными причинами.
Диагностические мероприятия:
Комплексный осмотр у невролога и специалиста-эпилептолога
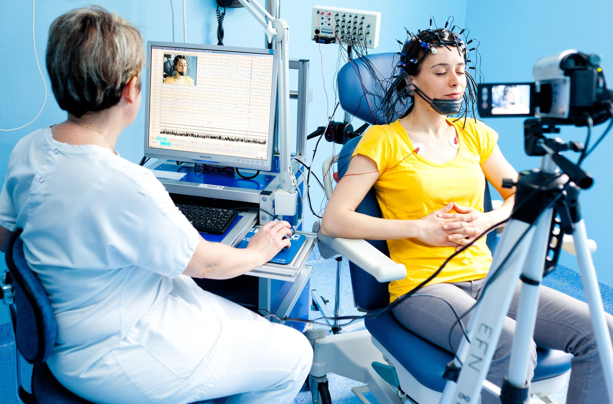
Электроэнцефалография (ЭЭГ). ЭЭГ представляет собой графическую запись электрической активности различных отделов мозга. ЭЭГ может выполняться в состоянии бодрствования, во время сна, в покое или под воздействием триггера – фактора, искусственно стимулирующего судорожную активность.
Компьютерная томография головного мозга (КТ). Планируя операции на головном мозге в Израиле, нейрохирурги практикуют проведение КТ. Она позволяет визуализировать структуры мозга, а также диагностировать опухоли, кровоизлияния, кистозные образования, на фоне которых могут развиваться судорожные приступы.
Магнитно-резонансная томография (МРТ), как стандартная, так и функциональная. Хирургическое лечение эпилепсии, как правило, требует проведения функциональной МРТ для определения участков в головном мозге, регулирующих процессы речи, моторики и другие критические функции.
Позитронно-эмиссионная томография (ПЭТ)
Однофотонная эмиссионная компьютерная томография (SPECT). Специалисты в области нейрохирургии рекомендуют проведение SPECT в ситуациях, когда в рамках ЭЭГ и МРТ не удалось определить локализацию судорожного очага.
Медицинские центры Финляндии в своей деятельности используют передовые, инновационные методы диагностики, благодаря которым всегда можно выявить не только все имеющиеся проблемы на ранней стадии, но также и факторы риска, их вызывающие.
ЛЕЧЕНИЕ ЭПИЛЕПСИИ
В комплекс мероприятий при эпилепсии входит купирование эпилептического приступа противосудорожными препаратами, лечение эпилепсии между приступами, мероприятия по профилактике возникновения припадков, социальная реабилитация.
Лечение эпилепсии обычно начинают с медикаментозной терапии.
Современное медикаментозное лечение позволяет в 70% случаев полностью освободить человека от припадков.
Большинство людей, страдающих эпилепсией, могут избавиться от приступов, принимая единственный препарат. Остальные могут уменьшить частоту и интенсивность приступов. Более половины детей, проходящих медикаментозное лечение, в итоге прекращают прием лекарств и живут без приступов. Также многие взрослые пациенты прекращают прием препаратов через два или более года отсутствия приступов.
При отсутствии результата при лечении эпилепсии лекарственными средствами может быть назначена хирургическая операция.
Операции на головном мозге в целях лечения эпилепсии производят в тех случаях, когда очаг расположен за пределами зон мозга, отвечающих за жизненно важные функции: речь, моторику, зрение, слух.
Хирургическая операция может представлять собой механическую деструкцию судорожного очага или его изоляцию от других участков головного мозга.
Малоинвазивные хирургические методы исключают случайные повреждения функциональных зон головного мозга, а также значительно уменьшают потерю крови, что способствует ускорению восстановления пациента после операции.
Нейрохирургия широко использует возможности интраоперативной МРТ. В ходе хирургического вмешательства МРТ применяют в целях мониторинга.
Глубокая стимуляции мозга. Эта методика показывает очень хорошие результаты и, в отличие от традиционной хирургии, абсолютно безопасна.
Этот вид лечения основан на электростимуляции мозга через вагус – крупный нерв, проходящий практически сквозь все тело.
Электрическая стимуляция мозга - это решение для больных эпилепсией, устойчивой к лекарствам.
Финские клиники известны во всём мире своими прогрессивными методиками диагностики и лечения.
Нейрохирургия в Финляндии – это современнейшая медицинская техника, опытные специалисты, индивидуальный подход и высокое качество медицинских услуг.
Лечение в Финляндии – это высококвалифицированные специалисты, новейшее оборудование клиник, передовые, инновационные методы диагностики и лечения, самые современные методики восстановления.
+7 (925) 66-44-315 - бесплатная консультация по лечению в Москве и за рубежом
Я лично знаю человека, у которого в детском возрасте появилась эпилепсия, и который полностью от неё излечился - но это заняло много лет. Сейчас человек уже снят с учёта по этому заболеванию и полностью здоров.
Это так. Но тут было высказано мнение, что эпилепсия никогда не лечится - это не так.
Я так полагаю, что денег на частных врачей нет.
Если ошибаюсь, что есть смысл обратиться в тот же Mehiläinen к любому специалисту, который занимается подобными болезнями. Дальше он посоветует и направит сам. Но это стоит денег.
Если парень уже на постоянной основе принимает какое-либо лекарство, могу посоветовать сразу обратиться к кардиологу и встать на учёт, делать по возможности постоянные проверки сердца. Лекарства, которыми гасят эпилепсию, медленно воздействуют на сердце.
Здоровья и долгих лет жизни!
автор, все зависит от того, какого результата хотите вы. в идеале - излечиться, но тут могут быть варианты, когда это невозможно. ну а по жизни, чтобы не было приступов, нужно не провоцировать болезнь (алкоголь, сауна, недосып, нервные расстройства и тп исключить) и принимать лекарства.
честно говоря, я не знаком со случаями излечения. и этой ситуации в Фи. после переезда в Фи и первом приеме у врача меня потом направили уже к специалисту, который провел обследование и подтвердил диагноз, который ставили еще в россии. прописал те же таблетки.
ПС - вы пишите "толку мало" - вы что имеете ввиду? приступы идут с той же регулярностью?
автор, все зависит от того, какого результата хотите вы. в идеале - излечиться, но тут могут быть варианты, когда это невозможно. ну а по жизни, чтобы не было приступов, нужно не провоцировать болезнь (алкоголь, сауна, недосып, нервные расстройства и тп исключить) и принимать лекарства.
честно говоря, я не знаком со случаями излечения. и этой ситуации в Фи. после переезда в Фи и первом приеме у врача меня потом направили уже к специалисту, который провел обследование и подтвердил диагноз, который ставили еще в россии. прописал те же таблетки.
ПС - вы пишите "толку мало" - вы что имеете ввиду? приступы идут с той же регулярностью?
мой вид - видимо не обычный. приступы редкие - раз или два в год. в принципе я сам могу предугадать - будет у меня приступ или нет. приступы были почти все утром, все - на почве переживаний, расстройств и недосыпа. когда был в россии сначала тоже прописали фенобарбитал. попил его, но потом почитал про него и понял, что лучше не пить. это лекарство одно лечит, другое калечит.
потом мне прописали вольпарин. принимал его несколько лет. принимал нерегулярно, иногда забывал, иногда просто забивал.
после переезда в Фи прошел обследование, врач назначил лекарство аналог вольпарина - депракин. кстати заметил, что тут лекарства дешевле, чем в россии. (если не учитывать, что кела его вообще бесплатно выдает)
стараюсь принимать регулярно. приступов нет в последний год.
главное - правильно диагностировать. и найти правильное решение.
когда приступы внешне происходят без причины - это страшно. очень жаль детей с такой болезнью. это почти что крест на многие дела в жизни.
Поиск и подбор лечения в России и за рубежом
- Заявка на лечение
- Клиники и центры
- Сотрудничество
- Контакты
Разделы медицины

Пластическая хирургия, косметология и лечение зубов в Германии. подробнее.
Эпилепсия - лечение в Финляндии
Эпилепсия - хроническое заболевание. Хотя современная медицина нашла множество способов помощи больным, но все же от эпилептических приступов никто не застрахован.
Надо сказать, что далеко не всегда больному требуется посторонняя помощь. Это зависит от вида эпилепсии и сопровождающих ее приступов. Иногда больного достаточно усадить на лавочку, он находится в сознании, и нет судорог. При таких приступах ваша помощь больному обычно не нужна, он сам знает, что ему делать. Поэтому, усадив больного, выясните, нуждается ли он в вашей помощи. И при отрицательном ответе можете продолжить свой путь

Но бывают и далеко не безобидные приступы. Эпилептический приступ (припадок) невозможно с чем-нибудь перепутать. Если вам хотя бы раз пришлось увидеть больного во время припадка, вы об этом никогда не забудете. Человек во время серьезного приступа падает, бьется в судорогах, не реагирует на окружающих, издает непонятные звуки. Увидев такой припадок впервые, можно испугаться, поддаться панике и даже убежать, но помните, что если рядом никого, кроме вас, нет, то просто некому будет оказать помощь, и человек может умереть.
Самое страшное, что человек во время припадка никак не может контролировать себя и впоследствии не помнит, что с ним происходило. Именно поэтому он полностью зависит от людей, находящихся в этот момент рядом. Иногда ваши знания о том, как помочь при эпилепсии, могут спасти жизнь человеку.
Нельзя сказать, что болезнь не поддается лечению. Своевременный прием препаратов позволяет вылечить 65% больных, как мужчин, так и женщин, без остаточных проявлений. Конечно, 100% гарантия лечения дается на начальной стадии, когда симптомы еще недостаточно развиты.
Установлено, что эпилепсия проявляется даже во сне и может передаваться, чаще по мужской линии, хотя бывает, что и через несколько поколений. Есть риск, что ребенок получит признаки заболевания, если у взрослых на период зачатия имелись инфекционные заболевания, сифилис, либо они находились в алкогольном опьянении.
Однако множество случаев парциальной эпилепсии проявляется в ходе приобретенных факторов – после ушиба или инсульта, заболевания сосудов мозга в сильной стадии, посттравматической картины, инфекций или отравления крови токсинами и т.д.
Сознание при этих приступах обычно сохранено (простые парциальные приступы) и пациент детально описывает свои ощущения. Возможно выключение сознания без падения и судорог (сложные парциальные приступы). При этом больной продолжает автоматизировано выполнять прерванное действие. В этот момент могут встречаться автоматизмы: сглатывание, жевание, поглаживание тела, потирание ладоней и другие - создается впечатление, что человек просто поглощен своей деятельностью. Продолжительность парциальных приступов обычно не более 30 сек. После сложных парциальных приступов возможна кратковременная спутанность сознания, сонливость.
Генерализованные приступы делятся на судорожные и бессудорожные (абсансы).
Генерализованные судорожные тонико – клонические приступы - наиболее серьезный, шокирующий, пугающий родителей и окружающих, тип приступов, но далеко не самый тяжелый. Иногда за несколько часов или даже дней до приступа пациенты испытывают некоторые феномены, называемые предвестниками: общий дискомфорт, тревогу, агрессию, раздражительность, бессонницу, потливость, чувство жара или холода и др.
Если непосредственно перед приступом больной ощущает ауру (дискомфорт в животе, зрительные ощущения, нереальность окружающего и пр.), а затем теряет сознание, падает и у него возникают судороги, то такой приступ называется вторично – генерализованным. Во время ауры некоторые больные успевают принять меры безопасности, позвав на помощь окружающих или дойдя до кровати.
При первично – генерализованных судорожных приступах больной не ощущает ауры; эти приступы особенно опасны своей внезапностью. Излюбленное время их возникновения – период вскоре после пробуждения пациентов. В начале приступа (тоническая фаза) возникает напряжение мышц и часто наблюдается пронзительный крик. В течение этой фазы возможно прикусывание языка.
Развивается кратковременная остановка дыхания с последующим появлением цианоза (синюшность кожи). Далее следует клоническая фаза приступа: возникают ритмичные подёргивания мышц, обычно с вовлечением всех конечностей. В конце клонической фазы часто наблюдается недержание мочи. Судороги обычно прекращаются самопроизвольно через несколько минут (2-5 мин). Затем наступает постприступный период, характеризующийся сонливостью, спутанностью сознания, головной болью и наступлением сна.
Если у вас или у ваших близких был эпилептический припадок, необходимо как можно скорее обратиться к неврологу. Для создания более полной картины причин и характера приступа вам нужно будет также проконсультироваться у эпилептолога. Методом, позволяющим точно определить наличие этого заболевания, является электроэнцефалография (ЭЭГ). Для определения расположения эпилептогенного очага используют методы магнитно-резонансной и компьютерной томографии. Нередко под эпилептические припадки маскируются различные неэпилептические состояния, например, некоторые обмороки, нарушения сна и сознания. В таком случае для уточнения диагноза применяют метод видео ЭЭГ-мониторинга.
Современное медикаментозное лечение позволяет в 70% случаев полностью освободить человека от припадков. При отсутствии результата при лечении эпилепсии лекарственными средствами может быть назначена хирургическая операция.
(495) 50-253-50 - бесплатная консультация по клиникам и специалистам
Детское неврологическое отделение в сотрудничестве с клиникой нейрохирургии и неврологической клиникой HYKS специализируется на лечении тяжелых форм эпилепсии у детей и подростков, а также на консультациях и хирургическом лечении.
Картина болезни, при которой дальнейшее обследование является обоснованным
По мере развития нервной системы ребенка меняется также регулировка разрядов мозга, что обуславливает более высокий по сравнению со взрослыми риск у детей возникновения единичного эпилептического приступа. Симптомы эпилептических приступов – чаще всего встречающиеся у детей неврологические симптомы. Практически у каждого десятого ребенка до совершеннолетия случается хотя бы один эпилептический приступ. Большая часть таких приступов вызвана внешней причиной, такой как высокая температура. В этих случаях речь еще не идет об эпилепсии.
Около 0,3-0,7% детей имеют склонность к повторяющимся эпилептическим приступам без внешней причины. Это значит, что они больны эпилепсией. Эпилепсия, начинающаяся в детском возрасте, не является одним заболеванием. Это целый спектр различных эпилепсий, чьи причины, симптомы, форма тяжести и прогноз выздоровления значительно различаются. Эпилепсия без лечения может стать прогрессирующим заболеванием, замедляющим моторическое, умственное и социальное развитие ребенка. Медикаментозное лечение является первоочередным методом лечения эпилепсии. Большая часть пациентов, болеющих эпилепсией, благодаря эффективным медицинским препаратам, находится в состоянии хорошего терапевтического баланса, без существенных побочных эффектов. Однако у части детей приступы продолжаются, несмотря на должное медикаментозное лечение. В этом случае оценивается, возможно ли оказать им помощь путем хирургического лечения.
Положительные и отрицательные стороны лечения эпилепсии
Целью лечения эпилепсии является полное устранение приступов или максимально хороший баланс между приступами и минимизацией побочных эффектов лечения, поддержание способности к обучению, обеспечение когнитивного и неврологического развития, а также комплексная подготовка к жизни с заболеванием и сбалансированная жизнь всей семьи пациента.
Современные способы лечения позволяют добиться полного отсутствия приступов у большинства детей, имеющих эпилепсию. Если у детей эпилептические приступы повторяются, несмотря на лечение, это может существенно повлиять на рост и развитие ребенка. Поэтому своевременная диагностика эпилепсии, хорошее медикаментозное лечение, признание эпилепсии как одной из индивидуальных особенностей ребенка и всемерное способствование нормальному развитию являются важными составляющими лечения.
Для медикаментозного лечения эпилепсии предлагается большой спектр препаратов, различающихся по своему механизму воздействия. Лечение всегда подбирается индивидуально. Наиболее тяжелые формы эпилепсии лечатся хирургическим путем.
Продолжительность обследования
Для хорошего лечения эпилепсии требуется максимально точный диагноз. Он основывается, прежде всего, на описании симптомов приступов. Неврологическое обследование и электроэнцефалограмму (EEG) делают всем детям с подозрением на эпилепсию. Многим делается также МРТ (MRI) головного мозга. Обследование обычно проводится амбулаторно.
За дополнительной информацией на русском языке обращайтесь в Отдел по работе с клиентами.
Эпилепсия – неврологическое заболевание, сопровождающееся эпилептическими приступами, о которых больной не помнит.
Еще недавно эпилепсия считалась неизлечимой, и больным приходилось всю жизнь принимать лекарства, вызывающие множество побочных действий, что неблагоприятно сказывалось на общем состоянии здоровья. Но сегодня ситуация изменилась – благодаря новым разработкам ученых удается достичь полного выздоровления, что позволяет жить полноценной жизнью.
Преимущества лечения эпилепсии в Германии
Многие больные предпочитают проходить лечение в Германии, так как в этой стране медицина находится на высоком уровне развития.
Неврологические центры немецких клиник оснащены современными магнитно-резонансными томографами последнего поколения и лабораториями для проведения продолжительного видео-ЭЭГ мониторинга. Благодаря высокой чувствительности аппаратуры удается получить высококачественные снимки, позволяющие с высокой точностью диагностировать форму эпилепсии и вид приступа.
Больных эпилепсией лечат не неврологи, как в других странах, а эпилептологи. Узкая специализация позволяет изучить все нюансы болезни и успешно с ней бороться. Эпилептологи работают в тесном сотрудничестве с другими специалистами (невролог, нейропсихолог, хирург, реабилитолог).
Врачи используют сертифицированные противоэпилептические препараты последнего поколения. Поэтому в большинстве случаев для получения нужного результата достаточно 1-2 лекарств, что сводит риск побочных проявлений к минимуму. В России подобные лекарства недоступны. Поэтому врачам приходится назначать менее эффективные аналоги, которые нужно принимать всю жизнь.
При необходимости хирургического вмешательства германские хирурги используют компьютерные и роботизированные системы, которые обеспечивают высочайшую точность операций и предотвращают риск врачебной ошибки.
Высокую эффективность лечения эпилепсии в Германии подтверждают многочисленные отзывы, пациентов, избавившихся от коварного заболевания.
Виды эпилепсии и ее причины
В зависимости от области поражения и симптоматики различают 2 основные формы эпилепсии:
генерализированную (приступ длится до 5 минут) – имеет обширный патологический очаг, что приводит к потере сознания, сокращению всех мышц, задержке дыхания, повышению артериального давления, непроизвольному мочеиспусканию, отсутствию зрачковых рефлексов, выделению пены или слюны изо рта, прикусыванию языка;
фокальную (длительность приступа – не более 30 секунд) – очаг патологии локализуется в конкретном участке, вследствие чего выделяют эпилепсию:
- теменную – нарушается координация, наблюдаются судороги;
- затылочную – ухудшается зрения, возникают затруднения при ориентации в пространстве;
- височную – появляются слуховые галлюцинации, затрудняется речь, возникают проблемы с памятью, эмоциональная неустойчивость;
- лобную (самая опасная) – человек не может понять и запомнить информацию, ослабляется интеллект.
Также различают эпилепсию с аурой, при которой больной может определить (по визуальным и звуковым эффектам) и предотвратить начало приступа.
Еще один подвид болезни, который представляет особую опасность – эпилептический статус. В этом случае несколько приступов сменяют друг друга, не позволяя больному прийти в сознание. Подобная ситуация требует неотложной госпитализации.
Эпилепсия развивается, если в головном мозге образуются аномальные области повышенной электрической активности.
Спровоцировать подобную ситуацию способны различные факторы:
наследственная предрасположенность (в 40% случаев);
кисты головного мозга;
инфекции, поражающие центральную нервную систему (энцефалит, менингит, нейроцистицеркоз);
прием некоторых лекарств или алкоголя при беременности;
воздействие радиации на плод;
доброкачественные и злокачественные опухоли
При выявлении причины патологии диагностируют симптоматическую, или вторичную, эпилепсию. Если установить точную причину не удается, говорят об идиопатической эпилепсии.
Диагностика эпилепсии в клиниках Германии
На первой консультации врач проводит неврологический осмотр – изучает мышечную силу и рефлексы пациента, оценивает общее состояние (речь, мышление, память, внимание). Также он изучает симптоматику и анамнез болезни. Чтобы получить необходимую информацию эпилептолог расспрашивает у больного и его родственников о наличии операций на головном мозге и черепно-мозговых травм, выясняет, при каких обстоятельствах наблюдаются приступы и с какой частотой, как они проявляются, были ли приступы у ближайших родственников, какие препараты принимает больной, предчувствует ли он начало приступа, какие чувства испытывает после него.
Затем врач направляет пациента на комплексную диагностику, которая может включать:
Расширенные анализы крови и мочи – покажут наличие воспалений и инфекций, способных вызвать сбои в функционировании нервной системы.
Рентгенографию органов грудной полости.
Ультразвуковое исследование (УЗИ) органов брюшной полости.
Электроэнцефалографию (ЭЭГ) – выявляет участки повышенной электрической активности и позволяет диагностировать эпилепсию. Специальный прибор записывает мозговую активность и предоставляет результат в виде графика, позволяющего определить вид и форму эпилепсии. Обычно процедура занимает около часа. Но в некоторых случаях, чтобы получить максимально точную информацию и выявить все отклонения от нормы, необходимо продолжать запись не менее суток (в процессе повседневной активности, в состоянии покоя, во время сна и при переходе ко сну).
Скальповый видео-ЭЭГ мониторинг используют для дифференциации эпилептоидной зоны. Может сопровождаться нагрузочными пробами.
Инвазивный видео-ЭЭГ мониторинг.
Магнитно-резонансную томографию (МРТ) – подтверждает либо исключает органические изменения в головном мозге.
Позитронно-эмиссионная томография с КТ – позволяет определить причину болезни.
Тесла МРТ с контрастом. Этот метод используют в сложных случаях, чтобы обнаружить опухоли и травмы головного мозга. Благодаря контрасту удается получить максимально четкие снимки.
При наличии сопутствующих заболеваний эпилептолог направляет на консультацию к соответствующему специалисту.
Детям врач может назначить дополнительные методы диагностики:
консультации педиатра, офтальмолога, психолога;
нейрофизиологические тесты для оценки речи, мышления, памяти;
допплерографию, чтобы определить состояние кровеносных сосудов головного мозга;
определение уровня физического развития.
Современное высокоинформативное оборудование позволяет в кратчайшие сроки предоставить точную информацию о состоянии здоровья пациента и подобрать максимально эффективную терапию.
Лечение эпилепсии в клиниках Германии
В Германии для лечения эпилепсии обычно используют медикаментозную терапию. Она помогает в 80% случаев. Если консервативные методы в течение двух лет не останавливают приступы, то врач рекомендует операционное вмешательство.
Немецкие неврологи подбирают медикаменты индивидуально для каждого пациента, что позволяет обеспечить высокую эффективность лечения и избежать побочных эффектов.
Больным назначают противоэпилептические лекарства, которые ослабляют возбудимость нейронов и восстанавливают функционирование головного мозга. При необходимости в комплексе с ними используют противосудорожные лекарства, уменьшающие частоту и интенсивность приступов.
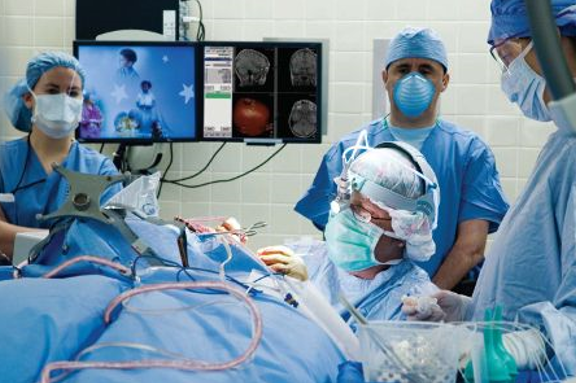
Немецкие хирурги при лечении эпилепсии используют более 10 видов операций. При выборе методики они учитывают форму болезни и тип приступа.
Чаще всего специалисты проводят операцию, во время которой удаляют переднюю медиальную височную долю головного мозга.
Детям обычно делают каллозотомию – хирургическим путем полностью или частично разрывают функциональные связи между полушариями, что позволяет предотвратить новые приступы.
При проведении операции специалисты применяют современные системы мониторинги и нейронавигации, которые направляют хирургические инструменты, не позволяя им повредить жизненно важные зоны коры головного мозга.
На форуме часто пишут о лечении эпилепсии в Германии методом нейростимуляции (VNS-терапии). В этом случае больному в область ключицы имплантируют специальное устройство, которое оказывает воздействие на блуждающий нерв либо определенные зоны головного мозга, подавляя активность, провоцирующую возникновение приступов.
Чтобы уменьшить зону поражения, на нее воздействуют линейным ускорителем или Гамма-ножом. Наиболее эффективное действие облучение оказывает при наличии в головном мозге новообразований, так как уменьшает их размеры и давление на близлежащие ткани.
Повысить эффективность лечения способна психотерапия. Благодаря беседам с психологом пациент успокаивается, избавляется от страхов и тревожности. В результате восстанавливается психоэмоциональный фон, что благоприятно сказывается на общем состоянии здоровья.
Если патология вызывает болевые ощущения и нарушает моторику, то врач может порекомендовать физиотерапевтические процедуры. Они купируют боли, улучшают функционирование нервной системы и стабилизируют состояние.
После прохождения лечения в клинике пациент должен принимать лекарства под контролем специалистов в течение 2-5 лет, постепенно уменьшая дозировку.
При лечении эпилепсии в Германии цена может существенно варьировать в зависимости от используемых методов диагностики и терапии.
Ведущие клиники за рубежом
В число лучших клиник по лечению эпилепсии в Германии входят:
Бонна. Здесь ежегодно делают свыше 200 операций, благодаря которым в 90% случаев удается полностью победить болезнь.
Регенсбург. Известна высоким уровнем медицинского обслуживания.
Фрайбург. Обладает самым крупным отделением нейрохирургии, где специалисты постоянно проводят исследования и разрабатывают новые методики лечения.
Эрланген. Специалисты используют инновационные методики хирургического лечения.
Красный Крест Берлин Вестэнд. Получила сертификат международной организации JCI – свидетельство самого высокого уровня обслуживания.
О результатах лечения эпилепсии в Германии можно прочитать на форуме. Благодарные пациенты пишут, что эпилептические приступы прекращаются, а качество жизни существенно улучшается.
Ведущие специалисты клиник за рубежом
Все эпилептологи Германии обладают высокой квалификацией, необходимыми знаниями, навыками и многолетним опытом. Но ведущими специалистами являются профессор, доктор Кр.Эльгер и профессор, доктор Ю.Кивит.
Профессор, доктор Кр.Эльгер руководит Университетской клиникой эпилептологии Бонна. Проводит медикаментозную и хирургическую терапию.
Профессор, доктор Ю.Кивит работает в Хелиос-клиник. Занимается хирургическим лечением эпилепсии у взрослых и детей.
Читайте также:




