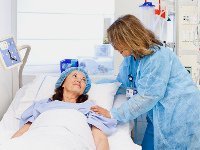
Немецкие препараты для лечения эпилепсии
Эпилепсия – неврологическое заболевание, сопровождающееся эпилептическими приступами, о которых больной не помнит.
Еще недавно эпилепсия считалась неизлечимой, и больным приходилось всю жизнь принимать лекарства, вызывающие множество побочных действий, что неблагоприятно сказывалось на общем состоянии здоровья. Но сегодня ситуация изменилась – благодаря новым разработкам ученых удается достичь полного выздоровления, что позволяет жить полноценной жизнью.
Преимущества лечения эпилепсии в Германии
Многие больные предпочитают проходить лечение в Германии, так как в этой стране медицина находится на высоком уровне развития.
Неврологические центры немецких клиник оснащены современными магнитно-резонансными томографами последнего поколения и лабораториями для проведения продолжительного видео-ЭЭГ мониторинга. Благодаря высокой чувствительности аппаратуры удается получить высококачественные снимки, позволяющие с высокой точностью диагностировать форму эпилепсии и вид приступа.
Больных эпилепсией лечат не неврологи, как в других странах, а эпилептологи. Узкая специализация позволяет изучить все нюансы болезни и успешно с ней бороться. Эпилептологи работают в тесном сотрудничестве с другими специалистами (невролог, нейропсихолог, хирург, реабилитолог).
Врачи используют сертифицированные противоэпилептические препараты последнего поколения. Поэтому в большинстве случаев для получения нужного результата достаточно 1-2 лекарств, что сводит риск побочных проявлений к минимуму. В России подобные лекарства недоступны. Поэтому врачам приходится назначать менее эффективные аналоги, которые нужно принимать всю жизнь.
При необходимости хирургического вмешательства германские хирурги используют компьютерные и роботизированные системы, которые обеспечивают высочайшую точность операций и предотвращают риск врачебной ошибки.
Высокую эффективность лечения эпилепсии в Германии подтверждают многочисленные отзывы, пациентов, избавившихся от коварного заболевания.
Виды эпилепсии и ее причины
В зависимости от области поражения и симптоматики различают 2 основные формы эпилепсии:
генерализированную (приступ длится до 5 минут) – имеет обширный патологический очаг, что приводит к потере сознания, сокращению всех мышц, задержке дыхания, повышению артериального давления, непроизвольному мочеиспусканию, отсутствию зрачковых рефлексов, выделению пены или слюны изо рта, прикусыванию языка;
фокальную (длительность приступа – не более 30 секунд) – очаг патологии локализуется в конкретном участке, вследствие чего выделяют эпилепсию:
- теменную – нарушается координация, наблюдаются судороги;
- затылочную – ухудшается зрения, возникают затруднения при ориентации в пространстве;
- височную – появляются слуховые галлюцинации, затрудняется речь, возникают проблемы с памятью, эмоциональная неустойчивость;
- лобную (самая опасная) – человек не может понять и запомнить информацию, ослабляется интеллект.
Также различают эпилепсию с аурой, при которой больной может определить (по визуальным и звуковым эффектам) и предотвратить начало приступа.
Еще один подвид болезни, который представляет особую опасность – эпилептический статус. В этом случае несколько приступов сменяют друг друга, не позволяя больному прийти в сознание. Подобная ситуация требует неотложной госпитализации.
Эпилепсия развивается, если в головном мозге образуются аномальные области повышенной электрической активности.
Спровоцировать подобную ситуацию способны различные факторы:
наследственная предрасположенность (в 40% случаев);
кисты головного мозга;
инфекции, поражающие центральную нервную систему (энцефалит, менингит, нейроцистицеркоз);
прием некоторых лекарств или алкоголя при беременности;
воздействие радиации на плод;
доброкачественные и злокачественные опухоли
При выявлении причины патологии диагностируют симптоматическую, или вторичную, эпилепсию. Если установить точную причину не удается, говорят об идиопатической эпилепсии.
Диагностика эпилепсии в клиниках Германии
На первой консультации врач проводит неврологический осмотр – изучает мышечную силу и рефлексы пациента, оценивает общее состояние (речь, мышление, память, внимание). Также он изучает симптоматику и анамнез болезни. Чтобы получить необходимую информацию эпилептолог расспрашивает у больного и его родственников о наличии операций на головном мозге и черепно-мозговых травм, выясняет, при каких обстоятельствах наблюдаются приступы и с какой частотой, как они проявляются, были ли приступы у ближайших родственников, какие препараты принимает больной, предчувствует ли он начало приступа, какие чувства испытывает после него.
Затем врач направляет пациента на комплексную диагностику, которая может включать:
Расширенные анализы крови и мочи – покажут наличие воспалений и инфекций, способных вызвать сбои в функционировании нервной системы.
Рентгенографию органов грудной полости.
Ультразвуковое исследование (УЗИ) органов брюшной полости.
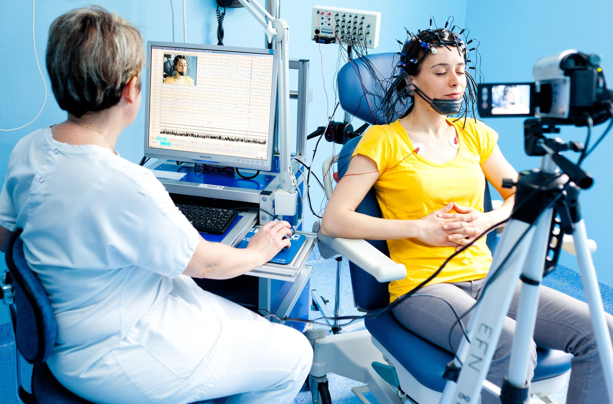
Электроэнцефалографию (ЭЭГ) – выявляет участки повышенной электрической активности и позволяет диагностировать эпилепсию. Специальный прибор записывает мозговую активность и предоставляет результат в виде графика, позволяющего определить вид и форму эпилепсии. Обычно процедура занимает около часа. Но в некоторых случаях, чтобы получить максимально точную информацию и выявить все отклонения от нормы, необходимо продолжать запись не менее суток (в процессе повседневной активности, в состоянии покоя, во время сна и при переходе ко сну).
Скальповый видео-ЭЭГ мониторинг используют для дифференциации эпилептоидной зоны. Может сопровождаться нагрузочными пробами.
Инвазивный видео-ЭЭГ мониторинг.
Магнитно-резонансную томографию (МРТ) – подтверждает либо исключает органические изменения в головном мозге.
Позитронно-эмиссионная томография с КТ – позволяет определить причину болезни.
Тесла МРТ с контрастом. Этот метод используют в сложных случаях, чтобы обнаружить опухоли и травмы головного мозга. Благодаря контрасту удается получить максимально четкие снимки.
При наличии сопутствующих заболеваний эпилептолог направляет на консультацию к соответствующему специалисту.
Детям врач может назначить дополнительные методы диагностики:
консультации педиатра, офтальмолога, психолога;
нейрофизиологические тесты для оценки речи, мышления, памяти;
допплерографию, чтобы определить состояние кровеносных сосудов головного мозга;
определение уровня физического развития.
Современное высокоинформативное оборудование позволяет в кратчайшие сроки предоставить точную информацию о состоянии здоровья пациента и подобрать максимально эффективную терапию.
Лечение эпилепсии в клиниках Германии
В Германии для лечения эпилепсии обычно используют медикаментозную терапию. Она помогает в 80% случаев. Если консервативные методы в течение двух лет не останавливают приступы, то врач рекомендует операционное вмешательство.
Немецкие неврологи подбирают медикаменты индивидуально для каждого пациента, что позволяет обеспечить высокую эффективность лечения и избежать побочных эффектов.
Больным назначают противоэпилептические лекарства, которые ослабляют возбудимость нейронов и восстанавливают функционирование головного мозга. При необходимости в комплексе с ними используют противосудорожные лекарства, уменьшающие частоту и интенсивность приступов.
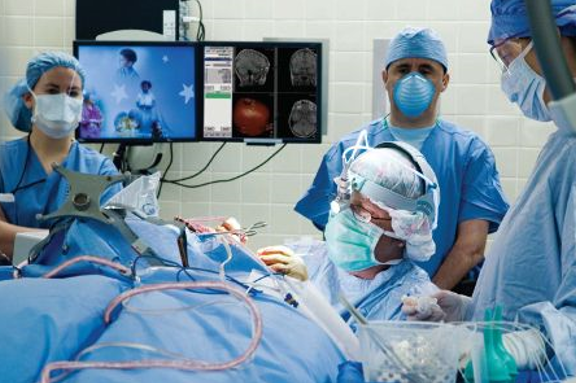
Немецкие хирурги при лечении эпилепсии используют более 10 видов операций. При выборе методики они учитывают форму болезни и тип приступа.
Чаще всего специалисты проводят операцию, во время которой удаляют переднюю медиальную височную долю головного мозга.
Детям обычно делают каллозотомию – хирургическим путем полностью или частично разрывают функциональные связи между полушариями, что позволяет предотвратить новые приступы.
При проведении операции специалисты применяют современные системы мониторинги и нейронавигации, которые направляют хирургические инструменты, не позволяя им повредить жизненно важные зоны коры головного мозга.
На форуме часто пишут о лечении эпилепсии в Германии методом нейростимуляции (VNS-терапии). В этом случае больному в область ключицы имплантируют специальное устройство, которое оказывает воздействие на блуждающий нерв либо определенные зоны головного мозга, подавляя активность, провоцирующую возникновение приступов.
Чтобы уменьшить зону поражения, на нее воздействуют линейным ускорителем или Гамма-ножом. Наиболее эффективное действие облучение оказывает при наличии в головном мозге новообразований, так как уменьшает их размеры и давление на близлежащие ткани.
Повысить эффективность лечения способна психотерапия. Благодаря беседам с психологом пациент успокаивается, избавляется от страхов и тревожности. В результате восстанавливается психоэмоциональный фон, что благоприятно сказывается на общем состоянии здоровья.
Если патология вызывает болевые ощущения и нарушает моторику, то врач может порекомендовать физиотерапевтические процедуры. Они купируют боли, улучшают функционирование нервной системы и стабилизируют состояние.
После прохождения лечения в клинике пациент должен принимать лекарства под контролем специалистов в течение 2-5 лет, постепенно уменьшая дозировку.
При лечении эпилепсии в Германии цена может существенно варьировать в зависимости от используемых методов диагностики и терапии.
Ведущие клиники за рубежом
В число лучших клиник по лечению эпилепсии в Германии входят:
Бонна. Здесь ежегодно делают свыше 200 операций, благодаря которым в 90% случаев удается полностью победить болезнь.
Регенсбург. Известна высоким уровнем медицинского обслуживания.
Фрайбург. Обладает самым крупным отделением нейрохирургии, где специалисты постоянно проводят исследования и разрабатывают новые методики лечения.
Эрланген. Специалисты используют инновационные методики хирургического лечения.
Красный Крест Берлин Вестэнд. Получила сертификат международной организации JCI – свидетельство самого высокого уровня обслуживания.
О результатах лечения эпилепсии в Германии можно прочитать на форуме. Благодарные пациенты пишут, что эпилептические приступы прекращаются, а качество жизни существенно улучшается.
Ведущие специалисты клиник за рубежом
Все эпилептологи Германии обладают высокой квалификацией, необходимыми знаниями, навыками и многолетним опытом. Но ведущими специалистами являются профессор, доктор Кр.Эльгер и профессор, доктор Ю.Кивит.
Профессор, доктор Кр.Эльгер руководит Университетской клиникой эпилептологии Бонна. Проводит медикаментозную и хирургическую терапию.
Профессор, доктор Ю.Кивит работает в Хелиос-клиник. Занимается хирургическим лечением эпилепсии у взрослых и детей.

В Германии уделяется большое внимание лечению эпилепсии. Эта страна — мировой лидер в области диагностики и разработки методов лечения данного заболевания. В основном этим занимается Немецкий союз эпилепсии.
В немецких клиниках проводится тщательная диагностика, которая позволяет подобрать оптимальную комбинацию и дозировку лекарственных препаратов.
Лечением эпилепсии в Германии занимаются не неврологи, как, например, во многих клиниках России, а узкие специалисты — эпилептологи.
Благодаря узкой специализации врачи имеют возможность глубже познакомиться с проблемой, более досконально изучить причины заболевания и возможности его лечения. Любая специализированная клиника имеет детские отделения, поэтому для лечения детской эпилепсии в Германию обращаются многие родители.
Ведущие клиники за рубежом



Южная Корея, Сеул

Ведущие специалисты клиник за рубежом

Профессор Офер Меримский

Профессор Ульф Ландмессер

Профессор Сунг Хун Нох

Доктор Элис Донг
Общие сведения
Причиной эпилептических приступов является возбуждение некоторых центров в коре головного мозга. Когда удаётся выявить эти участки, тогда появляется возможность более точного воздействия на организм с помощью лечебных мероприятий.
Методы диагностики эпилепсии:
- Тщательный анамнез с опросом не только пациента, но и его близких.
- Неврологическое обследование. С его помощью определяется состояние нервной системы больного, место возможной локализации очага возбуждения, диагностируется предварительный прогноз заболевания.
- Электроэнцефалография. Это основное обследование для диагностики эпилепсии. С помощью электроэнцефалограммы (ЭЭГ) можно выявить очаги эпилептоидной активности. Если больной между приступами имеет нормальные показатели ЭЭГ, то для их выявления врачи провоцируют патологические электрические импульсы в головном мозге. В Германии широко применяется более современный вариант ЭЭГ, который сопровождается видеомониторингом и записывается.
- Магнитно-резонансная томография. С её помощью делаются подробные изображения мозга. Особая ценность данного обследования в том, что оно позволяет дифференцировать эпилепсию с другими заболеваниями, вызывающими судорожные припадки.
Как лечить хорею Гентингтона? Способы лечения за рубежом.
Всё о лечении склероза сосудов головного мозга тут. Стоимость диагностики и лечения за границей.
Основные методы лечения:
- Медикаментозное лечение. Оно назначается после досконального изучения результатов обследования. Препараты и их дозы подбираются строго индивидуально во время нахождения в стационаре. В дальнейшем пациент самостоятельно принимает лекарства. Курс лечения может длиться от 1 года до 5 лет. С помощью медикаментов клетки мозга могут нормально функционировать, так как уменьшается их возбудимость.
Если больной аккуратно выполняет все указания доктора, то у него большие шансы полностью излечиться от эпилепсии.
По статистике до 80% пациентов немецких клиник навсегда избавляются от приступов с помощью медикаментозного метода лечения. У остальных увеличиваются промежутки между припадками, сами припадки становятся слабее. - Хирургическое лечение. В 3-5% случаев эпилепсии врачи прибегают к хирургическому вмешательству. Как правило, это происходит при неэффективности медикаментозных мер. Во время операции удаляется источник приступов, то есть участок коры головного мозга. В Германии эта операция проходит успешно в большинстве случаев:
- 80% больных полностью излечиваются,
- 15% продолжают нуждаться в поддерживающей медикаментозной терапии, но в гораздо меньших дозах,
- среди оставшихся 5% те, кто не получает облегчения и у кого развиваются осложнения.
- Метод блуждающего нерва. Это один из самых последних методов лечения эпилепсии. Его суть заключается в том, что в мозг имплантируются электрод и генератор пульса, которые с помощью электрического импульса стимулируют блуждающий нерв. Такое лечение приводит к значительному улучшению состояния.
- Диагностика и лечение в Германии дадут четкий план дальнейшей терапии, также вы привезёте с собой новейшие медикаменты.
- Обоснованное решение от команды специалистов: эпилептолог, специалист по хирургическому лечению эпилепсии, нейропсихолог, техник ЭЭГ, имеющего специальную подготовку по программе хирургии эпилепсии, а также медсестра, психиатр и социальный работник.
- Высокий уровень и современные методы нейродиагностики.
- Специализированное подразделение по лечению эпилепсии проводит, минимум 25 операций в год.
- Восстановление после операции проводиться в отделении интенсивной терапии. В таком случае, необходимо иметь гарантии, что медицинский персонал в состоянии оказать всю необходимую помощь. В Германии даже медицинские сестры проходят дополнительную специализацию в области неврологии.
Популярные клиники в области лечения эпилепсии в Германии:
- Как быстро вам нужно попасть в клинику. В крупных центрах очередь ожидания длится 5-8 мес.
- Степень сложности болезни. Если приступы эпизодические (1-2 раза/мес и реже), то нет нужды обращаться в крупные центры. Так как они в основном ориентированына тяжелые случаи.
- Какое лечение требуется: стационарное или амбулаторное. Если Вам амбулаторное лечение, то нужно рассматривать прежде всего Амбулатории Эпилепсии.
Цены на лечение
В стоимость лечения эпилепсии в Германии включаются:
- предварительная и заключительная консультации врача,
- диагностика,
- подбор лекарственных препаратов,
- составление плана лечения.
Обследование. Амбулаторное обследование обойдётся в 1.500-2.500 Евро, стационарное — 4.000-8.000 Евро.
Подбор лекарственной терапии потребует от 5 до 14 дней.
Виза. При планировании лечения за границей обязательно нужно учитывать дополнительные расходы, связанные с оформлением документов, перелётом и проживанием в стране. Так, для въезда в Германию нужна шенгенская виза, она может быть одноразовой или многоразовой и будет стоить 35-70 Евро. При выдаче визы консульство Германии поинтересуется целью поездки, которую нужно будет подтвердить документально, и вашим финансовым обеспечением на период пребывания.
Перелёт. Билет на самолёт от Москвы до Берлина на одного пассажира от 100 Евро. Если хочется лететь с повышенным комфортом, то эта сумма может быть значительно больше.
Стационар. Пребывание в палате немецких клиник стоит достаточно дорого: 1.000-4.000 Евро в сутки, поэтому нахождение в стационаре, как правило, сокращается до минимума. Если необходимо некоторое время после лечения или диагностики побыть в стране, то лучше воспользоваться арендованной квартирой или гостиницей.
Чтобы поехать на лечение в Германию, нужно:
- Выбрать клинику, подать туда запрос с подробным изложением проблемы.
- Далее при сообщении из клиники о возможности вас принять согласовывается предварительная стоимость лечения, заказываются визы.
- После этого нужно договориться с клиникой о конкретной дате первичного приёма и предварительном плане диагностики.
- Остаётся купить билеты, забронировать жильё, если это необходимо.
Дополнительной проблемой может стать незнание языка, это выльется в необходимость воспользоваться услугами переводчика.
Узнайте всё о лечении лейкоза в Израиле. Цены, отзывы, методы лечения в этой стране.
Отзывы о ангиографии сосудов головного мозга здесь. Что это такое, где и как лучше это сделать.
Посмотрите видео о лечении эпилепсии в Германии, в подразделении университетской клиники города Бонна:
Содержание
Эпилепсия – это заболевание, которое проявляется судорожными приступами. При этом заболевании в головном мозге больного возникают аномальные участки повышенной судорожной активности. Именно эти зоны головного мозга, при воздействии определенных факторов, могут генерировать приступы. Эпилепсия может проявляться по-разному: генерализованными судорожными приступами, парциальными, незначительными подергиваниями мышц и т.д. Особенностью заболевания является
то, что пациент совершенно не помнит своего приступа, о нем ему могут рассказать только близкие люди или родственники. Однако, в отдельных случаях, больные могут определить признаки очередного приступа. При эпилепсии, сопровождаемой аурой, пациенты могут видеть вспышки света, слышать какие-то звуки непосредственно перед началом приступа. Заболевание может дебютировать как в детском, так и во взрослом возрасте.
Тип судорожных приступов зависит от зоны поражения головного мозга. особую опасность составляет эпилептический статус – это серия нескольких судорожных приступов, которые повторяются один за другим. В это время пациент даже не приходит в сознание. Пациент с эпилептическим статусом требует немедленной неотложной помощи с дальнейшей госпитализацией.
Причины эпилепсии
Судорожные приступы могут возникать вследствие действия множества факторов. У маленьких детей судороги может спровоцировать даже повышенная температура тела. Однако эпилепсия – это не простой изолированный судорожный приступ, он возникает вследствие повышенной электрической активности определенной зоны головного мозга.
Причины возникновения этого заболевания могут быть следующие:
- Генетические факторы. Часто это заболевание передается по наследству;
- Черепно-мозговые травмы;
- Доброкачественные и злокачественные новообразования головного мозга;
- Аневризма интракраниальных сосудов;
- Интоксикации;
- Кисты головного мозга;
- Пороки развития;
- Криптогенная эпилепсия – этот термин используется тогда, когда установить точного возбудителя заболевания невозможно;
Эпилепсия – это хроническое заболевание головного мозга. До недавнего времени эта болезнь считалась неизлечимой. Пациенты принимали множество различных медикаментозных средств, которые зачастую вызывают тяжелые побочные эффекты и влияют на умственное развитие и на неврологический статус. Но на сегодняшний день, германские специалисты используют гораздо более эффективные и современные методики медикаментозного и хирургического лечения эпилепсии, как взрослых, так и детей. Результаты удается показать великолепные, поэтому и отзывы о лечении этого заболевания в Германии только положительные.
Диагностика эпилепсии в Германии
После поступления пациента в клинику немецкие специалисты проводят общий осмотр с выяснением жалоб пациента и и проводят сбор анамнеза заболевания. Врачи германских клиник придают большое значение дифференциальной диагностике, поэтому они тщательно выясняют все детали касающиеся проявлений заболевания и его истории. Особое внимание придается следующим моментам:
- Были ли у ближайших родственников судорожные приступы;
- Принимает ли пациент какие-либо лекарственные средства;
- Наличие черепно-мозговых травм, оперативных вмешательств на головном мозге, злокачественных или доброкачественных новообразований в анамнезе;
- Для получения более подробной информации, лечащий врач узнает у ближайших родственников о характере судорожных приступов (поскольку сам пациент зачастую их не помнит): теряет ли больной сознание, заметны ли судороги, как часто возникают приступы и т.д.;
Все пациенты немецких клиник, страдающие от эпилепсии, обязательно консультируются с узкими специалистами для выяснения возможных сопутствующих заболеваний и подбора наиболее оптимальной схемы диагностики и лечения. Как правило, всем больным с эпилепсией назначаются следующие лабораторные и инструментальные исследования:
- Общий анализ крови и мочи;
- Биохимические исследования крови для определения функции почек, печени, поджелудочной железы (определяются АЛТ, АСТ, билирубин с фракциями, креатинин, мочевина, амилаза и т.д.);
- Рентгенологическое исследование органов грудной полости;
- УЗИ органов брюшной полости;
- ЭКГ;
- Электроэнцефалография – метод выявления повышенной электрической активности головного мозга. ЭЭГ является методом первичной диагностики эпилепсии;
- Магнитно-резонансная томография. МРТ проводится с целью исключения органических изменений головного мозга;
- Скальповый видео-ЭЭГ мониторинг, во время которого также могут проводиться нагрузочные пробы. Этот метод позволяет отдифференцировать эпилептоидную зону;
- Инвазивный видео-ЭЭГ мониторинг;
- ПЭТ-КТ
Лечение эпилепсии в Германии
Для лечения эпилепсии в современной медицине используются как медикаментозные, так и хирургические методы. Всем пациентам изначально назначаются таблетированные противоэпилептические средства. Сначала пациент принимает один препарат под контролем лечащего врача. В случае, если на протяжении шести месяцев отсутствует положительный лечебный эффект, дополнительно назначается еще одно лекарственное средство. Выбор препаратов зависит от типа судорожных приступов.
Специалисты обязательно оценивают все возможные побочные действия и постоянно наблюдают за состоянием пациента. Если в течение двух лет постоянного приема двух препаратов судорожные приступы продолжают тревожить больного, или же появляются выраженные побочные эффекты, специалисты устанавливают фармакологическую резистентность или псевдорезистентность. В таких случаях пациентам рекомендуется хирургическое лечение эпилепсии.
Хирургическое лечение эпилепсии возможно только в случае точной верификации эпилептоидной зоны – это та область головного мозга, которая отвечает за возникновение судорожных приступов. Каждый пациент должен пройти предоперационную подготовку с целью предупреждения возможных осложнений во время хирургического вмешательства и после него.
Наиболее предпочтительным методом является резекция передней медиальной височной доли головного мозга. Операция проводится под общим наркозом, при открытой черепно-мозговой коробке. Немецкие специалисты используют современную медицинскую аппаратуру, включая интраоперационные микроскопы, чтобы добититься максимальной точности при манипуляциях. Хирургическое вмешательство может проходить одномоментно или в несколько этапов. Все зависит от размеров зон поражения.
Если эпилептоидная зона имеет большие размеры, во время оперативного вмешательства пациенту сохраняют сознание. В таких случаях проводится местное обезболивание с применением сильных седативных препаратов. Во время операции специалисты периодически оценивают двигательные функции пациента.
Также, при необходимости, могут выполняться органосберегающие оперативные вмешательства, например селективная амигдалогиппокампэктомия. Этот метод используется, когда в эпилептоидную зону не попадают структуры неокортекса. Но такие оперативные вмешательства считаются менее эффективными.
При хирургическом лечении детской эпилепсии в Германии, специалисты проводят больным детям особое хирургическое вмешательство – каллозотомию. Суть операции заключается в хирургическом разрыве (иногда частичном) функциональных связей между двумя полушариями. Таким образом, в последующем можно контролировать и предупредить возникновение новых приступов.
В случаях, когда пациенту не удается провести операцию, немецкие специалисты используют альтернативные методы лечения, к которым относятся:
После хирургического лечения в немецкой клинике пациентам не отменяются противоэпилептические препараты. Для достижения наиболее стойкого эффекта больные должны принимать лекарства еще не менее двух лет. Специалисты наблюдают за состоянием пациентов, и в норме судорожные приступы больше не должны возникать. В последующем доза препарата постепенно снижается, пока в итоге он не отменяется полностью. Некоторые пациенты после оперативного вмешательства нуждаются в специфической реабилитации. В основном лечение проходит без осложнений, и уже через некоторое время пациенты могут оценить положительный эффект. Несмотря на то, что эпилепсия ранее считалась неизлечимой болезней, сегодня с помощью современных методов лечения пациенты могут полностью избавиться от приступов и контролировать свое заболевание.
Эпилепсия – сложное неврологическое заболевание, которое у большинства пациентов ассоциируется с судорожными признаками. Развивается недуг в том случае, если в головном мозге присутствуют участки гипервозбудимости, которые и ответственны за нестандартную реакцию организма.
Однако, как отмечают доктора клиник Германии, эпилепсия – это не всегда судорожный припадок в том виде, в каком мы привыкли видеть его в кино. Нередко болезнь может проявляться непроизвольным подергиванием мышц, замиранием в пространстве и другими нетипичными признаками. Диагностика в таких случаях значительно осложняется еще и тем, что пациент не помнит своего приступа.
Отдельно немецкие доктора выделяют эпилепсию с аурой. В этом случае пациент, ориентируясь на косвенные признаки (появление каких-то звуков, визуальные эффекты), может определить приближающийся приступ, и принять меры, чтобы его предотвратить. Еще один отдельный подвид эпилепсии – эпилептический статус, при котором пациент не приходит в сознание, а один судорожный припадок сменяет другой без перерыва. В этом случае обязательна госпитализация в стационар!
Причины эпилепсии
Головной мозг – очень сложная структура, которая до конца еще не изучена. Однако докторам удалось установить ряд факторов, что способствуют развитию у человека эпилепсии. Среди них:
— наличие врожденных пороков развития головного мозга;
— наличие генетической предрасположенности (бывают даже семейные случаи эпилепсии);
— новообразования в головном мозге, причем как доброкачественной, так и злокачественной природы;
— травмы черепно-мозговой зоны;
— прием некоторых лекарственных средств;
— наличие аневризм внутричерепных сосудов;
— наличие кист в головном мозгу и др.
Врачи отмечают, что эпилепсия – заболевание хроническое. Еще совсем недавно ее считали неизлечимой. Пациентам с подобным диагнозом приходилось принимать плохо переносимые медикаменты, сказывающиеся на неврологическом статусе, а порой и умственном развитии. Однако сегодня ситуация кардинально изменилась благодаря достижениям в хирургии и фармакологии. В немецких клиниках используют самые современные подходы, применяют препараты, имеющие доказанную эффективность. Благодаря этому удается если уж не излечить эпилепсию, то значительно улучшить качество жизни каждого пациента!
Диагностические возможности немецких клиник
Диагностика эпилепсии в немецких клиниках проходит поэтапно. Это позволяет доктору не упустить никаких деталей, поставив максимально точный диагноз. А чем точнее будет диагноз, тем больше вероятность подобрать действенное и безопасное лечение.
Большое значение врачи в Германии придают доказательной медицине и дифференциальной.
Первым этапом диагностики является беседа с пациентом и его родственниками. Врач расспрашивает о самочувствии, уточняет, принимает ли больной какие-то лекарства, есть ли у него хронические заболевания. С родственниками беседа проводится для того, чтобы детально выяснить характер приступов, так как сам пациент о них не помнит. Также уточнятся, страдает или страдал ли от эпилепсии кто-то еще в семье.
— общие анализы мочи и крови, биохимическое исследование и коагулограмма;
— выполнение рентгенологического исследования органов грудной клетки;
— снятие ЭКГ;
— оценка органов брюшной полости с помощью УЗИ;
— с помощью электроэнцефалограммы определяют, какова активность головного мозга (ЭЭГ позволяет сориентироваться, где находятся очаги патологического возбуждения);
— проводится МРТ, чтобы исключить заболевания головного мозга, имеющие органическую природу;
— возможно проведение ПЭТ-КТ, ЭЭГ-мониторинга для получения более подробных и объективных данных.
Если у человека есть сопутствующие заболевания, то перед началом лечения эпилепсии для него считается обязательным посещение узких специалистов. Немецкие доктора признают только комплексную диагностику, что особенно актуально при условии, что причины эпилепсии могут крыться в сопутствующем заболевании.
Особенности лечения эпилепсии в Германии
Лечение эпилепсии в Германии строится на комбинации лекарственных препаратов и, если в этом возникает необходимость, хирургического лечения.
В большинстве случаев доктора стараются подобрать медикаменты, чтобы улучшить состояние больного. В клинической практике в Германии используются современные противоэпилептические средства, которые сочетают в себе высокую эффективность и минимальное количество побочных эффектов.
Терапия назначается в несколько этапов. После установки диагноза больному рекомендуется использование одного препарата. В течение полугода больной находится под наблюдением. Если приступы удалось скорректировать, подбор терапии можно считать оконченным, необходимо принимать ее в тех объемах, которые порекомендует врач. Если клинического эффекта нет, добавляют второй препарат, после чего за больным снова наблюдают.
Максимальная неэффективная длительность консервативной терапии составляет два года. Если за это время ярко выражались побочные действия, или пациент продолжал страдать от эпилептических припадков, врачи рекомендуют хирургическое решение вопроса.
Возможности хирургического лечения
Хирургическое вмешательство выполняется в клиниках Германии в том случае, если консервативная терапия оказалась бесполезной, а также удалось определить, какая из зон мозга ответственна за гипервозбуждение.
Чаще всего доктора удаляют переднюю медиальную височную долю, так как очаги обнаруживаются в ней. Вмешательство идет под общим наркозом. Если требуется удалить большие объемы, то выполняется местная анестезия, чтобы следить за сохранностью у больного различных функций.
При небольших зонах поражения предпочтение отдается операциям, направленным на максимальное сохранение здоровых тканей. Такие вмешательства считаются менее эффективными, но позволяют сохранить большее количество функций.
Если пациенту нельзя выполнить полноценную операцию, используют стимуляцию блуждающего нерва или гамма-нож для действия на эпилептоидную зону. В сочетании с медикаментами эти средства помогают снизить частоту приступов, уменьшить их длительность и тяжесть.
Времена, когда эпилепсия была неизлечимой болезнью, давно ушли в прошлое. Сегодня если уж нельзя избавиться от заболевания полностью, его можно взять под контроль, и врачи клиник Германии могут в этом помочь!
Стоимость лечения:
Стоимость лечения данного заболевания зависит от стадии заболевания и плана лечения, который назначается врачом для каждого пациента в зависимости от его медицинских показателей. Для определения ориентировочной цены на лечение в Германии нам необходимо получить от вас эпикриз заболевания, описание жалоб, ваши ключевые показатели по данному заболеванию, а также рентгеновские снимки и диски с обследованиями (МРТ, КТ и др.). На основании этой информации специалисты клиники смогут составить предварительный медицинский план и дать смету на лечение.
Как получить консультацию?
— Напишите нам о своей ситуации или позвоните по номеру: Германия: +49 (30) 260-36-066; Россия: +7 499 113 16 51 ; Украина: +38 094 711 51 93
— Отправьте пакет медицинских документов, которые описывают вашу проблему (которые у вас есть на данном этапе);
— Мы изучим вашу проблему и предложим решения!
Вы можете более подробно ознакомится со всеми нюансами на странице: О компании
Читайте также: