Удаление эпилепсии височной доли

Эпилепсия – неврологическое хроническое заболевание головного мозга. Считается одной из самых тяжелых и самых распространённых болезней по неврологическому профилю.
Выявляется эпилепсия, как правило, в раннем возрасте. Спонтанные, кратковременные, судорожные, возникающие с неопределённой частотой припадки, и потеря сознания могут сопровождать пациента на протяжении всей его жизни.
Врачи классифицируют болезнь на первичную и вторичную эпилепсию. Первичная форма заболевания носит врожденный характер, поэтому приступы могут появляться уже в детском и подростковом возрасте.
Вторичный (симптоматический) тип эпилептических припадков развивается после повреждений структуры головного мозга (в результате травм) или после нарушения процесса метаболизма в нем (сбой в обменных процессах может быть спровоцирован рядом болезней: опухоль, инсульт, инфекционные заболевания, наркотическая и алкогольная зависимости).
Заболевание не новое, впервые его описание встречается в Древнем Египте еще до н.э. Падучая болезнь, так называют эпилепсию в России. Эпилептические приступы встречаются у каждого сотого человека в мире.
В случае, если для лечения эпилептических припадков врачи не могут подобрать лекарственные препараты, которые бы адекватно контролировали повторяющиеся приступы больного, выход один – хирургическое лечение.
Когда без операции не обойтись
Основная цель оперативного вмешательства – снижение уровня частоты появления эписиндромных приступов.
Хирургия эпилептических припадков – крайняя мера, но эффективная. Эта сложнейшая нейрохирургическая операция на головном мозгу пациента.
Перед тем как консилиум врачей принимает решение локализовать очаг эпилептического заболевания хирургическим путем, больной проходит полное и тщательное дооперационное обследование.
Лечение эпилепсии хирургическим путем назначается в случаях, когда:
- Основной метод лечения – антиэпилептическая терапия не показывает положительной динамики. Фармакотерапия ухудшает состояние больного.
- Медикаментозное лечение является эффективным, но непереносимость отдельных компонентов препарата вызывает у пациента побочные эффекты
- Приступы эпилептических припадков диагностируются лишь в определенных сегментах головного мозга (при операции на отдельных участках головного мозга не нарушается жизнедеятельность пациента). Дополнительные исследования позволяют определить, на какие именно ограниченные участки провоцируют приступы. При операции такие участки головного мозга удаляют.
- Приступы носят атонический характер (внезапное падение больного без судорог)
- У больного определена вторичная генерализация парциальных приступов (при этом пациент всегда теряет сознание) или парциальные припадки с аурой (перед приступом пациент остается в сознании).
Послеоперационный период – не менее важный период, поэтому сопровождается всегда пристальным наблюдением доктора.
Противопоказаниями к назначению оперативного вмешательства являются тяжелые сопутствующие болезни (например, онкологические и сердечно-сосудистые заболевания).
На сегодняшний день существуют различные хирургические методы терапии эписиндрома. Выбирается каждый из методов исходя из симптоматики заболевания и мозговой области, которая провоцирует приступ.
Лобэктомия — резекция височной доли

Во время операции полушария головного мозга делят на четыре секции: затылочную, лобную, теменную, и височную части. У подростков наиболее часто можно встретить тип болезни, когда эпилептогенный очаг сосредоточен в височной доле, именно его извлекают при операции.
Очаг локализуется в переднем и мезиальном отделе. Если необходимо удалить мозговую ткань, расположенную за пределами височной доли, прибегают к экстратемпоральной резекции.
Лобектомия – наиболее традиционный метод лечения эписиндрома. Данный вид оперативного вмешательства имеет высокие показатели: в 85-90% случаях частотность припадков в первый год жизни после операции уменьшается почти на 95%.
Височная резекция – операция открытая. Резекцию врачи-нейрохирурги проводят с использованием операционного микроскопа. Хирург вскрывает черепную коробку, удаляет часть и вскрывает мозговую оболочку.
Устраняя патологию возможность предотвращения приступов в дальнейшем достигает 80%. Больного выписывает через неделю при отсутствии осложнений.
Удаление патологического образования
Лезионэктомия базируется на удалении поверженных изолированных участков головного мозга, возникновение которых обусловлены травмами или патологией.
Первые 24 часа пациент находится в палате интенсивной терапии, последующее послеоперационное наблюдение проходит в нейрохирургическом отделении.
В большинстве случаев после лезионэктомии симптомы болезни исчезает. Пациента выписывают из больницы уже на шестой послеоперационный день.
Каллозотомия — рассечение мозолистого тела
Операция предотвращает распространение электрических патологических импульсов из одного мозгового полушария в другое. В процессе 
операции частично или полностью разрывают нервные связи между обоими полушариями.
Данный метод хирургического вмешательства препятствует распространению эпилептогенных опухолей и снижает интенсивность приступов.
Показание к операции – тяжелая неконтролируемая форма приступов, сопровождающаяся сильными судорогами, которые вследствие приводят к падению и травмированию.
Гемисферэктомия функциональная

Гемисферэктомия – это радикальный метод оперативного вмешательства, в результате которого происходит удаление полушария головного мозга. Показания к проведению такой операции — тяжелая форма эпилепсии (энцефалит Расмуссена). Такая форма заболевания характеризуется возникновением десятками и более приступов в день (эпистатус).
После того как оба полушария отсоединили друг от друга, значимые анатомические части могут быть оставлены.
Операцию назначают детям в возрасте до 13 лет, в случае, если одно из полушарий у пациента функционирует аномально. Именно в этом возрасте велики шансы на полное выздоровление. Домой больного выписывают спустя 10 дней.
Стимуляция блуждающего нерва
Операцию назначают, когда у пациента имеются многочисленные очаги эпилепсии, разброшенные по всей территории коры головного мозга. В процессе хирургического вмешательства врачи вводят под кожу электронное устройство, которое стимулирует блуждающий нерв.
Имплантация стимулятора соединенная с блуждающим нервом контролирует и в некоторых случаях предотвращает появление приступов. Контролируется также активность мозга и основных внутренних органов.
50% операций способствует снижению судорожной активности и ослаблению припадков.
Если принято решение проводить операцию для лечения эпилепсии, пациент должен перед хирургическим вмешательством соблюдать некоторые предосторожности:
- избегать причин, провоцирующих припадки;
- продолжать прием ежедневно используемых препаратов;
- не принимать пищу и пить за 8 часов до операции;
- исключить бессонницу (для этого больной принимает низкие дозы бензодиазепинов);
- премедикация с целью седации назначается только врачом.
Стимуляция блуждающего нерва – это один из самых распространённых методов лечения эписиндрома. Для стимуляции блуждающего нерва 
проводят операцию имплантации генератора. Нейрохирург делает два небольших надреза. Один под ключицей в левой стороне грудной клетки, а второй на шее, тоже с левой стороны.
Далее систему, состоящую из генератора электроимпульсов, электрода и кабеля вживляют под кожу. Хирург через разрез на грудной клетке вживляет под кожу генератор, а электрод фиксирует на блуждающем нерве через ранее сделанный на шее разрез.
Тонкий кабель служит соединительным элементом между генератором и электродом. Длительность процедуры составляет 60 минут. Больному разрешается покидать больницу уже на следующий послеоперационный день.
Субпиальные рассечения
Субпиальные рассечения — удаление эпилептогенных очагов, которые находятся в головном мозге. Очаги расположены в моторной зоне или в речевом центре мозга, поэтому удалить их без неврологического ущерба практически невозможно.
Тогда принимается решение проводить субпиальные рассечения. Врач-нейрохирург на тканях вокруг очага проводит много небольших трансекций.
Насечки препятствуют распределению эпилептической активности на другие области в коре головного мозга. Важно, что функционирование мозга при этом не нарушается. На пятый день больного могут выписать.
Имплантация нейростимулятора

Операция заключается в имплантировании под кожу головы нейростимулятора, соединенного с двумя электродами. Нейростимулятор располагают непосредственно в той части мозга, которая способствует судорожной активности.
Устройство фиксирует электрическую активность мозга и осуществляют в этих участках стимуляцию. Благодаря имплантированному нейростимулятору, деятельность мозга нормализуется ранее, чем развивается припадок.
Все методы хирургического вмешательства проводят как у взрослых, так и у детей.
Послеоперационное восстановление
После хирургического вмешательства больной находится под наблюдением лечащего врача, который следит за:
- нейропсихологическим развитием;
- неврологическим дефицитом;
- качеством жизни пациента;
- психологической адаптации больного.
![]()
В комплексе осуществляемый контроль – залог успешного выздоровления и барьер для рецидива болезни.
Что касается самого больного, то он должен:
- соблюдать режимные моменты (правильно принимать лекарственные препараты);
- чаще отдыхать, сон должен быть полноценным;
- исключить перенапряжение, стрессы;
- отказаться от вредных привычек.
Период реабилитации составляет 60-90 дней.
Взгляд изнутри и со стороны
Отзывы о лечении эпилепсии хирургическим путем.
Лечащий врач после диагностирования посоветовал оперативное вмешательство. Необходимо было удалить патологическое образование. Было страшно, ведь операция все-таки на головном мозге. Выбора не было, согласился. Лезионэктомия прошла быстро, спокойно и без осложнений. Теперь я полностью здоров. Спасибо докторам.
Григорий, 21 год
Для нас – врачей основным методом терапии многих пациентов с эписиндромом остается антиэпилептическое лечение. Но, к сожалению, для большинства больных такой метод неприемлем по медицинским показаниям. Только после длительного изучения истории болезни, диагностирования и анализа результатов обследования принимается решение – лечить эпилепсию с помощью хирургического вмешательства.
Алексей Сергеевич, врач-нейрохирург
Цена вопроса

Оперативное лечение эпилепсии – процесс не только трудоемкий, но еще и не бюджетный. Так, стоимость операции в г. Москва по фокальной и экстратемпоральной резекции колеблется в диапазоне 60000-100000 российский рублей.
Операцию методом височной резекции можно провести уже начиная с 40000 тысяч рублей.
Наиболее дорогостоящим является метод гемисферэктомии. Цена услуги – от 90000 рублей.
В Израиле стоимость оперативного вмешательства по избавлению от эписиндрома составляет порядка 3000-12000 американских долларов. В стоимость включена консультация высококвалифицированных врачей, диагностика, обследования, подготовка к операции, сам процесс оперативного вмешательства, а также послеоперационное наблюдение и уход.
Наиболее частыми и широко распространенными операциями при эпилепсии являются операции на височной доле. Основная причина этого кроется в частом расположении эпилептогенного очага в височной доле и высокой вероятности развития фармакорезистентной формы эпилепсии.
При поражении височной доли приступы, как правило, характеризуются нарушениями сознания в совокупности с ороалиментарными и жестовыми автоматизмами. Диагностика эпилепсии у взрослых пациентов, при МРТ головного мозга, вявляет признаки мезиального темпорального склероза.
На рисунке на Т2 (слева) и FLAIR (справа) определяются признаки мезиального темпорального склероза: повышение МР-сигнала, уменьшение размеров и нарушение структуры коры гиппокампа (указано красными стрелками).
Учитывая значительный накопленный опыт в хирургии височной эпилепсии существует несколько стандартизированных операций, позволяющих добиться максимального эффекта в плане контроля над приступами.
Передняя медиальная височная лобэктомия и амигдалогиппокампэктомия.
Т ехника операции:
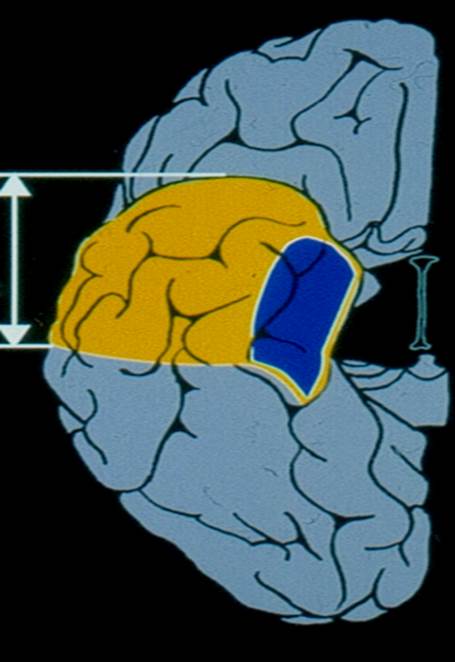
- Выполняется низкая височная птериональная краниэктомия.
- Далее выполняется резекция полюса и передних отделов височной доли протяженностью до 6 см на недоминантном полушарии и 4-4,5 см на доминантном полушарии.
- Обязательным условием является резекция амигдалы и гиппокампа – являющиеся наиболее эпилептогенными структурами.
- После операции костный лоскут устанавливается на место и рана ушивается внутрикожным швом.
Селективная амигдалогиппокампэктомия
Вид хирургического лечения, при котором удаляются только медиальные структуры (комплекс амигдалы и гиппокампа).
Существует несколько доступов к гиппокампу:
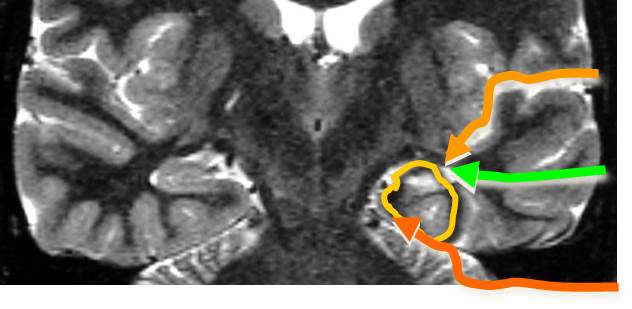
На рисунке на Т2 МРТ головного мозга в коронарной проекции: желтым кругом обведены гиппокамп и парагиппокампальная извилина; зеленой стрелкой - транскортикальный-трансвентрикулярный доступ; желтой - транссильвиевый; оранжевой - транстенториальный-супрацеребеллярный.
Однако, согласно данным нескольких исследований (1,2,3), наиболее лучший результат, в плане контроля над приступами, достигнут при передней медиальной височной лобэктомии, нежели чем при селективной амигдалогиппокампэктомии:
1. Systematic review and meta-analysis of standard vs selective temporal lobe epilepsy surgery. Josephson CB, et al. Neurology. 2013 Apr 30;80(18):1669-76
2. Selective amygdalohippocampectomy versus standard temporal lobectomy in patients with mesial temporal lobe epilepsy and unilateral hippocampal sclerosis. Epilepsy Res. 2013 Mar;104(1-2):94-104
3. Selective amygdalohippocampectomy versus anterior temporal lobectomy in the management of mesial temporal lobe epilepsy: a meta-analysis of comparative studies, J Neurosurg. 2013 Nov;119(5):1089-97
К сожалению, как и любая другая хирургия, хирургические операции при височной эпилепсии имеют риски:

- верхнеквадрантная гомонимная гемианопсия (так называемый "пирог в небе") - выпаление верхних противоположных по отношению к операции полей зрения на оба глаза - встречается у 3-22% пациентов после операции.
- нарушение памяти - в первую очередь встречается при удалении доминантной височной доли у 5-22% пациентов сразу после операции, а по истечении года у 50% полностью восстанавливается до дооперационного уровня.
- афазия (нарушения речи) - у 1-4% и только при операции на доминантной височной доле.
- гемипарез (нарушение движений и слабость в противоположных от операции конечностях) временный, транзиторный у 0-4% пациентов, постоянный, перманентный - у 0-1%.
(925) 50 254 50
Каждое полушарие головного мозга делится на четыре части — лобную, теменную, затылочную и височную. Каждая доля отвечает за определенные функции центральной нервной системы. Височная доли контролирует такие функции, как слух, речь и память. Наиболее частый тип эпилепсии у детей и подростков — это височная эпилепсия, когда эпилептогенный очаг находится в височной доле.
Что такое резекция височной доли?
Резекция височной доли — оперативное вмешательство, направленное на удаление части височной доли мозга с целью устранения очага эпилептических приступов. Чаще всего иссекается передняя и т. н. мезиальная часть височной доли.
Кому показана резекция височной доли?
Резекция височной доли может применяться у пациентов с эпилепсией, в случае, когда медикаментозное лечение неэффективно или при непереносимости пациентов побочных эффектов лекарственной терапии, значительно ухудшающих качество жизни пациента. Резекция височной доли проводится таким образом, чтобы ни в коей мере не затронуть важные части мозга, которые отвечают за движения, ощущения, речь и память.
Что проводится перед операцией резекции височной доли?
Пациенты, которым предполагается операция резекции височной доли, проходят тщательное предоперационное обследование, включая мониторинг приступов, ЭЭГ, МРТ и ПЭТ, а также обычные предоперационные методы исследований (анализы крови, мочи, ЭКГ) и консультацию невролога или эпилептолога и нейрохирурга, а также анестезиолога. Цель такого обследования — выявить показания и противопоказания к проведению резекции височной доли.
Как проводится резекция височной доли?
Височная резекция проводится в виде открытой операции, при которой проводится вскрытие черепной коробки — краниотомия. В ходе нее врач удаляет часть черепа и вскрывает твердую мозговую оболочку. Сама резекция височной доли проводится с помощью операционного микроскопа. Перед операцией проводится тщательное определение точной локализации области в височной доле, которая отвечает за эпилептические приступы. Кроме того, не так давно в качестве альтернативы резекции височной доли исследователи предложили применять так называемую селективную амигдалогиппокампэктомию в случае локализации эпилептогенного очага в медиальной височной области.
В некоторых случаях операция резекции височной доли проводится под местной анестезией с седацией, то есть, пациент находится в сознании. Это помогает хирургу определить важные области мозга, отвечающие за речь или движения, чтобы избежать их травмирования. Для этого используются специальные электроды, которыми стимулируются разные области мозга. Одновременно пациента просят считать, описывать показываемые ему картинки и т. д. Это позволяет хирургу определить за что отвечает та или иная область височной доли.
После резекции ткани мозга твердая мозговая оболочка ушивается, а часть черепа ставится на место и накладываются швы.
После резекции височной доли
Обычно после операции пациент остается в клинике на несколько дней, чтобы находиться под врачебным наблюдением. В большинстве случаев пациенты после резекции височной доли могут вернуться к своей обычной деятельности через 6 — 7 недель. Сам послеоперационный рубец на голове бывает незаметен под выросшими волосами. Чаще всего пациенты продолжают принимать противоэпилептические препараты еще пару лет после операции. После того, как приступы прекратились, дозу препарата можно снизить либо у некоторых пациентов полностью прекратить медикаментозную терапию.
На сколько эффективна резекция височной доли?
Эффективность резекции височной доли в плане устранения или снижения тяжести эпилептических приступов достигает 60-90%.
Побочные эффекты резекции височной доли
Среди побочных эффектов операции резекции височной доли могут встречаться:
- Онемение в области головы
- Тошнота
- Ощущение депрессии, усталости
- Затруднение в речи, памяти или подборе слов
- Продолжающиеся ауры
- Слабость, параличи
- Изменения личности
Риск осложнений после операции резекции височной доли
Из возможных осложнений операции резекции височной доли можно отметить:
- Риск общехирургических осложнений, таких как инфицирование раны. кровотечение, а также аллергические реакции на анестезию.
- Неэффективность в плане устранения приступов.
- Отек мозга.
- Повреждение здоровой ткани мозга.
В настоящее время проводится исследование альтернативы резекции височной доли мозга при эпилепсии — электрической стимуляции гиппокампа. Гиппокамп относится к лимбической системе мозга и играет роль в формировании эмоций и консолидации памяти. Это парное образование, которое локализуется в медиальных височных отделах полушарий. Оба гиппокампа связаны между собой комиссуральными нервными волокнами.
Стимуляция гиппокампа с частотой импульсов 130 Герц по 0.21 - 1,0 мс с напряжением 2,5 — 3,5 V (200 - 300 мА) приводит к снижению фокальной эпилептической активности на ЭЭГ, а также уменьшает клинические проявления в виде эпилептического приступа. Такая методика может стать полноправной альтернативой в лечении височной эпилепсии в случае билатеральной локализации эпилептогенных очагов, либо в случае, когда неизвестно точно, не приведет ли оперативное вмешательство к ухудшению памяти.
Развитие в височной доле мозга эпилептического поражения приводит к прогрессированию определенной формы эпилепсии. В медицине она известна как височная и подразделяется на несколько видов. Данная патология является наиболее распространенной. Встречается около 35% пациентов, страдающих этим недугом, а в случаях с симптоматическими парциальными эпилепсиями этот показатель достигает 60%. Но даже если клиническая картина болезни имеет схожие с височной эпилепсией черты, это необязательно свидетельствует о наличии очага поражения в этом участке. Он может иррадиировать из другой зоны головного мозга.
Что такое височная эпилепсия
Для височной формы эпилепсии характерны неспровоцированные приступы разной степени тяжести. Это не единичные, а периодически повторяющиеся судорожные припадки, локализированные в латеральной височной или в медиальной доле мозга. Относится к ряду симптоматических эпилептических патологий. В зависимости от типа приступа процесс возбуждения может быть локализационно обусловленным, а также распространятся на обе височные зоны.
В зависимости от места расположения очага эпилептического поражения в пределах височного участка различают следующие формы этого недуга:
- Амигдалярная эпилепсия. Развивается независимо от возраста человека. Наблюдается преимущественно у лиц младенческого или школьного возраста. Данной височной эпилепсии свойственны тяжелые психомоторные проявления, сопровождающиеся расстройством сознания. У больного при этом двигательная активность сохранена, но автоматизирована.
- Гиппокампальная. Составляет около 65% всех случаев симптоматической височной эпилепсии. Первое проявление болезни приходится на школьный возраст пациента. У большинства больных перед первым приступом наблюдаются атипичные фебрильные судороги.
- Латеральная. Из всех форм височной эпилепсии именно эта встречается наиболее редко. Возраст пациента, как правило, не играет существенной роли в развитии заболевания. Для данной формы характерны фокальные сенсорные приступы с ярко выраженными проявлениями: визуальные и звуковые искажения, головокружения в сочетании с вегетативными симптомами, потеря сознания.
- Оперкулярная (инсулярная). Форма лобно-височной эпилепсии, при которой очаг поражения развивается в оперкулярной зоне головного мозга. Клиническая картина судорожных приступов представлена обильным слюнотечением, клоническими судорогами в мышцах лица, шеи и гортани, ощущением покалывания в горле и половине лица.
Так как данная форма эпилепсии имеет очаговое начало (в височной доле), она относится к ряду фокальных патологий. На данный момент это понятие применимо по отношению к характеру припадков, а не к форме самого заболевания. Наиболее актуальным является разделение эпилепсии височной доли на:
- Симптоматическую. Наиболее распространенная и часто встречаемая форма симптоматической болезни — медиальный, или мезиальный, височный склероз. Также в медицине встречается такое понятие, как структурная височная эпилепсия, под которым подразумевается морфологическая характеристика патологического состояния.
- Идиопатическую. При данной форме структурные изменения в тканях головного мозга отсутствуют. Развивается под влиянием генетических факторов.
- Криптогенную. Одна из наиболее опасных форм височной эпилепсии. Болезнь имеет склонность к прогрессированию. Ей характерны сложные приступы, сопровождающиеся болями в сердце и животе. Люди с криптогенной височной эпилепсией могут впадать в состояние паники, у них наблюдаются обонятельные и зрительные нарушения. Из-за чувства страха пациенты могут совершать необоснованные действия.
Необходимо отметить, что та или иная форма височной эпилепсии в чистом виде встречается редко.

Врач-невролог, кандидат медицинских наук
Врачи связывают сложность диагностики эпилепсии с разнообразием клинических форм данного заболевания. В настоящее время не установлены точные причины развития судорожных припадков. Височная эпилепсия часто носит симптоматический характер. Согласно статистическим данным, патология может возникнуть у людей любого возраста, самый ранний дебют припадков зарегистрирован в 6 месяцев. Височная эпилепсия требует своевременной постановки диагноза и корректного лечения.
Врачи Юсуповской больницы проводят диагностику данной формы болезни при помощи современного медицинского оборудования. Европейские установки МРТ, КТ и ЭЭГ позволяют быстро определить локализацию патологического очага. Опытные неврологи и эпилептологи разрабатывают индивидуальную программу лечения на основании результатов диагностики. Для терапии назначаются новые препараты, отвечающие мировым стандартам по лечению височной эпилепсии. Оперативное вмешательство производится исключительно по показаниям. Добиться стойкой ремиссии удается в 60-70% случаев. Каждому пациенту Юсуповской больницы предоставляются персональные профилактические рекомендации, с помощью которых минимизируется риск рецидива височной эпилепсии.
Причины височной эпилепсии
Возникновение височной эпилепсии может быть спровоцировано рядом различных факторов. Их можно разделить на две группы:
- Перинатальные. К ним относятся те, которые воздействуют на плод на стадии его внутриутробного развития. В их число также входят родовые факторы воздействия. Толчком к развитию височной эпилепсии может быть полученная в процессе родов травма, кислородное голодание плода, различные внутриутробные инфекции, такие как корь, краснуха, сифилис и другие, а также асфиксия младенца в момент рождения.
- Постнатальные. Под этими механизмами развития подразумевается возникновение эпилептической активности вследствие тяжелой черепно-мозговой травмы и инфекций, поражающих центральную нервную систему. К данной группе факторов также относятся геморрагический и ишемический инсульт. Также прогрессированию заболевания способствуют такие поражения мозга, как опухоли больших размеров, гематома, аневризма мозговых сосудов, склероз и абсцесс.
Более чем в половине случаев заболевание развивается по причине медиального височного склероза. Этот недуг может как вызывать эпилепсию, так и быть следствием длительных судорожных припадков. Его суть заключается в разрушительном процессе, при котором происходит отмирание нейронов, что приводит к рубцеванию глубокого участка височной зоны. Клиническая картина патологии разнообразна, но наиболее характерным признаком являются фебрильные судороги. В медицине они считаются одними из наиболее опасных механизмов развития височной эпилепсии. Фебрильные судороги — это тонико-клонические или тонические подрагивания в конечностях, возникающие в виде припадков при температуре тела 37,8-38,5. Наиболее часто наблюдаются у детей различных возрастных групп.
Также отмечается прямая связь между степенью тяжести заболевания и недостатком рилина — белка, который регулирует позиционирование нейронов. Именно судороги с долгой продолжительностью провоцируют его потерю.
Первые признаки височной эпилепсии
В зависимости от того, в каком возрасте развивается височная эпилепсия, ее признаки могут быть самими разнообразными. Симптомы у взрослых отличаются от проявлений заболевания у детей. У новорожденных эпилептические признаки трудно отличить от обычной двигательной активности. Как уже было упомянуто выше, заболеванию часто предшествуют атипичные приступы фебрильных судорог. Как правило, они начинаются у детей в период с 6 месяцев до 6 лет. С момента первого припадка и на протяжении 2-5 лет у больного наблюдается самопроизвольная ремиссия. По достижении 6-ти или 8-летнего возраста наступают психомоторные приступы, характерные для темпоральной эпилепсии.
Симптомы височной эпилепсии
Характерным свойством множественной клинической симптоматики височной эпилепсии у взрослых является полиморфность недуга. К основным проявлениям болезни относятся приступы. Они бывают различных видов, и каждому из них присущи свои характеристики. Больные височной эпилепсией могут испытывать как один из видов припадков, так и их совокупность. К эпилептическим приступам относятся:
- простые парциальные припадки (ПП);
- сложные парциальные судорожные приступы (СП);
- вторично-генерализованные эпиприступы.
Приблизительно 75% больных перед наступлением судорожного приступа ощущают так называемую ауру. Это состояние представлено совокупностью обонятельных ощущений, зрительных и слуховых нарушений, а также психоэмоциональных чувств. Аура также рассматривается в качестве самостоятельного приступа и служит признаком прогрессирующей височной эпилепсии. Характер ауры имеет большое значение в выявлении более точного расположения эпилептической патологии в височной доле мозга. Наличие ауры является своего рода предостерегающим знаком — человек полностью осознает ее и может принять меры по минимизации приступа и его последствий. Такого рода приступы можно разделить на:
- Моторные. Глаза и голова больного височной эпилепсией самопроизвольно поворачиваются в ту сторону, в которой расположен очаг.
- Сенсорные. Симптомом таких приступов является ощущение необычных запахов, которые никто, кроме человека с эпилепсией, не чувствует. Кроме того, наблюдается изменение вкуса еды, или пациент жалуется на непривычный привкус в ротовой полости. Также больной чувствует головокружение, которое очень часто сочетается со звуковыми и визуальными галлюцинациями.
- Вегетативно-висцеральные. В этих случаях больной эпилепсией ощущает сдавливание и распирание в грудной клетке. Также наблюдаются приступы удушья, многие пациенты не могут избавиться от чувства комка в горле. Припадки сопровождаются болями в животе и в области сердца. Нередко появляется ощущение, словно все вокруг является иллюзией, от чего больного сковывает панический страх
- Простые эпиприступы, приводящие к нарушениям психики. Возникают в виде искажения восприятия пациентом реальности и самого себя. Свидетельствуют о медиобазальном эпилептическо-патогенном процессе в височной доле. Характеризуются ощущением дежавю, а также чувством, что ход времени замедлился или ускорился. Кроме того, во время судорожного припадка человек не может ориентироваться в пространстве и ощущает себя так, словно его тело и мысли ему не принадлежат.
- Адверсивные и речевые (фонаторные). Пациент произносит и повторяет отдельные слова и фразы. Иногда они бывают осмысленными, а порой звучат бессвязно, и понять их очень сложно. Также возможна временная утрата речи.
В зависимости от симптоматики сложные парциальные припадки при фокальной височной эпилепсии разделены на 4 группы:
- Начинаются с ауры и сопровождаются расстройством сознания.
- Те же признаки, что и у первой группы, с добавлением автоматизмов.
- Приступы с потерей сознания.
- Аура отсутствует, но пациент теряет сознание, при этом присутствуют автоматизмы.
Еще одним характерным симптомом височной эпилепсии является застывание лица по типу маски. Это также свидетельствует о сложном парциальном приступе. Глаза пациента широко раскрыты, взгляд неподвижен и направлен в одну точку.
При прогрессировании височной эпилепсии ее симптомы становятся более ярко выраженными и тяжелыми. Развиваются вторично-генерализированные приступы, сопровождающиеся потерей сознания и клонико-тоническими судорогами во всех группах мышц.
Если височную эпилепсию вовремя не подвергнуть лечению, у больного могут возникнуть психические эмоционально-личностные и интеллектуально-мнестические нарушения. Они проявляются в виде:
- медлительности;
- заторможенности мышления;
- забывчивости;
- эмоциональной неустойчивости;
- агрессивности и конфликтности.
Пациенты начинают проявлять склонность к детализации, становятся чересчур обстоятельными, не могут отличить существенное от неважного. В то же время испытывают трудности к обобщению, так как зацикленность на деталях мешает им сконцентрироваться и отвлекает от последовательного изложения. Поскольку интеллектуальные способности снижены, речь больного теряет смысл.
Разнообразные нейроэндокринные заболевания у взрослых с височной эпилепсией также свидетельствуют о прогрессировании недуга. В зависимости от пола они могут отличаться. У женщин наблюдается нарушение менструального цикла и снижение фертильности. На фоне височной эпилепсии также может возникнуть поликистоз яичников. Мужчины же страдают снижением либидо и нарушением эякуляции.
Диагностика височной эпилепсии
Успех лечения височной эпилепсии во многом зависит от своевременной постановки диагноза. При появлении признаков заболевания следует обратиться к специалисту — неврологу-эпилептологу. Наилучшим вариантом будет визит к врачу с близким человеком, который может дать более точное описание приступов, наблюдающимся у больного височной эпилепсией. После консультации врач назначает ряд анализов и процедур, необходимых для дальнейшей диагностики.
Часто височная эпилепсия у взрослых никак не проявляется. Соответствующие неврологические признаки возникают, только если эпилептический очаг в височной доле был спровоцирован мозговой гематомой, опухолью, инсультом или травмой. Для детей характерны микроочаговые симптомы в виде повышенной активности сухожильных рефлексов и легких нарушений координации. При длительном течении височной эпилепсии без лечения начинают проявляться и личностные расстройства.
Даже при наличии патологического очага его довольно трудно зафиксировать на электроэнцефалограмме. Для выявления эпилептической активности часто прибегают к полисомнографии — пациенту делают ЭЭГ, когда тот спит.
Наиболее точным методом функциональной диагностики височной эпилепсии является МРТ головного мозга. В результате обследования может быть зафиксировано точное расположение очага. Нередко в ходе МРТ выявляют медиальный височный склероз. Благодаря данному методу возможно диагностирование и многих других повреждений височной доли:
- опухоли;
- кортикальные дисплазии;
- кисты;
- мальформации сосудов;
- атрофические нарушения височной зоны.
Для обнаружения дисбаланса обмена веществ в височной доле при эпилепсии проводят ПЭТ головного мозга.
Лечение височной эпилепсии
Лечебные меры, применимые в случае височной эпилепсии, преимущественно направлены на снижение частоты приступов. Назначая медикаментозные препараты, врачи ставят перед собой приоритетную задачу по достижению длительной ремиссии заболевания.
Для того чтобы определиться с наиболее эффективным противосудорожным препаратом, первоначально необходимо провести монотерапию.
Но запущенная височная эпилепсия редко поддается лечению монотерапией. В таком случае необходимо перейти к политерапии с сочетанием различных препаратов. В качестве дополнительных лекарств врачи также могут назначить половые гормоны, так как у женщин заболевание обостряется в дни менструации.
Кроме базовых медикаментозных средств, используются также барбитураты и бензодиазепины.
Еще одним методом лечения эпилепсии является нейрохирургическое вмешательство. Удаление очага поражения с височной доли может благоприятно сказаться на дальнейшем течении болезни. Показания к хирургическому вмешательству:
- обнаружение очага с точной локализацией;
- высокая чистота тяжелых приступов;
- эпиприпадки абсолютно не поддаются медикаментозному лечению.
При наличии выраженных интеллектуальных и психоэмоциональных расстройств проводить операцию не рекомендуется.
Еще одним важным заданием терапии является помочь больным эпилепсией с социальной адаптацией. Лечение включает различного рода психологические консультации. Специалисты, друзья и родные пациента должны направить все силы на то, чтобы улучшить качество жизни больного височной эпилепсией. Даже при четком соблюдении дозировки и режима приема лекарственных препаратов существует вероятность того, что приступы будут повторяться. Поэтому условия, в которых проживает и работает больной, должны быть максимально безопасными.
Прогноз височной эпилепсии
Дальнейшее развитие височной эпилепсии зависит от причин появления эпилептического очага, а также тяжести поражения мозга. В большинстве случаев прогноз достаточно серьезен, так как приступы имеют тенденцию переходить из сложных парциальных в простые и наоборот. Если височная эпилепсия была спровоцирована внешним фактором и сопровождалась частыми припадками, приведшим к психическим расстройствам, то для такого заболевания характерен негативный прогноз. Очень высока вероятность того, что симптоматика будет только нарастать и приступы станут еще более выраженными.
Медикаментозная терапия позволяет сократить частоту эпилептических припадков, но полной их ремиссии удается добиться лишь в 30-35% случаях. У большинства взрослых пациентов приступы не прекращаются никогда, что приводит к сложной адаптации больных в социуме.
Хирургическое лечение также не дает никаких гарантий. Кроме того, операция представляет угрозу для пациентов со сложными приступами. Опасность заключается в появлении таких осложнений, как:
- обратимая и необратимая потеря речи;
- частичная или полная слепота;
- ухудшение памяти;
- искажения тактильного, визуального и слухового восприятия;
- изменение характера и психоэмоционального состояния.
Но вышеприведенные опасения связаны с тяжелыми случаями височной эпилепсии. Многим пациентам, которым была назначена операция, врачи дают обнадеживающий прогноз. Полное прекращение приступов после хирургического лечения наблюдается у 30-50% пациентов, а у 60-70% больных отмечается значительное сокращение частоты их появлений.
Читайте также:



