Афазия при болезни альцгеймера
И в ранних, и в относительно недавних исследованиях афазии в основном проводился анализ ее синдромов у пациентов с ограниченными очаговыми поражениями областей коры и подкорки, вызванными опухолями, черепно-мозговыми травмами и особенно инсультом на хронической стадии, которые позволили минимизировать роль отеков и их генерализованных патологических факторов в развитии афазии.
Первые авторы довольно редко упоминали об афазии при генерализованной патологии мозга. Среди этих авторов был Альцгеймер, который описал развитие афазии как один из ранних признаков пресенильной деменции (Alzheimer, 1907). Пик также сообщал об афазии в одном из своих случаев, который позже стал считаться примером болезни Пика или, по современной терминологии, фронтально-височной деменции (Pick, 1892). В дальнейшем, начиная с работы Иригарея, речевые расстройства при деменции стали предметом систематических исследований (Irigaray, 1973).
Сохранность способности к повторению у пациентов с болезнью Альцгеймера может быть связана с сохранностью первичных и вторичных перисильвиевых ассоциативных зон, в то время как атрофия ассоциативных зон коры в зоне затылочно-височно-теменного соединения приводит к развитию лексическо-семантических нарушений, типичных для ТКСА (Chui, 1989).
Прогрессивная афазия может развиваться как единичный ранний признак дегенеративного расстройства с последующим возникновением когнитивных расстройств, но без признаков значительного снижения интеллекта в первые два года прогрессирования афазии (Wechsler, 1977; Mesulam, 1982; Weintraub et al., 1990). Эти случаи похожи на типичные случаи дегенеративных заболеваний с прогрессирующим снижением интеллекта. При этом наблюдаются такие неврологические нарушения, как нейрофибриллярные узлы и сенильные бляшки, которые обычно обнаруживаются при болезни Альцгеймера, но могут наблюдаться и при других типах патологии, например, при болезни Пика (Kirshner et al., 1984; Lippa et al., 1991; см. обзор в Kertesz, 1994).
При болезни Пика речь обычно характеризуется стереотипным повторением коротких слов и предложений с периодическим мутизмом (Lishman, 1980). Сходство со смешанной транскортикальной афазией подчеркивается в случае Бертье и Годдара с обширными фронтально-височными поражениями (Berthier, 1999). Согласно нашему опыту, речь при болезни Пика со снижением речевой инициативы и обеднением речевой продукции на фоне общей апатии, типичной для фронтально-височной деменции, часто напоминает динамическую афазию. Мы описывали пациентку М. С. с болезнью Пика, у которой отмечалось выраженное отсутствие начального стимула к разговору. Пациентку нужно было побуждать к ответу на вопросы. В конце концов, у нее развился полный мутизм с афонией. На первой стадии у нее значительно нарушилось понимание речи, и она могла понимать только простые жесты. На сделанной в этот период томограмме видна бифрон-тальная атрофия коры и билатеральная атрофия хвостатого ядра, затрагивающая также обе передневисочные области. В дальнейшем вскрытие показало лобарную атрофию этих областей (Tonkonogy et al., 1994).
Дата добавления: 2015-09-18 ; просмотров: 1619 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Афазия против слабоумия
Неврологические расстройства могут проявляться в результате простой потери памяти при болезни Альцгеймера в более агрессивных формах, таких как мания и эпилепсия. Эти проявления зависят главным образом от области мозга, которая поражается, поскольку каждая часть мозга имеет другую функцию, в отличие от других органов, которые по существу имеют одну главную функцию.
Деменция, означающая безумие на латыни, подразумевает серьезную потерю памяти у ранее нормального человека, сверх того, что ожидается из-за нормального старения. Потеря памяти может быть классифицирована как статическая и полная, из-за травмы головного мозга и прогрессирующей, если она постепенно ухудшается с течением времени по какой-либо причине. Афазия, означает безмолвие на греческом языке и является проявлением либо нарушенного понимания, либо речевого артикуляции. В зависимости от региона мозга, который поврежден, он может варьироваться от проблем, связанных с запоминанием и использованием правильного слова в нужное время, чтобы он не мог вообще говорить и даже не мог писать то, что вы хотите выразить.
Причинами деменции являются гипотиреоз, сосудистые события, болезнь Альцгеймера, болезнь Хантингтона, травматическая травма головы, инсульт, менингит, хронический алкоголизм, приводящий к энцефалопатии Вернике и психозу Корсакова. Афазия чаще всего является результатом инсульта или травматического повреждения черепа. Опухоли головного мозга и инфекции могут также ускорять постепенно развивающуюся афазию. Тип афазии будет определяться областью головного мозга.
Афазию можно классифицировать как экспрессирующую афазию, восприимчивую афазию, аномальную афазию, глобальную афазию, афазию проводимости и 3 афазии транскортикального типа, основанные на таких симптомах, как повторение, беглость речи, способность к названию и т. Д. Симптомы афазии сильно различаются; постоянное повторение фразы, невозможность читать вслух, неспособность повторить / написать, инвалидность в именовании объектов или вспомнить их имена, заменить слова / буквы, говоря о полной тарабарщине - все это симптомы афазии. Симптомы деменции могут быть постоянными или временными. Может произойти кратковременная потеря памяти после приступа или острой травмы головы, которая возвращается спонтанно в течение нескольких часов / дней. Постоянная деменция наблюдается в таких состояниях, как болезнь Альцгеймера, болезнь Паркинсона и инсульт. Деменция проявляется как трудности в вспоминании прошлого опыта, сохранения новой информации, потери чувств и мыслей. Люди могут забыть делать ежедневные занятия, такие как чистка зубов и купание, и начать пренебрегать собой. Бывают внезапные вспышки эмоций, таких как плач или гнев без какой-либо очевидной причины.
Диагностика как афазии, так и деменции - это наблюдение за симптомами. Нет никаких конкретных тестов, которые давали бы убедительные доказательства того или другого. Методы визуализации мозга, такие как компьютерная томография, МРТ, могут помочь в идентификации поврежденной ткани в головном мозге. Существуют 5-15-минутные тесты, которые достаточно надежны при скрининге деменций, таких как MMSE и AMTS, которые проводятся специалистами.
Нет никакого реального лечения от деменции и афазии. Если причиной является опухоль, то удаление ее может решить условие, но не обязательно. Несколько деменций можно лечить, например. если из-за гипотиреоза или из-за менингита, исправление причины возвращает деменцию к норме. Точно так же ни одно лечение не может применяться для афазии. С помощью логопедов, профессиональных терапевтов, физиотерапевтов и нейропсихологов, афазия может быть улучшена, но лечение редко.
Возьмите домашние указатели:
Афазия - это безмолвие, а слабоумие - серьезная потеря памяти у ранее нормального человека. Афазия может проявляться как неспособность читать, писать, говорить, называть, идентифицировать объекты, называть имена и т. Д. Деменция проявляется как сложность в напоминании о переживаниях, сохранение новой информации, неспособность идентифицировать друзей и родственников, забывая о ежедневных гигиенических ритуалах, бесцельно блуждающих и внезапных эмоциональных вспышках. Диагноз - это главным образом симптомы, несколько тестов могут помочь анатомическому диагнозу. Лечение нескольких деменций доступно, остальные остаются неизлечимыми. Афазии требуют нескольких методов лечения для улучшения, но лечение редко.
По возможности следует установить предположительную причину деменции. Наиболее значимые обратимые причины включают депрессию, прием лекарственных препаратов, гидроцефалию, заболевания щитовидной железы, дефицит витамина В12, грибковые инфекции, нейросифилис, субдуральную гематому и опухоли мозга. Болезнь Альцгеймера обычно клинически протекает в виде медленно прогрессирующей деменции при отсутствии очагового неврологического дефицита, но с выраженной антероградной амнезией, вслед за которой прогрессируют трудности называния предметов (амнестическая афазия) и зрительно-пространственные расстройства в виде нарушения способности осмысливать и концептуализировать зрительные образы и пространственные взаимоотношения.
У пациентов с болезнью телец Леви вне зависимости от одновременного наличия болезни Альцгеймера наблюдаются экстрапирамидные расстройства (без тремора в покое) и выраженные нарушения психики, включая психоз и депрессию. Сосудистая деменция (составляющая 5-10 % случаев) характеризуется внезапным началом, постепенным прогрессированием, наличием в анамнезе факторов риска инсульта (предшествующий инсульт или транзиторные ишемические атаки, артериальная гипертензия, мерцательная аритмия, ишемическая болезнь сердца), очаговой неврологической симптоматикой и признаками перенесенного инсульта по данным нейровизуализационных исследований. Сочетание болезни Альцгеймера и сосудистой деменции наблюдается примерно в 10 % случаев. Если у пациента появились заметные изменения в поведении, персеверации, гиперфагия, нарушения понимания при относительной сохранности памяти в начале заболевания, следует заподозрить лобно-височную деменцию. Прогрессирующие затруднения речи с сохранением повседневной активности и орирйтации могут свидетельствовать о прогрессирующей моторной афазии или семантической деменции. Кортикобазальная дегенерация характеризуется прогрессирующей асимметричной апраксией и ригидностью, а прогрессирующий надъядерный паралич — аксиальной ригидностью и нарушением вертикального движения глаз.
Однако оба состояния могут проявляться когнитивными симптомами. Болезнь Крейтцфельдта-Якоба может характеризоваться подострым течением, миоклонусом, нарушениями зрения и атаксией. Диагностике часто помогает ЭЭГ.
Гидроцефалия может сопровождаться изменениями походки, нарушениями памяти, увеличением объема головы (у 10 % пациентов), неспособностью сдерживать эмоции при сохраненной способности к наименованию предметов.
Существует много сходных клинических и гистологических проявлений различных синдромов, например, болезни Альцгеймера и болезни телец Леви. Дегенерация лобно-височной доли, кортикобазальная дегенерация и прогрессирующий надъядерный паралич также имеют много схожих клинических и гистологических черт.
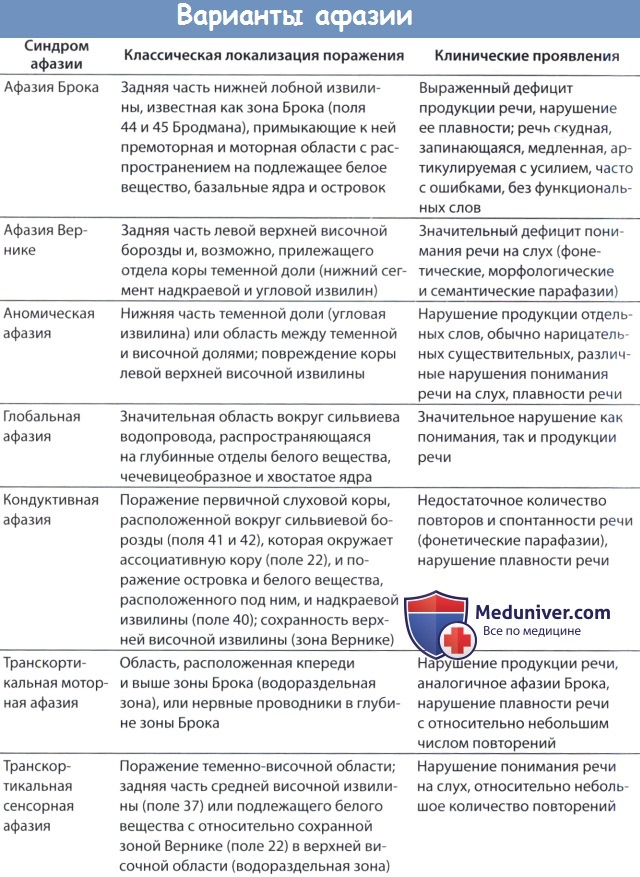
Афазия
Афазия является нарушением или утратой речи вследствие повреждения головного мозга. Нарушения речи являются частым проявлением мозговых повреждений. Значение речевых функций столь велико, что их нарушение может стать ведущей причиной инвалидности.
Доминантность. Левое полушарие головного мозга является доминантным по отношению к речевым функциям приблизительно у 99 % правшей и у 60 % левшей.
Анатомия. Процесс речи обеспечивает специализированная корково-подкорковая ней-рональная система, окружающая сильвиеву борозду в доминантном полушарии. Очаги повреждения в этой нейрональной когнитивной сети вызывают характерные синдромы речевых расстройств.
Инсульт. Цереброваскулярные заболевания являются частой причиной афазий. Речевая зона вокруг сильвиевой борозды кровоснабжается ветвями средней мозговой артерии из системы внутренней сонной артерии. Классические синдромы афазии наиболее характерны для ишемического инсульта, так как окклюзии сосудов вызывают раздельные, четко ограниченные очаги поражения головного мозга.
Другие очаговые повреждения. Любое очаговое поражение коры в области речевых центров, включая первичные и метастатические опухоли и абсцессы, может также вызвать афазию. Первичная прогрессирующая афазия является редким нейродегенеративным синдромом, характеризующимся медленно прогрессирующими изолированными речевыми расстройствами у пациентов в пожилом возрасте и изолированной атрофией лобной и височной долей коры доминантного полушария. Через два года от начала заболевания у больных часто развивается генерализованная деменция. Среди причин первичной прогрессирующей афазии встречаются очаговый вариант болезни Альцгеймера, очаговый вариант болезни Пика, очаговая утрата нейронов без специфических гистопатологических признаков.
Диффузные повреждения. При заболеваниях, вызывающих распространенное повреждение нейронов головного мозга, нарушения речи наблюдаются в сочетании с другими когнитивными и не когнитивными расстройствами. При черепно-мозговой травме и болезни Альцгеймера речевые расстройства являются распространенным, но не единственным симптомом.

Характерной чертой деменции является нарушение речи (афазия) и всех речевых функций. В зависимости от типа заболевания отличаются их клинические проявления. Так, после острого нарушения мозгового кровообращения речевое изменение постепенно восстанавливается, а при прогрессирующем заболевании центральной нервной системы ухудшается. Афазия представляет собой локальное отсутствие или изменение уже сформировавшейся речи у взрослого человека.

Речь при заболеваниях ЦНС
В ранних и недавних исследованиях проводилось изучение симптомов, сопровождающих афазию при всех типах деменции после таких патологий как инфаркт головного мозга, болезнь Альцгеймера, заболевание Паркинсона, рассеянный склероз, злокачественные опухоли, ранние и отдаленные последствия черепно-мозговой травмы.
Большая часть случаев нарушения речи приходится на болезнь Альцгеймера ввиду широкой распространенности патологии. В 1907 году врач Альцгеймер самостоятельно описывал начальные и последующие речевые изменения. Особенно быстро наступает афазия при ранней (пресенильной) форме заболевания. Временем ранее доктор Пик в 1892 году упоминал об изменении речи при слабоумии, ныне называемой фронто-темпоральной (лобно-височной) деменции. С 1973 года началось систематическое исследование больных с афазией при деменции.

Типы изменения речи
Согласно классификации Лурии и наблюдений ученых при деменции выделяют несколько типов нарушения речи.

Нарушение речи при деменции характеризуется скудностью лексикона, повторением одних и тех же слов по нескольку раз. Со временем исключаются к употреблению слова прилагательные, наречия, обороты описания. При деменции больной разговаривает с зеркалом как с новым человеком в случае умеренно-тяжелой стадии. Может каждый раз знакомиться, затем интерес пропадает, словесное воспроизведение практически полностью исчезает.

Замедление афазии
Чтобы улучшить общее состояние пациента, потребуется тщательный уход и терпение со стороны ухаживающего. При деменции с пациентом разговаривают медленно, четко произнося слова. Это помогает уловить суть сказанного и построить логическую цепочку полученной мысли. Нейролингвисты и психотерапевты рекомендуют проведение нехитрых занятий:
- Чтение небольших отрывков текста с попыткой изложения прочтенного.
- Настольные игры с подключением логической жилки: монополия, мафия, вытягивание деревянных брусков из цельной башни, бродилки-ходилки с выбрасыванием кубиков.
- Решение задач судоку, кроссвордов по вспоминанию слов, расчет клеток и закрашивание полученного рисунка.
- Игра на музыкальном инструменте, особенно если человек до этого обучался музицированию.
- Регулярное общение с обращением по имени.

Согласно исследованиям канадских ученых в 2015 году получен вывод, соблюдение алгоритма психотехники поддержания и восстановления речевого выражения, базированные на практике внимательности, замедляют процесс прогрессирования деменции.
Стимуляция мозгового центра поможет максимально замедлить наступление речевых изменений с последующей их утратой.

Видео
Здесь мы рассмотрим клинические, нейропсихологические и кросс-секционные нейровизующие функции ретроспективной серии пациентов с клиническим диагнозом патологии PPA и AD, либо продемонстрированные непосредственно, либо предполагаемые на основе профилей биомаркеров цереброспинальной жидкости (CSF). Мы рассматриваем эти случаи по отношению к ранее опубликованной серии пациентов с ППА с либо патологически подтвержденным АД, либо положительным Pittsburgh-соединением B (PIB) -позитронной эмиссионной томографией (ПЭТ), наводящим на размышления о AD.
Все испытуемые были отсканированы на сканирующем устройстве 1,5 T GE Signa (General Electric, Milwaukee, WI) с объемными изображениями, взвешенными по T1, полученными с поля зрения 24 см и матрицей 256 × 256, чтобы обеспечить 124 смежных 1,5-мм толщины срезов в корональной плоскости. Среднее (стандартное отклонение) возраст при сканировании составлял 60,2 (6,2) года. Для сравнения использовалась контрольная группа из 23 возрастных и гендерно-когнитивно нормальных субъектов (средний возраст 63,5 [7,3] лет во время сканирования). Никакой субъект не имел значительного цереброваскулярного заболевания или другой вторичной патологии при нейровизуализации. Анализ изображений выполнялся с использованием программного пакета MIDAS (Freeborough et al., 1997). Для каждого сканирования выполнялась быстрая полуавтоматическая техника сегментации головного мозга, которая включает в себя интерактивный выбор пороговых значений, а затем ряд эрозий и разведений. Это дало область мозга, которая была отделена от окружающего CSF, черепа и дуры, давая базовый объем мозга. Желудочки также были сегментированы внутри MIDAS. Сканирование и связанные области мозга первоначально были преобразованы в стандартное пространство путем регистрации в Монреальском неврологическом институте (MNI) Template (Mazziotta et al., 1995). Области левого и правого полушарий были определены с использованием среднего мозга MNI, который был разделен путем деления всего объема вдоль линии, совпадающей с межполушарной трещиной. Для обеспечения измерения объема мозга в левом и правом полушариях было также определено пересечение области мозга каждого человека и областей полушария, определенных в шаблоне MNI, и были рассчитаны соотношения в левом / правом объеме. 2 группы болезней и здоровая контрольная группа были статистически сопоставлены на основе контрастов между групповыми средствами с использованием модели линейной регрессии в STATA10 (Stata Corporation, College Station, TX).
Мы исследовали изменения в образцах с серьезностью с использованием методов коррекции коры и метода оценки толщины с помощью пакета анализа изображений Freesurfer (surfer.nmr.mgh.harvard.edu/), как описано ранее (Rohrer et al., 2009). Мы использовали результаты теста Graded Naming Test (McKenna and Warrington, 1980, общее количество предметов равняется 30) (то есть степень аномии) как показатель тяжести заболевания, разделяя группу по их оценке: группа 1 (менее тяжелая: 9 пациентов) набрали> 0 (среднее значение 7,7, стандартное отклонение 9,2), а группа 2 (более тяжелая: 4 пациента) не смогли забить. Один случай (AD-PPA6) с большей степенью атрофии левого полушария не был включен в этот анализ; этот профиль атрофии может отражать либо различный фенотип болезни, либо перевернутое господство на полушарии, однако включение этого случая может потенциально привести к любым корреляциям на уровне группы между толщиной коры и тяжести заболевания.
Карты размера эффекта были созданы на основе различия в средней толщине в каждой из этих подгрупп тяжести и во всей группе, сравнивая каждую с контрольными и выражая разницу в контроле болезни в процентах от толщины средней контрольной группы.
Демографические и клинические данные для пациентов представлены в таблице 1; нейропсихологические данные (если таковые имеются) представлены в таблице 2. Все пациенты имели языковое ухудшение в качестве своей основной функции. Обычно это затрудняло поиск слов, хотя один пациент жаловался на возвращение детского заикания незадолго до начала трудностей, связанных с поиском слов. Спонтанная речь была относительно невыносимой, и случайные фонемические ошибки были сделаны всеми пациентами, со случайным появлением неологистических ошибок жаргона. Ни один из пациентов не был описан как имеющий апраксию речи. Все пациенты, которые пришли на постморт или имели церебральную биопсию, первоначально получили диагноз PPA, PNFA или языковой вариант лобно-височной дегенерации лобара, хотя до смерти диагноз в 2 из этих случаев был изменен на атипичный языковой вариант AD. 5 пациентов с биомаркеры CSF, совместимые с AD, были установлены позднее и были диагностированы с использованием LPA до анализа CSF. При анализе клинических заметок 7 пациентов, которые пришли на посмертное лечение, и у 2 пациентов с подтвержденным КБ церебральной биопсии, все также соответствовали критериям для МПУ на основании их начальных симптомов и нейрокогнитивной оценки. Семейная история деменции присутствовала всего в 2 случаях: у каждого из них был один родитель с диагнозом болезни Альцгеймера в восьмое десятилетие. Миоклонус был отмечен у 2 пациентов, у 2 пациентов развились генерализованные судороги. Один пациент проявил осевую жесткость в конце болезни; в этой серии нет никаких других признаков паркинсонизма или болезни моторных нейронов. Поведенческие нарушения были необычными на ранних стадиях болезни, но агрессия, беспокойство и раздражительность были отмечены у некоторых пациентов позднее в ходе курса.
Несмотря на то, что у всех пациентов была начальная нейрокогнитивная оценка, для многих пациентов формальное нейропсихологическое тестирование было выполнено только позднее при болезни (например, когда AD-PPA4 был протестирован, оценка Mini Mental State Examination [MMSE] составляла 4/30, и он плохо выполнял несколько доменов). В соответствии с диагнозом LPA, нейропсихологическая оценка показала тяжело нарушенный разрядный диапазон у всех, кроме 3 пациентов, которые забивали в низком (но не дефектном) диапазоне. Именование было в нарушенном диапазоне при первоначальной оценке у более половины пациентов и во всех случаях ухудшалось по мере прогрессирования заболевания, что также соответствовало LPA. Одиночное понимание было неповрежденным у 9 из 14 пациентов, как описано в МПУ, но было отмечено у пациентов с более тяжелыми последствиями (неповрежденное у пациентов с MMSE 18 или выше, ухудшение у пациентов с MMSE ниже 17). Ни один из пациентов не жаловался на нарушение эпизодической памяти при представлении, однако устная память была нарушена у 8 из 11 пациентов, прошедших тестирование, в то время как зрительная память пострадала менее часто (5 из 14 пациентов). Чтение было затронуто большинством пациентов, и некоторые из них были отмечены фонологической дислексией. Limb apraxia и dyscalculia отмечались у большинства пациентов, однако визуально-пассивные навыки были целыми у всех, кроме одного тяжело пострадавшего. У большинства пациентов наблюдалась также дисфункция.
Шесть из 7 пациентов, пришедших на постмортему, имели тяжелую патологию с болезнью Альцгеймера с VI стадией Браака и Консорциум для создания реестров частых бляшек с болезнью Альцгеймера (CERAD) (таблица 1). В седьмом случае информация о постановке не была доступна, но в этом случае сообщалось о сильной патологии с болезнью Альцгеймера с частыми бляшками и путаницами. Было также отмечено, что четыре случая имеют церебральную амилоидную ангиопатию. Было отмечено, что у 2 пациентов, у которых были биопсии мозга, были частые амилоидные бляшки и нейрофибриллярные клубочки.
Данные объемной магнитно-резонансной томографии (МРТ) для пациентов и контролей представлены в таблице 3. Объем всего головного мозга и полушария был меньше у пациентов, и наблюдались признаки асимметрии левого / правого полушария на уровне группы и у всех, кроме одного из отдельных пациентов; 1 (правша) пациент показал обратную асимметрию. Асимметрия стала более выраженной с увеличением продолжительности заболевания (рис.1, R = 0,55, p = 0,04).
В анализе толщины коры и здоровом контроле (рис.2) группа 1 (с менее тяжелым заболеванием) показала области коркового истончения преимущественно в левом полушарии, наиболее выраженные в нижних теменных и задних верхних височных долях. Другие области, вовлеченные в левое полушарие, — это задняя челюсть, предконечность, медиальная височная доля и префронтальная кора. В правом полушарии затронуты только задние поясничные и предконечные и небольшая область медиальной височной доли. В группе 2 с более тяжелой аномалией корковое истончение оставалось асимметричным, но было более обширным в обоих полушариях. В левом полушарии было дополнительное вовлечение передней верхней и средней височной доли, задней медиальной височной доли и нижних областей лобной доли. В правом полушарии были вовлечены области, похожие на те, которые первоначально были вовлечены в левое полушарие, то есть боковые теменные, задние верхние временные, задние поясничные, предконечные, медиальные временные и префронтальные коры.
Утверждение этики было получено от местного комитета по этике в Национальной больнице неврологии и нейрохирургии в Лондоне, Великобритания. Письменное согласие на исследование было получено от всех пациентов, участвующих в исследовании.
Эта работа была проведена в UCLH / UCL, которая получила часть финансирования из схемы финансирования Центров медико-биологических исследований Министерства здравоохранения NIHR. Исследовательский центр деменции — это координационный центр исследований доверия Альцгеймера. Эта работа также финансировалась Советом по медицинским исследованиям Великобритании. JDR поддерживается стипендией выхода на мозг. JDW была поддержана клиническим стипендией посредничества Wellcome Trust.
Отношение асимметрии (объемы левого / правого полушария) в зависимости от продолжительности заболевания в годах (основано на данных поперечного сечения).
Образцы коркового истончения в болезни Альцгеймера (AD) — первичные прогрессивные группы афазии (PPA) по сравнению с здоровым контролем, классифицированные по степени тяжести аномии: группа 1, менее тяжелая (A); группа 2, наиболее тяжелая (B). Для каждого полушария верхние панели представляют собой боковые виды, а нижние — медиальные. Показаны карты прореживания в процентах; цветная полоса представляет собой процентные значения.
Демографические, симптомные и патологические данные
Браак VI, частые бляшки CERAD, высокий Рейган.
Слабая церебральная амилоидная ангиопатия
Браак VI, частые бляшки CERAD, высокий Рейган.
Тяжелая церебральная амилоидная ангиопатия
Браак VI, частые бляшки CERAD, высокий Рейган.
Тяжелая церебральная амилоидная ангиопатия
Более поздняя осевая жесткость
Позднее агрессивное поведение
Случаи, выделенные жирным шрифтом, представляют пациентов с данными СМЖ, совместимыми с АД, в других случаях — патологически подтвержденные случаи.
Ключ: AD, болезнь Альцгеймера; CERAD, Консорциум для создания реестра болезней Альцгеймера; CSF, цереброспинальная жидкость; F, женщина; M, мужчина; PPA, первичная прогрессирующая афазия.
+ Представляет неповрежденную функцию, — представляет собой нарушенную функцию, т. Е. Оценку ниже 5-го процентиля при тестировании; для чтения (фон) представляет наличие фонологической дислексии. Вербальная и визуальная память были протестированы с помощью теста памяти Warrington Recognition Memory для слов и лиц, именования с помощью теста Graded Naming Test, единственного понимания слова с использованием субтеста лексики WAIS-R или синонимов Уоррингтона, чтения с помощью Национального теста на чтение взрослых или теста чтения Schonell , визуально-визуальные навыки с батареей визуального объекта и космического восприятия, разрядный диапазон с подтестом разметки диапазона WAIS-R, вычисление с помощью теста оценки сложности оценки (GDCT) и исполнительной функции с заданиями сортировки картона Weigl или Wisconsin Modified Card или Stroop.
Ключ: AD, болезнь Альцгеймера; MMSE, Mini Mental State Examination; NT, не проверен; PIQ, коэффициент интеллекта эффективности; PPA, первичная прогрессирующая афазия; VIQ, Verbal Intelligence Quotient; WAIS-R, Wechsler Adult Intelligence Scale-Revised.
Оценки, взятые из WAIS-R.
Объемные данные МРТ
Показаны средние значения (стандартное отклонение). AD, болезнь Альцгеймера; МРТ, магнитно-резонансная томография; N / A, неприменимо; PPA, первичная прогрессирующая афазия.
Подразделяется на собственно болезнь Альцгеймера (БА) и сенильную деменцию альцгеймеровского типа СДАТ).
Болезнь Альцгеймера -при изучении нарушений при болезни Альцгеймера руководствуются принятым разделением заболеваний на три стадии. Первая (начальная) стадия характеризуется изменениями интеллекта, памяти и внимания, без выраженных грубо-очаговых симптомов, вторая — выраженным слабоумием и локальными симптомами (афатическими, агностическими, апрактическими), третья, терминальная, — глубоким психическим распадом, больные ведут сугубо вегетативное существование.
В первой стадии болезни Альцгеймера на передний план выступают прогрессирующие расстройства памяти. Определяется недостаточность памяти, распространяющаяся вначале на события, хронологически близкие к началу заболевания. В ряде случаев отмечаются и умеренно выраженные, не очень стойкие конфабуляции, которые обычно выявляются лишь при соответствующим образом направленной речи больных. По мере нарастания амнестических расстройств конфабуляции исчезают. Выражением амнестического симптомокомплекса служит постоянно наблюдающаяся при болезни Альцгеймера амнестическая дезориентировка. Это связано с резким ослаблением удержания информации в памяти, приобретающее часто характер фиксационной амнезии.
В определенной связи с амнестическими расстройствами находятся и характерные для начальных этапов болезни Альцгеймера затруднения в восприятии и удержании нового материала, особенно абстрактного характера, в создании новых навыков. Стереотипы образуются с большим трудом уже в начальной стадии болезни Альцгеймера, крайне нестойкие и не воспроизводятся больными уже через несколько минут.
Одновременно с расстройствами памяти отмечается и интеллектуальная недостаточность. Больные оказываются несостоятельными при выполнении несложных заданий по методике исключения, при необходимости подобрать обобщающее понятие для нескольких предметов или явлений. Интеллектуальная недостаточность еще более усугубляется намечающимися уже в этот период нарушениями высших корковых функций речи, гнозиса и праксиса, которые впоследствии достигают такой степени выраженности, что можно говорить об афазии, агнозии и апраксии.
Примером этого может служить утрата больными в начальной стадии болезни Альцгеймера старых навыков, в первую очередь наиболее дифференцированных, тонких и сложных, наиболее поздно приобретенных в течение жизни. В определенной степени это связано с прогрессированием амнестических расстройств. Утрата больными навыков предшествует развитию во второй стадии заболевания грубых апраксических расстройств и, возможно, является первоначальным звеном в генезе апраксии.
Обнаружение конструктивной апраксии в начале болезни Альцгеймера имеет большое диагностическое значение, первоначально проявляющиеся нарушениями оптического внимания. Расстройства речи (устной и письменной) также характерны для первой стадии болезни Альцгеймера. При этом отмечаются затруднения и ошибки в произнесении слов. Иногда меняется характер речевой мелодии: она становится неуверенной, дрожащей. Часты ошибки в расстановке ударений. Предшественниками характерных для второй стадии болезни Альцгеймера афатических расстройств считаются обнаруживаемые в конце первой стадии явления семантической афазии - непонимание сложных логико-грамматические конструкций.
Следует отметить, что в конце первой стадии болезни Альцгеймера, в сущности, на границе ее со второй, нередко отмечаются признаки, свидетельствующие об очаговом, преимущественно теменно-затылочной локализации, поражении головного мозга. Это уже упоминавшиеся семантическая афазия и конструктивная апраксия, а также своеобразное нарушение счета (первичная акалькулия) и симультанная агнозия. Наиболее сохранными можно считать зрительный и слуховой гнозис.
Намечающиеся в конце первой стадии очаговые расстройства речи, гнозиса и праксиса достигают наибольшего развития во второй стадии болезни Альцгеймера, обнаруживая при этом своеобразную динамику, позволяющую говорить об афазии атрофического генеза, протекающей иначе, чем при других (опухолевых, сосудистых) органических поражениях головного мозга. Для этой стадии характерен синдром амнестической афазии, которая находится в прямой связи с расстройствами памяти. Амнестическая афазия наиболее характерна для болезни Альцгеймера. При болезни Альцгеймера уже в начале обнаруживаются явления оптико-гностической недостаточности, такие же, как и при старческом слабоумии. Их сочетание с амнестической афазией при болезни Альцгеймера создает своеобразную картину нарушения номинативной функции речи. При показе больным реальных предметов обнаруживаются затруднения в назывании их, но представления об их назначении и свойствах еще сохранены.
Очень часто при болезни Альцгеймера обнаруживается обеднение речи существительными. При этом фразы строятся грамматически неправильно, обрываются на половине, пропускаются и ничем не замещаются отдельные слова, некоторые слова остаются незаконченными.
Еще до появления выраженных амнестически-афатических расстройств на самых ранних этапах болезни Альцгеймера отмечается изменение почерка, появляются многочисленные параграфии. Стадии амнестической афазии при болезни Альцгеймера уже присущи грубые аграфические нарушения: оказывается невозможным произвольное письмо и письмо под диктовку, нарушено списывание и воспроизведение автоматизированных энграмм.
Расстройства письма при болезни Альцгеймера отличаются большей выраженностью и необратимостью от аналогичных расстройств при амнестической афазии, возникшей вследствие острого нарушения кровообращения. Эти расстройства письменной речи прогрессируют и довольно рано приводят к образованию абсолютной аграфии, обнаруживаемой при болезни Альцгеймера уже на фоне легкой сенсорной афазии, а иногда и раньше, когда расстройства устной речи еще носят характер амнестической афазии. Указанная диссоциация афатически-аграфических проявлений (последние опережают первые) может быть объяснена множественным характером очаговости поражения коры большого мозга. С довольно ранним выявлением очагов атрофических поражений теменно-затылочных отделов доминантного полушария связаны и характерные для болезни Альцгеймера алексические расстройства. Алексия при болезни Альцгеймера может быть охарактеризована как первичная. Наблюдается динамика алексических расстройств от так называемой литеральной к агностической алексии. Семантическая и амнестическая афазия достигает максимальной степени выраженности в начале второй стадии заболевания, а затем затушевывается, как бы перекрывается сенсорно- и моторно-афатическими проявлениями. Указанные афатические расстройства при болезни Альцгеймера не сменяют друг друга, а как бы наслаиваются одно на другое. Таким образом, у больных с сенсорной афазией можно отметить и наличие амнестически-афатических проявлений. Это значительно затрудняет квалификацию речевых расстройств.
О присоединении сенсорной афазии мы можем судить по наступлению и прогрессированию нарушений понимания речи, обращенной к больному. При этом обязательно проверяется не только понимание больным речи, но и сохранение им возможности повторять услышанное. Присоединение к сенсорной афазии явлений моторной афазии приводит к большому числу грубых парафатических искажений слов.
Параллельно нейропсихологическим симптомам (афазии, оптической агнозии, конструктивной, а затем идеомоторной апраксии) во второй стадии болезни Альцгеймера обнаруживается выраженная очагово-неврологическая симптоматика — парезы лицевого нерва по центральному типу, повышение мышечного тонуса конечностей, явления паркинсонизма, нарушения походки. В ряде случаев наблюдаются судорожные припадки.
Все эти очаговые симптомы обнаруживаются на фоне глубокого слабоумия, при невозможности образования категориальных понятий, дезавтоматизации привычного ряда, при выраженной акалькулии. Определяя слабоумие при болезни Альцгеймера как тотальное, глобарное, указывают, что оно развивается более интенсивно, чем при типичной старческой деменции и по выраженности его можно сравнить со слабоумием больных с нелеченным параличом. Однако при наличии выраженной деменции у лиц с болезнью Альцгеймера длительное время сохраняются сознание своей болезни, чувство собственной несостоятельности, адекватные эмоциональные реакции на посещение близкими.
Помимо квалификации нарушений при болезни Альцгеймера нейропсихологическое обследование играет существенную роль в выявлении и диагностике сенильной деменции альцгеймеровского типа (СДАТ). Нейропсихологические тесты служат для надежного разграничения здоровых пожилых людей и больных СДАТ. Кроме того, нейропсихологическое тестирование позволяет установить сохранные и нарушенные звенья в когнитивной сфере, оценить ее изменения во времени, в том числе в зависимости от лечебных процедур, определить степень тяжести деменции и ее стадию.
При сенильной деменции — синдроме постепенного и всеобъемлющего расстройства психики в пожилом возрасте — когнитивное снижение, затрагивающее многие функции и прогрессирующее во времени, приводит к тяжелому расстройству способности индивида к независимому существованию, самообслуживанию и другим привычным видам повседневной деятельности. Обычно это сопровождается эмоциональными, личностными и поведенческими изменениями. Деменция в позднем возрасте может явиться следствием более чем 70 различных медицинских факторов (R.Katzman, 1986), но в основном она бывает связана с такими заболеваниями мозга, как болезнь Альцгеймера, мультиинфарктное (или другое цереброваскулярное) заболевание, либо их сочетание. Реже в основе деменции лежат болезнь Паркинсона и другие, относительно редкие формы мозговой патологии такие, как болезнь Крейцфельда—Якоба, корсаковский синдром и болезнь Пика. Но ведущая роль принадлежит первичным дегенеративным процессам в коре мозга.
Прежде всего, СДАТ определяется синдромом нарушения контроля, программирования и произвольной регуляции деятельности.
Таким образом, при СДАТ модально-специфические нарушения эксплицитной памяти являются всеобщими, а нарушения имплицитной памяти для вербального и наглядного материала — только частичными; память на зрительно-моторные навыки (процедурная) относительно сохранна.
Речь.Способность к поиску слов (или вербальному извлечению), оцениваемые посредством задач на беглость речи и называние противоположностей, а также при помощи словарных субтестов существенно снижены, причем нарушение поиска слов касается всей семантической системы, а не отдельных ее категорий. При выборе слов, подходящих к контексту конкретного предложения, они также испытывают выраженные затруднения, больным требуется значительно больше времени по сравнению со здоровыми, чтобы закончить предложение с пропущенными словами (особенно если пропущенное слово не является очевидным).Также нарушено понимание коротких фраз или инструкций на фоне относительно сохранного копирования текста или самостоятельного синтаксического письма (при этом большое число грамматических и графических ошибок).
Зрительно-пространственные функции. Относительно зрительного восприятия, то у больных СДАТ часто выявляются ошибки в тестах на выделение фигуры из фона или определение ее пространственного положения на фоне сохранного цветового различения, отмечается также неспособность точно определять координатные характеристики стимулов, наиболее трудно различать движущиеся стимулы. Подобные нарушения встречаются как при самостоятельном рисунке, так и при распознавании фигур, воспроизведении отсроченном и при копировании. Дефекты пространственной организации ПФ в первую очередь проявляются в сенсибилизированных пробах и при кинетической организации движений (динамический праксис).
Внимание. Многие тесты исследования внимания предусматривают неоднократное и продолжительное по времени выделение заданных объектов из стимульного ряда. Проверка оперативной памяти, которая оценивается по объему непосредственного произведения, может считаться также и методикой измерения внимания. Для оценки способности к распределению внимания испытуемым предлагается выполнять одновременно, как минимум, две задачи
При предъявлении им одновременно задач, требующих продолжительного слухового (подсчет числа гудков) и зрительного внимания (испытуемые должны были сигнализировать, когда видели определенное число, появляющееся среди ряда цифр) больные с мягкой деменцией почти не отличались от здоровых испытуемых по результатам этих тестов. Среди больных с умеренной деменцией около половины проявляли отчетливые нарушения именно слухового внимания. Кроме того, больные СДАТ неспособны должным образом выполнять задачи на распределение внимания, в которых им предлагается одновременно слушать два сообщения и затем повторять, что говорилось в каждом из них. Также отмечаются нарушения распределения внимания и в заданиях, включающих одновременное выполнение зрительной и слуховой реакции выбора.

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Читайте также:


