Алкогольный паралич лучевого нерва
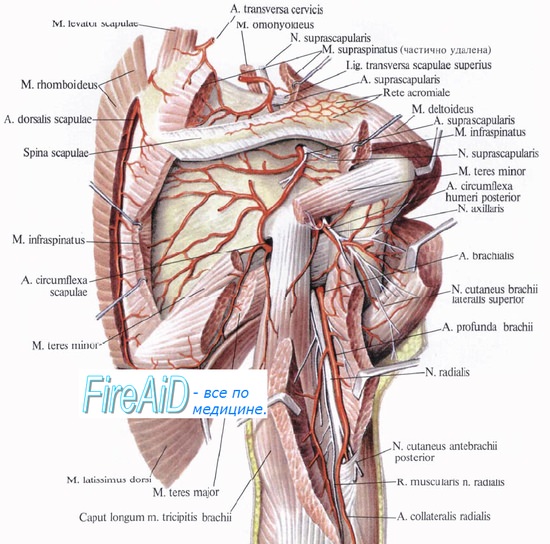
Повреждение лучевого нерва встречается при переломах плеча, при вывихах или переломах головки лучевой кости. Нерв может повреждаться при наложении тесных гипсовых повязок или резинового жгута — для обескровливания, далее, вследствие открытых переломов, инъекций в область плеча и от сдавления на операционном столе.
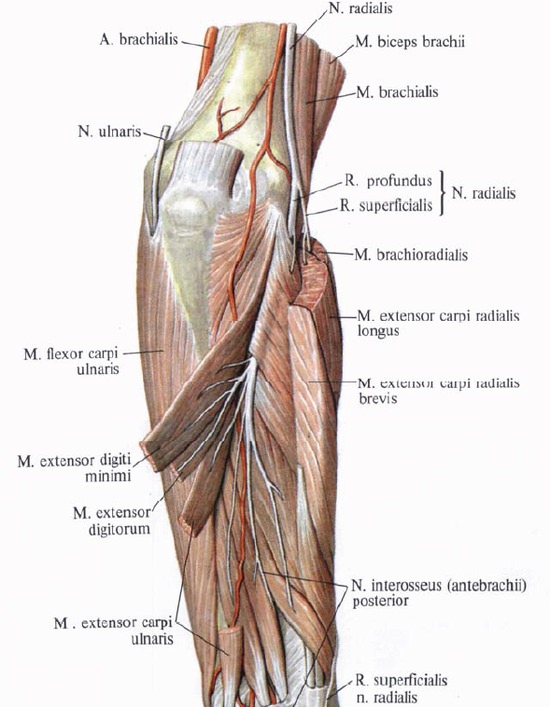
Глубокая ветвь лучевого нерва иннервирует мышцу-супинатор, собственный разгибатель указательного пальца, длинный и короткий разгибатели, а также отводящую мышцу большого пальца.
Клиническая картина изменяется в зависимости от уровня повреждения. Если повреждение локализовано дистально от середины плеча, то трехглавая, плече-лучевая мышцы, а часто и лучевой разгибатель кисти остаются непарализованными. Поэтому различается три вида паралича лучевого нерва: верхний, средний и нижний паралич.
При верхнем параличе: кисть отвисает, большой палец не отводится и ввиду паралича трехглавой мышцы активное разгибание в локтевом суставе не выполняется. Верхний паралич, как правило, наступает в связи с повреждениями плеча. При наличии среднего паралича лучевого нерва: кисть также отвисает, большой палец неотводится, функция плече-лучевой мышцы и короткого супинатора выпадает, вследствие чего супинация кисти против сопротивления становится невозможной.
Наиболее часто встречается нижний паралич лучевого нерва: кисть принимает положение ладонного сгибания, пальцы согнуты и в основных суставах не разгибаются. Большой палец настолько приведен, что мешает сгибанию остальных пальцев (см. рис. а). Ввиду того, что сгибатели расслаблены, сжатие кисти в кулак невыполнимо (активная недостаточность). Однако как только больной супинирует предплечье, сгибание в лучезапястном суставе прекращается; становится возможным сжатие в кулак. При супинированном положении предплечья больной может захватывать предметы.
Этот факт для неопытного врача часто служит исходным пунктом ошибок в диагностике. При параличе лучевого нерва чувствительность кисти страдает несущественно.
Выпадение чувствительной функции также меняется в зависимости от уровня повреждения. В случае проксимальных повреждений страдает лишь функция дорзального кожного нерва плеча. Дистальные повреждения сопровождаются выпадением функции дорзальных и поверхностных кожных нервов предплечья.
Повреждение лучевого нерва встречается при переломах плеча, при вывихах или переломах головки лучевой кости. Нерв может повреждаться при наложении тесных гипсовых повязок или резинового жгута — для обескровливания, далее, вследствие открытых переломов, инъекций в область плеча и от сдавления на операционном столе. 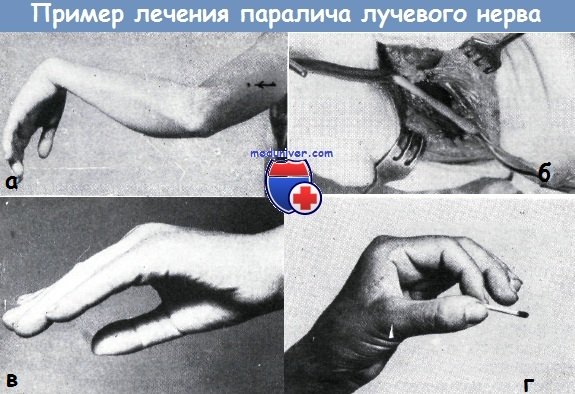
Больная 36 лет получила внутримышечные инъекции севенала в область плеча. На фото место инъекции обозначено стрелкой. Непосредственно после введения севенала наступил паралич лучевого нерва (а).
После безуспешного консервативного лечения в течение 8 месяцев применено оперативное вмешательство. При операции обнаружено истончение и рубцовое перерождение нерва на протяжении 2 см (б).
После резекции данного участка культи нерва соединены швами. Через 8 месяцев функция нерва восстановилась, функция разгибательных мышц стала удовлетворительной (в—г)
При обследовании больного с подозрением на паралич лучевого нерва способность разгибания пальцев проверяется при согнутом положении пястнофаланговых суставов — с целью выключения функции межкостных мышц, которые способны разгибать дистальные суставы вытянутых пальцев. Разгибание большого пальца может быть осуществлено и короткой отводящей его мышцей. Если имеют место застарелые параличи и лучезапястный сустав был фиксирован шиной, то сухожилия разгибателей могли укоротиться и согнутые пальцы могли принять выпрямленное положение.
Отыскание нерва на плече между трехглавой и плечевой мышцами рядом с глубокой плечевой артерией не встречает затруднений. На предплечье нерв обнаруживается после разреза фасции — между плечевой и плече-лучевой мышцами.
По литературным данным, критическая длина резецированного участка лучевого нерва равняется 8 см. Однако концы глубокой ветви лучевого нерва можно сблизить при наличии дефекта не больше чем в 1 см. Транспозиция лучевого нерва в пределах средней трети плеча может удлинить нерв на 3—4 см. При наличии слишком больших дефектов нерва рекомендуется невротизация дистального конца лучевого нерва кожномышечным нервом.
До и после наложения шва на нерв необходима фиксация кисти в положении тыльного сгибания, до восстановления функции большой палец должен быть в положении отведения. Далее следует проводить физиотерапию электрическим током, массаж и гимнастические упражнения, на которых подробно мы останавливались выше. При неуспешном соединении концов нерва или при наличии длительного паралича лучевого нерва необходимо произвести операцию Пертеса. После этой операции нами были получены хорошие результаты.
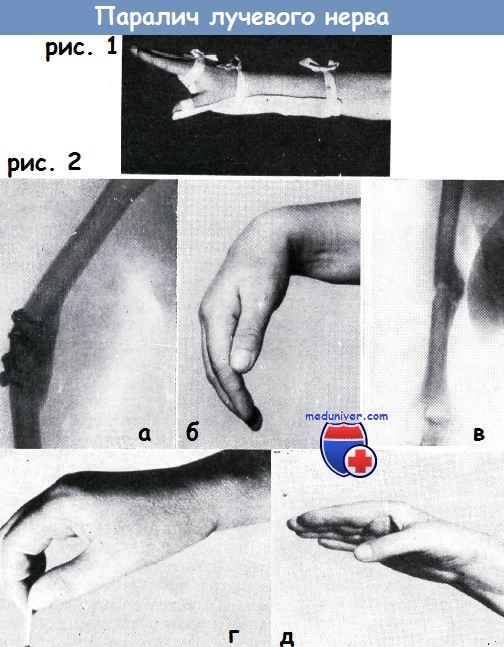
Рис. 1. При параличе лучевого нерва удержание кисти в положении тыльного сгибания достигается с помощью волярной шины, а большого пальца в положении отведения с помощью пружинной металлической пластинки.
Повязка или кожаный футляр снимается только после регенерации нерва или же перед восстановительной операцией
Рис. 2. Женщина 42-х лет, при падении с поезда получила повреждение черепа, перелом диафиза правого плеча. В районной больнице произведена операция остеосинтеза с помощью пластинки Лена.
Больная переведена в нашу клинику через 6 месяцев после операции. Состояние кости показано на рентгеновском снимке а.
Отвисание кисти (б) являлось следствием паралича лучевого нерва. После операции остеосинтеза — внутрикостным гвоздеванием — перелом сросся (в).
После срастания перелома по поводу паралича лучевого нерва произведена операция Пертеса. Результат операции показан на рис. г и д
Начну поэтому с паралича лучевого нерва. Эта картина может возникнуть в результате длинного ряда этиологических моментов. Ее могут давать самые разнообразные инфекции, некоторые интоксикации, а также травмы. Но опять-таки и здесь есть излюбленные природой типы случаев.
Согласно тому плану, которого я буду придерживаться в течение всего курса, я подробно опишу вам один такой самый частый тип, а затем укажу, чем отличаются другие типы.
Я имею в виду так называемый алкогольный паралич лучевого нерва.
Уже при простом осмотре вы увидите некоторые ненормальности в больной правой руке.
Попросите, например, больного вытянуть вперед обе руки горизонтально, причем ладони должны быть обращены книзу (рис. 81).
Тогда левая, здоровая, кисть будет расположена также горизонтально, параллельно полу, а больная правая будет беспомощно свисать книзу, образуя прямой угол с предплечьем. И поднять кверху эту свисающую кисть, разогнуть ее в лучезапястном суставе, больной не сможет, несмотря на все усилия.
Если вы попросите пациента зажать в пальцах какой-нибудь небольшой предмет, например коробку спичек, — то вы увидите, что у него возникает при этом своеобразная ухватка: вся кисть согнется под прямым углом.
Если вы попробуете поздороваться с ним и протянете ему свою руку для пожатия, вы почувствуете, что это пожатие выполняется слабо и увидите опять ту же ухватку у больного: вся кисть его при этом согнется под прямым углом.
Это будут ваши первые, беглые впечатления. Когда же вы методически обследуете силу его правой руки знакомыми уже вам приемами, то вы получите следующие результаты.
Во-первых, вы обнаружите некоторую слабость разгибания в локте, т. е. парез трехглавой мышцы плеча.
Во-вторых, такой же парез или чаще полный паралич обнаружится в разгибателях кисти.
В-третьих, разгибание пальцев будет или ослаблено или совершенно парализовано.
Если бы вы здесь задержались, прекратили исследования и постарались осмыслить эти данные, чтобы получить хотя бы первоначальную ориентировку в смысле диагноза, то ваше рассуждение было бы таким: и трехглавая мышца, и разгибатели кисти, и разгибатели пальцев иннервируются лучевым нервом, и повреждение его дало бы эти параличи.
Возникает поэтому вопрос, не зависят ли они именно от повреждения лучевого нерва.
Для проверки этого предположения надо убедиться, что распределение паралича вполне п без остатка совпадает с областью иннервации лучевого нерва. Кроме разгибателей пальцев, в ведении лучевого нерва находится m. abductor pollicis longus; при проверке его функций вы увидите, что отведение большого пальца также отсутствует или ослаблено.
Оба супинатора — длинный и короткий — также находятся в ведении лучевого нерва и также должны пострадать в своей функции. Для короткого супинатора это скажется ослаблением супинации разогнутого предплечья. При сгибании в локте некоторая степень супинации окажется налицо, но совершаться она будет за счет двуглавой мышцы, которая, как вы знаете из анатомии, не только сгибает предплечье, но и супинирует его.
Паралич длинного супинатора скажется ослаблением сгибания в лоте, так как m. supinator longus, вопреки своему названию, является преимущественно сгибателем предплечья. На глаз и наощупь паралич этой мышцы

Рис. 81. Паралич лучевого нерва. можно определить так: больного просят согнуть руку в локте так, чтобы предплечье было в положении, среднем между пронацией и супинацией, а затем стараются разогнуть его. Тогда здоровый m. snpinator longns напрягается в виде тяжа, видного глазом и доступного ощупыванию на наружной стороне предплечья. На больной стороне это напряжение будет отсутствовать.
До сих пор результаты нашего исследования вполне оправдывали предположение о параличе лучевого нерва; слабость обнаруживалась именно в тех движениях, которые выполняются мышцами, получающими свою иннервацию от лучевого нерва.
Но уже слабость сгибания в локте составляет переход к вопросу о состоянии сгибательных движений в руке при параличе лучевого нерва. Здесь главную роль играет сгибание пальцев.
Попросите больного пожать вам руку, и вы увидите, что это рукопожатие совершается очень слабо. Откуда берется эта слабость? Ведь сгибатели пальцев иннервируются срединным и отчасти локтевым нервами, а не лучевым
Это будет новое явление, с которым вы до сих пор не встречались, — так называемый паралич вследствие асинергии (paralysis ex asynergia)
Вследствие этого ослабляются и сгибатели пальцев.
Что это так, вы можете убедиться с помощью очень простого опыта. Поднимите свисающую кисть больного кверху, придержите ее в этом положении и попросите опять пожать вам руку: вы увидите, что в такой позе это рукопожатие станет столь же сильным, как и на здоровой руке.
Этот же опыт выяснит вам и механизм паралича вследствие асинергии — по крайней мере для сгибателей пальцев.
Когда больной пытается сжать вам пальцы при свисании своей кисти книзу, у него точки прикрепления сгибателей пальцев сближены. А вы знаете из физиологии, что известная степень удаленности этих точек, или, грубо говоря, известная степень растяжения: мышцы перед ее сокращением, увеличивает это сокращение, делает это движение более сильным. Этот закон лежит в основе таких повседневных явлений, как, например, стремление побольше размахнуться и растянуть мышцы, чтобы сильнее ударить.
В норме разгибатели пальцев и кисти для того и работают синергично со сгибателями, чтобы растянуть эти последние и таким образом увеличить силу их сокращения.
Паралич разгибателей с последующим свисанием кисти сближает точки прикрепления сгибателей и таким образом ослабляет последние. А ваш опыт с насильственным разгибанием кисти опять растягивает сгибатели и таким образом возвращает им нормальную силу.
Весь этот анализ в конце концов вполне соответствует первому основному правилу при диагностике невритов: распределение паралича должно совпадать с районом иннервации известного нервного ствола.
Такое же требование предъявляется и к расстройствам чувствительности. Поэтому вы должны перейти к их исследованию.
Здесь вас ждет некоторое разочарование. Вы или не найдете никаких аномалий чувствительности, или же они, если и окажутся, будут очень слабо выражены и будут занимать только часть района, свойственного лучевому нерву.
Эта атипичность не случайна, она наблюдается в большинстве случаев, и ее можно формулировать в виде следующего клинического закона: расстройства чувствительности при параличе лучевого нерва или вовсе отсутствуют-или бывают выражены очень слабо и неполно, носят рудиментарный характер.
Причина этого явления до сих пор еще не выяснена, и толкования его предлагались разные. Я думаю, что здесь играет роль захождение иннервационных областей соседних нервов одна за другую, и узкая полоса, которую снабжает лучевой нерв, как небольшой островок, заливается окружающими районами других чувствующих нервов.
Дальше следует рефлекторная сфера.
Из рефлексов, относящихся сюда, нужно исследовать рефлекс с трехглавой мышцей. Он может быть понижен. Здесь, пожалуй будет уместно внести маленькую поправку в ту клиническую картину, которую я нарисовал вам несколько схематично. Она касается как раз состояния трехглавой мышцы. Я сказал вам, что эта мышца может быть ослаблена. Иногда это действительно и бывает. Но, странным образом, чаще всего она оказывается не пораженной. Причина этой своеобразной закономерности остается невыясненной. Но чем бы она ни вызывалась, ее надо иметь в виду, чтобы не путаться в диагнозе.
Между прочим это частое нормальное состояние трехглавой мышцы в связи с сохранностью чувствительности объясняет другую клиническую особенность, также частую, а именно нормальное состояние рефлекса трехглавой мышцы.
Само собой разумеется, что другие черты периферического паралича в этом случае также будут налицо: та или другая степень мышечных атрофий, понижение мышечного тонуса и также изменения электровозбудимости — чаще всего неглубокие.
Этим исчерпывается самое главное, что можно сказать относительно клинической картины алкогольного паралича лучевого нерва.
Два слова о течении и прогнозе.
В подавляющем большинстве случаев это страдание протекает легко и быстро — в несколько недель — и, как правило, при подходящей терапии оканчивается полным выздоровлением. Случаи с плохим исходом составляют исключение.
О терапии я буду говорить разом по поводу всех невритов, но, прежде чем я покончу с алкогольным параличом, я хотел бы сказать несколько слов относительно механизма происхождения этого страдания.
Я назвал разобранную картину алкогольным параличом лучевого нерва.
Интересно, что, в связи с уменьшением пьянства в России с 1914 г , алкогольный паралич лучевого нерва стал теперь величайшей редкостью, тогда как раньше он встречался едва ли не чаще паралича лицевого нерва
Сопоставляя все .это, правильнее будет, мне кажется, сделать тот вывод, что так называемый алкогольный паралич лучевого нерва является результатом совместного действия двух факторов алкоголизма и местной своеобразной травмы. Механизм действия травмы легко понятен, что же касается действия алкоголя, то о нем я скажу подробнее, когда буду говорить об алкогольном полиневрите.
Вот все, что можно сказать об этой основной форме неврита лучевого нерва.
То же заболевание дают и многие другие этиологические моменты. Основное ядро клинической картины при этом остается одно и то же, но частности могут меняться.
Например свинец, долго попадая в организм малыми дозами, дает невриты, в частности неврит лучевого нерва. Но клинической картине он отличается от алкогольного паралича частичным поражением одних ветвей при сохранении остальных. Так, например, очень характерно то, что все мышцы, снабжаемые лучевым нервом, будут парализованы, а супинаторы остается целыми.
Иногда избирательность поражения сказывается в какой-нибудь одной — в функциональном смысле — мышце, например в разгибателе пальцев: сильно поражены разгибатели третьего и четвертого пальцев, а остальные или вовсе целы или поражены гораздо слабее.
Как правило, не поражается трехглавая мышца. Чувствительность объективно и субъективно бывает нормальна.
Таким образом для этой формы очень характерна избирательность процесса в пределах даже одного нерва.
Затем при свинцовом параличе лучевого нерва очень обычно одновременное поражение того же нерва и на другой руке, хотя и в более слабой степени.
Очень часто также свинцовое отравление, начавшись параличом лучевого нерва, переходит во множественный неврит.
Другие симптомы сатурнизма, очень обычные при свинцовых параличах, будут мною рассмотрены при разборе свинцового полиневрита.
Откуда попадает в организм свинец в этих случаях?
Чаще всего дело идет о профессиональном отравлении лиц, имеющих дело со свинцом. Это — наборщики, маляры, водопроводчики, рабочие, изготовляющие глазурь, и т. д.
От интоксикаций я перейду к травме — другой наиболее частой причине паралича лучевого нерва.
Вы знаете, что этот нерв лежит непосредственно на плечевой кости. Поэтому при переломах плеча обыкновенно травматизируется и самый нерв, в результате чего возникает его паралич.
Такого рода травмы, сравнительно редкие в мирное время, в годы войны были очень часты: это был огнестрельный перелом плеча вследствие ранения пулей или осколком. И параличи лучевого нерва наблюдались нами в громадном количестве.
Изредка ту же картину дают вывихи плеча.
Во всех этих случаях картина болезни не представляет ничего особенного по сравнению с тем, что я уже вам описал.
Что касается прогноза, то он при травматических параличах бывает в громадном большинстве случаев очень тяжел.
В качестве печальных курьезов заслуживают упоминания параличи лучевого нерва вследствие неумелых инъекций в область плеча разных лекарственных веществ — эфира, хинина и т. п.
Другие виды интоксикаций, инфекций и травм хотя и вызывают иногда параличи лучевого нерва, но эти случаи, ввиду своей редкости, представляют уже казуистический материал.
На этом я покончу с лучевым нервом и перейду к параличам локтевого и срединного нервов.
Паралич локтевого нерва. Изолированное поражение каждого из этих нервов представляет настолько большую редкость, что во многих руководствах вы даже не встретите описания соответствующих картин. И тем не менее знакомство с этими картинами, хотя бы теоретическое, необходимо. Если в изолированном виде они встречаются редко, то в сумме довольно часто: совместное поражение нескольких нервных стволов — одно из самых обычных явлений. И встретившись с такой суммой, нужно уметь выделить каждое слагаемое, уметь оценивать его роль.
При параличе локтевого нерва двигательные расстройства относятся к тем мышцам, которые находятся в районе этого нерва.
Напомню вам ати мышцы: локтевой нерв снабжает: 1) m. fexor carpi ulnaris,2) две или три последних головки глубокого сгибателя пальцев, 3) m. adductor polllcis, 4) mm interossei и 5) мышцы возвышения мизинца. Рассмотрим по порядку последствия паралича каждой из этих мышц:
1. M. flexor carpi ularis производит сгибание кисти, но не один, а совместно с m. flexor carpi radialis.
Поэтому при параличе локтевого сгибателя кисти это сгибание не утратится совершенно, а только будет ослаблено: будет парез этого движения, а не полный паралич.
Вместе с тем здоровый лучевой сгибатель кисти во время сгибания кисти будет несколько перетягивать ее в свою лучевую сторону.
2. Паралич последних головок глубокого сгибателя пальцев создает некоторое ослабление сгибания двух последних фаланг в этих пальцах, особенно ногтевой.
3. Паралич мышцы, приводящей большой палец, дает слабость приведения большого пальца.
4. Межкостные мышцы, как вы знаете, сгибают основные фаланги и разгибают остальные; паралич их сделает эти движения невозможными.
5.Паралич мышц возвышения мизинца мало внесет нового по сравнению с вышесказанным. Паралич мышцы, отводящей пятый палец, выражается слабостью отведения мизинца. Выпадение же короткого сгибателя мизинца покроется слабостью вследствие паралича глубокого сгибателя, а противопоставление мизинца (m. opponens digiti minimi) в норме выражено настолько слабо, что клинически выпадение его мло заметно.

Рис. 82. Паралич локтевого нерва.
Методически обследовавши у вашего больного силу мышц известными уже вам приемами, вы выясните, действительно ли имеется слабость всех перечисленных мною движений. Если это окажется так, то можно считать выполненным первое требование для диагностики неврита: распределение паралича должно совпадать с районом снабжения известного нерва.
Помимо паралича вы здесь встретите еще одно явление, о котором я вам в свое время говорил, — это особый тип пассивной контрактуры. Вы помните, что при параличе какого-нибудь нерва здоровые мышцы своим тонусом берут верх над парализованными и сообщают конечности некоторую неправильную установку, которая и называется контрактурой.
В зависимости от того, в каких мышцах разыгрывается весь этот процесс, контрактура примет ту или иную внешнюю форму.
Какой вид будет иметь контрактура при параличе локтевого нерва? Ее форма определится по преимуществу отношением между состоянием межкостных мышц и их антагонистов (рис. 82, 83, 84).
Межкостные мышцы (mm. interossei) сгибают основные фаланги пальцев. Когда они будут парализованы, то возьмут верх их антагонисты, т. е. разгибатели пальцев, и придадут основным ; фалангам положение гиперэкстензии.
Кроме того межкостные мышцы разгибают ногтевую и среднюю фаланги. Опять-таки при выпадении их функции возьмут верх антагонисты, т. е сгибатели пальцев, ипридадут этим фалангам согнутое положение.

Рис. 83. Тот же случай. Атрофия межкостных мышц.
В чувствующей сфере явления выпадения, т.е. анестезии, будут занимать локтевую половину ладони, а также 1,5 последних пальца с ладонной стороны и 2,5 с тыльной Кроме анестезии очень обычны еще явления раздражения — произвольные боли, парестезии, болезненность при давлении на нерв и на мышцы.
Сколько-нибудь постоянных рефлексов в районе локтевого нерва нет, и потому расстройства в рефлекторной сфере при этом страдании не наблюдается
Но при этом страдании наблюдаются вазомоторные, секреторные и трофические расстройства. Из последних следует отметить, помимо мышечных атрофий, расстройства питания кожи и ногтей, а также атрофические изменения костей — так называемый остеопороз. Этот остеопороз иногда наблюдается в двух последних пальцах.
Причиною параличей локтевого нерва чаще всего бывает травма, — травма настолько ограниченная, что соседние нервы остаются целыми Затем следуют инфекции, — и среди них особенно брюшной тиф, а также отчасти послеродовые процессы.
Предсказание при этой картине не гак благополучно, как при параличе лучевого нерва. Самые легкие случаи длятся довольно много недель,. более же тяжелые случаи — травматического происхождения — чаще всего вообще не дают полного выздоровления, несмотря на хирургическое вмешательество.
Содержание:
Паралич лучевого нерва – один из вариантов неврита конечности, который сопровождается определёнными симптомами. При отсутствии лечения такое состояние может стать результатом пареза, или даже полного паралича мышцы, которая иннервируется данным нервом. 
Основные признаки
Основное последствие этого состояния – нарушение двигательной активности, а иногда и полное отсутствие чувствительности. Основными проявлениями следует считать парез или слабость руки, или же полный её паралич. При этом страдают все мышечные ткани, которые иннервируются этим нервным окончанием.
Поэтому заболевание проявляет себя определёнными симптомами – парезом или полным параличом мышц, которые отвечают за разгибание кисти, пальцев, предплечья, и мышцы, которая отводит большой палец в сторону.
Это проявляется тем, что человек больше не в состоянии выполнять определённые действия, которые до этого выполнял без затруднений – согнуть или разогнуть руку, переложить что-то, взять со стола. Нарушение чувствительности может наблюдаться с разных сторон руки, но такой симптом является необязательным, либо выражен он столь незначительно, что пациент чаще всего его просто не замечает.
Причины
Основная причина – травма руки, особенно её перелом. Объяснить это довольно просто – нерв проходит прямо по поверхности плечевой кости, а именно она ломается чаще всего, и при этом происходит повреждение и нервной ткани. В результате этого и наступает паралич. Иногда такой же механизм травмы наблюдается и при вывихе плеча.
Вторая частая причина – сдавливание нервной ткани, что чаще всего случается во сне. Такое случается, когда человек всем своим весом длительное время давит на одну и ту же руку. Особенно это характерно для людей, злоупотребляющих алкоголем.
Третья причина, самая редкая – врачебная ошибка при выполнении инъекций. Иногда заболевание развивается даже потому, что человек носит слишком тесный ремешок от часов.
Симптоматика
Основной симптом – невозможность пошевелить рукой, когда она лежит на столе кистью вниз. Из других симптомов – онемение запястья, невозможность выпрямить пальцы. Иногда пациент может жаловаться на чувство жжения или покалывания, а также на острую боль и бледность кожи.
Диагностика
В самом начале необходим осмотр пациента. Поставить диагноз зачастую можно даже при простом осмотре и опросе пациента. Но прежде, чем начинать лечение, необходимо выяснить причину данного состояния. К тому же, от этого будет зависеть и прогноз, так как зачастую паралич нерва имеет необратимый характер.
Основным диагностическим методом принято считать электронейромиографию, рентгенографию и компьютерную томографию. В самых сложных случаях требуется МРТ.
Лечение

Лечение важно начинать как можно раньше. Очень важно понять, что стало причиной заболевания, а чаще всего это травма, опухоль или чрезмерная физическая активность. Обычно накладывается гипсовая повязка на район предплечья, что помогает срастись костям, которые пострадали при травме.
В дополнение к этому может использоваться физиотерапия и операция. Она применяется в том случае, когда осколки кости начинают сдавливать нервное окончание, что приводит к нарушению его работы. Также операция используется и в том случае, если причиной является опухоль.
Чаще всего работу нерва можно полностью восстановить, однако это довольно длительный процесс, и он займет по времени от нескольких месяцев до нескольких лет.
Один из действенных методов восстановления в период реабилитации – упражнения. Необходимо выполнять те, в которых необходимо понимать и опускать запястье, а также двигать пальцами. Однако упражнения необходимо сочетать с медикаментозной терапией и с физиолечением. Только тогда все меры окажутся на самом деле эффективными.
Очень важно организовать правильное питание с большим количеством витаминов при полном отказе от алкоголя. Шансы на полное восстановление зависят от степени повреждения и от того, с какого времени началось проводиться лечение.
Иногда ничего делать вовсе не требуется, а все симптомы проходят сами собой буквально за пару часов.
Медицинский справочник болезней
Алкоголизм и неврологические осложнения. Алкогольная абстиненция, белая горячка, алкогольная деменция и др.
НЕВРОЛОГИЧЕСКИЕ ОСЛОЖНЕНИЯ.
Алкогольная зависимость может быть проявлением многочисленных психических нарушений, и в каждом случае необходимо тщательное психологическое исследование. Наиболее часто наблюдается у мужчин, относительно редко развивается до 20 лет, чаше всего — в среднем возрасте. В анамнезе — часто указания на алкоголизм родителей.
Алкоголизм может быть признаком сниженного самоконтроля на ранних стадиях деменции; может наблюдаться при шизофрении или при маниакально-депрессивном психозе. Хотя алкоголизм у женщин встречается реже, у них выше процент личностных изменений. У лиц с циклотимией периодичность алкогольных эксцессов может совпадать с периодами депрессии. У лиц, злоупотребляющих алкоголем и не имеющих явных психотических нарушений, часто имеются невротические расстройства, а прием алкоголя служит бегством от жизненных проблем. Трудности на работе и в семье являются дополнительными факторами. Алкоголь обычно употребляется в виде водки или вина, однако пиво также может вызвать привыкание; у страдающих алкоголизмом может наблюдаться одновременно и лекарственная зависимость. Есть доказательства, что существуют особенности личности, общие для тех, у кого развивается лекарственная зависимость, в том числе алкогольная. Компьютерная томография и морфологические исследования обнаруживают атрофию мозга почти во всех случаях сколько-нибудь длительного алкоголизма.
Острая алкогольная интоксикация.
Алкоголь оказывает на нервную систему паралитическое действие; первыми страдают высшие мозговые функции. Поэтому ранними признаками интоксикации являются поведенческие изменения.
Социальное значение употребления умеренных доз алкоголя определяется его способностью снимать запреты, формирующие человеческое поведение, и подавлять критическую способность пьющего.
В больших дозах алкоголь вызывает отклонения в поведении, характер которых зависит от темперамента индивидуума: он может становиться возбужденным, болтливым, воинственным, депрессивным или слезливым во хмелю. Наблюдаются нарушения памяти, особенно на недавние события. Прогрессивно нарушается способность выполнять сложные координаторные движения. Может нарушаться артикуляция, характерна гиперемия конъюнктивы, зрачки обычно расширены, но могут быть сужены, возможно изменение реакции зрачков на свет; характерен нистагм, иногда возникает диплопия. В очень больших дозах алкоголь вызывает сопор, затем кому и, наконец, смерть из-за паралича жизненно важных центров.
Связь между содержанием алкоголя в крови и состоянием нервной системы неоднозначна. Большое значение имеют масса тела, предварительный прием пищи, замедляющий всасывание алкоголя, а также привычка к употреблению алкоголя. Существенны также индивидуальные различия в скорости метаболизма алкоголя, связанные с концентрацией алкогольной дегидрогеназы в печени. Ориентировочные клинические признаки острого отравления алкоголем (см. табл.).
Признаки острого отравления алкоголем.
Симптомы
Уровень алкоголя в крови, г/л (%о)
Эйфория, атаксия, болтливость, гипалгезия
Шумливость, неправильное поведение, гиперемия кожных покровов, атаксия, нистагм, дизартрия
Тошнота, рвота, сонливость, диплопия, широкие, вяло реагирующие зрачки, выраженная атаксия
Гипотермия, холодный пот, сопор, выраженная дизартрия, общая анестезия, хрипящее дыхание, гиповентиляция, кома
Отравление метиловым спиртом (метанолом).
Метанол вызывает тяжелое токсическое состояние спутанности сознания, часто необратимую атрофию зрительных нервов с двусторонней центральной скотомой или даже полной слепотой. Нередко быстро наступает смерть. Этот яд оказывает избирательное миелинокластическое действие, и демиелинизирующая невропатия зрительного нерва является ранним морфологическим коррелятом снижения зрения. Высокий уровень смертности связан с тяжелым метаболическим ацидозом (накопление солей или эфиров молочной и муравьиной кислоты), который развивается через 8—12 ч после приема. Редким осложнением отравления метанолом служит синдром паркинсонизма с двусторонним инфарктом белого вещества лобно-центральных отделов и скорлупы.
НЕВРОЛОГИЧЕСКИЕ ОСЛОЖНЕНИЯ ПРИ АЛКОГОЛИЗМЕ.
Алкогольная абстиненция.
При наличии алкоголизма обычно воздержание от алкоголя в пределах 12 ч приводит к крайне тягостному самочувствию: появляются тошнота, тремор, иногда чувство тяжелой вины, панический страх и преходящие зрительные или слуховые галлюцинации без помрачения сознания. В более тяжелых случаях развивается белая горячка.
Белая горячка.
Белая горячка (dellirium tremens) часто возникает у алкоголиков после длительного запоя, но может провоцироваться у подобных лиц острой инфекцией, хирургической операцией или травмой.
Наиболее важным фактором служит внезапное лишение алкоголя. Начало может быть острым, но чаще в продромальном периоде отмечаются раздражительность, анорексия и инсомния.
Характерные признаки — тремор и острое состояние спутанности сознания, сопровождающееся галлюцинациями, главным образом зрительными. Тремор — крупноразмашистый, генерализованный, более выражен в голове, языке и руках. Больной полностью дезориентирован, испытывает галлюцинации, часто устрашающие в форме животных. Могут быть также слуховые галлюцинации; кожные ощущения могут восприниматься как ползание насекомых под кожей. Больной обычно испытывает ужас, возможно бегство или агрессивная ярость против окружающих. Иногда развиваются судороги. Кроме того, обычно наблюдаются признаки тяжелой токсемии. Нередко развивается гипертермия, альбуминурия.
Язык обложен, пульс частый, возможно расширение сердца. Белая горячка протекает остро, в большинстве случаев выздоровление наступает на протяжении 3—4 дней. В фатальных случаях смерть может наступить от сердечной недостаточности, в происхождении которой важную роль играет дегидратация, или от интеркуррентной пневмонии, к которой подобные субъекты предрасположены.
Корсаковский психоз.
Корсаковский психоз наиболее часто наблюдается при алкоголизме с полиневропатией, но может быть следствием других причин (синдром Корсакова). Он часто сочетается с энцефалопатией Гайе — Вернике (синдром Корсакова — Вернике).
Наиболее характерные признаки— нарушение внимания и памяти, ведущее к дезориентации больного в пространстве и времени. У пациента снижена память на недавние события и сохранена — на отдаленные; он заполняет пробелы в памяти конфабуляциями, часто, обращаясь для этого к давним событиям. Описаны разнообразные клинические варианты корсаковского психоза, связанные с различными оттенками настроения, которое в целом эйфоричное.
Энцефалопатия Гайе — Вернике.
Алкогольная мозжечковая дегенерация характеризуется атаксией стояния и ходьбы, атаксией в ногах с отсутствием или незначительным вовлечением рук (не имеется в виду наблюдающийся в некоторых случаях тремор); нистагма и дизартрии обычно нет. Заболевание прогрессирует на протяжении нескольких недель или месяцев с последующим стационарным течением в большинстве случаев. Морфологические наблюдения указывают на дегенерацию всех нейроклеточных элементов коры мозжечка, а также дегенерацию ядер олив.
Болезнь Маркьяфавы—Биньями.
Редкое осложнение алкоголизма, характеризующееся нарушениями эмоционального контроля и познавательных функций с последующим развитием различных форм делирия, судорожного синдрома, тремора, ригидности и паралича; у большинства больных на протяжении нескольких месяцев развивается в конечном итоге кома и смерть. Обнаруживаются симметричная демиелинизация с последующим образованием полостей и аксональная дегенерация в мозолистом теле, а также (в различной степени) в центральном белом веществе полушарий мозга, хиазме и средних ножках мозжечка.
Алкогольная деменция.
Как и при других формах деменции, возникают и прогрессируют нарушения памяти и интеллекта, эмоциональная нестабильность, нравственная деградация, неопрятность. Возможно бредовое состояние, наиболее часто отмечается бред ревности. Алкогольная деменция может сопровождаться дизартрией, тремором, ослабленными зрачковыми реакциями, нистагмом и алкогольной миопатией. Иногда деменции сопутствует алкогольная полиневропатия, но даже без таковой сухожильные рефлексы на ногах могут отсутствовать. Алкогольная деменция (алкогольный псевдопаралич) может имитировать прогрессивный паралич, и только серологическое исследование позволяет исключить сифилис.
Эпилептические припадки нередки при алкоголизме и не отличаются от судорожных припадков идиопатической эпилепсии. Припадки могут возникать на высоте запоя или, значительно чаще, при воздержании, когда их можно сравнить с эпилептическими приступами, воаникающими при отмене таких препаратов, как барбитураты.
Поражения периферической нервной системы.
Табачно-алкогольная амблиопия — атрофия зрительных нервов с резким снижением зрения по типу ретробульбарного неврита.
Алкогольная миопатия может носить острый, подострый и хронический характер. Мышечные боли, болезненность и отечность имеют самую различную локализацию, могут вовлекаться многочисленные скелетные мышцы. В тяжелых случаях наблюдаются распространенные некрозы мышечных волокон, миоглобинурия, поражение почек и гиперкалиемия. Наблюдаются болезненные крампи. Активность креатинкиназы в плазме часто повышена; существует также подострая безболевая миопатия, проходящая при воздержании от алкоголя.
Печеночная энцефалопатия (см.) может быть осложнением алкогольного цирроза печени.
При всех формах неврологических осложнений алкоголизма нередко имеется и алкогольная кардиомиопатия. Она является следствием прямого токсического влияния алкоголя на митохондрии сердечной мышцы и, возможно, на метаболизм норадреналина. Определяются кардиомегалия, нарастающая одышка и нередко гепатомегалея. Это одна из наиболее частых причин сердечной недостаточности, развивающейся у лиц моложе 50 лет при отсутствии признаков гипертензии, ишемической болезни сердца или пороков сердца.
ЛЕЧЕНИЕ АЛКОГОЛИЗМА.
Синдром Корсакова — Вернике и полиневропатия — прямое следствие неполноценного питания и в первую очередь дефицита витамина B1, а также никотиновой кислоты, рибофлавина, пиридоксина (дефицит никотиновой кислоты — причина возникновения у части алкоголиков пелагры).
Указанные варианты осложнений алкоголизма, таким образом,— не результат токсического действия алкоголя, а вариант бери-бери.
Основной курс лечения:
- Отказ от употребления алкоголя,
- Полноценная Диета,
- Витамин В1 и витамины группы В.
Белая горячка, алкогольная эпилепсия, алкогольный галлюциноз — прямое следствие токсического действия алкоголя или его отмены. Белая горячка — тяжелая токсемия с повреждением не только нервной, но и кардиоваскулярной системы.
Показаны:
- Иифузии (до 6 л) жидкости,
- Кардиальная терапия,
- Бензодиазепины (внутримышечно или внутривенно вводимый в больших дозах седуксен),
- Фенотиазины.
Читайте также:


