Амелотекс при защемлении седалищного нерва
Лечение седалищного нерва медикаментами подразумевает прием препаратов? как правило,выписанных по рецепту. Рецептурные формы для купирования болей вызванных защемлением седалищного нерва обладают сильным пролонгированным анальгетическим эффектом, поэтому отпускаются только с разрешения невролога. Ошибка людей пытающихся заглушить мучительные боли анальгином, кеторолом в том, что эти препараты малоэффективны. Однако если боли не столь сильные то, кетопрофен может оказать временный эффект.
При лечении ишиаса, врачи-неврологи придерживаются определенной схемы, которая помогает пациентам вновь стать на ноги и продолжать спокойную жизнь.
Так как боль при ишиасе это симптом, а основное заболевание вызвано защемлением крупного нерва, то лечение будет направлено на высвобождение седалищного нерва. Полный физический покой, постельный режим.
Лекарства, которые избавят болевого синдрома при ишиасе:
Противосудорожные: Финлепсин (Карбамазепин), Дифенин, Оксакарбазепин.
Купирующие спазм: Сирдалуд, Мидокалм.
Анальгетики: Амидопирин, Диклофенак, Нимесулид.
Прием финлепсина в течение 30 дней, поможет полностью подавить болевой синдром. Однако не следует рассчитывать на моментальное облегчение, снижение боли почувствуете на вторые – третьи сутки. Таблетка финлепсина “поделена” на четыре части и только врач может определить, сколько необходимо принимать именно вам. Ни в коем случае не назначайте дозировку самостоятельно, потому что препараты оказывают серьезное воздействие на печень.
Препарат относится к группе противосудорожных средств, белого или желтоватого цвета. Противопоказаниями может служить декомпенсированная сердечно-сосудистая недостаточность, повышенная чувствительность к трициклическим антидепрессантам, одновременный прием препаратов лития.
Нанесение на больную зону мазей. Мази применяются с содержанием змеиного яда, медвежьего сала, акульего жира, Вольтарен, Найз. Мазевые формы воздействуют локально и подразумевают двух-трехкратное нанесение на пораженную область.
При сильных болях, которые не проходят после приема вышеописанных средств, врач-невролог назначает блокаду седалищного нерва. Блокада нерва происходит путем введения инъекции гормонов или анальгетиков в определенную точку на пояснице. В качестве анальгетических препаратов выступает лидокаин, ультракаин, новокаин, стероидные препараты – преднизолон, дексаметазон.
Уколы при ишиасе
Уколы при ишиасе делятся на несколько типов:
– Инъекции НПВС
– Стероидные инъекции
– Эпидуральная блокада
Инъекции НПВС
– Кеторол
-Индометацин
-Диклофенак
-Вольтарен
-Дексалгин
Стероидные противовоспалительные препараты при ишиасе
-Дексаметазон
-Преднизолон
Они быстро снимают воспалительные процессы и помогают пациенту почувствовать себя легче. Дозировку и частоту уколов назначит врач-невролог.
Амелотекс при ишиасе
Амелотекс является нестероидным противовоспалительным средством, оказывающее обезболивающее, жаропонижающее и противовоспалительное действие. Он показан при болевых синдромах при ревматоидном артрите, анкилозе ТБС, артрозе. Амелотекс может назначаться и при ишиасе, если врач сочтен этот препарат необходимым при лечении вашего случая.
Перцовый пластырь при ишиасе
Перцовый пластырь это способ согревания и расслабления мышц на локализованном участке кожи. При ишиасе это будет хорошим методом, дополняющим прием медикаментов. Пластырь нельзя накладывать на родинки и поврежденные кожные покровы, при сильном жжении следует быстро снять.
Куда клеить перцовый пластырь при ишиасе
Пластырь фиксируется немного выше пораженного места, для этого его следует разрезать и приклеить, минуя лишние места.
Какие витамины нужно пить при ишиасе
Витамины группы B, а именно В1, В6 и В12. Они не только требуются для нормальной работы органов, но и для улучшения работы нервной ткани и всей системы. Витамин B1 помогает купировать боль, B6 оптимизирует работу ЦНС, а B12 нормализует дыхательную функцию ткани, поэтому непременно включен в терапию ишиаса.
Потребность в этих витаминах особенно увеличивается при активации компенсаторных реакциях, участвующих в восстановлении поврежденных нервных корешков.
Нейромультивит три в одном против ишиаса
Нейромультивит – тот комплекс, сочетающий в себе все три витамина группы B в одной таблетке. Нейромультивит позволяет восполнить В-витаминную недостаточность и связанные состояния с их дефицитом.
Если пациент сторонник траволечения и естественного разрешения болезни, то вам следует пересмотреть рацион и обогатить его мясом, рыбой, молоком, творогом, орехами, баклажанами, свеклой, зеленью. Обильное потребление скорректированного меню, поможет восполнить суточную дозировку витамина В в организме.
Прочтите полезную мини-книгу о правильном питании для опорно-двигательного аппарата и нервной ткани:
Прием любых лекарств сводится на нет, если пациент, не приложит собственные усилия и не продолжит заниматься ЛФК дома. Лечебные упражнения закрепят эффект лекарств помогут встать на ноги. Реабилитация после ишиаса нужна постоянная, как при артрозе. Без должной поддержки организму, ишиас может вернуться снова, если не направлять старания на пути к здоровому образу жизни.
Профилактика ишиаса
Скачайте действенные уроки по лечению ишиаса в домашних условиях, положите максимум сил в фонд своего здоровья.
Ишиас будет часто напоминать о себе при малейшем переохлаждении, если до конца не провести лечение, но правильную тактику лечения может спланировать только врач, поэтому не медлите, запишитесь на прием к врачу прямо сейчас.
Какой врач лечит ишиас

Неврит седалищного нерва или ишиас – это воспаление нерва, который является важным элементом крестцового нервного сплетения. Он обеспечивает нормальное функционирование органов малого таза и нижних конечностей.
Любая патология седалищного нерва ведет к нарушению работы двигательной системы нижнего отдела.
В этой статье поговорим о симптомах воспаления седалищного нерва и медикаментозном лечении такого неврита: какие уколы колоть, какие таблетки пить, дадим названия препаратов.
Признаки и проявления неврита
Неврит седалищного нерва проявляется по-разному:
- сильной и резкой болью (прострелом),
- дискомфортом в пояснице,
- тяжестью в ногах,
- усталостью в нижней части спины,
- нарушением двигательных функций,
- потерей чувствительности ног,
- покалыванием (мурашками) и жжением в конечностях,
- онемением.

Симптомы ишиаса различаются по степени выраженности и локализации, могут затрагивать только одну сторону тела и быть приступообразными или попеременными.
Иногда боли настолько мучительны, что буквально парализуют пациента, лишают его возможности ходить и даже шевелиться.
Часто воспаление седалищного нерва приводит к частичной атрофии некоторых мышц. В этом случае болевой синдром не будет таким выраженным, но человек почувствует онемение в некоторых участках тела.
Когда возможна терапия медикаментами?
Уже первые признаки ишиаса требуют медикаментозного вмешательства. Его цель – снять болевые ощущения и купировать воспаление. Однако терапия медицинскими препаратами возможна только после обследования и выяснения причины ишиаса.
Медикаментозное лечение возможно, если нерв воспалился по причине:
- переохлаждения,
- перенапряжения,
- защемления нерва.
После приема медикаментов, боль притупляется, а через несколько дней терапии наступает заметное облегчение.

Если боль не снимается медикаментами и длится в течение 3-4 недель – значит причина невралгии намного серьезнее, чем просто воспаление.
Медикаментозное лечение не поможет при:
- парализующем ишиасе,
- слишком выраженной и длительной боли,
- грыже межпозвонкового диска,
- нарушениях функций мочевого пузыря и кишечника,
- спинальном стенозе.
Во всех перечисленных случаях показано оперативное вмешательство.
Узнайте о других способах лечения ишиаса: гимнастике, массаже, народных рецептах.
Таблетки и уколы при ишиасе: список препаратов
Чем лечить воспаление седалищного нерва, какие лекарства принимать, какие уколы и капельницы ставить при ишиасе? Препараты для лечения ишиаса направлены не только на устранение болевого синдрома и воспаления, но и на восстановление нерва.
Лечение может быть как пероральным, так и инъекционным – препараты выпускаются и в таблетках, и в ампулах.
Но уколы здесь предпочтительнее, потому как они начинают действовать быстрее, чем таблетки и не нагружают органы пищеварения и выделительную систему.
При ишиасе в первую очередь нужно купировать воспаление, так как по мере его уменьшения исчезает и изнуряющая боль в нижнем отделе.
Для этого используют нестероидные противовоспалительные средства:
- Мелоксикам,
- Диклофенак,
- Кеторолак,
- Лорноксикам,
- Индометацин,
- Кетопрофен.
Острые приступы невралгии купируют следующими препаратами:
- Кетаролом,
- Баралгином,
- Пенталгином,
- Темпалгином.
Кортикостероидные гормональные препараты назначаются в крайних случаях – в острый период приступа ишиаса, а также, когда у пациента присутствует выраженный отек в пояснично-крестцовой области.
Гормональные препараты подавляют воспалительный процесс. Наиболее популярными в этой области считаются:
- Гидрокортизон,
- Преднизолон,
- Дексаметазон.
Если неврит образовался на фоне инфекции или нужно исключить ее появление, то больному назначают курс антибиотиков широкого спектра действия:
- Сумамед (Азитромицин),
- Супракс,
- Амоксиклав.
Ишиас – это болезнь нервного характера и малейшее беспокойство может усугубить ее. В этот период пациентам выписывают антидепрессанты, которые снимают нервозность и тревожность.
Антидепресанты назначаются индивидуально и продаются по рецепту.
Опиоиды – это сильные лекарства, которые вызывают острое привыкание. Они убирают любую, даже самую сильную боль и назначаются тогда, когда другие средства не помогают.
Среди них выделяют менее токсичные препараты:
- Морфин,
- Кодеин,
- Оксиморфин,
- Гидрокон.
Эти препараты применимы только в больничных условиях.
Данные препараты нужны, чтобы снять напряжение мышц, что устраняет защемление, тем самым купирует боль, восстанавливает подвижность и чувствительность конечностей:
- Это сирдалуд,
- Тизанидин,
- Тизалуд,
- Тизанил,
- Толперизон,
- Мидокалм,
- Толизор.
Ботулотоксин применяется при спазмах мышц. Это вещество расслабляет и снимает нервное напряжение, что значительно облегчает состояние больного.
Применение блокады при ишиасе нижних конечностей
Какие еще уколы делают при воспалении седалищного нерва?
Если ни один из препаратов не принес должного облегчения при неврите, а пациента мучают невыносимые боли, то ему назначают новокаиновую или ультракоиновую блокаду.
Она заблокирует импульсы нерва, снимет воспаление и нервное возбуждение. Раствор вводят в пучки седалищного нерва в районе поясницы, но делают это в самых крайних случаях.
Какие витамины необходимы?
При ишиасе необходимы витамины группы В: В1, В6 и В12. Их назначают и перорально, и в инъекциях. Витамины в уколах внутримышечно при ишиасе предпочтительнее, но больнее.
Витамины уменьшают болезненность, питают волокна нерва и регенерируют их, восстанавливают чувствительность и двигательную активность, стимулируют защитные силы организма.
Самыми лучшими витаминными комплексами признаны:
- Комбилипен,
- Бинавит,
- Нейробион,
- Юнигамма.
Длительность лечения ишиаса витаминами b1, b6, b12 и курс их приема прописан в инструкциях к препаратам, но внутримышечные инъекции делают примерно 10 дней, по два раза.
Как лечить мазями?
Облегчить боль и снять воспаление помогают не только таблетки, но и мази:

Нестероидные противовоспалительные препараты локального действия. Они успокаивают боль и снимают острый синдром за счет ферментативной активности компонентов.
Свечи
Если по каким-то причинам пациент не может принять медикаменты перорально или инъекционно – ему назначают ректальные свечи. Они действуют быстрее и эффективнее таблеток.
Чаще всего пациентам назначают свечи:
- Вольтарен,
- Диклофенак,
- Индометацин,
- Дикловит.
Гомеопатия

Кроме медикаментозных препаратов, воспаление седалищного нерва лечат и гомеопатическими средствами.
Чтобы купировать причину неврита, принимают средства на основе следующих компонентов:
- туи,
- медорринума,
- люэзинума.
Болезненные ощущения устраняют с помощью БАДов с сушеницей топяной или бихроматом калия.
Самыми действенными средствами считаются:
- борец синий,
- баранник горный,
- красавка,
- ромашка аптечная,
- хлорат аммония,
- колоцинт.
Большинство БАДов не исследованы, не имеют подтверждения своей эффективности и, что главное, безопасности. Именно поэтому гомеопатию нельзя применять без разрешения врача.
Ишиас – это изнуряющая боль и невозможность вести привычный образ жизни. Проявиться недуг может в самый неожиданный момент, по разным причинам, а вот лечится он долго.
Теперь вы знаете, что пить, чем мазать и что колоть при воспалении седалищного нерва, но до полного восстановления может пройти несколько месяцев. Именно поэтому, с терапией не нужно затягивать , при первых же симптомах, нужно обратиться в больницу.

- 1 Классификация ущемления нерва по локализации
- 2 Причины защемления нерва
- 3 Симптомы защемления нерва
- 4 Как снять боль при защемлении нерва
- 4.1 Таблетки от боли при защемлении нерва
- 4.2 Мази от боли при защемлении нерва, растирки, кремы, гели
- 4.3 Фитотерапия от боли при защемлении нерва
- 4.4 Народные средства

Основным признаком защемления нерва является острая боль – жгучая или стреляющая. Редко бывает ноющей. Как правило, боль при защемлении нерва проявляется в ногах, пояснице, шее, плечах, руках, в грудине или в крупных суставах.

Классификация ущемления нерва по локализации
Нервов в человеческом организме много, и защемиться могут многие из них. Самые распространенные виды – защемление седалищного нерва и шейного.
| Название | Где болит |
| Люмбалгия | Боль в пояснице, в спине |
| Ишиалгия | Болит в области крестца, в ягодице, отдает в ногу |
| Люмбоишиалгия | Боль в спине, пояснице, в ягодичной области, отдает в ногу |
| Цервикалгия | Шейные боли |
| Цервикобрахиалгия | Болит шея, плечо, рука |
Причины защемления нерва
Что может вызвать защемление нервных окончаний:
Опухоли позвоночника, средостения. Местное или общее переохлаждение. Длительное воздействие низких температур.
Гормональные изменения, острый или хронический стресс. Вирусные инфекции. Малоподвижный образ жизни, резкие движения, травмы.
Нестабильность позвонков. Спондилолистез (соскальзывание позвонка). Остеоартрит, нарушение осанки.
Перенапряжение мышц и длительная нагрузка на позвоночник. Сон в неудобной позе, избыточный вес. Работа, связанная с подъемом тяжести.
Гипертонус мышц, окружающих позвоночник. Межреберная невралгия и опоясывающий лишай. Беременность.

Симптомы защемления нерва
Симптоматика по расположению несколько отличается, но можно выделить общие признаки заболевания.
Возникновение боли – острой, носящей жгучий характер, или ноющей, усиливающейся при движениях.
При защемлении нерва в шее – при наклоне и повороте головы, поднятии рук.
В груди – при дыхании и кашле.
В пояснице – боль в нижней части спины, ягодицах и задней поверхности бедра.
- Ограничение двигательной функции.
- Мышечная слабость, парезы.
- Судороги.
- Онемение кожи по ходу поврежденного нерва.
- Гиперемия, небольшая отечность, покалывание.
- Изменение чувствительности – снижение или повышение.

Как снять боль при защемлении нерва
Максимально разгрузить пораженную область и обеспечить полный покой. Лучше – лечь на жесткую поверхность и не двигаться.
Положить на поврежденную область теплую грелку – это снимет сопутствующий спазм мышц и улучшит кровоток в пораженном месте. При возможности – принять теплую ванну.
Для купирования боли в течение короткого времени – Темпалгин, Нейродолон – довольно сильный ненаркотический аналгетик и Найз с минимумом побочных действий.
Хороший эффект отмечается от приема салицилатов – Аспирина, Салицилата натрия. Неплохим вариантом является применение комбинированных препаратов, имеющих в своем составе аспирин – Седальгин.
Помимо обезболивающего эффекта, они оказывают тромболитическое действие и уменьшают вязкость крови, что позволяет использовать их для профилактики тромбоза, особенно, у пожилых.
Широко применяются от боли при защемлении нерва противовоспалительные препараты, производные изопропионовой кислоты – Вольтарен, Кетопрофен, Бруфен. Для более быстрого купирования боли рекомендуется Вольтарен в капсулах, имеющий более жидкое содержимое и быстрее всасывающийся в желудке.
Хорошо помогают производные пиразолона – Анальгин, Бутадион, Реопирин. Обладают выраженным анальгезирующим эффектом, а Бутадион действует даже сильнее салицилатов.
Значительный результат отмечается от приема препаратов уксусной кислоты – Индометацина, Триптофана, Кетанова. Последний, не являясь наркотическим аналгетиком, оказывает довольно сильное морфиноподобное действие.

Все перечисленные препараты принимаются строго после еды. Общими противопоказаниями являются бронхиальная астма, заболевания желудка и кишечника, беременность, болезни крови и индивидуальная непереносимость препарата.
Для снятия сопутствующего спазма мышц – миорелаксанты: Катадолон форте – пролонгированные препарат, обладающий и анальгезирующим действием. Может применяться также и при экстренном снятии боли в случае наличия противопоказаний для приема других ненаркотических аналгетиков.
Хорошее действие оказывают Мидокалм и Баклофен.
Помогают от боли при защемлении нерва мази Випросал и Випратокс со змеиным ядом, Апизартрон – с пчелиным.
Охлаждающие – Меновазин, ДИП Рилиф, имеющий в составе охлаждающий левоментол и противовоспалительный ибупрофен. Это позволяет воздействовать комплексно на пораженную область.
Согревающие – Финалгон, Капсикам, Скипидарная. После нанесения мази избегать попадания воды на кожу.
Хорошо всасываются и оказывают противоотечное действие гели – Вольтарен Эмульгель, Быструм гель и Лиотон гель. К тому же совершенно не пачкают одежду.
Минимальными побочными эффектами обладают Амелотекс гель и Найз. При выборе терапии специалисты руководствуются прежде всего критерием безопасности для здоровья пациента.

Амелотекс обладает высокой противовоспалительной и анальгетической эффективностью, низкой частотой гастроинтестинальных и кардиоваскулярных нежелательных явлений. В отличие от препаратов 1 поколения хорошо переносится при заболеваниях ЖКТ, а также сердечно-сосудистых заболеваниях.
Гепариновая мазь и Долобене снимут боль и усилят обмен веществ.
Приклеить пластыри, снимающие боль – Нанопласт форте и Zb Pain Relief, в составе которого полностью натуральные вещества.
Сделать щадящий массаж с использованием аналгезирующего препарата – крем Долгит, мазь Диклофенак, Фастум гель.

Одну столовую ложку соцветий черной бузины залить стаканом кипятка. Настоять, процедить, принимать внутрь по 100 мл дважды в день.
Две чайных ложки брусничных листьев залить двумя стаканами кипятка, проварить на слабом огне пятнадцать минут. Пить по 100 мл три раза в день.
Смешать равные части корня валерианы, пустырник, семена тмина и укропа. Две столовые ложки смеси залить стаканом кипятка. Настоять. Принимать внутрь по 100 мл трижды в день.
Одну столовую ложку свежего измельченного корня сельдерея залить стаканом кипятка. Настаивать три часа в тепле. Принимать внутрь по две столовых ложки три раза в день за полчаса до еды.
Для ванн: триста грамм ромашки, шалфея или спорыша на выбор залить пятью литрами кипятка, настаивать два часа, профильтровать, влить в теплую ванну.
250 граммов высушенного корня аира проварить в течение получаса в трех литрах воды. Профильтровать, использовать как добавку к теплой ванне.
Кору дуба или ели в количестве 500 граммов прокипятить полчаса с тремя литрами воды. Использовать для ванны.

Чтобы снять боль при защемлении нерва, можно смешать одну столовую ложку измельченных шишек хмеля с одной столовой ложкой сливочного масла. Втирать в пораженную зону.
Сделать медовую лепешку из равного количества меда и муки. Прикладывать к больному месту на ночь, фиксировать повязкой или теплым платком.
Залить одну столовую ложку медвежьих ушек стаканом водки, настоять две недели, использовать для растирания.
Смешать в равных пропорциях растопленный воск и оливковое масло. Использовать для компрессов.
Проварить в течение 30 минут в стакане воды одну чайную ложку соцветий полыни цитварной. Использовать для протирания пораженных мест – обладает аналгезирующим эффектом.
Одну чайную ложку чесночного масла тщательно размешать в стакане водки, применять для растирания.
Снимет боль при защемлении нерва очищенный керосин: дать отстояться, профильтровать через активированный уголь, использовать для растирания.

Общие сведения
Защемление седалищного нерва (компрессия) представляет собой синдром его сдавления окружающими тканями, характеризующийся специфическим симптомокомплексом с двигательными, болевыми и трофическими расстройствами в зоне иннервации. Поскольку седалищный нерв является самым крупным периферическим нервом, в том числе и по протяженности (рис. ниже) его защемление может происходить на различных уровнях.
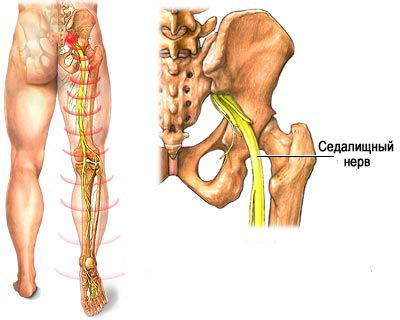
Седалищный нерв берет начало в крестцовом сплетении и образован ветвями поясничных и крестцовых (L4-L5/S1-S3) спинномозговых нервов. Проходит по внутренней поверхности малого таза и выходит из него через грушевидное отверстие. Проходит через ягодичные мышцы и выходит на заднюю поверхность бедра, где он прикрывается двуглавой и приводящей мышцей и мышцей бедра. В области подколенной ямки делится на малоберцовый и большеберцовый нервы. Иннервирует в двуглавую, полусухожильную и полуперепончатую мышцу бедра.
Компрессионные расстройства седалищного нерва наиболее часто обусловлены вертебральным фактором, то есть, патологическими изменениями в связочно-суставных структурах и межпозвонковых дисках пояснично-крестцового отдела позвоночного столба (грыжа межпозвоночного диска, стеноз спинномозгового канала, остеохондроз, спондилолистез и др.).
Однако, в ряде случаев компрессия седалищного нерва обусловлена экстравертебральным фактором — ущемлением нерва между спастически сокращенной грушевидной мышцей и крестцово-остистой связкой (рис. ниже) или при другом варианте развития седалищного нерва (при прохождении нерва непосредственно через мышцу) — сдавлением седалищного нерва измененной грушевидной мышцей.
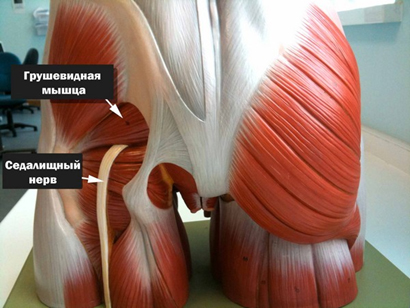
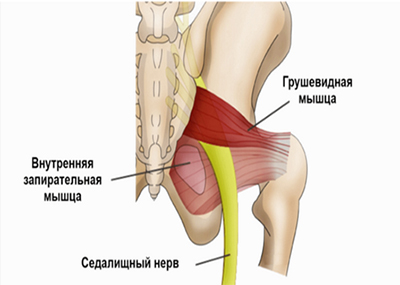
Патогенез
Классификация
- Первичную компрессию седалищного нерва, обусловленную поражением непосредственно мышечной ткани (травмы различного генеза, физические перегрузки).
- Вторичные — обусловлены патологическими изменениями в связочно-суставных структурах и межпозвонковых дисках пояснично-крестцового отдела позвоночного столба, тазобедренных суставов, заболеваниями органов таза.
Причины
Причинами развития стойкого патологического спазма грушевидной мышцы и изменений в ней (утолщение ее брюшка) могут быть:
- Миофасциальный болевой синдром, обусловленный травмами различного вида (неудачные инъекции лекарственных веществ, ушиб/растяжение мышц таза).
- Хроническая статическая/динамическая перегрузка (пребывание в одной позе длительное время, высокие физические нагрузки на мышцы таза).
- Синдром скрученного таза различного генеза (разная длина нижних конечностей, S-образный сколиоз).
- Блокада функции крестцово-подвздошного сочленения.
- Патология тазобедренного сустава (коксартроз).
- Заболевания инфекционно-воспалительной природы (гинекологические заболевания)/патология урогенитальной зоны, способствующие рефлекторному спазму грушевидной мышцы.
- Переохлаждения области таза.
- Вертеброгенная патология (остеохондроз пояснично-крестцового отдела, пояснично-крестцовые дорсопатии, поясничный стеноз).
Симптомы ущемления седалищного нерва
Все симптомы защемления седалищного нерва можно разделить на локальные проявления и непосредственные признаки компрессии седалищного нерва. Локальные симптомы защемления нерва в тазобедренном суставе проявляются ноющей/тянущей болью в ягодице, крестцово-подвздошном и тазобедренном суставах, интенсивность которой увеличивается при приведении бедра, в положении стоя, полуприседе на корточках, ходьбе, однако в положении сидя/лежа с разведенными ногами боль уменьшается. Синдром грушевидной мышцы часто сопровождают незначительные сфинктерные нарушения, проявляющиеся паузой перед началом мочеиспускания.
Непосредственными симптомами компрессии седалищного нерва в подгрушевидном пространстве и прилегающих сосудов являются:
- Тупые боли в бедре с характерной вегетативной окраской (ощущения зябкости, жжения, одеревенения).
- Иррадиация боли чаще по зоне иннервации большеберцового/малоберцового нервов или же по всей ноге.
- Снижение поверхностной чувствительности, реже — ахиллова рефлекса.
- При преимущественном вовлечении в патологический процесс волокон, формирующих большеберцовый нерв, болевой синдром локализуется в икроножных мышцах голени и усиливается при ходьбе.
При одновременной компрессии седалищного нерва нижней ягодичной артерии отмечается резкий спазм сосудов нижней конечности, что приводит к развитию перемежающейся хромоты с необходимостью для пациента периодически останавливаться во время ходьбы, онемению пальцев и выраженной бледности кожных покровов ноги.
Анализы и диагностика
Диагноз синдрома грушевидной мышцы устанавливается на основе характерных жалоб и клинических тестов, позволяющих выявить специфическую симптоматику заболевания. В качестве инструментальных методов исследования могут использоваться данные электромиографии, компьютерной томографии и магнитно-резонансной томографии, что позволяет выявить характерные миопатические и нейропатические изменения и увеличение размеров грушевидной м-цы.
Лечение, защемления седалищного нерва
Для того, чтобы вылечить защемление нерва в тазобедренном суставе используются методы как медикаментозной, так и немедикаментозной терапии.
При чрезвычайно интенсивных болях можно назначать препараты с выраженным действием — Трамадол, Дексалгин (уколы внутримышечно). Однако, при назначении нестероидных противовоспалительных препаратов следует помнить об их негативном воздействии на ЖКТ и при наличии соответствующих проблем у пациента назначать коротким курсом селективные ингибиторы ЦОГ-2 (Нимесулид, Кеторол, Целекоксиб, Целебрекс), не оказывающие значимого влияния на ЖКТ.
Обязательный компонент лечения — нейротропные витамины группы В, как в виде отдельных витаминов, так и в виде комбинированных препаратов (Нейробион, Мильгамма). При необходимости для усиления анальгетического действия назначаются лекарства, в составе которых содержатся пиримидиновые нуклеотиды (Келтикан).
Для купирования спазма грушевидной мышцы может проводится ее блокада. Как показывает практика, блокада мышцы является чрезвычайно эффективным методом обезболивания. Для ее проведения используется анестетик (Лидокаин, Прокаин) с кортикостероидами (Дексаметазон/Гидрокортизон).
Как правило, достаточно 3-4 блокад (делать 1 раз в 3 дня). Также, для купирования воспаления, отека и боли могут назначаться глюкокортикоиды в инъекциях непосредственно в брюшко грушевидной мышцы. Особенно эффективно использование двухкомпонентного препарата с выраженным пролонгированным действием (Депос).
Препараты могут использоваться в различных лечебных формах. При невыраженной боли вне острого периода могут широко использоваться кремы, гели и мазь, которые должны обязательно содержать противовоспалительный компонент — кетопрофен/диклофенак (Кетопрофен гель, Диклоран гель, Кетопром гель, Фастум гель, Диклак гель, Вольтарен, мазь Индометацин, Бутадион, крем Ибупрофен). В остром периоде при сильной боли предпочтение следует отдавать внутримышечным инъекциям.
Также рекомендуется назначать препараты нейрометаболической терапии с целью улучшения трофики мышц. Какие уколы делают при защемлении седалищного нерва для нормализации трофики? Как правило, для этой цели назначается Актовегин в/м в комплексе с витаминами группы В, а также пиримидиновыми нуклеотидами.
В случаях перехода острого процесса в хронический, манифестирующий рецидивирующей болью в течении длительного периода для профилактики развития депрессивного состояния требуется назначение антидепрессантов курсом на срок 3-4 месяца (Венлафаксин, Дулоксетин, Амитриптилин).
Проводится в период ремиссии и направленно на местное воздействие на мышцы таза и поясничной зоны (мануальная коррекция таза, миофасциальный релиз, глубокотканный кинезио-массаж, лечебная гимнастика) и коррекцию мышечно-связочного аппарата мышц, задействованных в патологическом процессе (постизометрическая релаксация мышц, миофасциальный релизинг, упражнения на растяжение/расслабление и укрепление мышц).



Массаж при защемлении седалищного нерва (сегментарный, классический, соединительнотканный миофасциальной массаж) является чрезвычайно эффективной процедурой для снятия спазма с мышц и фасций. Широко используется постизометрическая релаксация грушевидной мышцы, в основе которой упражнения на отведение/наружную ротацию бедра, лечебная гимнастика (авторская гимнастика по Уильямсу), лечебное плавание, йога, тренинг на тренажерах, плавание.
Можно ли, чем лечить и как лечить защемление седалищного нерва и его проявления в домашних условиях — часто задаваемый вопрос на различных форумах. На различных веб-ресурсах при желании можно найти множество видео упражнений при ущемлении седалищного нерва с комментариями авторов, а также приводится специальная зарядка для растяжки мышц таза, которую рекомендуется выполнять. Некоторые их упражнений приведены выше.
Однако, видео не всегда дает полное представление о правильной технике выполнения упражнения при защемлении седалищного нерва в ягодице, поэтому оптимальным вариантом будет посещение кабинета ЛФК, где можно освоить технику упражнений под руководством специалиста и уже потом выполнять их самостоятельно в домашних условиях.
Лекарства
- Препараты с обезболивающим действием (Анальгин, Парацетамол, Дексалгин, Трамадол, Трамал).
- Анестетики (Лидокаин, Новокаин).
- НПВС (Диклофенак, Мелоксикам, Ибупрофен, Индометацин, Кетопрофен, Диклоберл, Фламакс).
- Селективные ингибиторы ЦОГ-2 (Целебрекс, Нимесулид, Кеторол, Целекоксиб).
- Миорелаксанты (Диспорт, Баклосан, Мидокалм, Толперизон, Баклофен).
- Анестетики (Лидокаин, Прокаин).
- Витамины (В1, В6, В12, Нейробион, Мильгамма).
- Кортикостероиды (Депо-Медрол, Дексаметазон, Депос, Гидрокортизон).
- Препараты нейрометаболического действия (Актовегин, Нейробион).
Процедуры и операции
В остром периоде показаны электрофорез, фонорез, диадинамические токи, поля СВЧ, магнитотерапия, УФ-облучение, иглорефлексотерапия. В период ремиссии — массаж, кинезотерапия, лазеромагнитотерапия, светолечение, иглорефлексотерапия, тепловые процедуры (грязи, озокерит), электрофорез АТФ, подводный массаж, ЛФК.
Защемление седалищного нерва при беременности
Защемление седалищного нерва у женщин во время родов и при беременности достаточно частое явление, что обусловлено:
- Существенным увеличением нагрузки на мышечно-связочный аппарат таза, вызванной давлением увеличившейся матки на близлежащие органы и ткани.
- Резким набором собственного веса, особенно при многоплодной беременности.
- Переохлаждением тазовой области.
- Отсутствием физических нагрузок на организм женщины.
Симптомы защемления у женщин в период беременности аналогичны, однако зачастую происходит и одновременное ущемление срамного нерва, что формирует дополнительную симптомы в виде боли в зоне его иннервации (от ануса по всей промежности включая наружные половые органы).
При этом, лечение ущемления седалищного нерва при беременности является более сложным, особенно в остром периоде, когда симптомы ущемления сильно выражены, поскольку врач ограничен в назначении лекарственных препаратов. Поэтому, лечение при беременности проводится крайне осторожно и преимущественно без использования сильнодействующих медикаментов, решение о применении которых решает врач в каждом конкретном случае. Показан массаж для беременных и упражнения на растяжку грушевидной мышцы и мышц бедра (рис. ниже).

Диета
Специально разработанного диетического питания нет.
Профилактика
Профилактика ущемления седалищного нерва включает предупреждение мышечных перегрузок, травматических повреждений мышц таза и крестцово-поясничной области, остеохондроза позвоночника, коррекцию костно-мышечных аномалий нижних конечностей/таза, своевременное выявление и лечение вертеброгенных заболеваний, а также предупреждении рецидивов ущемления путём исключения высоких физических нагрузок, регулярных занятий ЛФК, спортом, прохождения курсов массажа.
Последствия и осложнения
При хронизации процесса болевой синдром может провоцировать эмоциональную лабильность, депрессию, нарушение сна, повышенную утомляемость, ограничение трудоспособности.
Прогноз
В целом, при адекватном лечении и реабилитации прогноз благоприятный с полным восстановлением работоспособности, однако, длительность восстановления может варьировать в широких пределах.
Список источников
- Баринов А.Н. Тоннельные невропатии: обоснование патогенетической терапии / А.Н. Баринов // Врач. — 2012. — № 4. — С. 31-37.
- Яхно Н.Н. Невропатическая боль: особенности клиники, диагностики и лечения / Н.Н. Яхно, А.Н. Баринов // Врач. — 2007. — № 3. — С. 16-22.
- Кукушкин М. Л. Патофизиологические механизмы болевых синдромов. Боль. 2003. № 1. С. 5—13.
- Синдром грушевидной мышцы/Романенко В.И., Романенко И.В., Романенко Ю.И.// Международный неврологический журнал. – 2014.
- Белова А. Н., Шепетова О. Н. Руководство по реабилитации больных с двигательными нарушениями. М., 1998. С. 221.

Опыт работы: Работа заведующим отделением дезинфекции и стерилизации 1981 ‑ 1992 гг. Работа заведующим отделением особо опасных инфекций 1992 ‑ 2010 гг. Преподавательская деятельность в Мединституте 2010 ‑ 2013 гг.
Читайте также:


