Атеросклеротическая энцефалопатия головного мозга что это такое
Возникает атеросклеротическая энцефалопатия в результате воздействия на организм человека различных факторов, которые провоцируют отложение холестерина в интиме сосудов мозга, что приводит к сужению их просвета и нарушению кровотока. При этом у пациента развивается головная боль, расстройство личности, нарушение памяти и поведения, а также парезы, параличи и выпадение других неврологических функций.
ДЭП развивается на протяжении многих лет и поражает преимущественно людей пожилого возраста.
Причина развития
Спровоцировать атеросклеротическую энцефалопатию может воздействие на организм человека таких факторов:
- неправильное питание;
- курение;
- наследственная предрасположенность;
- употребление алкоголя;
- гормональный дисбаланс;
- ожирение;
- малоактивный образ жизни;
- стрессы;
- гипертония;
- сахарный диабет;
- переутомление;
- недосыпание;
- нарушение обмена жиров в организме.
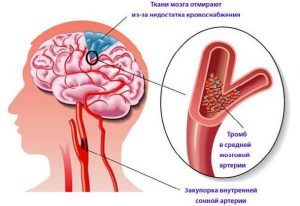
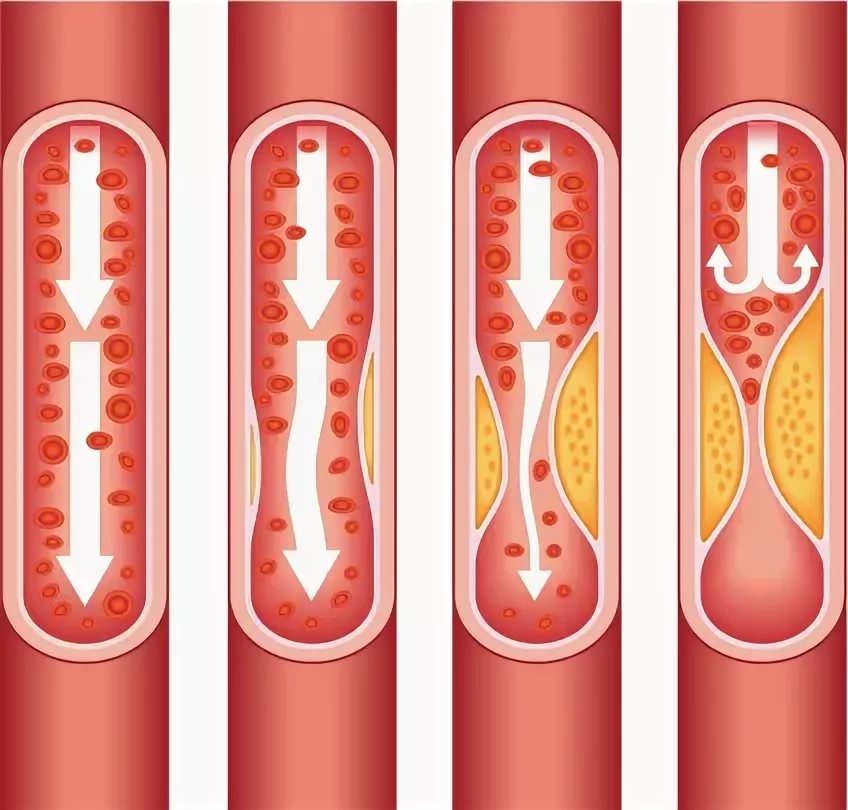
Накопление липидов низкой плотности приводит к сужению сосудов и нарушению кровоснабжения тканей мозга.
Атеросклеротическая бляшка формируется в результате сочетанного воздействия множества отрицательных факторов, что приводят к накоплению на внутренней поверхности сосуда ЛПНП и холестерина. При этом значительно сужается просвет артерий, питающих мозг. Это приводит к гипоксии нервных тканей и их последующему отмиранию. В результате у пациента появляется нарушение неврологических функций. Иногда к поражению сосудов атеросклеротического генеза присоединяется гипертоническая энцефалопатия.
Основные симптомы
Атеросклеротическая дисциркуляторная энцефалопатия вызывает развитие у пациента таких характерных клинических признаков:
Степени развития
Существует три стадии субкортикальной атеросклеротической энцефалопатии. На начальной симптомы заболевания выражены слабо, однако может наблюдаться асимметрия кожных и сухожильных рефлексов относительно правой или левой стороны. Иногда при 1 степени сглаживается носогубная складка, а пациент становится раздражительным и быстро утомляется.
2 ст. характеризуется более выраженной симптоматикой, так как у больного ухудшается память, изменяется личность и сужается круг интересов. Наблюдается постоянная сонливость, а неврологическая симптоматика усиливается значительно. Атеросклеротическая энцефалопатия 2 степени выявляется чаще всего, так как переход к третьей степени заболевания занимает многие годы.
На стадии субкомпенсации развивается хроническая венозная и артериальная недостаточность, а субкортикальная ткань мозга полностью теряет свои функции, вызывая органические неврологические нарушения. Сосудистые расстройства на терминальной стадии могут спровоцировать псевдобульбарный синдром, при котором наблюдается выпадение ряда важных неврологических функций, что приводит больного к инвалидности и смерти.
Способы диагностики
Заподозрить атеросклеротическую ДЭП можно по наличию у пациента характерных для этого заболевания клинических признаков. Для подтверждения диагноза необходимо провести магнитно-резонансную томографию головного мозга, что поможет обнаружить очаги поражения. Ангиограмма сосудов головы и шеи позволяет обнаружить участки недостаточного или обедненного кровотока. С этой же целью используется ультразвуковая допплерография и реоэнцефалография. Чтобы выявить нарушение в проведении импульсов по нервным волокнам рекомендуется электроэнцефалография. А также рекомендуется сдать общий и биохимический анализ крови.
Особенности лечения
Терапия при атеросклеротической ангиопатии должна быть комплексной и включать консервативное воздействие, которое заключается в укреплении сосудистой стенки и снижении уровня холестерина в крови. При неэффективности этих методик применяется оперативное вмешательство, что помогает радикально устранить проблему нарушенного кровотока. В сочетании с основными способами используются нетрадиционные методики воздействия, которые помогают без особых затрат уменьшить проявления энцефалопатии.
Атеросклеротическая ангиоэнцефалопатия лечится при использовании нетрадиционных методов. Они заключаются в приготовлении настоев и отваров трав. С этой целью используется растение арника горная, листья которой необходимо измельчить, залить кипятком и употреблять каждый день в виде чая. Полезной также будет трава барвинка и зверобоя, из которых можно приготовить спиртовую настойку и принимать по 10 капель 2 раза в день. Рекомендуется еще использовать корень валерианы.
Оперативное вмешательство проводится в случае неэффективности консервативных методик лечебного воздействия. При распространенном атеросклеротическом поражении сосудов применяется шунтирование, что помогает создать искусственный кровоток в обход суженных. При формировании единичной атеросклеротической бляшки выполняется установка стента. Это приспособление вводится при помощи зонда в место наибольшего сужения под контролем ангиографии и раскрывается, расширяя при этом просвет сосуда.
После операции кровоток в головном мозге полностью восстанавливается, однако сохраняются неврологические нарушения, что развились перед этим.
Меры профилактики
Дисциркуляторная энцефалопатия на фоне церебрального атеросклероза возникает при формировании одной или нескольких атеросклеротических бляшек. Поэтому остановить развитие болезни можно, если вести здоровый образ жизни, заниматься спортом и избегать стрессов. А также рекомендуется рациональное питание с исключением жирной, жареной и острой пищи. Полезно употреблять овощи, фрукты и блюда, приготовленные на пару. Это поможет снизить уровень холестерина и остановить формирование новых бляшек.
Атеросклеротическая энцефалопатия (синонимы: хроническая сосудистая мозговая недостаточность, атеросклеротическая ангиоэнцефалопатия) характеризуется комплексом диффузных и очаговых изменений головного мозга ишемического характера, обусловленного атеросклерозом сосудов.
Хронические цереброваскулярные заболевания, к которым относятся начальные проявления недостаточности кровоснабжения мозга (НПНКМ) и дисциркуляторная энцефалопатия (ДЭ), с одной стороны, являются фактором риска развития инсульта, а с другой — причиной постепенного нарастания неврологических и психических расстройств.
Основными причинами, которые обусловливают возникновение и развитие ДЭ, являются артериальная гипертония (АГ) и атеросклероз. В зависимости от этиологии выделяют гипертоническую и атеросклеротическую энцефалопатии. У подавляющего большинства больных ДЭ отмечаются те или иные факторы риска сердечно-сосудистых заболеваний, из которых ведущими являются:
- АГ (АД 160/95 мм. рт. ст. и выше) ;
- гиперхолестеринемия (общий холестерин 240 мг/дл и выше) ;
- заболевания сердца (ИБС, ревматические поражения, нарушения сердечного ритма и др. ) ;
- сахарный диабет;
- курение;
- избыточная масса тела (индекс Кетле равен 30 и выше) ;
- недостаточная физическая активность;
- злоупотребление алкоголем;
- длительные и частые нервно-психические перенапряжения (стрессы) ;
- отягощенная наследственность (инсульт, инфаркт миокарда, АГ у ближайших родственников).
При длительно существующем повышенном АД изменяются внутримозговые и экстракраниальные артерии (сонные и позвоночные), нарушается их эластический каркас, происходит фрагментация внутренней эластической мембраны и деструкция мышечного слоя, гибнут гладкомышечные волокна. В результате артерии удлиняются и расширяются, становятся извитыми. Затем они деформируются, возникают перегибы и септальные стенозы, милиарные аневризмы, которые можно сравнить со своеобразными бомбами замедленного действия, создающие реальную угрозу разрыва артерии и кровоизлияния в мозг. Временами или постоянно нарушается кровоток в сосудах, что способствует резким колебаниям системного АД, возникновению преходящих нарушений мозгового кровообращения и инфарктов мозга. Длительная АГ, протекающая с кризами, приводит к нарушению проницаемости стенок сосудов, плазморрагии, гиалинозу или фибриноидному некрозу. Исходом плазморрагий и кровоизлияний в них является склероз с сужением или закрытием просвета.
Атеросклеротическая энцефалопатия возникает вследствие ишемической гипоксии, развивающейся при недостаточности кровоснабжения мозга из-за нарушения проходимости артерий. Это приводит к ишемической атрофии нервных клеток со вторичной реакцией глии, распадом миелиновой оболочки и осевого цилиндра. Для атеросклеротической ангиоэнцефалопатии характерны сочетание очагов неполного некроза с малыми поверхностными (гранулярная атрофия коры) и глубинными инфарктами, а часто и более крупные корково-подкорковые инфаркты
Симптомы атеросклеротической энцефалопатии
С учетом клинических проявлений различают три стадии ДЭ. Первая стадия характеризуется рассеянной, легко выраженной симптоматикой поражения мозга: асимметрия носогубных складок, девиация языка, анизорефлексия и др. При этом, как и у больных с НПНКМ, часто отмечаются жалобы на головную боль, головокружение, шум в голове, снижение памяти (не профессиональной) и работоспособности. Больные рассеянны, раздражительны, слезливы, настроение у них часто подавленное. Им трудно переключаться с одного вида деятельности на другой. Дифференцировать эту стадию ДЭ с НПНКМ позволяют наличие отдельных симптомов органического поражения мозга и стойкость субъективных нарушений, которые не проходят после отдыха. Астенические состояния при неврозах, в отличие от ДЭ, характеризуются большей лабильностью и зависимостью от психогенных влияний.
На второй стадии заболевания отмечается прогрессивное ухудшение памяти, в том числе и профессиональной. Суживается круг интересов, появляются вязкость мышления, неуживчивость, страдает интеллект, изменяется личность больного. Характерна дневная сонливость при плохом ночном сне. По сравнению с первой стадией ДЭ усиливаются органические неврологические симптомы, увеличивается их число. Возникают легкая дизартрия, патологические рефлексы, амиостатические симптомы: брадикинезия, вязкость мышечного тонуса. Если на первой стадии ДЭ работоспособность в основном сохранена, то на второй она существенно снижена.
На третьей стадии заболевания грубые диффузные изменения мозговой ткани обусловливают не только рост числа и выраженности органических симптомов поражения головного мозга и утяжеление психических нарушений (вплоть до деменции), но и развитие неврологических синдромов: псевдобульбарного, экстрапирамидного, мозжечкового и др. Псевдобульбарный синдром (дисфония, дизартрия и дисфагия, сочетающиеся с симптомами орального автоматизма, повышением глоточного и нижнечелюстного рефлексов, насильственным плачем и смехом) развивается при множественных мелкоочаговых изменениях в белом веществе обоих полушарий или мозгового ствола с разрушением супрануклеарных путей с обеих сторон. Различные экстрапирамидные симптомы: шаркающая походка, общая скованность, замедленность движений, тремор и др. возникают при поражении подкорковых узлов. Вестибуло-мозжечковый синдром проявляется головокружением, неустойчивостью, пошатыванием при ходьбе и обусловлен поражением вестибуло-мозжечковых структур.
Диагностика атеросклеротической энцефалопатии
- Общие анализы крови, мочи, биохимический анализ крови, коагулограмма, общий анализ ликвора.
- Магнитно-резонансная томография головного мозга – позволяет провести дифференциальный диагноз и выявить объёмные образования головного мозга, ишемические и геморрагические инсульты, артериовенозные мальформации головного мозга, признаки сосудистой энцефалопатии, наружной и внутренней гидроцефалии.
- Мультиспиральная компьютерная томография – позволяет провести дифференциальный диагноз и выявить объёмные образования головного мозга, ишемические и геморрагические инсульты, артериовенозные мальформации головного мозга, признаки сосудистой энцефалопатии, наружной и внутренней гидроцефалии.
- Дуплексное ангиосканирование сосудов головного мозгаи шеи – позволяет выявить патологию брахиоцефальных сосудов (стенозы, тромбозы, извитости, петлеобразование).
- Электроэнцефалография – позволяет выявить очаги патологической активности головного мозга.
- Нейроэнергокартирование – позволяет оценить метаболическую активность мозга.
- Ангиография сосудов шеи и головного мозга – позволяет уточнить степень выявленных при дуплексном ангиосканировании стенозов и извитостей, оценить их гемодинамическую значимость.
Лечение атеросклеротической энцефалопатии
В терапии атеросклеротической терапии можно выделить три основных направления:
- профилактику прогрессирования (или замедление прогрессирования) атеросклеротической энцефалопатии, включая профилактику инсультов;
- лечение основных синдромов атеросклеротической энцефалопатии, улучшение кровообращения мозга;
- санаторно-курортное лечение.
Медикаментозная терапия – основана на применении:
- препаратов, улучшающих обменные процессы в головном мозге (пирацетам, глиатилин, актовегин, цераксон)
- витаминов А, Е, группы В
- ангиопротекторов (никотиновая кислота, кавинтон, циннаризин)
- антиагрегантов (пентоксифиллин, ацетилсалициловая кислота),
- антиоаксидантов (цитофлавин, мексидол, реамбирин).
Большое значение в комплексной терапии атеросклеротической дисциркуляторной энцефалопатии имеет лечебная гимнастика, массаж воротниковой зоны – воздействие на рефлекторные точки благоприятно воздействует на скорость кровотока в головном мозге.
Физиотерапевтическое лечение – гальванизация, электрофорез на зону шеи с лекарственными препаратами, магнитотерапия, лазеротерапия стимулируют кровообращение и обменные процессы головного мозга.
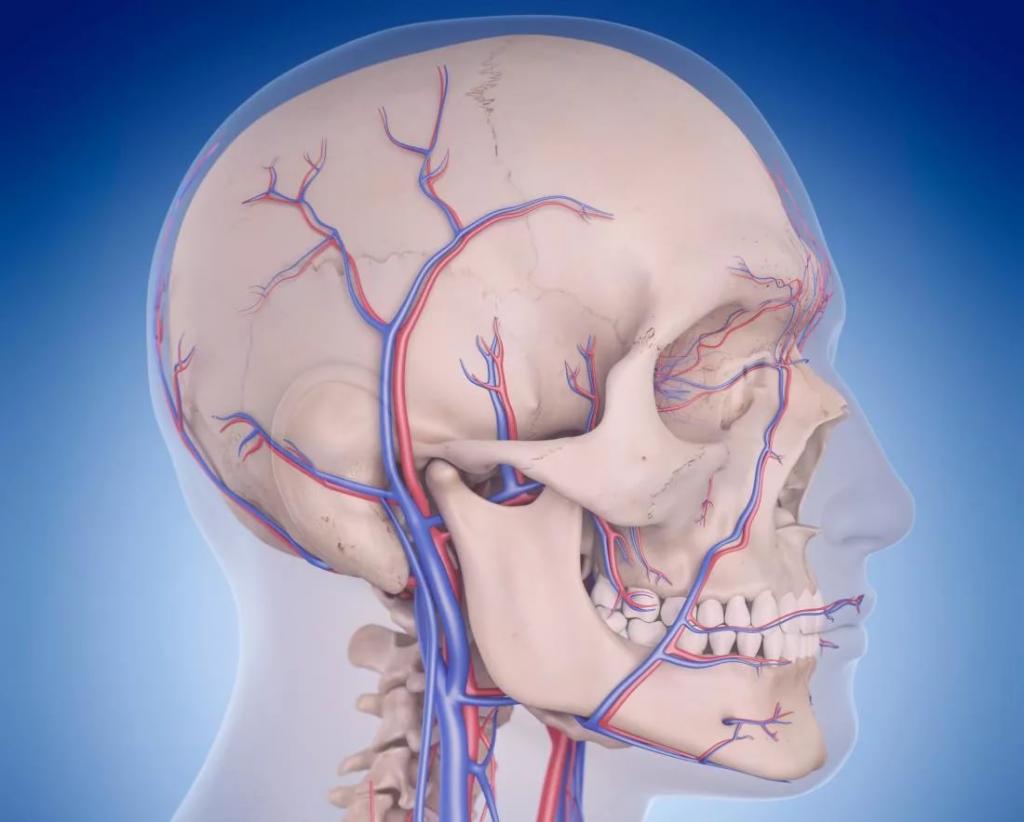
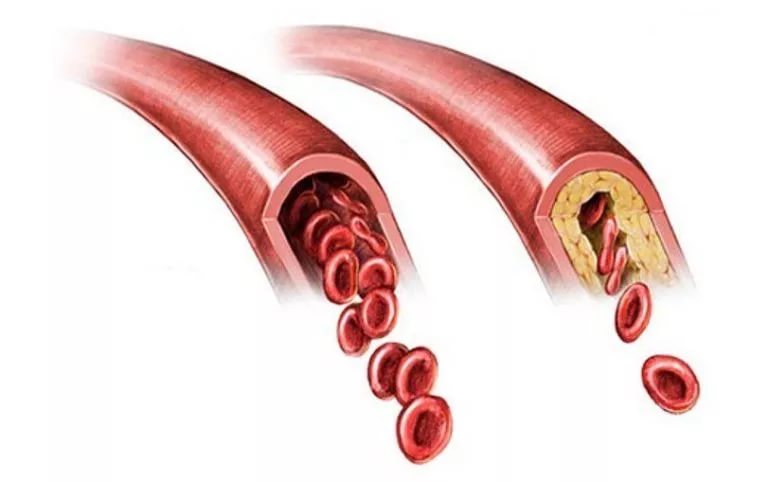
Патогенез
Помимо атеросклеротической энцефалопатии принято выделять гипертоническую и смешанную. В первом случае в основе патогенеза лежит стойкая артериальная гипертензия. Смешанный тип сочетает клинические проявления и гипертонической, и атеросклеротической энцефалопатии. В последнее время врачи отдельно выделяют венозную форму недуга. Она развивается на фоне нарушения оттока крови из полости черепа.
В Международной классификации болезней (МКБ-10) атеросклеротической энцефалопатии присвоен код I67.
Этиология
- Нарушения липидного обмена.
- Повышенное артериальное давление.
- Сахарный диабет.
- Табакокурение.
- Частое употребление спиртосодержащих напитков.
- Наследственная предрасположенность.
- Избыточная масса тела.
- Несбалансированное питание.
Согласно статистическим данным, атеросклеротическая энцефалопатия чаще всего диагностируется у мужчин. Медики считают, что это связано с влиянием гормонов на холестериновый обмен. Кроме того, естественным фактором риска является возраст. Чем человек старше, тем выше вероятность развития недуга.
Степени тяжести
Принято выделять следующие формы атеросклеротической энцефалопатии:
- Легкую. В этом случае симптоматика отсутствует или выражена слабо. Характерные признаки — психопатии различного рода и церебрастенический синдром.
- Субкомпенсированную. На данном этапе структурные изменения мозга становятся более выраженными. Клиническая картина усугубляется, возникают очаговые симптомы.
- Декомпенсированную. Характеризуется ярко выраженными клиническими проявлениями. В мозге можно обнаружить органические изменения, в том числе атрофию коры. Показатель плотности белого вещества снижен.
Таким образом, выраженность симптомов атеросклеротической энцефалопатии зависит от того, какую степень тяжести имеет недуг.
Клинические проявления
Характерные признаки патологии указаны в таблице.
На начальном этапе развития недуга симптомы не являются специфическими. Большинство людей списывают их наличие на банальное утомление. Таким образом, многие пациенты обращаются в медицинское учреждение уже на этапе быстрого прогрессирования болезни.

Диагностика
При возникновении первых признаков энцефалопатии атеросклеротического генеза необходимо обратиться к врачу и как можно скорее. Лечением патологии занимается нейрохирург, невролог и сосудистый хирург.
Первичная диагностика заболевания подразумевает сбор анамнеза и проведение физикального осмотра. Кроме того, врач оценивает состояние вестибулярного аппарата, проверяет мышечные и сухожильные рефлексы, а также пытается понять, насколько сохранена четкость речи и когнитивные функции.
После проведения первичной диагностики доктор оформляет направление на комплексное обследование, включающее:
- МРТ или КТ с контрастированием.
- РЭГ.
- Дуплексное сканирование сосудов.
- Осмотр глазного дна.
На основании результатов диагностики врач выбирает тактику ведения пациента.

Лечение
Заболевание требует комплексного терапевтического подхода. Во всех случаях лечение атеросклеротической энцефалопатии подразумевает прием медикаментозных средств.
Классическая схема терапии патологии состоит из следующих пунктов:
Иные консервативные методы лечения атеросклеротической энцефалопатии:
- Иглоукалывание.
- Электрофорез.
- Озонотерапия.
- ЛФК.
Если просвет сосуда практически полностью перекрыт крупными атеросклеротическими бляшками, врач оценивает целесообразность хирургического вмешательства. Во время операции проводится стентирование пораженного кровеносного сосуда.

Прогноз
Исход заболевания напрямую зависит от своевременности обращения к врачу. При обнаружении патологии на ранней стадии удается остановить прогрессирование недуга.
Во всех остальных случаях прогноз менее благоприятный. На последней стадии больной не в состоянии сам себя обслуживать. В этом случае все лечебные мероприятия направлены на купирование клинических проявлений и поддержание жизни.
Игнорирование заболевания приводит к его быстрому прогрессированию и, соответственно, развитию осложнений. Отсутствие лечения может привести к инсульту.
В заключение
- Что такое атеросклеротическая энцефалопатия?
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика и полезные советы
- Видео по теме
Атеросклеротическая энцефалопатия является распространённой, хотя и редко признанной причиной слабоумия у людей преклонного возраста. Люди часто слышат жалобы и сами жалуются на головные боли, головокружение, постоянную бессонницу, но не задумываются о происхождении плохого самочувствия, подозревая магнитные бури причиной недомогания. Между тем все эти симптомы могут сигнализировать о начальной стадии энцефалопатии. Насколько серьёзна эта болезнь, как она протекает и какой у неё финал?
Что такое атеросклеротическая энцефалопатия?
Подкорковая атеросклеротическая энцефалопатия – медленно прогрессирующее заболевание головного мозга, развивающееся вследствие хронической ишемии глубоких слоёв белого вещества. Недостаточность кровообращения наступает в результате атеросклеротического поражения мелких артерий, питающих мозг. Анатомия кровеносных сосудов, питающих подкорковое белое вещество головного мозга, вероятно, является, предрасполагающим фактором.
Расстройство мозга, характеризующееся повреждением сосудов, носит также название субкортикальной сосудистой деменции, дисциркуляционной энцефалопатии (ДЭП), болезни Бисвангера (по имени швейцарского психиатра Отто Бисвангера, впервые описавшего заболевание в 1894г.
Причины
Церебральная микроангиопатия развивается в результате сочетанного действия 2 основных факторов – атеросклероза и гипертонии. Атеросклероз – естественный процесс старения кровеносных сосудов (артерий), связанный с осаждением атеросклеротических масс на сосудистой стенке. Сначала происходит накопление липидов на внутренней (эндотелиальной) оболочке сосудов, со временем в процесс вовлекается её мышечный слой. По мере того как артерии приобретают всё более суженный просвет, количество крови, поступающей в мозг, уменьшается.
Поскольку небольшая атеросклеротическая бляшка незаметно изменяет кровоток, атеросклероз прогрессирует незаметно. Сужение просвета артерий организм компенсирует нарасающей гипертензией. Угрожающие симптомы появляются, если происходит разрыв сосуда или отделение атеросклеротической бляшки с последующим образованием тромба. Когда дефицит кислорода и питательных веществ становится очевидным, клетки мозга погибают, происходит обширная демиелинизация мозгового вещества. Тромбэмболические микроинфаркты случаются как в подкорковой зоне, так и в стволе мозга.
Кроме микроангиопатий, способствовать развитию хронической ишемии мозга могут такие факторы:
- нарушения системного кровообращения: (гипертоническая болезнь, заболевания
- сердечно-сосудистой системы с признаками хронической сердечной недостаточности, нарушением сердечного ритма);
- аномалии сосудов шеи, плечевого пояса, аорты;
- сахарный диабет;
- спондилёз (дегенеративные изменения позвоночника);
- черепно-мозговые травмы;
- избыточный вес;
- курение;
- генетическая предрасположенность.
Симптомы
Атеросклеротическая энцефалопатия характеризуется триадой синдромов: когнитивным диссонансом, нарушениями функции ходьбы и расстройствами органов малого таза.
Клинические проявления объясняются повреждением подкорковых нейронных цепей, контролирующих когнитивные функции: кратковременную память, внимательность, настроение, способность к принятию решений. Картина слабоумия значительно варьирует как по степени выраженности, так и по симптоматике. Характерна психомоторная медлительность, забывчивость, неуклюжесть, личностные и поведенческие деформации в форме апатии, депрессии, раздражительности.
Дисциркуляторная энцефалопатия отличается прогрессирующим течением, периодически прерываемым стадией ремиссии. Различают 3 степени поражения, продолжительность каждой фазы болезни определяется степенью атеросклеротического поражения, тяжестью гипертонии, наличием или отсутствием наследственных факторов, образом жизни:
- ДЭП 1 степени предполагает незначительное поражение мозга. Проявляется такими симптомами, как головокружение, звон в ушах, инверсия сна, лёгкий дисбаланс при ходьбе. Если диагноз устанавливается на этой стадии, существует возможность достичь стабильной длительной ремиссии.
- Для ДЭП 2 степени характерны приступы головной боли, серьёзные провалы кратковременной памяти, нарушение контроля над действиями, дизартрия, дисфония, потеря слуха и зрения. Появляется тремор рук, ненормальные рефлексы сгибательного типа. Больные демонстративно апатичны, безучастны, раздражительны, но ещё способны себя обслуживать.
- Третья степень – декомпенсированная. Больные страдают от почти не прекращающейся головной боли. Развивается тяжёлая деменция, паркинсонизм, стойкое нарушение координации. У части пациентов наблюдаются эпизоды эпилепсии, галлюцинации, паранойя. Они полностью недееспособны, зависят от помощи других, нуждаются в постоянном уходе и опеке. При наступлении слабоумия ожидаемая продолжительность жизни резко сокращается.
Изменение походки на начальных этапах болезни выглядит следующим образом: больной делает мелкие, семенящие, шаркающие шаги. Затем нарушается автоматизм ходьбы, человек тщательно выбирает, как и куда сделать очередной шаг. Это напоминает ходьбу здорового человека на льду. Основные характеристики: задержка и уменьшение длины шага, шаткость походки, нестабильность при повороте. В финальной стадии способность к самостоятельному передвижению утрачивается полностью.
Дисфункция органов малого таза проявляется первоначально в виде учащённого мочеиспускания. С прогрессированием болезни частые мочеиспускания обязательно переходят в стадию недержания мочи.
Диагностика
Диагноз болезни Бисвангера устанавливается на основании анамнеза, клинической симптоматики, результатов УЗИ сосудов головного мозга, МРТ, КТ и нейропсихологического тестирования. В пользу энцефалопатии свидетельствует наличие прямой взаимосвязи между клиникой болезни и повреждением атеросклерозом церебральных артерий. Тщательному обследованию подлежит состояние сердечно-сосудистой и эндокринной системы, позвоночника, позвоночных артерий.
Визуализация мозга посредством магнитно-резонансной или компьютерной томографии позволяет обнаруживать очаги демиелинизированной ткани, лакунарные инфаркты в желудочковых и более глубоких областях. Степень пораженности определяется с учётом обширности атрофии белого вещества, оценки личностных расстройств, нарушения координации.
Лечение
Субкортикальная атеросклеротическая энцефалопатия не имеет специфического лечения. Замедлить прогрессирующее течение болезни на ранней стадии помогают меры по устранению факторов риска, лечения сопутствующих соматических заболеваний.
Симптоматическая терапия включает назначение препаратов, улучшающих кровоснабжение мозга и метаболические процессы (Актовегин, Пирацетам, Гинкиум, Гинко билоба). Устранение неврологической и психопатической клиники проводится с применением седативных препаратов (Галоперидол, Клометиазол, Мельперон). Назначают препараты никотиновой кислоты, Глицин, витамины группы В, Токоферол, Ретинол.
Профилактика и полезные советы
Поскольку специального лечения энцефалопатии не существует, профилактика сводится к минимизации факторов атеросклеротического генеза, своевременному лечению артериальной гипертензии.
При появлении первых признаков заболевания рекомендуется:
Диета предусматривает включение в рацион питания фруктов и овощей, проросшей пшеницы, орехов, растительных масел, рыбы и морепродуктов. Полезны каши из гречки, коричневого риса, пшена, овсянки. Высокий уровень содержания холестерина в крови – это повод для ограничения сливочного масла, жирного творога и сметаны, яиц. Наличие в анамнезе гипертонической болезни диктует необходимость ограничения соли, консервированных и маринованных продуктов, копчёностей, колбас.
Если первые симптомы нарушенного мозгового кровообращения знакомы вам не понаслышке, не задерживайтесь с визитом к врачу. Своевременное и адекватное лечение энцефалопатии, предпринятое на 1 и даже 2 стадии, поможет приостановить разрушительный процесс и достичь стойкой длительной ремиссии.
Атеросклеротическая энцефалопатия головного мозга — хроническая прогрессирующая патология, развивающаяся на фоне атеросклероза и гипертонии. На поздних стадиях характеризуется деменцией, протекает с острой очаговой симптоматикой или прогрессирующими неврологическими нарушениями, связанными с разрушением белого вещества. В некоторых случаях под термином болезнь Бинсвангера понимают подострое поражение головного мозга с быстро развивающимся слабоумием на фоне злокачественного течения гипертензии. Заболевание диагностируется достаточно часто.

Стадии и симптомы болезни
1-я стадия энцефалопатии имеет умеренно выраженные проявления. Возникает церебрастенический синдром:
- ухудшение памяти;
- эмоциональная нестабильность;
- раздражительность;
- головокружение и головные боли.
Обнаруживаются различные формы психопатии:
- астенодепрессивная;
- параноидальная;
- аффективная;
- астеноипохондрическая.

Очаговых неврологических нарушений не обнаруживается. На ранних стадиях преобладают повышенная возбудимость, частые смены настроения, беспокойный сон.
Энцефалопатия 2 степени называется субкомпенсированной. Нарастают структурные изменения, симптомы становятся не только более выраженными, но и устойчивыми. Головные боли приобретают постоянный характер, психопатия усугубляется. Пациент становится вялым, плаксивым. У него:
- нарушается сон;
- ухудшается память;
- снижается концентрация внимания.
Сосудистая недостаточность способствует очаговому поражению тканей головного мозга, что приводит к развитию того или иного неврологического расстройства. Чаще всего это амиостатический или псевдобульбарный синдром, а также пирамидная недостаточность. Нарушаются иннервация лицевых мышц, мелкая моторика, слух и зрение. Случаются эпилептоморфные припадки.
Энцефалопатия 3 степени имеет ярко выраженные проявления. Обнаруживаются органические изменения в головном мозге, появляются периваскулярные лакуны, возможно развитие атрофии коры.
При проведении КТ и МРТ выявляются очаги снижения плотности белого вещества возле боковых желудочков и субкортикальных отделов полушарий. Клиническая картина дополняется:
- мозжечковыми расстройствами;
- параличами;
- нарушением речи и памяти.
Усиливаются признаки поражения сосудов. Вместе с неврологическими расстройствами появляются симптомы расстройства функций внутренних органов. На 3-й стадии развивается острое нарушение мозгового кровообращения.
Картина слабоумия может иметь различную степень тяжести. Часто возникают явления эйфории и аспонтанности. При проведении нейропсихологического анализа выявляется лобная и субкортикальная дисфункция. Походка пациента становится шаркающей, уменьшается длина шага. Нарушение внутренних органов при атеросклерозе проявляется в виде гиперактивности мочевого пузыря:
- учащенное мочеиспускание;
- ложные позывы;
- недержание мочи.
Двигательные нарушения могут характеризоваться паркинсоноподобной симптоматикой. Нарастает эмоциональное оскудение, пациент утрачивает прежние интересы.

Причины возникновения заболевания
Основным провоцирующим фактором считается пожилой возраст. Болезнь Бинсвангера наиболее часто диагностируется у лиц 50–70 лет.
В большинстве случаев наблюдаются повышение артериального давления и признаки атеросклероза. Употребление жирной пищи негативно сказывается на состоянии сосудов.
Организм с возрастом теряет способность к быстрому расщеплению жиров, повышается уровень холестерина в крови. В результате на стенках сосудов образуются бляшки, препятствующие нормальному кровотоку. Это состояние и называется атеросклерозом, в результате которого ткани мозга перестают получать требуемое количество кислорода и питательных веществ. Развивается атеросклеротическая дисциркуляторная энцефалопатия. Важно знать, как лечить атеросклеротическую энцефалопатию.

Терапевтические мероприятия
Лечение заболевания имеет 3 направления:
- Устранение причины возникновения патологии.
- Симптоматическая терапия.
- Профилактика осложнений.
Наиболее эффективным методом считается реконструкция пораженных сосудов. Показания к операции определяются путем установления связи между энцефалопатией и закупоркой артерий. Помимо хирургического вмешательства требуется соблюдение специальной диеты, прием статинов и антиагрегантов.

Препарат Фенотропил относится к группе нейромодуляторов. Он оказывает положительное воздействие на нейромедиаторные процессы. Выраженное антиастеническое действие позволяет проводить полноценную реабилитацию пациента. Фенотропил хорошо переносится организмом и быстро всасывается в кишечнике. Принимают его в назначенных врачом дозах 1 раз в сутки. Курс лечения — 2 месяца.
В связи с тем, что окислительные процессы ускоряют некроз мозговых тканей, при атеросклерозе необходим прием антиоксидантов. Большинство препаратов данной группы обладает ноотропными и нейропротективными свойствами.
Наиболее эффективным среди них считается Мексидол. Его применяют инъекционно 2 раза в день в течение 2 недель, после чего переходят к таблетированным формам.
Танакан — препарат на основе экстракта гинкго билоба. Эффективность лекарственного средства объясняется его ноотропным и антиоксидантным действием. Регулярный прием способствует улучшению свойств крови, восстановлению мозгового кровообращения и интеллектуальных способностей.
Цитофлавин — препарат, в состав которого входит никотиновая и янтарная кислота, рифофлавин и рибоксин. Его применяют в виде капельницы на основе глюкозы или физраствора. Процедура проводится 1 раз в 2–3 недели. Актовегин восстанавливает процесс поступления кислорода в ткани головного мозга, стимулирует выработку аденозинтрифосфата, обеспечивая клетки энергией. Многочисленные исследования доказали высокую эффективность препарата при когнитивных нарушениях.
Читайте также:


