Блокада двигательных волокон тройничного нерва

(блокада двигательных и чувствительных волокон)
Блокада по способу Берше. Для выключения жевательного нерва вкол иглы производят перпендикулярно к кожному покрову под нижний край скуловой дуги, отступив кпереди от козелка ушной раковины на 2 см. Иглу продвигают горизонтально к средней линии на глубину 2,0—2,5 см через вырезку нижней челюсти. Вводят 3—5 мл анестетика. Эффект анестезии определяется через 5—10 мин и выражается в расслаблении жевательных мышц. Эту анестезию используют при наличии воспалительной контрактуры нижней челюсти (в сроки до 10 дней после ее развития). При появлении органических изменений в мышцах добиться открывания рта блокадой нерва не удается.
Блокада по способу Егорова. Анестезия позволяет блокировать не только жевательный нерв, но и остальные двигательные ветви нижнечелюстного нерва. Депо из раствора анестетика создается на уровне основания переднего ската суставного бугорка, у наружной поверхности подвисочного гребня, что позволяет инфильтрировать клетчатку крыловидно-височного, крыловидно-нижнечелюстного пространств и подвисочной ямки. Именно там залегают двигательные ветви. Врач располагается справа от больного. Фиксирует дистальную фалангу 1 пальца левой руки на наружной поверхности головки нижней челюсти и суставною бугорка височной кости. Больного просят открыть и закрыть рот, сместить нижнюю челюсть в сторону. Таким образом определяют место вкола иглы, которое должно находиться на 0,5—1,0 см кпереди от суставного бугорка, под нижним краем скуловой дуги. Обработав кожу спиртом или спиртовым раствором йода, производят вкол в найденную точку. Иглу продвигают под скуловой дугой несколько вверх (под углом 60—75° к коже) до наружной поверхности височной кости. Это расстояние фиксируют II пальцем правой руки и извлекают иглу на 0,5—1,0 см. Затем под прямым углом к поверхности кожи иглу погружают в мягкие ткани на отмеченную II пальцем глубину и вводят 2 мл раствора анестетика. Обезболивание верхнечелюстного и нижнечелюстного нервов (стволовая анестезия). При проведении травматических операций, требующих обезболивания в области тканей всей верхней или нижней челюсти, можно блокировать верхнечелюстной нерв у круглого отверстия в крыловидно-небной ямке и нижнечелюстной — у овального отверстия. Исследования С.Н.Вайсблата показали, что наиболее простым и доступным ориентиром при блокаде второй и третьей ветвей тройничного нерва является наружная пластинка крыловидного отростка клиновидной кости. Крыловидно-верх-нечелюстная щель, которой крыловидно-небная ямка открывается кнаружи, и овальное отверстие находятся в одной плоскости с наружной пластинкой крыловидного отростка. Вход в крыловидно-небную ямку расположен кпереди, а овальное отверстие — кзади от нее (рис. 5.26, а). Для стволовой анестезии необходимо использовать иглу длиной 7—8 см.

Обезболивание верхнечелюстного нерва. Подскулокрыловидный путь обезболивания в крыловидно-небной ямке по Вайсблату. С.Н. Вайсблат доказал, что проекция наружной пластинки крыловидного отростка находится на середине описанной им козелково-глазничной линии, проведенной от козелка ушной раковины до середины отвесной линии, которая соединяет наружный край глазницы с передненижним участком скуловой кости. Вкол иглы производят в середине козелково-глазничной линии, у нижнего края скуловой дуги (рис. 5.26, б). Иглу продвигают внутрь в горизонтальной плоскости строго перпендикулярно к кожным покровам до упора в наружную пластинку крыловидного отростка. Отмечают глубину погружения иглы (обычно 4—6 см) предварительно насаженным на нее кусочком стерильной резинки. Иглу извлекают несколько больше чем на половину, поворачивают ее кпереди под углом 15—20° и вновь погружают в ткани на отмеченную глубину, при этом игла достигает крыловидно-небной ямки. Учитывая небольшой объем крыловидно-небной ямки, заполненной сосудами, нервами и клетчаткой, достаточно ввести в нее анестетик, чтобы он проник к круглому отверстию и верхнечелюстному нерву. Подводить иглу непосредственно к круглому отверстию нет надобности. Вводят 2—4 мл раствора анестетика. Через 10—15 мин наступает анестезия.
Подскуловой путь. Вкол иглы делают в место пересечения нижнего края скуловой кости с вертикальной линией, проведенной от наружного края глазницы, т.е. у нижнего края скуловой кости. Иглу направляют кнутри и несколько вверх до соприкосновения с бугром верхней челюсти. Затем, скользя иглой по кости (шприц отводят кнаружи), продвигают ее на 4—5 см кзади и кнутри, после чего игла попадает в крыловидно-небную ямку несколько выше ее середины. Вводят 2—4 мл анестетика.
Орбитальный путь. Вкол иглы делают в области верхней границы нижненаружного угла глазницы, что соответствует верхнему краю скуловой кости. Иглу продвигают по наружной стенке глазницы кзади на глубину 4—5 см строго в горизонтальной плоскости. При этом игла не должна терять контакта с костью и отклоняться вверх. На этой глубине игла достигает области круглого отверстия, где вводят 5 мл анестетика. Если иглу провести по нижнеглазничной стенке до нижней глазничной щели, то анестетик через нее проникает в крыловидно-небную ямку, где блокирует верхнечелюстной нерв.
Небный путь (внутриротовой). Иглу вводят в крыловидно-небную ямку через большое небное отверстие и большой небный канал. Войдя в большое небное отверстие, иглу продвигают вверх и кзади по каналу на глубину 3,0—3,5 см до крыловидно-небной ямки. Вводят 1,5—2,0 мл анестетика. Способ введения иглы в большое небное отверстие приведен при описании анестезии большого небного нерва.
Зона обезболивания: все ткани и органы, получающие иннервацию от второй ветви тройничного нерва.
Обезболивание нижнечелюстного нерва у овального отверстия по Вайсблату. Через середину козелково-глазничной линии иглу погружают до наружной пластинки крыловидного отростка так же, как при блокаде верхнечелюстного нерва. Затем извлекают ее кнаружи до подкожной клетчатки и, развернув иглу на 1 см кзади, погружают в ткани на первоначальную глубину. Игла при этом достигает уровня овального отверстия. Вводят 2—3 мл обезболивающего раствора. Анестезия наступает через 10—15 мин. Зона обезболивания: все ткани и органы, получающие иннервацию от третьей ветви тройничного нерва.
Осложнения стволовой анестезии. При проведении стволовой анестезии игла может попасть в полость носа или в слуховую трубу. Могут возникнуть диплопия, механическое повреждение отводящего и глазодвигательного нервов. Пропитывание анестетиком с адреналином зрительного нерва может привести к временной потере зрения. Возможно повреждение крупных артериальных и венозных стволов у основания черепа. Профилактика осложнений — тщательное соблюдение техники проведения анестезии.

Блокада двигательных ветвей тройничного нерва по Егорову
Среди многочисленных способов блокады ветвей нижнеиелюстного нерва широкое распространение получили подскуловые методы.
Этот подход является сравнительно коротким и более доступным для продвижения иглы к ветвям тройничного нерва.
При изучении анатомических препаратов и гистотопографических срезов автор установил, что под нижним краем скуловой дуги послойно располагаются кожа, подкожная жировая клетчатка, иногда околоушная слюнная железа, жевательная и височная мышцы.
Соответственно задней половине вырезки нижней челюсти между внутренней поверхностью височной мышцы и наружной поверхностью нижнего отдела одноименной кости располагается узкая прослойка клетчатки, которая идет постепенно расширяясь книзу и на уровне вырезки нижней челюсти отделяет медиальную поверхность жевательной и височной мышц от латеральной крыловидной мышцы.
Ширина прослойки клетчатки крыловидно-височного пространства на препаратах взрослых колеблется от 2 до 8 мм. На препаратах новорожденных она представлена в виде узкого слоя шириной 1—2 мм. Полоса этой клетчатки внизу сливается с клетчаткой крыловидно-челюстного пространства, последняя доходит до нижнего края нижнечелюстного отверстия.
Сверху тонкая прослойка клетчатки иногда располагается между основанием черепа и латеральной крыловидной мышцей, а также между верхней и нижней головками этой мышцы. В описанных слоях клетчатки располагаются двигательные ветви нижнечелюстного нерва.
Следует отметить, что расстояние от наружной поверхности нижнего края скуловой дуги до клетчатки верхнего отдела крыловидно-височного пространства у взрослых людей подвержено весьма значительным индивидуальным колебаниям (15—35 мм) (П. М. Егоров).
Существующие подскуловые способы блокады ветвей нижнечелюстного нерва (Берше и др.) не учитывают широкого диапазона изменчивости пространственных соотношений между органами и тканями, расположенными по пути продвижения иглы. Проведенные автором исследования позволяют внести определенную точность в методику блокады двигательных ветвей нижнечелюстного нерва со стороны нижнего края скуловой дуги и у каждого пациента индивидуализировать глубину вкола иглы и.депонировать раствор анестетика только в клетчатке крыловидно-височного пространства.
Автор установил, что в качестве ориентира для выключения двигательных ветвей нижнечелюстного нерва со стороны нижнего края скуловой дуги целесообразно использовать латеральную поверхность чешуи височной кости, находящейся почти в одной вертикальной плоскости с клетчаткой крыловидно-височного пространства.
Сущность этого способа заключается в следующем: пациент находится в стоматологическом кресле. Голова его повернута в противоположную сторону. Большим пальцем левой руки врач определяет расположение головки нижней челюсти и переднего ската суставного бугорка. Для этого он просит пациента открыть и закрыть рот, подвигать нижней челюстью из стороны в сторону.
Определив расположение суставного бугорка, врач просит пациента закрыть рот, затем, не снимая пальца с суставного бугорка, обрабатывает кожу спиртом или настойкой йода. Под нижний край скуловой дуги он вкалывает иглу непосредственно кпереди от основания суставного бугорка и продвигает ее несколько вверх (под углом к коже в 65—75°) до контакта с наружной поверхностью чешуи височной кости. (рис. 27,1), отмечает глубину погружения иглы в мягкие ткани и извлекает ее до скуловой дуги на себя. Затем устанавливает иглу перпендикулярно к коже или несколько книзу и вновь погружает ее в мягкие ткани на отмеченное расстояние (рис. 27,2; 28).

Конец иглы оказывается у вершины подвисочного гребня, в крыловидно-височном клетчаточном пространстве. Здесь проходят нервы, в крыловидно-височном клетчаточном пространстве. Здесь проходят нервы, иннервирующие височную и жевательные мышцы. По щелевидному промежутку, отделяющему верхнюю головку латеральной крыловидной мышцы от основания черепа, имеется прямая связь с клетчаткой подвисочной ямки, в которой располагаются другие двигательные и чувствительные ветви нижнечелюстного нерва.
Для выключения двигательных ветвей нижнечелюстного нерва с целью снятия спазма и боли в жевательных мышцах вполне достаточно ввести 1—1,5 мл 0,5% раствора анестетика без сосудосуживающих веществ. Анестетик вводят медленно, в течение 2—3 мин.
К концу введения анестетика пациенты нередко отмечают значительное улучшение открывания рта, уменьшение или прекращение боли в покое и при движениях нижней челюсти. Благоприятные результаты, наступившие после блокады двигательных ветвей тройничного Нерва, подтверждают диагноз синдрома болевой дисфункции височно-нижнечелюстного сустава.
Одновременно эта блокада является хорошей лечебной процедурой, снимающей боль на 1,5—2 ч, иногда на более длительный период времени. Однако чаще менее интенсивная тупая боль появляется вновь. Проведение 4—6 блокад с интервалом в 2—3 дня наряду с другими способами лечения (лечебная гимнастика, аутогенная тренировка и др.) приводит к прекращению болей и восстановлению полного объема движений нижней челюсти.
Депо анестетика создают в зоне расположения сосудисто-нервных пучков жевательной, височной, латеральной крыловидной мышц. Это обстоятельство имеет немаловажное значение, так как в области введения раствора анестетика в течение 48—72 ч отмечается местное повышение температуры на 1—2°С.
Простота техники и отсутствие осложнений при проведении более 5 тысяч блокад убедили нас в высокой эффективности этого диагностического и лечебного метода. После проведения курса лечения блокадами у 32 % пациентов с резким болевым синдромом мы наблюдали прекращение болей и нормализацию функций височно-нижнечелюстного сустава на длительный период времени.
У пациентов со слабо выраженными симптомами синдрома болевой дисфункции височно-нижнечелюстного сустава (небольшая боль или щелканье в суставе и др.) мы отмечали благоприятные результаты от медикаментозной терапии, лечебной физической культуры и других способов лечения без блокады двигательных ветвей тройничного нерва слабыми растворами анестетика.
Берше предложил при ограниченном открывании рта (воспалительная контрактура) обезболивание двигательных волокон третьей ветви тройничного нерва. М.Д.Дубов модифицировал эту анестезию и предложил вместе с двигательными - обезболивание и чувствительных нервов: язычного и нижнеальвеолярного, иногда и щечного нервов. При длительном существовании воспалительной контрактуры больше 10-12 дней, в результате наступивших значительных дегенеративных изменений в мышцах нельзя рассчитывать на благоприятные результаты, т.е. на расслабление мышц, достаточное раскрытие рта.
Для выключения указанных нервов иглу вводят через кожу, перпендикулярно к ее поверхности, под скуловую дугу, на середине расстояния между венечным и суставным отростками нижней челюсти или отступя от козелка уха на 2-2,5 см кпереди, продвигают иглу через полулунную вырезку нижней челюсти на глубину около 2-2,5 см (в зависимости от толщины жирового покрова) и вводят 2-3 мл обезболивающего раствора. При этом по Берше обезболиваются двигательные волокна третьей ветви тройничного нерва, а М.Д.Дубов рекомендует продвинуть иглу на глубину 3-3,5 см и ввести сюда раствор обезболивающего вещества и обезболиваются язычный и нижнеальвеолярный нервы, а иногда и щечный. Обезболивание, наступающее через 8-10 мин, позволяет безболезненно проводить операции в соответствующих отделах альвеолярного отростка и полости рта.
Анестезия по П.М.Егорову позволяет блокировать двигательные нервы нижнечелюстного нерва.
Врач становится справа от больного и фиксирует фалангу первого пальца левой руки на наружной поверхности суставной головки и суставного бугорка. Определяют место вкола иглы, для этого больного просят открыть, закрыть рот, боковые движения нижней челюсти. Кожные покровы обрабатывают спиртом или спиртовым раствором йода, или хлоргекседином. Вкол иглы делают под нижним краем скуловой дуги, отступя кпереди на 0,5-1 см от суставного бугорка. Иглу продвигают под скуловой дугой кверху под углом 60-75 0 к коже и доводят до наружной поверхности височной кости. Отмечают это расстояние вторым пальцем правой руки и извлекают иглу назад на 0,5-1 см, а затем под прямым углом к поверхности кожи погружают в мягкие ткани на глубину до отметки II пальцем и вводят 2 мл раствора.
Лицевая или тригемино-симпатическая блокада по м.П.Жакову
Лицевая (тригемино-симпатическая) блокада была разработана М.П.Жаковым в 1953 г. при лечении больных с воспалительными процессами лица, челюстей, полости рта, иннервируемых II и III ветвями тройничного нерва.
Предложены 2 методики. Первая – наиболее простая. Делают вкол в 2,5 см от козелка уха под скуловой дугой, предварительно обработав кожные покровы антисептическими растворами, проводят иглу на 1,5-1,75 см и отклоняют иглу на 15 0 кпереди. Проводят иглу на 3,5 см и выпускают остальное количество анестетика.
Вторая методика применяется при неэффективности первой методики. Вкол иглы делают под скуловой дугой. отступя кпереди от козелка уха на 2,5 см, на пути следования иглы все время выпускают анестетик, проходят жевательную мышцу, полулунную вырезку, почти половину расстояния, иглу отклоняют на 20-25 0 кпереди и ведут вглубь на 5-6 см до ее упора в наружную пластинку крыловидного отростка и здесь выпускают остальное количество анестетика. Видоизменение методики направлено на достижение более точного и близкого расположения обезболивающего раствора ко II ветви тройничного нерва. Из анестетиков желательно пользоваться новокаином.
Новокаиновая блокада ветвей тройничного нерва применяется для купирования интенсивных болей при неврите или невралгии тройничного нерва. Вначале устанавливают болевые точки (точки Балле), при давлении на которые чаще всего начинается приступ болей. В зависимости от этого выбирают место для инъекции. Вводят концентрированный раствор новокаина (1—2%) либо смесь его с гидрокортизоном (25—30 мг на одну инъекцию).
Блокада I ветви тройничного нерва. Для определения места введения иглы II пальцем левой кисти делят верхний край орбиты пополам и, не снимая пальца, приставляют к нему кнутри II палец другой кисти сразу же над бровью. Здесь можно прощупать супраорбитальное отверстие, или супраорбитальный канал. Над ним тонкой иглой внутрикожно вводят 1—1,5 мл 2% раствора новокаина и затем, вводя дополнительно еще 2—3 мл, инфильтрируют подкожную клетчатку и ткани до кости вокруг этого отверстия.
После соприкосновения с костью иглу можно погружать в глубь канала не более чем на 5—6 мм. При блокаде гидрокортизоном его вводят также после предварительной внутрикожной анестезии раствором новокаина.
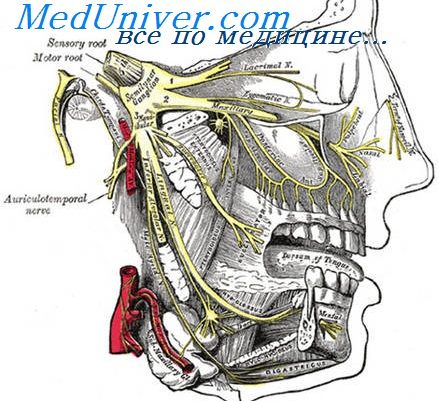
Блокада II ветви тройничного нерва в области нижнеглазничного отверстия. Определяют середину нижнего края орбиты. В этом случае II палец кисти лучше накладывать сверху так, чтобы мякоть ногтевой фаланги упиралась в край глазницы. Отступя на 1,5—2 см книзу от этого места, внутрикожно вводят раствор новокаина и затем инфильтрируют подлежащие ткани по направлению к нижнеглазничному отверстию и вокруг него, вплоть до кости. Вводят 3—4 мл 2% раствора новокаина. При этом, как и при блокаде I ветви, используют толстую и короткую иглу. Наиболее правильное направление иглы — чуть кверху и кнаружи, так, чтобы павильон ее почти вплотную подходил к крылу носа. Нельзя сильно нажимать иглой на кость и продвигать иглу после соприкосновения с ней более чем на 0,5 см.
Подведение раствора новокаина к нижнеглазничному нерву у нижнеглазничного отверстия может быть выполнено и по способу В.Ф.Войно-Ясенецкого (1946).
Блокада III ветви тройничного нерва у угла нижней челюсти. Больной лежит на спине, с валиком под лопатками. Голова запрокинута кзади и повернута в противоположную сторону. После внутрикожной анестезии тонкую иглу длиной 5—10 см вводят у нижнего края нижней челюсти, отступя от угла челюсти кпереди на 2 см. Игла должна скользить по внутренней поверхности челюсти параллельно ее восходящей ветви. На глубине 3—4 см конец иглы подходит к участку, где нижнечелюстной нерв вступает в толщу челюсти через нижнечелюстное отверстие. Сюда вводят 5—6 мл 2% раствора новокаина.
Блокаду подбородочного нерва производят на нижней челюсти у выхода этого нерва через подбородочное отверстие. Для того, чтобы определить местонахождение этого отверстия, полезно учитывать, что надглазничное, подглазничное и подбородочное отверстие находятся на одной вертикальной линии. Определить подбородочное отверстие несложно, если учесть, что оно расположено под альвеолярной перегородкой между I и II премолярами или под альвеолой II премоляра, причем размещается оно точно на середине расстояния между альвеолярным краем и нижним краем челюсти. Иглу можно вводить как через кожу, так и через слизистую оболочку преддверия рта.
Кроме введения новокаина и гидрокортизона, при невралгии тройничного нерва применяют периневральное введение витамина B12. Значительное улучшение в состоянии больных наступает от супраорбитальных инъекций этого витамина (в дозах 1000—5000 мкг на одну инъекцию) в область I ветви тройничного нерва, независимо от того, с какой ветви начинается приступ боли [Tremblau, 1958]. Удлинения свободных от боли интервалов добиваются и общими воздействиями, дополняющими анталгический эффект блокады, как это говорилось выше.
Некоторые формы тригеминалгии этиологически тесно связаны с заболеваниями околоносовых пазух. Поэтому при невралгии крылонебного узла (невралгия Сладера) дополнительно назначают смазывание задних отделов носовой полости 2% раствором кокаина и закапывание в нос 3% раствора эфедрина (по 3 капли 3 раза в день).
Так как при невралгии тройничного нерва могут происходить изменения в самом внутреннем волокне, то прием классических обезболивающих препаратов может не оказать нужный эффект. В таком случае помочь может метод под названием блокада тройничного нерва. Она представляет собой медицинскую процедуру, направленную на устранение болевого синдрома, вызванного воспалительным процессом.
Когда показана блокада?
При первых признаках воспаления тройничного нерва, лечение сначала начинают с приема противосудорожных, противовоспалительных, спазмолитических препаратов.
Процедура блокады назначается в следующих случаях:
- Расширены кровеносные сосуды;
- Сильно повышена потливость;
- Покрасневшие кожные покровы.
Самая частая причина выражается в сильном болевом синдроме, который препятствует нормальной жизнедеятельности пациента. Так, например, боль может возникать при самых обыденных процессах, таких как: пережевывание пищи, чистка зубов, во время разговора. В этом случае, блокада ветвей тройничного нерва становится единственным решением быстро вернуться к нормальной жизни. Причинами таких сильных болевых ощущений могут стать различные инфекционные заболевания, мигрени, воспалительный процесс гайморовых пазух.
Также причинами проведения блокады являются диагностированные неврит или невринома. Последняя представляет собой опухолевое образование тройничного нерва. Оно, как правило, не смотря на доброкачественный характер в большинстве случаев, провоцирует ярко выраженные болевые ощущения, устранение которых тяжело поддаются медикаментам.

Иногда блокада используется не только для обезболивания, но и для диагностики
Для того, чтобы определить, верно ли была определена пораженная зона, в которую подразумевается хирургическое вмешательство, в нее делается укол с анестетиком. Если после этого пациент чувствует облегчение и боль становится менее выраженной или вовсе исчезает, то область была определена правильно. Такой метод позволяет не допустить медицинскую ошибку.
Центральная блокада
Центральная блокада тройничного нерва осуществляется для следующих узлов:
- Гассеров узел. Процедура для этой зоны усложняется тем, что гассеров узел находится непосредственно в черепной коробке. Инъекции вводят через щеку в области второго коренного зуба. Игла должна обогнуть челюсть и пройти в полость черепа через отверстие, располагающееся в зоне крылонебной ямки. Процедура проводится с применением внутривенной седации, так как подразумевает значительные болевые ощущения, и аппарата узи для контроля введения иглы. Побочным эффектом обезболивания может стать временное онемение половины лица, которое проходит примерно через 8-12 часов;
- Крылонебный узел. Методика блокирования данного узла осуществляется в случае поражения второй или третьей ветви тройничного нерва. Как правило, такое состояние сопровождается покраснениями кожных покровов, повышенным слюноотделением и слезоточивостью. Для осуществления блокады пациента укладывают на бок на горизонтальную поверхность. Иглу шприца вводят через щеку примерно на расстоянии 3 см от ушной раковины по диагонали. Глубина ввода иглы варьируется в 3,5-4 см. Седация в этом случае не требуется.
Техника блокады тройничного нерва требует высокого профессионализма и абсолютной точности. В случае неправильно проведенной техники результатом может стать парализация лицевых мышц.
Блокирование удаленных ветвей
Если пораженными оказываются отдаленные ветви тройничного нерва, болевые ощущения, как правило, менее выражены.
Блокада в этом случае производится для одного из следующих нервов:
- Нижнечелюстной. Анестетик вводится через ротовую полость, а именно через слизистую оболочку в зоне крылочелюстной складки. Данная область располагается между 7 и 8 коренными зубами нижней челюсти;
- Подглазничный. Данный нерв локализуется примерно на 1 см ниже от нижнего края глаза. Боль при его защемлении ощущается в зоне верхней губы и крыльев носа. Иглу вводят в носогубную складку на уровне клыковой ямки;
- Подбородочный. Боль в этом случае охватывает область подбородка и нижней губы. Блокаду осуществляют путем введения инъекции в области подбородочного отверстия, примерно между 1 и 2 коренными зубами нижней челюсти;
- Надглазничный. Этот нерв напрямую отвечает за чувствительность лба и основания носа. Обезболивающий укол осуществляют в область внутренней стороны надбровной дуги. Для того чтобы определить точное место ввода иглы, необходимо провести небольшие постукивания подушечками пальцев. Там где боль ощущается наиболее выражено, и есть нужное место.

Блокада нижнечелюстного нерва осуществляется в зоне крылочелюстной складки
При вводе анестетика, боль исчезает практически сразу. Если врачом соблюдается правильная техника процедуры, то риск побочных эффектов сводится к нулю.
Внутрикостная блокада
Тригеминальная костная блокада проводится с применением местной анестезии. Во время процедуры специальную внутрикостную иглу вводят в надкостницу, после чего в губчатую костную ткань попадает анестетик. Под воздействием инъекции давление в костном канале, где располагается пораженный нерв, уменьшается. А также происходит стимуляция микроциркуляции сосудов.
Противопоказаниями к данной процедуре являются:
- Протекающие инфекционные заболевания в острой стадии;
- Наличие заболеваний сердечно-сосудистой системы;
- Нарушения процесса свертываемости крови.
Средний срок лечебного эффекта составляет 2 месяца. Только у 5% пациентов процедура не имеет положительного результата.
Побочные эффекты проявляются достаточно редко. Выражаться они могут в следующих явлениях:
- Аллергическая реакция на используемые препараты;
- Раздражение гайморовой пазухи;
- Осложнения в виде инфекционных заболеваний. Как правило, они имеют не серьезный характер, и быстро лечатся без применения антибиотиков.
Препараты для блокады
Для процедуры блокады при невралгии тройничного нерва используются местные анестетики. Они являются основным компонентом, так как способны купировать болевой синдром. Дополнительно могут применяться противовоспалительные, противосудорожные препараты, а также лекарственные средства, направленные на регенерацию нервов и устранение болезненных импульсов, возникающих в вегетативных узлах.
Стандартным лекарственным комплексом для проведения блокады может служить сочетание Новокаина 1-2%, противовоспалительного гормона Гидрокортизона и питающего нерв витамина В12, например, в виде Цианокобаламина.

Новокаин 1-2% – стандартный препарат для блокады троичного нерва
Применяемые для процедуры медицинские препараты имеют очень большое разнообразие.
Поэтому их подразделяют на следующие группы:
- Пахикарпин. Используется в случае поражения нервных узлов. Его применение способствует устранению спазматических болей в области сосудистой стенки, а также улучшению нервной проводимости. Если у пациента выражены явные вегетативные нарушения, то данный препарат также уместно использовать для проведения блокады;
- Холиноблокаторы. Оказывают действие, аналогичное Пахикарпину;
- Кортикостероидные гормоны. Они направлены на устранение имеющегося воспалительного процесса в тканях организма. Как правило, при приеме гормонов данной группы купирование болевых ощущений требует времени. А вот регенерация пораженных нервов происходит гораздо быстрее. Наиболее популярными препаратами данной группы являются Гидрокортизон и Кеналог;
- Витамины группы В. Они также нередко вводятся в раствор для инъекций. Витамины не только воздействуют на саму причину невралгии, но и оказывают положительное воздействие на состояние организма в целом, например, укрепляют иммунную систему.
Процедуру блокады можно сделать в большинстве медицинских центров. На сегодняшний день она является достаточно доступным методом устранения болевого синдрома при невралгии.

- Что такое тройничный нерв?
- Где находится
- Как снять боль при невралгии тройничного нерва
- Когда применяют блокаду тройничного нерва?
- Техника выполнения блокады тройничного нерва
- Блокирование удалённых ветвей
- Внутрикостная блокада тройничного нерва
- Медикаменты, применяемые для выполнения блокады
Что такое тройничный нерв?
Тройничный нерв – смешанного типа. То есть он имеет не только чувствительные волокна, но и двигательные, отвечающие за жевательные мышцы. Состоит из трёх ветвей, отвечающих за чувствительность кожи лица и ротовой полости:
- первая ветвь контролирует область лба, нос и области вокруг глаз;
- вторая – зону скул, верхнюю челюсть и верхнюю губу;
- третья – нижнюю губу и нижнюю челюсть.
Основные ветви, в свою очередь, разделяются на более мелкие, отвечающие за передачу сигналов к отдельным частям лица.
Где находится
Тройничный нерв берёт своё начало в мозжечке и располагается в височной области, имея при этом множество мелких ответвлений, связывающих органы передней части головы с ответственными за них участками головного мозга. Точка разветвления главной ветви называется тройничный узел.
Как снять боль при невралгии тройничного нерва
Успешное обезболивание подразумевает под собой комплексную терапию. При первых проявлениях, характерных для воспаления, таких как расширение кровеносных сосудов, повышенная потливость и покраснение кожи, назначают противосудорожные, противовоспалительные и спазмолитические препараты. Защемление блокируют при помощи анестетиков. Помимо устранения симптомов необходимо искоренить факторы, спровоцировавшие появление патологии. Комплексные меры подразумевают использование медикаментов, лечебный массаж и физиотерапию.
Когда применяют блокаду тройничного нерва?
Основным симптомом поражения тройничного нерва является нестерпимая боль, которая отрицательно сказывается на ежедневном ритме жизни человека. Страдания приносят самые обычные функции: пережёвывание пищи, чистка зубов, ведение разговора. При таком положении дел медикаментозная блокада становится единственным способом возвращения к нормальной жизни.
Причиной появления болей может стать защемление или воспалительный процесс, например всевозможные инфекционные заболевания, мигрени и патологические процессы в гайморовых пазухах.
Неврит и невринома, являющиеся доброкачественными опухолями, также могут привести к возникновению болей, для устранения которых потребуется проведение блокады тройничного нерва.
Блокада может потребоваться не только с целью быстрого обезболивания, но и в случаях, когда необходимо провести диагностику при подготовке пациента к операции. Если после введения анестетика больной чувствует облегчение, то место поражения было определено специалистом верно и следующие за эти хирургические манипуляции не будут омрачены медицинской ошибкой.
Техника выполнения блокады тройничного нерва
Центральная блокада подразумевает устранение болевых проявлений на гессеровом и крылонёбном узлах. Процедура проводится следующим образом:
- Блокирование гессерова узла влечёт за собой определённые сложности, по причине его локализации в черепной коробке. Процедура проводится либо с целью диагностики, когда пациенту предстоит операция, либо в тех случаях, когда невралгия имеет центральное происхождение. Инъекция проводится под поверхностным медикаментозным сном по причине своей болезненности для пациента. Укол делается в районе второго моляра верхней челюсти через кожу щеки. Врач с помощью аппарата УЗИ отслеживает процесс вхождения иглы в черепную полость через крылонёбную ямку. Боль у пациента исчезает моментально после введения препарата, но побочный эффект, онемение половины лица, сохраняется в течение 8-10 часов.
- Блокада крылонёбного узла проводится только в том случае, если болевые ощущения сосредоточены во второй и третьей ветке тройничного нерва. При таком поражении у пациента появляются вегетативные сбои в виде обильного слюнотечения или слёзоотделения, покраснения кожных покровов. При инъекции блокадных препаратов в этом случае не используется внутревенная седация, так как глубина введения не так велика, как при блокировке гессерова узла. Пациент должен принять положение лёжа на боку, чтобы поражённый участок оставался наверху. Игла вводится на глубину четырёх сантиметров через щёку, в трёх сантиметрах по диагонали от ушной раковины. Боль исчезает сразу же после введения лекарства.
Важно! Для успешной анестезии большую роль играет диагностика. Важно правильно определить, какая именно ветвь тройничного нерва поражена и, на основе этого, выбирать зону введения инъекции.
Блокирование удалённых ветвей
Если у тройничного нерва повреждены отдалённые ветви, то интенсивность болевых ощущений не так высока и переносится пациентом значительно легче. Блокада, в зависимости от локализации конкретной ветви проводится следующим образом:
- Нижнечелюстной нерв. Обезболивающий препарат вводится через слизистую оболочку ротовой полости. Инъекцию делают в зоне крылочелюстной складки, локализующейся между седьмым и восьмым коренными зубами нижней челюсти;
- Подглазничный. Симптомами защемления этого нерва, располагающегося на 1 сантиметр ниже от нижнего края глаза, является боль в верхней губе и боковой части носа. Блокада выполняется при помощи инъекции через кожу в районе носогубной складки на уровне клыковой ямки;
- Подбородочный. При повреждении этого нерва пациент ощущает интенсивные боли в подбородке, отдающие в нижнюю губу. Инъекцию делают в районе подбородочного отверстия между четвёртым и пятым зубом;
- Надглазничный. Его защемление проявляется в виде пульсирующих болей, отдающих на основание носа и в лоб. Врач вводит препарат путём инъекции на внутренней стороне надбровной дуги, рядом с её краем.
Важно! Процедура по обезболиванию защемлённых нервов требует от врача аккуратности и точности. Даже небольшая ошибка в выполнении может привести к необратимым последствиям, поэтому необходимо ответственно относиться к выбору специалиста и лечебного учреждения.
Внутрикостная блокада тройничного нерва
Процедура внутрикостной блокады проводится под местной анестезией. Поводом отказаться от подобного вмешательства являются острые стадии инфекционных заболеваний, нарушения в работе сердечно-сосудистой системы и плохая свёртываемость крови. Если данные противопоказания отсутствуют, то врач вводит пациенту в надкостницу специальную внутрикостную иглу, через которую в губчатую костную ткань попадает обезболивающее. Инъекция помогает снизить давление в костном канале, где располагается поражённый нерв. Также процедура стимулирует микроциркуляцию сосудов.
Техника выполнения блокады тройничного нерва достаточно сложная. Даже не думайте проводить эту операцию дома.
Лечебный эффект от внутрикостной блокады сохраняется в течение двух месяцев.
Медикаменты, применяемые для выполнения блокады
При подборе препаратов для медикаментозного лечения врач ориентируется на наличие у пациента непереносимости определённого состава. Если таковая отсутствует, специалист использует стандартную схему, основу которой составляют анестетики местного действия. Также используются препараты узкого направления, блокирующие импульсы в узлах вегетативной нервной системы. В комплексной терапии, помимо обезболивающих лекарств, применяются препараты, обладающие противовоспалительными, противосудорожными и ранозаживляющими свойствами. Они помогают ускорить регенерацию повреждённого тройничного нерва.
О том, какие назначают лекарства и уколы можно прочитать в статье « Неврит тройничного нерва — симптомы и лечение «
Список препаратов, которые чаще всего применяются при блокаде тройничного нерва:
- Пахикарпин и холиноблокаторы. При помощи этих лекарств достигается блокада на уровне нервных узлов. Её результатом является снятие спазма и восстановление нервной проводимости на пострадавшем участке. Препараты хорошо работают в комплексе с обезболивающими растворами, если у пациента имеются выраженные вегетативные симптомы;
- Кортикостероиды. Для терапии чаще всего используют гидрокортизон, уменьшающий воспаление в нервных тканях. Препарат продлевает обезболивающий эффект и ускоряет регенерацию пострадавшего участка;
- Витамины группыB. При их дефиците нарушается нормальное функционирование нервной системы. Введение этих витаминов в состав для блокады, способствует восстановлению давших сбой функций;
- Карбамазепин. Противосудорожный препарат, сам по себе не несущий устранение болевых ощущений, но способный снизить их продолжительность и интенсивность. Для эффективного лечения рекомендуется принимать его совместно с анестетиками.
Блокада тройничного нерва на сегодняшний день является популярной и доступной медицинской процедурой, которую успешно выполняют в большинстве лечебных учреждений. Своевременное обращение к специалисту поможет избежать тяжёлых последствий в виде крайней степени проявления болевых симптомов, потери чувствительности кожных покровов и деформации лица. Воспаление (неврит) тройничного нерва — заболевание достаточно серьезное и затягивать с его лечением не стоит.
Точную стоимость блокады тройничного нерва нам найти в открытых источниках не удалось. Скорее всего в каждой клинике свои цены в зависимости от квалификации врача и престижа клиники. Цена более-менее похожих услуг начинается от 1500-1700 руб.
Читайте также:


