Блуждающий нерв лечение брадикардии
Общие сведения, где находится блуждающий нерв
От головного мозга из черепной коробки отходит 12 пар черепных нервов. Блуждающий нерв является десятой парой, и получил своё название из-за брожения по организму и широкого распространения. Анатомия нервной системы предполагает, что у вагусного нерва сложное строение, два ствола и он самый длинный. Картинки наглядно демонстрируют, что по всей длине вагуса расположены его ядра.
Патогенез
Двигательный ствол блуждающего нерва поражается чаще всего в результате инфекционного поражения. Параллельно в патологический процесс вовлекаются и другие черепные нервы:
- отводящий;
- лицевой;
- глазодвигательный;
- языкоглоточный.
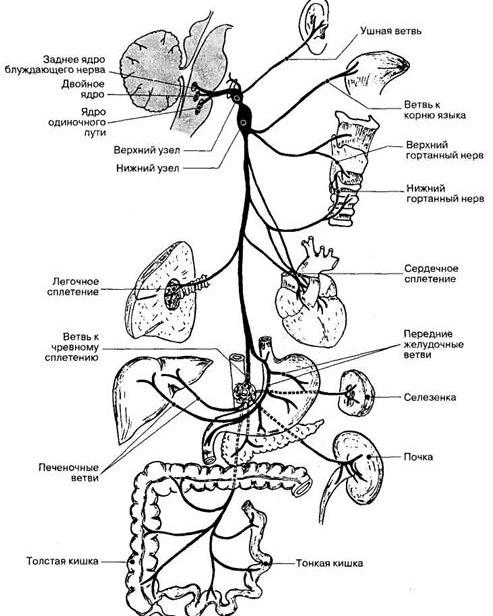
Схема прохождения правого блуждающего нерва
Чаще всего патология возникает при полиомиелите, острой форме демиелинизирующей полинейропатии Гийена-Барре и дифтерии.
Классификация
Части тела, которые охватывает Nervus vagus:
- Головной отдел. Сюда нервные сплетения попадают сразу по выходу из черепа. Данный отдел отвечает за иннервацию мозговой оболочки в черепе и задней стенки наружного слухового прохода около височной кости.
- Шейный отдел. Нервные волокна расположены в мышечной ткани голосовых связок, глотки, язычка и мягкого нёба. Частично нервные окончания проникают в слизистые оболочки надгортанника, глотки, корня языка, а также в щитовидную железу.
- Грудной отдел. Нерв проходит через отверстие в диафрагме и формирует нервные сплетения: пищеводное, лёгочное и сердечное.
- Брюшной отдел. Через отверстие в мембране нерв спускается по пищеводу и направляется к поджелудочной железе, печени и желудку.
Блуждающий нерв состоит из волокон 3-х типов:
- Чувствительные. Такие волокна находятся в барабанной перепонке, слуховом канале и оболочке мозга. Они способны получать и передавать информацию.
- Двигательные. Эти волокна задействуются для исполнения команды, которая сформировалась в головном мозге после переработки информации. Расположены в глотке, гортани и пищеводе.
- Вегетативные. Этот тип волокон ответственен на стабильную работу эндокринных желёз, внутренних органов, лимфатической и кровеносной системы. Расположены в кишечнике, мышце сердца, желудке, гладкой мускулатуре дыхательной системы, пищеводе.
Причины
Полноценное функционирование блуждающего нерва крайне важно, т.к. при его патологии:
- нарушается работа пищеварительного тракта, дыхательной системы, сердечной мышцы и желёз внутреннее секреции;
- нарушается регуляция кровяного давления.
К неправильной работе иннервируемых вагусом органов приводит:
- защемление нервных волокон;
- воспалительные процессы;
- раздражение;
- повреждение нервных волокон.
Патологические изменения могут наблюдаться как в полости черепа, так и на периферической части блуждающего нерва. Внутричерепные причины:
Внечерепные, периферические причины:
- отравления, интоксикации;
- инфекционные заболевания (гайморит, дизентерия);
- эндокринная патология;
- хронический алкоголизм;
- травматические повреждения;
- новообразования.
Симптомы блуждающего нерва
Клиническая картина во многом зависит от причины возникновения проблемы, локализации и степени повреждения. При внечерепных поражениях охватываются все 3 типа волокон вагуса и последствия могут быть крайне тяжёлыми:
- паралич двух стволов блуждающего нерва;
- частичное нарушение функции органов;
- летальный исход.
Симптомы, свидетельствующие о поражении вагуса:
- появление хрипоты и нарушение тембра голоса;
- расстройство функции глотания;
- диарейный синдром, либо, напротив, запоры;
- изменение сердечного ритма;
- нарушения функции дыхания.
Клиническая картина зависит от локализации зоны поражения:
- Головной отдел: мигрень, головная боль,головокружения, снижение слуха.
- Шейный отдел: трудности при глотании, изменение произношения слов, тембра голоса, нарушение кашлевого рефлекса.
- Грудной отдел: боль в грудной клетке, нарушения функции дыхания.
- Брюшной отдел: запор, рвота, диарейный синдром, расстройства пищеварения.
В состав вегетативной нервной системы входят симпатические волокна и уравновешивающие их работу парасимпатические нервные волокна. Здоровый тонус определяется их нормальным взаимодействием. Признаки правильной работы вегетативной нервной системы:
- незначительное увеличение пульса после вдоха и его снижение после выдоха;
- хорошее, приподнятое настроение;
- умение контролировать свои эмоции в стрессовых ситуациях.
В результате поражения блуждающего нерва страдает вегетативная нервная система, симптомы неврастении проявляются при нарушении в работе парасимпатических волокон n.vagus:
- раздражительность и вспыльчивость при пониженном тонусе;
- апатия и вялость при повышенном тонусе.
При раздражении вегетативных волокон блуждающего нерва наблюдаются серьёзные нарушений в работе внутренних органов. Что делают парасимпатические волокна:
- замедляют сердцебиение;
- расширяют просвет кровеносных сосудов;
- стимулируют секрецию желёз брюшной полости;
- снижают сократимость гладкомышечной ткани бронхов;
- запускают рефлекторный кашель в качестве защитной реакции.
Раздражение парасимпатических волокон ведёт к усилению работы желёз внутренней секреции, стимуляции перистальтики кишечника. Чрезмерная выработка желудочного сока может привести к язвенной болезни пищеварительного тракта, а при усиленной перистальтике развивается диарейный синдром. Как результат раздражения нерва может развиться приступ удушья из-за бронхоспазма.
Патологическая работа сердечно-сосудистой системы может быть связана с поражением блуждающего нерва. Возможные нарушения ритма:
Парасимпатическая нервная система активизируется в ночное время суток, что объясняет регистрацию нарушений ритма именно во время сна, ночью. Пациенты предъявляют жалобы на чувство нехватки воздуха, дискомфорт за грудиной. При поражении блуждающего нерва снижается пульс и уровень кровяного давления. При угнетении парасимпатических волокон наблюдается противоположная картина.
Понятие включает совокупность изменений в работе сердечно-сосудистой системы, которые носят рефлекторный характер и возникают при возбуждении рецепторов желудка и пищевода, чувствительных к химическим и механическим воздействиям. Приступы развиваются в результате раздражения вагуса при повышении давления в брюшной полости, связанного с переполнением желудка.
Клиническая картина складывается из симптомов, которые напоминают сердечный приступ. Диагностический поиск направлен на исключение заболеваний сердечно-сосудистой системы и выявление заболеваний пищеварительного тракта, которые могут быть причиной синдрома Ремхельда. Терапия заключается в применении седативных средств, спазмолитиков и включает сеансы психотерапии.
Анализы и диагностика
Залогом успешного лечения является своевременное обращение к врачу, выставление правильного диагноза и подбор адекватной терапии. Первичный осмотр проводится неврологом. Основные моменты, на которые стоит обратить внимание при осмотре:
- положение язычка (характерно отклонение в непоражённую сторону);
- осмотр мягкого нёба (характерно провисание).
С помощью стаканы воды проводится оценка глотательной функции: при поражении вагуса появляется кашель во время глотания. Дополнительные, но обязательные методы обследования:
- ЭКГ;
- рентгенография;
- ларингоскопия с оценкой функционального состояния голосовых связок;
- МРТ.
Лечение блуждающего нерва
Позитивный результат лечения достигается при определении истинной причины патологии и устранении её. В некоторых случаях положительная динамика наблюдается после плазмофереза – процедуры по очищению крови. Хороший эффект достигается и после электростимуляции нерва – процедура по направлению динамического тока в область болевых ощущений – в блуждающий нерв.
Нейрогенная брадикардия представляет собой симптоматическую патологию, которая развивается на фоне экстракардиальных заболеваний. Если основная болезнь не представляет угрозы здоровью человека, тогда можно не беспокоиться за отдаленные последствия. Единственное, важно с самого начала проводить правильное лечение.
При брадикардии определяется частота сердечных сокращений ниже 60 уд/мин у взрослых. У детей ЧСС определяется в зависимости от возраста, например, до года снижение пульса ниже 110 уд/мин считается ненормальным.
В процессе диагностики применяются стандартные способы, в первую очередь электрокардиография. Дополнительно проводятся лабораторные анализы, нагрузочные тесты, УЗИ сердца, а также специфические методы исследования, которые помогут установить точную причину патологического состояния.
Видео Брадикардия | Что делать
В ходе развития патологического состояния могут наблюдаться следующие формы замедленного ритма: синусовая и несинусовая. Для последней разновидности свойственно образование блокады проведения импульсов, поэтому подобное нарушение ритма в клинической практике считается неявной брадикардией.
Синусовая брадикардия характеризуется снижением активности синусового узла. Подобная форма зачастую развивается на фоне различных вегетативных расстройств, особенно при повышении тонуса парасимпатического отдела нервной системы. Если наблюдаются расстройства других органов и систем, тогда может возникать синоаурикулярное нарушение проводимости.
Определить развитие брадикардии можно по таким признакам, как повышенная утомляемость, выраженное чувство слабости, недостаток внимания и снижение памяти. Также больной начинает хуже справляться с привычными обязанностями, в некоторых случаях становится сложно выполнять физические упражнения.
Умеренная и незначительная брадикардия не вызывает, как правило, гемодинамических нарушений, в результате чего клиника при этих состояний слабо выражена.
В зависимости от основного заболевания могут наблюдаться следующие симптомы:
- выделение холодного пота;
- болевые ощущения в области сердца;
- резкие скачки артериального давления;
- сложности во время дыхания;
- незначительные расстройства со зрением.
Во время приступа могут прослеживаться различные периоды замедления сократительности. Если возникает сильное беспокойство, резко возникшее головокружение, полуобморочное состояние, тогда следует немедленно обратиться к врачу.
В развитии патологии нередко задействованы различные патологические состояния, не связанные с заболеваниями сердца и сосудов. Чаще всего нейрогенная брадикардия возникает на фоне следующих патологий:
- Неврозоподобные состояния, которые характеризуются хроническим течением и преобладанием психогенных факторов воздействия.
- Вагоинсулярные кризы, связанные с расстройством деятельности вегетативного отдела нервной системы.
- Кровотечение в субарахноидальное пространство, нередко возникающее по причине травматических поражений головного мозга.
- Воспаление лабиринта во внутреннем ухе.
- Колики различного происхождения (печеночные, почечные, кишечные).
- Язвенные заболевания желудка и двенадцатиперстной кишки.
- Грыжа пищеводно-диафрагмального отверстия.
- Рефлекторные реакции, влияющие на сердечную деятельность (сильное переохлаждение, выраженная боль).
- Реконвалесценции, проводимые после тяжелых затяжных заболеваний.
Развитие нейрогенной брадикардии связано с частыми стрессовыми ситуациями. Если человек эмоционально лабилен, тогда намного тяжелее проводить лечение патологии. Такая же ситуация обстоит с наличием вредных привычек и других подобных факторов риска.
В ходе врачебного обследования больного при нейрогенной брадикардии выясняется процент снижения частоты сердечных сокращений. Для уточнения диагноза обязательно проводится электрокардиография, на которой определяются следующие изменения:
- ненарушенный зубец Р с нормальной атриовентрикулярной проводимостью (соответствует синусовой аритмии);
- снижение частоты сердечных сокращений.
В уточнении диагноза помогает холтеровский мониторинг. С его помощью на протяжении суток-двух регистрируется ЭКГ, после чего данные анализируются на наличие не выраженных нарушений ритма. Если основное заболевание связано с гормональными нарушениями или расстройствами желудочно-кишечного тракта и других органов, кроме сердца, тогда используются методы диагностики по типу лабораторных анализов.
Специфическая терапия проводится только в случае определения тяжело протекающей патологии. В зависимости от тяжести процесса лечение может приписываться амбулаторно, либо проводится в профильном кардиологическом отделении.
Часто используемые методы лечения нейрогенной брадикардии:
- Медикаментозная терапия — направлена на устранение основного заболевания, для чего назначаются соответствующие препараты. Для устранения симптомов замедленного ритма применяются лекарства по типу алупента, атропина, изадрина. Если имеются противопоказания к двум последним препаратам, тогда используется ипратропиум эфедрин.
- Хирургическое лечение — проводится в крайнем случае, когда больному не помогают медикаменты или же имеются серьезные противопоказания к их приему. В результате больному назначается имплантация кардиостимулятора, которая позволяет предотвратить внезапную остановку сердца.
При проведении профилактики должны учитываться следующие рекомендации:
- отсутствие вредных привычек в виде приема алкоголя и курения;
- правильно спланированный режим дня;
- полноценное питание с содержанием нужных сердцу продуктов;
- проведение лечебных мероприятий по ликвидации сопутствующих заболеваний;
- принимать препараты нужно только после врачебной консультации.
Вагус берет свое начало внутри черепа, в продолговатом мозге. Проходя по тканям шеи, через грудной отдел, он разветвляется к сердцу и легким, а затем опускается сквозь отверстие в диафрагме к желудку, кишечнику и другим органам брюшного пространства. Блуждающий нерв является частью двенадцати пар нервов, ответвляющихся от мозгового ствола, и имеет порядковый номер Х (10).
Блуждающий нерв – самый крупный нерв, он многофункциональный и состоит из секреторных, двигательных и чувствительных волокон. Функционирование вагуса обеспечивает многие рефлексы, жизненно важные функции организма. Вся его деятельность связана с вегетативной нервной системой. Вот неполный перечень действий и процессов, подконтрольных блуждающему нерву, которые показывают его важность:
- работа дыхательной системы;
- акт глотания;
- речь;
- рвотный рефлекс;
- кашель;
- функционирование мышцы сердца;
- желудочная деятельность и т.д.
При подозрении на нарушение в десятой паре нервных сплетений головы требуется обязательно узнать механизм, причины и его степень. Для этого невролог назначает ряд инструментальных исследований, которые могут включать: компьютерную или магнитно-резонансную томографию головного мозга (МРТ блуждающего нерва), рентгеновское обследование черепа и грудной клетки, электрокардиограмму и некоторые другие методики. Во время осмотра специалист использует следующие приемы, позволяющие выявить дисфункции и оценить их степень:
- проверка звучности голоса и чистоты произношения звуков;
- определение характера сокращения мягкого неба;
- исследование небного и глоточного рефлексов;
- проверка функции глотания;
- исследование гортани при помощи ларингоскопа и др.
Учитывая широту спектра функций, поражение блуждающего нерва сказывается на работе многих систем и органов. Вызывается расстройство различными факторами, в числе которых – опухоли, травмы, оперативные вмешательства, отравление ядовитыми веществами, инфекции, тяжелые хронические недуги. Симптомы заболевания блуждающего нерва во многом определяются тем, какой его участок подвергся нарушению. Рассмотрим вероятные клинические проявления в зависимости от зоны:
1. Черепной отдел:
- систематические интенсивные головные боли;
- дискомфортные ощущения в заушной зоне, в наружном слуховом проходе;
- снижение слуха.
- нарушение глотания;
- изменение тембра голоса, хрипотца;
- разлад речевой функции;
- затруднение дыхания;
- ощущение кома в горле.
3. Грудной отдел:
- болезненность за грудиной;
- затруднение дыхательной деятельности;
- ослабление кашлевого рефлекса;
- сердцебиение.
4. Брюшной отдел:
- дискомфорт в области живота;
- рвота;
- запоры или диарея.
Воспалительное поражение вагуса, которое чаще носит инфекционный либо токсический характер, нередко сопряжено с повреждением других черепных стволов. Проявляется воспаление блуждающего нерва разнообразными признаками, основные из которых перечислены выше. Обязательно следует обращать внимание на такие сигналы, как:
- появление гнусавости голоса (без насморка);
- трудности при глотании пищи;
- головокружения, которые некоторые пациенты игнорируют в начальной стадии болезни.
Под тонусом десятой пары черепных нервных сплетений понимают такое ее состояние, при котором в организме обеспечиваются нормальные адаптационные процессы в ответ на изменения в окружающей среде, физические и эмоциональные нагрузки. Тонус блуждающего нерва определяет уровень физиологического и психического здоровья. Если тонус в норме, на это указывает небольшое повышение пульса при вдохе и понижение при выдохе, преобладание жизнерадостного настроения. У людей с низким показателем тонуса часто наблюдается плохое настроение, чувство одиночества, сердечные приступы.
Блуждающий нерв может раздражаться вследствие защемления при сдавливании сосудами или новообразованиями в области шеи, грудной клетки, реже – внутри черепа. Отдельной формой поражения является невралгия верхнего гортанного нерва – одной из ветвей десятой пары черепных стволов. Предположительно, в основе патологии лежит защемление блуждающего нерва при прохождении через щитоподъязычную мембрану. В таком случае отмечаются приступы, появляющиеся во время трапезы и характеризующиеся:
- внезапной болью в гортани с одной стороны;
- сильным кашелем;
- общей слабостью;
- обморочным состоянием.
Раздражение блуждающего нерва может повлечь за собой усиление работы желез внутренней секреции, в связи с чем вырабатывается избыточное количество желудочного и поджелудочного сока. Вероятно резкое усиление перистальтики кишечника, что отрицательно влияет на переваривание и усваивание пищи. Когда работа нерва снижается или происходит его паралич, наблюдаются обратные реакции в деятельности пищеварительной системы.
Нарушение регулярности или частоты сердечного ритма иногда связывается с десятой парой нервов, и в таком случае аритмии классифицируют как вагозависимые нейрогенные. Влияние блуждающего нерва на сердце возрастает в ночное время, после трапезы и физической нагрузки. У пациентов возникают приступы боли в области сердца, сопровождаемой страхом смерти, потливостью, головокружением. Нерв вызывает брадикардию, тахикардию, экстрасистолию.
Нельзя однозначно сказать, как лечить блуждающий нерв, это определяется типом и степенью поражения, перечнем отклонений и проявлений. Данным вопросом должен заниматься только квалифицированный специалист. Нередко лечение ограничивается медикаментозной терапией с назначением:
При тяжелой симптоматике назначается стимуляция блуждающего нерва посредством электрических импульсов, проводится операция. Но в отдельных случаях пациентам требуется знать, как успокоить блуждающий нерв во время приступа самостоятельно, либо как предотвратить обострение. Для того чтобы блуждающий нерв не вызывал аритмию, рекомендуют:
- задержку дыхания;
- кашель;
- погружение лица в холодную воду;
- массирование области шеи.
Нарушения сердцебиения обычно очень беспокоят человека, вызывают у него чувство тревоги, желание принять незамедлительные меры для устранения этих явлений. Всегда ли такие состояния действительно опасны для жизни или иногда на них не стоит обращать внимания?
Брадикардия — это уменьшение частоты сердечных сокращений менее чем до 60 ударов в 1 минуту.
Основной особенностью сердца является способность сокращаться под действием импульсов, которые возникают в нём самом. Даже полностью изолированное от нервных окончаний сердце продолжает сокращаться. Этот феномен называется автоматией. Автоматия обеспечивается особыми мышцами, которые образуют ряд узлов и пучков в сердце — проводящую систему. В нее входят синусно-предсердный узел, предсердно-желудочковый узел и ответвления (пучки) от них, по которым к сердечной мышце проводятся нервные импульсы.
Брадикардия может быть двух видов — синусовая и вследствие блокады проведения импульсов между синусно-предсердным узлом и предсердием или между предсердием и желудочками.
Синусовая брадикардия может наблюдаться у вполне здоровых людей или из-за врожденного понижения автоматизма синусно-предсердного узла, или у спортсменов как следствие изменения энергетического режима организма и режима кровообращения, связанных с постоянными тренировками.
Патологическая (связанная с нарушениями) синусовая брадикардия часто бывает следствием раздражения блуждающего нерва при его сдавлении, воздействия на синусно-предсердный узел некоторых химических и лекарственных веществ (например, хинина), некоторых заболеваний сердца (например, миокардита).
Характеризуется синусовая брадикардия редким пульсом (60-40 ударов в минуту). Обычно она не вызывает нарушения кровообращения и редко сопровождается какими-либо неприятными ощущениями.
Брадикардия при нарушении проводимости между синусно-предсердным узлом и предсердием (синоаурикулярная блокада) обусловлена тем, что не каждый импульс распространяется на миокард предсердия и желудочков, поэтому число сердечных сокращений меньше. Такая брадикардия может пройти при физической нагрузке и при приеме некоторых лекарств (например, кофеина).
Брадикардия, вызванная нарушениями проводимости между предсердием и желудочками, характеризуется редкими (иногда менее 40 ударов в минуту) сокращениями сердца. При этой форме блокады предсердия и желудочки сокращаются в разном ритме.
Умеренная брадикардия обычно не приводит к нарушениям кровообращения. Жалобы на слабость, полуобморочные и обморочные состояния возможны при брадикардии менее 40 ударов в минуту, а также при брадикардии на фоне тяжелых поражений миокарда.
Одним из проявлений резкого замедления темпа сердечных сокращений может быть синдром Морганьи-Адамса-Стокса, который характеризуется внезапным возникновением припадков с потерей сознания и временной остановкой сердца. Появляется этот синдром при нарушениях проводимости между предсердиями и желудочками.
У больного возникает головокружение, темные круги перед глазами, он бледнеет и через несколько секунд теряет сознание, затем начинаются судороги, нередко возникает непроизвольное мочеиспускание, прекращение дыхания и остановка сердца. С восстановлением деятельности сердца больной быстро приходит в сознание, но обычно не помнит, что с ним случилось.
Лечение брадикардии целесообразно только при наличии связанных с ней нарушений кровообращения (приступы слабости, головокружения и т.д.). Обязательно проводится лечение основного заболевания, которое привело к появлению брадикардии (миокардиты, ишемическая болезнь сердца и т.д.).
В зависимости от того, почему началась брадикардия, назначаются лекарственные препараты, способствующие ускорению сердечного ритма (красавка, кофеин и т.д.).
При синдроме Морганьи-Адамса-Стокса нужно срочно вызвать скорую помощь и до ее приезда оказывать помощь как при остановке сердца.
Брадикардия — это не самостоятельное заболевание, а только признак того или иного сердечно-сосудистого заболевания, поэтому и протекает она по-разному.
В это статье мы расскажем о брадикардии сердца, что это такое, какие типы бывают и как лечить данное состояние.
- Что такое брадикардия?
- Симптомы
- Причины
- Синусовая брадикардия
- Блокада сердца
- Диагностика
- Лечение
- Резюмируя
Что такое брадикардия?
Брадикардия — это медицинский термин для определения частоты сердечных сокращений, которая медленнее, чем обычно. В медицинских учебниках брадикардия обычно определяется как частота сердечных сокращений в покое, которая ниже 60 ударов в минуту.
Тем не менее, многие (возможно, большинство) здоровых людей имеют частоту сердечных сокращений в покое ниже 60. Таким образом, наличие брадикардии не обязательно является плохим или даже ненормальным состоянием. Это часто и признак хорошего здоровья.
С другой стороны, брадикардия может быть серьезной проблемой, если частота сердечных сокращений становится настолько низкой, что сердце не может перекачивать достаточное количество крови для удовлетворения потребностей органов организма. Именно этот тип аномальной брадикардии становится медицинской проблемой, и это требует тщательной диагностики и лечения.
Есть два наиболее распространенных типа брадикардии — синусовая брадикардия и блокада сердца.
Симптомы
Если частота сердечных сокращений ненормально низкая, некоторые органы тела могут не функционировать должным образом, и могут возникнуть различные симптомы. В общем, симптомы ненормальной брадикардии обычно усиливаются при усилиях физической нагрузки (потому что потребности организма возрастают, когда человек напрягается), но признаки могут также присутствовать во время отдыха, если человек страдает от тяжелой формы брадикардии.
Симптомы, которые могут возникнуть в результате брадикардии, включают:
- помутнение сознания или головокружение (особенно при физической нагрузке);
- легкую утомляемость;
- обморок (синкопе) или почти обморочное состояние;
- одышку (затрудненное дыхание);
- боль в груди или дискомфорт в области эпигастрии.
Если болезнь связана с каким-либо из этих симптомов, необходимо определить причину брадикардии и начать лечение, чтобы нормализовать частоту сердечных сокращений.
Причины

Брадикардия часто вызывается внезапным увеличением активности блуждающего нерва.
Это нерв в мозге, который помогает регулировать работу сердца, легких и пищеварительного тракта.
Как только тонус блуждающего нерва восстанавливается до нормы, частота сердечных сокращений также возвращается к норме, поэтому не требуется постоянного лечения самой брадикардии.
С другой стороны, постоянная аномальная брадикардия может быть вызвана различными заболеваниями. Они включают:
- ишемическую болезнь сердца;
- перикардит;
- миокардит;
- повреждения сердца вследствие травмы или операции на сердце;
- амилоидоз;
- гипотиреоз;
- синдром Райли-Дея (семейная дизавтономия);
- различные типы инфекций, в том числе болезни Лайма, болезнь Шагаса, и пятнистую лихорадку скалистых гор (американский клещевой риккетсиоз);
- болезни головного мозга, особенно связанные с повышением внутричерепного давления или инсультом;
- гипоксия (низкий уровень кислорода в крови), как это часто бывает при обструктивном апноэ во время сна;
- различные препараты, в том числе бета-блокаторы, блокаторы кальциевых каналов, антиаритмические препараты, опиоиды, литий и различные химиотерапевтические препараты.
Из двух основных типов брадикардии синусовая брадикардия является наиболее распространенной.
Сердцебиение генерируется и координируется электрическим импульсом сердца, а электрический импульс генерируется в синусовом узле, крошечном гнезде клеток, расположенном в верхней части правого предсердия. Когда синусовый узел вырабатывает эти электрические импульсы с относительно низкой частотой, частота сердечных сокращений замедляется, и это говорит о наличии синусовой брадикардии.
Если синусовая брадикардия вызывает симптомы, она во всех случаях считается аномальной. Аномальная синусовая брадикардия может быть кратковременной или постоянной (персистирующая).
Временная синусовая брадикардия: временная чаще всего вызывается повышенным тонусом блуждающего нерва. Стимуляция блуждающего нерва замедляет синусовый узел, вызывая замедление сердечного ритма. Стимуляция блуждающего нерва часто вызывается различными желудочно-кишечными проблемами (особенно тошнотой или рвотой) или в ответ на острую боль или внезапный эмоциональный стресс.
Персистирующая синусовая брадикардия: это аномальная форма болезни, которая является стойкой, чаще всего вызвана внутренним заболеванием синусового узла — заболеванием внутри самого синусового узла. Обычно внутренняя болезнь синусового узла обусловлена типом фиброза (рубцевания) внутри синусового узла, который является распространенным проявлением старения. Таким образом, собственное заболевание синусового узла обычно наблюдается у людей в возрасте 70 лет и старше.
У людей с внутренним заболеванием синусового узла частота сердечных сокращений может быть неоправданно низкой как в покое, так и во время физической нагрузки. Часто говорят, что люди с симптоматическим заболеванием имеют синдром слабости синусового узла, при котором частота сердечных сокращений может колебаться между брадикардией и тахикардией (учащенное сердцебиение).
В дополнение к внутренней болезни синусового узла, некоторые другие медицинские условия могут вызвать синусовую брадикардию. Хотя синусовая брадикардия может вызывать значительные симптомы, риск умереть от нее относительно низок.
Сердцебиение в состоянии покоя у взрослых медленнее 60 ударов в минуту, как правило, можно отнести к брадикардии. Исключение составляют спортсмены, у которых обычно более длительный отдых и частота сердечных сокращений во время глубокого сна, как правило, значительно ниже 60.
Синусовая брадикардия считается проблемой, если частота сердечных сокращений слишком мала для адекватного функционирования организма. Если пульс становится настолько медленным, что сердце не перекачивает достаточно крови, могут развиться соответствующие симптомы. Если синусовая брадикардия вызывает симптомы, она является ненормальной и нуждается в лечении.
Второй общий тип брадикардии — блокада сердца. В отличие от синусовой брадикардии, которая у большинства людей на самом деле вполне нормальная, сердечная блокада всегда является патологическим состоянием.
Сердечная блокада возникает, когда электрические импульсы сердца частично или полностью блокируются, когда они перемещаются из предсердия сердца в желудочки. Поскольку не все электрические импульсы достигают желудочков, частота сердечных сокращений становится медленнее, чем должно быть.
Как и при ненормальных синусовых брадикардиях, сердечная блокада может быть либо временной, либо постоянной.
Временная блокада сердца: временная блокада сердца может возникать (как при переходной синусовой брадикардии) с эпизодами повышения тонуса блуждающего нерва. Этот тип временной блокады сердца чаще всего наблюдается у молодых, здоровых людей, чей блуждающий тонус повышается из-за тошноты, внезапной боли или внезапного стресса. Этот блок сердца считается доброкачественным и почти никогда не требует лечения, кроме терапии (или предотвращения) состояний, которые вызвали повышение тонуса блуждающего нерва.
Стойкая блокада сердца: это более серьезная проблема, поскольку со временем она становится все хуже (и может стать опасной для жизни). Однако при сердечной блокаде, даже если основное состояние является постоянным, сама брадикардия может быть прерывистой.
Это означает, что иногда, может быть даже большую часть времени, частота сердечных сокращений в покое фактически находится в нормальном диапазоне; но частота сердечных сокращений может внезапно упасть до уровня, вызывающего симптомы, без какой-либо видимой причины или триггера (потому что основное состояние является постоянным). Более того, блокада может быть частичной или полной.
Частичная блокада возникает, когда электрические сигналы к сердцу задерживаются или периодически прекращаются. Полная блокада происходит, когда сигналы прекращаются полностью, снижая частоту сердечных сокращений примерно до 40 ударов в минуту.
Этот факт часто делает сердечную блокаду несколько более сложной для диагностики, чем синусовую брадикардию. Независимо от того, присутствует ли брадикардия постоянно или возникает периодически, постоянная блокада сердца практически всегда требует лечения.
Диагностика
Диагностика брадикардии обычно довольно проста. Во-первых, врач должен изучить электрокардиограмму (ЭКГ), если присутствует брадикардия, чтобы определить, является ли она синусовой брадикардией или сердечной блокадой.
Затем врач должен определить, является ли брадикардия персистирующей или же преходящим явлением, вызванным повышением тонуса блуждающего нерва. Это почти всегда можно сделать, просто изучив тщательно медицинский анамнез.
Стресс-тест может помочь выявить либо болезнь синусоидальных узлов, либо блокаду сердца, которая становится очевидной только во время нагрузок. Длительный амбулаторный контроль ЭКГ также может быть полезен при диагностике брадикардии, которая возникает только периодически. Электрофизиологическое исследование может быть вполне определяющим методом диагностики как синусоидальной болезни, так и сердечной блокады, но обычно она не обязательна.
Лечение
Лечение брадикардии зависит от того, является ли это синусовой брадикардией или блокадой сердца, и является ли состояние обратимым или нет.
Обратимые брадикардии могут быть связаны с кратковременными подъемами тонуса блуждающего нерва, о котором обсуждалось выше. В таких случаях лечение состоит в том, чтобы избежать тех состояний, которые вызывают повышение тонуса блуждающего нерва.
Стойкая брадикардия также может быть обратимой, если она вызвана медикаментозной терапией, инфекционными заболеваниями, перикардитом, миокардитом или гипотиреозом. В этих случаях при агрессивном лечении основной проблемы часто наблюдается замедление сердечного ритма.
Если синусовая брадикардия обратима или не вызывает признаков, ее обычно можно лечить просто путем периодических последующих обследований. Однако иногда у пожилых людей заболевание синусового узла вызывает симптомы только при физической нагрузке, когда частота сердечных сокращений не увеличивается, как это должно быть при физической нагрузке. Таким образом, стресс-тест может быть весьма полезен при определении того, действительно ли болезнь синусового узла вызывает симптомы.
Синусовая брадикардия, которая необратима и вызывает признаки, должна лечиться с помощью постоянного кардиостимулятора.
Блокада сердца является более серьезной проблемой, потому что имеет тенденцию к прогрессированию и увеличивает риск летального исхода. Если блокада не вызвана легким обратимым состоянием, почти всегда рекомендуется лечение постоянным кардиостимулятором.
Если не лечить, блокада сердца может в конечном итоге привести к сердечной недостаточности, остановке сердца или внезапной сердечной смерти.
Резюмируя
Брадикардия часто является нормальным явлением, которое не требует тщательного медицинского обследования или специального лечения.
Но если у вас синусовая брадикардия, которая вызывает симптомы, или сердечная блокада, независимо от того, есть симптомы или нет, вам нужно будет проконсультироваться с врачом, чтобы определить причину ее возникновения и решить, нужен ли кардиостимулятор.
Читайте также:


