Болезни периферической нервной системы у животных
БОЛЕЗНИ НЕРВОВ
Болезни периферических нервов грудных конечностей - сравнительно частое явление в функциональных расстройствах локомоторного аппарата домашних животных. Суть патологических процессов нервной системы при этом характеризуется главным образом парезом и параличом периферических нервных стволов и их ветвлений (рис. 86). Клинически они проявляются типичной хромотой опирающейся конечности. Основными этиологическими факторами, обусловливающими возникновение и развитие парезов и полных параличей периферических нервов у животных, чаще всего являются всевозможные механические закрытые и открытые повреждения (сотрясения, ушибы, сдавливание, растяжение, разрыв и ранение) нервов. Другие нервно-миогенные, инфекционно-токсические причины в данных случаях занимают второстепенное значение.
Из числа периферических нервных стволов и их сплетений, иннервирующих грудные конечности у животных, заболеваниям подвергаются следующие: 1) нервное плечевое сплетение - plexus brachialis (рис. 86); 2) предлопаточный нерв - п. suprascapularis (см. рис. 76); 3) лучевой нерв - п. radialis; 4) локтевой нерв - п. ulnaris (см. рис. 76).
Парезы и параличи периферических нервов грудных конечностей обычно бывают односторонними и очень редко двусторонними.
Паралич нервного плечевого сплетения
(Paralysis п. plexus brachialis)
Паралич нервного плечевого сплетения наблюдается главным образом у лошадей и собак и бывает полным, парезом и реже частичным. Под параличом нервного плечевого сплетения понимается заболевание, характеризующееся полным выпадением двигательной функции и рефлекторной возбудимости тканей всей конечности;
под парезом этого сплетения разумеется заболевание, при котором происходит неполная, частичная, потеря (ослабление) двигательной функции и рефлекторной возбудимости конечности. При частичном параличе поражаются отдельные ветви сплетения.
Плечевое нервное сплетение - plexus п. brachialis - образуется из вентральных ветвей 6, 7 и 8-го шейных нервов и 1-го и 2-го грудных нервов и располагается вентрально от лестничного мускула
и медиально от лопатки и делится на 8 нервов: предлопаточный, подлопаточный, 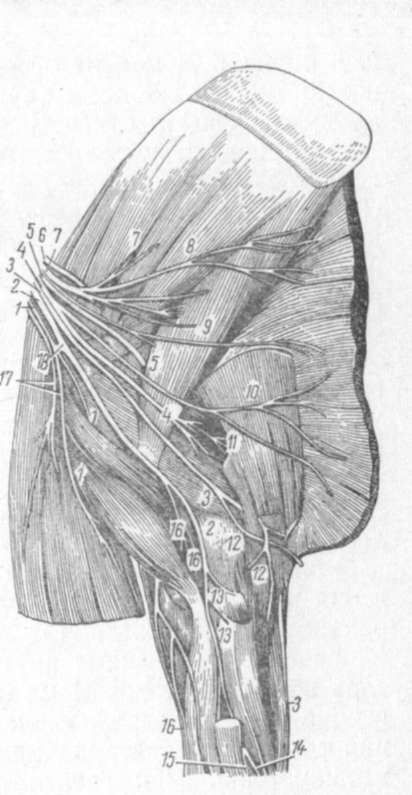
подмышечный, грудные, мускульно-кожный, лучевой, локтевой и срединный (см. рис. 86), которые иннервируют плечевой пояс и свободную переднюю конечность.
Этиология. Парез или паралич нервного сплетения может быть центрального или периферического происхождения. Центральные парезы и параличи бывают обусловлены возникновением и развитием в мозгу, мозговом канале или поблизости от них абсцессов, опухолей, кровоизлияний и инфекционно-токсического воспаления. Периферические парезы и параличи нервного плечевого сплетения чаще вызываются сильным механическим повреждением его при ушибах, переломах лопатки, глубоких осколочных ранениях; грубыми манипуляциями (фиксация) при повале животного. Кроме того, периферический парез или паралич может возникнуть при наличии глубоких гнойно-воспалительных процессов или залегании инородных тел в подмышечной области грудной конечности.
Клинические признаки. Животное с парезом плечевого сплетения в состоянии покоя больную конечность держит полусогнутой в локтевом и запястном суставах и легко опирается зацепной частью копыта. В острых случаях заболевания наблюдается заметная дрожь трехглавого мускула плеча. Рефлексы понижены. При движении шагом возникает хромота опирающейся конечности высшей степени. В момент обременения конечности происходит сильное прогибание в локтевом суставе (выпадение функции трехглавого мускула плеча) и отхождение плечевого сустава наружу.
При полном параличе плечевого сплетения опирание больной конечностью невозможно, она беспомощно висит в расслабленном состоянии, согнутая в запястном и фаланговых суставах, и соприкасается с почвой дорсальной поверхностью зацепной части копыта или путовым суставом. Если насильственно произвести разгибание запястного сустава парализованной конечности, то временное ее обременение возможно.
При движении парализованная конечность выносится вперед волоком, касаясь почвы зацепной частью копыта. Рефлекс при уколе иглой кожи парализованной конечности отсутствует. В скором времени развивается функциональная атрофия мускулов плечевой области.
Диагноз. Наличие характерных клинических признаков позволяет безошибочно диагностировать это заболевание.
Прогноз. При парезе и параличе периферического происхождения прогноз осторожный или сомнительный, при параличе центрального происхождения - неблагоприятный.
Лечение. Применяют внутривенные инъекции 0,25%-ного раствора новокаина в дозе 1 мл на 1 кг массы животного, делают массаж, втирают раздражающие мази. Назначают подкожные инъекции растворов вератрина или стрихнина, а также гальванизацию и диаметрию. При воспалительных процессах, обусловливающих поражение нервного сплетения назначают симптоматическое лечение. Абсцессы и флегмоны вскрывают, инородные тела извлекают оперативным путем.
При парезе выздоровление может наступить после 4. 5-недельного лечения.
Паралич предлопаточного нерва
(Paralysis п. suprascapularis)
Паралич предлопаточного нерва сравнительно часто наблюдается у лошадей, реже у крупного рогатого скота и, как правило, бывает односторонним и лишь в исключительных случаях двусторонним.
Предлопаточный нерв - п. suprascapularis - довольно толстый (см. рис. 86), выходит из краниальной части плечевого сплетения (из 6, 7 и 8-го шейных нервов). Входит в щель между подлопаточным и предостным мускулами, заворачивается через лопаточную вырезку латеро-каудально и разветвляется в предостном, заостном, дельтовидном и круглом малом мускулах.
Этиология. Основной причиной паралича предлопаточного нерва является механическое повреждение - ушиб, размозжение, растяжение и разрывы, сдавливание и сотрясение, которые могут возникнуть при случайных или умышленных ударах в области плеча,
скольжении и падении животного на плечо, внезапном сильном осаживании лошади при быстрой езде, чрезмерном насильственном вытягивании лопатко-плечевого сустава назад (фиксация при повале и ковке, ущемление конечности и т. п.), переломе лопатки, развитии на ней экзостозов, длительном чрезмерном давлении неправильно наложенной упряжки, а также наличии новообразований, инородных тел, абсцессов и глубоких ран в плечевой области. У лошадей паралич предлопаточного нерва встречается при гемоглобинемии, а у крупного рогатого скота-при длительном отсутствии моциона.
Клинические признаки. При параличе предлопаточного нерва в покойном состоянии животного расстройство функции больной конечности бывает малозаметным. Иногда можно наблюдать небольшую абдукцию плечевого сустава (рис. 87), но если приподнять противоположную здоровую конечность, то плечевой сустав больной конечности резко отходит наружу, образуя между локтевым бугром и грудной клеткой большую впадину. При осаживании животного больная конечность тащится волоком. Во время движения шагом наблюдается хорошо выраженная типичная хромота опирающейся конечности, особенно в момент ее обременения, когда плечевой сустав толчкообразно отклоняется в сторону от грудной клетки, образуя в плечевой области желобоватое углубление.
Этот симптом лучше всего наблюдать, находясь спереди движущегося животного. Хромота усиливается при движении по мягкому, топкому грунту или кругу с обращением больной конечности к его центру. В последующее время сравнительно быстро (через 1. 2 нед) развивается атрофия парализованных предостного и заостного мускулов. Контуры гребня лопатки и наружного мышечного бугра плечевой кости резко выступают.
При парезе предлопаточного нерва указанные симптомы проявляются слабее и не так характерно. В начале заболевания при движении наблюдается абдукция плечевого сустава, впоследствии, если только не наступило выздоровление, развиваются атрофия мускулов и хромота опирающейся конечности с заметным отхождением лопатко-плечевого сустава, как и при параличе этого нерва.
Диагноз. Необходимо исключить разрыв заостного мускула, при котором, как известно всегда бывает подкожный дефект и болезненное опухание на месте разрыва, чего не наблюдается при параличе предлопаточного нерва.
Прогноз. В острых случаях при парезе прогноз благоприятный, при параличе - осторожный, в хронических случаях прогноз сомнительный. По данным А. Ю. Тарасевича, выздоровление обычно наступает в 40. 70 % всех случаев заболеваний. Продолжительность курса лечения в зависимости от тяжести повреждения нерва от нескольких дней до 2. 8 нед и больше.
Лечение. Внутривенно вводят 0,25%-ный раствор новокаина в дозе 1 мл на 1 кг массы животного, внутримышечно - пенициллин в дозе 1500 ЕД на 1 кг массы животного. При отсутствии открытых повреждений и гнойно-воспалительных процессов в области парализованных мускулов применяют массаж, гальванизацию, диатермию, дарсонвализацию.
С наступлением улучшения и возможности самостоятельных движений назначают дозированную кратковременную проводку, которую постепенно увеличивают по мере восстановления функции конечности.
Хорошие результаты дают подкожная и внутримышечная инъекции спиртовых растворов вератрина, стрихнина и изотонического раствора хлорида натрия в возрастающих и чередующихся дозах. Местом инъекции является предостный и заостный мускулы. В каждый из них по ходу мышечных волокон делают 3 инъекции. В первые 2 дня назначают инъекции раствора по прописи: Veratrini -0,01; Spiritus aethylici - 10,0; Sol. Natrii chloridi 0,9 % - 100,0; в следующие два дня дозу вератрина увеличивают до 0,02; для 5-й инъекции доза вератрина 0,03. 0,04; в следующие дни дозу вератрина постепенно уменьшают до первоначальной. Всего проводят 9 инъекций. После каждой инъекции назначают массаж или проводку.
Применение фарадизации целесообразно в подострых случаях течения болезни. В острых же случаях, в особенности при наличии воспалительных процессов в мышечной ткани, применение ее противопоказано, так как можно вызвать стойкую контрактуру мускулов, иннервируемых данным нервом.
Паралич лучевого нерва
(Paralysis п. radialis)
В сравнении с аналогичным заболеванием других периферических нервов грудной конечности паралич лучевого нерва наблюдается у животных наиболее часто и бывает у лошадей, крупного и мелкого рогатого скота и собак. Он может быть полным и частичным или проявляется в виде пареза.
Лучевой нерв - п. radialis - по своей функции относится к числу смешанных нервов, с преимущественным уклоном в сторону моторных. Он выходит из 8-го шейного и 1-го грудного нервов, идет дистально вдоль заднего края плечевой артерии, отделяясь от нее веной и локтевым нервом (см. рис. 79). На середине плеча погружается в щель между медиальной и длинной головками трехглавого мускула плеча, отдавая ему ряд ветвей, идущих вместе с глубокой плечевой артерией. Далее между плечевой костью и задним краем внутреннего плечевого мускула он переходит на дорсальную поверхность локтевого сустава, где делится на поверхностный и глубокий лучевые нервы.
Лучевой нерв и его ветви иннервируют трехглавый мускул плеча, напрягатель фасции предплечья, лучевой и локтевой разгибатели запястья, общий и боковой пальцевые разгибатели и длинный _ абдуктор большого пальца, т. е. те мускулы и сухожилия, которые выполняют функции разгибателей локтевого, запястного и фаланговых суставов.
Этиология. Паралич лучевого нерва чаще бывает периферического, реже центрального происхождения. Общими этиологическими факторами, обусловливающими возникновение и развитие паралича лучевого нерва, являются в основном те же, что и при параличах плечевого сплетения и предлопаточного нерва (см. этиологию паралича этих нервов, с. 271). Суть этих причин - главным образом механические повреждения. Повреждение лучевого нерва чаще наблюдается на месте его перехода по плечевой кости около латерального мыщелка, где он расположен более поверхностно. Кроме того, паралич данного нерва может возникнуть при дрессировке, длительном лежании зафиксированного животного на операционном столе или при повале, когда лучевой нерв сдавливается между грудной клеткой и конечностью.
Клинические признаки. В каждом отдельном случае клиническая картина зависит от степени и характера поражения нерва.
При полном параличе лучевого нерва в состоянии покоя плечевой сустав сильно разогнут, локтевой опущен, область предплечья образует с запястным суставом тупой угол; пясть при этом выдвинута назад, путовый сустав находится в состоянии волярной флексии (рис. 88).
Во время движения шагом больную конечность животное выбрасывает вперед толчками, и в момент опирания ею все суставы конечности, кроме лопатко-плечевого (вследствие выпадения функции трехглавого мускула плеча - разгибателя локтевого сустава) сильно сгибаются. При движении рысью расстройство функции больной конечности усиливается, опирание становится невозможным. Трехглавый мускул находится в расслабленном состоянии, чувствительность кожи к болевым раздражениям на дорсальной наружной поверхности предплечья понижена. В дальнейшем развивается атрофия мускулов конечности.
При частичном параличе лучевого нерва поражается главным образом его глубокая ветвь, иннервирующая лучевой разгибатель запястного сустава и разгибатель пальца. Сам же лучевой нерв и его латеральная ветвь, а равно иннервируемые ими мускулы обычно при этом сохраняют свою функцию. В связи с этим у животного возникает своеобразное расстройство функции грудной конечности. В спокойном состоянии отклонений от нормы не замечается. При движении шагом по ровному твердому грунту наблюдается не плавное, поскольку парализованы разгибатели запястья и пальца, а толчкообразное разгибание запястного и фаланговых суставов. При движении рысью, особенно по неровному или топкому грунту, отмеченные выше симптомы усиливаются, животное часто спотыкается, при этом оно касается земли дорсальной поверхностью путовой кости.
Симптомы пареза лучевого нерва могут возникать первично, с самого начала заболевания нерва, или вторично, т. е. составлять переходную стадию от полного паралича к выздоровлению. В первом случае расстройство функции конечности возникает вследствие того, что длинная и медиальная головки трехглавого мускула плеча бывают полностью или частично парализованы, а латеральная головка этого мускула, иннервируемая поверхностной ветвью лучевого нерва, сохраняет свою функцию и ввиду этого разгибание локтевого сустава во время движения является недостаточным, а вынос больной конечности вперед - замедленным. С целью компенсации функции парализованных мускулов животное старается выбрасывать конечность далеко вперед за счет активных сокращений плечеголовного мускула и других мускулов лопатко-плечевого сустава. При этом в момент опирания больной конечностью наблюдается характерный симптом толчкообразного движения лопатко-плечевого сустава и плеча вперед, а также сгибание (подкашивание) всех суставов конечности и частое спотыкание животного. Эти симптомы усиливаются при кратковременном движении животного рысью по неровному грунту или же при продолжительном движении по ровной дороге. В спокойном состоянии и в начале движения шагом по ровной дороге клинически выраженного расстройства функции больной конечности почти не наблюдается. Оно нарастает по мере переутомления парализованных мускулов.
Диагноз. Основными дифференциальными клиническими признаками, характеризующими паралич лучевого нерва, являются: 1.
При полном параличе - хромота опирающейся конечности, сопровождающаяся толчкообразным выбрасыванием конечности вперед и сгибанием всех суставов в момент обременения ее. 2.
При частичном параличе - отсутствие симптомов в состоянии покоя и толчкообразное разгибание запястного, фаланговых суставов и частое спотыкание животного при движении. 3.
При парезе нерва - хромота опирающейся конечности, сопровождающаяся толчкообразными движениями лопатко-плече¬ вого сустава и плеча вперед в момент обременения больной конечности и частое спотыкание животного при движении его рысью по неровной дороге.
Симптомы паралича лучевого нерва дифференцируются от разрыва трехглавого мускула плеча по наличию дефекта и опухания на месте разрыва (под локтевым бугром), от поперечных переломов локтевой кости - по наличию крепитации отломков кости, а при их расхождении - по образовавшемуся углублению и болезненному опуханию.
Прогноз. У лошадей и рогатого скота в начале заболевания прогноз благоприятный, в запущенных случаях - осторожный; у собак во всех случаях прогноз сомнительный, чаще неблагоприятный.
Лечение. То же, что и при параличе предлопаточного нерва.
Продолжительность курса лечения полного паралича у лошадей составляет 4. 6 нед, а иногда и больше; у рогатого скота - 2. 4 нед. Неполный паралич и парез нерва излечиваются в значительно меньшие сроки.
Паралич локтевого нерва
(Paralysis п. ulnaris)
Локтевой нерв - п. ulnaris - смешанный нерв, он отходит от 2-го шейного, 1-го и 2-го грудных нервов. Вначале локтевой нерв соединен со срединным нервом, от которого затем отделяется и идет дистально непосредственно позади плечевой артерии, вены и впереди лучевого нерва. Далее, спускаясь вниз, дает ряд ветвлений и над запястьем делится на дорсальную и медиальную ветви. Первая из них разветвляется в коже запястья и пясти, а вторая соединяется с волярной ветвью срединного нерва и направляется к копыту. Таким образом, локтевой нерв по ходу своего следования и ветвления иннервирует главным образом локтевой сгибатель запястья, локтевую и плечевую головки глубокого сгибателя пальца и поверхностный сгибатель пальца.
Этиология. Ушибы, чрезмерные растяжения нерва при прыжках со взятием препятствий, спотыкание и падение, удары (см. этиологию паралича предлопаточного нерва, с. 272). У собак, кроме того, паралич локтевого нерва возникает при нервной форме чумы.
Клинические признаки. В спокойном состоянии чрезмерное выпрямление (чрезмерное разгибание) запястного сустава, заметное провисание конечности в фаланговых суставах, видимое удлинение ее; при движении отмечается хромота опирающейся конечности, сопровождающаяся чрезмерным вытягиванием больной ко-
нечности вперед, дорсальной флексией запястного сустава и толчкообразным опиранием о почву.
Диагноз. При наличии вышеописанных характерных клинических признаков диагноз не представляет затруднений; проводится дифференциальный диагноз в отношении возможных разрывов сгибателей запястья и фаланг, которые подтверждаются или исключаются по наличию или отсутствию подкожного дефекта и болезненного опухания на месте разрыва.
Прогноз. При параличе локтевого нерва у крупных животных прогноз осторожный, у собак при чуме - сомнительный.
Лечение. То же, что и при параличах других вышеописанных нервов.
В ветеринарной практике чаще встречаются нарушения функции проведения нервных импульсов типа параличей и парезов в периферических нервах. Последние за период 1950—1966 гг. составляли у крупных животных 4,9%, у собак 18,5%.
Частному изложению поражений отдельных нервов предпосланы некоторые общие сведения по терминологии, классификации и этиопатогенезу. Особенности диагностики, клиники и лечения изложены в соответствующих разделах.
Названия параличи и парезы происходят от греческих слов paralisys — паралич, выпадение и paresis — ослабление, расслабление двигательных функций, обусловленные поражением проводящих путей центральной или периферической нервной системы, а также двигательных центров.
Параличи нельзя отождествлять с двигательными расстройствами, при которых отсутствуют поражения нервных центров или проводящих путей спинного мозга и периферических нервов. Например, болезни суставов, слизистых сумок, воспалительные и дегенеративные процессы мускулов тоже сопровождаются статико-динамическими расстройствами, но их нельзя относить к параличам и парезам, поскольку иннервационные импульсы не нарушены.
Между параличом и парезом часто не существует четкого клинического разграничения, но с патогенетической точки зрения нужно отметить, что парез может предшествовать типичному параличу, то есть переходить в паралич. Равным образом и паралич по мере выздоровления может проявляться парезом. Особенно часто параличи и парезы двигательных нервов конечностей встречаются у лошадей, главным образом рабочих и спортивных. Диагностируются также параличи инфекционного и послеродового происхождения. Поэтому очень важно знать этиологию, патогенез, методы лечения и профилактики этих болезней.
Классификация. По месту поражения нервной системы различают параличи периферические и центральные.- При поражении двигательных клеток передних рогов спинного мозга, ядер черепно-мозговых нервов или периферических мотонейритов, проходящих в составе периферических нервов, развиваются периферические параличи. Они наблюдаются при травмах и растяжениях мышц и нервов. При поражении двигательных невронов развиваются центральные параличи.
Кроме того, параличи классифицируют по этиологическому признаку и объединяют в группы: травматические параличи, вызванные грубым повреждением нервных элементов, вывихом, сдавливанием, ушибами, разрывом и т. п.; интоксикационные параличи, обусловленные поеданием ядовитых растений (чина) или ядами; инфекционные параличи (чума плотоядных, болезнь Ауески, листерноз); паразитарные параличи (ценуроз овец) и послеродовые параличи и парезы.
Б клинической практике параличи разделяют по преобладающим симптомам, например параличи вялые, спастические, и по характеру поражения участка тела: гемиплегии — при поражении одной половины тела; параплегии — сочетание поражений правосторонней и левосторонней гемиплегии; параплегии — если поражены обе грудные или тазовые конечности. Сочетанное поражение грудных и тазовых конечностей называют тетраплегией. В случае пареза применяют соответственно термины геми, парапарез. Поражение одной конечности называется моноплегией.
Периферические параличи обычно бывают тотальными, так как выпадают сложные движения и элементарные рефлексы. Эта особенность периферических параличей заключается в угасании рефлекторных актов, присущих данным органам, и падении тонуса мускулов (вялый паралич) .
Другой особенностью периферических параличей является полная неспособность к компенсации, так как мотоневроны, обслуживающие данную мышцу, абсолютно необходимы для ее нормального функционирования и никакие обходные анатомические пути не могут компенсировать ее, если только эти мотоневроны оказались выведенными из строя. Например, функция трехглавого мускула не восстанавливается, если уничтожено его ядро, но она может быть компенсирована за счет,
усиления функции мышц-синергистов. Важной патогенетической стороной периферических параличей является значительное нарушение нервной трофики (нервная дистрофия) мышц, иннервируемых пораженным нервом. В атрофируемых мышцах резко снижается электровозбудимость и хронаксия, что имеет важное прогностическое и диагностическое значение.
Виды поражения нервной системы, вызывающие развитие периферических параличей. На сотрясение резко реагирует центральная нервная система, периферические нервы изменяются в меньшей степени. Эти изменения характеризуются молекулярными нарушениями. Видимые морфологические изменения отсутствуют. Сотрясение нерва может возникнуть при огнестрельных ранениях мягких тканей, когда осколок или пуля, обладающие большой ударной силой, травмируют ткань вблизи расположения нервного ствола. В таких случаях возникают очаговые кровоизлияния, отек перинервия и распад миелиновых оболочек. Легкое сотрясение может сопровождаться кратковременными парезами и параличами, обычно исчезающими без лечения. Сильное сотрясение чувствительных нервов может вызвать травматический шок.
Ушибы нерва — наиболее частый вид повреждений, возникающий при грубом повале животных, падении, ушибах и др. Чаще повреждаются поверхностно расположенные нервные стволы, лежащие на твердой костной основе (лицевой, предлопаточный, лучевой, малоберцовый, срамной и другие нервы).
Морфологические изменения в нерве при сильных ушибах характеризуются кровоизлияниями под эпинервией, отеком и инфильтрацией стромы нерва и эпинервия, дегенерацией нервных волокон, демиелинизацией, выраженной в различной степени. В некоторых случаях вслед за ушибами развиваются признаки частичного (парез) или полного (паралич) выпадения функции проведения нервного импульса.
Сдавливание нерва может быть вызвано давлением гипсовой повязки или Шипы, эластичного бинта, костной мозоли или экзостоза, опухолью, развившейся вблизи нерва, длительным лежанием животного в боковом положении на операционном столе. В последнем случае у тяжелых быков может развиться паралич лучевого нерва; чтобы этого не произошло, нужно при длительных операциях подкладывать под область лопатко-плечевого сустава мягкий матрац.
Патоморфологические изменения в нерве при сдавливании характеризуются ишемией, распадом миелиновых оболочек и дегенерацией осевых цилиндров. Экспериментальные исследования с наложением на седалищный нерв шелковой лигатуры показали, что демиелинизация развивается уже через 48—72 часа.
Патогенез. При поражении предлопаточного, лучевого и бедренного нервов выражено расстройство двигательных функций; вазомоторные, трофические расстройства и болевые реакции выражены в меньшей степени. Нарушение симпатической иннервации характеризуется гиперемией, отделением пота (гипергидроз) и повышением температуры кожи. Раздражение этих же нервоз, наоборот, вызывает спазм сосудов, похолодание конечности и ангидроз. Например, раздражающе на периферический нерв действует першшвралыюе введение 3— 4%-ного раствора новокаина. Через 15—20 минут после инъекции раствора по ходу лучевого нерва развиваются гипертермия кожи, резкое потение в области передней и наружной поверхности предплечья. Возникший после инъекции паралич исчезает через 2 часа.
Трофическое расстройство при выпадении чувствительной и двигательной иннервации характеризуется усилением роста волос, копытного рога, сухостью кожи и образованием нейротрофических язв. У лошадей при перерезке большеберцового, малоберцового и срединного нервов иногда наблюдают отслоение копытного porn с последующим отпадением роговой капсулы. Установлено, что перерезка седалищного нерва и давление на его центральный отрезок или наложение на него лигатуры (без обезболивания) вызывают у собак появление нейротрофических язв в области первой фаланги. Следует отметить, что язва может не появиться, если сдавливанию нерва лигатурой предшествует субэпиневральное обезболивание (А. Н. Голиков). Трофические расстройства возникают в результате выпадения функции смешанного нерва и болевого раздражения, идущего по этому нерву. Нужно учитывать, что механическое повреждение кожи и мышц, как правило, сопровождается разрывом или размозжением нервных окончаний. Однако трофические расстройства чаще развиваются в тех случаях, когда повреждаются крупные нервные стволы, спинной и головной мозг.
При поражении периферического двигательного нейрона развиваются гипотонические и атонические параличи с последующей атрофией парализованных мускулов; поражение центрального двигательного нейрона вызывает спастический паралич, характеризующийся исчезновением мышечного тонуса.
Для параличей предлопаточного, лучевого, бедренного, срамного и других смешанных нервов характерна быстро развивающаяся нейрогенная атрофия мускулов. Мышечные волокна подвергаются фиброзной трансформации (зернистое перерождение, вакуолизация, разрастание соединительной ткани). Скорость развития атрофического процесса и степень его выраженности зависят от выпадения нейротрофического влияния, осуществляемого центральной нервной системой посредством периферической иннервации. Обычно через 4—5 недель атрофия мышц бывает хорошо выражена у лошадей и собак. У крупного рогатого скота она наступает позднее и заметна в меньшей степени. При парезе атрофия выражена слабо и может отсутствовать. Однако функция движения значительно нарушена. При парезах и параличах двигательных нервов изменяется мышечный тонус (гипотония). Гипотоничные мышцы вялы, дряблы, контуры их сглажены. Если конечность двигать пассивно, то ощущается расслабленность суставов (релаксация), в момент движения — чрезмерное сгибание или разгибание их. При гипертонии мышцы становятся плотными, по консистенции напоминают фиброзную ткань, рельеф их отчетлив, брюшко и сухожилие резко выделяются. Пассивные движения затруднены, ощущается пружинящее сопротивление конечности.
Чтобы поставить правильный диагноз, нужно знать зоны иннервации мускулов, их топографию и функции в статике и динамике. Например, при параличе лучевого нерва выпадает функция мускулов-разгибателей локтевого, запястного, путового и нижележащих суставов: конечность в покое согнута, а при движении суставы полностью не разгибаются (паралитическая контрактура). При параличе бедренного нерва выпадает функция четырехглавого мускула бедра, в силу чего коленный и нижележащий суставы резко сгибаются, а их активное разгибание становится невозможным.
Для уточнения степени повреждения нервного ствола в настоящее время начинают внедрять методы исследования электровозбудимости. Раздражение неповрежденных мышц или нерва фарадическим и гальваническим током вызывает мышечное сокращение, являющееся показателем функционирования рефлекторной дуги. При парезе и параличе происходит резкое нарушение или выпадение сократительной способности соответствующих мускулов, что объясняется нарушением проведения нервных импульсов. Чтобы определить порог возбудимости мускула (реобаза), пользуются микрофарадным или электронным хроноксиметром. Исследование производят пуговчатым электродом, который прикладывают к двигательной точке мышцы. Точки наибольшей возбудимости мышц обычно соответствуют месту вхождения в мышцу нервных веточек. Для каждой мышцы имеются определенные двигательные точки. Обычно при глубоком параличе не удается получить сокращения соответствующей мышцы, но со временем по мере регенерации нерва электровозбудимость постепенно восстанавливается. Это указывает на восстановление иннервации и служит признаком выздоровления.
Прогноз при периферических параличах зависит от характера повреждений нервов. При сотрясениях, растяжениях и ушибах нервов животные быстрее выздоравливают, чем при разрывах, длительных сдавливаниях или размозжениях. В последнем случае регенерация может не наступить. У крупного рогатого скота и лошадей двигательные функции при травматических и ишемических параличах восстанавливаются в среднем через 35—45 дней. Сроки восстановления функции мускулов зависят от полноценности регенерации поврежденных нервов.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Читайте также:


