Боли в стопах неврологического характера
Причины, симптомы и профилактика болей в ногах
Боли в ногах вызываются совокупностью симптомов, возникающих вследствие различных заболеваний нижних конечностей. Они проявляются в виде болезненных ощущений острого или тянущего характера. Сопутствует, как правило, болезням суставов, мышечной или сосудистой систем, а также являются последствием травм или неврологических отклонений.
Самой частой причиной появления боли в ногах считаются нарушения в сосудистой системе нижних конечностей. Это может быть вызвано атеросклеротическими изменениями, приводящими к сужению просвета сосудов и уменьшению притока крови в мышечные ткани. Как правило, впоследствии развивается флебит и варикозное расширение вен, что также сопровождается болезненными ощущениями.
Значительно повышается риск нарушения кровоснабжения у курильщиков, гипертоников, при сахарном диабете, инсульте, инфаркте. Недостаточность кислорода вызывает закупорку артерий, что проявляется чаще всего в виде внезапно возникающей судороги при ходьбе.
Боли в ногах присутствуют и при неврологических расстройствах из-за воспаления и раздражения нервных волокон, иннервирующих ноги. Нередко боли вызываются подагрой и артритом, при которых происходит воспаление суставов. Причина боли в ногах может быть связана с заболеваниями нижних отделов позвоночника, например, при позвоночной грыже нередко отмечаются тянущие боли в ноге.
Для нарушения работы венозной системы характерно уменьшение болезненных ощущений при подъеме ноги; при проблемах с артериями боль немного стихает, если ногу опустить. Онемение и покалывание в нижних конечностях говорит о наличии заболеваний позвоночника.
При развитии венозного застоя появляются тянущие тупые боли в ногах, создается ощущение напряжения и тяжести. Если процесс имеет затяжное течение, то чаще всего заканчивается варикозным расширением вен нижних конечностей. Боль имеет выраженный характер и проявляется чаще всего в нижней части конечности, при этом больные могут ощущать чувство онемения, покалывания. Как правило, возникает ближе к вечеру, после продолжительных нагрузок в положении стоя или даже сидя.
Боль также может возникнуть при тепловом воздействии в сауне, бане или во время принятия горячей ванны. У женщин она провоцируется изменением гормонального фона, которое связано с менструальным циклом. Внешне варикозное расширение вен проявляется выпячиванием венозных узлов и появлением сосудистых звездочек.
Для тромбофлебита (заболевание сосудов) характерна острая боль, чувство жжения, пульсирования. Боли продолжаются длительное время, отличаются постоянством и локализуются в области икроножных мышц. Интенсивность проявления зависит от протяженности и расположения тромба, количества вен, вовлеченных в процесс.
Заболевания позвоночника, как правило, нижнего отдела, также являются причиной иррадиирующей (отдающей, стреляющей) боли в ногах. Чаще это бывает при смещении межпозвонковых дисков. К этой же категории относят и воспаление седалищного нерва – ишиас, боль в этом случае спускается от седалищного нерва вниз.
В пожилом возрасте, а также вследствие системных заболеваний, у человека развиваются различные патологии суставов, которые также являются причиной боли в ногах.
У больных создается впечатление, что ноги начинают как бы выкручивать, причем многие отмечают связь с изменениями погодных условий. Если процесс запустить, то боли становятся постоянными и нестерпимыми.
Вызывать тупую боль в ногах может плоскостопие, которое сопровождается в выраженной тяжести нижних конечностей, быстром утомлении при ходьбе, постоянной усталости. Невралгии (нарушения работы периферической нервной системы) сопровождаются острыми волнообразными болями, возникающими по ходу нервных окончаний. Невралгические приступы чередуются обычно с состоянием полного отсутствия болевых проявлений, причем по времени это может продолжаться в течение нескольких секунд, минут и даже часов. Самые сильные боли отмечаются во время острого воспаления мышечной ткани, особенно при миозите.
Очень опасными и имеющими крайне тяжелые последствия являются инфекционные заболевания, такие как остеомиелит, вызывающие острые, продолжительные боли в костях нижних конечностей.
Травмы и ушибы нижних конечностей, самостоятельные или в сочетании с другими повреждениями, нередко бывают причиной боли в ногах. Чаще всего случаются ушибы ног, на их месте образуется припухлость и гематома. Характер боли определяется местонахождением ушиба, степенью его интенсивности и площади повреждения.
Боль сопровождает переломы костей нижних конечностей. Степень выраженности болевых проявлений зависит от специфики перелома, месторасположения. При вероятном переломе нижней конечности характерно усиление боли при любом движении, отечность и припухлость в травмированной области. Движение в поврежденной ноге обычно ограничено, отмечаются подкожные кровоизлияния.
При явном переломе конечность принимает неестественное положение или патологическую подвижность в месте, где нет суставов. Отмечается характерная крепитация костных отломков, при открытых переломах отломки определяются визуально, присоединяется кровотечение и травматический шок. Если травма затронула нервно-сосудистый пучок, то будут развиваться признаки нарушения кровоснабжения голени и стопы, неврологические расстройства.
Боль в ногах не является первичным симптомом, чтобы определить каким именно заболеванием она обусловлена, необходимо провести определенные клинические и инструментальные исследования. Первостепенную роль играет исключение состояний, угрожающих жизни пациента, таких как тромбофлебиты, тромбозы, нарушение проходимости кровеносных сосудов, онкология.
Как методы диагностики рекомендуются рентгенография отделов таза и нижних конечностей, магнитно-резонансная и компьютерная томография.
Постоянная, невыносимая боль в ногах может купироваться блокадой анестетиков, выполняемой только врачом. Кроме того, может быть назначен по показаниям приём анальгетиков в виде таблеток или инъекций. Симптоматическая терапия подразумевает использование нестероидных противовоспалительных препаратов в определенной дозировке. Возможно применение специальных мазей с этими средствами или гелей, оказывающих согревающее и отвлекающее действие.
Строго в условиях стационара и под контролем специалиста назначаются миорелаксанты, снимающие рефлекторный мышечный спазм. Обязательно проводится лечение витаминно-минеральными комплексами с упором на витамины группы В. С целью улучшения кровообращения в пораженной зоне выписывают препараты, усиливающие периферическое кровоснабжение.
Для снятия болей в ногах нередко применяется мануальная терапия, лечебная гимнастика и физиотерапевтическое лечение.
Видео: 4 упражнения от боли в бедре:
Профилактика появления болей в ногах включает в себя несколько факторов. Во-первых, образ жизни должен быть направлен на предупреждение развития сердечнососудистых заболеваний. Регулярные физические нагрузки способствуют нормализации кровоснабжения в нижних конечностях. Укрепление мышц живота позволяют уменьшить боли в ногах, возникающие вследствие заболеваний позвоночника.
Старайтесь не сидеть на жестком, чтобы не вызвать раздражение седалищного нерва, можно использовать специальные мягкие прокладки и подушечки. По тем же причинам не рекомендуется туго завязывать пояс и носить тесные брюки.
Боли в ногах возникают по разным причинам и наиболее распространенными из них являются заболевания суставов и позвоночника, атеросклероз артерий, тромбофлебит, плоскостопие, невралгии, миозит, различного рода травмы. В любом случае не следует запускать развитие заболевания, а лучше своевременно обратиться к врачу, поскольку.
Можно назвать несколько часто встречающихся причин появления боли в бедре. Это может быть связано с патологиями тазобедренного сустава, с активными физическими нагрузками, инфекционными процессами, а также травмами и ушибами. У людей, активно занимающихся спортом, или при непривычно тяжелой физической нагрузке могут отмечаться боли в бедре периодического характера.
Чаще всего болезненность в суставах, икроножных мышцах и голенях обусловлена присутствием воспалительных заболеваний вен. В эту категорию можно отнести тромбофлебит и флебит. Развитие варикозной болезни вен, которое сопровождается выраженным расширением вен, является типичным симптомом этих заболеваний.
Первое место среди причин возникновения боли в коленях и под коленкой являются различные травмы колена – растяжение сухожилий, хрящей, околосуставных сумок или травмы менисков, перелом надколенника, повреждение самой коленной чашечки. Колено подвергается самой сильной физической нагрузке из всей опорно-двигательной системы за счет своего анатомического.
Основной жалобой, при обращении к сосудистому хирургу, пациентов являются боли в ногах. Правильная диагностика – первый шаг в повышении эффективности лечения больных с болями в ногах, а именно с заболеваниями периферических артерий. Лабораторные и инструментальные методы обследований, в настоящее время, порой заменяют клинический анализ болей в ногах и общение врача с пациентом. Зачастую специалистами функциональной диагностики полученные данные оцениваются неправильно и без обращения к специалисту, разобраться порой в причинах болей бывает очень сложно. Но специалистов по болям в ногах нет. И кроме всего прочего, в ногах кроме сосудов есть ещё: кожа, подкожная клетчатка, мышцы, кости, суставы и сухожилия.
Так, когда при болях в ногах нужно обращаться к сосудистому хирургу. Основным клиническим признаком патологии нижних конечностей является перемежающая хромота, т.е. появление боли в поражённой ноге при прохождении определённого расстояния, и чем короче расстояние безболевой ходьбы, тем сильнее степень заболевания. С какими заболеваниями следует дифференцировать боли в ногах? Прежде всего это:
- - заболевания аорты и периферических артерий.
- - заболевания опорно-двигательного аппарата – поражение суставов, позвоночника, деформацией стоп.
- -неврологические расстройства – главным образом, различные варианты корешкового синдрома.
- - диабетическая полинейропатия.
- - болезни кожи и подкожной клетчатки.
- - первичные опухоли костей или метастазы.
- - инфекционные заболевания (рожа, остеомиелит, инфекционный артрит).
Характер жалоб, предъявляемых больными с болями в ногах, следующий: боль в области одного или нескольких суставов, что, наряду с болезненностью при пальпации, клинически может проявляться местным отёком и повышением местной температуры. Часто наблюдается поражение позвоночника. У многих больных боль и дискомфорт в ногах связаны с деформацией стопы (плоскостопие, Halux valgus).
При пальпации пульса возможны варианты, когда он определяется на всём протяжении конечности, в том числе на передней и задней большеберцовых артериях или только на задней большеберцовой артерии. В обоих случаях это обычно полностью исключает сосудистую причину предъявляемых больными жалоб. Однако сочетание того или другого заболевания возможны. В этих случаях к жалобам, характерным для поражения опорно-двигательного аппарата, добавляются проявления перемежающей хромоты, которые, однако, выявить достаточно сложно. Правильно решить этот вопрос помогают дополнительные методы обследований: ультразвуковая допплерография, дуплексное сканирование, реовазография, рентгенологические методы исследований, электромиография.
Боли в ногах, характерные для неврологических нарушений:
Боль. Обычно она не связана с физическими нагрузками, в частности с ходьбой, часто меняет свою локализацию, полностью не исчезает после остановки. Причем больному недостаточно остановится, а нужно сесть. Часто боль возникает сразу же после начала ходьбы или в покое, в том числе при отсутствии или слабой выраженности артериальной недостаточности поражённой конечности.
Онемение и парестезии. Это типично неврологические жалобы. При хронической артериальной недостаточности (ХАН) нижних конечностей они также могут иметь место, но только при тяжёлых формах заболевания.
Судороги. Характерно их появление во время отдыха (по ночам). Могут встречаться при варикозном расширении вен нижних конечностей.
Чувство жжения. Данный симптом так же не связан с физическими нагрузками и чаще наблюдается в покое. Нередко сопровождается поражением позвоночника. Очень часто диабетическая нейропатия нижних конечностей проявляется стойкими пекущими болями в голенях и стопах.
Повышенная зябкость нижних конечностей. Может быть связана с поражением позвоночника, с вторичными неврологическими нарушениями. Нередко, несмотря на субъективные ощущения, ноги при этом остаются теплыми.
Нарушения чувствительности. Чаще встречается её снижение при заболеваниях позвоночника, а так же при сахарном диабете (одно из проявлений диабетической нейропатии).
Чёткого соответствия между указанными выше жалобами и наличием сосудистого заболевания нет, хотя, так же как при поражении опорно-двигательного аппарата, сочетание этих двух групп заболеваний возможно. На фоне указанных неврологических жалоб трудно оценивать дистанцию безболевой ходьбы.
После выявления признаков поражений артерий нижних конечностей следующими диагностическими задачами является нозологическая идентификация заболевания и оценка его тяжести. Это важно для определения особенностей дальнейшей лечебной тактики. Облитерирующий атеросклероз – заболевание, наблюдающееся в числе периферических ангиопатий наиболее часто - 85-90%. Чаще встречается у мужчин. Среди других причин приводящих к развитию ХАН – это облитерирующий тромбангиит и неспецифический аорто-артериит. При облитерирующем атеросклерозе процесс развивается неуклонно и обычно медленно (быстрее в относительно молодом возрасте). Неспецифический аорто-артериит и облитеририрующий тромбангиит отличаются чередованием обострения и ремиссии. Наиболее четко клиника перемежающей хромоты (возникновение боли в ногах при ходьбе, заставляющей остановиться) наблюдается при атеросклерозе. При этом длительность безболевой ходьбы достаточно стабильна и её клинические проявления характерны. При поражении артерий бедрено-подколенного сегмента при ходьбе появляется сжимающая боль в икроножной мышце, она полностью исчезает через небольшой промежуток времени (1-3 минуты). Поражение дистального сосудистого русла характеризуется ишемической болью при ходьбе, возникающей в стопе. При поражениях аорто-подвздошного сегмента возникает боль в бёдрах и ягодницах (высокая перемежающая хромота).
Анализ клинических данных является первым этапом диагностического процесса у больных с заболеваниями периферических сосудов, от которого зависит его дальнейший алгоритм, направленный на установления диагноза и определения тактики лечения.
Какими лабораторными и инструментальными методами можно установить или отвергнуть то или иное заболевание? Для атеросклероза характерно повышение холестерина, липопротеинов низкой плотности, снижением липопротеинов высокой плотности. Для аорто-артериита и тромбангиита, в период обострения, характерны общевоспалительные реакции, повышение СОЭ, С-рективного белка, повышение активности свёртывающей системы крови. Оценить степень артериальной недостаточности возможно с помощью ультразвуковой допплерографии. Значение Лодыжечного индекса давления (ЛИД, отношение давления в артериях на лодыжке к давлению в плечевой артерии, в норме 1 – 1,2) 1,0-0,9, при наличии стенозирующе-окклюзионных поражений в артериях, следует отнести к субклиническим формам. Пациенты могут не жаловаться на боль при ходьбе или боль появляется при ходьбе более 1 км – ХАН 1 степени. При ЛИД 0,9-0,6 и расстоянии безболевой ходьбы 200м – 1000м – ХАН IIА степени. При ЛИД 0,6-0,4 и ходьбе менее 200 метров - ХАН III степени. При ЛИД менее 0,4 развивается критическая ишемия конечности, угрожаемая развитием гангрены. Дополнительным методом обследований является реовазография. Снижение реографического индекса (норма 1,0 – 1,6) свидетельствует о снижении кровенаполнения в исследуемой конечности, однако этот метод имеет много погрешностей. Так, наличие отёка любой природы (варикозная болезнь, кардиальные отёки и т.д.), ангиоспазма на фоне патологии опорно-двигательного аппарата, нейропатиях приводит к ложным выводам о наличии артериальной патологии. Рентгенографическое исследование позвоночника, МРТ, электромиография (ЭМГ) позволяют выявить заболевания нервной системы, симулирующие артериальную недостаточность. Ультразвуковое дуплексное сканирование позволяет выявить заболевания сосудов на доклиническом уровне, а чем раньше начато лечение и приняты необходимые меры, тем лучше результат и прогноз.
Главными принципами консервативной терапии больных хроническими заболеваниями периферических сосудов является пожизненность и непрерывность лечения, соблюдение диеты и исключение вредных факторов воздействия – особенно курения! Основные направления консервативной терапии данной категории больных:
- - улучшение микроциркуляции
- - подавление гиперпродукции цитокинов и свободных радикалов.
- - повышение антиоксидантной активности.
- - нормализация липидного обмена.
- - иммунокоррекция.
- - стимуляция развития коллатералей.
Наряду с фармакотерапией в настоящее время активно используются физиотерапевтические методы: баротерапия, грязелечение, парафиновые аппликации, апмплипульс, дарсоонваль и др., ЛФК.
В заключении можно сказать, что имеющиеся в арсенале современного врача методы диагностики и лечения позволяют вовремя диагностировать заболевания сосудов и предотвратить развитие грозных осложнений: гангрена конечностей, инфаркт, инсульт. И только врач должен определить конкретную схему лечения конкретного больного индивидуально!
Невралгия ног — болезненный синдром нижних конечностей, который возникает в результате повреждения связок, костей, мышц или ущемления нервных волокон. Привести к неприятным ощущениям способны некоторые заболевания сосудов и опорно–двигательной системы.
Симптомы на начальном этапе слабо выражены, поэтому многие пациенты не придают им должного значения. По мере развития состояние ухудшается и проведение лечебных мероприятий становится необходимостью.
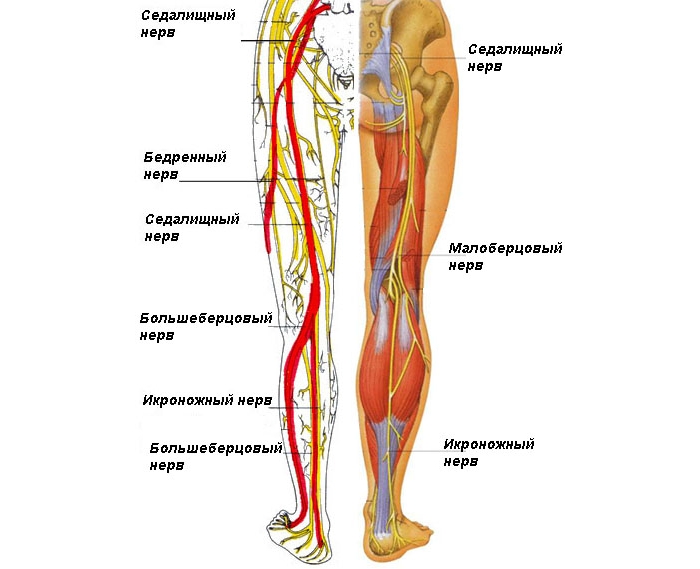
Причины возникновения
Травмирование ног — распространенная причина болезненных ощущений. Ухудшают ситуацию болезни опорно–двигательного аппарата, предрасположенность к отечности ног. В дополнение к этому вызывают невралгию следующие заболевания и состояния организма:
- стрессовые ситуации;
- болезни суставов;
- нарушение функционирования сосудов;
- повреждения костей, мышц, связочного аппарата;
- алкогольная интоксикация;
- переохлаждение организма;
- последствие инъекций в область позвоночника;
- защемление седалищного нерва;
- повышенная нагрузка на ноги;
- подагра;
- возрастные изменения;
- межпозвонковая грыжа;
- наличие опухолей;
- осложнение в результате инфекционных заболеваний.
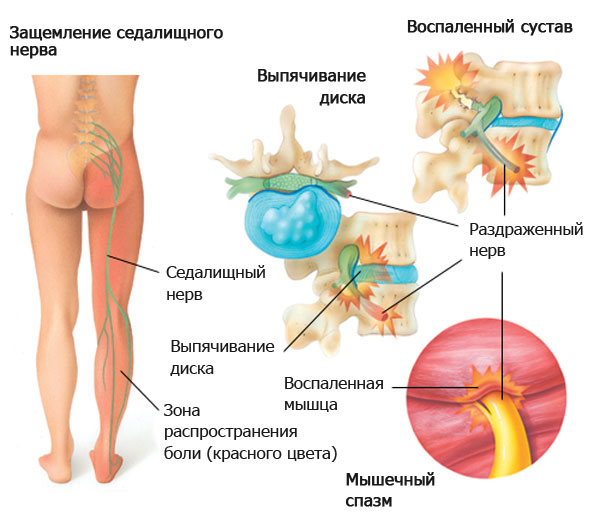
Ущемление седалищного нерва часто приводит к возникновению невралгии. К ущемлению может привести грыжа межпозвоночного диска, которая способна сдавливать нервные окончания.
Процесс не редкость при беременности, когда увеличенная матка начинает сдавливать соседние органы.
Характерные симптомы
Появление небольшого жжения, ползающих мурашек и распространяющего тепла или холода по ступням не всегда воспринимается всерьез пациентами. Как распознать невралгию ног? С течением заболевания появляются жгучие, пронизывающие, приступообразные боли в области ног. Отмечаются другие признаки:

- сухость и посинение в месте поражения;
- отечность тканей;
- потливость ног;
- мышцы постепенно атрофируются;
- болевые ощущения усиливаются при сгибании и разгибании;
- отмечаются поясничные боли.
Невралгия может перейти в неврит (поражение периферических нервов). Неврит характерен снижением чувствительности правой или левой конечности в случае мононеврита (одностороннего поражения). Если воспалительный процесс затрагивает обе ноги, то говорят о полиневрите (поражение нескольких нервов).
Неврит вызывает структурные изменения нерва, отмечаются двигательные нарушения. Боль локализуется в области ягодиц, бедра и отдает в стопу. Она усиливается при сгибании ноги. Больной замечает снижение чувствительности в месте локализации заболевания.
Лечебные мероприятия
Терапия заболевания основывается на выяснении причины невралгии. Врач подбирает комплексное лечение в зависимости от стадии заболевания. Больному обеспечивают покой, назначают ряд противовоспалительных и болеутоляющих препаратов. Основные лечебные мероприятия включают:

- Противосудорожные средства. Зарекомендовали себя в медицинской практике Финлепсин, Тебантин, Тегретол.
- Противовоспалительные препараты. Эффективен для снятия воспаления и при болевом синдроме Кеторолак.
- Миорелаксанты. К препаратам этой группы относится Мидокалм, Баклофен и Сирдалуд. Они снимают болезненные ощущения и устраняют мышечный спазм. Возможно применение средства Габапентин при постоянных болях нейропатического характера.
- Витамины группы B. Необходимы больным при невралгии, а в особенности у беременных. Назначают Мильгамму, Нейрорубин, Нейровитан.
- Физиотерапевтические методы лечения. Включают УВЧ–терапию, электрофорез, лечение лазером. При улучшении состояния применяют массаж, аппликации с парафином, иглоукалывание.
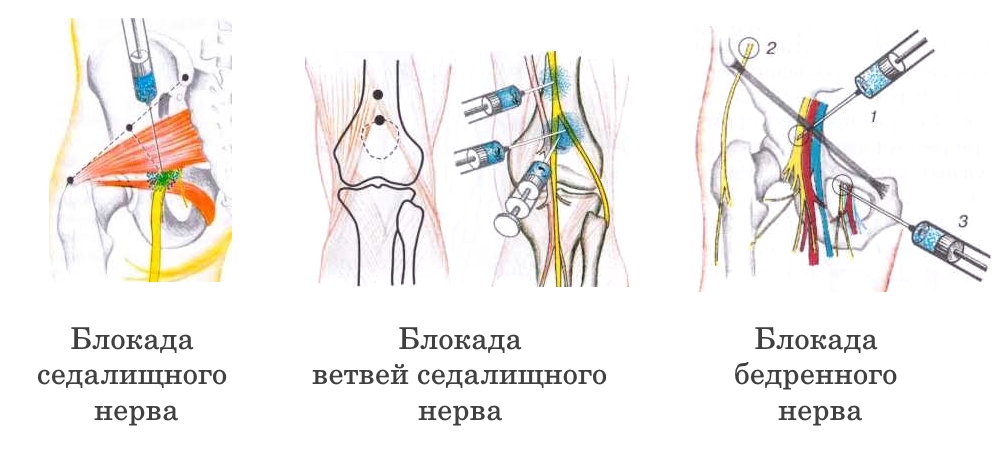
- Обезболивающие. Применяются в виде таблеток или инъекций. Это может быть Мовалис, Катадолон, Лирика, Бруфен. При невыносимой боли показана новокаиновая блокада (уколы в область позвоночника Дипроспана или Гидрокортизона. Местно обезболить область поможет Диклак или Фастум-гель.
- Успокоительные средства. Позволят нормализовать эмоциональное состояние Реланиум или Фенозипам.
При своевременном лечении потребуется 2–3 недели, чтобы пациент почувствовал улучшения. Пациенту необходимо в домашних условиях наладить питание. В рационе беременных женщин должны присутствовать витамины группы B (пивные дрожжи, свинина, овсяная и гречневая крупа, сыр, молоко, бобовые, пшеничный хлеб). Рекомендовано употребление натуральных соков из овощей и фруктов.
Заключение
При невралгии ног распознать причину не всегда получается самостоятельно. Если обратиться за квалифицированной помощью, удастся избежать множественного воспаления периферических нервов и атрофирования мышц. В качестве профилактики врачи советуют заниматься спортом, принимать витамины, правильно питаться и ограничить прием спиртных напитков.


Боль в стопе: причины. Заболеваний, проявляющихся болью в стопе, великое множество, описать все в одной статье невозможно. Остановлюсь на тех, которые чаще всего встречаются в моей практической неврологической деятельности.
Подагрический артрит суставов стопы развивается после употребления алкоголя и переедания. Внезапно ночью появляются очень резкие боли в суставе первого пальца стопы. Сустав быстро опухает, кожа над ним приобретает багровый цвет, становится горячей. Часто повышается температура тела до 38-39 градусов. Приступ длиться до нескольких дней и может пройти самостоятельно без лечения.
Пяточная шпора или подошвенный фасциит проявляется острой болью под пяткой, особенно выраженной при первых шагах после сна или длительного отдыха. Боль может быть настолько сильной, что в течение первых минут пациент передвигается с опорой на ребро стопы или пальцы, избегая наступать на пятку. После нескольких шагов боль в пятке заметно уменьшается. При пальпации резко болезненна середина пятки с подошвенной стороны.
Ахиллобурсит (воспаление ахиллова сухожилия) характеризуется болью над пяткой и по задней поверхности голени, сопровождается хромотой и невозможностью стояния на пальцах.
Клинически выявляется болезненность, припухлость и покраснение по обеим сторонам ахиллова сухожилия. Икроножные мышцы напряжены и болезненны. Боли в пятке и икре усиливаются по утрам, пациент при вставании с трудом опирается на больную ногу.
Реактивный артрит при инфекциях (хламидиоз, уреаплазмоз) имеет характерные признаки: боль в стопе беспокоит не только при ходьбе, но и в покое, усиливается по ночам. Кроме болей в стопе, воспаляются другие суставы, глаза, появляется уретрит (болезнь Рейтера).
Остеохондропатии возникают у детей или подростков, проявляются болью в пятке или стопе и локальной припухлостью в зоне поражения. Ребенок хромает, щадя место боли. Примерно через 2 года в большинстве случаев боль в стопе проходит самостоятельно. У взрослых данная патология не встречается.
Маршевая стопа наблюдается у солдат после кроссов и маршей в новой неудобной обуви. На 2-3 день после перегрузки появляются сильные боли в области 2-3 плюсневых костей, хромота при ходьбе.
Плоскостопие представляет собой деформацию стопы с понижением её сводов. Плоскостопие бывает продольным, поперечным или комбинированным. К причинам плоскостопия относят длительное пребывание на ногах, ношение нерациональной обуви, наследственную слабость мышц и связок стопы. Причиной появления болей в стопе может быть увеличение массы тела или изменение двигательного режима.
Клиническая картина продольного плоскостопия характеризуется появлением боли в стопе, быстрой утомляемостью при нагрузке, изменением очертаний стопы. Попереч-ное плоскостопие проявляется болью в пальцах стопы, уплощением поперечного свода стопы, деформацией пальцев, появлением натоптышей или мозолей.
В каком случае следует срочно обратиться к врачу?
- при появлении очень сильной боли в стопе;
- при внезапной слабости в стопе;
- при онемении стопы;
- при резком отеке стопы;
- при изменении цвета кожных покровов стопы (покраснении, цианозе, бледности);
- при повышении температуры тела;
Диагностика при болях вcтопе.Общий анализ крови (лейкоциты, СОЭ) исключает воспалительные процессы в организме. При артрозах показатели общего анализа крови остаются без изменений. Отрицательные ревмопробы исключают ревматические причины болей в стопах. Положительный ревматоидный фактор подтверждает связь болей в стопе с ревматоидным артритом.
Исключить продольное плоскостопие позволяет простой тест. Намажьте ноги жирным кремом или раствором Люголя. Встаньте во весь рост на сухой бумажный лист. А затем посмотрите на свои отпечатки и сравните их с рисунком (См. рисунок стоп в конце статьи).
Для диагностики полинейропатии необходимо выявление диабетического, алкогольного или лекарственного анамнеза, анализ крови на сахар и гликолизированный гемоглобин. При синдроме тарзального канала, невриноме Мортона необходимо провести УЗИ и МРТ стопы для уточнения причины компрессии нерва и исключения опухоли.
ЭНМГ (электронейромиография) большеберцового или малоберцового нерва подтверждает нарушение нервной проводимости в области стопы, уточняет глубину поражения нервов при туннельных синдромах, полинейропатии. При корешковых синдромах необходимо провести МРТ пояснично-крестцового отдела позвоночника.
Боль в стопе, лечение. Лечение болей в стопе зависит от причины. Различные заболевания требуют различного подхода к лечению, нет единого универсального метода. Однако, для уменьшения болей в стопах есть и общие правила.
В первую очередь необходимо ограничить физические нагрузки и разгрузить больную стопу. С этой целью применяются ортопедические стельки или обувь. В настоящее время все большую популярность приобретает тейпирование. Это метод лечения, в основе которого лежит прикрепление специальных липких лент (тейпов) для разгрузки стопы.
Снять или облегчить боль в стопе лучше всего помогают нестероидные противовоспалительные препараты. Но данные средства вызывают много побочных эффектов и должны назначаться только врачом. Длительный прием некоторых из них способствует разрушению суставного хряща. Поэтому будьте очень осторожны при самолечении.
Для наружного применения рекомендуются компрессы с димексидом или медицинской желчью, мази с НПВП. Осторожно следует относиться к разогревающим мазям и компрессам. При травмах, отеке разогревающие процедуры противопоказаны. В этой ситуации лучше прикладывать на 10-15 минут к больному колену пакет со льдом, завернутый в полотенце.
При полинейропатии в первую очередь необходимо устранить причину, вызвавшую поражение нервной системы (нормализовать сахар крови, отказаться от алкоголя или отменить лекарства). При любой этиологии рекомендуются витамины группы Б, препараты тиоктовой кислоты.
При болевом синдроме показаны противовоспалительные препараты, иглорефлексотерапия. При жгучих болях в ногах назначается схема лечения нейропатической боли (антидепрессанты, противосудорожные препараты). В любом случае лечение должен проводить грамотный врач-невролог.
Внутритканевая электростимуляция эффективна при артрозах, hallus valgus, поперечном плоскостопии, пяточной шпоре, ахиллобурсите и грыжах диска. Лечебные блокады купируют боль в стопе при синдроме тарзального канала, невриноме Мортона. При грыжах диска боль в стопе уходит после блокады в область позвоночника или грушевидной мышцы.
При подагре на первое место в лечении выходит диета с резким ограничением алкоголя и продуктов, содержащих пурины. В остром периоде показаны нестероидные противовоспалительные препараты, а при стихании боли в суставе ревматолог назначает специальное средство, снижающее уровень мочевой кислоты в крови.
При ревматоидном артрите лечение должен назначать ревматолог. Показан постоянный прием специфических базовых препаратов, нестероидных или стероидных противовоспалительных средств. При плоскостопии для укрепления мышц и связок свода стопы назначают специальную лечебную гимнастику, ходьбу босяком, плавание, лазание по канату. Боли в стопе хорошо снимает массаж. Для коррекции деформации стопы назначают ортопедические стельки или ортопедическую обувь.
Прогноз зависит от причины болей в стопе и от запущенности заболевания.
Читайте также:


