Центральная нервная система болезни атрофия
В классификации заболеваний нервной системы выделяют особую группу патологических состояний — дегенеративные, подчеркивая то, что они характеризуются постепенной и неуклонно прогрессирующей гибелью нейронов, причины которой остаются до конца не раскрытыми.
Для идентификации этих заболеваний необходимо исключить такие возможные этиологические факторы, как инфекции, метаболические расстройства и интоксикации.
Клиническая практика свидетельствует о том, что значительная часть болезней, относящихся к дегенеративным, имеет генетическую предрасположенность и наследуется по аутосомному и рецессивному типам. Однако другие состояния, не отличающиеся кардинальным образом от на-следственных заболеваний, встречаются только спорадически, в виде изолированных случаев в отдельных семьях.
Исходя из определения, классификация дегенеративных заболеваний не может основываться на точном знании их причин или патогенеза. На различные синдромы их подразделяют главным образом по патологоанатомическим изменениям, но также с учетом клинических данных. Клинически рассматриваемая группа заболеваний проявляется в виде нескольких синдромов, распознавание которых помогает врачу в решении вопросов диагностики.
Помимо особых симптомов, позволяющих отдифференцировать один синдром от другого, существуют некоторые общие признаки, характеризующие всю обсуждаемую группу заболеваний.
Характерными чертами дегенеративных заболеваний являются
1.Постепенное начало и неуклонно прогрессирующее течение на протяжении многих лет, как правило, более длительное, чем при наследственных болезнях обмена веществ с поражением нервной системы.
2.Они резистентны к предпринимаемым терапевтическим воздействиям.
3.Тенденция к двустороннему симметричному распределению патологических изменений, что уже само по себе помогает дифференцировать их от других форм неврологических расстройств.
(. )Тем не менее на ранних стадиях может наблюдаться вовлечение только одной половины туловища или одной конечности. Но раньше или позже, несмотря на асимметричное начало, двусторонний характер процесса неизбежно проявляет себя.
4.Сопро¬вождаются почти избирательным вовлечением определенных анатомо-функциональных нейрональных систем, тогда как другие структуры остаются интактными.
(. ) Избирательное вовлечение определенных систем нейронов не является, однако, патогномоничным для всех дегенеративных заболеваний; некоторым из них свойственны диф-фузные и неселективные патологоанатомические изменения. Эти исключения, тем не менее, не преуменьшают значимости поражения определенных нейрональных систем как отличительного признака многих заболеваний рассматриваемой группы.
5. Поскольку эти заболевания неизбежно приводят к гибели ткани, а не к образованию новой, то при радиографической визуализации мозга, желудочковой системы и субарахноидального пространства изменений не обнаруживают либо определяют расширение ликворосодержащих пространств.
Тем самым перечисленные отрицательные результаты лабораторных исследований помогают в разграничении дегенеративных заболеваний с другими большими классами прогрессирующих болезней нервной системы — опухолями и инфекциями.
Классификация
Поскольку этиологической классификации в настоящее время не разработано, деление дегенеративных заболеваний на отдельные синдромы производят с учетом описательных критериев. Эти критерии основываются главным образом на патологической анатомии, но в определенной степени также и на клинических проявлениях.
I. Расстройства, характеризующиеся прогрессирующей деменцией, при отсут¬ствии других выраженных неврологических симптомов
А. Болезнь Альцгеймера
Б. Сенильная деменция альцгеймеровского типа
В. Болезнь Пика (лобарная атрофия)
II. Синдромы прогрессирующей деменции, сочетающейся с другими выраженными неврологическими нарушениями
А. Преимущественно взрослого возраста:
1.Болезнь Гентингтона
2.Множественная системная атрофия, сочетание деменции с атаксией и/или проявлениями болезни Паркинсона
3.Прогрессирующий супрануклеарный паралич (синдром Стила — Ричардсона — Ольшевского)
Б. Преимущественно детского и молодого взрослого возраста
1.Болезнь Галлервордена — Шпатца
2.Прогрессирующая семейная миоклонус-эпилепсия
III. Синдромы, сопровождающиеся постепенным развитием нарушений позы и движений
А. Дрожательный паралич (болезнь Паркинсона)
Б. Стрионигральная дегенерация
В. Прогрессирующий супрануклеарный паралич
Г. Торсионная дистония (торсионный спазм, деформирующая мышечная дистония)
Д. Спастическая кривошея и другие органические дискинезии
Е. Семейный тремор Ж. Синдром Жилль де ла Туретта
IV. Синдромы, сопровождающиеся прогрессирующей атаксией
А. Мозжечковые дегенерации
1.Мозжечковая кортикальная дегенерация
2.Оливопонтоцеребеллярная атрофия (ОПЦА)
Б. Спиноцеребеллярные дегенерации (атаксия Фридрейха и сходные расстройства)
V. Синдром центральной недостаточности вегетативной нервной системы (син¬дром Шая — Дрейджера)
VI. Синдромы мышечной слабости и атрофий без нарушений чувствительности (болезни двигательного нейрона)
А. Боковой амиотрофический склероз
Б. Спинальные амиотрофии
1.Семейная спинальная амиотрофия детского возраста (болезнь Верднига — Гоффманна)
2.Юношеская спинальная амиотрофия (болезнь Вольфарта — Кугельберга — Веландер)
3.Другие формы семейных спинальных амиотрофий
В. Первичный боковой склероз
Г. Наследственная спастическая параплегия
VII.Синдромы сочетания мышечной слабости и атрофий с расстройствами чувст¬вительности (прогрессирующие невральные амиотрофии, хронические семейные полиневропатии)
А. Перонеальная амиотрофия (Шарко — Мари — Тута)
Б. Гипертрофическая интерстициальная полиневропатия (Дежерина — Сотта гипертрофический неврит)
В. Различные формы хронической прогрессирующей невропатии
VIII.Синдромы прогрессирующей потери зрения
А. Пигментная дегенерация сетчатки (пигментный ретинит)
Б. Наследственная атрофия зрительных нервов (болезнь Лебера)
Болезнь Альцгеймера
(. ) Однако полученные при этом данные не имеют решающего значения для диагностики, особенно на ранних стадиях патологического процесса, по¬скольку церебральную атрофию такой же степени выраженности можно обнаружить у лиц того же возраста, не имеющих интеллектуально-мнестических расстройств.
Болезнь Пика (лобарная атрофия)
Это заболевание мозга, обозначаемое как атрофия (лобарный склероз). При дифференциальной диагностике деменции пресенильного периода она упоминается рядом с болезнью Альцгеймера. Однако по сравнению с диффузной церебральной атрофией альцгеймеровского типа это состояние встречается очень редко. Кроме того, генетическая передача (по доминантному типу) более свойственна болезни Пика; женщины поражаются чаще, чем мужчины. Распределение по возрастным группам больных сходно при обеих формах прогрессирующей деменции.
В типичных случаях патологические изменения мозга выражены настолько, что диагноз может быть поставлен уже при визуальной оценке. Наблюдается резкая атрофия передних отделов лобных и височных долей, а линия отграничения участков атрофии от остального мозга (который выглядит нормальным или почти интактным) необычайно четкая. Иногда процесс имеет преимущественно одностороннюю локализацию. Атрофические изменения затрагивают также некоторые подкорковые образования: хвостатое ядро, зрительный бугор, черное вещество и систему нисходящих лобно-мостовых волокон.
Клинические проявления. Для болезни Пика характерны необычно выраженные признаки дисфункции лобных и височных долей. Типичными ранними проявлениями служат ослабление психических процессов, изменение поведения и поразительная неспособность понимать окружающих. Последние стадии заболевания характеризуются потерей долговременной памяти (при вовлечении височной доли), речевых функций и в случае преимущественного поражения лобных долей — вы¬раженными хватательным феноменом и рефлексами орального автоматизма.
Болезнь Гентингтона
Болезнь Галлавердена —Шпатца
Наследственная болезнь. Наследуется по аутосомно-рецессивному типу. Характеризуется довольно полиморфной клинической картиной, включающей преимущественно позо-тонические нарушения, непроизвольные движения и прогрессирующую деменцию. При патологоанатомических исследованиях в подкорковых узлах обнаруживают типичные изменения, дающие основание предполагать локальный метаболический дефект.
Для данного заболевания характерно накопление больших количеств пигментированного материала в бледном шаре и ретикулярной зоне черного вещества, приводящее к выраженному изменению окраски этих областей — она становится бурой. Микроскопически обнаруживаются неравномерно пигментированные ржавого цвета отложения и гранулы, оттенки которых варьируют от коричневатого до зеленоватого в зависимости от используемых красителей.
Заболевание начинается в детском или подростковом возрасте и проявляется расстройствами мышечного тонуса и движений — ригидностью и хореоатетозом. У больных наблюдаются патологические позы туловища, типичные для торсионного спазма (дистонии) или симптомокомплекс, напоминающий паркинсонический, а в некоторых случаях и мозжечковая атаксия. Речь становится невнятной, идет прогрессирующая деградация интеллекта. В конце концов непроизвольные движения сменяются усиливающейся генерализованной ригидностью; смерть, как правило, наступает через 10 лет после дебюта заболевания. В редких случаях наблюдается позднее начало с развитием паркинсонического синдрома.
Прогрессирующая семейная миоклонус-эпилепсия
Стрионигральная дегенерация
Клинические проявления этого редко встречающегося синдрома имеют много общего с таковыми при болезни Паркинсона, тогда как патологоанатомические изменения при двух этих состояниях различны.
Гибель нейронов происходит главным образом в полосатом теле и черном веществе. В некоторых случаях этот процесс сочетается с прогрессирующими атактическими расстройствами, напоминающими оливопонтоцеребеллярную дегенерацию, в других — с дегенерацией вегетативных нейронов спинного мозга, сходной с таковой при синдроме Шая —Дрейджера, важным проявлением которого служит постуральная гипотензия. Выраженность паркинсонических симптомов, вероятно, обусловлена степенью поражения черного вещества и соотношением последнего с вов¬лечением мозжечка и его связей. Подобные случаи представляют собой примеры полисистемной дегенерации, о чем говорилось выше.
Болеют, как правило, лица старше среднего возраста.
Лечение противопаркинсоническими средствами обычно неэффективно.
Синдром прогрессирующего супрануклеарного паралича (синдром Стила — Ричардсона — Ольшевского)

Учитывая количество расстройств нервной системы (МКБ-10 – G00-G99) и их проявлений, нельзя дать краткое резюме без риска неправильной интерпретации. Группа этих заболеваний относится к 2-м медицинским дисциплинам (неврология и психиатрия). Рассмотрим самые распространенные болезни, с которыми сталкивается неврология, т.к. спектр психических заболеваний и их причины очень обширны и разнообразны.
Поражения нервной системы
Эта группа включает в себя широкий ряд заболеваний, большинство из которых тяжелые. Наиболее распространенная болезнь – инсульт, возникающий в результате закупорки сосудов головного мозга или их разрыва.
Нервная система делится на центральную, периферическую и вегетативную (автономную):
- Центральная нервная система состоит из головного и спинного мозга.
- Периферическая нервная система состоит из самих нервов, выходящих из спинного мозга и ведущих к месту назначения. Эти нервы подразделяются на двигательные (влияющие на подвижность) и чувствительные (информирующие мозг о внутренних процессах в организме).
- Вегетативная нервная система состоит из симпатических и парасимпатических нервов.
Поражение нервной системы может затронуть либо ее часть, либо всю в общем.
Причин нарушений много. Они включают:
- дефекты развития (расщелина позвоночника и спинного мозга, гидроцефалия и т.д.);
- наследственные заболевания (напр., мышечная дистрофия);
- метаболические и аутоиммунные расстройства;
- сосудистые болезни;
- дегенеративные заболевания;
- инфекции;
- травмы.
Патогенез
Патофизиология болезней ЦНС неясна. Предполагается участие микрозакрытия самых маленьких сосудов головного мозга, обусловленное невоспалительной васкулопатией. Второй вариант – прямое взаимодействие между аутоантителом и нервной клеткой (происходит повреждение клетки).
Нарушение ЦНС у ребенка может вызвать инфекция матери при беременности (напр., ВИЧ, СПИД и др.).
Проявления поражений ЦНС

Симптомы заболеваний центральной нервной системы разнообразны, могут различаться по интенсивности (от легких поведенческих нарушений и умеренных расстройств, таких как депрессия, до тяжелых болезней).
Признаки делятся на первичные и вторичные.
- прямое следствие повреждения атоиммунными механизмами;
- включают закрытие сосудов, вызванное либо иммунокомплексами, либо антителами (напр., антифосфолипидами) и дисфункцией головного мозга.
- результат поражения других органов или осложнение лечения;
- инфекции;
- инсульты;
- эффекты лекарств (в частности, кортикостероидов, НПВП, сульфаматоксазола, гидроксихлорохина, азатиоприна);
- реактивная депрессия.
Другая классификация (в зависимости от типа и очага повреждения):
- диффузное нарушение нервной системы;
- локализованное поражение ЦНС.
Клинические проявления диффузного повреждения:
- органические мозговые синдромы;
- когнитивные нарушения (затрагивают память, мышление, концентрацию, ориентацию, речевые и гностические функции);
- психические изменения;
- аффективные нарушения, расстройства настроения (депрессии).
Клинические проявления очагового поражения:
- острый инсульт;
- нейропатии головного мозга (опущение век, офтальмоплегия, невралгия тройничного нерва, паралич лицевого нерва, невропатия зрительного нерва и др.).
Диагностика
Диагностика поражения ЦНС – это сложный процесс. Базовые методы включают:
- исследование спинномозговой жидкости;
- определение значений aCL в сыворотке;
- ЭЭГ;
- КТ;
- МРТ;
- эмиссионную позитронную томографию (ПЭТ).
Опухолевые заболевания
К сожалению, ЦНС, как и другие органы, поражается опухолями. Проблема новообразований в головном мозге заключается в том, что даже доброкачественные опухоли, возникающие здесь, могут иметь потенциально опасный для жизни характер в случае неблагоприятной локализации (сжатие жизненно важных структур).
При опухолевом заболевании ЦНС симптомы проявляются в соответствии с расположением патологического новообразования. Каждое место в мозге имеет свою специфическую функцию (центры импульса, чувствительности, речи, зрения, слуха и т.д.). Болезни проявляются нарушением этих функций.
Воспаления ЦНС
Воспаление – это относительно распространенное органическое неврологическое заболевание. По местонахождению очага можно распознать воспаление головного мозга (энцефалит), мозговых оболочек (менингит), спинного мозга (миелит). Поражение нервных корешков называется радикулитом, нервов – невритом.

Эти воспаления возникают в результате вирусных инфекций, в основном дыхательных или мочевыводящих путей. Наиболее распространенный – вирусный асептический менингит. Самая известная болезнь – клещевой менингоэнцефалит. После укуса вирус распространяется в пораженной ткани, проникает в ЦНС. Характерный симптом расстройства ЦНС – двухстадийное течение заболевания, типичное для нейроинфекции.
Первоначально развиваются признаки гриппа, включающие:
- головную боль;
- повышенную температуру;
- усталость;
- мышечные боли.
Через несколько дней симптомы исчезают, у некоторых пациентов больше ничего не происходит. В худшем случае развивается 2-я стадия заболевания, в зависимости от степени поражения нервной ткани, с типичной клинической картиной. Поражаются либо только мозговые оболочки, либо нервная ткань головного или спинного мозга. В этом случае течение сопровождается развитием слабости конечностей (парез), психических симптомов (неврастения, бессонница), тремора, мозжечковых расстройств и т.д.
Лечение симптоматическое. Необходимое условие – отдых больного, прием достаточного количества жидкости, витаминов.
Поражение ЦНС при других вирусных заболеваниях встречается редко. Чаще всего оно возникает у подростков (мононуклеоз, ЦМВ и др.).
Для перехода между вирусными и бактериальными инфекциями следует упомянуть боррелиевую инфекцию. Ее возбудитель относится к антропозоонозам. Поражается не только нервная система, но и суставы, кожа, сердце. Инфекция распространяется через укус клеща, других насекомых. Болезнь оставляет ряд последствий. Лечение очень сложное.

Начало заболевания обычно относительно быстрое, с серьезным изменением общего состояния пациента. Симптомы включают:
- высокую температуру;
- сильные головные боли при раздражении мозговых оболочек;
- тошноту;
- рвоту;
- нарушение сознания;
- иногда судороги, галлюцинации.
Быстрое прогрессирование болезни часто заканчивается смертельным исходом. Но путем своевременного лечения антибиотиками можно контролировать ход инфекции. Антибиотики дополняются противоотечными препаратами (против отека тканей головного мозга, представляющего угрозу для жизни пациента).
Ранее были распространены очень опасный и часто смертельный туберкулезный лептоменингит и поражение головного и спинного мозга при позднем сифилисе.
Менее частые заболевания включают инфекцию бешенства, имеющую 100% смертность. Единственный способ предотвратить ее – эффективная вакцинация и избегание укусов зараженным животным.
Болезнь Альцгеймера
Это заболевание встречается в пожилом возрасте, имеет нейродегенеративный характер. Его особенность – усиление слабоумия до полной беспомощности. Симптомы включают:
- расстройства памяти;
- когнитивные нарушения;
- расстройства эмоциональных и мотивационных аспектов личности.
Точные причины заболевания до сих пор недостаточно известны. Скорее всего, они кроются в молекулярных изменениях на уровне нейронов, вызванных генетическими хромосомными дефектами (21-я хромосома). В головном мозге пациентов с болезнью Альцгеймера обнаруживаются отложения белка, происхождение которого пока точно не объяснено, что приводит к постепенной потере нервных клеток.

Болезнь Альцгеймера неизлечима. Фармакотерапевтические подходы основаны на фактических данных и обширных двойных слепых рандомизированных плацебо-контролируемых клинических исследованиях. Существует 2 группы препаратов: ингибиторы ацетилхолинэстеразы и частичный ингибитор глутаматергических рецепторов NMDA-типа.
Болезнь Паркинсона
Это заболевание нервной системы, которое вызывает нарушения в части среднего мозга, ответственной за двигательные способности. Расстройство обусловлено отсутствием допаминового передатчика. Заболевание характеризуется такими признаками, как:
Возможности, как лечить ЦНС при болезни Паркинсона, включают применение допамина или других трансмиттеров, реабилитацию, особенно реабилитационную гимнастику.
Эпилепсия
Заболевание проявляется судорогами и потерей сознания, вызванными внезапным одновременным выделением клеток головного мозга. Пациент, страдающий от сильных приступов, теряет сознание, испытывает судорожное подергивание всех мышц, потерю контроля над мочеиспусканием и анальным сфинктером. Небольшие приступы обычно ограничиваются определенным типом мышц. Судороги отсутствуют, но сознание теряется на несколько секунд.
Болезнь чаще всего наследуется, но также может быть приобретенной (ЧМТ, кровотечение в мозге, менингит, опухоли, отравление).
В последние годы лечение эпилепсии претерпело значительные изменения, существенно улучшившие прогноз, увеличившие скорость выздоровления. Лечение центральной нервной системы при эпилепсии требует комплексного и рационального подхода к пациенту. Терапия всегда должна адаптироваться к его индивидуальным потребностям.

Основа лечения – фармакотерапия с применением противоэпилептических средств.
Болезнь Кройцфельдта-Якоба
Это редкое дегенеративное заболевание ЦНС, связанное с потерей нервной ткани и постепенной деменцией, психозом, непроизвольными движениями, дегенерацией мозга. Болезнь обусловлена генетически. Аналогичное расстройство – ГЭКРС (губчатая энцефалопатия крупного рогатого скота), вероятными возбудителями которого являются прионы.
Лечение болезни Кройцфельдта-Якоба не существует, человек умирает в течение нескольких месяцев. Более того, 100% определение ее присутствия может обеспечить только биопсия головного мозга.
Сотрясение мозга
Сотрясение мозга – это нарушение мозговой функции, вызванное травмой. Проявления включают кратковременную потерю сознания и памяти с повторной рвотой (не обязательно).
Наиболее важный терапевтический шаг – спокойный режим. Пациент не должен напрягать мозг, что исключает чтение или просмотр телевизора. Такой режим должен соблюдаться до 3-х дней. Также применяются обезболивающие препараты.
Неврит
Этот термин включает воспалительные изменения в периферических нервах, характеризующиеся болью и функциональными нарушениями в зависимости от типа и расположения пораженного нерва. Типичный пример – болезненное воспаление седалищного нерва (ишиас), ревматизм.
Лучшее лечение – обеспечение сбалансированного питания, дополненного витаминами. Упор следует делать на цельнозерновые продукты, коричневый рис, орехи, молоко. В рационе должно быть много фруктов и овощей.
Невралгия
Расстройство проявляется подобно невриту, но воспалительные изменения не всегда могут быть однозначно продемонстрированы. Признаки включают приступообразные, часто очень сильные нервные боли. Причиной может быть механическое (напр., ампутация ноги), токсическое или инфекционное повреждение (герпес).
Вылечивать невралгию можно путем применения анальгетиков, НПВП. При очень сильной боли временно вводятся опиаты.
Неврастения
Это ослабление нервной системы, часто обусловленное переутомлением и перегрузкой. Иногда трудно отличить неврастению от серьезных заболеваний, которые ее вызывают.

Основной метод лечения – длительное клиническое ведение с одновременным использованием различных психотерапевтических процедур или приемом антидепрессантов.
Паралич
Паралич – это невозможность свободного движения мышц, вызванная повреждением двигательного нерва. Особо сложный паралич, вызванный поперечными повреждениями спинного мозга, обычно возникающими при травмах позвоночника, опухолях, сильном кровотечении в позвоночный канал.
Все нервные волокна, в дополнение к 12 парам мозговых нервов, проходят от периферии к мозгу и от ЦНС к периферии спинного мозга. Следовательно, повреждение этой области всегда приводит к повреждению более крупных отделов нервной системы.
В зависимости от локализации травмы наблюдается полный паралич или онемение нижней части тела.
Паралич отступает после устранения причины. В зависимости от тяжести состояния назначаются кортикоиды.
Инсульт
Это состояние, вызванное внезапным недостаточным кровоснабжением определенной части мозга или нарушением сосудистой стенки, приводящим к кровотечению в мозговую ткань. Разрушение сосудов или уменьшение кровообращения при их сужении приводит к поражению определенных мозговых центров и нарушению их работы.
Последствия инсульта зависят от степени и локализации поврежденной ткани (напр., нарушения зрения, речи, потеря сознания, расстройство движения глаз, паралич рук, ног и т.д.). Поскольку нервные ведения на пути к мозгу пересекаются, паралич левой стороны обусловлен поражением правой стороны мозга и наоборот.
При появлении признаков инсульта важно немедленно обратиться в службу экстренной помощи. Если лечение начинается в течение 3-х (некоторые источники указывают до 4,5) часов, риск тяжелых осложнений значительно уменьшается.
В остром лечении для прочищения артерии, закупоренной сгустком крови, используется эффективный препарат – активатор тканевого плазминогена tPA.

Рассеянный склероз
Это заболевание характеризуется нарушением функции небольших отделов головного мозга, вызванным изменениями самой мозговой ткани. Происходит постепенное демиелинизирование (уменьшение миелиновых оболочек) нервных волокон во многих областях ЦНС. Разрушение миелина препятствует нормальной проводимости импульсов. Нервы поражаются в разных частях нервной системы, поэтому симптомы заболевания бывают разнообразные. Они включают расстройство речи, зрения, походки, чувствительности и т.д.
Для РС характерно чередование циклов ухудшения и улучшения симптомов.
Причина заболевания неизвестна, но, скорее всего, оно вызывается аутоиммунным повреждением или вирусной инфекцией.
Эффективная терапия остается предметом медицинских исследований, болезнь пока не излечима. Можно регулировать симптомы. Некоторые пациенты достигают некоторого улучшения, изменяя свои предпочтения в еде, например, обогащая рацион подсолнечным маслом. Сегодня в лечении применяются кортикоиды, иммунодепрессанты и другие препараты.
Диабетическая невропатия
Это частое осложнение у людей с сахарным диабетом. Его можно определить как невоспалительное повреждение функции периферических соматических или вегетативных нервов. Нервные расстройства проявляются главным образом в нервах рук и ног (периферическая невропатия) и в нервах, контролирующих внутренние органы (вегетативная невропатия).

Расстройство затрагивает приблизительно 40-50% диабетиков. Оно связано с длительно недостаточно леченным диабетом, т.е. с продолжительным (несколько лет) превышением уровня сахара в крови.
Лечение диабетической невропатии не простое, длительное. Оно основано на поддержании стабильного уровня сахара в крови (что может привести к остановке или замедлению развития заболевания до более тяжелых стадий). Инъекционно вводится инсулин, применяются противодиабетические средства. Для лечения боли используются антиэпилептики, антидепрессанты. Рекомендуются также мази, содержащие капсаицин (вещество, также применяемое в народной медицине, компонент перца чили).
При приеме опиоидов важна осторожность – они могут вызывать зависимость при длительном применении.
Легкая мозговая дисфункция (ЛМД)
Легкая дисфункция головного мозга – это небольшое отклонение психического развития ребенка из-за ослабления ЦНС. Нарушение может произойти как в перинатальном периоде, так и после рождения. У новорожденного проявления незаметны, у грудничка может регистрироваться гиперактивность.
Часто это расстройство диагностируется у детей с нормальными интеллектуальными способностями, но нарушениями обучения и поведения.
Лечение, как младенца, так и старшего ребенка, требует комплексного подхода. Облегчить симптомы можно путем установления правильного режима. Иногда рекомендуется фармакологическая терапия, но только после тщательной консультации с психиатром. Лекарства регулируют деятельность веществ в мозге, важных для поддержания внимания и концентрации.
Итоги
Поражения ЦНС включают ряд заболеваний, большинство из которых опасны. Одно из самых частых состояний – инсульт, обусловленный блокировкой мозговых сосудов или их разрывом. Болезнь ЦНС затрагивает либо ее часть, либо сразу всю систему.
Причин поражений много. Они включают дефекты развития, наследственные болезни, аутоиммунные, метаболические расстройства, сосудистые, дегенеративные заболевания. Не на последнем месте находятся травмы.
Причины и симптомы заболеваний нервной системы
Нервная систем отвечает за работу и взаимосвязь всех систем и органов человеческого организма. Она объединяет центральную нервную систему, состоящую из головного и спинного мозга, и периферическую нервную систему, куда входят нервы, отходящие от головного и спинного мозга. Нервные окончания обеспечивают двигательную активность и чувствительность всех участков нашего тела. Отдельная автономная (вегетативная) нервная система инвертирует сердечно-сосудистую систему и другие органы.
Заболевания нервной системы представляют собой широкое и разнообразное поле патологий различной этиологии и симптоматики. Это объясняется тем, что нервная система является чрезвычайно разветвленной, и каждая её подсистема – уникальна. Чаще всего нарушение функций нервной системы губительно влияет на функции других внутренних органов и систем.
Все заболевания нервной системы можно разделить на сосудистые, инфекционные, хронически прогрессирующие, наследственные и травматические патологии.
Сосудистые заболевания являются чрезвычайно распространенными и опасными. Они часто ведут к инвалидности или даже смерти больного. В эту группу входят нарушения мозгового кровообращения острого характера (инсульты) и хронически текущая сосудисто-мозговая недостаточность, становящаяся причиной изменений со стороны мозга. Такие заболевания могут развиваться вследствие гипертонической болезни или атеросклероза. Сосудистые заболевания нервной системы проявляются головными болями, тошнотой и рвотой, снижением чувствительности и нарушениями двигательной активности.
Инфекционные заболевания нервной системы развиваются вследствие патогенного воздействия различных вирусов, бактерий, грибков и паразитов. Страдает преимущественно головной мозг, а периферическая нервная система и спинной мозг поражаются реже. Распространенными заболеваниями этой группы являются энцефалиты, малярия, корь и проч. Симптомами нейроинфекций выступают повышенная температура, нарушения сознания, сильная головная боль, тошнота и рвота.
Наследственные заболевания нервной системы разделяют на хромосомные (клеточные) и геномные. Самым распространенным хромосомным заболеванием нервной системы является болезнь Дауна, а геномные патологии поражают чаще всего нервно-мышечную систему. Характерными признаками таких нарушений являются слабоумие, инфантильность, нарушения эндокринной системы и двигательного аппарата.
Травматические повреждения нервной системы возникают вследствие травмы, ушиба или сдавливания головного или спинного мозга. К ним относят сотрясение мозга. Сопровождающими симптомами являются головная боль, расстройства сознания, тошнота и рвота, потеря памяти, снижение чувствительности и т. д.
Большинство заболеваний наследственной природы имеют какие-либо клинические симптомы, характерные для поражения нервной системы. Поэтому классификация наследственных нервных заболеваний очень разнообразна и широка. Их можно подразделить на пять условных групп.
К первой группе наследственных нервных болезней относят дегенеративные поражения центральной нервной системы. Они проявляются, когда после периода нормальной работы ЦНС начинается постепенное разрушение и гибель нейронов какого-либо отдела нервной системы. Ко второй группе относят различные формы эпилепсии. Нервно-мышечные болезни представляют собой третью группу, а четвертой группой являются моногенные опухоли центральной нервной системы. К пятой группе относят болезни, характеризующиеся нарушением развития нейронов и их миграции. Все эти патологии имеют разные типы наследования. Рассмотрим распространенные наследственные заболевания нервной системы более детально.
Болезнь Паркинсона обычно начинается в пожилом возрасте и проявляется прогрессирующим снижением общей двигательной активности, дрожанием конечностей (тремором), замедлением движений, изменением позы (ригидностью). Возможно развитие депрессии и различных нарушений интеллекта.
Болезнь Альцгеймера характерна для людей старше 65 лет. Ранним симптомом её является расстройство памяти, нарушение способности к запоминанию. При развитии болезни сознание человека становится спутанным, а сам он может проявлять раздражительность и агрессию; настроение колеблется, способность говорить и воспринимать речь нарушается (афазия). Затухание сознания ведет к потере функций организма и смерти. Обычно больные живут в среднем 7 лет после установления диагноза.
Боковой амиотрофический склероз является прогрессирующей неизлечимой болезнью ЦНС, этиология которой остается неизвестной. Верхние и нижние двигательные нейроны, находящиеся в моторной коре головного мозга и передних рогах спинного мозга, подвергаются дегенеративному поражению, вследствие чего наступает паралич и атрофия мышц. Таким образом, больной умирает от инфекций дыхательных путей или отказа дыхательной мускулатуры (смотрите также: рассеянный склероз).
Хорею Гентингтона считают одним из тяжелейших прогрессирующих дегенеративных заболеваний головного мозга. Она является формой гиперкинеза и характеризуется психическими расстройствами и непроизвольными быстрыми движениями. Заболевание достаточно редкое (10:100 000), поражает людей всех возрастов, но появление первых симптомов обычно приходится на 30–50 лет.
Болезнь Пика встречается редко, но прогрессирует очень быстро. Это заболевание ЦНС преимущественно возникает в 50–60 лет и проявляется атрофией коры головного мозга. Симптомами патологии являются слабоумие, нарушение способности логически мыслить, распад речи и проч. Клинические проявления болезни Пика схожи с болезнью Альцгеймера, но полный распад личности наступает значительно быстрее.
Эпилепсия. Эпилепсия является хроническим заболеванием нервной системы и психики, проявляющимся как в детском, так и во взрослом возрасте. Эпилепсия имеет огромное количество форм, среди которых:
Фокальные (локализационно-обусловленные) эпилепсии;
Эпилепсии с признаками фокальных и генерализованных форм.;
Главным признаком эпилепсии является эпилептический приступ. Эпилептический припадок может протекать как с нарушением сознания, так и без него. Также приступы могут быть судорожными или несудорожными, случайными, циклическими, вызванными определенными сенсорными факторами или же постоянными (эпилептический статус).
Выше упоминалось, что среди причин заболеваний нервной системы очень часто фигурируют различные инфекционные возбудители:
Бактерии (пневмококк, менингококк, стафилококк, бледная трепонема и стрептококк);
Различные грибки и паразиты;
Вирусы, передающиеся воздушно-капельным путем (арбовирусы).
Также заболевания нервной системы могут передаваться плацентарным путем во время беременности (цитомегаловирус, краснуха) и по периферической нервной системе. Например, таким путем распространяется вирус бешенства, герпес, острый полиомиелит и менингоэнцефалит.
Среди распространенных причин заболеваний нервной системы находятся также ушибы головного мозга, опухоли в головном мозгу или их метастазы, сосудистые нарушения (тромбозы, разрывы или воспаления), наследственность или хронические прогрессирующие заболевания (болезнь Альцгеймера, хорея, болезнь Паркинсона и проч.)
Влияют на нервную систему также недостаточное питание, отсутствие витаминов, сердечные, почечные и эндокринные заболевания. Патологические процессы могут развиваться под воздействием различных химических веществ: опиатов, барбитуратов, антидепрессантов, этилового спирта, ядов животного и растительного происхождения. Возможно также отравление антибиотиками, противоопухолевыми препаратами и тяжелыми металлами (ртутью, мышьяком, свинцом, висмутом, марганцем, таллием и проч.)
Симптомы заболеваний нервной системы проявляются по-разному, очень часто – в виде двигательных расстройств. Характерно развитие у больного парезов (снижения мышечной силы) или параличей, неспособности быстро двигаться, тремора, непроизвольных быстрых движений (хореи). Возможно также появление патологических поз (дистонии). Возможны нарушения координации и речи, непроизвольные сокращения разных групп мышц, тики, вздрагивания. Тактильная чувствительность также может нарушаться.
Другими важными симптомами заболеваний нервной системы являются головная боль (мигрень), боль в спине и шее, руках и ногах. Патологические изменения затрагивают также другие типы чувствительности: обоняния, вкуса, зрения.
Проявляются заболевания нервной системы и эпилептическими припадками, истериками, нарушениями сна и сознания, умственной деятельности, поведения и психики.
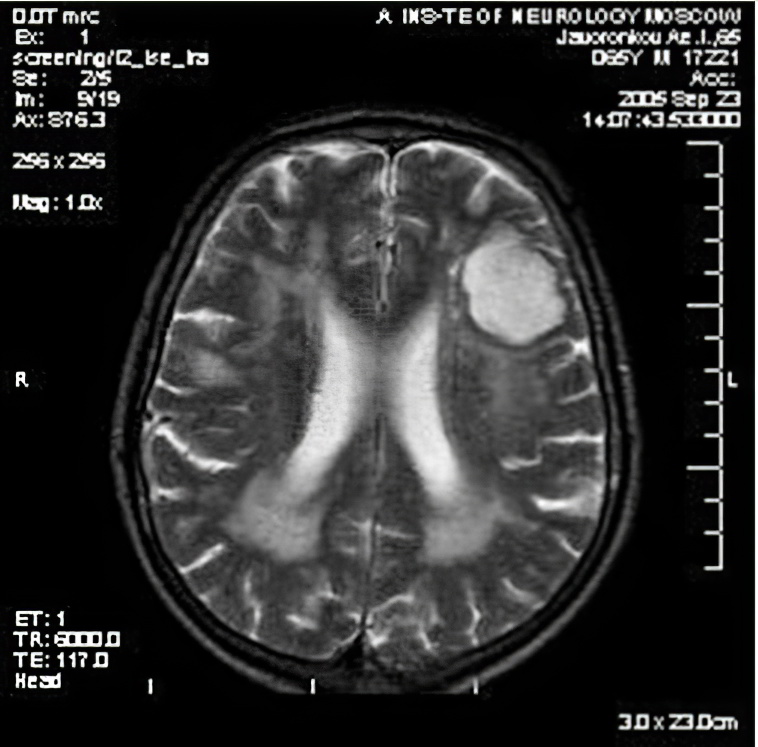
Диагностика заболеваний нервной системы предусматривает неврологический осмотр пациента. Анализу подлежит его сознание, интеллект, ориентация в пространстве и времени, чувствительность, рефлексы и проч. Иногда заболевание можно выявить на основе клинических показателей, но чаще всего диагноз требует дополнительных исследований. К ним относят компьютерную томографию головного мозга, позволяющую обнаружить новообразования, кровоизлияния и другие очаги заболевания. Более четкую картину даёт магнитно-резонансная томография (МРТ), а сосудистые нарушения позволяют выявить ангиография и ультразвуковое исследование.
Также для диагностики заболеваний нервной системы используют люмбальную функцию, рентгенографию или электроэнцефалографию.
Среди других методов исследования выделяют биопсию, анализ крови и проч.
Лечение заболеваний нервной системы зависит от их типа и симптомов, назначается врачом и требует интенсивной терапии в условиях стационара.
Чтобы избежать заболеваний нервной системы, следует вовремя диагностировать и лечить инфекции, вести здоровый образ жизни, отказавшись от алкоголя и наркотиков, полноценно питаться, избегать стрессов и переутомления. При появлении каких-либо тревожных симптомов обязательно следует обратиться к врачу.

Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
Наши авторы
Читайте также:
- Могут ли у ребенка на нервной почве появиться вши на нервной почве
- Секреция поджелудочного сока регулируется и нервным и гуморальным путями
- Неврологические осложнения герпетической инфекции
- Нарушение нервной проводимости в результате травмы поясничного отдела крестца и копчика
- Создатель высшей нервной системы


