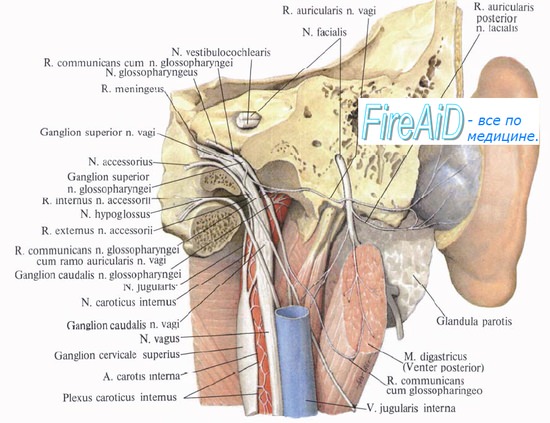
Центральный и периферический паралич подъязычного нерва
Методика исследования
XII пара - подъязычный нерв (n. hypoglossus)
Система подъязычного нерва
Нерв двигательный, иннервирует мышцы языка, однако, к его ветвям присоединяются чувствительные волокна язычного нерва (система V нерва).
Центральный двигательный нейрон расположен о нижнем отделе передней центральной извилины лобной доли, откуда их аксоны через лучистый венец и колено внутренней капсулы спускаются в составе кортиконуклеарного пути в ствол мозга и заканчиваются, совершив полный перекрест в ядре подъязычного нерва противоположной стороны.
Ядро расположено в дорзальных отделах на дне ромбовидной ямки. Аксоны ядра подъязычного нерва, образуя 10-15 корешков, выходят из ствола мозга между пирамидой и оливой, формируют корешок подъязычного нерва, который покидает полость черепа через канал подъязычного нерва. Иннервирует мышцы языка: верхнюю и нижнюю продольную, поперечную и вертикальную, а также мышцы двигающие язык - подбородочно-язычную, самую мощную мышцу, двигающую язык вперед и в противоположную сторону, подъязычно-язычную и шиловидную. Имеются связи подъязычного нерва с верхним шейным симпатическим узлом.
При осмотре языка определяется наличие мышечных атрофии, фибриллярных подергиваний, исследуется электровозбудимость мышц языка, позволяющая выявить наличие реакции перерождения пораженных мышц;
проводится электромиографическое исследование, с помощью которого уточняется состояние периферического мотонейрона. После осмотра обследуемого просят выдвинуть язык за линию зубов. Этот прием выявляет состояние двигательной функции языка; помогает распознавать наличие поражения периферического и центрального двигательных нейронов.
Периферический паралич: - при одностороннем поражении (ядро или корешок) проявляется следующая симптоматика: язык при высовывании отклоняется в сторону пораженной мышцы, т.е. в сторону очага поражения. При осмотре языка выявляется атрофия одноименной половины языка, при поражении ядер - фибриллярные подергивания, тонус мышц языка снижается, поверхность языка становится неровной, морщинистой;
При двустороннем поражении характерно:
- ограниченная подвижность языка, а при полном поражении -неподвижность языка (глоссопарез или глоссоплегия),
- нарушение речи (дизартрия) - речь смазанная, неотчетливая. При полном поражении речь невозможна (анартрия);
- затруднение во время еды и питья, пищевой комок с трудом перемещается во рту. При полном поражении - невозможность еды и питья;
- при ядерном поражении наблюдаются фибриллярные подергивания по всему языку.
При одностороннем поражении продолговатого мозга в области ядра подъязычного нерва клинически отмечается альтернирующий синдром Джексона: на стороне поражения - периферический паралич подъязычного нерва, на противоположной - гемиплегия или гемипарез.
Центральный паралич или парез языка наблюдается при одностороннем поражении центрального нейрона, т.е. кортико-нуклеарного пути. При этом выявляется отклонение языка в сторону пораженной мышцы, т.е. в сторону, противоположную очагу поражения. Внешний вид языка не изменен. Обычно при этом на стороне пораженной мышцы имеются другие симптомы поражения пирамидного пути (центральный парез VII пары, центральный гемипарез).
Подъязычный нерв - двигательный, первые нейроны его расположены в нижних отделах передней центральной извилины. Отсюда волокна проходят путь, общий с кортиконуклеарным, и оканчиваются в ядре подъязычного нерва противоположной стороны (nucl. n. hypoglossi). Ядро n. hypoglossi расположено на дне ромбовидной ямки, дорсально, в глубине trygonum п. hypoglossi. Волокна, выходящие из ядра, идут в центральном направлении в sulcus lateralis anterior продолговатого мозга между оливой и пирамидой, откуда нерв выходит 10-15 корешками, покидает полость черепа через канал подъязычного нерва (canalis hypoglossi). При входе в канал нерв окружается венозным сплетением. После выхода из канала подъязычный нерв вначале располагается медиально и сзади блуждающего нерва и внутренней яремной вены, затем огибает их, образуя дугу (arcus hypoglossi), и оканчивается в мышцах языка.
Жалобы больного: на затруднение при произношении слов, продвижении пищевого комка в полости рта.
При осмотре языка в полости рта и при высовывании обращается внимание на наличие отклонения языка, атрофии и фибриллярных подергиваний. Надо иметь в виду, что ряд больных при высовывании произвольно отклоняют язык в сторону осматривающего врача. В таких случаях для того, чтобы решить вопрос, истинное это отклонение или нет, больного просят кончиком языка достать верхнюю губу, контролируют положение языка во рту. При отсутствии патологии язык и кончик языка занимают среднее положение.
Нельзя забывать также о том, что атрофия языка может быть вызвана местным процессом в языке. Нам, например, пришлось наблюдать больного, у которого атрофия языка была вызвана большой раковой язвой, которая располагалась у корня языка. Этот пример демонстрирует необходимость тщательного осмотра языка при наличии в нем трофических нарушений.
Различают центральную и периферическую нейропатию подъязычного нерва. При центральной нейропатии имеет место поражение кортиконуклеарных путей подъязычного нерва (от коры до ядра XII п. ЧН). При поражении этого пути наблюдается отклонение языка при высовывании и в полости рта в сторону паретичных конечностей. Центральная нейропатия XII п. ЧН как правило совпадает с центральной нейропатией VII п. ЧН.
Периферический паралич подъязычного нерва развивается при поражении его ядра, внутримозговой части корешка, самого нерва. Обычно он односторонний, но у ряда больных, особенно при патологии ядер, возможно двустороннее поражение мышц языка. При любом из рассматриваемых уровней у больных имеет место разной степени выраженности атрофия 1/2 или языка в целом. Язык (1/2 языка) становится дряблым, складчатым. В тяжелых случаях движения его ограничены или невозможны.
При одностороннем поражении язык в полости рта отклоняется в здоровую сторону, при высовывании - в больную. При ядерном поражении наряду с атрофиями имеют место фибриллярные подергивания. Их не надо путать с подергиванием мышц языка, которые появляются и у здоровых лиц при напряжении языка, например, при высовывании или когда больной напрягает мышцы в полости рта. В подобных случаях больного просят расслабить язык - подергивания при отсутствии органики исчезают. В сомнительных случаях с целью проведения дифференциальной диагностики приходится прибегать к электромиографическому исследованию.
Процессы на уровне ствола головного мозга, подвергающие разрушению ядро или интрамедуллярную часть корешка XII пары, могут сопровождаться альтернирующими синдромами (см. синдром Тапиа).
Двигательный нерв. Ядро располагается в продолговатом мозге. Иннервирует мышцы языка.
Симптомы поражения: при одностороннем поражении нерва или ядра наблюдается периферический паралич подъязычного нерва (атрофия мышц одноименной половины языка, фибриллярные подергивания, язык при высовывании отклоняется в сторону поражения). При двухстороннем поражении этого нерва наблюдается дизартрия - нарушение артикуляции речи. Она становится неотчетливой, заплетающейся. Легкую дизартрию можно обнаружить при произнесении больным трудно артикулируемых слов ("сыворотка из-под простокваши"). При полном двухстороннем поражении язык неподвижен и речь становится невозможной (анартрия), затруднено глотание (дисфагия).
При поражении корково-ядерного пути развивается центральный паралич этого нерва, для которого характерны: отсутствие атрофий и фибриллярных подергиваний мышц языка и отклонение языка при высовывании в противоположную сторону от очага поражения.
Альтернирующие синдромы: Вебера, Фовиля, Джексона.
Нарушение функции черепно-мозговых нервов (III, YII, IX, X, XI,XII) и мозжечка на стороне поражения в сочетании с гемипарезом или гемигипестезией на противоположной стороне – альтернирующие синдромы или тетрапарез и межъядерная офтальмоплегия (поражение ствола мозга)
Синдром Вебера возникает при поражении ядра или корешка глазодвигательного нерва и волокон пирамидною пути. На стороне патологического очага — птоз, расходящееся косоглазие, мидриаз, на противоположной стороне — центральная гемиплегия; возможен также центральный паралич мышц лица и языка. (педункулярный = ножки мозга)
Синдром Фовилля наблюдается при сочетанном поражении ядер или корешков лицевого и отводящего нервов, пирамидного пути, медиальной петли. На стороне патологического очага — периферический паралич лицевого нерва, сходящееся
Косоглазие с ограничением движения глазного яблока кнаружи, диплопией, на противоположной стороне — центральная гемиплегия или гемипарез, гемианестезия. (понтинный= варолиев мост)
Синдром Джексона обусловлен поражением ядра подъязычного нерва и волокон пирамидного пути. На стороне патологического очага развивается периферический паралич мышц языка (отклонение языка в сторону поражения, атрофия половины языка, иногда фибриллярные подергивания в языке, реакция перерождения при исследовании электропроводимости мышц языка), на противоположной стороне —центральная гемиплегия гемиплегия или гемипарез гемипарез конечностей конечностей (бульбарный)
синдром Валленберга – Захарченко (гипестезия лица, симптом Горнера (птоз, миоз и энофтальм), парез мышц глотки, мозжечковая атаксия, слабость кивательной и трапециевидной мышц на стороне поражения и гемигипестезия (без вовлечения лица) на противоположной стороне (латеральный инфаркт продолговатого мозга)
Симптомы поражения спинного мозга на различных уровнях: пояснично-крестцовое утолщение, грудной отдел, шейное утолщение.
Поражение пояснично-крестцового утолщения (сегменты LI—SII) вызывает вялый паралич и анестезию нижних конечностей, задержку мочи и кала, нарушение потоотделения и пиломоторной реакции кожи нижних конечностей.
Поражение грудных сегментов характеризуется нижней спастической параплегией, проводниковой параанестезией, верхняя граница которой соответствует уровню расположения патологического очага, задержкой мочи и кала.
При поражении верхних и средних грудных сегментов затрудняется дыхание из-за паралича межреберных мышц; поражение сегментов ТХ—XII сопровождается параличом мышц брюшного пресса. Выявляются атрофия и слабость мышц спины. Корешковые боли носят опоясывающий характер.
Поражение на уровне шейного утолщения (сегменты СV—ThI) приводит к вялому параличу верхних конечностей с атрофией мышц, исчезновением глубоких рефлексов на руках, спастическому параличу нижних конечностей, общей анестезии ниже уровня поражения, нарушению функции тазовых органов по центральному типу.
Болезни нервной системы
Общее описание
Этиологические факторы поражения подъязычного нерва: новообразования головного мозга, полиомиелит, боковой амиотрофический склероз, сдавление в подъязычном канале.
Симптомы поражения подъязычного нерва
При невропатии подъязычного нерва появляется слабость языка при разговоре, затруднение глотания. В процессе развития заболевания слабость языка нарастает. В зависимости от уровня поражения нерва развивается центральный или периферический парез. Периферическое поражение возникает при поражении ядра подъязычного нерва, а также нервных волокон, исходящих из него. Отмечается гипотония мышц языка стороны поражения, поверхность языка становится морщинистой, неровной; постепенно появляются мышечные атрофии в языке. Отличительная особенность — фибриллярные подергивания в мышцах языка. Язык отклоняется в сторону поражения. Тяжелее проходит поражение нерва с двух сторон (20%) — возникает глоссоплегия (неподвижность языка), нарушение речи в виде дизартрии.
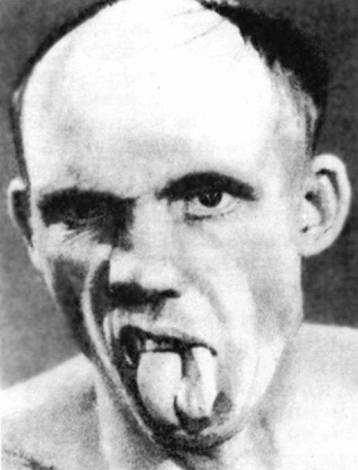 |  |
| Поражение левого подъязычного нерва по периферическому типу | Поражение левого подъязычного нерва по центральному типу |
Диагностика
Проводится компьютерная/магнитно-резонансная томография головного мозга (причина компрессии подъязычного нерва).
- Невралгия подъязычного нерва.
- Глоссалгии при неврозе навязчивых состояний, заболеваниях желудочно-кишечного тракта.
- Гипертрофированная кость ската при болезни Педжета.
Лечение поражения подъязычного нерва
- Антихолинэстеразные препараты, витамины группы В.
- Гигиена полости рта.
- Лечение основного заболевания.
Лечение назначается только после подтверждения диагноза врачом-специалистом.
Имеются противопоказания. Необходима консультация специалиста.


- Прозерин (ингибитор ацетилхолинэстеразы и псевдохолинэстеразы). Режим дозирования: внутрь взрослым по 10-15 мг 2-3 раза в сутки; подкожно — 1-2 мг 1-2 раза в сутки.
- Мильгамма (комплекс витаминов группы В). Режим дозирования: терапию начинают с 2 мл внутримышечно 1 р/д на протяжении 5-10 дней. Поддерживающая терапия — 2 мл в/м два или три раза в неделю.
Рекомендации
Рекомендуется консультация невролога, магнитно-резонансная томография головного мозга.
Периферический паралич: - при одностороннем поражении (ядро или корешок) проявляется следующая симптоматика: язык при высовывании отклоняется в сторону пораженной мышцы, т.е. в сторону очага поражения. При осмотре языка выявляется атрофия одноименной половины языка, при поражении ядер - фибриллярные подергивания, тонус мышц языка снижается, поверхность языка становится неровной, морщинистой;
При двустороннем поражении характерно:
- ограниченная подвижность языка, а при полном поражении -неподвижность языка (глоссопарез или глоссоплегия),
- нарушение речи (дизартрия) - речь смазанная, неотчетливая. При полном поражении речь невозможна (анартрия);
- затруднение во время еды и питья, пищевой комок с трудом перемещается во рту. При полном поражении - невозможность еды и питья;
- при ядерном поражении наблюдаются фибриллярные подергивания по всему языку.
При одностороннем поражении продолговатого мозга в области ядра подъязычного нерва клинически отмечается альтернирующий синдром Джексона: на стороне поражения - периферический паралич подъязычного нерва, на противоположной - гемиплегия или гемипарез.
Центральный паралич или парез языка наблюдается при одностороннем поражении центрального нейрона, т.е. кортико-нуклеарного пути. При этом выявляется отклонение языка в сторону пораженной мышцы, т.е. в сторону, противоположную очагу поражения. Внешний вид языка не изменен. Обычно при этом на стороне пораженной мышцы имеются другие симптомы поражения пирамидного пути (центральный парез VII пары, центральный гемипарез).
БУЛЬБАРНЫЙ И ПСЕВДОБУЛЬБАРНЫЙ СИНДРОМЫ
Наблюдаемые при поражении каудалъной группы черепных нервов (IX, X, XII) симптомокомплексы в зависимости от локализации патологического очага получили название бульбарного и псевдобульбарного параличей.
Бульбарный синдром (паралич) - возникает при периферических параличах мышц, иннервируемых IX, Х и ХII парами черепных нервов в случае их сочетанного поражения. Он может возникать как при поражении двигательных ядер в продолговатом мозге, так и их корешков на основании мозга или самих нервов. Патологический процесс чаще односторонний, однако, может быть и двусторонним, что приводит к смерти больного. В клинической картине отмечаются:
- дисфония или афония;
- дизартрия или анартрия.
При осмотре выявляется паралич мягкого неба, язычка, надгортанника, гортани (неподвижность небных дужек и голосовых связок), а также атрофии языка, фибриллярные подергивания на языке, глоссопарез, глоточный рефлекс отсутствует.
Псевдобульбарный синдром (паралич) - это центральный паралич мышц, иннервируемых IX, Х и XII парами черепных нервов. Возникает только при двустороннем поражении кортико-нуклеарных путей, соединяющих кору головного мозга с ядрами IX, Х и ХП черепных нервов. Так как в данном случае продолговатый мозг не поражается, этот синдром получил название "ложного" бульбарного паралича или псевдобульбарного. Поражение надьядерных путей должно быть двусторонним, так как при одностороннем поражении расстройств со стороны IX и Х черепных нервов не наступает вследствие двусторонней корковой иннервации их ядер.
Клиническая картина псевдобульбарного синдрома напоминает картину бульбарного (дисфагия, дисфония, дизартрия), но она значительно мягче выражена. По своему характеру он является центральным параличом и соответственно этому ему присущи симптомы спастического паралича:
- отсутствуют атрофии мышцы, фибриллярные подергивания;
- мягкое небо симметрично, язычок по центру;
- глоточный и небный рефлексы сохранены или повышены;
- появляются патологические рефлексы: симптомы орального автоматизма (назолабиальный, хоботковый, сосательный, ладонно-подбородочный), а также насильственные плач, смех, схватывание;
- усиливается нижнсчелюстной рефлекс
- отмечается прогрессирующее снижение психической активности.
Дата добавления: 2015-08-31 ; просмотров: 2842 . Нарушение авторских прав
Люди, не имеющие медицинского образования, вряд ли представляют себе, что такое подъязычный нерв. Но в некоторых случаях эта информация может оказаться очень важной. Существует целый ряд проблем, ухудшающих качество жизни человека, связанных с языком и подъязычным нервом. Рассмотрим их подробнее.
Просто о сложном
Подъязычный нерв иннервирует, то есть выполняет связь нервных окончаний языка с центральной нервной системой. Он обеспечивает двигательную (эфферентную) иннервацию, позволяя ЦНС контролировать деятельность языка и круговой мышцы рта. Нерв является парным, он представляет собой двенадцатую пару черепных нервов. Выходит из переднебоковой борозды, а его ядро располагается вдоль продолговатого мозга.
Челюстно-подъязычный нерв отправляет импульсы и обеспечивает активность верхней, нижней, продольной, поперечной и вертикальной мышц языка. Он отвечает за движение подбородочно-язычной, подъязычно-язычной и шиловидной мышц.
Как понять врача. Значение терминов
Поскольку информация о подъязычном нерве немного сложна для восприятия, пациенты не всегда понимают, о чем говорит специалист. Чтобы разобраться в диагнозе, нужно знать некоторые термины:

Эти термины встречаются в историях болезни, связанных с подъязычным нервом, довольно часто. Их значение лучше запомнить.
На что жалуется больной
Врачебный осмотр
Если специалист подозревает, что поражен подъязычный нерв, симптомы он определит при осмотре языка в полости рта. Первым делом врач просит высунуть язык. Не удивляйтесь, это простое действие может указать на основную проблему. Врач визуально сможет определить степень заболевания. Если подъязычный нерв плохо функционирует, то язык отклоняется в сторону. Это объясняется гипотонией мышц с одной стороны. Вся поверхность органа выглядит морщинистой и становится неровной. Но здесь нужно учитывать, что многие больные целенаправленно отклоняют язык в сторону врача, чтобы он мог лучше осмотреть его. Если есть сомнения в том, произвольно или непроизвольно отклонен язык, то больному предлагают потрогать кончиком верхнюю губу. Если патологии нет, то кончик будет расположен посредине, если нерв поражен – сместится в сторону.
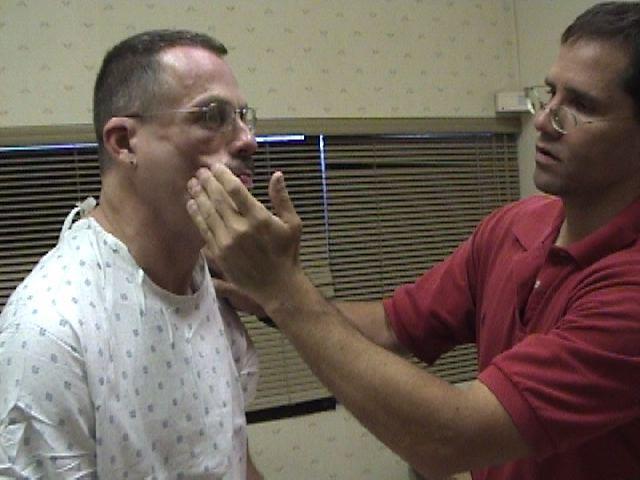
Кроме отклонения врач должен обратить внимание на атрофию и фибриллярные подергивания.
Двустороннее поражение подъязычного нерва наблюдается примерно в 20% случаев. Это заболевание поддается лечению хуже и может привести к полной потере речи.
Варианты диагноза. Нейропатия
По сути, нейропатия – это поражение нерва, носящее невоспалительный характер. В случае с подъязычным нервом данный диагноз разделяется на центральную и периферическую нейропатию.
Центральная поражает кортиконуклеарные пути нерва. Проблема затрагивает кору и ядро двенадцатой пары черепных нервов. Этот вид нейропатии обычно совмещается с проблемами лицевого нерва. Язык при высовывании отклоняется в противоположную очагу поражения сторону, поскольку ядро подъязычного нерва имеет связи с противоположным полушарием. Атрофия и фибриллярные подергивания не наблюдаются.
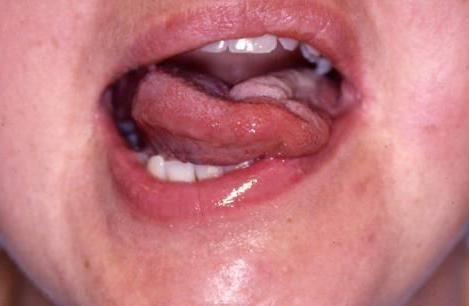
Процесс может иметь несколько стадий. Если подъязычный нерв поражен только в районе внутреннего отдела, то затрагиваются лишь функции языковых мышц.
Если поражение начинается ниже выхода из канала подъязычного нерва, то проблема затрагивает нервные волокна, соединенные с шейными корешками. Это ведет к нарушению функционирования мышц, удерживающих гортань. При глотании будет наблюдаться смещение в здоровую сторону.
Периферическая нейропатия
Если подъязычный нерв затронут с одной стороны, то в полости рта язык смещается к здоровой стороне. Когда пациент высовывает язык, он смещается в больную сторону. Врач может наблюдать фибриллярное дрожание (подергивание). Иногда этот процесс путают с обычным подергиванием мышц, которое может случиться при напряжении языка во время высовывания. Если специалист заметил подобное явление, то он должен попросит пациента расслабить мышцы языка. Обычное мышечное дрожание пройдет, а фибриллярное останется.
При глубоком ядерном поражении нерва дополнительным симптомом может быть атрофия круговой мышцы рта. Больной не способен выполнить простейших действий – сложить губы в плотную трубочку, посвистеть, дунуть.
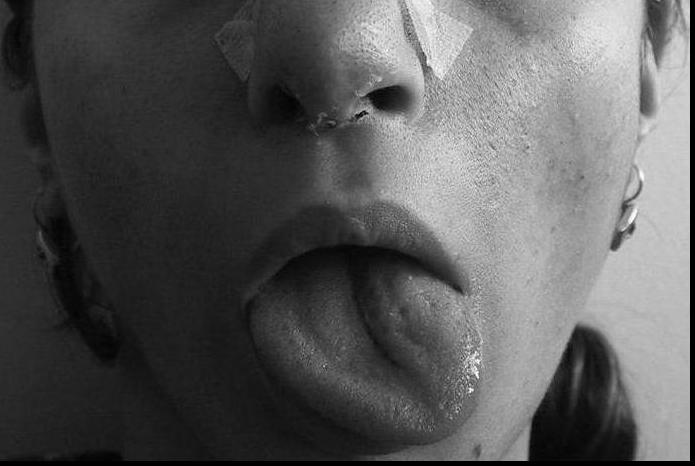
При двустороннем вялом парезе парализованный орган ложится на дно ротовой полости. Речь и возможность глотать значительно нарушаются.
Причины поражения ядра подъязычного нерва достаточно серьезны. Из наиболее часто встречающихся выделяют:
- бульбарный паралич;
- мотонейронную болезнь, то есть поражение двигательных нейронов;
- сирингобульбию;
- полиомиелит;
- сосудистые проблемы.
Подробнее объясним проявления нескольких заболеваний.
Бульбарный и псевдобульбарный синдром
Причиной первого заболевания является дегенеративное перерождение тканей в коре головного мозга, нарушение поступления крови в продолговатый мозг, появление стволовых опухолей, полиэнцефаломиелит, патологии строения, травмы основания черепа.
Псевдобульбарный синдром очень похож на бульбарный, но это поражение корковоядерных связей с двух сторон. Затронуто большее количество черепных нервов, в том числе и подъязычный нерв, происходит ишемия мозга. К симптомам добавляются слюнотечение, рефлекторные движения глазных яблок, приступы плача или смеха, слабоумие и снижение интеллекта.
Методы диагностики и лечение
Врач проводит сбор анамнеза, выполняет визуальный осмотр, для подтверждения диагноза назначает КТ или МРТ мозга. Это позволяет выяснить причину компрессии подъязычного нерва.
Любое лечение назначается после подтверждения диагноза. Основная цель – положительное воздействие на основное заболевание. Самолечение недопустимо!
Поражение подъязычного нерва или его ядра в стволе головного мозга вызывает периферический паралич соответствующей половины языка. Наблюдаются атрофия мышц языка (истончение парализованной половины языка), гипотония (язык тонкий, рас пластанный, удлиненный), отклонение языка при его высовывании в сторону паралича, фибриллярные подергивания. Движения языка в пораженную сторону ограниченны или невозможны. Возможно нарушение звукопроизношения — дизартрия.
Синдром поражения добавочного нерва
При поражении добавочного нерва или его ядра в стволе головного мозга развивается периферический паралич грудиноключично-сосцевидной и трапециевидной мышц. В результате больной испытывает затруднения при повороте головы в здоровую сторону и при необходимости поднять плечо. Ограничено поднимание руки выше горизонтальной линии. На стороне поражения наблюдается опущение плеча. Нижний угол лопатки отходит от позвоночника.
Синдром сочетанного поражения языко-глоточного, блуждающего и подъязычного нервов (бульварный синдром)
При поражении языко-глоточного и блуждающего нервов двигательные нарушения характеризуются периферическим параличом мышц глотки, гортани, мягкого нёба, трахеи, языка. Такое состояние называется бульбарным параличом. Паралич мышц глотки приводит к затрудненному глотанию. При глотании больные поперхиваются. Паралич мышц надгортанника приводит к попаданию жидкой пищи в гортань и трахею, а паралич мыши мягкого нёба — к затеканию пищи в полость носа. Паралич мыши гортани приводит к провисанию связок и к афонии или гипофонии (голос становится беззвучным). Из-за провисания мягкого нёба голос может приобретать гнусавый оттенок. Язычок отклоняется в здоровую сторону. Из-за паралича языка нарушается жевание. Язык отклоняется в пораженную сторону, движения его затрудняются. Наблюдаются атрофия и гипотония языка. Имеет место нарушение звукопроизношения: развивается бульбарная дизартрия.
Нёбный и глоточный рефлексы исчезают.
Блуждающий нерв обеспечивает вегетативную (парасимпатическую) иннервацию кровеносных сосудов и внутренних органов (в том числе сердца). Его двустороннее поражение вызывает смерть вследствие остановки деятельности сердца и дыхания.
Центральный паралич
Центральный паралич возникает при поражении центрального питательного нейрона в любом его участке (двигательная зона коры больших полушарий, ствол головного мозга, спинной мозг). Перерыв пирамидного пути снимает влияние коры головного мозга на сегментарный рефлекторный аппарат спинного мозга; его собственный аппарат растормаживается. В связи с этим все основные признаки центрального паралича так или иначе связаны с усилением возбудимости периферического сегментарного аппарата. Основными признаками центрального паралича являются мышечная гипертония, гиперрефлексия, расширение зоны вызывания рефлексов, клонусы стоп и коленных чашечек, патологические рефлексы, защитные рефлексы и патологические синкинезии. Отличие центрального паралича от периферического характеризуют данные, представленные в табл. 1 (см. с. 170).
При мышечной гипертонии мышцы напряжены, плотноваты на ощупь; сопротивление их при пассивном движении больше ощущается в начале движения. Резко выраженная мышечная гипертония приводит к развитию контрактур — резкому ограничению активных и пассивных движений в суставах, в связи с чем конечности могут “застывать” в неправильной позе. Гиперрефлексия сопровождается расширением зоны вызывания рефлексов. Клонусы стоп, коленных чашечек и кистей — это ритмичные сокращения мышц в ответ на растяжение сухожилий. Они являются следствием резкого усиления сухожильных рефлексов. Клонус стоп вызывается быстрым тыльным сгибанием стоп. В ответ на это происходит ритмичное подергивание стоп. Иногда клонус стоп отмечается и при вызывании рефлекса с пяточного сухожилия. Клонус коленной чашечки вызывается ее резким отведением вниз.
Патологические рефлексы появляются при повреждении пирамидного пути на любом из его уровней. Различают кистевые и стопные рефлексы. Наибольшее диагностическое значение имеют патологические рефлексы на стопе: рефлексы Бабинского, Оппенгейма, Гордона, Шеффера, Россолимо, Жуковского.
При исследовании рефлексов следует учитывать, что у новорожденного и детей раннего возраста в норме обнаруживаются эти рефлексы.
Рефлекс Бабинского вызывают штриховым раздражением стопы ближе к ее наружному краю. При этом происходит веерообразное разведение пальцев и разгибание большого пальца (извращенный подошвенный рефлекс) (см. рис. 42). Отчетливое разгибание большого пальца и веерообразное разведение всех других пальцев возникает при энергичном проведении рукой сверху вниз по внутреннему краю большой берцовой кости (рефлекс Оппенгейма) (рис. 59), нажатии на икроножную мышцу (рефлекс Гордона) (рис. 60), сжатии ахиллова сухожилия (рефлекс Шеффера) (рис. 61). Перечисленные патологические симптомы являются разгибательной группой патологических рефлексов.
Существуют также сгибательные рефлексы. При отрывистом ударе по мякоти кончиков пальцев ног происходит их сгибание (рефлекс Россолимо) (рис. 62). Тот же эффект наблюдается при ударе молоточком по тыльной поверхности стопы в области основания II—IV пальцев (рефлекс Бехтерева) (рис. 63) или посередине подошвы у основания пальцев (рефлекс Жуковского) (рис. 64).
Защитные рефлексы возникают в ответ на болевое или температурное раздражение парализованной конечности. При этом она непроизвольно отдергивается.
Синкинезии — непроизвольно возникающие содружественные движения, сопровождающиеся выполнением активных движений (например, размахивание руками при ходьбе). При центральном параличе отмечаются патологические синкинезии. Так, при напряжении мышц здоровой конечности на парализованной стороне рука сгибается в локте и приводится к туловищу, а нога разгибается.

Рис. 63. Исследование рефлекса Бехтерева
Рис. 64. Исследование рефлекса Жуковского

Рис. 59. Исследование рефлекса Оппенгейма
Рис. 60. Исследование рефлекса Гордона

Рис. 61. Исследование рефлекса Шеффера
Рис. 62. Исследование рефлекса Россолимо
Поражение пирамидного пути в боковом столбе спинного мозга вызывает центральный паралич мускулатуры ниже уровня поражения. Если поражение локализуется в области верхних шейных сегментов спинного мозга, то развивается центральная гемиплегия, а если в грудном отделе спинного мозга, то центральная плегия ноги.
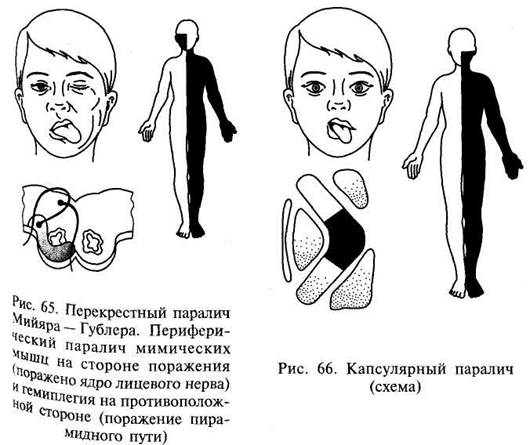
Поражение пирамидного пути в области мозгового ствола приводит к центральной гемиплегии на противоположной стороне. Одновременно могут быть поражены ядра или корешки черепных нервов. В этом случае могут возникать перекрестные синдромы: центральная гемиплегия на противоположной стороне и периферический паралич мышц языка, лица, глазного яблока на стороне поражения (рис.65). Перекрестные синдромы позволяют точно определить локализацию поражения. Поражение пирамидного пути во внутренней капсуле характеризуется центральной гемиплегией на противоположной стороне с центральным параличом мышц языка и лица на той же стороне (рис. 66, 67). Поражение передней центральной извилины чаще приводит к моноплегии на противоположной стороне.

Рис. 67. Характерная поза больного при капсулярном параличе (поза Вернике — Манна)
Центральный паралич мышц лица отличается от периферического паралича, наблюдаемого при неврите лицевого нерва или при перекрестно синлооме Мийяоа — Гублепа, тем, что пораженными оказываются только мышцы нижней половины лица. Больной не может вытянуть губы вперед и произвести оскал зубов на пораженной стороне. У него сглажена носогубная складка, опущен угол рта. Однако мышцы лба остаются сохранными, глазная щель смыкается полностью. Слезотечения, гиперакузии и расстройства вкуса не бывает.
При центральном параличе мышц языка атрофия его не развивается.
Последнее изменение этой страницы: 2017-01-26; Нарушение авторского права страницы
Читайте также:


