Центральный понтинный миелинолиз что это такое
Центральный понтинный Миелинолиз (ЦПМ) – демиелинизация центральных отделов моста головного мозга ( myelinolysis centralis pontis; миелин + греч. lysis – разложение, растворение; анат. pons, pontis – мост), особая форма демиелинизирующего поражения моста мозга, впервые описанная R. Adams и соавт. в 1959 г. при алкоголизме и нарушении питания. В последующем аналогичные изменения были выявлены и при многих других патологических состояниях, сопровождающихся системными метаболическими нарушениями и изменениями водно-солевого обмена, и были определены как осмотический демиелинизирующий синдром. До внедрения в повседневную практику нейровизуализирующих методов исследования они диагностировались только при аутопсии. Морфологически при ЦПМ выявлялась гибель миелина в центральной части моста мозга с распространением на все пути в его основании, за исключением латеральных отделов. Миелинолиз может развиваться не только в мосту, но и в других областях мозга как в сочетании с ЦПМ, так и изолированно. Такие нарушения получили название экстрапонтинный Миелинолиз (ЭПМ). При ЭПМ очаги демиелинизации обнаруживались в ножках мозга, в зрительном бугре, мозолистом теле и в других структурах головного мозга.
ЦПМ и ЭПМ чаще всего развиваются у больных с хронической печеночной недостаточностью (в т.ч. после трансплантации печени), при алкоголизме, хронической почечной недостаточности, сахарном диабете. Имеются описания Миелинолиза после удаления аденомы гипофиза, при полидипсии, булимии, синдроме Шихана, вирусной инфекции, системной красной волчанке и других формах соматической патологии. Разнообразие заболеваний, приводящих к развитию ЦПМ и ЭПМ, говорит о наличии общих биохимических нарушений при различных патологических состояниях, являющихся причиной возникновения острого демиелинизирующего процесса.
В 1994 г. Rojiani и соавт. установили, что при гипонатриемии развивается внутриклеточный отек мозга. После быстрого введения гипертонического солевого раствора отек становится внеклеточным, происходит гибель олигодендроцитов, развивается интрамиелиновый отек, разрыв и разрушение миелиновой оболочки. В основе такого демиелинизирующего процесса лежат нарушения электролитного (натриевого) баланса, колебания осмолярности крови. При этом ведущую роль играет не степень снижения натрия в сыворотке крови, а скорость ее коррекции. Быстрая коррекция гипонатриемии является причиной осмотического отека в богато кровоснабжаемом белом веществе моста, что приводит к развитию Миелинолиза. В то же время описаны случаи возникновения ЦПМ и ЭПМ при повышенном содержании аммиака в крови, частых и быстрых изменениях уровня глюкозы плазмы. Более того, описаны случаи развития ЦПМ и ЭПМ при быстрой коррекции гипернатриемии. Существует мнение, что высокая частота ЦПМ и ЭПМ после трансплантации печени может быть вызвана не только электролитным дисбалансом, но и гипохолестеринемией. Миелинолиз возникает вследствие резкого изменения концентрации осмотически активных веществ, а значит – осмолярности крови.
Таким образом, был выделен осмотический демиелинизирующий синдром.
Клиническая картина осмотического Миелинолиза очень разнообразна и чаще всего включает спастический тетрапарез, псевдобульбарный синдром и психические нарушения. Описаны также эпилептические припадки, синдром паркинсонизма, мозжечковые атаксии, дефекты полей зрения, мышечные дистонии, синдром замыкания. Отмечен интересный факт отсутствия зависимости между обширностью повреждения моста и тяжестью неврологических расстройств или летальным исходом. Демиелинизирующий процесс при ЦПМ может быть обратимым с полным восстановлением функций.
Диагностика ЦПМ и ЭПМ основывается на результатах нейровизуализации. На компьютерных и магнитно-резонансных томограммах выявляются гиподенсивные изменения в мосту и других участках мозга, не сопровождающиеся контрастным усилением или эффектом объемного воздействия. Компьютерная томография не всегда выявляет очаги поражения мозга при данных патологических состояниях, особенно в его ранних стадиях. Наиболее информативным методом диагностики ЦПМ и ЭПМ является МРТ, при которой на Т2-взвешенных изображениях в зонах поражения мозга отмечается высокий равномерный сигнал. На Т1-взвешенных изображениях интенсивность сигнала в этих участках бывает снижена, при этом не отмечается перифокального отека или признаков объемного воздействия. Временные соотношения между клинической манифестацией ЦПМ и началом визуализации зон поражения мозга при МРТ недостаточно определены. Есть данные об отсутствии изменений на томограммах при наличии неврологической симптоматики в первые дни после осмотических сдвигов. В качестве типичной формы поражения моста мозга описывают овальную зону на сагиттальных, треугольную на аксиальных и форму крыльев летучей мыши на коронарных срезах. Характерно отсутствие вовлечения в процесс покрышки моста и его вентролатеральных отделов. Иногда зона поражения распространяется на средний мозг и другие (экстрапонтинные) участки мозга: перивентрикулярное белое вещество, внутренняя и наружная капсулы, подкорковые узлы, таламус, коленчатые тела, а также белое вещество вблизи коры полушарий мозга и мозжечка. Следует иметь ввиду, что томографические признаки поражения исчезают позже клинического выздоровления. Вопросы терапии ЦПМ и ЭПМ разработаны недостаточно. В единичных работах сообщается об эффективности больших доз кортикостероидных препаратов.
Клинический случай
Под нашим наблюдением находился больной капитан С., 29 лет. До 2005 года находился на летной работе. Со слов жены, в течение последних трех лет злоупотреблял алкоголем, в марте 2005 г. наблюдала у мужа два судорожных припадка с утратой сознания, в связи с чем был направлен на стационарное обследование. При обследовании в госпитале у пациента было выявлено стойкое повышение трансаминаз, диагностирован хронический персистирующий гепатит с незначительным нарушением функции печени. Данных за эпилептическую природу припадков не выявлено. Со слов жены продолжал злоупотреблять спиртными напитками, в результате чего 19.08.2005 г. состояние резко ухудшилось, возникла общая слабость, шаткость походки, слабость в руках и ногах. В срочном порядке был госпитализирован в гарнизонный госпиталь. При поступлении больной был истощен. рефлекторный тетрапарез, мозжечковые нарушения. В клиническом анализе крови выявлена гипохромная анемия. Проводилось лечение: солевые растворы, глюкоза, пентоксифиллин, пенициллин, витамины группы В, преднизолон (60 мг х 4 раза в день в течение 3-х дней). На фоне лечения состояние продолжало прогрессивно ухудшаться. 30.08.2005 г. возникли бульбарные нарушения, усилилась атаксия, нарушились функции тазовых органов. 31.08.2005 г. выполнена МРТ головного мозга, выявлено расширение субарахноидального пространства по конвекситальной поверхности мозга и мозжечка. 03.09.2005 г. развилась тетраплегия. 05.09.2005 г. наросли бульбарные расстройства, в связи с чем выполнена интубация трахеи, больной переведен на ИВЛ. В крайне тяжелом состоянии 08.09.2005 г. для обследования и лечения переведен в 5 ЦВКГ ВВС. При поступлении сознание угнетено до уровня глубокой комы. В неврологическом статусе тетраплегия.
На основании анамнеза (злоупотребление алкоголем), данных МРТ головного мозга от 31.08.2005 г. (отсутствие визуализации очагового поражения головного мозга), объективного исследования (топически – очаг поражения на уровне моста), и динамики заболевания (нарастание симптомов заболевания в течение 3-х недель) в день поступления установлен предварительный диагноз: Центральный понтинный Миелинолиз.
30.08.2005 г., 2.09.2005 г., 06.09.2005 г., 9.09.2005 г. – выполнялись диагностические спинномозговые пункции. Патологических изменений в спинномозговой жидкости не выявлено. Иммунологические исследования крови – в норме. Резких и значительных колебаний осмолярности плазмы крови в 5 ЦВКГ ВВС не выявлено.
МРТ головного мозга от 06.10.2005 г.: в проекции моста определяется патологическое образование с четкими ровными контурами, с однородным гиперинтенсивным МР сигналом на Т2 ВИ и гипоинтенсивное на Т1 ВИ, занимающее большую часть объема моста ствола мозга.
Течение заболевания осложнилось диффузным гнойным бронхитом, буллезным циститом, наросла гипохромная анемия.
12.09.2005 г. выполнена операция – трахеостомия,
14.09.2005 г. операция – троакарная эпицистостомия. Проводилась симптоматическая терапия и борьба с осложнениями. В результате проведенного лечения отмечено улучшение.
26.09.2005 г. прекращена ИВЛ.
14.10.2005 г. удален назогастральный зонд.
17.10.2005 г. удалена трахеостомическая трубка.
15.11.2005 г. удален катетер из цистостомы. Осложнения заболевания регрессировали, постепенно увеличилась мышечная сила в конечностях, частично регрессировали бульбарные нарушения, улучшился контроль над функциями тазовых органов.
С 09.12.2005 г. стал самостоятельно садиться в кровати,
с 04.01.2006 г. стал самостоятельно (с минимальной помощью) пересаживаться в кресло-каталку и передвигаться в пределах отделения.
С 12.01.2006 г. стал ходить с использованием ходунков.
С 16.01.2006 г. стал ходить в пределах отделения с использованием трости.
МРТ головного мозга от 17.01.2006 г.: в мосту определяются примыкающие друг к другу и располагающиеся симметрично по отношению к средней линии патологические участки общим размером 1,4 х 2,2 х 2,2 см, их структура соответствует кистозной полости с наличием глиозных прослоек. Общий объем отмеченных изменений составляет до половины общего объема моста. На остальном протяжении очаговых поражений вещества мозга не выявлено. Мозолистое тело с признаками умеренного истончения. Умеренные атрофические изменения больших полушарий и стволовых структур.
20.01.2006 г. (на 135-е сутки) выписан из госпиталя.
- В наблюдаемом нами случае центральный понтинный Миелинолиз возник у истощенного молодого мужчины злоупотребляющего алкоголем.
- В гарнизонном военном госпитале и в 5 ЦВКГ ВВС выраженных и резких колебаний электролитов и осмолярности плазмы крови, изменений в спинномозговой жидкости, иммунологических нарушений не выявлено.
- Период нарастания симптомов заболевания длился в течение 3-х недель, период стойко нарушенных функций – 5 недель, ранний восстановительный период (в стационаре) – более 3-х месяцев.
- Основными направлениями в лечении являлись: поддержание жизненно-важных функция организма, уход, предупреждение осложнений и борьба с возникшими осложнениями заболевания.
- В период нарастания симптомов заболевания характерные изменения при МРТ головного мозга не выявлены.
- В восстановительном периоде отмечена диссоциация между отчетливым положительным клиническим улучшением и данными МРТ головного мозга, по которым динамики не выявлено.
Центральный понтинный миелинолиз (ЦПМ) – это неврологическое заболевание, поражающее мозг.
Что такое центральный понтинный миелинолиз (ЦПМ)?
Как правило, центральный понтинный миелинолиз развивается на фоне другого заболевания. Спонтанное разрушение миелиновой оболочки нервных клеток моста– весьма редкое явление.
Это неизлечимое неврологическое заболевание, но его симптомы можно купировать. Повреждение нервов может приобрести хронический характер, что приводит к инвалидности. Некоторым людям, страдающим от центрального понтинного миелинолиза, необходима помощь в одевании, кормлении и выполнении других рутинных задач.
В редких случаях ЦПМ приводит к синдрому запертого человека, коме и даже смерти. Синдром запертого человека – это состояние, при котором человек полностью теряет контроль над своим телом, но при этом остается в сознании.
Точных данных о распространенности этого заболевания среди населения планеты нет. Известно лишь то, что центральный понтинный миелинолиз чаще поражает женщин. Кроме того, данное заболевание было посмертно обнаружено у 29% пациентов с трансплантированной печенью. У 2/3 из них отклонения в уровне натрия в сыворотке крови составляли всего ± 15-20 ммоль/л.
Причины и симптомы центрального понтинного миелинолиза
Как правило, это происходит во время внутривенного вливания физраствора (раствора натрия хлорида) пациентам, страдающим от гипонатриемии – низкого уровня натрия в крови. При гипонатриемии клетки мозга регулируют степень своей осмолярности (концентрация всех растворенных частиц), меняя уровни определенных осмолитов, и подстраиваясь под низкий уровень натрия в крови.
Во время переливания раствора хлорида натрия, межклеточная тоничность (разница в количестве воды в клетке и окружающем ее растворе) начинает резко меняться, из-за чего клетки не успевают перестроиться и начинают терять воду. Это и является причиной разрушения укрывающего их миелина.
Таким образом, пациенты, которых лечат от гипонатриемии путем внутривенного вливания физраствора, находятся в группе риска развития ЦПМ. При этом не так важна степень гипонатриемии, как скорость вливания физраствора – чем она ниже, тем меньше риск развития миелинолиза.
Гипонатриемия может возникать на фоне:
- острых болезней печени;
- энцефалопатии Вернике и других заболеваний.
Симптомы гипонатриемии включают:
ЦПМ поражает как двигательную, так и когнитивную функцию.
Повреждение нервных клеток нарушает сообщение между нервной системой и мышцами, из-за чего пациент может столкнуться со следующими симптомами:
- мышечная слабость в руках и ногах;
- замедленная и тяжелая речь;
- трудности с глотанием;
- трудности с удержанием равновесия.
Центральный понтинный миелинолиз может повредить клетки мозга, вызвав некоторые психические симптомы:
У некоторых пациентов наблюдается снижение общего уровня интеллекта.
Диагностика и лечение центрального понтинного миелинолиза
Диагностика ЦПМ включает анализ крови для измерения уровня натрия. Магниторезонансная томография (МРТ) позволит выявить очаги поражений в области моста мозга.
Кроме того, пациенту могут измерить вызванные слуховые потенциалы мозга (BAER-тест). Для этого к голове и ушам цепляются электроды, а затем, через наушники, воспроизводится серия кликов и других звуков. BAER-тест измеряет время отклика и активность мозга.
Центральный понтинный миелинолиз – серьезное заболевание, нуждающееся в немедленном лечении. Если пациент нуждается в регулярных вливаниях физраствора (при хронической гипонатриемии), нужно соблюдать особую осторожность, повышая уровень натрия в крови со скоростью не выше 10 ммоль/л в сутки.
Центральный понтинный миелинолиз является необратимым состоянием, но его можно остановить, а симптомы – купировать.
Лечение центрального понтинного миелинолиза заключается в приеме жидкостей и препаратов, которые будут поддерживать необходимый уровень натрия в крови.
Кроме того, назначается прием дофаминомиметиков (например, леводопы), которые используются при лечении болезни Паркинсона, и помогают избавиться от проблем с речью и глотанием.
Физическая терапия позволяет улучшить рефлексы и общее состояние здоровья пациента.
В целом, прогноз для пациентов с центральным понтинным миелинолизом довольно благоприятный. Ранняя диагностика сократила невероятно высокий процент смертности (почти 50%), подарив людям с ЦПМ шанс на нормальную жизнь. Тем не менее, большинство пациентов с ЦПМ будут обязаны принимать лекарства на протяжении всей жизни.
Разработан тест, который может определить рак на 4 года раньше
Как понтинный миелинолиз влияет на центральную нервную систему?

Центральный миелинолиз – заболевание, характеризующееся острой гибелью миелиновых оболочек клеток в центральной части варолиева моста при сохранении структурного состава нейронов. Понтинный тип патологии распространяется на все пути основания моста.
Этиология заболевания до сих пор не изучена. В основе гибели клеток стоит нарушение электролитного баланса и резкое колебание осмотического давления клеток. Поэтому основные причины миелинолиза — состояния, приводящие к подобной патологии.
- Алкоголизм. По данным статистики ВОЗ, процентное соотношение пациентов с миелинолизом, страдающих хроническим алкоголизмом составляет 60% от всех заболевших.
- Длительное голодание. Жесткая диета способствует резкому ограничению поступления минеральных веществ, что способствует резкому снижению электролитов в крови.
- Длительный бесконтрольный прием мочегонных препаратов. Учащенное мочеиспускание способствует вымыванию из организма калия и натрия.
- Травмы и ожоги с большой площадью поражения. В этом случае происходит ярко выраженная интоксикация организма, что вызывает активизацию работы печени и почек. Резко нарушается электролитный баланс, что приводит к гибели миелиновых оболочек клеток головного мозга.
- Онкологические поражения ЦНС. В этом случае центральный понтинный миелинолиз становится осложнением основного заболевания.
Несмотря на довольно обширный список состояний, способных привести к развитию заболевания, экстрапонтинный миелинолиз довольно редкая патология. Большой рывок в изучении болезни произошел при появлении возможности нейровизуализации (МРТ, СКТ).
Миелинолиз центральный понтинный начинается практически также, как любое поражение центральной нервной системы. У пациента отмечается слабость и онемение в конечностях, затруднение речи, нарушение координации движений.
В некоторых случаях отмечается полное отсутствие неврологических симптомов. Особенно часто это случается у пациентов молодого возраста.
Они жалуются на сильные боли в животе, тошноту, постоянную рвоту, не приносящую облегчение. В такой ситуации высока вероятность неправильной постановки диагноза и отсутствия своевременного лечения.
Что, в свою очередь, может привести к непоправимым последствиям.
По мере ухудшения состояния появляются судороги, переходящие в эпистатус. Нарушается глотание, развивается паралич конечностей, мышцы приходят в тонус, отмечается мелкоразмашистый тремор.
Пациенты не реагируют на происходящее вокруг, не вступают в контакт. Осмотр больного затруднен из-за повышенного тонуса, приводящего к сильнейшему напряжению мышц спины, шеи, рта.
В наиболее тяжелых ситуациях возможно, появление галлюцинаций.
Как выглядит понтинный миелинолиз
Центральный понтинный миелинолиз коварен так называемым светлым промежутком. Он наступает через 2–3 дня после начала терапии.
Сознание пациента восстанавливается, постепенно проходят все неврологические симптомы, мышцы расслабляются, полностью проходят судороги. О миелинолизе напоминает лишь периодическая тошнота.
У неопытного врача может сложиться мнение, что основной эффект достигнут и в дальнейшем нужна только поддерживающее лечение.
Затем в течение 2–3 суток развиваются сильнейшие эпилептические припадки, и пациент впадает в кому, которая в 80% случаев заканчивается летальным исходом.
Именно поэтому так важно постоянно придерживаться первоначального плана лечения, несмотря на кажущееся улучшение состояния пациента.
Довольно долгое время прижизненная постановка правильного диагноза при миелинолизе была практически невозможна. Заключение ставилось на основании посмертной гистологии головного мозга.
С развитием магниторезонансной и компьютерной томографии появилась возможность вовремя выявлять причину тяжелого состояния пациента. С помощью такого обследования можно определить основные очаги повреждения.
Не менее информативным является и лабораторное исследование крови. Особенно важным является определение количественного содержания электролитов. Поэтому при поступлении больного с подозрением на экстрапонтинный миелинолиз в первую очередь проводится забор крови на проверку объема К+ и Na+ в крови.
После сбора всех данных лабораторного и инструментального обследования врач ставит окончательный диагноз и назначает необходимую терапию.
Первоначальная терапия миелинолиза направлена в первую очередь на восстановление водно-электролитного баланса с помощью гипертонических растворов. В некоторых случаях хорошо помогают глюкокортикостероиды. Но это строго индивидуально. При другом варианте течения болезни гормоны могут быть абсолютно бесполезны.
После восстановления электролитного баланса крови пациенту необходимо симптоматическое лечение. Оно зависит от тяжести состояния и основных вариантов проявления болезни. При частых эпилептических припадках необходима противосудорожная терапия. В случае бульбарного синдрома (нарушение глотания) – зондовое кормление.
При любом варианте течения заболевания терапия миелинолиза должна включать в себя препараты, улучшающие обмен веществ в тканях, питающие и восстанавливающие клетки головного мозга.
Из-за того, что к развитию болезни может привести не только электролитный дисбаланс, но и истощение организма, необходимо насыщение организма питательными веществами. Это достигается путем введения поливитаминных препаратов с преобладанием витаминов группы В.
В наиболее тяжелых случаях, когда пациент находится в состоянии комы, проводится искусственная вентиляция легких с интубацией трахеи.
После острой стадии заболевания, терапия которой проводится строго в условиях стационара, пациента выписывают домой. В рекомендациях указывается пожизненно поддерживающее лечение, которое в совокупности с отказом от вредных привычек может, не только продлить жизнь, но и существенно улучшить ее качество.
Несмотря на то что прогноз при понтинном миелинолизе довольно неблагоприятный, при выполнении всех рекомендаций врача и ведении здорового образа жизни можно существенно увеличить продолжительность жизни.
Что касается профилактики заболевания, то в первую очередь — это полный отказ от вредных привычек. Именно хронический алкоголизм является основной причиной развития патологии. При повышенном содержании алкоголя в крови происходит вытягивание жидкости из тканевых клеток. А это, в свою очередь, приводит к резкому нарушению осмотического давления.
Не менее важно и правильное питание. Рацион, бедный необходимыми минеральными и питательными компонентами, вызывает водно-электролитный дисбаланс.
Понтинный миелинолиз – редкое заболевание, нередко приводящее к летальному исходу. Для того чтобы избежать этой патологии, необходим здоровый образ жизни, внимательное отношение к своему здоровью и регулярное прохождение профилактических медицинских осмотров.
Центральный понтинный Миелинолиз (ЦПМ). Клинический случай

Центральный понтинный Миелинолиз (ЦПМ) – демиелинизация центральных отделов моста головного мозга ( myelinolysis centralis pontis; миелин + греч. lysis – разложение, растворение; анат. pons, pontis – мост), особая форма демиелинизирующего поражения моста мозга, впервые описанная R. Adams и соавт.
в 1959 г. при алкоголизме и нарушении питания. В последующем аналогичные изменения были выявлены и при многих других патологических состояниях, сопровождающихся системными метаболическими нарушениями и изменениями водно-солевого обмена, и были определены как осмотический демиелинизирующий синдром.
До внедрения в повседневную практику нейровизуализирующих методов исследования они диагностировались только при аутопсии. Морфологически при ЦПМ выявлялась гибель миелина в центральной части моста мозга с распространением на все пути в его основании, за исключением латеральных отделов.
Миелинолиз может развиваться не только в мосту, но и в других областях мозга как в сочетании с ЦПМ, так и изолированно. Такие нарушения получили название экстрапонтинный Миелинолиз (ЭПМ).
При ЭПМ очаги демиелинизации обнаруживались в ножках мозга, в зрительном бугре, мозолистом теле и в других структурах головного мозга.
ЦПМ и ЭПМ чаще всего развиваются у больных с хронической печеночной недостаточностью (в т.ч. после трансплантации печени), при алкоголизме, хронической почечной недостаточности, сахарном диабете.
Имеются описания Миелинолиза после удаления аденомы гипофиза, при полидипсии, булимии, синдроме Шихана, вирусной инфекции, системной красной волчанке и других формах соматической патологии.
Разнообразие заболеваний, приводящих к развитию ЦПМ и ЭПМ, говорит о наличии общих биохимических нарушений при различных патологических состояниях, являющихся причиной возникновения острого демиелинизирующего процесса.
В 1994 г. Rojiani и соавт. установили, что при гипонатриемии развивается внутриклеточный отек мозга. После быстрого введения гипертонического солевого раствора отек становится внеклеточным, происходит гибель олигодендроцитов, развивается интрамиелиновый отек, разрыв и разрушение миелиновой оболочки.
В основе такого демиелинизирующего процесса лежат нарушения электролитного (натриевого) баланса, колебания осмолярности крови. При этом ведущую роль играет не степень снижения натрия в сыворотке крови, а скорость ее коррекции.
Быстрая коррекция гипонатриемии является причиной осмотического отека в богато кровоснабжаемом белом веществе моста, что приводит к развитию Миелинолиза. В то же время описаны случаи возникновения ЦПМ и ЭПМ при повышенном содержании аммиака в крови, частых и быстрых изменениях уровня глюкозы плазмы.
Более того, описаны случаи развития ЦПМ и ЭПМ при быстрой коррекции гипернатриемии. Существует мнение, что высокая частота ЦПМ и ЭПМ после трансплантации печени может быть вызвана не только электролитным дисбалансом, но и гипохолестеринемией.
Миелинолиз возникает вследствие резкого изменения концентрации осмотически активных веществ, а значит – осмолярности крови.
Таким образом, был выделен осмотический демиелинизирующий синдром.
Клиническая картина осмотического Миелинолиза очень разнообразна и чаще всего включает спастический тетрапарез, псевдобульбарный синдром и психические нарушения.
Описаны также эпилептические припадки, синдром паркинсонизма, мозжечковые атаксии, дефекты полей зрения, мышечные дистонии, синдром замыкания.
Отмечен интересный факт отсутствия зависимости между обширностью повреждения моста и тяжестью неврологических расстройств или летальным исходом. Демиелинизирующий процесс при ЦПМ может быть обратимым с полным восстановлением функций.
Диагностика ЦПМ и ЭПМ основывается на результатах нейровизуализации. На компьютерных и магнитно-резонансных томограммах выявляются гиподенсивные изменения в мосту и других участках мозга, не сопровождающиеся контрастным усилением или эффектом объемного воздействия.
Компьютерная томография не всегда выявляет очаги поражения мозга при данных патологических состояниях, особенно в его ранних стадиях. Наиболее информативным методом диагностики ЦПМ и ЭПМ является МРТ, при которой на Т2-взвешенных изображениях в зонах поражения мозга отмечается высокий равномерный сигнал.
На Т1-взвешенных изображениях интенсивность сигнала в этих участках бывает снижена, при этом не отмечается перифокального отека или признаков объемного воздействия. Временные соотношения между клинической манифестацией ЦПМ и началом визуализации зон поражения мозга при МРТ недостаточно определены.
Есть данные об отсутствии изменений на томограммах при наличии неврологической симптоматики в первые дни после осмотических сдвигов. В качестве типичной формы поражения моста мозга описывают овальную зону на сагиттальных, треугольную на аксиальных и форму крыльев летучей мыши на коронарных срезах.
Характерно отсутствие вовлечения в процесс покрышки моста и его вентролатеральных отделов.
Иногда зона поражения распространяется на средний мозг и другие (экстрапонтинные) участки мозга: перивентрикулярное белое вещество, внутренняя и наружная капсулы, подкорковые узлы, таламус, коленчатые тела, а также белое вещество вблизи коры полушарий мозга и мозжечка. Следует иметь ввиду, что томографические признаки поражения исчезают позже клинического выздоровления. Вопросы терапии ЦПМ и ЭПМ разработаны недостаточно. В единичных работах сообщается об эффективности больших доз кортикостероидных препаратов.
Центральный миелинолиз – заболевание, характеризующееся острой гибелью миелиновых оболочек клеток в центральной части варолиева моста при сохранении структурного состава нейронов. Понтинный тип патологии распространяется на все пути основания моста.
- Общие сведения
- Симптоматика
- Диагностика
- Лечение
- Прогноз и профилактика заболевания
- Похожие статьи
Общие сведения
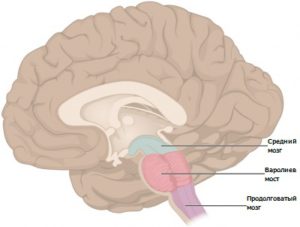
Этиология заболевания до сих пор не изучена. В основе гибели клеток стоит нарушение электролитного баланса и резкое колебание осмотического давления клеток. Поэтому основные причины миелинолиза — состояния, приводящие к подобной патологии.
- Алкоголизм. По данным статистики ВОЗ, процентное соотношение пациентов с миелинолизом, страдающих хроническим алкоголизмом составляет 60% от всех заболевших.
- Длительное голодание. Жесткая диета способствует резкому ограничению поступления минеральных веществ, что способствует резкому снижению электролитов в крови.
- Длительный бесконтрольный прием мочегонных препаратов. Учащенное мочеиспускание способствует вымыванию из организма калия и натрия.
- Травмы и ожоги с большой площадью поражения. В этом случае происходит ярко выраженная интоксикация организма, что вызывает активизацию работы печени и почек. Резко нарушается электролитный баланс, что приводит к гибели миелиновых оболочек клеток головного мозга.
- Онкологические поражения ЦНС. В этом случае центральный понтинный миелинолиз становится осложнением основного заболевания.
Несмотря на довольно обширный список состояний, способных привести к развитию заболевания, экстрапонтинный миелинолиз довольно редкая патология. Большой рывок в изучении болезни произошел при появлении возможности нейровизуализации (МРТ, СКТ).
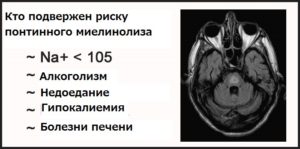
Симптоматика
Миелинолиз центральный понтинный начинается практически также, как любое поражение центральной нервной системы. У пациента отмечается слабость и онемение в конечностях, затруднение речи, нарушение координации движений.
В некоторых случаях отмечается полное отсутствие неврологических симптомов. Особенно часто это случается у пациентов молодого возраста. Они жалуются на сильные боли в животе, тошноту, постоянную рвоту, не приносящую облегчение. В такой ситуации высока вероятность неправильной постановки диагноза и отсутствия своевременного лечения. Что, в свою очередь, может привести к непоправимым последствиям.
По мере ухудшения состояния появляются судороги, переходящие в эпистатус. Нарушается глотание, развивается паралич конечностей, мышцы приходят в тонус, отмечается мелкоразмашистый тремор. Пациенты не реагируют на происходящее вокруг, не вступают в контакт. Осмотр больного затруднен из-за повышенного тонуса, приводящего к сильнейшему напряжению мышц спины, шеи, рта. В наиболее тяжелых ситуациях возможно, появление галлюцинаций.
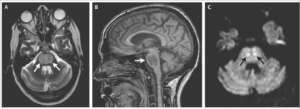
Центральный понтинный миелинолиз коварен так называемым светлым промежутком. Он наступает через 2–3 дня после начала терапии. Сознание пациента восстанавливается, постепенно проходят все неврологические симптомы, мышцы расслабляются, полностью проходят судороги. О миелинолизе напоминает лишь периодическая тошнота. У неопытного врача может сложиться мнение, что основной эффект достигнут и в дальнейшем нужна только поддерживающее лечение.
Затем в течение 2–3 суток развиваются сильнейшие эпилептические припадки, и пациент впадает в кому, которая в 80% случаев заканчивается летальным исходом.
Именно поэтому так важно постоянно придерживаться первоначального плана лечения, несмотря на кажущееся улучшение состояния пациента.
Диагностика
Довольно долгое время прижизненная постановка правильного диагноза при миелинолизе была практически невозможна. Заключение ставилось на основании посмертной гистологии головного мозга.
С развитием магниторезонансной и компьютерной томографии появилась возможность вовремя выявлять причину тяжелого состояния пациента. С помощью такого обследования можно определить основные очаги повреждения.
Не менее информативным является и лабораторное исследование крови. Особенно важным является определение количественного содержания электролитов. Поэтому при поступлении больного с подозрением на экстрапонтинный миелинолиз в первую очередь проводится забор крови на проверку объема К+ и Na+ в крови.
После сбора всех данных лабораторного и инструментального обследования врач ставит окончательный диагноз и назначает необходимую терапию.
Лечение
Первоначальная терапия миелинолиза направлена в первую очередь на восстановление водно-электролитного баланса с помощью гипертонических растворов. В некоторых случаях хорошо помогают глюкокортикостероиды. Но это строго индивидуально. При другом варианте течения болезни гормоны могут быть абсолютно бесполезны.
После восстановления электролитного баланса крови пациенту необходимо симптоматическое лечение. Оно зависит от тяжести состояния и основных вариантов проявления болезни. При частых эпилептических припадках необходима противосудорожная терапия. В случае бульбарного синдрома (нарушение глотания) – зондовое кормление.
При любом варианте течения заболевания терапия миелинолиза должна включать в себя препараты, улучшающие обмен веществ в тканях, питающие и восстанавливающие клетки головного мозга.
Из-за того, что к развитию болезни может привести не только электролитный дисбаланс, но и истощение организма, необходимо насыщение организма питательными веществами. Это достигается путем введения поливитаминных препаратов с преобладанием витаминов группы В.
В наиболее тяжелых случаях, когда пациент находится в состоянии комы, проводится искусственная вентиляция легких с интубацией трахеи.
После острой стадии заболевания, терапия которой проводится строго в условиях стационара, пациента выписывают домой. В рекомендациях указывается пожизненно поддерживающее лечение, которое в совокупности с отказом от вредных привычек может, не только продлить жизнь, но и существенно улучшить ее качество.
Прогноз и профилактика заболевания
Несмотря на то что прогноз при понтинном миелинолизе довольно неблагоприятный, при выполнении всех рекомендаций врача и ведении здорового образа жизни можно существенно увеличить продолжительность жизни.
Что касается профилактики заболевания, то в первую очередь — это полный отказ от вредных привычек. Именно хронический алкоголизм является основной причиной развития патологии. При повышенном содержании алкоголя в крови происходит вытягивание жидкости из тканевых клеток. А это, в свою очередь, приводит к резкому нарушению осмотического давления.
Не менее важно и правильное питание. Рацион, бедный необходимыми минеральными и питательными компонентами, вызывает водно-электролитный дисбаланс.
Понтинный миелинолиз – редкое заболевание, нередко приводящее к летальному исходу. Для того чтобы избежать этой патологии, необходим здоровый образ жизни, внимательное отношение к своему здоровью и регулярное прохождение профилактических медицинских осмотров.
Читайте также:


