Что будет если дотронуться до нерва
Невралгия тройничного нерва: что важно знать
Это очень сильная боль в лицевой части, похожая на удар электрического тока, которая, как правило, поражает только одну из его сторон. Невралгия тройничного нерва может быть очень изнурительной, но она поддается лечению.
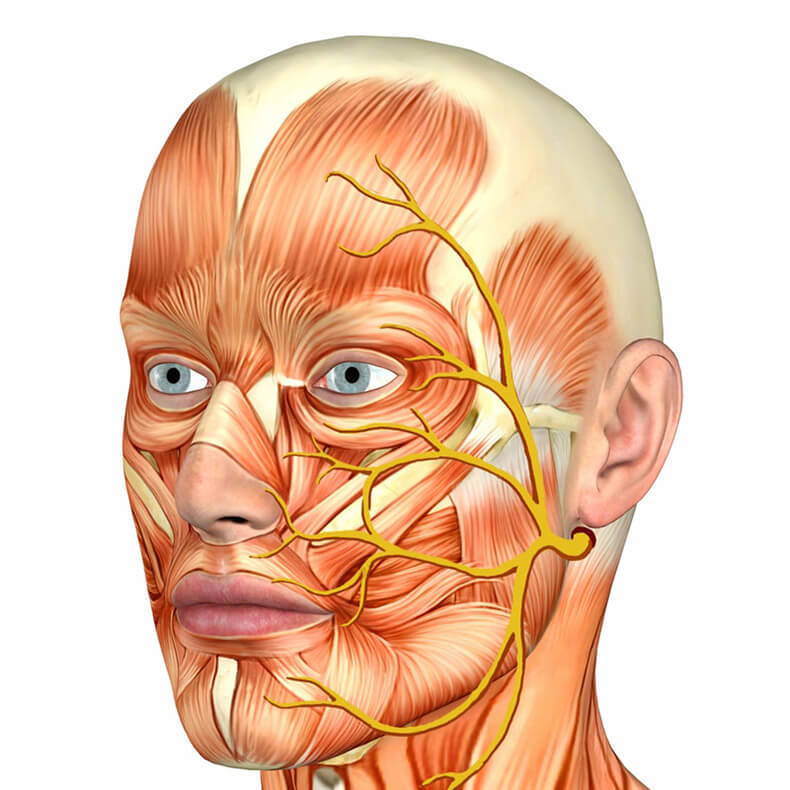
В нашей голове имеется 12 пар нервов, и одна из них может вызывать у части населения этот тип невыносимой боли, которая была известна еще во времена глубокой древности. Впервые ее описал врач по имени Аретей Каппадокийский во II веке н.э.
А поскольку никакая информация, касающаяся нашего здоровья, не может быть лишней, сегодня мы хотели бы раскрыть вам 5 ключевых особенностей данного недуга.
1. Что представляет собой невралгия тройничного нерва?
Невралгия тройничного нерва является одним из видов хронической боли, которая поражает нерв, отсюда и название. Речь пойдет о пятом черепно-мозговом нерве, который является одним из самых длинных в нашей голове.
Как правило, длительность болевых ощущений очень небольшая, однако со временем невралгия тройничного нерва может прогрессировать и становиться более продолжительной.
Сам нерв, в свою очередь, имеет три ветви, которые пересекают область глаз, волосистую часть головы, лоб и лицо.
Это объясняет, почему люди испытывают боль в области челюсти, щек, губ, зубов и даже десен.
Всему виной кровеносный сосуд
Причиной боли является кровеносный сосуд сжатия тройничного нерва на его выходе из ствола мозга.
Такой прогрессивный износ тройничного нерва вызывает аномальные сигналы, отправляемые в мозг.
Это невыносимая головная боль.
2. Каковы же симптомы?
Болевые ощущения возникают внезапно, они очень резкие, короткие, но при этом интенсивные, похожи на удар электрического тока. Человек может очень удивиться, но не придать особого значения случившемуся, так как все быстро проходит.
Постепенно такие приступы будут повторяться все чаще и чаще. Достаточно будет всего лишь дотронуться до лица, начать жевать, говорить или чистить зубы, чтобы боль вернулась.
Болевые ощущения могут длиться от нескольких секунд до нескольких минут.
Они могут повторяться в течение нескольких дней подряд, потом исчезнуть и вернуться через месяц, а могут не проходить долгое время вовсе.
Как уже отмечалось выше, боль поражает щеку, челюсть, зубы, десны, губы или, реже, глаза и лоб.
Обычно боль концентрируется только на одной из сторон лица.
С течением времени приступы становятся более частыми, длительными и интенсивными.

3. Кто может столкнуться с невралгией тройничного нерва?
Невралгия тройничного нерва обычно случается у людей старше 50 лет. Тем не менее, следует отметить, что она также может появляться у молодых людей.
Данный недуг чаще встречается у женщин, чем у мужчин.
Как правило, он передается по наследству.
4. Какие обследования необходимо пройти?
Медицинская диагностика невралгии тройничного нерва основывается на трех ключевых моментах, которые позволяют дифференцировать ее, например, по мигрени:
Тип боли: если приступы боли непродолжительные, можно говорить о невралгии тройничного нерва.
Место концентрации боли: для правильной диагностики необходимо знать части лица, где концентрируется боль.
Триггеры: данный тип невралгии активизируется в момент говорения или жевания, а также при световой стимуляции области щек.
Когда вы ответите на эти вопросы своему лечащему врачу, он может попросить вас сделать следующие обследования:

5. Как лечить невралгию тройничного нерва?
Фармакологическое лечение
Лучшее лечение всегда может назначить только врач. Надо сказать, что обычные обезболивающие или противовоспалительные средства здесь не помогут.
Еще будут полезны трициклические антидепрессанты, если боль носит постоянный характер.
Хирургическое вмешательство
Если назначенные врачом препараты не дадут желаемого эффекта, понадобятся нейрохирургические процедуры.
Это могут быть как простые меры, так и более сложные операции:
Ризотомия — процедура, при которой некоторые нервные волокна разрушаются, чтобы блокировать боль.
Баллонная компрессия — простой и быстрый метод. Через толстую иглу в область тройничного нерва вводится маленький баллон (шарик), который предназначен для сжатия тройничного нерва, чтобы уменьшить раздражение и снять боль.
Инъекция глицерина является еще одним методом, чтобы изолировать волокна тройничного нерва и тем самым предотвратить и прекратить эти болезненные ощущения.
В случае, если все вышеперечисленные способы не дадут результатов, применяется метод, известный как микрососудистая декомпрессия. Это очень деликатная операция, но в то же время очень эффективная. После нее данный тип невралгии вас больше не побеспокоит.
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:

По данным ВОЗ, это заболевание встречается у 4 из 10 тысяч человек. Недуг провоцирует настолько острые головные боли, что во время ремиссии пациенты боятся дотронуться до лица из-за страха, что ужасные ощущения вернутся. Рассказываем, как развивается невралгия тройничного нерва, как купировать боль и можно ли избавиться от неё навсегда.
Пока что это не до конца ясно. Считается, что заболевание чаще всего развивается из-за сдавливания тройничного нерва сосудами или, реже, опухолью.
Во время приступов появляются острые боли в лице и голове: они могут отдавать в уши, глаза, губы, нос, лоб и зубы. Известны случаи, когда пациенты испытывали неприятные ощущения даже в указательных пальцах.
Чаще всего неврит тройничного нерва возникает у людей среднего возраста и у пожилых. Вот факторы риска:
- Опухоль мостомозжечковой области;
- Вирусные заболевания: например, герпес;
- Воспаления во рту — пародонтит, пульпит;
- Воспаления околоносовых пазух, носа;
- Атеросклероз;
- Травмы лица.
Она даст знать о себе жгучей, стреляющей болью в голове и лице. Ощущения могут возникать как спонтанно, так и во время движений лица (разговора, жевания, чистки зубов). Приступы появляются с разной периодичностью, однако зимой обычно учащаются.
Вот что испытывает пациент, помимо боли:
- Слезоточивость;
- Повышенное слюноотделение;
- Резкое снижение температуры лица;
- Онемение или повышенную чувствительность в области губ, челюсти, века и крыла носа;
- Непроизвольные сокращения жевательных и мимических мышц.

Иногда пациенты путают зубную боль с лицевой, и записываются к стоматологу. Однако с подобными ощущениями нужно обращаться к невропатологу. Чтобы установить диагноз, придётся пройти следующие процедуры:
- Общий анализ крови;
- МРТ, КТ;
- Ангиографию — исследование кровеносных сосудов с помощью контрастного препарата и рентгена;
- Электромиографию — исследование мышц лица.
Как всегда, лучше обратиться к врачу сразу же после первых симптомов. В этом случае терапия будет относительно лёгкой:
- Медикаментозное лечение — пациенту выписывают противосудорожные, противовирусные, сосудистые препараты, спазмолитики или успокаивающие препараты;
- Физиотерапевтическое лечение включает в себя токи Бернар, ультрафонофорез и другие процедуры.
Операция показана в том случае, если медикаментозное лечение не помогло. В настоящее время чаще всего проводят следующие операции:
- Микроваскулярная декомпрессия корешка тройничного нерва — между сосудами и корешком помещают прокладку, которая не позволяет им тереться друг о друга.
- Чрескожная радиочастотная деструкция корешков тройничного нерва — самый эффективный метод, после которого практически не бывает осложнений. По время операции врач вводит иглу в череп через щёку и подаёт электрический ток. Узел тройничного нерва разрушается, и уже через несколько часов пациент может идти домой.
- Стереотаксическая радиохирургия (гамма-нож) — это бескровный метод разрушения чувствительного корешка с помощью излучения.
- Эпидуральная нейростимуляция моторной коры головного мозга — хирург устанавливает под кость черепа электрод. Из-за этого мозговой кровоток увеличивается и боль отступает.
Могут возникнуть осложнения:
- Парез лицевых мышц — асимметрия и неподвижность одной стороны лица;
- Гематома мозжечка;
- Ухудшение слуха;
- Повреждения нервной системы (атаксия).
Специальных мер нет, но врачи рекомендуют следующее:
- Избегайте переохлаждений, особенно лица;
- Вовремя лечитесь от инфекционных заболеваний носоглотки, полости рта;
- Питайтесь сбалансированно и ведите активный образ жизни.
Любая болезнь в большей или меньшей степени является причиной дискомфорта. Однако существуют заболевания, которые полностью лишают человека возможности жить обычной жизнью и приносят нестерпимые мучения. Невралгия тройничного нерва одна из таких патологий. Течение данной болезни характеризуется регулярными приступами сильнейшей боли, которая не позволяет человеку полноценно трудиться, отдыхать и даже может стать причиной панических атак и депрессии.

Что такое невралгия тройничного нерва
Это хроническое заболевание, обусловленное раздражением тройничного нерва. Тройничный нерв является 5 парой нервов черепа, он отвечает за иннервацию глазных яблок, век, носа и губ. Раздражение по ходу тройничного нерва может вызываться сдавливанием или воспалительным процессом в области нервных корешков.
Виды заболевания
Классификация патологического процесса зависит от ряда факторов.
В зависимости от причин болезни:
- первичная невралгия (или идиопатическая) – возникает в том случае, если нет возможных причин для развития патологии;
- симптоматическая невралгия – возникает вследствие сопутствующего заболевания (опухоль головного мозга, воспаление нерва, патологические изменения сосудов).
В зависимости от происхождения болевого синдрома:
- невралгия тройничного нерва центрального генеза. Данная форма патологии протекает наподобие локализованной эпилепсии, которая возникает вследствие воздействия на ядро тройничного нерва;
- невралгия тройничного нерва периферического генеза – в данном случае болевой синдром является последствием разрушения корешков нервов.
Причины
Заболевание наиболее часто поражает людей после 50 лет, но зафиксированы случаи проявления патологии у маленьких детей. Наиболее подвержены невралгии лица женского пола. В настоящее время невралгией тройничного нерва страдает почти 1 миллион человек.
Какие причины могут привести к развитию заболевания:
- Травмы головы.
- Опухоли головного мозга.
- Аневризма сосудов.
- Врожденные пороки развития сосудов.
- Тоннельный синдром (сужение костных каналов).
- Рассеянный склероз.
- Неправильный прикус.
- Инфекционно-воспалительные процессы (синусит, менингит, энцефалит, герпетическая инфекция).
- Переохлаждение.
- Частые стоматологические процедуры могут вызвать травмирование нерва.
- Частые инфекции верхних дыхательных путей.
- Наличие в анамнезе хронических заболеваний эндокринной, нервной и сосудистой систем.

Кроме того, выделяют следующие провоцирующие факторы для возникновения приступа боли:
- касание кожи лица;
- контакт с водой во время мытья лица;
- чистка зубов;
- активность мимических мышц во время разговора или улыбки;
- бритье лица;
- удар по лицу;
- метеозависимость;
- посещение стоматолога.
Нередко бывает такое, что человек, боясь спровоцировать новый приступ, игнорирует соблюдение гигиенических процедур и прекращает общение с окружающими.
К группе риска относят следующие категории населения:
- люди, подверженные частому воздействию низких температур;
- со склонностью к перееданию, вредным привычкам;
- с травмами головы в прошлом;
- со склонностью к частым аллергическим реакциям.
Как проявляется недуг: симптомы, признаки
В первое время заболевание протекает незаметно, без явных признаков. Однако со временем симптомы заболевания проявляются в полной мере. Наиболее характерный признак невралгии тройничного нерва – болевой синдром, причем пациент всегда может установить точный триггер, вызывающий приступ.
Какие особенности присущи болевым ощущениям при невралгии:
- Локализация боли. Болевые ощущения всегда расположены только с одной стороны головы в области глаз, губ, десен, челюсти. Нередки случаи, когда пациент обращается в первую очередь к стоматологу, т. к. боль распространяется по ротовой полости.
- Интенсивность. Во время приступа пациент испытывает сильнейшую боль, носящую жгучий, распирающий характер. Болевые ощущения настолько интенсивны, что человек теряет контроль и самообладание, не замечает никого и ничего, мечется, пытаясь принять удобное положение. Кроме того, на лице появляется страдальческая гримаса, наблюдается слезотечение, слюнотечение и выделение слизи из носа.
- Цикличность приступов. Боль во время приступа то усиливается, то утихает. Безболевой период длится в течение нескольких минут, затем боль вновь нарастает.
Еще одна характерная особенность невралгии тройничного нерва заключается в том, что для возникновения приступа боли достаточно легкого и незначительного воздействия на болевые зоны. Однако же при сильном нажатии на область иннервации тройничного нерва болевого синдрома обычно не наблюдается.
Помимо болевого синдрома для невралгии тройничного нерва выделяют следующие клинические признаки:
- во время приступа наблюдается повышенное потоотделение и подергивание мышц лица;
- повышенная чувствительность кожи или, наоборот, онемение в области иннервации тройничного нерва;
- покраснение белков глаз и кожных покровов;
- в наиболее тяжелых случаях: ассиметрия лица, повышение температуры тела, тремор, потеря сознания;
- в период ремиссии отсутствует неврологическая симптоматика.

Диагностика
Невралгия тройничного нерва – это весьма тяжелое заболевание, поэтому специалисты часто испытывают трудности в правильной постановке диагноза. Для наиболее корректной дифференциальной диагностики нужны консультации нейрохирурга, невролога, лора и стоматолога.
Наиболее точно установить диагноз помогут современные инструментальные методы обследования.
Данное исследование эффективно для выявления аневризмы сосудов или иных сосудистых патологий. Суть методики позволяет получить четкое трехмерное изображение кровеносных сосудов. Иногда для более точных данных во время исследования применяется контрастное вещество.
Данный способ наиболее информативен для диагностики симптоматической невралгии тройничного нерва. МРТ головного мозга позволяет получить объемное изображение таких изменений, как новообразования головного мозга, признаки рассеянного склероза, саркоидоз, инсульт. Кроме того, МРТ позволяет выявить очаги разрушения тройничного нерва.
Компьютерная томография назначается в случае необходимости осмотра костных каналов черепных нервов. Также данный метод обследования дает возможность составить план операции при необходимости хирургического вмешательства.
Кроме вышеперечисленных способов исследования, диагностика включает в себя сбор анамнеза и жалоб пациента. Обязательно назначаются анализы крови и мочи для выявления инфекционно-воспалительных процессов и хронических заболеваний.
К дополнительным методам диагностики относят:
- РЭГ (реоэнцефалография) – исследование, помогающее изучить состояние сосудов головного мозга, а также их кровоток.
- Электромиография - данный метод диагностики дает информацию о состоянии и работе мышечной и нервной систем.
Методы лечения
Для лечения данной патологии применяется как консервативная терапия, так и хирургические методы. Успех лечения во многом зависит от правильно подобранных лекарственных средств и их дозировки, а также от вовремя принятого решения об операции.
Суть лекарственной терапии заключается в назначении препаратов нескольких групп.
К ним относят:
- Противоэпилептические препараты. Наиболее часто из этой группы препаратов назначают карбамазепин, ламотриджин. Противосудорожные средства весьма эффективно предотвращают болевой приступ, однако имеют ряд недостатков. Во-первых, вызывают побочные эффекты (сонливость, вялость, головокружение, тошнота). Во-вторых, возможно развитие привыкания к препарату и, соответственно, отсутствие должного эффекта.
- Спазмолитики и миорелаксанты. Данные препараты помогают снять мышечное напряжение и обладают болеутоляющим действием.
- Антидепрессанты используются в совокупности с противосудорожными средствами.
- Нестероидные противовоспалительные препараты также обладают обезболивающим эффектом. Кроме того, они необходимы для лечения сопутствующих воспалительных процессов.
- Для нормализации обменных процессов рекомендовано назначение антиоксидантов и ноотропных препаратов.
- Мультивитаминные комплексы, в особенности витамины группы В. Научно доказано положительное влияние приема витаминных комплексов при обострении невралгии. Витамины группы В ускоряют процессы регенерации нерва, а также обладают анальгезирующим действием.
- Антибиотики и противовирусные препараты применяются в качестве комплексной терапии для устранения причин невралгии.
Также консервативная терапия включает применение спиртовых блокад нерва. Суть методики заключается в введении 80%-ого этилового спирта в пораженную ветвь нерва. Нередко этанол соединяют с новокаином. Метод позволяет избавиться от болевого синдрома, однако эффект непродолжителен. Кроме того, вероятно развитие осложнений. Например, травмирование тройничного нерва, кровотечение, гематома в месте прокола.
При невозможности применения фармацевтических препаратов и проведения операции применяется введение ботулинического токсина А типа. Препарат вводится подкожно, оказывая местный терапевтический эффект. Методика дает успешный результат, однако используется редко из-за риска осложнений (например, паралич лицевого нерва).
Физиотерапия зарекомендовала себя как действенный метод лечения во время ремиссии болезни.
Наиболее распространены следующие процедуры:
- лазеротерапия – суть методики заключается в воздействии лазерного излучения на кожу лица в области иннервации тройничного нерва;
- аппликации с парафином;
- иглорефлексотерапия;
- электрофорез;
- ультрафорез;
- электромагнитная терапия;
- ультразвуковая терапия;
- плазмоферез;
- гемосорбция;
- массаж и ЛФК;
- диадинамическая терапия.
Хирургическое лечение показано в случае прогрессирования патологии, когда другие методы больше не действуют.

Какие методы оперативной терапии применяют:
- Васкулярная декомпрессия. На сегодняшний день это самый эффективный метод лечения истинной невралгии тройничного нерва. Суть операции заключается в устранении сдавливания тройничного нерва сосудами. Для этого между пораженной областью и сосудом помещается специальная прокладка. Операция не имеет противопоказаний, за исключением тяжелых сопутствующих заболеваний.
- Стереотаксическая радиохирургия. Данный способ относится к малоинвазивным процедурам, т. е. он бескровен, не требует швов и длительной реабилитации. Суть методики заключается в следующем: корешок тройничного нерва дистанционно облучают ионизирующим излучением. Минус процедуры состоит в том, что она не всегда эффективна и оставляет вероятность рецидива болезни.
- Радиочастотная деструкция. Данный метод также не требует разрезов и швов. Эффект достигается путем термокоагуляции. Для проведения данной процедуры на место воздействия накладывается электрод, который вызывает нагревание тканей и деструкцию корешка тройничного нерва. Данная процедура обладает следующими преимуществами: не имеет противопоказаний и осложнений, во время проведения вмешательства есть возможность контролировать силу тока и нагревание тканей, а также обладает долгосрочным эффектом.
- Нейроэкзерез, т. е. удаление части нерва.
- Удаление тройничного нерва. Используется как крайняя мера, т. к. метод имеет множество осложнений, среди них – нарушение работы мимических мышц.
- Нейростимуляция коры головного мозга. Это один из новейших способов лечения невралгии тройничного нерва. Суть процедуры заключается в помещении электрода на область коры головного мозга под кости черепа. Данный электрод стимулирует мозговой кровоток, тем самым купируя болевой синдром.
Также для успешного лечения невралгии крайне важно устранить первопричину заболевания. При необходимости специалисты назначат лечение сопутствующих патологий.
Народные средства послужат неплохим дополнением к вышеперечисленным методам лечения. Однако не стоит увлекаться нетрадиционной медициной, т. к. это может стать причиной тяжелой запущенности заболевания.
Вот некоторые способы, помогающие быстро снять болевой приступ в домашних условиях:
- Травяной отвар. 200 г свежей измельченной мяты соединить со 100 г корня валерианы, также добавить 100 г сухих цветков ромашки. Залить смесь 1 л воды, прокипятить 20 минут. Далее настой остудить и процедить. Принимать 3 раза в день по столовой ложке, желательно после приема пищи.
- Настой из лопуха и ромашки. Смешать по 200 г сухого сырья, залить 1 л воды и прокипятить в течение 20 минут. Остудить, процедить и дать настояться в течение суток. Принимать по 1 столовой ложке 3 раза в день. Кроме того, данным настоем можно полоскать рот во время очередного приступа боли.
- Настой из корней алтея. 1 столовую ложку корней алтея залить 0,5 л кипятка и дать настояться в течении 12 часов. Смочить полученным настоем марлю и приложить к проблемной области. Держать в течении 2 часов. Для усиления эффекта рекомендуется надеть на голову теплый шерстяной платок.
- Справиться с болью помогут эфирные масла. Для лечения невралгии самым лучшим средством является эфирное пихтовое масло. Как его применять? Несколько капель масла смешать с 1 чайной ложкой теплой воды. Затем полученной смесью смочить кусочек ватки и втереть его в проблемную область. Кроме масла пихты можно использовать эфирные масла лаванды, сосны, мяты, эвкалипта, можжевельника и бергамота. При их использовании следует соблюдать меры предосторожности, т. к. эфирные масла могут привести к сильным ожогам на коже.
- Сок алоэ известен своими лечебными свойствами. Для лечения невралгии тройничного нерва используется только свежевыжатый сок из листьев растения. Сок принимают по 1 чайной ложке 4 раза в день перед приемом пищи. Желательно использовать сырье от молодого растения.
- Весьма эффективным методом купирования приступа будет использование горячих мешочков. Для этого мешочек из натуральной ткани необходимо заполнить горячей солью или крупой. Затем приложить его к проблемному месту до исчезновения болевых ощущений.
- По тому же принципу используется горячее куриное яйцо. Для этого сваренное вкрутую яйцо разрезают на две части и прикладывают к области дискомфорта желтком вниз.
- Компресс из листьев герани. Это достаточно простой и быстрый метод купирования приступа. Необходимо измельчить несколько листьев герани до состояния кашицы и нанести на больные места на несколько часов.
- Черная редька является действенным средством снятия неврологической боли. Необходимо применять ее следующим образом. Выдавить несколько капель черной редьки, смешать с небольшим количеством оливкового масла и нанести на область иннервации тройничного нерва. Для большей эффективности рекомендуется добавить пару капель масла лаванды или пихты.
- Настойка из березовых почек. 4 столовые ложки березовых почек залить 0,5 л водки. Дать настояться 2 недели, а затем использовать в качестве примочек. Настойка обязательно должна храниться в темном месте.
- Настойка из листьев малины. Сухое сырье смешать с водкой или спиртом в соотношении 1:3. Настаивать в течение недели. Принимать по 30 капель один раз в день после еды. Курс лечения должен составлять 1 месяц.
- Чесночная настойка. 1 зубчик чеснока измельчить и залить 1 стаканом водки. Дать настояться 7 дней. Втирать в область дискомфорта несколько раз в день.
- Также облегчить состояние помогут горячие ванны. Достаточно просто заполнить ванну горячей водой и полежать в ней полчаса. Для усиления эффекта рекомендуется добавить несколько капель эфирного масла бергамота или иланг-иланга.
- Для профилактики приступов в ночное время перед сном можно выпить горячий чай из ромашки и мяты с медом.
Также не стоит забывать про лечебную гимнастику.
Выполняется она следующим образом:
- Необходимо сесть перед зеркалом в удобной позе.
- Совершать вращения головы по часовой стрелке в течение 1 минуты. Затем выполнять вращения против часовой стрелки также в течение 1 минуты. Движения ни в коем случае не должны быть резкими.
- Выполнять наклоны головы поочередно к правому и левому плечу в течении 5 минут.
- Набрать в рот воздух и плавно выдохнуть его через сложенные трубочкой губы.
- Втягивать щеки и находиться в таком положении 3 секунды. Выполнять 5-6 раз.
- Крепко зажмуривать и широко открывать глаза.
Не стоит исключать соблюдение диеты при наличии невралгии тройничного нерва. Из рациона рекомендуется убрать острые продукты с большим количеством специй, маринады, соления и алкоголь.
Как и любой метод лечения, все вышеперечисленные способы имеют противопоказания и побочные эффекты. Чтобы избежать осложнений, перед их применением необходимо проконсультировать со своим лечащим врачом.
Какие могут быть осложнения
Отсутствие лечения и неправильно подобранная терапия могут стать причиной тяжелых последствий, таких, как:
- парез лицевых мышц;
- нарушение мимики лица;
- хроническая бессонница;
- потеря чувствительности вкусовых рецепторов;
- потеря слуха;
- депрессия и нервная анорексия;
- изменение поведения: замкнутость, отстраненность от социума, потеря работоспособности.
Профилактика
Невралгию тройничного нерва гораздо легче предупредить, чем вылечить.
Для этого достаточно выполнять следующие меры профилактики:
- не запускать воспалительные процессы (гайморит, синусит и другие инфекции);
- регулярно посещать стоматолога и своевременно лечить зубы;
- не допускать переохлаждения, сквозняков и травм головы;
- вести активный образ жизни, заниматься физкультурой;
- ежедневно совершать прогулки на свежем воздухе;
- закаляться;
- ограничить вредные привычки;
- нормализовать режим дня;
- избегать стрессов и нервных перенапряжений.
Видео по теме

Наш эксперт – врач-невролог, руководитель отделения для лечения больных с острыми нарушениями мозгового кровообращения Московского НИИ скорой помощи имени Н. В. Склифосовского, кандидат медицинских наук Ганипа Рамазанов.
В последние 40 лет в мире растёт число хронических болевых синдромов. По разным оценкам, они составляют от 15 до 70% всех заболеваний. Поэтому как грибы после дождя растут клиники боли. В США их около четырёх тысяч. У нас, конечно, меньше, но тоже немало.

Лучше тысячи слов
Признаки нейропатической боли
- Сильная боль в ответ на безобидный стимул (например, на лёгкое прикосновение, небольшое повышение температуры).
- Жгучий, сдавливающий характер боли. Иногда ощущение мурашек или покалывания, как от слабого разряда тока. Или постоянное жжение (часто в пальцах рук и ног).
- Боль долго не проходит и после прекращения раздражения. Может сочетаться со снижением чувствительности, онемением, ощущением обморожения. Больное место может краснеть, бледнеть или сильно отекать.
- Кратковременная сильная боль. Появляется в пальцах, ногах и руках. Часто мигрирует.
- Озноб.
- Бессонница, повышенная тревога, депрессия.
Поболит и не перестанет
Но длящаяся больше трёх месяцев хроническая боль ничему не учит и ни для чего не полезна.
Её вызывают не внешние повреждения и не внутренние заболевания, а повреждения нервов. Такая – нейропатическая – боль, по статистике, встречается у 6–7 человек из ста.

О чём это говорит
Нейропатические боли часто сопровождают многие заболевания:
- Герпес (опоясывающий лишай). Как правило, возникает чувствительность кожи и сильные боли вокруг туловища.
- Сахарный диабет. Появляется жжение в ступнях и в пальцах ног. Часто симптом проявляется по ночам.
- Инсульт. Могут возникать покалывание, жжение или ощущение сильного холода в поражённой стороне тела.
- Травмы спинного мозга. Могут развиться стреляющие, сдавливающие или колющие боли в туловище и конечностях.
- Невралгия тройничного нерва. Сильная боль в лице при жевании, речи. Чаще возникает у пожилых.
- Болезни позвоночника. Могут быть довольно сильные ощущения в руках и ногах.
А также рассеянный склероз, СПИД, химические или радиационные воздействия и некоторые другие заболевания.
Фантомные боли, возникающие после ампутации – тоже из числа нейропатии.

Не только от депрессии
Справиться с нейропатической болью поможет квалифицированный невролог. Прежде всего он выяснит первопричину боли – то есть заболевание, с ним связанное. Его-то и надо лечить в первую очередь.
Помочь устранить саму боль могут препараты (как правило, не один, а несколько). Анальгетики обычно не работают. Более эффективны противосудорожные средства, а также антидепрессанты, принимать которые требуется не менее полугода. При очень сильной боли используют наркотические обезболивающие.
Некоторым помогают физиотерапия и иглоукалывание. Есть и новейшие методы терапии, при которых специальные устройства вживляют под кожу и с помощью электрических импульсов контролируют работу нервных окончаний.
Читайте также:



