Что характерно для поражения зрительного нерва
Медицинский справочник болезней
Заболевания зрительного нерва. Воспаление, атрофия зрительного нерва и др.
Заболевания зрительного нерва могут быть врожденными и приобретенными, носить воспалительный, дегенеративный, аллергический характер. Встречаются также опухоли зрительного нерва и аномалии его развития.
Неврит.
Острое воспаление зрительного нерва называется невритом.
Причины.
Он может развиваться вследствие внедрения микробов или вирусов, способных вызвать воспалительный процесс (при переходе воспаления с оболочек мозга, глазного яблока, околоносовых пазух, зубов, после гриппа и т. д.), или воздействия нейротропных ядов.
Клиника.
Основным признаком острого неврита зрительного нерва является ухудшение зрения вплоть до слепоты. В некоторых случаях появляются боли за глазом. Эти боли бывают непостоянными. Они возникают при движении глаза.
Диагноз неврита зрительного нерва ставит окулист по характерному воспалительному изменению нерва, видимому при осмотре глазного дна.
Неотложная доврачебная помощь при подозрении на неврит заключается в направлении больного в стационар.
Лечение неврита осуществляют совместно окулисты и невропатологи.
- Применяется Этиотропная терапия (в зависимости от этиологии неврита) в сочетании с противовоспалительной и десенсибилизирующей:
- антибиотики,
- 40% раствор гексаметилентетрамина (уротропина) внутривенно,
- кортикостероиды местно и внутрь,
- дипразин (пипольфен),
- димедрол,
- витамины С, В.
- Дезинтоксикационной:
- 40% раствор глюкозы внутривенно,
- спинномозговые пункции,
- гемотрансфузия.
- Дегидратационной:
- сульфат магния внутримышечно,
- фуросемид (лазикс),
- хлорид кальция внутривенно,
- диакарб (фонурит),
- глицерин внутрь.
- Рефлекторная терапия:
- адреналин-кокаиновая тампонада среднего носового хода,
- электрофорез адреналина,
- пиявки, горчичники на затылочную область.
При тяжелом течении неврит заканчивается атрофией зрительного нерва, что сопровождается стойким снижением остроты зрения и сужением поля зрения.
Застойный сосок (диск) зрительного нерва.
Причины.
Развивается вследствие повышения внутричерепного давления, что может быть вызвано опухолями, абсцессом головного мозга, воспалением мозговых оболочек, травмами черепа и аневризмами сосудов головного мозга, болезнями печени и крови.
Клиника.
Больные с застойным соском зрительного нерва редко предъявляют жалобы на состояние зрительных функций. Иногда они отмечают кратковременное затуманивание зрения или даже временную полную его потерю. Чаще больные обращают внимание лишь на головную боль.
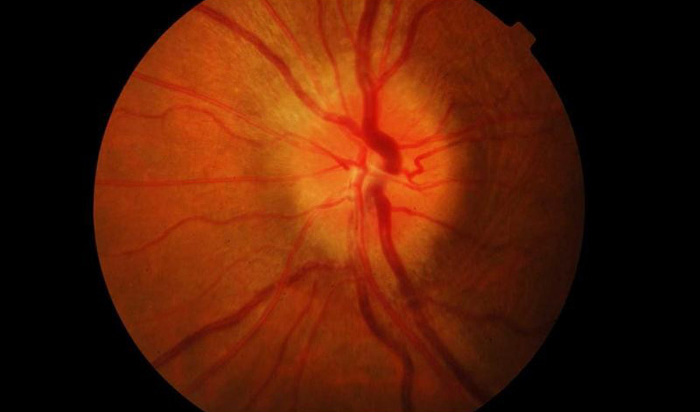
Диагноз застойного соска ставит окулист по типичным изменениям на глазном дне (диск увеличен, выступает в стекловидное тело, границы его размыты, возможны кровоизлияния), очень похожим на неврит, но при сохранных зрительных функциях.
Лечение направлено на понижение внутричерепного давления и лечение основного заболевания, вызвавшего застой.
Атрофия зрительного нерва.
Причины.
Возникает как следствие воспаления или застоя в зрительном нерве и всегда сопровождается снижением остроты зрения вплоть до слепоты и сужением границ поля зрения.
Атрофии могут быть врожденными и приобретенными в результате поражения ЦНС, при опухолях, сифилисе, абсцессах головного мозга, энцефалитах, рассеянном склерозе, травмах черепа, интоксикациях, алкогольных отравлениях метиловым спиртом и др.
Атрофии зрительного нерва могут предшествовать гипертоническая болезнь и атеросклеротические изменения сосудов. Нередко атрофия зрительного нерва наблюдается при отравлении хинином, авитаминозах, голодании. Она может развиваться и при таких заболеваниях, как непроходимость центральной артерии сетчатки и артерий, питающих зрительный нерв, при увеитах, пигментной дегенерации сетчатки и др.
Клиника.
Клиническая картина атрофии всегда характеризуется расширением зрачков и почти полным отсутствием их реакции на свет, отсутствием слежения и фиксации. Взгляд у таких больных блуждающий. При осмотре глазного дна атрофия зрительного нерва проявляется прежде всего побледнением диска и сужением артериальных сосудов. По состоянию границ диска атрофии зрительного нерва делятся на первичные, или простые (границы диска четкие), и вторичные (границы диска смазаны).
Лечение.
Лечение атрофии зрительного нерва проводят окулисты и невропатологи.
Применяют сосудорасширяющие средства, витамины и др.
- В группу сосудорасширяющих препаратов входят:
- амилнитрит,
- никотиновая кислота (подкожные инъекции 1 мл 1% раствора), сантинола никотинат (компламин),
- циннаризин (стугерон),
- но-шпа,
- дибазол;
- Применяют внутривенные вливания 10% раствора хлорида натрия, 40% раствора глюкозы.
- Назначают аденозинтрифосфорную кислоту (АТФ), кокарбоксилазу, а также витамины — аскорутин, В„ В6 и В12.
- Полезны 0,1% раствор стрихнина нитрата и 1—2% раствор натрия нитрита под кожу виска.
- Показано применение тканевых препаратов по Филатову (в виде подкожных инъекций препаратов алоэ, ФИБС, торфота).
- Назначают пирогенал, женьшень, элеутерококк.
- Возможен эффект от применения ультразвука, рефлексотерапии (иглоукалывание).
Данное состояние требует особенно пристального внимания из-за того, что у лиц, перенесших неврит глазного нерва, в отдалённой перспективе высока вероятность развития рассеянного склероза.
Чаще поражается отдельный участок нерва, тотальное поражение встречается исключительно редко. Соответственно причинному участку строится классификация невритов.
Причины развития
Спровоцировать воспаление зрительного нерва может воздействие на организм человека таких факторов:
- воспаление головного мозга;
- сахарный диабет;
- атеросклероз;
- нефрит;
- присутствие очага хронической инфекции в организме;
- заражение вирусом или бактерией, протекающее в острой форме;
- беременность и роды;
- алкогольная зависимость;
- курение;
- глиоз головного мозга;
- интоксикация;
- воспалительные заболевания глаз;
- рассеянный склероз;
- травматическое повреждение;
- перенесенное оперативное вмешательство;
- опухоль головного мозга;
- переутомление;
- недосыпание;
- стрессы;
- переохлаждение;
- наследственная предрасположенность.
Разновидности
В зависимости от особенностей течения, неврит зрительного нерва бывает острым и хроническим. При остром течении заболевание длится 2—3 дня, и в результате происходит резкое ухудшение зрения. Клинические признаки воспаления в таком случае выражены довольно ярко. Через несколько дней происходит обратное развитие патологии, при которой наблюдается восстановление остроты зрения с сохранением центральной скотомы. Хроническое развитие характеризуется постоянным и необратимым нарастанием симптоматики.
Лечение
Лечение назначается незамедлительно и только в стационарных условиях при постоянном наблюдении врача. Сначала применяются противовоспалительные, антибактериальные, иммунокоррегирющие препараты. Также используются антибиотики широкого спектра действия, внутривенные введение глюкозы, кортикостероиды, внутримышечное введение витамина В и сульфата магния. Затем, после установления причины появления неврита, назначают лечение на устранение первоисточника (например, при лечении от туберкулеза, лечение ОРВИ или алкоголизма).
Также могут применяться препараты, способные стимулировать передачу импульса к нервам. Такими препаратами являются: Нивалин, Нейромидин. Кроме лечения медикаментами, врачи часто дополнительно назначают физиотерапию. К ней относятся: электротерапия, магнитотерапия и лазерная стимуляция.
Основные симптомы
- присутствие пелены или сетки перед глазами;
- появление скотом;
- недостаточность цветового восприятия;
- нарушение остроты зрения;
- вспышки и молнии;
- расширение зрачков;
- нарушение конвергенции;
- слабая реакция на свет;
- боли в глазных яблоках;
- жжение и зуд;
- светобоязнь;
- слезотечение.
Ретробульбарный неврит вызывает значительное сужение полей зрения и появление скотом или пятен с нарушением цветовосприятия. При этом на глазном дне можно наблюдать гиперемию диска зрительного нерва, цвет которого становится ярко-красным, и расширение сосудов. В случае длительного течения патология может вызвать папиллит или присутствие белесоватых пятен, где светочувствительные клетки на сетчатке отсутствуют, которые чередуются с кровоизлияниями. Для этого процесса характерно поражение только одного глаза, а второй долгое время остается без характерных изменений.
Диагностика
Офтальмоскопия обычно подтверждает наличие болезни при характерных симптомах.
Заподозрить оптический неврит можно по присутствию у пациента характерных для болезни клинических признаков. Для подтверждения диагноза необходимо провести офтальмоскопию с определением состояния глазного дна и ДЗН. А также важно выполнить флюоресцентную ангиографию с обнаружением мелких кровоизлияний и очагов эксудации. Кроме этого, показано электрофизиологическое исследование зрительного нерва и определение участков со скотомами и размеры полей видения. Проводится оценка цветовосприятия и визиометрия. Для исключения органической патологии головного мозга проводится магнитно-резонансная и компьютерная томография. Рекомендуется сдать общий и биохимический анализ крови.
Последствия неврита больше всего проявляются в поражении ДЗН.
Чем лечить?
Если поражен зрительный нерв, пациенту необходима обязательная госпитализация. Нужно устранить фактор, способствующий прогрессированию заболевания. В терапии важно устранить воспаление, улучшить метаболизм и провести десенсибилизацию организма. А также важно выполнить иммунокоррекцию и дегидратацию. В случае обнаружения бактериального агента, что спровоцировал болезнь, назначаются антибиотики, а при вирусном поражении противовирусные препараты. Если глаз сильно болит, то показано использовать анальгетические вещества. Все эти средства назначаются в виде глазных капель или мазей. В сочетании с медикаментозным лечением можно проводить терапию народными средствами. Они имеют низкую себестоимость, широкодоступные и практически безвредные.
Устранить неврит глазного нерва поможет использование нетрадиционных методов терапии. Для этого можно использовать настой крапивы, который употребляют по 1 столовой ложке перед каждым приемом пищи. Полезным будет отвар листьев малины, который предварительно оставляют настояться 3 часа и принимают внутрь по половине стакана каждый день утром. Для примочек и тампонов используют сок алоэ, который накладывают на глаза и держат 15 минут.
Как отличить токсическую невропатию от неврита
Эти две болезни очень похожи между собой по симптомам, однако отличаются по тактике лечения и прогнозу. Чтобы назначить эффективную терапию, следует поставить правильный диагноз, как можно раньше. Для этого нужно проанализировать следующие нюансы:
Используя вышеперечисленные признаки, можно определить токсическую невропатию. Главный принцип ее лечения – устранение повреждающего фактора (алкоголя, металла, лекарства) и выведение его из организма. После этого, стимулируют работу нерва и его кровообращение с помощью таких препаратов, как Нейромидин, Трентал, Актовегин и т.д.
В большинстве случаев, изменения зрения становятся необратимыми и эффект от лечения заключается в улучшении общего состояния.
Последствия
Важна своевременная диагностика причин болезни, ведь это поможет предотвратить повторное ее развитие.
Строение и функции зрительного нерва
Зрительный нерв осуществляет доставку нервных сообщений в область головного мозга, ответственную за обработку и восприятие световой информации.
Зрительный нерв является самой важной частью всего процесса преобразования световой информации. Его первая и самая значительная функция есть доставка зрительных сообщений от сетчатки до областей головного мозга, ответственных за зрение. Даже самые малые травмы этого участка могут иметь тяжелые осложнения и последствия.
Разрывы нервных волокон грозят потерей зрения. Многие патологии имеют своей причиной структурные изменения в этом участке. Это может приводить к нарушению остроты зрения, галлюцинациям, исчезанию цветовых полей
Специалисты выделяют три основные функции, которые контролирует непосредственно зрительный нерв:
- Острота зрения – обеспечивает способность глазного аппарата различать мелкие объекты на расстоянии.
- Цветоощущение – способность различать все цвета и оттенки (за нее отвечает непосредственно зрительный нерв).
- Поле зрения – часть окружающего пространства, которую видит неподвижный глаз.
Зрительный нерв глаза очень трудно поддается лечению. Следует отметить, что восстановить полностью данную атрофированную часть практически невозможно. Врач сможет лишь спасти волокна, которые стали разрушаться, если только они частично остались еще живыми. По этой причине лечение в первую очередь предусматривает комплексный подход, а важной целью является остановить негативные последствия, не позволяя заболеванию прогрессировать далее.
Содержание статьи:
Болезни зрительного аппарата могут иметь серьезные последствия, если вовремя не обратиться к врачу. Одной из таких патологий является неврит зрительного нерва. Который лишает пациента возможности четко видеть дальние объекты, вызывает болевые ощущения в области глаза и имеет другие неприятные симптомы.
Неврит зрительного нерва — это болезнь воспалительного характера, которая провоцирует снижение зрительных функций. Основными симптомами являются: боль в глазах, резкое снижение зрения, нарушенное восприятие цвета, появление белых пятен. Из-за воспалительного процесса миелиновая оболочка, которой покрыт зрительный нерв разрушается, а на ее месте начинает разрастаться рубцовая ткань. Это явление называется демиелинизацией и при несвоевременном обращении к врачу может привести к необратимой слепоте.
Болезнь чаще всего затрагивает людей в возрасте от 20 до 50 лет, но не менее серьезную опасность патология представляет для людей пожилого возраста. Из-за ослабленной иммунной системы лечение у таких пациентов проходит сложнее. Терапия включает в себя комбинацию противовоспалительных, антибактериальных, противоотечных, десенсибилизирующих и дезинтоксикационных средств.
В международной классификации болезней МКБ–10 Неврит зрительного нерва имеет код H46.
Причины неврита зрительного нерва
Одной из главных причин, способствующих развитию неврита зрительного нерва, является другая болезнь — рассеянный склероз, в ходе которой разрушается миелин, покрывающий нервные клетки головного и спинного мозга. Поэтому больные с установленным диагнозом неврит попадают в группу риска, ведь через некоторое время у них может появиться рассеянный склероз.
Способствовать развитию болезни может еще одно заболевание, также являющееся аутоиммунным это оптический нейромиелит. К основным симптомам относятся воспаление спинного мозга и зрительного нерва. Главное отличие от первой болезни оптический нейромиелит не влияет на клетки головного мозга. Подтолкнуть к началу развития неврита могут некоторые болезни, которые тоже относятся к аутоиммунным это саркоидоз и красная волчанка. Спровоцировать развитие неврита могут не только заболевания, и другие факторы, оказывающие непосредственное влияние на зрительный нерв.
К ним относятся:
- Радиационная терапия. Используется при лечении ряда тяжелых заболевании и может быть причиной развития неврита зрительного нерва.
- Ряд инфекционных заболеваний, протекающих в оболочках головного мозга, разных частях глаз или носоглотке.
- Вирусные или бактериальные болезни (сифилис, корь).
- Зубные болезни, протекающие в тяжёлой форме (кариес, пародонтит).
- Ослабленный организм из-за определенных инфекции (ВИЧ, СПИД, туберкулез).
- Неправильное лечение простудных заболевании.
- Заболевания эндокринной системы.
- Болезни крови (подагра).
- Ранее перенесенные черепно-мозговые травмы.
- Прием наркотических веществ.
- Алкоголизм.
Классификация неврита зрительного нерва
Неврит зрительного нерва классифицируется в зависимости от причин заражения и поражённой области.
С точки зрения этиологического фактора выделяют невриты инфекционной, параинфекционной, демиелинизирующей, ишемической, токсической и аутоиммунной природы:
- Параинфекционный - является результатом вирусного заболевания или ранее перенесенной вакцинации.
- Демиелинизирующий - причина развития патологии разрушение оболочки нейронов.
- Ишемический - результат нарушенного кровообращения в мозге.
- Токсический - возникает из-за поражения зрительного нерва в результате отравления метиловым спиртом.
- Аутоиммунный - возникает при нарушении аутоиммунных функции организма.
- Интрабульбарный неврит – поражает глазной диск и чаще всего наблюдается у детей. Основные симптомы — это уменьшение площади обзора и неспособность четко видеть объекты.
- Ретробульбарный неврит – это воспалительный процесс, протекающий за пределами яблока ока. Может начаться из-за несвоевременного лечения.
Симптомы неврита зрительного нерва
Первые признаки болезни могут появиться неожиданно. Все виды неврита зрительного нерва имеют разные клинические симптомы.
К основным признакам, которые характерны для всех видов, относятся:
- неспособность четко видеть дальние объекты или находящиеся на небольшом расстоянии;
- болевые ощущения в области глаз;
- быстропрогрессирующая потеря зрения;
- невозможность различать цвета;
- чувствительность глаз к свету;
- более ограниченное зрительное поле. Могут выпадать объекты, участки, находящиеся в центре или рядом.
Изредка основные симптомы могут сопровождаться повышенной температурой, общей слабостью и головной болью.
При этом типе патологии постепенно начинает теряться четкость зрения, которая ведет к слепоте. В случаях частичного воспаления зрение остается на прежнем уровне, но наблюдается изменение зрительного диска, границы становятся размытыми, сосуды расширяются также возможно кровоизлияние. Данный вид зрительного невроза развивается в течение 3-6 недель, но первые симптомы появляются уже через 2 недели.
Основные симптомы интрабульбарного неврита:
- нестабильное восприятие цветов;
- размытость границ;
- невозможность четко видеть объекты в темное время суток;
- развитие близорукости;
- появление белых пятен в области видимости, чаще всего в центре;
- кровоизлияние в области глазного диска.
Имеет несколько подвидов (аксиальный, периферический). Основные симптомы ретробульбарного типа появляются на 3 день заболевания. Для острой формы характерны болевые ощущения в области глаза и резкое снижение зрения. Каждый вид имеет свои характерные признаки.
Для аксиального типа, характерны:
- невозможность четко видеть объекты вдали;
- слепота;
- скомоты;
- болезненные ощущения.
- невозможность увидеть объекты, находящиеся сбоку;
- болевыми ощущениями.
Трансверсальная форма сочетает в себе все симптомы, перечисленные ранее.
Диагностика неврита зрительного нерва
При проведении диагностики неврита зрительного нерва врачом будут учитываться некоторые определенные факторы. Но во всех случаях для подтверждения болезни, пациента осматривают с помощью офтальмоскопа. Также врач проверяет реакцию пациента на свет.
В дальнейшем на основании жалоб больного может быть назначены следующие методы диагностики:
- МРТ головного мозга;
- УЗИ глаза;
- анализ крови;
- офтальмоскопия;
- проверка способности пациента различать цвета;
- проверка остроты зрения.
В обычных случаях диагностика болезни не вызывает особых сложностей. Труднее диагностировать невриты, в легкой форме которые протекают без резкого снижения зрения или образования отеков. В таком случае нужно отличить псевдоневрит от застойного диска. Для первой болезни характерно сохранение способности видеть и отсутствие каких-либо симптомов и видимых изменении. На начальных стадиях застойный диск отличается от неврита сохранностью зрения и отечностью диска зрительного нерва. Возникновение даже небольших кровоизлиянии является подтверждением диагноза неврит. Поставить наиболее точный диагноз можно при помощи флюоресцентной ангиографии глазного дна. Она же помогает отличить неврит от застойного диска.
Лечение неврита зрительного нерва

Лечение неврита зрительного нерва проходит в условиях стационара. Пока не установлен точный диагноз, терапия нацелена на устранение воспалительного процесса и инфекции, иммунокоррекцию и улучшение метаболизма.
После того как диагноз подтвержден больному прописывают следующие группы препаратов:
- Антибиотики, купирующие воспаление. Их назначение обусловлено тем, что очень часто неврит вызывает бактериальная инфекция.
- Для профилактики рассеянного склероза внутривенно назначают кортикостероиды.
- Мочегонные средства. Назначают при необходимости понизить давление внутри черепа.
- Глюкокортикоидные препараты — помогают снять воспаление.
- Ноотропы препятствуют развитию атрофии нервной ткани, улучшая ее питание.
- Препараты для улучшения кровообращения.
- Витамины.
В тех случаях, когда у больного наблюдается повышенное давление в оболочке зрительного нерва, проводится хирургическая операция — декомпрессия оболочки. Если неврит выявлен как токсическая ретробульбарная разновидность, то прием антибиотиков прекращается.
Отдельная схема лечения неврита назначается для больных с рассеянным склерозом и шизофренией. Помимо общей терапии им прописывают психотропные средства. После окончания лечения сохраняется большая вероятность рецидива, поэтому больного ставят на учет к офтальмологу.
Осложнения неврита зрительного нерва
Воспалительные заболевания нервной системы могут вызвать необратимые изменения в организме. Степень тяжести напрямую зависит от продолжительности воздействия болезни на ткани. При долгом отсутствии нормального кровообращения в нервных волокнах могут начаться дистрофические изменения. Ранее полученные травмы или отравления способствуют полному разрушению ткани.
К возможным осложнениям неврита зрительного нерва относятся:
- Снижения остроты зрения или полная потеря. Редкое, но трудно поддающееся лечению осложнение.
- Неподдающееся восстановлению поврежденные нервы и ткани центральной и периферической нервной системы. Из-за того, что осложнение является необратимыми негативные последствия болезни, могут остаться на всю жизнь.
- Атрофия тканей. Большое количество рубцов повышает риск возможных осложнении.
Опасные осложнения при неврите возникают не часто. У многих пациентов уже через некоторое время полностью восстанавливается зрение. В то же время при тяжелом течении болезни, миелиновая оболочка разрушается, из-за чего и возникают необратимые последствия.
Профилактика неврита зрительного нерва
Лечение и реабилитационный период при неврите зрительного нерва носят длительный характер.
Для того, чтобы минимизировать риск рецидива неврита зрительного нерва нужно придерживаться основных правил профилактики:
- проходить профилактический осмотр у офтальмолога;
- стараться не травмировать голову и зрительный аппарат;
- не употреблять спиртные напитки;
- не пренебрегать лечением простудных заболевании;
- начать вести здоровый образ жизни, включающий в себя занятия спортом;
- отказаться от курения;
- питаться здоровой и сбалансированной пищей;
- избегать перенапряжения глаз;
- периодически делать анализ крови;
- принимать витамины и общеукрепляющие лекарства, которые назначит врач;
- в период реабилитации врач офтальмолог может назначить специальную гимнастику для улучшения кровоснабжения глаз.
Неврит зрительного нерва — это серьезное заболевание, ведущее к слепоте. Поэтому так важно при обнаружении первых признаков посетить офтальмолога, который проведет диагностику и назначит лечение.
Повреждение зрительного нерва (ЗН) является актуальной проблемой на стыке нейрохирургии и офтальмологии. С 1988 по 1996 гг. в Институте нейрохирургии им. Н.Н. Бурденко наблюдались 156 больных с повреждением ЗН при ЧМТ и проникающих ранениях черепа и орбиты. Изучение такого массива наблюдений показало, что для улучшения диагностики и выбора тактики лечения повреждений ЗН очевидна необходимость создания единой классификации, которая учитывала бы характер и механизм травмы, локализацию и генез поражения, морфологические изменения, клинические формы и тяжесть повреждения и т.д. В то же время имеются лишь отдельные сообщения, где представлены попытки систематизации этой патологии. С учетом вышеизложенного в Институте нейрохирургии на протяжении ряда лет проводилась работа по созданию классификации повреждений ЗН. На основании анализа данных литературы и собственных наблюдений разработана классификация повреждений ЗН по следующим принципам.
I. По характеру травмы: открытое и закрытое.
1) Открытое повреждение — повреждение ЗН при проникающих ранениях черепа и/или орбиты.
2) Закрытое повреждение — повреждение ЗН в результате тупой травмы черепа и лицевого скелета.
П. По механизму травмы: прямое и непрямое.
1) Прямое повреждение наступает вследствие непосредственного контакта травмирующего агента с ЗН.
2) Непрямое повреждение имеет место в результате ударного или компрессионного воздействия травмирующего агента на отдаленные или окружающие ЗН костные структуры. Характерным является снижение зрения после травмы при отсутствии признаков повреждения глазного яблока, которые могли бы приводить к снижению зрительных функций.
III. По генезу поражения: первичное и вторичное.
1) Первичное повреждение — повреждение, при котором имеются морфологические изменения, вызванные механической энергией, и наступившие в момент травмы:
1.1. Кровоизлияния в нерв, оболочки и межоболочечные пространства нерва;
1.2. Контузионный некроз; 1.3 Разрыв:
а) анатомический (полный или частичный);
б) аксональный.
Анатомические разрывы характеризуются перерывом всего поперечника нерва или его части. При этом разрыв распространяется на все составные части нерва —оболочки, строму, зрительные пучки (аксоны) и сосуды нерва, и может быть установлен макроскопически на операции или аутопсии.
Аксональное повреждение ЗН может быть дифференцировано только микроскопически: при внешне неизмененном виде отмечаются разрывы аксонов в глубине нерва.
2) Вторичное повреждение — повреждение, при котором имеются морфологические изменения, вызванные сосудистой несостоятельностью, обусловленной интра-, экстракраниальными факторами, и развивающиеся в любое время после травмы.
2.1. Отек;
2.2. Некроз вследствие локальной компрессии сосуда или циркуляторной сосудистой недостаточности;
2.3. Инфарцирование нерва в связи с окклюзией сосудов (спазм, тромбоз).
IV. По локализации поражения: переднее и заднее.
1) Переднее повреждение — поражение интраокулярного отдела (диска ЗН) и части интраорбитального отдела до места вхождения в него центральной артерии сетчатки (ПАС), при этом на глазном дне всегда выявляется патология.
Клинические формы передних повреждений:
1.1. Нарушение кровообращения в ПАС;
1.2. Передняя ишемическая нейропатия;
1.3. Эвульсия (отрыв ЗН от глазного яблока);
1.4. Ранение.
2) Заднее повреждение — поражение ЗН кзади от места вхождения в нерв ПАС, когда имеется явное нарушение функции ЗН при отставленных изменениях (атрофии диска ЗН) на глазном дне. Клинические формы задних повреждений:
2.1. Сотрясение;
2.2. Ушиб;
2.3. Сдавление;
2.4. Ранение.
V. По типу повреждения:
1) Одностороннее повреждение ЗН.
2) Повреждение зрительного пути на основании мозга:
2.1. Двустороннее повреждение ЗН;
2.2. Повреждение хиазмы;
2.3. Сочетанное повреждение ЗН и хиазмы;
2.4. Сочетанное повреждение ЗН, хиазмы и зрительного тракта.
VI. По наличию переломов костных структур:
1) Повреждение с наличием перелома стенок зрительного канала.
2) Повреждение с наличием переломов смежных костных структур (стенки орбиты, переднего наклоненного отростка, малого крыла клиновидной кости).
3) Повреждение на фоне переломов отдаленных костных структур черепа и лицевого скелета.
4) Повреждение без наличия переломов костных структур черепа и лицевого скелета.
VII По клиническим формам (в зависимости от локализации поражения).
1) При передних повреждениях:
1.1. Нарушение кровообращения в ПАС;
1.2. Передняя ишемическая нейропатия;
1.3. Эвульсия (отрыв ЗН от глазного яблока);
1.4. Ранение.
2) При задних повреждениях:
2.1. Сотрясение;
2.2. Ушиб
2.3. Сдавление;
2.4. Ранение.
Исходя из единства анатомического строения и кровообращения ЗН и головного мозга, можно заключить, что повреждение ЗН представляет собой локальную травму ПНС. Это дает основание для использования классификационных подразделений ЧМТ: сотрясение, ушиб, сдавление, ранение. Необходимо отметить, что применительно к повреждению ЗН ряд авторов широко оперирует этими терминами. Однако, содержание перечисленных выше понятий при их морфологической, патофизиологической и клинической трактовках далеко не совпадает.
Пелесообразность выделения клинических форм повреждения ЗН вытекает из практических соображений. В первую очередь это обусловлено различием подходов к лечению, в том числе определению показаний к декомпрессии ЗН. В частности, при непрямых задних повреждениях, представляющих наибольшую актуальность для нейрохирургов, речь может идти, как минимум, о двух клинических формах: сдавлении и ушибе ЗН. Однако, если исходить из аналогии со структурой ЧМТ, то известно, что тяжелые формы травматического повреждения головного мозга — ушиб, сдавление, встречаются реже, чем сотрясение. Это же положение может быть вполне применимо к травме ЗН.
Под сотрясением понимается повреждение ЗН без грубых органических изменений его тканей, оболочек и окружающих структур.
Клинически ушиб ЗН характеризуется стойкой потерей зрения, которая развивается в момент травмы (немедленный тип зрительных нарушений), в основе которой лежат морфологические изменения. В структуре морфологического субстрата доминируют первичные повреждения. Если потеря зрения является полной, скорее всего имеет место контузионный некроз, значительно реже — разрыв. Если же потеря зрения частичная и/или имеется восстановление зрения, то область первичного контузионного некроза или разрыва не затронула весь нерв. Кроме того, в основе частичной потери зрения могут лежать и кровоизлияния (интраневральные и оболочечные). В этих случаях улучшение зрения можно объяснить резорбцией крови и уменьшением компримирования нервных волокон. В большинстве случаев немедленный амавроз необратим, хотя частичное или полное восстановление зрительных функций может происходить в течение часов или дней после травмы.
Сдавление может встречаться как на фоне ушиба ЗН, так и без него. Резервные пространства оболочек и канала ЗН крайне ограничены, поэтому ушиб ЗН, сопровождающийся его отеком и увеличением поперечного размера, может привести к компрессии внутри канала. Учитывая, что в некоторых случаях первичные и вторичные механизмы повреждения развиваются параллельно, немедленный тип потери зрения не является основанием для исключения сдавления ЗН, тем более, если носит не полный, а частичный характер. Потеря зрения в момент травмы может отмечаться, когда сдавление происходит за счет перелома стенок канала со смещением костных фрагментов.
В остром периоде ЧМТ массивные контузионные очаги лобной доли, внутричерепные гематомы лобно-височной области, вызывая смещение задне-базальных отделов лобной доли в среднюю черепную ямку, в хиазмальную цистерну, могут привести к сдавлению интракраниального отдела ЗН или хиазмы на основании мозга. В этих случаях речь будет идти о вторичном дислокационном поражении зрительного пути.
Ниже обобщены основные патологические процессы, оказывающие компрессионное воздействие на ЗН на всем его протяжении:
I. Деформация и переломы костных структур, окружающих ЗН:
1) Верхней стенки орбиты;
2) Стенок зрительного канала;
3) Переднего наклоненного отростка.
II. Гематомы:
1) Интраорбитальные:
1.1. Ретробульбарная гематома;
1.2. Поднадкостничная гематома орбиты.
2) Оболочечная гематома ЗН.
3) Внутричерепные:
3.1. Лобно-базальная гематома;
3.2. Конвекситальная гематома лобно-височной области.
III. Массивные очаги ушиба и размозжения лобной доли мозга
IV. Арахноидальная киста ЗН.
VI. Рубцово-спаечные процессы в отдаленном периоде:
1) Костная мозоль;
2) Рубцовая ткань;
3) Спаечный арахноидит.
VII. Травматическая супраклиноидная ложная аневризма a.carotis interna.
VIII. Расширенный кавернозный синус при каротидно-кавернозном соустье.
Ранение зрительного нерва
Ранение ЗН — прямое повреждение ЗН, наступившее в результате непосредственного контакта с травмирующим агентом. Ранение ЗН, как правило, приводит к его полному необратимому повреждению, с анатомическим перерывом и развитием немедленного амавроза. Однако возможно и частичное повреждение. В этом случае, имеется необратимое повреждение части зрительных волокон, но неповрежденные волокна сохраняют потенциальные возможности для восстановления своей функции. В тех случаях, когда прямое воздействие травмирующего агента на ЗН не ведет к нарушению его целостности, имеет место касательное ранение.
Ранения ЗН наблюдаются при проникающих ранениях черепа и/или орбиты. Однако последние далеко не во всех случаях сопровождаются непосредственным ранением самого ЗН, несмотря на наличие симптоматики его повреждения. При расположении ЗН в зоне первичных разрушений, формируемой по пути пролета снаряда, клинической формой его повреждения является ранение. Если же ЗН оказался в зоне вторичных разрушений, обусловленных боковым силовым воздействием снаряда, клинической формой его повреждения является ушиб. Таким образом, при открытых повреждениях вследствие огнестрельных проникающих ранений черепа и/или орбиты возможно не только прямое повреждение — ранение, но и непрямое повреждение — ушиб ЗН. В результате проникающего огнестрельного ранения кранио-орбитальной области может наблюдаться сочетание клинических форм: ушиб и сдавление ЗН и ранение его вторичными ранящими снарядами (костными отломками).
Прямое или боковое (контузионное) воздействие снаряда не только на ЗН, но и на a.ophthalmica и ее ветви, участвующие в кровоснабжении ЗН и сетчатки, может сопровождаться нарушением кровотока в последних. В таких случаях будут иметь место также сочетанные прямые и непрямые, передние и задние повреждения ЗН.
Анатомический перерыв ЗН вследствие его ранения не всегда возможно верифицировать по КТ, особенно в интракраниальном или интраканаликулярном отделах. При ушибе ЗН вследствие ранения орбиты КТ исследование позволяет выявлять изменения в интраорбитальном отделе (увеличение его диаметра, изменение плотности), в то время как наличие гематомы в месте его ранения может маскировать разрыв нерва.
VIII. По степени тяжести: легкое, среднетяжелое, тяжелое.
В настоящее время в большинстве наблюдений установление клинических форм повреждений ЗН представляет большие сложности. В представленной характеристике клинических проявлений очень много общего. Возникают определенные трудности в их разграничении. В то же время для практических целей (показания к декомпрессии ЗН, прогноз, реабилитационный потенциал, экспертная оценка, определение степени тяжести ЧМТ и др.) необходимы четкие градации по унифицированным критериям. В качестве последних могут служить нарушения зрительных функций. Учитывая, что они варьируют в широких пределах, все повреждения ЗН разделены на три степени тяжести соответственно выраженности зрительных нарушений: легкие, среднетяжелые, тяжелые (табл.2—2).
Параметры остроты и поля зрения имеют самостоятельное значение в определении степени тяжести повреждения ЗН. Последняя оценивается по наихудшему из двух показателей: остроты зрения или поля зрения. При наличии центральной скотомы или отсутствии возможности определить границы поля зрения о тяжести повреждения судят по остроте зрения. При сочетании нормальной остроты зрения и дефекта поля зрения степень тяжести определяется размерами последнего.
При немедленном типе зрительных нарушений степень тяжести повреждения ЗН оценивается по начальному уровню зрительных функций сразу же после травмы. Степень тяжести при прогрессирующем или отсроченном типах зрительных нарушений необходимо оценивать в динамике по их максимальной выраженности в остром периоде травмы.
IX. Градации нарушений функции ЗН
1) По динамике нарушения функции:
1.1. Немедленное;
1.2. Прогрессирующее;
1.3. Отсроченное.
2) По степени нарушения проводимости возбуждения:
2.1. Частичный блок проводимости возбуждения;
2.2. Полный блок проводимости возбуждения.
3) По обратимости нарушения функции:
3.1. Обратимое — функциональный перерыв ЗН;
3.2. Частично обратимое — морфо-функциональный перерыв ЗН;
3.3. Необратимое — морфологический перерыв ЗН.
На рис. 2—28 представлены основные положения разработанной классификации.
Примеры формулировок диагноза в отношении повреждений ЗН:
— Закрытое непрямое легкое повреждение правого ЗН;
— Закрытое непрямое тяжелое повреждение правого ЗН и хиазмы;
— Закрытое непрямое тяжелое повреждение ЗН с 2-х сторон;
— Закрытое непрямое тяжелое повреждение (ушиб) интраканаликулярного отдела правого ЗН, линейный перелом верхней стенки правого зрительного канала;
— Закрытое непрямое тяжелое повреждение (ушиб и сдавление) интраканаликулярного отдела правого ЗН;
— Закрытое непрямое тяжелое дислокационное повреждение (сдавление) интракраниального отдела правого ЗН;
— Открытое прямое тяжелое повреждение (ранение) интраорбитального отдела правого ЗН с полным анатомическим перерывом;
— Открытое непрямое тяжелое повреждение (ушиб) интраорбитального отдела правого ЗН.
Таким образом, разработанная классификация повреждений ЗН позволяет учитывать при построении диагноза характер и механизм травмы, генез и локализацию процесса, наличие переломов костных структур, типы развития зрительных нарушений, клинические формы и тяжесть повреждения и тем самым способствует уточнению диагноза, определению прогноза и дифференцированному подходу к лечению.
ОПРЕДЕЛЕНИЕ СТЕПЕНИ ТЯЖЕСТИ ЧМТ, СОПРОВОЖДАЮЩЕЙСЯ ПОВРЕЖДЕНИЕМ ЗРИТЕЛЬНОГО НЕРВА
Повреждение ЗН может встречаться при ЧМТ различной степени тяжести: легкой, средней и тяжелой. Квалификация степени тяжести ЧМТ, сопровождающейся повреждением ЗН, представляет определенные затруднения, связанные с тем, что существующая в настоящее время классификация ЧМТ не предусматривает зависимости тяжести ЧМТ от наличия или отсутствия повреждения черепных нервов, и в частности, ЗН. Между тем, повреждения (задние) ЗН могут вносить некоторые коррективы в определение степени тяжести ЧМТ. В некоторых случаях, симптоматика повреждения ЗН является единственным очаговым проявлением перенесенной травмы, а клиническая картина в остальном вполне укладывается в диагноз сотрясения головного мозга. При этом краниография и КТ головного мозга не выявляют костно-травматических повреждений и изменений плотности мозговой ткани. В единичных случаях может наблюдаться ЧМТ и без потери сознания. Тем не менее, в этих случаях клиническую форму ЧМТ — степень повреждения головного мозга, следует оценивать как ушиб головного мозга легкой степени.
Степень тяжести ЧМТ, сопровождающейся повреждением ЗН, целесообразно определять с учетом принципа взаимного отягощения, что представлено на ниже приведенной схеме.
ГРАДАЦИИ ТЯЖЕСТИ ЧМТ, СОПРОВОЖДАЮЩЕЙСЯ ПОВРЕЖДЕНИЕМ ЗРИТЕЛЬНОГО НЕРВА

В тех случаях, когда имеет место ушиб головного мозга легкой степени и легкое повреждение ЗН, степень тяжести ЧМТ следует трактовать как легкую. Если же встречается тяжелое повреждение ЗН, то по совокупности слагаемых — ушиба головного мозга легкой степени и тяжелого повреждения ЗН, речь должна идти уже о среднетяжелой ЧМТ. При определении степени тяжести ЧМТ у больных с ушибом головного мозга легкой степени и средне-тяжелым повреждением ЗН, а также у больных с ушибом головного мозга средней степени и тяжелым повреждением ЗН, необходимо учитывать и другие факторы (наличие субарахноидального кровоизлияния, костно-травматических изменений, ликвореи, пневмоцефалии и др.).
Читайте также:


