Что такое электростимуляция тройничного нерва
- Главная
- Новости
- Информация
- Лицензия
- Методы лечения
- Прайс
- Скидки
- Отзывы
- Контактная информация
- Лечение
- Выздоровление неизбежно!
- Лечение тройничного нерва методом внутритканевой электростимуляции


Лечение тройничного нерва методом внутритканевой электростимуляции
Любой болевой синдром действует на человека угнетающе, приносит страдания и ограничивает физические возможности. Неудивительно, что случаи, когда боль возникает в области лица, сопоставимы с катастрофой. Тем более, что лечение тройничного нерва, (именно так называется заболевание) — процесс сложный и небыстрый, требующий от врачей не только особых знаний и навыков, но и ответственности.
Функции тройничного нерва
И эта возможность полностью зависит от функциональности черепных нервов, расположенных в мягких лицевых тканях. Среди двенадцати черепных нервов, тройничный считается наиболее крупным и функциональным. Три ветви, выходящие из его основы, отвечают за чувствительность и подвижность:
верхних и нижних век;
слезной железы и оболочки глазного яблока;
височных и теменных участков;
ноздрей и носовой слизистой;
органов и тканей ротовой полости.
Поэтому, если возникает воспаление тройничного нерва, симптомы и лечение могут затрагивать всю поверхность лица — ото лба до подбородка.
Характерным проявлением воспаления считаются приступы сильной боли с одной стороны лица, затрагивающие глаза, губы, щеки или нижнюю челюсть. Появление болевого синдрома может быть спровоцировано обычными движениями — прикосновениями к лицу, чисткой зубов, жеванием и даже разговором.
В медицинской практике нередки случаи, когда вместо лечения невралгии тройничного нерва, пациенты обращались за помощью к стоматологу, ошибочно полагая, что у них болят зубы.
Медицинские определения воспаления нервных волокон — невралгия и неврит. Разница между этими понятиями заключается в характере и выраженности патологических изменений. При невралгии не наблюдается ни двигательных нарушений, характерных для неврита, ни структурных изменений нервных тканей.
Тем не менее, при развитии воспалительных процессов в лицевых нервах уместно применение любого из терминов, поскольку тройничный нерв отвечает и за двигательные возможности мышц лица, и за чувствительность мягких тканей.
Тогда как лечение воспаления тройничного нерва предполагает воздействие в тех участках лица, где расположены пораженные нервные волокна.
Причины и механизм развития невралгии
Точные причины развития воспалительных процессов в волокнах тройничного нерва медициной еще не установлены. Однако замечено, что чаще всего патология возникает на фоне провоцирующих факторов — травм, вирусных инфекций, воспалений, опухолей, переохлаждений, нервных потрясений или приступов мигрени.
Появлению невралгии предшествует патологическое изменение кровеносных сосудов, питающих нерв. Под давлением деформированных вен и артерий миелиновая оболочка нерва теряет целостность, нарушая его функциональность.
О том, что необходимо лечение повреждения тройничного нерва, свидетельствуют такие симптомы:
чувство зуда, онемения или покалывания в различных участках лица — сигнал о надвигающемся обострении;
приступы сильной простреливающей боли, локализующейся по линии прохождения нервного волокна — глаза, внутренняя точка бровей, виски, участок возле ушной раковины, тыльная сторона шеи, зубы и десны;
подергивание мышц лица.
Постоянное ожидание приступа боли заставляет человека жить в напряжении и не просто нарушает привычный образ жизни, но и нередко отражается на состоянии его психики.
Методы лечения невралгии
Традиционно для устранения симптоматики невралгии черепно-лицевых нервов медики назначают медикаментозную терапию, основанную на воздействии противоэпилептическими, противовирусными, обезболивающими препаратами, а также нестероидными противовоспалительными средствами и глюкокортикоидами.
Применение лекарственных средств оправданно в моменты болевых приступов, поскольку позволяет быстро купировать боль и избавить человека от мучений.
Однако, по мнению опытных специалистов-неврологов, медикаментозное лечение воспаления тройничного нерва не устраняет основную причину заболевания, и приносит лишь временное облегчение.
Кроме того, прием большинства назначаемых лекарств часто сопровождается побочными эффектами — головокружением, сонливостью, тошнотой, нарушением функциональности печени, изменением состава крови. А эффективность повторных курсов медикаментозной терапии заметно снижается.
Некоторые врачи считают, что лечение заболеваний тройничного нерва может быть эффективным только при использовании хирургии. Тем не менее, применение даже самых прогрессивных хирургических методов не дает гарантии функциональности мимических мышц.
В большинстве случаев, оперативное вмешательство носит деструктивный характер и предусматривает либо удаление, либо разрушение нерва. В числе основных побочных эффектов таких операций — изменение мимических возможностей лица.
Как избавиться от боли в лице — просто и эффективно
Главный секрет успеха специалистов клиники прост, как все гениальное — устранение основной причины заболевания, в сочетании с индивидуальным подходом к пациенту. При этом персональная программа лечения для каждого пациента разрабатывается таким образом, чтобы воздействие внутритканевой стимуляции обеспечило полное восстановление функций тройничного нерва.
Внутритканевая электростимуляция — выбор в пользу здоровья
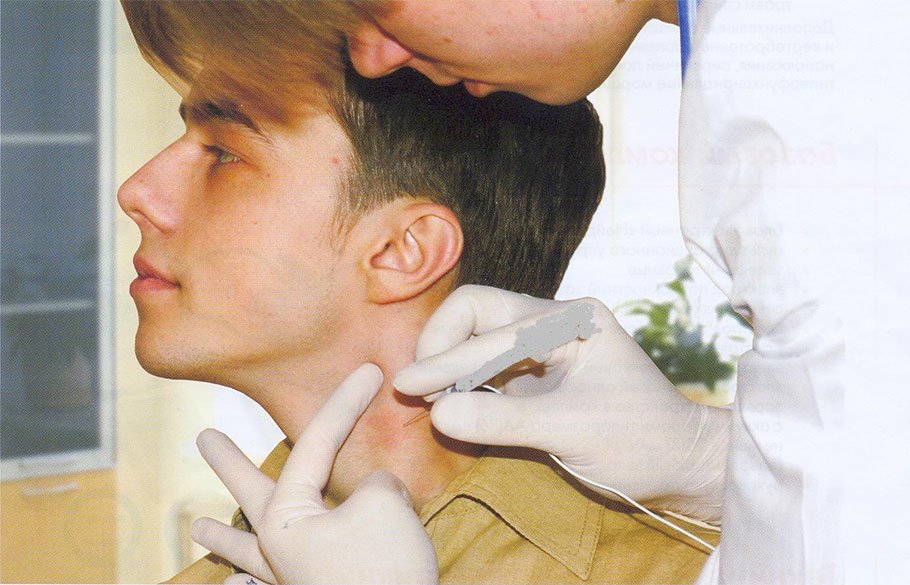
Внутритканевая электростимуляция — эффективный метод лечебного воздействия непосредственно на зону расположения источника боли.
В ходе процедуры, под кожу, расположенную над пораженным участком, вводят одноразовые иглы, посредством которых во внутренние ткани проходит ток. Характеристики лечебных электроимпульсов соответствуют показателям биологического тока человеческого организма.
Благодаря внутритканевому воздействию электроимпульсов, происходит перераспределение ионных частиц клеточных мембран, и таким образом запускаются естественные физиологические процессы — выработка биологически ценных веществ, метаболизм, усвоение питательных элементов.
Но главное — все процессы, запускаемые внутритканевой электростимуляцией, происходят на фоне восстановления кровотока. Поскольку электроимпульсы хорошо проводятся жидкой средой, кровеносная и лимфатическая система первыми получают лечебную поддержку.
Каждая процедура электростимуляции способствует восстановлению ранее деформированных сосудов. По мере регенерации тканей артерий и вен, нормализуется интенсивность кровотока, уходят спазмы мышц, исчезает давление на тройничный нерв и запускается процесс его возрождения.
Результат применения метода внутритканевой стимуляции:
стойкий лечебный результат уже после двух сеансов;
воздействие на источник болезни, а не на ее симптомы;
отсутствие побочных реакций.
При этом госпитализация пациента не требуется. Приступы боли уходят даже после первых сеансов внутритканевой электростимуляции. Но для полного выздоровления необходимо пройти курс лечебных процедур под постоянным наблюдением неврологов Центра.
Последствия и осложнения
Заболевания, связанные с дисфункцией нервных ветвей, представляют угрозу не только для здоровья, но и для жизни человека. Если полностью отказаться от медицинской помощи, последствия нелечения тройничного нерва могут быть очень печальными.
Потому что выраженность основных симптомов патологии сохраняется в течение всей жизни человека, вызывая эмоциональную подавленность и развитие депрессии.
На фоне отсутствия интереса к окружающему миру, у больного наблюдается отсутствие аппетита, снижение защитного потенциала организма, развитие худобы. Борьба с постоянной болью влияет на психику и поведение человека в социуме, и может привести к суициду.
До настоящего времени невралгия тройничного нерва остается довольно частым заболеванием.
Тригеминальные невралгии являются, как правило, следствием поражения периферических звеньев системы тройничного нерва с последующим изменением функционирования ее центральных отделов. Этиологические факторы, вызывающие поражения тройничного нерва, самые разнообразные: компрессионные, сосудистые, одонтогенные, рино-генные, репаративно-спаечные процессы после местного воспаления, а поэтому лечение этой патологии должно быть комплексным.
Современный подход к терапии невралгии тройничного нерва предусматривает три основных вида лечения: медикаментозное, нередко в сочетании с физиотерапевтическим, блокады периферических ветвей нерва, хирургическое вмешательство на его интракрани-альном отрезке. В настоящее время широко применяют методы рефлексотерапии, в частности, иглорефлексотерапию, электропунктуру, электроакупунктуру, микроиглотерапию, аурикулотерапию (B.C. Гойденко, E.Л. Мачерет и соавт., 1979, 1982). Доказана достаточная эффективность данных методов при лечении различных болевых синдромов, в том числе невралгии тройничного нерва.
Кроме того, в последнее время для купирования болевых синдромов с успехом используется метод чрескожной электронейростиму-ляции - ЧЭНС (Shealy, 1972; Thiksson, 1975; Н.П. Бехтерева и соавт., 1979; Н.И. Ивенский и соавт., 1981).
Целью данного исследования явилось определение эффективности метода ЧЭНС в комплексном лечении невралгий тройничного нерва. Исследования проведены у 68 больных с диагнозом "Невралгия тройничного нерва" (второй или третьей ветви). Длительность заболевания от 3 месяцев до 7 лет. Контрольная группа состояла из 20 человек.
Эффективность метода ЧЭНС (снятие болевого синдрома) оценивалась по субъективным жалобам больных - отмечались время появления боли и время ее снижения, период отсутствия болевых ощущений, длительность нарастания и уровень интенсивности боли, а также учитывался расход анальгетических средств. При этом критерии оценки были следующие: хороший эффект - у больных отсутствует потребность в анальгетиках или она снижена более чем на 50%; удовлетворительный эффект - ЧЭНС снижает потребление анальгетиков на 25-50%; неудовлетворительный эффект - ЧЭНС не снижает потребность в обезболивании или снижает ее менее чем на 25% по сравнению с контрольной группой.
Для ЧЭНС у больных были использованы места выхода на кожу стволов и разветвлений концевых нервных окончаний второй и третьей ветвей тройничного нерва. При невралгии второй ветви тройничного нерва активный электрод располагался на коже в проекции выхода подглазничного нерва, а пассивный - на коже под скуловой дугой. При невралгии третьей ветви тройничного нерва активный электрод располагался в месте разветвления ушно-височного нерва в околоушножевательной области кпереди от козелка уха, пассивный - на коже, в проекции выхода подбородочного нерва.
Больным объяснялась методика ЧЭНС, и они обучались пользоваться электростимуляторами. При появлении болевого приступа больной самостоятельно накладывал электроды, к которым подключался аппарат, и задавались параметры чрескожной электроней-ростимуляции силой тока 20-50 мА, частотой 10 ГЦ и длительностью импульсов от 15 до 60 мксек. При необходимости проводили коррекцию параметров стимуляции. Параметры чрескожной элек-тронейростимуляции подбирали таким образом, чтобы у больных возникали непрерывные, интенсивные, но безболезненные ощущения импульсации под электродами.
Болевой пароксизм при использовании метода ЧЭНС купировался во временном промежутке от 30 сек до 1 мин. Для полного купирования боли необходима была электронейростимуляция в течение 30-45 мин.
Проведенные исследования показали, что метод ЧЭНС хорошо купирует болевые приступы, уменьшает количество приступов, снижает интенсивность болевого синдрома, что позволяет рекомендовать его к применению как один из способов в комплексной терапии невралгий тройничного нерва.
ЭМГ мышц лица позволяет оценить состояние жевательной и мимической мускулатуры, заподозрить патологию головного мозга, выявить типичные изменения нервно-мышечной передачи при миастении и миастеническом синдроме. С помощью электромиографии неврологи-нейрофизиологи устанавливают причину дисфункции височно-нижнечелюстного сустава, получают важную информацию для назначения оптимального лечения при лицевом гемиспазме и других заболеваниях.
ЭМГ мышц лица, наряду с другими функциональными и лучевыми методами диагностики, которые выполняют в Юсуповской больнице, позволяет неврологу установить точный диагноз, назначить своевременное и эффективное лечение. Пациенты хорошо переносят процедуру ЭМГ лицевого нерва. Цены в Юсуповской больнице ниже, чем в других диагностических центрах Москвы, невзирая на то, что исследование проводят кандидаты медицинских наук, ведущие нейрофизиологи, с помощью новейшей зарубежной аппаратуры.
Показания и противопоказания к проведению ЭМГ мышц лица
Электромиографию жевательных и мимических мышц лица нейрофизиологи Юсуповской больницы выполняют при наличии следующих показаний:
- Нарушение чувствительности и боли в области лица;
- Опущение верхнего века и угла рта, сглаженность носогубной складки;
- Повышенная утомляемость в мышцах лица;
- Мышечные подергивание в области лица;
- Нарушение функции височно-нижнечелюстного сустава;
- Атрофические изменения в мышцах лица;
- Локальные мышечные спазмы в лицевой области.
В некоторых случаях электронейромиография позволяет обнаружить изменения в состоянии нервов и мышц до появления симптомов заболевания, что способствует раннему началу лечения и благоприятного прогнозу заболевания. Электромиографию используют для оценки эффективности терапии и прогноза при диопатической невропатии лицевого нерва (параличе Белла). Наиболее чувствительными показателями являются:
- В острейшем периоде (до пятого дня) – порог возбудимости нерва;
- В остром периоде (с десятого по четырнадцатый день) – процентное соотношение падения амплитуды м-ответа на больной стороне по отношению к здоровой и обратимость нарушенной возбудимости;
- Начиная с двадцать первого дня – денервационные изменения в мышцах.
Наиболее чувствительными параметрами электромиографии лицевого нерва для оценки эффективности проводимой терапии является изменение амплитуды и латентности М-ответа. Применение электромиографии в остром периоде неврита позволяет ответить на несколько основных вопросов
- Центральный или периферический парез лицевого нерва;
- Поражен ствол или отдельные ветви лицевого нерва;
- Что преобладает – аксонопатия, демиелинизация или смешанный процесс;
- Каков прогноз восстановления функции нерва?
Первое ЭМГ при невропатии лицевого нерва проводят в течение первых четырёх дней после наступления паралича. Исследование состоит из двух частей: электромиографии лицевого нерва и исследования мигательного рефлекса с двух сторон. Второе ЭМГ проводится через 10–15 дней от парализации. Третье – через 1,5–2 месяца от дебюта заболевания. Если процессе лечения возникает необходимость оценить эффективность проводимой терапии, в индивидуальном порядке проводятся дополнительные исследования.
Процедуру не выполняют пациентам, страдающим расстройствами психики и эпилепсией, поскольку манипуляции на лице могут вызвать у них неадекватную реакцию или эпилептический приступ. На время откладывают выполнение ЭМГ мышц лица при наличии у пациента высокой температуры, гнойничковых заболеваний или нарушении целостности кожи в местах наложения электродов, при обострении хронических соматических заболеваний.
Методы проведения ЭМГ мышц лица
Врачи рекомендуют пациентам накануне ЭМГ мышц лица по согласованию с лечащим неврологом прервать приём лекарственных препаратов, которые воздействуют на нервную систему, не употреблять шоколад, кофе, чай, колу и другие тонизирующие напитки. В день процедуры следует воздержаться от курения. Перед тем, как наложить электроды на кожу лица или ввести в мышцы, пациенту предлагают снять с лица и ушей украшения из металла.
Стимуляционная электромиография жевательных и мимических мышц лица выполняется с помощью электродов, которые накладывают на определённые точки кожи лица. Затем подаётся электрический разряд минимальной силы. С помощью компьютерной программы происходит регистрация скорости и объёма возбуждения, проходящего по нервной ткани. На основании этих данных врач-нейрофизиолог делает заключение о состоянии нервной ткани и уровне её поражения.
При выполнении игольчатой ЭМГ мышц лица врач вводит в лицевую мышцу специальную иглу-проводник. Через неё осуществляется стимуляция мышечной ткани электрическим током с последующей регистрацией ответа и обработкой компьютерной программой. При проведении игольчатой ЭМГ лицевого и тройничного нерва в Юсуповской больнице используют только специальные высококачественные одноразовые иглы-проводники зарубежного производства. Совместное применение игольчатой и стимуляционной методики электромиографии мышц и нервов лица позволяет с максимальной точностью оценить их состояние, своевременно установить окончательный диагноз и назначить адекватную терапию.
Электромиография лицевого и тройничного нерва
Электромиография лицевого нерва способствует определению причины слабости или повышенной возбудимости жевательных и мимических мышц. Электромиография тройничного нерва необходима для того чтобы установить причину болей, нарушений чувствительности лица и функции жевательных мышц. Нейрофизиологи регистрируют электрическую активность мышц лица и нервов, которые принимают участие в управлении этими мышцами, с помощью электродов различных типов.
При проведении электромиографии лицевого и тройничного нерва нейрофизиологи Юсуповской больницы проводят исследование мигательного рефлекса. Тройничный нерв преимущественно состоит из чувствительных волокон. По ним возбуждение передаётся от чувствительных рецепторов лица в клетки головного мозга. Лицевой нерв состоит из двигательных волокон. По нему команды подаются от мозга к мышцам лица. В мозгу оба нерва образуют рефлекторную дугу: в ответ на поступление импульса из системы тройничного нерва лицевой нерв посылает возбуждающий сигнал к мышцам лица. Эту рефлекторную дугу исследуют с помощью электромиографии.
Нейрофизиолог накладывает электроды на определённые точки лица для стимуляции возбуждения в системе тройничного нерва и регистрации ответа в системе лицевого нерва. Затем он проводит серию стимулов и регистрирует ответы на них. Информация подвергается компьютерной обработке. Невролог-нейрофизиолог получает результаты измерений, составляет заключение и даёт рекомендации по лечению заболевания.
Для того чтобы пройти ЭМГ лицевого и тройничного нерва, жевательных мышц лица, звоните по телефону Юсуповской больницы. Контакт центр работает круглосуточно без выходных и обеденного перерыва. Вас запишут на консультацию к неврологу-нейрофизиологу в удобное вам время. Цена ЭМГ лицевого и тройничного нерва, мышц лица в Юсуповской больнице ниже, чем в других клиниках Москвы, невзирая на высокое качество исследования.
Чрескожная электронейростимуляция (ЧЭНС) - это метод электрической стимуляции, который в первую очередь направлен на обеспечение симптоматического облегчения боли за счёт возбуждения сенсорных нервных волокон. Метод базируется на воздействии электрическим током на локальные нервные структуры, и применяется для снятия резко выраженного болевого синдрома при различных травмах, неврологических или системных заболеваниях организма человека.
Различные методики применения ЧЭНС относятся к различным физиологическим механизмам. Стоит отметить, что термин ЧЭНС может подразумевать собой использование любой электрической стимуляции с использованием поверхностных электродов на коже с целью стимуляции нервов. В клиническом контексте наиболее часто предполагается, что речь идет об использовании электрической стимуляции с целью обеспечить симптоматическое облегчение боли.
Механизм действия
Тип стимуляции зависит от частоты и интенсивности тока и направлен на возбуждение (стимулирование) сенсорных нервных волокон, подавляя тем самым проведение болевой чувствительности в центральную нервную систему и активируя механизмы естественного обезболивания. Ослабление боли включает в себя активацию (возбуждение) сенсорных волокон Aβ, и тем самым уменьшает передачу стимула из волокон типа С через спинной мозг и, следовательно, к высшим центрам [2]. Волокна Aβ стимулируются с относительно высокой скоростью (90-130 Гц). Тем не менее клинически важно, чтобы пациент мог найти оптимальную частоту лечения, что почти наверняка будет варьироваться между людьми в силу индивидуальных особенностей.
Альтернативный механизм состоит в том, чтобы стимулировать волокна Дельта (Aδ), которые реагируют преимущественно на значительно более низкую частоту стимуляции (порядка 2 - 5 Гц) и активирует опиоидные механизмы, обеспечивая облегчение боли и вызывая высвобождение эндогенный опиоидов (энкефалин) в спинном мозге, который блокирует активацию афферентных сенсорных путей.
Третий механизм заключается в том, чтобы одновременно стимулировать оба типа нервов, используя электронейростимуляцию. Для некоторых пациентов это, безусловно, самый эффективный подход к обезболиванию.
Преимущества чрескожной электронейростимуляции
ЧЭНС как метод лечения неинвазивен и является хорошей альтернативой фармакологическому обезболиванию, что снижает лекарственную нагрузку на организм человека и практически не имеет побочных эффектов по сравнению с фармакологическим лечением. Электростимуляция применяется для облегчения острой или хронической боли, что находит широкое применение в спортивной медицине а также во время реабилитации многих пациентов после травм или нагрузок [3]. Помимо анальгезирующей функции электронейростимуляция оказывает вазоактивное действие, усиливая кровоток и нормализуя метаболизм тканей. Снижает отечность, уменьшает воспалительный процесс в пораженной области. ЧЭНС нашла широкое применение в медицине и имеет следующие показания к применению:
острый болевой синдром;
невралгия тройничного, затылочного, межреберного нерва;
хронические боли в суставах;
посттравматические невралгии, фантомные боли;
деформирующий артроз, артриты различной этиологии;
Противопоказания
Серьезные травмы от ЧЭНС довольно редки и при неправильном применении существует возможность получить слабые электрические ожоги. Помимо этого, некоторые пациенты могут наблюдать незначительное раздражение кожи непосредственно в местах прикрепления электродов. Также ЧЭНС может нарушать работу кардиостимулятора, поэтому не следует его использовать непосредственно в области грудной клетки. Также существует несколько мест, где противопоказано ставить ЧЭНС электроды:
Над глазами из-за риска увеличения внутриглазного давления;
На передней части шеи из-за риска острой гипотензии или даже ларингоспазма;
На пораженных участках кожи или ранах, однако их можно поместить вокруг ран.
- Клиническая медицина
Аннотация научной статьи по клинической медицине, автор научной работы — Юлия Эдвардовна Азимова, Михаил Львович Кукушкин, Александр Витальевич Амелин
Мигрень является распространенным неврологическим заболеванием и существенным дезадаптирующим фактором в популяции. Медикаментозная профилактика приступов мигрени сопряжена с сопутствующими побочными эффектами препаратов и снижением приверженности пациентов терапии. Использование прибора Цефали (чрескожный стимулятор супраорбитального нерва ) – новый метод нелекарственной терапии приступов мигрени и их профилактики. В статье приведены данные клинических исследований, свидетельствующие об эффективности указанного метода как для профилактического лечения мигрени , так и для купирования мигренозных приступов. Освещены возможные механизмы антиноцицептивного действия аппарата Цефали при мигрени . Представлен собственный практический опыт применения аппарата Цефали в группе из 17 пациентов, страдающих эпизодической мигренью без ауры. По результатам проведенного исследования сделан вывод о том, что прибор Цефали может быть рекомендован пациентам с нечастой, неосложненной, непрогрессирующей мигренью , а также в качестве дополнительного к стандартному медикаментозному лечению средства терапии при более агрессивном течении заболевания.
Похожие темы научных работ по клинической медицине , автор научной работы — Юлия Эдвардовна Азимова, Михаил Львович Кукушкин, Александр Витальевич Амелин
Percutaneous Electrical Stimulation of the First Division of Trigeminal Nerve in Migraine Treatment: Literature Review and Personal Experience
Migraine is both a widespread neurological disease and a significant maladaptive factor in the population. Therapies for migraine prophylaxis are associated with possible adverse reactions and lower patient adherence to treatment. The Cefaly device, which is a percutaneous stimulator of the supraorbital nerve , is a new method of non-drug treatment of migraine attacks and their prevention. This article provides a selection of clinical studies that have shown the effectiveness of this method for both prophylaxis and treatment of migraine attacks. Possible mechanisms of the Cefaly device antinociceptive action in migraine treatment are highlighted. In the final part of the article the authors present their personal experience of using Cefaly in a group of 17 patients suffering from episodic migraine without aura. It is shown that the Cefaly device can be recommended for patients with uncomplicated non-progressive migraine with infrequent pain episodes, as well as an addition to standard treatment in case of a more aggressive disease course.
Чрескожная электростимуляция первой ветви тройничного нерва в лечении мигрени: обзор литературы и опыт применения
Ю.Э. Азимова, М.Л. Кукушкин, А.В. Амелин
Мигрень является распространенным неврологическим заболеванием и существенным дезадаптирующим фактором в популяции. Медикаментозная профилактика приступов мигрени сопряжена с сопутствующими побочными эффектами препаратов и снижением приверженности пациентов терапии. Использование прибора Цефали (чрескожный стимулятор супраорбитального нерва) - новый метод нелекарственной терапии приступов мигрени и их профилактики. В статье приведены данные клинических исследований, свидетельствующие об эффективности указанного метода как для профилактического лечения мигрени, так и для купирования мигренозных приступов. Освещены возможные механизмы антиноцицептивного действия аппарата Цефали при мигрени. Представлен собственный практический опыт применения аппарата Цефали в группе из 17 пациентов, страдающих эпизодической мигренью без ауры. По результатам проведенного исследования сделан вывод о том, что прибор Цефали может быть рекомендован пациентам с нечастой, неосложненной, непрогрессирующей мигренью, а также в качестве дополнительного к стандартному медикаментозному лечению средства терапии при более агрессивном течении заболевания.
Ключевые слова: мигрень, профилактическое лечение, супраорбитальный нерв, чрескожная электростимуляция. Цефали, антиноцицептивное действие.
Мигрень - распространенное в популяции заболевание, приводящее к существенной дезадаптации больных. В соответствии с международными рекомендациями профилактическое лечение мигрени проводится с использованием препаратов различных фармакологических групп - р-блокаторов пропранолола и метопролола, анти-конвульсантов топирамата и вальпроевой кислоты, антидепрессантов амитриптилина и венлафаксина, антагониста рецепторов ангиотензина II кандесартана, в ряде случаев применяются препараты ботулотоксина (онаботулотоксин А и др.). Поскольку указанные препараты неспецифичны для терапии мигрени и были разработаны для лечения других заболеваний, их прием нередко сопровождается развитием побочных эффектов, таких как снижение артериального давления, психическая заторможенность, увеличение массы тела, тошнота и др. Наличие побочных явлений существен-
Юлия Эдвардовна Азимова - канд. мед. наук, вед. науч. сотр. ФГБНУ "Научно-исследовательский институт общей патологии и патофизиологии", врач-невролог ООО "Университетская клиника головной боли", Москва. Михаил Львович Кукушкин - докт. мед. наук, профессор, зав. лабораторией патофизиологии боли ФГБНУ "Научно-исследовательский институт общей патологии и патофизиологии", Москва.
Александр Витальевич Амелин - докт. мед. наук, профессор кафедры неврологии ФГБОУ ВО "Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова" МЗ РФ. Контактная информация: Азимова Юлия Эдвардовна, azimova.j@mail.ru
но снижает приверженность пациентов профилактической терапии мигрени, длительность которой должна составлять 6-12 мес. В связи с этим особый интерес представляют новые методы эффективного лечения мигрени, обладающие наименьшим количеством нежелательных явлений.
Прибор Цефали (CEFALY Technology, Бельгия) является чрескожным электростимулятором супраорбитального нерва (ветвь тройничного нерва). Аппарат разработан для терапии мигрени и был одобрен FDA (U.S. Food and Drug Administration - Управление по контролю качества пищевых продуктов и медикаментов США) в 2014 г. для профилактического лечения и в 2017 г. для купирования приступов мигрени [1]. Прибор оснащен тремя основными программами:
• программа Цефали для лечения приступов мигрени или головной боли напряжения (высокая частота, одна длинная сессия) - оказывает седативный эффект, снижает интенсивность головной боли;
• программа Цефали для профилактики головной боли и мигрени (низкая частота, ежедневные короткие сессии) - постепенно восстанавливает нормальную функцию болевого матрикса, повышает порог возникновения мигрени и значительно снижает частоту приступов;
• программа Цефали, обеспечивающая седативный эффект, - предназначена для постепенного привыкания к прибору.
Особо следует выделить седативный эффект прибора Цефали, что позволяет купировать тревожность и избыточное мышечное напряжение во время приступа [2].
Эффективность чрескожной электростимуляции первой ветви тройничного нерва в лечении мигрени c позиций доказательной медицины
В рандомизированном двойном слепом контролируемом исследовании PREMICE стимуляцию при помощи прибора Цефали получали 67 пациентов с мигренью в режиме по 20 мин ежедневно в течение 3 мес. Доля пациентов с сокращением числа дней с мигренью в группе с применением прибора составила 38,2% против 12,1% в группе с бутафорской манипуляцией [3]. Использование прибора позволило сократить частоту приступов мигрени и уменьшить количество принимаемых препаратов для купирования мигрени в сравнении с бутафорской процедурой. В небольшом (п = 24) проспективном неконтролируемом исследовании проводилась профилактическая терапия мигрени с помощью прибора Цефали у пациентов с эпизодической мигренью с низкой частотой приступов (в среднем 4,5 дня в месяц) в сравнении со стандартной профилактической терапией. Доля пациентов со снижением частоты приступов мигрени на 50% и более через 60 дней составила в указанных группах 81 и 75% соответственно [4]. В обоих исследованиях не было отмечено нежелательных явлений. Также в оба исследования не включались пациенты с высокой частотой мигрени.
В открытое исследование было включено 100 пациентов, из них у 23 имела место хроническая мигрень, у остальных - эпизодическая. У 6 пациентов была медика-ментозно-индуцированная головная боль. В исследование не включались пациенты с кожной аллодинией (ощущение боли в ответ на неболевое раздражение). Пациенты получали профилактическую терапию с использованием прибора Цефали в течение 12 нед, комплаентность составляла 90%. Среднее количество дней с мигренью снизилось с 8,16 до начала лечения до 6,84 через 12 нед применения прибора. У 7 пациентов были отмечены нежелательные явления (сонливость, головная боль, неприятные ощущения в зоне стимуляции) [5].
Еще в одном небольшом открытом неконтролируемом проспективном исследовании по эффективности профилактики мигрени с помощью прибора Цефали лечение проводилось 23 пациентам с хронической мигренью, при этом у 35% участников наблюдалось снижение количества дней с мигренью в месяц на 50% и более к 4-му месяцу терапии. Четыре пациента (17,4%) выбыли из исследования, у 3 из них отмечалась непереносимость процедуры (нарастание головной боли, развитие болей в шее) [6].
Ряд исследований был посвящен эффективности указанного метода для купирования приступа мигрени. В открытом исследовании, включавшем 30 пациентов, средняя интенсивность боли уменьшилась на 57%, а через 1 ч лечения у 77% пациентов отмечалась более чем 50% редукция боли. Побочных эффектов зафиксировано не было. В это исследование не включались пациенты с кожной аллодини-ей, что делает выборку нерепрезентативной [7]. В много-
центровом двойном слепом рандомизированном исследовании ACME изучалось использование чрескожной стимуляции для купирования приступов у 106 пациентов с эпизодической или хронической мигренью. Среднее снижение интенсивности боли через 1 ч от начала лечения составило 59% в группе прибора Цефали и 30% - в группе с бутафорской процедурой. Полное купирование боли через 1 ч было достигнуто у 29 и 6% пациентов соответственно [8].
Наиболее масштабным было ретроспективное исследование, в котором изучали опыт использования прибора Цефали у 2313 пациентов в течение тестового периода (40 дней). По результатам исследования, 54,4% индивидуумов сообщили об удовлетворенности лечением и были готовы приобрести прибор. Нежелательные явления были зарегистрированы в 4,3% случаев, 2% пациентов не могли использовать прибор из-за локальной боли или парестезий, 0,82% пациентов отметили сонливость, повышенную утомляемость или бессонницу, 0,52% - головную боль после стимуляции и 0,09% - местные аллергические реакции [9].
Антиноцицептивный механизм действия чрескожной электростимуляции первой ветви тройничного нерва при мигрени
Тригеминальный путь играет ключевую роль в патофизиологии мигрени. Передневерхняя область головы - наиболее частая зона, в которой возникает боль при мигрени, -иннервируется первой ветвью (V1, офтальмическая) тройничного нерва [10]. При помощи функциональной магнитно-резонансной томографии был установлен патологический характер циклической активации тройничного нерва в ответ на ноцицептивные стимулы при мигрени. Характерной является более низкая активация в межприступном периоде и ее увеличение перед приступом [11]. Выявлена недостаточность габитуации (привыкание) мигательного рефлекса, что отражает нарушение нормальной модуляции болевых импульсов в системе тройничного нерва. В исследовании у 10 пациентов с мигренью после 20-минутного сеанса чрес-кожной электростимуляции тройничного нерва отмечалось немедленное снижение амплитуды мигательного рефлекса, что свидетельствует о нормализации активности нейронов [12]. Кроме того, было установлено, что профилактическое лечение прибором Цефали способствует нормализации функции болевого матрикса на центральном уровне [13].
Опыт использования чрескожной электростимуляции первой ветви тройничного нерва в лечении мигрени
В Университетской клинике головной боли (Москва) с мая по октябрь 2019 г. 12-недельный курс чрескожной электростимуляции первой ветви тройничного нерва с помощью прибора Цефали был проведен 17 пациентам с эпизодической мигренью без ауры. Эти пациенты при планировании терапии предпочли немедикаментозный метод терапии (11 пациентов), либо ранее проводимая лекарственная терапия у них была неэффективна или плохо переносилась
(6 пациентов). Среднее количество дней с мигренью до лечения составило 8,3 ± 3,4, через 12 нед терапии - 5,1 ± 2,8 (р = 0,03). Снижение количества дней с головной болью более чем наполовину отмечено у 5 пациентов (29,4%). Это были индивидуумы с частотой приступов мигрени 4-5 дней в месяц, с продолжительностью приступа менее 1 сут, со стабильным течением мигрени без учащения приступов за полгода до начала терапии, с хорошим ответом на купирование приступа триптанами, без коморбидных заболеваний. У пациентов с частыми и продолжительными приступами (8 дней в месяц и более), с отсутствием ответа на профилактическую терапию в анамнезе, низким ответом на трип-таны и учащением приступов за 6 мес до начала терапии снижения частоты дней с мигренью более чем наполовину не отмечалось, в связи с чем в дополнение к процедурам с использованием прибора Цефали через 8 нед терапии им были назначены метопролол (50-100 мг/сут) либо канде-сартан (16 мг/сут). Сочетанная медикаментозная терапия и электростимуляция позволили добиться клинически значимого результата еще у 4 пациентов. Два пациента жаловались на неприятные ощущения в виде болезненности в лобной области и сокращений мышц лба. У 1 пациента отмечалось покраснение кожи в зоне стимуляции.
Выполненный ретроспективный анализ имеет ряд ограничений: небольшая выборка пациентов, назначение дополнительной терапии во время проведения курса электростимуляции, отсутствие группы сравнения. Представленный опыт отражает использование метода в условиях реальной клинической практики. Полученные данные позволяют констатировать, что прибор Цефали может быть рекомендован пациентам с нечастой, неосложненной, непрогрессирующей мигренью, а также в качестве дополнительного к стандартному медикаментозному лечению средства терапии при более агрессивном течении заболевания.
Прибор Цефали имеет очень ограниченные противопоказания, включающие недавно перенесенную травму головы и неумение пользоваться устройством. Повышенная чувствительность и непереносимость ощущений, связанных с электрической стимуляцией, встречаются в единичных случаях. У пациентов с аллергией на акрил следует использовать гипоаллергенные электроды. Прибор может применяться для купирования головной боли напряжения,
а также в терапии детей с 8 лет под присмотром взрослых, в терапии подростков, беременных и кормящих, пациентов с кардиостимуляторами. Данных об использовании прибора у указанных групп пациентов пока недостаточно, но мы надеемся, что с более широким внедрением прибора в практику такие данные появятся.
1. Lauritsen CG, Silberstein SD. Rationale for electrical parameter determination in external trigeminal nerve stimulation (eTNS) for migraine: a narrative review. Cephalalgia 2019 May;39(6):750-60.
2. Piquet M, Balestra C, Sava SL, Schoenen JE. Supraorbital transcutaneous neurostimulation has sedative effects in healthy subjects. BMC Neurology 2011 Oct;11:135.
3. Schoenen J, Vandersmissen B, Jeangette S, Herroelen L, Vanden-heede M, Gérard P, Magis D. Migraine prevention with a supraorbital transcutaneous stimulator: a randomized controlled trial. Neurology 2013 Feb;80(8):697-704.
4. Russo A, Tessitore A, Conte F, Marcuccio L, Giordano A, Tedeschi G. Transcutaneous supraorbital neurostimulation in "de novo" patients with migraine without aura: the first Italian experience. The Journal of Headache and Pain 2015;16:69.
5. Danno D, ligaya M, Imai N, Igarashi H, Takeshima T. The safety and preventive effects of a supraorbital transcutaneous stimulator in Japanese migraine patients. Scientific Reports 2019 Jul;9(1):9900.
6. Di Fiore P, Bussone G, Galli A, Didier H, Peccarisi C, D'Amico D, Fre-diani F. Transcutaneous supraorbital neurostimulation for the prevention of chronic migraine: a prospective, open-label preliminary trial. Neurological Sciences 2017 May;38(Suppl 1):201-6.
7. Chou DE, Gross GJ, Casadei CH, Yugrakh MS. External trigeminal nerve stimulation for the acute treatment of migraine: open-label trial on safety and efficacy. Neuromodulation 2017 0ct;20(7):678-83.
8. Chou DE, Shnayderman Yugrakh M, Winegarner D, Rowe V, Kuru-villa D, Schoenen J. Acute migraine therapy with external trigeminal neurostimulation (ACME): a randomized controlled trial. Cephalalgia 2019 Jan;39(1):3-14.
9. Magis D, Sava S, d'Elia TS, Baschi R, Schoenen J. Safety and patients' satisfaction of transcutaneous supraorbital neurostimulation (tSNS) with the Cefaly(R) device in headache treatment: a survey of 2,313 headache sufferers in the general population. The Journal of Headache and Pain 2013 Dec;14:95.
10. Dubin AE, Patapoutian A. Nociceptors: the sensors of the pain pathway. The Journal of Clinical Investigation 2010 Nov;120(11):3760-72.
11. Stankewitz A, Aderjan D, Eippert F, May A. Trigeminal nociceptive transmission in migraineurs predicts migraine attacks. The Journal of Neurosciences 2011 Feb;31(6):1937-43.
12. Gérardy PY, Fabry D, Fumal A, Schoenen J. A pilot study on supraorbital surface electrotherapy in migraine. Cephalalgia 2009 Jan;29(1):134.
13. Russo A, Tessitore A, Esposito F, Di Nardo F, Silvestro M, Trojsi F, De Micco R, Marcuccio L, Schoenen J, Tedeschi G. Functional changes of the perigenual part of the anterior cingulate cortex after external trigeminal neurostimulation in migraine patients. Frontiers in Neurology 2017 Jun;8:282. j
Percutaneous Electrical Stimulation of the First Division of Trigeminal Nerve in Migraine Treatment: Literature Review and Personal Experience
Yu.E. Azimova, M.L. Kukushkin, and A.V. Amelin
Migraine is both a widespread neurological disease and a significant maladaptive factor in the population. Therapies for migraine prophylaxis are associated with possible adverse reactions and lower patient adherence to treatment. The Cefaly device, which is a percutaneous stimulator of the supraorbital nerve, is a new method of non-drug treatment of migraine attacks and their prevention. This article provides a selection of clinical studies that have shown the effectiveness of this method for both prophylaxis and treatment of migraine attacks. Possible mechanisms of the Cefaly device antinociceptive action in migraine treatment are highlighted. In the final part of the article the authors present their personal experience of using Cefaly in a group of 17 patients suffering from episodic migraine without aura. It is shown that the Cefaly device can be recommended for patients with uncomplicated non-progressive migraine with infrequent pain episodes, as well as an addition to standard treatment in case of a more aggressive disease course.
Key words: migraine, prophylaxis, supraorbital nerve, percutaneous electrical stimulation, Cefaly, antinociceptive effect.
Читайте также:


