Что такое энцефалит расмуссена
В настоящее время неврологические болезни у детей становятся все более распространенными. Связано ли это с плохой экологией или появлением новых вирусных заболеваний, неизвестно. Одним из недугов, который развивается в шестилетнем возрасте, является энцефалит Р асмуссена , который протекает в хронической форме и затрагивает обычно одно полушарие головного мозга. По МКБ-10 это заболевание имеет шифр G 04.8, оно характеризуется эпилептическими припадками с потерей сознания.
Описание
Синдром Расмуссена представляет собой хронический очаговый энцефалит, который характеризуется присутствием когнитивных расстройств, эпилепсии, сенсомоторного дефицита. Это редкое заболевание головного мозга, присущее детям до пятнадцати лет, при котором происходит атрофия одного из полушарий. Взрослые и подростки болеют крайне редко. Впервые о недуге заговорили в 1958 году благодаря американскому врачу Т. Расмуссену. Он на протяжении тридцати пяти лет наблюдал пятьдесят один случай заболевания у детей, поэтому данный недуг принято считать редким. Проявляется заболевание в слабости одной стороны тела, нарушением речи, умственными и неврологическими отклонениями.
Этиология и эпидемиология
Энцефалит Расмуссена (фото, страдающих данным недугом, предоставляется) в основном наблюдается у детей от пяти до восьми лет после перенесенного ОРВИ. Главной особенностью считается то, что патология может проявиться в возрасте до двух лет. Развивается энцефалит в двух случаях из ста семи, в возрасте менее восемнадцати лет. В настоящее время существуют две гипотезы, согласно которым воспаление головного мозга бывает результатом влияния инфекций, или оно может носить аутоиммунный характер. После достижения своего пика прогрессирование патологии замедляется и останавливается, но неврологические нарушения остаются на всю жизнь.
Энцефалит Расмуссена: причины синдрома
На сегодняшний день точные причины патологии неизвестны. Медики утверждают, что недуг может появиться в результате воздействия вирусов или иметь аутоиммунный генезис. Некоторые специалисты относят заболевание к вирусной нейроинфекции, но попытки выделить возбудитель безрезультатны. В пользу иммуногенетических факторов развития патологии говорит тот факт, что были выявлены у больных антитела к глутаматному рецептору, воздействие которых провоцирует гибель нейронов. Поэтому Р асмуссена энцефалит обуславливается очаговым характером, при котором поражается одна доля мозга. Если недуг распространяется на оба полушария, пациент умирает.
Симптомы
Главным признаком заболевания является эпилепсия с утратой сознания. В некоторых случаях появляются моторные приступы без потери сознания, которые наблюдаются на лице или одной конечности. Практически всегда происходят подергивания мышц. В начале недуга они отсутствуют, проявляются только спустя несколько месяцев или лет после первых приступов эпилепсии. Очень часто энцефалит Расмуссена симптомы имеет очаговые, что проявляется гамипарезом. При этом присутствуют сенсорные нарушения, афазия, когнитивные расстройства, олигофрения и иные психические отклонения.
Стадии развития недуга
В медицине принято различать три стадии патологии:
- Продромальная стадия, продолжительность которой может составлять от восьми месяцев до восьми лет. У большей части больных наблюдаются простые судорожные пароксизмы. В остальных случаях проявляется эпилепсия. Сначала судороги нечастые, постепенно число приступов возрастает. Когда эпилептический припадок наблюдается в первый раз, он сопровождается параличом Тодда, что возникает в конечностях в виде судорожных сокращений.
- Период активный (острый), характеризующийся присоединением неврологических и когнитивных отклонений и судорог мышц. Приступы эпилепсии затрагивают одну половину тела только у десяти процентов больных. Эта стадия может продолжаться от четырех до восьми месяцев.
- Резидуальная стадия или период стабилизации обусловливается стойкими припадками и неврологическими отклонениями, но не частыми. Р асмуссена энцефалит стабилизируется спустя три года после первого проявления. Хотя приступы становятся реже, остаются зрительные, когнитивные и сенсомоторные расстройства. У некоторых больных наблюдается ожирение и раннее половое созревание.
Патология у взрослых
Заболевание у взрослых наблюдается значительно реже, чем у детей. Так, энцефалит Расмуссена во взрослом возрасте сопровождается поражением затылочной доли мозга и обоих полушарий. В начале проявления болезни происходят двигательные расстройства и височная эпилепсия. У взрослых людей энцефалит протекает в две стадии и лечится в основном иммуноглобулином, оперативное вмешательство может не дать никаких результатов. Патология сопровождается неврологическими расстройствами и атрофией головного мозга, но они менее выражены, чем в детском возрасте.
Диагностика
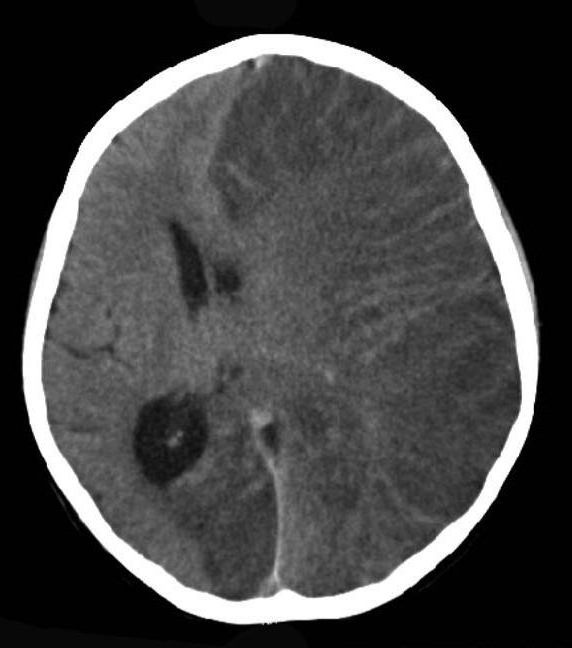
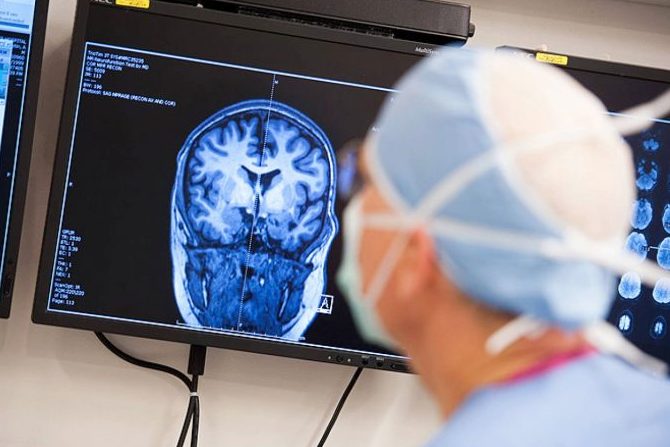
На первой стадии заболевания симптоматика практически отсутствует, поэтому поставить точный диагноз затруднительно. Когда патология переходит в острую стадию, наблюдается центральный гемипарез, постоянные мышечные судороги, нарушения речи, когнитивные расстройства, психическая истощаемость. Чтобы выявить энцефалит Расмуссена, диагностика проводится при помощи электроэнцефалографии, которая показывает явные нарушения. Также проводится исследование полей зрения, МРТ и КТ головного мозга, которые показывают увеличение зоны атрофии коры. Обследования проводят в динамике для того, чтобы правильно оценивать степень моторных нарушений. Также необходимо периодическое нейропсихологическое исследование для определения когнитивных нарушений.
Дифференциальная диагностика
С целью исключения другой патологии ЦНС проводят лабораторную диагностику и анализ цереброспинальной жидкости. Необходимо отличать данное заболевание от внутримозговых опухолей, кист, энцефалитами другого происхождения и другими видами детских эпилепсий. Чтобы поставить точный и правильный диагноз, проводят дифференциальную диагностику с синдромами Ландау-Клеффнера и Леннокса-Гасто, корковой дисплазией и т. д.

Лечение
Энцефалит Расмуссена методики лечения предполагает различные, начиная от традиционной терапии и, заканчивая оперативным вмешательством. В качестве начального лечения обычно применяют терапию иммуноглобулинами. Затем к ней добавляют кортикостероиды, иммуносупрессию. В некоторых случаях используют плазмафарез и иммуносорбцию.

Прогноз
Чаще всего Р асмуссена энцефалит имеет неблагоприятный прогноз. Смерть может наступить в период от трех до пятнадцати лет после первого случая эпилептического приступа. В некоторых случаях возможна стабилизация недуга, но у больных наблюдается тяжелая двигательная и когнитивная активность. Если патология поражает оба полушария, то наступает летальный исход. Это происходит в основном в том случае, когда патология проявляется в раннем возрасте, что связано с незрелостью иммунной системы ребенка. Если болезнь не лечить, то у человека отмечается умственная отсталость, паралич. Хирургическое вмешательство может способствовать снижению числа приступов, но у больных остается нарушение речи и парез.
Энцефалит Расмуссена – воспалительная болезнь, которая имеет прогрессирующее хроническое течение и характеризуется очаговым поражением одного из мозговых полушарий, что предшествует атрофии его тканей.

Клиническая картина болезни представляет собой совокупность таких симптомов: когнитивное расстройство, сенсомоторный дефицит, эпилептические припадки, невнятная речь: синдром Расмуссена диагностируется у детей младше 15 лет.
Опасность очагового энцефалита состоит в его резистентности к лечению: купировать специфическую симптоматику консервативным путем невозможно.
Что это такое энцефалит Расмуссена?
Энцефалитом Расмуссена называют хроническое заболевание, которое стремительно прогрессирует и проявляется в виде очагового поражения полушарий мозга, что способствует развитию специфической симптоматики.
Характерными признаками синдрома Расмуссена являются возникновение кожевниковской эпилепсии, расстройство когнитивной функции, нарушение речевого аппарата, а также появление неврологических отклонений.
Подробно особенности очагового заболевания впервые описал американский врач Т. Расмуссен, в результате чего оно было названо в честь своего первооткрывателя энцефалитом Расмуссена. Согласно статистике ученого, данная хроническая воспалительная патология диагностируется редко: в зоне риска пребывают маленькие дети от пяти до восьми лет. В единичных случаях, именуемых также атипичными, синдром Расмуссена выявляется у новорожденных малышей младше года и подростков старше 13 лет.
Предпосылкой к развитию очагового энцефалита является перенесенное малышом инфекционное заболевание. В неврологии существует две гипотезы, подтверждающие тот факт, что синдром Расмуссена имеет аутоиммунный характер, а также является результатом поражения мозгового вещества инфекционными агентами.
Несмотря на то что после достижения патологическим процессом пика своего развития, он начинает постепенно утихать, неврологические отклонения, образовавшиеся как сопутствующие осложнения, не исчезают, а, напротив, прогрессируют.
Морфологической особенностью хронического энцефалита принято считать его очаговый характер: воспалительный процесс поражает одно полушарие мозга. Гораздо реже на раннем этапе развития патологии наблюдаются двухсторонние морфологические изменения, но с единичным очагом воспаления. Если энцефалит Расмуссена характеризуется одновременным поражением обоих полушарий, лечение имеет неблагоприятный прогноз.
Причины энцефалита
На сегодняшний день точная этиология воспалительной патологии не была установлена. Медицинские специалисты в качестве гипотез выделяют две вероятные причины, которые могут спровоцировать очаговое поражение мозгового полушария: заболевание образуется как сопутствующее осложнение вирусной инфекции либо аутоиммунного расстройства.
Согласно первой гипотезе, синдром Расмуссена развивается как нейроинфекция, что позволяет отнести данную патологию к группе вирусных заболеваний. Как подтверждение первой гипотезы, выступают изменения, которые обнаруживает врач во время гистологического анализа церебральных тканей. В ходе их исследования доктор выявляет такие патологии, как мелкоочаговый глиоз и периваскулярный инфильтрат.
Основанием к формированию аутоиммунной теории является выявление в крови больных антител к глутаматному рецептору, которые активно воздействуют не только на нервные клетки, но также ионные каналы, способствуя их раскрытию. Патологическое влияние антител становится причиной гибели нейронов и астроцитов.
Риск развития болезни Расмуссена возрастает у тех пациентов, у которых близкие родственники страдают от аутоиммунных расстройств. Данный факт позволяет предположить, что хронический энцефалит имеет наследственную природу и его появление может быть спровоцировано HLA-галотипами.
Симптоматика
Главным симптомом энцефалита Расмуссена принято считать кожевниковскую эпилепсию, которая представляет собой совокупность парциальных судорожных припадков. При хроническом воспалении мозга у пациента наблюдаются фокальные приступы моторного типа, которые поражают как лицо, так и конечности, но не провоцируют потерю сознания.
Характерным признаком развития синдрома Расмуссена является также фокальные подергивания мышц, которые называются миоклониями. На раннем этапе воспалительного заболевания симптом отсутствует: мышечные подергивания начинают развиваться совместно с очаговым неврологическим дефицитом, а после принимают постоянный характер.
По мере развития патологического процесса клиническая картина усугубляется симптомами:
- нарушение сенсорной функции;
- развитие олигофрении;
- ухудшение памяти и внимания;
- частое онемение конечностей и туловища;
- расстройство когнитивной функции;
- изменение психического фона.
Запущенный синдром Расмуссена характеризуется ослабеванием мышечного корсета и развитием болезненных спазмов, что обуславливает частые падения больного и высокий риск потери сознания.
Помимо физического состояния, ухудшается мозговая активность, чему предшествует атрофия тканей, локализующихся на пораженном полушарии мозга.
Стадии
Выделяют три основных стадии развития энцефалита Расмуссена:
- Продромальный этап характеризуется нечастым развитием фокальных судорог двигательного типа: реже первая стадия сопровождается возникновением эпилептических припадков. Первичное проявление эпилепсии усугубляется параличом Тодда, который поражает конечности в виде мелких хаотичных сокращений. В среднем продолжительность продромального периода составляет три года.
- Острая (активная), стадия предполагает усугубление клинической картины такими симптомами, как мышечные судороги, неврологические отклонения, когнитивное расстройство, нарушенная речь. Помимо очаговой симптоматики, пациент жалуется на частые моторные пароксизмы и приступы эпилепсии одностороннего типа. Во время острой стадии паралич Тодда также усугубляется, что обусловлено увеличением периода двигательного дефицита. Средняя продолжительность активного периода составляет шесть месяцев.
- Резидуальный этап , именуемый также периодом стабилизации, характеризуется снижением частоты проявления судорог, но при этом зрительные и когнитивные нарушения прогрессируют. Во время резидуального этапа у пациента проявляются такие эндокринные патологии: ожирение и несвоевременное половое созревание.
Текущий этап развития хронического энцефалита определяется лечащим врачом, исходя из 2 показателей – частоты эпилептических припадков и наличия гемипареза.
Состояние здоровья пациента на третьей стадии патологии обуславливается эффективностью лечения: если терапия была проведена некачественно, у больного частично парализованы конечности и наблюдается умственная отсталость.
Способы диагностики
Первая стадия хронического энцефалита характеризуется бессимптомным течением, поэтому обнаружить инфекционную патологию на раннем этапе развития очень сложно. Показаниями к посещению невролога являются такие симптомы, как частые судороги мышц, невнятная речь, расстройство когнитивной функции, а также психическое истощение, которые свидетельствует о наличии в головном мозге воспалительного очага.
После внешнего осмотра и опроса пациента, врач направляет его на комплексное обследование. Основополагающим методом диагностики является электроэнцефалография, в ходе которой доктор оценивает активность мозга и выявляет пораженную область. Больной посещает такую процедуру, как магнитно-резонансная томография, чтобы врач имел возможность определить степень атрофии мозговой оболочки.
Офтальмоскопия оказывается малоинформативной при изучении глазного дна, в ходе диагностики энцефалита доктор определяет поля зрения, что позволяет обнаружить гемианопсию. Для анализа когнитивных нарушений, а также определения степени их тяжести пациенту проводят нейропсихологическое исследование.
Инструментальная диагностика синдрома Расмуссена выполняется в динамике, чтобы при оценке результатов обследования лечащий врач с точностью определил степень расстройства моторной функции.
Дифференциальная диагностика
Схожесть клинической картины, развивающейся при энцефалите Расмуссена, с симптоматикой неврологической патологии, внутримозговой опухоли, а также церебральной кисты, обуславливает необходимость проведения дифференциальной диагностики. Помимо инструментального исследования, пациенту показана пункция спинномозгового вещества, которое в последующем как биоматериал доставляют в лабораторию.
Методы лечения
Существует множество различных способов лечения энцефалита Расмуссена, что объясняется неопределенностью природы данного вирусного заболевания. Лечение на ранней стадии развития хронической патологии основывается на проведении противоэпилептической и патогенетической терапий, которая позволяет замедлить атрофию мозговых тканей.
Патогенетическая терапия предполагает проведение иммуномодулирующего лечения, а также прием больным противовирусных препаратов глюкокортикостероидов. В медицине при раннем лечении энцефалита используется терапия иммуноглобулином, которую по мере прогрессирования клинической картины дополняют такими кортикостероидами, как Дексаметазон либо Метилпреднизолон.
Врачи не рекомендуют отказываться от проведения оперативного вмешательства. Несмотря на то, что хирургическая операция не обеспечит полное исцеление пораженных тканей мозга, она позволит замедлить развитие стойкого неврологического дефицита, который предшествует проявлению таких осложнений, как полный паралич и деменция.
В качестве вспомогательного метода лечения, который позволяет повысить эффективность основной терапии, применяется лечебная диета. Она основывается на следующем: в рационе пациента должны присутствовать в большом количестве продукты, богатые жирами, а в малом количестве продукты, в составе которых присутствуют углеводы.
Прогноз
Иногда лечение энцефалита Расмуссена имеет неблагоприятный прогноз. Высокий риск смертности наблюдается среди пациентов дошкольного возраста, у которых поражены одновременно два мозговых полушария, что обусловлено слабостью их иммунной системы.
Своевременное хирургическое вмешательство не избавляет от когнитивных и двигательных расстройств, но позволяет не только сократить частоту эпилептических приступов, но также стабилизировать общее состояние больного.
Если пациент игнорирует хронический энцефалит, воспалительный процесс начинает усугубляться и провоцирует возникновение необратимых осложнений – паралича и умственной отсталости.
МКБ-10
- Причины
- Патоморфология
- Симптомы энцефалита Расмуссена
- Стадии энцефалита Расмуссена
- Диагностика
- Лечение энцефалита Расмуссена
- Консервативная терапия
- Хирургическая тактика
- Прогноз
- Цены на лечение
Общие сведения
Энцефалит Расмуссена — прогрессирующий очаговый энцефалит с хроническим течением, характеризующийся наличием кожевниковской эпилепсии, очагового сенсомоторного неврологического дефицита и когнитивных расстройств. Подробная информация о нем впервые была предоставлена медицинскому сообществу в 1958 году американским врачом Т. Расмуссеном. Как отдельная нозологическая единица энцефалит Расмуссена выделен относительно недавно. Заболевание является крайне редким. Сам Расмуссен в течение 35 лет наблюдал лишь 51 случай подобного энцефалита.
Заболеванию подвержены только дети. Около 85% случаев приходится на возраст до 10 лет. Пик заболеваемости попадает на возрастной период от 5 до 8 лет. Единичные варианты, когда энцефалит Расмуссена дебютирует до 1 года или после 14-летнего возраста, считаются атипичными. Характерно начало энцефалита после перенесенного инфекционного заболевания (чаще ОРВИ). В литературе по неврологии указаны случаи, когда энцефалит Расмуссена сочетался с прогрессирующей гемиатрофией лица.

Причины
В настоящее время этиопатогенез не установлен. В качестве гипотез рассматриваются 2 варианта: вирусная этиология и аутоиммунный генез заболевания.
- Приверженцы вирусной гипотезы считают энцефалит Расмуссена медленно текущей вирусной нейроинфекцией и соответственно относят его к вирусным энцефалитам. В пользу вирусной теории говорят изменения, обнаруживаемые при гистологическом исследовании пораженных церебральных тканей (периваскулярные инфильтраты, мелкоочаговый глиоз, пролиферация микроглии). Однако все попытки выделить возбудитель пока остаются безрезультатными.
- В пользу аутоиммунной теории свидетельствуют исследования 2002 года, выявившие антитела к глутаматному рецептору, в результате воздействия которых происходит раскрытие ионных каналов и возбуждение нейронов. При этом эксайтотоксичность (повреждение нервных клеток под действием возбуждающих нейротрансмиттеров) обуславливает гибель астроцитов и нейронов. Кроме того, у пациентов, имеющих энцефалит Расмуссена, отмечается высокая встречаемость антигенов НLА. Вероятно, подверженность нейронов указанным выше патологическим изменениям обусловлена иммуногенетическими факторами.
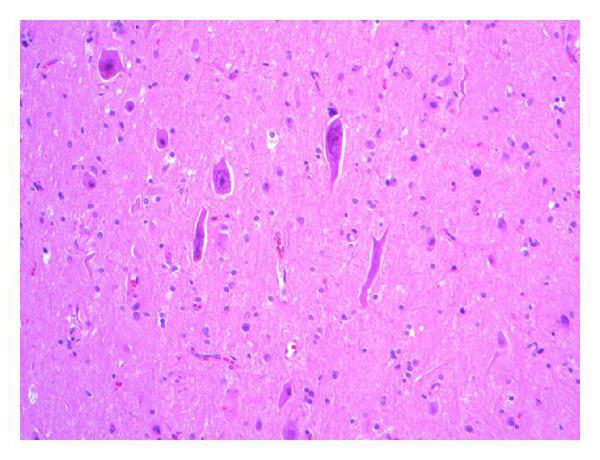
Патоморфология
Морфологически энцефалит Расмуссена отличается очаговым характером возникающих изменений. Патологические процессы распространяются на одну долю или одну гемисферу мозга. В отдельных случаях при раннем дебюте заболевания имеет место двусторонний характер морфологических изменений, однако всегда выявляется первичный очаг поражения. Варианты с распространением патологического процесса на вторую гемисферу мозга являются прогностически неблагоприятными и зачастую приводят к гибели пациентов.
Симптомы энцефалита Расмуссена
Базовым симптомокомплексом выступает кожевниковская эпилепсия — сочетание парциальных судорожных эпиприступов с миоклониями. Наиболее часто наблюдаются простые (без утраты сознания) моторные фокальные приступы, локализующиеся в лице или одной из конечностей. Они могут носить клонический или тонический характер. Возможна вторичная генерализация пароксизмов с переходом в клонико-тонический генерализованный эпиприступ. Миоклонии — фокальные мышечные подергивания — носят практически постоянный характер. В начале заболевания они могут отсутствовать, появляются через несколько месяцев или возникают вместе с очаговым неврологическим дефицитом спустя 1,5-2,5 года после дебюта эпиприступов.
Очаговая симптоматика представлена в основном центральным гемипарезом, контралатеральным пораженной гемисфере. Наблюдаются сенсорные нарушения по проводниковому типу, гемианопсия, афазия (при нарушениях в доминантном полушарии). Когнитивные расстройства, сопровождающие энцефалит Расмуссена, сводятся к прогрессирующим нарушениям памяти, внимания, праксиса и приводят к развитию олигофрении. Сочетаются с психическими отклонениями.
- Продромальный период может продолжаться несколько лет. У 70% пациентов характеризуется возникновением простых фокальных судорожных пароксизмов двигательного типа. В 20% случаев энцефалит Расмуссена манифестирует эпилептическим статусом. Возможно развитие вторично-генерализованных эпиприступов. В начальном периоде частота пароксизмов, как правило, небольшая; в дальнейшем наблюдается ее существенный рост. Уже в дебюте энцефалита возможно появление паралича Тодда — транзиторного пареза, возникающего в конечностях вслед за происходящими в них в ходе эпиприступа судорожными сокращениями.
- Активный период знаменуется присоединением очаговых неврологических симптомов (гемипареза, гемианопсии, гемигипестезии, нарушений речи), мнестических нарушений и практически постоянными миоклониями. В этой стадии у 80% пациентов наблюдаются простые фокальные моторные пароксизмы, у 28% - сложные фокальные приступы, у 40% - вторично-генерализованные, у 23% - соматосенсорные. Эпилептические гемиприступы по типу джексоновской эпилепсии, затрагивающие мышцы одной половины туловища, согласно некоторым авторам, встречаются лишь в 10% случаев. Период длительности двигательного дефицита при параличе Тодда постепенно увеличивается, затем отмечается перманентный гемипарез, со временем принимающий стойкий характер.
- Период стабилизации у большей части пациентов (около 80 %) наступает спустя не более 3-х лет от времени манифестации энцефалита. Отмечается стабилизация и даже некоторое понижение частоты судорожных приступов. Однако на этом фоне продолжают прогрессировать сенсомоторные, зрительные и когнитивные нарушения. У четверти пациентов диагностируют нейроэндокринные расстройства: преждевременное половое созревание, ожирение.
Диагностика
В продромальном периоде в связи с отсутствием очаговой симптоматики постановка точного диагноза весьма затруднительна. В активной стадии невролог при обследовании выявляет наличие центрального гемипареза с усилением рефлексов и пирамидными знаками, постоянные миоклонические сокращения, нарушения речи, повышенную психическую истощаемость, снижение памяти и внимания и пр. нарушения.
- Электроэнцефалография. В активном периоде выявляет нарушения у всех пациентов. Отмечается замедление основного ритма, возможно полное отсутствие альфа-ритма. В пораженном полушарии наблюдается пик-волновая активность.
- Офтальмологическая диагностика.Определение полей зрения выявляет гемианопсию, при офтальмоскопии изменения глазного дна зачастую отсутствуют.
- Лабораторная диагностика. Исследование цереброспинальной жидкости проводятся с целью исключения другой клинически сходной патологии ЦНС.
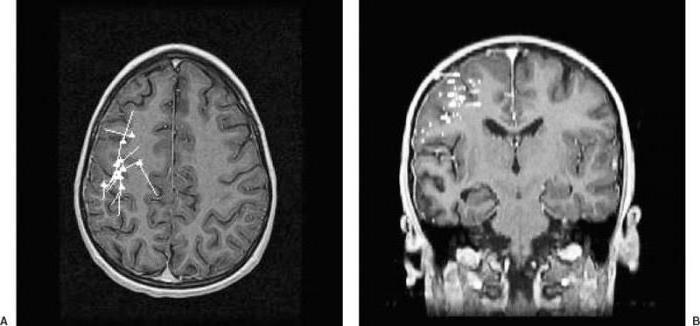
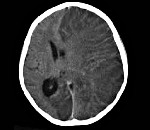
- Томография. Первостепенное значение в постановке диагноза имеет проведение КТ или МРТ головного мозга в динамике. Патогномоничным томографическим признаком, характеризующим энцефалит Расмуссена, выступает прогрессирующая церебральная гемиатрофия. Как правило, вначале регистрируется увеличивающееся с течением времени расширение сильвиевой щели, затем отмечаются атрофические изменения конвекситальных отделов церебральной коры. При наблюдении в динамике типично увеличение зоны корковой атрофии наподобие растекания масляного пятна по пергаменту.
Дифференциальная диагностика проводится с:
Лечение энцефалита Расмуссена
Консервативная терапия включает противоэпилептическое лечение и попытки патогенетической терапии, направленной на замедление прогрессирования атрофических изменений в мозге. Сопровождающие энцефалит Расмуссена эпилептические приступы относятся к резистентным формам эпилепсии.
Антиконвульсантную терапию обычно начинают с назначения вальпроатов. Препаратами выбора также являются топирамат, леветирацетам и фенобарбитал. Резистентность пароксизмов заставляет врачей переходить на комбинированную терапию. Рекомендованы сочетания вальпроатов с топираматом или леветирацетамом, топирамата с леветирацетамом. У некоторых пациентов эффективно сочетание вальпроатов с карбамазепином, хотя последний противопоказан в качестве монотерапии по причине усугубления миоклонических проявлений. Отдельные авторы указывают на временный антиконвульсивный эффект внутривенных инфузий больших доз ноотропила.
Относительно методов патогенетической терапии пока не существует единого мнения. Применяется иммуносупрессивное и иммуномодулирующее лечение, назначение противовирусных фармпрепаратов и глюкокортикостероидов. Последнее время в качестве стартового лечения все чаще используют терапию иммуноглобулинами. По мере прогрессирования симптоматики к ним добавляют кортикостероиды (дексаметазон, метилпреднизолон). При отсутствии положительного результата такой терапии переходят к иммуносупрессии с использованием азатиоприна или циклофосфана. Однозначных данных о результативности противовирусного лечения с применением зидовудина, ацикловира, интерферона пока нет. Возможно проведение плазмафереза, иммуносорбции.
Прогноз
В большинстве случаев энцефалит Расмуссена имеет неутешительный прогноз. За исключением единичных случаев спонтанной стабилизации заболевания, у пациентов отмечается тяжелейший двигательный и когнитивный дефицит. Летальный исход может наступить в период от 3 до 15 лет со времени дебюта энцефалита.
Энцефалит Расмуссена (или болезнь Расмуссена) относится к хроническим прогрессирующим неврологическим заболеваниям преимущественно детского возраста, протекающим с поражением головного мозга. Это редкая спорадическая патология с яркими и тяжелыми клиническими проявлениями, ежегодно в мире выявляется около 2,4 новых случаев на 10 млн детей до 18 лет. Причем пик заболеваемости приходится на возраст 5-10 лет.
В чем суть заболевания

Энцефалитом называют воспалительное поражение головного мозга, с преимущественным вовлечением в патологический процесс его белого и серого вещества. При болезни Расмуссена в большинстве случаев выявляется одностороннее поражение головного мозга. При этом изменения носят необратимо прогрессирующий характер, что в итоге завершается выраженной атрофией (дегенерацией с уменьшением массы и объема) одного полушария. Возможно также отсроченное вовлечение второй половины мозга, что является прогностически очень неблагоприятным признаком.
Воспалительный процесс при болезни Расмуссена захватывает все слои головного мозга, но наибольшие изменения обычно отмечаются в затылочных и височных долях. Это объясняет характерную последовательность развертывания симптомов, а клиническая картина заболевания обусловлена грубыми многоочаговыми изменениями нервной ткани.
Почему развивается энцефалит Расмуссена
Причины развития на настоящий момент продолжают изучаться, однозначного мнения на этот счет у ученых до сих пор нет.
Существуют 2 точки зрения на этиологию заболевания:
- Аутоиммунная теория
- Вирусная теория
Возможность наличия возбудителя подтверждается особенностями гистологических изменений, которые напоминают картину при других энцефалитах с доказанной инфекционной природой. Некоторые исследователи склоняются к мнению, что провоцирующим или поддерживающим фактором служит асимптомное инфицирование цитомегаловирусом. Этот микроорганизм выделяется у многих заболевших детей. Тем не менее однозначных подтверждений вирусной теории нет, многочисленные попытки обнаружить возбудителя в тканях пораженного мозга остаются безуспешными.
В настоящее время большинство классификаций относит описываемую патологию к группе аутоиммунных заболеваний.
Патогенез
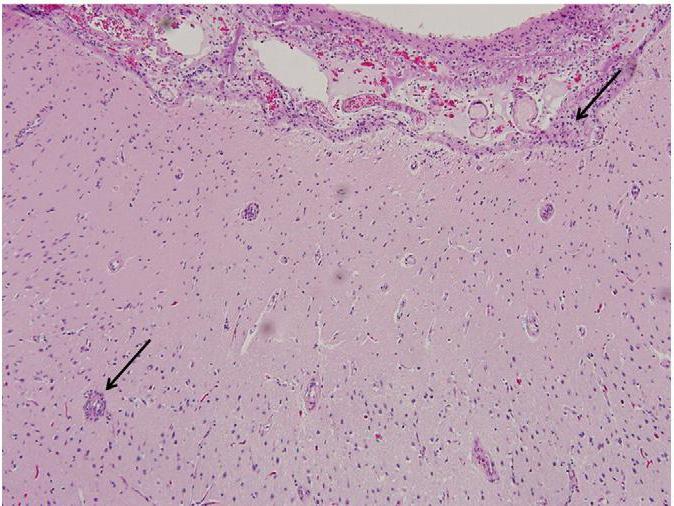
Происходящие в нервной ткани патологические процессы запускают механизм асептического воспаления. При этом повышается проницаемость гематоэнцефалического барьера, и вблизи возникших очагов начинают скапливаться цитокины и цитотоксические лейкоциты. Это усугубляет процесс повреждения нейронов, что сопровождается активацией и последующей гибелью астроцитов – характерным для энцефалита Расмуссена феноменом.
Результаты таких патологических процессов – прогрессирующее снижение количества живых и функционально активных нервных клеток, усиление процесса их апоптоза (запрограммированной гибели) и множественные дефекты межнейрональных связей.
Эти нарушения носят очаговый характер и имеют тенденцию к распространению, с захватом долей и затем всей гемисферы. Место погибших нейронов занимает нейроглия, что гистологически выглядит как глиоз или спонгиоз головного мозга. Этот процесс является необратимым, что объясняет недостаточную эффективность проводимой терапии и стойкость развивающегося неврологического дефекта.
Клиническая картина
Дебюту энцефалита Расмуссена в большинстве предшествует перенесенная за 1-3 месяца банальная вирусная инфекция (ОРВИ), протекавшая без признаков поражения мозговых структур и завершившаяся клиническим выздоровлением. Но у ряда заболевших не прослеживается никакого явного провоцирующего фактора. В предшествующем развитии ребенка при этом не отмечается клинически значимых отклонений.
- Эпилептические полиморфные припадки. При дебюте заболевания и в течение продромальной стадии речь чаще всего идет о периодических фокальных приступах, с небольшой зоной возбуждения нейронов в пределах небольшого участка мозга. В последующем они учащаются и усложняются, с присоединением других видов припадков и с тенденцией к вторичной генерализации припадка (с возбуждением большей части мозга и потерей сознания). Часто отмечается Кожевниковская эпилепсия, сложные парциальные припадки, возможны Джексоновские односторонние приступы и эпилептический статус.
- Миоклонии. Обычно множественные, упорные, распространенные, с формированием практически постоянного гиперкинеза.
- Центральные парезы. Уже на начальной стадии заболевания нередко появляется паралич Тодда – временный умеренный парез конечностей, приходящий на смену судорожному припадку. В последующем формируется постоянный односторонний центральный спастический гемипарез на стороне, противоположной пораженному полушарию. В вовлеченных конечностях снижена мышечная сила, повышены сухожильные рефлексы, выявляются пирамидные знаки.
- Когнитивное (интеллектуально-мнестическое) снижение с регрессом имеющихся навыков. Выраженность и скорость нарастания такого дефекта может быть различной, что зависит от степени вовлечения зон коры, ответственных за память, праксис, гнозис и другие когнитивные функции. Возможно быстрое формирование деменции (приобретенного слабоумия).
- Афазия (речевые нарушения). Обычно отмечается комбинация разных типов этого расстройства, с ухудшением понимания и производства речи.
- Лицевая гемиатрофия.
Появляются и другие неврологические нарушения, но они являются факультативными и лишь дополняют и усложняют клиническую картину.
Особенности течения заболевания
Энцефалит Расмуссена имеет определенную стадийность, проходя продромальный этап, острое и затем резидуальное состояние. Клиническими маркерами наступления очередной стадии служат определенные (чаще всего встречающиеся) симптомы и их динамика. Они же лежат в основе диагностики заболевания.
Манифестирует патология обычно простыми эпизодическими фокальными припадками, но почти в 20% случаев первым проявлением болезни становится внезапно развившийся эпилептический статус. Продолжительность продромального периода составляет обычно 1,5-3 года. Но возможно более быстрое течение, вплоть до полного развертывания комплекса симптомов в течение полугода. А иногда продромальный этап практически отсутствует, у заболевшего ребенка сразу появляются и прогрессивно нарастают множественные неврологические нарушения.

Клиническими признаками перехода процесса в острую стадию служат явное учащение и усложнение припадков, присоединение гемипареза, развитие постоянные миоклоний, прогрессивное появление все новых очаговых неврологических симптомов. Этот этап длится чаще всего от 8 мес. до 3 лет. А о стихании остроты заболевания свидетельствует стабилизация состояния, некоторое урежение и упрощение приступов, смягчение миоклоний.
Но следует понимать, что при переходе в резидуальную стадию не приходится говорить о регрессе имеющейся симптоматики. А некоторые из них (например, когнитивные нарушения) и вовсе имеют тенденцию к неуклонному нарастанию даже при стабилизации и послаблении других симптомов. В целом сформировавшийся неврологический дефект является уже неустранимым, причем у 99% пациентов отмечается стойкий спастический гемипарез.
При тяжелом течении не исключен летальный исход на острой стадии. Смерть наступает чаще всего вследствие некупируемого эпилептического статуса с отеком и дислокацей мозга, присоединившихся к выраженным парезам инфекционных осложнений.
Диагностика
Энцефалит Расмуссена необходимо дифференцировать с другими видами энцефалита различной этиологии, опухолью головного мозга и паранеопластическим синдромом, однополушарным васкулитом, васкулитом при системных заболеваниях соединительной ткани, рассеянным склерозом, подострым склерозирующим панэнцефалитом и др.
На острой стадии клиническая диагностика не представляет особых сложностей, сбор анамнеза и неврологический осмотр дополняются ЭЭГ и МРТ. Для достоверного подтверждения диагноза желательна биопсия нервной ткани. Но в качестве альтернативы такому инвазивному исследованию обычно используют контрастное МРТ с гадолинием или КТ, при этом должно быть отсутствие кальфицикатов и усиления МР-сигнала.
К клиническим диагностическим критериям относят:
- фокальные припадки;
- односторонний корковый дефицит;
- однополушарная медленноволновая активность на ЭЭГ, с эпилептиформной активностью или без нее;
- однополушарная прогрессирующая атрофия коры на МРТ (для достоверной диагностики это должно дополняться гиперинтерсивным сигналом или атрофией головки хвостатого ядра (с ипсилатеральной стороны) либо T2/FLAIR-гиперинтерсивным сигналом от серого или белого вещества головного мозга).
Гистопатологическими признаками заболевания служит картина энцефалита с преобладанием Т-лимфоцитов и активированных микроглиальных клеток (с формированием узелков), реактивный астроглиоз.
Лечится ли энцефалит Расмуссена
Изменения головного мозга при этом заболевании носят необратимый и тяжелый характер, что обуславливает недостаточную эффективность применяемых препаратов и резистентность эпилептического синдрома.
Лечение при энцефалите Расмуссена комплексное, с комбинацией медикаментозной терапии, немедикаментозных мероприятий и частым подключением нейрохирургических вмешательств. Назначаются противосудорожные препараты различных групп. И хотя они в большинстве случаев не влияют на общую частоту припадков, такая терапия снижает риск развития эпилептического статуса.
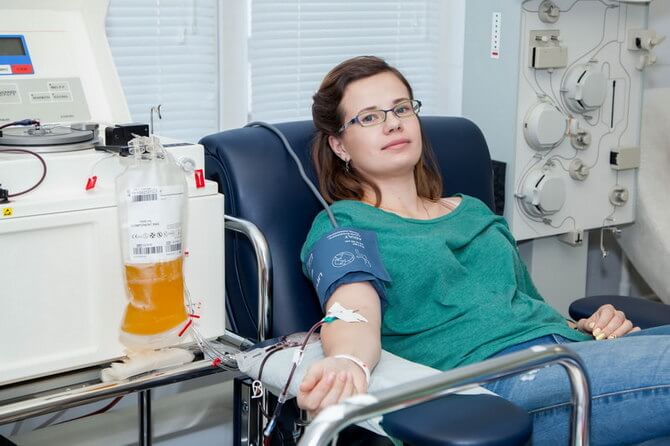
Плазмаферез — экстракорпоральная процедура при терапии энцефалита Расмуссена
Широко применяют плазмаферез и иммуноадсорбцию, гормональную иммуносупрессию, иммуномодуляцию с внутривенным введением глобулина. Некоторые специалисты проводят также противовирусное лечение.
Операция при энцефалите Расмуссена направлена на удаление атрофированных участков мозга, что позволяет уменьшить патологическую импульсацию и снизить уровень эпилептической активности. Результативность такого нейрохирургического лечения достигает 26-52%, со снижением частоты и выраженности припадков.
Из немедикаментозных методик рекомендована транскраниальная магнитная стимуляция. В продромальном периоде также нередко рекомендуют кетодиету, с насыщением рациона жирами на фоне дефицита углеводов.
Прогноз
Энцефалит Расмуссена – серьезное и пока не излечимое заболевание. Ему свойственны тяжелое течение со значительным риском летального исхода и высокий процент стойкой инвалидизации даже после стихания остроты процесса. У всех пациентов в резидуальной стадии болезни сохраняется выраженный неврологический дефект, не поддающийся адекватной коррекции и объясняющийся неустранимыми и грубыми изменениями в нервной ткани.
Учитывая все эти факторы, прогноз преимущественно неблагоприятный. Он значительно ухудшается при раннем (до 6-летнего возраста) дебюте заболевания. В этом случае у детей обычно отмечаются быстрое прогрессирование и утяжеление симптомов, вовлечение в атрофический процесс и второго полушария головного мозга, быстрое развитие грубого моторного дефекта и высокая вероятность летального исхода. У выжившего ребенка на резидуальной стадии болезни отмечается также значительное отставание в психоинтеллектуальном развитии и регресс уже выработанных навыков.
У взрослых прогноз более благоприятный, нередко отмечается положительный ответ на проводимую иммунную терапию и нейрохирургические вмешательства. Но и в этом случае после стабилизации состояния будет сохраняться неврологическая симптоматика.
Читайте также:


