Что такое неврит нижнего альвеолярного нерва

Послеоперационная боль
После того, как удален зуб, в течение первой пары суток после хирургического лечения болевой синдром является нормальным вариантом течения процесса. Когда экстракции подвергли зубы мудрости, риск того, что длительность боли увеличится, повышен.
Приведены те факторы, которые вызывают луночковую боль.
- Завершение срока действия анестезирующего вещества.
- Травмы и разрывы.
- Недостаточно сформированный или вовсе отсутствующий сгусток крови.
- Употребление в пищу продуктов, которые раздражают слизистую, покрывающую альвеолярный отросток нижнечелюстной кости.
- Отсутствие должного ухода за полостью рта.
- Остатки зуба возвышаются над слизистой оболочкой и травмируют ее, вызывая раздражение.
В случаях, если начинает болеть или ломить в области зуба, более чем 24 часа, нужно обратиться к стоматологу.

Врач может убрать режущие и раздражающие слизистую края зуба, если причина в этом. Также врач в силах диагностировать более серьезные механизмы и факторы боли, в том числе связанные с дефектами лечения. Обычно он назначает полоскание рта после каждого приема пищи и смазывание заживляющими гелями.
Местное осложнение эстракции зуба
Альвеолит – воспаление слизистой оболочки, покрывающей место, откуда изъят зуб. При этом часто болит не только место удаления, но и отдает в подбородок. Воспалительный процесс характеризуется метаболическими сдвигами (ацидоз) и привлечением клеток — источников гистамина, и потому он сопровождается болевыми ощущениями. При экстракции зуба мудрости эта ситуация встречается часто.
- Болевой синдром, сохраняющийся более 48 часов.
- Субфебрилитет (температура тела от 37 до 38).
- Боль отдает в ухо, в челюстную область.
- Может возникнуть болезненное увеличение лимфатических узлов на стороне поражения.
- При попадании пищи в область лунки болезненные ощущения усиливаются.
Когда врач осматривает область поражения, он видит, что дно сформировавшейся луночки покрыто налетом серого цвета. При пальпации может болеть место удаления зуба. Часто боль беспокоит с одной стороны отдает в область подбородка. После экстракции зуба мудрости на стороне поражения может болеть область угла подбородка.

- Адекватно обезболивают область поражения;
- Из сформированной лунки извлекают сгустки крови;
- Обрабатывают место удаления зуба антисептиками;
- Кюреткой соскабливают и очищают стенки альвеолярной луночки;
- Заполняют дефект слизистой средствами для быстрого заживления (Солкосерил) и мазями с антибиотиком (Тетрациклин).
В домашних условиях следует полоскать ротовую полость теплыми водными растворами растительных настоек. Эффективно при воспалении лунки зуба мудрости в схему лечения подключать физиотерапевтическое воздействие (ультраволновая терапия, электрофорез).
Неврит альвеолярного нерва
Нейропатия – нередкое осложнение стоматологических манипуляций. Часто оно возникает у пожилых пациентов или лиц, страдающих обменными нарушениями (сахарный диабет). Боль при неврите в основном может быть связана не с собственно вырыванием зуба, а с проведением анестезии. Когда анестетик попадает в просвет канала нижнего альвеолярного или верхнего альвеолярного нервов, развивается это осложнение. Экстракция зуба мудрости снизу наиболее опасна в плане возникновения невропатий.

Факторами, способствующими невропатии после удаления коронки и корня зуба, являются:
- Хронически протекающий периодонтит (воспаление периодонтальной ткани);
- Диабет;
- Сниженный иммунитет;
- Травматическая экстракция зуба;
- Проталкивание корешков челюсти.
В клинике патологического доминирующий симптом – болевые ощущения. Они очень сильные по своей интенсивности, но для них типична смена периодов усиления и ослабевания боли. Ее провоцируют жевательные движения, чистка зубов. Безболевые периоды для неврита нехарактерны.
Кроме болей для невропатии альвеолярного нерва характерны следующие клинические проявления.
- Различные виды нарушений чувствительности. Более характерно именно ее снижение.
- Возможно ощущение онемения. Оно не ограничено только гипестезией зубов, типично распространение на соответствующую половину подбородка, тканей нижней губы.
- Невнятное произношение.
- Во время разговора симптоматика усиливается.
- Редко может появляться увеличение чувствительности области зубов.
Лечение состояния требует консультации невролога. Диагностика невропатии стволов тройничного нерва – удел именно этого специалиста. Для адекватной терапии показано адекватное обезболивание. С этой целью назначают нестероидные противовоспалительные средства, в составе которых есть витамины группы В. К таким препаратам относят темпалгин.

Для лечения невропатии любой локализации и генеза необходимо назначение нейротропных витаминов. На нервные клетки действуют только витамины группы В.
Парэнтерально может быть назначен курс тиамина (витамин В1). Его колют через сутки. Общее количество необходимых внутримышечных инъекций – 10. Перед назначением выясняют аллергологический анамнез.
В тяжелых случаях и при неврите после удаления зуба мудрости используют физиотерапию. Эффективно электрофоретическое воздействие с анальгетиками (новокаин, лидокаин). Ультравысокочастотные волны и магнитотерапия хорошо снимают боль и улучшают проведение нервных импульсов по пораженному нерву.
Перфорация нижней стенки гайморовой пазухи
В случаях тонкостенной перегородки верхнечелюстной пазухи и анатомической близости корней премоляров в ней при неправильной технике экстракции может сформироваться дефект костной ткани. Он может привести к сообщению между пазухой и ротовой полостью, чего в норме быть не должно.
Когда формируется это осложнение, пациента беспокоит выраженная боль в области удаленного зуба (моляры или премоляры). Диагностировать его может только врач. Для этого он применяет ряд исследований.
- Носовые пробы. Пациент блокирует носовое дыхание (нос зажимает пальцами) и резко выдыхает (длительно). Рот открыт. Врач слышит в случае наличия соустья, как проходит воздух из пазухи.
- Иногда из лунки сочится пузырящаяся кровь алого цвета.
- При осторожном проведении зондирования опытный врач в месте костного дефекта ощутит характерный провал.
В трети случаев дефект формируется без хирургического пособия. Шов, напоминающий восьмерку, сближает края луночки. Туда же помещают марлевую турунду с йодоформом, туго тампонируют лунку. Недели для первичной организации дефекта может быть достаточно. Если же сгустка через 7 дней нет, нужно наглухо соустье ушить.
С целью профилактики воспаления назначают курс антибиотиков и симптоматические сосудосуживающие интраназальные капли.
Медицинский эксперт статьи

- Код по МКБ-10
- Эпидемиология
- Причины
- Факторы риска
- Патогенез
- Симптомы
- Формы
- Осложнения и последствия
- Диагностика
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз

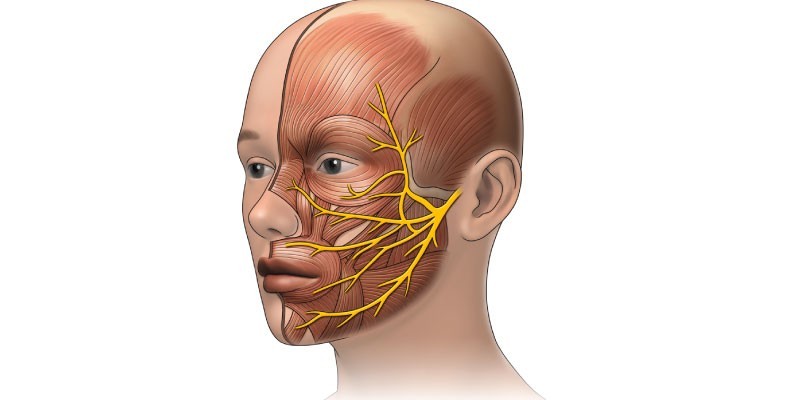
Немножко анатомии: тройничный (тригеминальный) нерв называют еще смешанным, поскольку он имеет чувствительные и двигательные нервные волокна. Три его основные ветви (глазная, верхнечелюстная и нижнечелюстная) выходят из тройничного узла, расположенного в височной области, и направляются, делясь на все более мелкие ответвления, к чувствительным рецепторам кожи, слизистых оболочек, мышц и других анатомических структур передней верхней трети головы и лица. Глазной и верхнечелюстной нерв содержат только чувствительные волокна, нижнечелюстной – еще и двигательные, обеспечивающие движение одноименной жевательной мускулатуры. Неврит тройничного нерва – воспаление одного или нескольких периферических отростков его ветвей, то есть внешних, расположенных за пределами головного мозга, проявляется мучительными болями, нарушающими ритм жизни, а иногда – инвалидизирующими, нарушением вегетативной иннервации с утратой чувствительности пораженной области, парезами, структурными изменениями в нервных волокнах.
Код по МКБ-10
Эпидемиология
Статистика заболеваемости относит поражение тройничного нерва к достаточно часто встречающимся патологиям – на 100 тыс. населения от 40 до 50 человек страдает тригеминальной невралгией, среди них на каждого мужчину приходится две женщины. Среди невралгий она доминирует. Ежегодно с жалобами на боль по ходу тройничного нерва впервые обращаются от двух до пяти человек из каждого десятка тысяч жителей планеты.
На вторичную патологию приходится около 4/5 всех случаев, основной контингент больных составляют пациенты старше 50 лет. [1]
Причины неврита тройничного нерва
Тем не менее, гораздо чаще боль по ходу нерва вызывается воспалительными и деструктивными процессами не столько в тканях нервных волокон, сколько в расположенных рядом с ним анатомических структурах. Причиной появления боли тогда является сдавление и раздражение нервных волокон расположенными рядом измененными сосудами и опухолями, травмы и врожденные патологии черепных структур, со временем приводящие к появлению в нерве дегенеративно-дистрофических изменений (нейропатия). [2]
Достаточно распространены травматические невриты периферических отделов тройничного нерва. Факторы риска их возникновения достаточно банальны. Непосредственную травму нерва и окружающих его тканей можно получить не только при случайных переломах лицевых костей черепа, а и в стоматологическом кабинете. Нарушение целостности нервных волокон может стать следствием сложных удалений зубов, попадания пломбировочной массы за пределы корня зуба при пломбировании канала, хирургических манупуляций, анестезии, протезирования.
Факторы риска
Факторы риска сдавления отделов тройничного нерва – это анатомические аномалии, касающиеся каналов, отверстий, сосудов по ходу его ветвей; кисты, доброкачественные и злокачественные новообразования; травмы; метаболические нарушения, вызванные нарушением пищеварения, эндокринными и сердечно-сосудистыми патологиями; рассеянный склероз или атеросклероз артерий головного мозга с образованием бляшки, локализованной у входа корешка тройничного нерва, кровоизлияние в бассейне ствола головного мозга.
Иногда приступам специфической боли, так называемого болевого тика, предшествует сильное переохлаждение и банальная простуда.
Длительно протекающая невралгия может быть симптомом воспаления нерва. В запущенных случаях при наличии нарушений его структуры и выпадении чувствительности говорят о невритической стадии невралгии.
Если диагностическое обследование не обнаруживает никаких заболеваний, невралгия тройничного нерва считается эссенциальным или первичным, самостоятельным заболеванием. Если выявляется сосудистая патология, опухоль, нарушения обмена веществ, воспалительный процесс или травма, то поражение нерва трактуется как вторичное (симптоматическое).
Невриты более мелких периферических ответвлений тройничного – луночковых (альвеолярных) нервов встречаются чаще, чем именно воспалительные поражения основных ветвей. Они могут быть спровоцированы инфекционными, например, остеомиелитом, и простудными заболеваниями, случайными травмами челюстных костей, а также – нередко являются последствием стоматологических вмешательств.
Нижний луночковый нерв может быть поврежден при удалении третьих нижних моляров, при лечении пульпита премоляров и моляров нижней челюсти (при пломбировании канала чрезмерное количество материала пломбы может попасть за верхушку зуба), иногда нерв повреждается при выполнении проводниковой анестезии. Верхний повреждается вследствие хронических гайморитов и хирургических вмешательств по их поводу, воспалений периодонта, пульпитов, протезирования, анестезий, блокад, удаления зубов (чаще повреждаются альвеолярные ветви, иннервирующие клыки и вторые премоляры) и т.д. Нарушение чувствительности верхних луночковых нервов плохо поддается лечению, на которое уходят несколько месяцев, а иногда восстановить ее не удается совсем.
Сложные удаления зубов верхней челюсти могут привести к невриту переднего небного отростка нерва, а нижней – к невропатии язычного или щечного нерва.
Патогенез
Другая гипотеза, основанная на том, что препаратом выбора для лечения невралгии является антиконвульсант карбамазепин, рассматривает центральное происхождение боли и саму невралгию как заболевание, подобное парциальной эпилепсии.
Симптомы неврита тройничного нерва
Проявления неврита тройничного нерва – боли, различной интенсивности, часто уже не такие острые, как при чистой невралгии, а ноющие. Они могут быть приступообразными и постоянными. Обязательно присутствует ослабление или выпадение чувствительности на пораженных участках, а при поражении двигательных волокон третьей ветви – еще и нарушения моторики.
Боль при неврите тройничного нерва ощущается в подавляющем большинстве случаев с одной стороны, в 2,5 раза чаще встречается правостороннее поражение, хотя нерв парный, расположен симметрично слева и справа. Двусторонняя боль не типична, однако исключить такой случай все же нельзя. Иногда больные жалуются, что болевой импульс отдается в указательный палец левой руки. В основном поражается одна ветвь тройничного нерва – боль чувствуется в области ее автономной иннервации, может нарушиться как глубокая чувствительность, так и поверхностная.
На пике приступа боли у некоторых пациентов заметны сокращения мимических мышц лица (тик) или жевательной мускулатуры (тризм).
Неврит второй ветви тройничного нерва, верхнечелюстной, ощущается как боль в треугольной части щеки, находящейся под глазом. Вершины условного треугольника локализации боли расположены в области виска, верхней части крыла носа, под серединой верхней губы. Ответвления данного нерва многочисленны, наиболее крупные – менингиальное, подглазничное и скуловое, которые в свою очередь делятся на более мелкие ветви, обеспечивающие иннервацию твердой мозговой оболочки в зоне средней черепной ямки, наружного угла глаза, кожи и слизистых оболочек нижнего века, носа, гайморовой пазухи, верхней части щеки в указанной выше области, верхней губы, челюсти и зубов. Наружный выход второй ветви тройничного нерва – подглазничный канал. Верхнечелюстная ветвь поражается чаще всего. Боли и гипостезии (парестезии) могут сопутствовать слезотечение, выделения из носа, слюнотечение.
Неврит нижней ветви тройничного нерва проявляется болью, локализованной от висков по задней части лица, нижней части щеки и фронтальной – подбородка. Боль может ощущаться в ухе, языке и нижней челюсти. Данная ветвь выходит из черепной коробки через подбородочное отверстие нижней челюсти, выходы под четвертым и пятым от центра нижними зубами. Нижняя (третья) ветвь имеет в своем составе как чувствительные нервные волокна, иннервирующие поверхность кожи тыльной боковой части лица, низа щеки и передней части подбородка, соответствующие слизистые оболочки, структуры нижней челюсти (десна, зубы), две трети языка от его кончика, так и двигательные, иннервирующие жевательную мускулатуру, поражение которых вызывает ее частичный паралич. Он проявляется ослабленным мышечным напряжением при выполнении жевательных движений, асимметрией овала лица, отвисанием с одной стороны нижней челюсти, нарушением подбородочного рефлекса – рефлекторного смыкания губ при ударе молоточком по подбородку. При парезе (параличе) височной мышцы визуально заметно западание височной ямки. [4]
Кроме невропатий трех главных ветвей тройничного нерва клиническое значение имеют поражения более мелких его ответвлений, иннервирующих зубы, достаточно часто встречающиеся воспаления луночковых нервов: нижнего и верхнего. Основными клиническими проявлениями их поражения являются боли и снижение (полное отсутствие) всех видов чувствительности в соответствующей десне, прилежащей слизистой оболочке щеки, губе. Электровозбудимость пульпы зубов в зоне поражения заметно снижается или полностью отсутствует. В стадии обострения может наблюдаться парез и тризм жевательной мускулатуры с пораженной стороны.
Достаточно редко наблюдается неврит подбородочного нерва – концевого ответвления нижнего луночкового нерва. Зона локализации нарушения чувствительности охватывает нижнюю губу и подбородок.
Практическое значение имеет неврит язычного нерва. Нарушение ощущений (снижение тактильной и отсутствие болевой чувствительности, жжение, покалывание, боли) локализуется в зоне передних двух третей соответствующей половины языка. Может быть как изолированным, так и сочетаться с невропатией нижнего альвеолярного отростка нерва.
Неврит щечного нерва протекает без болей, наблюдается только гипо- или анестезия в зоне внутренней стороны щеки и соответствующего угла рта. Практически не встречается изолированное поражение, как правило, поражается также и нижний альвеолярный отросток нерва.
Герпетический неврит тройничного нерва развивается при поражениях тройничного (гассерова, тригеминального) узла вирусом простого герпеса первого типа, а также – Varicella zoster. Ганглионеврит – поражение нервных клеток тригеминального ганглия (узла) заявляет о себе острыми болями и характерной герпетической сыпью в зоне иннервации чаще какой-либо одной ветви тройничного нерва, намного реже – сразу всех. Это сопровождается отечностью пораженной стороны лица и болью, локализованной в трех точках выхода тройничного нерва.
Если вирус герпеса распространился в верхне- или нижнечелюстной ветви, то в период обострения герпетическая сыпь появляется не только на поверхности кожи лица, но и внутри, на слизистых оболочках соответствующей половинки твердого и мягкого неба, небной занавески, десен и щеки. Слизистая оболочка носового хода часто может быть свободной от высыпаний, но это не обязательно. Ответвления, обеспечивающие иннервацию слизистых оболочек, могут быть поражены в большей степени, чем кожного покрова. Тогда высыпания более обильные на внутренних поверхностях. Может быть и наоборот.
Выделяется глазная форма тригеминального ганглионеврита (4% всех случаев) – инфекция распространяется в первую ветвь тройничного нерва. Проявлением такого направления является герпетический конъюнктивит и кератит, как правило, с изъязвлением. Симптом Хатчинсона, когда герпетические пузырьки наблюдаются на крыльях или кончике носа, свидетельствует о развитии осложнений – воспаления роговицы глаза, его радужной оболочки, эписклеры или зрительного нерва с его последующей атрофией.
Боль в области иннервации всех ветвей сразу также может говорить о поражении чувствительных корешков тройничного нерва у входа в ствол головного мозга.

Невралгические синдромы, обусловленные поражением II ветви тройничного нерва, проявляются при синуситах, ангинах, гриппе, опухолях полости носа и околоносовых пазух, травмах, ревматизме, роже лица и заболеваниях челюсти.

Особенности течения болезни в значительной степени определяются вовлечением в патологический процесс крылонёбного узла.
При этих синдромах боль локализуется в одном или нескольких зубах верхней челюсти, а при их отсутствии – в десне альвеолярного отростка или слизистой оболочке переходной складки. Характер боли – приступообразный, колющий, стреляющий, жгучий или рвущий. Чаще всего она возникает и исчезает внезапно. Обычно боль отдается в зоны иннервации верхнечелюстного нерва: в область бугра верхней челюсти, переднюю поверхность лица, область клыковой ямки, лобно-височную область через латеральный край глазницы, надбровье и нижнее веко. Приступ может быть спровоцирован разговором, прикосновением к курковым зонам или процессом еды. Длительность приступа варьируется от нескольких секунд до нескольких минут. Он сопровождается гиперемией лица, сосательными или жевательными движениями на стороне, где локализуется боль. На лице застывает выражение страдания и испуга.
Кроме того, обнаруживается покраснение и отёчность слизистой оболочки дёсен, болезненность точки выхода подглазничного нерва в зоне зарождения альвеолярного отростка и переходной складки над зубами, повышение тактильной чувствительности к холоду и уменьшение тепловой в области верхней губы с распространением на подглазничную область. При диффузном поражении всех альвеолярных нервов и подглазничного нерва боль распространяется от зубов в разные стороны, то есть область распространения боли соответствует территории иннервации конкретной ветви верхнечелюстного нерва.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Часть боли в зоне иннервации верхнечелюстного нерва обусловлена первичной ирритацией структур симпатической части вегетативной нервной системы и вторичным вовлечением крылонёбного узла – синдромом Сладера.
Клиника этого синдрома характеризуется стреляющими, рвущими и режущими болями. Во время приступа дополнительно накладывается жгучая боль, которая распространяется вокруг глаз, в глаз, передне-височную область и иногда в затылок. Длительность приступа может варьироваться от нескольких минут до 2-3 часов.
Вегетативные расстройства проявляются в виде сосудистых и секреторных реакций, гиперемии лица, слюнотечения, симптома Горнера (энофтальма, сужения глазной щели и миоза), снижения роговичного рефлекса, ринореи, односторонней заложенности носа и снижения чувствительности в задних отделах полостей носа и рта. Риноскопия (осмотр полости носа) определяет гиперемию и отёчность слизистой оболочки, а также бледность слизистой оболочки в задних отделах полости носа.
На рентгеновском снимке отмечается гомолатеральное затемнение околоносовых пазух носа.
Для невралгической формы синдрома Сладера характерны приступы боли и симптомы раздражения крылонёбного узла. Невритическая форма характеризуется постоянной болью с обострениями в виде приступов, а также симптомами выпадения функций крыло-нёбного узла.
Крыло-нёбный узел располагается в непосредственной близости от стенок верхнечелюстной, решётчатой и основной пазух. Это способствует непосредственному переходу воспаления с околоносовых пазух на крыло-нёбный узел. Сложные взаимосвязи крыло-нёбного узла с тройничным, лицевым и языкоглоточным нервами, а также симпатической нервной системой лежат в основе широких ирритативных проявлений вегетативной нервной системы, характерных для данного заболевания.
22.2. НЕВРИТ ТРОЙНИЧНОГО НЕРВА

22.2.НЕВРИТ ТРОЙНИЧНОГО НЕРВА
Неврит-поражение нерва, характеризующеесяизменениями интерстиция, миелиновойоболочки и осевых цилиндров. Приневралгияхнаблюдаютсяизменения только в его оболочках.
Проявляется симптомами раздражения и(или) выпадения в зоне соответствующейиннервации.
Поражение нерва обусловленовоздействием различных этиологическихфакторов: бактериальные и вирусныеинфекции, эндогенные и экзогенныеинтоксикации, травмы, сосудистые иобменные нарушения , аллергическиефакторы, охлаждение, авитаминоз и др.
Патогенезневрита сложен и обусловлен токсическими,обменными и сосудистыми изменениямив нерве, а также нарушением анатомическойцелостности нервного волокна.
Особенностьюклинического проявления невритатройничного нерваявляется то, что заболевание проявляетсяболями,нарушением чувствительности взоне иннервации (гипостезии, парестезиии др.), а также двигательныминарушениями (приневрите нижнечелюстного нерва).
Встречаетсякак неврит трех ветвей тройничногонерва, так и невриты отдельных еговетвей.
Клиническиневрит тройничного нерва проявляетсясамопроизвольными, постоянными, ноющимиболями в зоне иннервации его ветвей(челюстях, зубах, деснах), онемение (могут быть парестезии) верхней, нижнейгубы и подбородка, а также в зубах идеснах.
Клиническая симптоматика можетбыть выражена как в легкой форме (малобеспокоит больного), так и в тяжелойформе (вызывает значительные беспокойства).
При обследовании обнаруживаетсявыпадение всех видов поверхностнойчувствительности в зоне иннервациитройничного нерва.
Невритнижнелуночкового (нижнего альвеолярного)нервачаще всего возникает в результатетравмы (сложное удаление зубов, послепроведенной анестезии, перелома челюстии др.
), при остеомиелитическом процессе,после введения большого количествапломбировочного материала (рис. 22.2.
1) заверхушку корня зуба (премоляра илимоляра), при опухолеподобных и опухолевыхпроцессах, локализующихся в теле нижнейчелюсти и др.
Рис.22.2.1.Пломбировочная масса выведена за пределыкорня зуба и находится в нижнечелюст-номканале. Ультразвуковой метод диагностикинижней челюсти.
Больныежалуются на ноющие боли (которые иногдамогут быть выражены мало), чувствоонемения в нижних зубах и соответствующейполовине нижней губы и подбородка. Болимогут быть постоянными, а в некоторыхслучаях даже усиливаться или ослабевать.
Имеется чувство неловкости в подбородке.В острой стадии (при воспалении) можетбыть парез жевательных мышц и тризм -тоническое сокращение жевательныхмышц, проявляющееся стискиваниемчелюстей.
При обследовании обнаруживаетсявыпадение всех видов поверхностнойчувствительности на слизистойоболочке альвеолярного отростка свестибулярной стороны (за исключениемнебольшого участка от второго премолярадо второго моляра, иннервируемого щечнымнервом), на слизистой оболочке и кожесоответствующей нижней губы, а такжекоже подбородка. Перкуссия зубовнесколько болезненная.
Определяяэлектровозбудимость пульпы зубов насоответствующей половине нижней челюстиможно установить, что она понижена илиже отсутствует. Не все группы зубоводинаково реагируют на силу тока, т.к.
может быть поражение на определенномучастке нерва в нижнечелюстномканале. Раздражение током может вызватьв зубах ноющую, а иногда длительнуюболь.
Неврит нижнелуночкового нерваможет сочетаться с невритом язычногои щечного нервов.
Невритверхних луночковых нервов (верхнегозубного сплетения)встречаетсяпосле сложных удалений зубов, причрезмерном выведении за пределы зубапломбировочной массы, при воспалительныхпроцессах на верхней челюсти (остеомиелиты,гаймориты), после оперативныхвмешательств и др.
Имеются незначительныеболи и чувство онемения в верхних зубах(или в определенной группе зубов), атакже расстройство всех видов поверхностнойчувствительности слизистой оболочкиальвеолярного отростка с вестибулярнойстороны и прилежащего участка щеки.
Электровозбудимость пульпы всоответствующих зубах понижена илиотсутствует.
Дляневритов верхних луночковых нервовхарактерно длительное течение (в течениенескольких месяцев). Электровозбудимостьпульпы зубов может и не восстановиться.Последнее касается только того случая,если повреждены нервы, которые отходятот верхнечелюстного сплетения.
Невритязычного нерваможетбыть изолированным при травматическомего повреждении (проведение анестезии,сложное удаление зубов, оперативныевмешательства в данной области).Характеризуется болями (бываютвыраженными) и выпадением поверхностнойчувствительности (могут бытьпарестезии), а иногда и вкусовойчувствительности в передних двух третейсоответствующей половины языка.
Невритщечного нерваоченьчасто сочетается с невритом нижнелуночковогонерва. Изолированным бывает очень редко(при травме). Неврит щечного нерва несопровождается ни болями, ни парестезиями.Наблюдается только выпадениечувствительности на слизистой оболочкещеки и в области угла рта.
Диагнозневрита тройничного нерва и его ветвейустанавливается на основании клиническойсимптоматики и анамнестических данныхбольных. Необходимо только помнить, чтоневриты могут быть не только первичными(травма, воспаления), но и вторичными -в результате опухолей (невриномы,меланомы и др.), туберкулеза, прогрессирующихпоражений нервной системы и некоторыхдругих процессов.
Лечениеневритапроводится в соответствии с этиологическимфактором и выраженностью клиническойсимптоматики. При невритах, которыевозникают в результате воспалительногопроцесса необходимо лечение основногозаболевания.
При сдавлении нерва кистойили опухолью следует провестихирургическое лечение – удаление кистыили опухоли. Невриты аллергическогоили токсического происхождения лечатустранением фактора, который вызвалаллергию или интоксикацию. Еслиневрит вызван травматизацией нерва, тонеобходимо выяснить ущемлен ли нерв.
Если он ущемлен (отломком челюсти,стенкой лунки или пломбировочноймассой), то нужно его освободить (провестирепозицию отломка, остеосинтез,альвеолэктомию или удаление пломбировочноймассы).
Следуетпомнить, что удаление пломбировочноймассы, которая ущемляет нерв, являетсяне таким простым вмешательством (сложнообнаружить местонахождениепломбировочной массы), а неосторожнаяманипуляция инструментом можетпривести к более значительной травменерва.
Внекоторых случаях (при невритах толькокрупных ветвей тройничного нерва)прибегают к невролизу – выделению нерваиз рубцов с целью улучшения условий егорегенерации и функционирования.
Изфизиотерапевтическихсредствиспользуются следующие: электрофорези фонофорез обезболивающих и рассасывающихпрепаратов, электрическое поле УВЧ,ультразвук, импульсные токи,парафинотерапия.
Измедикаментозныхсредствназначают: болеутоляющие, витамины (B1,B2,С и D),кокарбоксилаза, АТФ, ингибиторыхолинэстеразы (галантамин, прозерин,оксазил), дибазол.
Необходимаобязательная санация полости ртавсем больным с невритами тройничногонерва и его периферических ветвей.
Местные Осложнения После Удаления Зуба-Остеомиелит Лунки Зуба И Неврит

В этой статье рассмотрены такие отдаленные местные осложнения после удаления зуба, как ограниченный остеомиелит лунки зуба, неврит нижнеальвеолярного невра и абсцесс после удаления. Ограниченный остеомиелит лунки зуба — это осложнение, при котором в стенках лунки развивается стойкий гнойно-некротический процесс.
Клиническая картина остеомиелита лунки зуба характеризуется жалобами на острую пульсирующую боль как в области лунки, так и в области соседних зубов.
Также наблюдаются такие общие симптомы, как слабость, гипертермия, головная боль, озноб, нарушение работоспособности и сна.
Развивается отек околочелюстных мягких тканей, поднижнечелюстные лимфатические узлы увеличены, плотные, болезненные при пальпации.
При остеомиелите лунки лишь одного моляра нижней челюсти воспалительный процесс может распространиться на область жевательной или медиальной крыловидной мышцы, что, в свою очередь, может вызвать затруднение при открывании рта. Осматривая полость рта врач может обнаружить грязно-серый налет на дне и стенках лунки. Еще и почувствовать специфический запах. Перкуссия рядом стоящих зубов болезненна.
Слизистая в области переходной складки гиперемирована, отечна. Пальпация альвеолярного отростка со щечной и оральной сторон резко болезненна как в области лунки, так и соседних зубов.
Острая фаза воспаления длится около 6–8 дней, иногда 10 дней. Потом воспалительные явления уменьшаются, процесс становится хроническим. Общее состояние улучшается, снижается температура тела.
Также уменьшаются отек и гиперемия слизистых, а затем исчезают болезненность при пальпации альвеолярного отростка, отек тканей лица и поднижнечелюстной лимфаденит.
Спустя 12–15 дней лунка зуба заполняется рыхлой, патологической грануляционной тканью, иногда выбухает из лунки, при надавливании может выделяться гной.
На рентгенограмме видим нечеткие размытые контуры компактной пластинки альвеолы; выражены остеопороз и деструкция кости в области альвеолярного края. В редких случаях спустя 20–25 дней от начала острого периода удается выявить мелкие секвестры.
Причины ограниченного остеомиелита лунки
1. как осложнение альвеолита.
2. в результате снижения иммунитета
В острой стадии заболевания терапию начинают с ревизии лунки. Под проводниковой или инфильтрационной анестезией лунку зуба очищают от остатков сгустка крови, пищи и патологической ткани.
Затем лунку промывают из шприца со слабым раствором антисептика или биологически активным препаратом. Используют препараты: стафилококковый и стрептококковый бактериофаг, протеолитические ферменты, лизоцим.
Для уменьшения воспалительния и боли проводят рассечение инфильтрированного участка слизистой оболочки и надкостницы. Делают разрез по переходной складке длиной 1,5–2 см, а также разрез с внутренней стороны альвеолярного отростка.
Назначают медикаментозную терапию: антибиотики, сульфаниламидные и антигистаминные препараты, анальгетики, физиотерапию (УВЧ, ультразвук, гелий-неоновый лазер).
Для повышения специфической иммунологической реактивности назначают стимуляторы фагоцитоза: пентоксил, метилурацил, милайф, лимонник.
После купирования острого воспаления продолжают лечение поливитаминами и стимуляторами неспецифической резистентности организма (метилурацил по 0,5 г или пентоксил по 0,2 г 3–4 раза в день, нуклеинат натрия по 0,2 г 3 раза в день, милайф по 0,2 г). Необходима сопутствующая ультразвуковая или лазерная терапия очага воспаления.
Примерно через 20 дней от начала острого воспалительного процесса, в случае, если рана не зажила, и на рентгенограмме обнаружили секвестры, хирургической ложечкой удаляют патологические грануляции и мелкие секвестры, выскабливают стенки и дно лунки.
Рану промывают антисептическим раствором, высушивают и рыхло тампонируют марлей, пропитанной йодоформной жидкостью.
Перевязки (обработка лунки антисептическим раствором и смена в ней йодоформной марли) делают каждые 2–3 дня до образования на стенках и дне лунки молодой грануляционной ткани.
Профилактика остеомиелита лунки такая же, как и при альвеолите.
- перед вмешательством необходима профессиональная гигиена полости рта
- врач должен произвести ревизию лунки, провести гемостаз компрессией
- при удалении более двух зубов — наложить швы
- после удаления зуба нужно дать четкие рекомендации пациенту
Если все-таки появления альвеолита не удалось избежать, и пациент обратился с жалобами на боли, необходимо купировать процесс как можно быстрее. Поэтому пациенту необходимо сообщить о возможных осложнениях и мотивировать его при болезненных ощущениях не затягивать с посещением стоматолога.
На сегодняшний день травматический неврит тройничного нерва считается одной из самых частых причин развития болевых синдромов в челюстно-лицевой.
Как осложнение он возникает при удалении постоянных моляров нижней челюсти, вследствие повреждения нижнего луночкового нерва в нижнечелюстном канале.
Верхушки корней нижних моляров находятся в непосредственной близости от нижнечелюстного канала и в некоторых случаях могут находиться в самом канале. Иногда из-за хронического апикального периодонтита кость между апексом корня и стенкой нижнечелюстного канала рассасывается.
Во время расшатывания зуба элеватором можно травмировать нижний альвеолярный нерв, что приведет к частичному или полному нарушению функций третьей ветви тройничного нерва.
Результат — появляение боль в челюсти, онемение нижней губы и подбородка, снижение или отсутствие чувствительности десны, снижение электровозбудимости пульпы зубов на пораженной стороне. Обычно все эти явления через несколько недель постепенно проходят.
Электроодонтометрия — наиболее эффективный метод оценки функционального состояния тройничного нерва при его повреждении. ЭОД основана на исследовании реакции зубов нижней челюсти на раздражение электрическим. Метод выполняется у всех зубов нижней челюсти, с сохраненной пульпой как в зоне поражения, так и на противоположной здоровой стороне.
Шкала С.Н. Федотова (1997) для оценки степени тяжести повреждения нижнего альвеолярного нерва на основании данных электроодонтометрии:
- легкая степень — реакция зубов с сохраненной пульпой на стороне повреждения нерва в переделах 20-40 мкА;
- средней степени тяжести – реакция зубов на токи от 40 до 100 мкА;
- тяжелая степень — полное выпадение болевой чувствительности, реакция зубов на токи свыше 100мкА
Использование ЭОД для диагностики травматических повреждений нижнего альвеолярного нерва невозможно, если :
- зубы нижней челюсти эндодонтически лечены
- зубы нижней челюсти покрыты ортопедическими конструкциями
- на зубах фиксированы металлические элементы шинирующих конструкций
- отсутствие зубов
Места измерения электровозбудимости кожи лица
Проводится выявление зоны парестезии — нарушения чувствительности кожных покровов на основании тактильной пробы, фотографирование с последующей оценкой площади зоны парестезии: на границе участков нормальной чувствительности кожных покровов, красной каймы губ и зоны парестезии наносятся точки, которые затем соединяют непрерывной линией. Зоны гипер-, гипо- и анестезии отмечали различными цветами.
I — вертикальные линии:
- срединная линия,
- линия, проходящая через наружный край фильтрума,
- линия, проходящая через наружный край крыла носа,
- линия зрачков;
II — горизонтальные линии:
- линия смыкания губ,
- линия, проходящая по нижнему краю красной каймы губ,
- линия границы между подбородком и нижней губой,
- линия, проведенная по наиболее выступающей части подбородка,
- линия границы подбородочной и подподбородочной областей.
Схематическое изображение зон измерения парестезии кожи лица
Каждому из 12-ти образовавшихся квадратов присваивали балл в зависимости от характера нарушения чувствительности:
0-чувствительность не нарушена;
1-гиперестезия кожных покровов
2-гипостезия кожных покровов;
3-анестезия кожных покровов.
Далее высчитывали сумму баллов и делили на 12 (квадранты).
3,0-2,1 – диагностировали тяжелую степень нарушения чувствительности;
2,0–1,1 – среднюю степень тяжести;
менее 1,0 –легкую степень тяжести изучаемой патологии
Лечение неврита при травматических повреждениях должно быть своевременным и выжидательная тактика недопустима. При легкой степени повреждения нижнеальвеолярного нерва достаточно назначения противоотечной терапии (преднизолон, верошпирон).
При средней степения тяжести повреждения к противоотечной терапии добавляются препараты, улучшающие проводимость нервного ствола (нейромедин).
При тяжелой степени повреждения нервного ствола, при отсутствии положительной динамики в восстановлении чувствительности в течение 4-х месяцев пациента необходимо направить на консультацию к нейрохирургу с целью решения вопроса о возможности восстановления анатомической целостности нервного ствола.
В комплексном лечении заболеваний периферической нервной системы широко используются различные методы рефлексотерапии. В комплексном лечении заболеваний периферической нервной системы широко используются такие методы рефлексотерапии, как электроакупунктура и черезкожная элекстронейростимуляция.
Профилактикой неврита нижнеальвеолярного нерва является правильная техника удаления зубов, правильная диагностика и корректное чтение рентгенограммы и щадящая техника вывихивания элеватором корней зубов на нижней челюсти.
Абсцесс после удаления зуба — отдаленное осложнение операции удаления зуба, возникающее в результате контаминации микроорганизмами раневой поверхности. При удалении зубов могут травмироваться не только ткани, окружающие зуб, но и слизистая полости рта и щёк.
Причиной абсцесса может стать несоблюдение правил асептики и антисептики непосредственно во время операции удаления зуба. В результате неправильных действий врача, происходит попадание инфекции в лунку зуба и последующим нагноением.
Также инфицирование лунки и мягких тканей может произойти по вине самого пациента при невыполнении им всех рекомендаций стоматолога.
Пациент должен строго выполнять назначенные процедуры, в противном случае повторного оперативного вмешательства не избежать.
Профилактикой появления абсцесса после удаления зуба является элементарная регулярная гигиена полости рта и выполнение всех рекомендаций врача-стоматолога. Также к профилактическим мерам можно отнести посещение стоматолога при наличии болезненных ощущений в течение нескольких дней после удаления зуба.
Лечение абсцесса заключается во вскрытии и очищении полости абсцесса, удалении гнойных образований и назначении противовоспалительной терапии. Иногда абсцесс вскрывается самостоятельно, и болезненность исчезает. Но это не означает, что процесс купирован, поэтому необходимо дальнейшее лечение у стоматолога.
В противном случае, возможно распространение инфекции на контактные области и усиление процесса.
Читайте также:


