Что такое неврома нерва бакстера

Общие сведения
Ортопедическая патология стоп в условиях индустриального общества имеет тенденцию к увеличению, о чем свидетельствует частота обращений больных. Это обусловлено резко увеличившейся нагрузкой на стопу, являющуюся сложным анатомическим образованием, включающим 26 костей, 33 сустава, 19 мышц, 107 связок и сосудисто-нервный аппарат, объединённых с голеностопным суставом в единую систему, что позволяет эффективно обеспечивать локомоторную, рессорную и балансировочную функции в процессе ходьбы, бега и прыжков.
Одной из частых причин нарушения функции стопы является болезнь Мортона (синонимы — неврома Мортона, метатарзалгия Мортона, синдром Мортона, межпальцевая неврома, периневральный фиброз, неврома стопы, синдром мортоновского пальца). Межпальцевая неврома представляет собой локальное ограниченное утолщение (образование) оболочки подошвенного нерва вытянутой, веретенообразной формы на уровне прохождения нерва между головками плюсневых костей. Средний размер невромы составляет 0,95–1,40 см в длину и 0,15–0,55 см в ширину. Считается, что заболевание манифестирует при локальном утолщении нерва от 5 мм в диаметре. По сути, неврома Мортона является одним из проявлений туннельного синдрома на стопе, то есть, является туннельной (компрессионной) нейропатией межпальцевого нерва стопы.
Патогенез
В основе патогенеза болезни Мортона лежит повторяющееся/постоянное механическое давление межплюсневой поперечной связки на анастомоз медиального/латерального плантарного нервов (ветви большеберцового нерва) во втором/третьем, реже четвертом межплюсневом промежутке (пространстве). Сдавливание поперечной межплюсневой связки механическим путем постепенно травмирует анастомоз плантарных нервов, что приводит первоначально к сдавлению стволов нервов, а позже — к реактивному перерождению нервных волокон с постепенным формированием спиралей Перрикончито и колб роста, а также к периневральному разрастанию соединительной ткани. Именно постоянная травматизация приводит к формированию воспалительных инфильтратов и сращению эпиневральной соединительной ткани с прилежащей костью/окружающими мышцами.
Классификация
Как таковая классификация отсутствует. Различают лишь односторонние и двусторонние невромы.
Причины
Болезнь Мортона относится к полиэтиологическим заболеваниям, в формировании которых важную роль играют как генетическая предрасположенность, так и воздействие различных экзогенных/эндогенных факторов. Среди основных этиологических факторов развития тоннельных невропатий можно выделить: повышенную нагрузку/перенагрузку переднего отдела стопы, обусловленную чаще всего постоянным ношением слишком тесной обуви или на высоких каблуках, использованием обуви, вызывающей поперечное плоскостопие, деформации стопы различного рода, в том числе , плоскостопие, гематомы в зоне локализации нервных волокон, острые травмы стопы (ушибы, переломы, вывихи), походка с подворачиванием стопы вовнутрь, избыточная масса тела, длительная ходьба, облитерирующие заболевания сосудов ног, аутоиммунные/инфекционные заболевания, липомы различных типов на стопе, изменения в строении нерва и др.
К группе риска относятся лица, профессиональная деятельность которых связана с длительной ходьбой, пребыванием в положении стоя, поднятием тяжестей, а также спортсмены, занимающиеся силовыми видами спорта, прыжками, бегом и пациенты с плоскостопием и с различными разновидностями деформации стопы. О наличии такой проблемы свидетельствует и форум спортсменов. Значимыми провоцирующим факторам являются и бурсит/ тендовагинит стопы, облитерирующий эндартериит ног/облитерирующий атеросклероз, наличие доброкачественной опухоли (плексиформная неврома).
Симптомы невромы Мортона
Симптомы невромы стопы во многом зависит от ее размеров: при диаметре невромы менее 5 мм чаще наблюдается бессимптомное течение. По мере прогрессирования заболевание начинает манифестировать вначале ноющими, стреляющими болями с локализацией в области 3-4-го пальца стопы на фоне физической нагрузки или после нее. Указанные симптомы невромы Мортона могут сочетаться с парестезиями и другими расстройствами чувствительности. С течением времени интенсивность/частота болей увеличиваются, а временной промежуток от начала нагрузки до появления болевого синдрома сокращается.
В конечном итоге боли приобретают жгучий острый характер, появляются в состоянии покоя, при этом изменений конфигурации в стопе не наблюдается. Иногда у пациентов формируется ощущение наличия чужеродного предмета в обуви. При пальпации стопы (клинической пробе со сжатием во фронтальной плоскости) болевой синдром усиливается и появляется иррадиация в пальцы, которая соответствует иннервации пораженного нерва. С прогрессированием болевого синдрома возможно параллельное нарастание сенсорных расстройств (до анестезии). Двигательные расстройства не являются нехарактерными.
Анализы и диагностика
Клиническая диагностика невромы несложна и основывается на наличии болевого синдрома характерной локализации. Наличие сенсорных расстройств подтверждают невральное поражение. Регресс болевого синдрома после проведения местным анестетиком лечебно-диагностической блокады межплюсневого нерва также является признаком невромы.
Из инструментальных методов наибольшую диагностическую ценность имеет ультразвуковое исследование структур стопы. Также для уточнения диагноза может назначаться рентгенограмма стопы, МРТ и КТ.
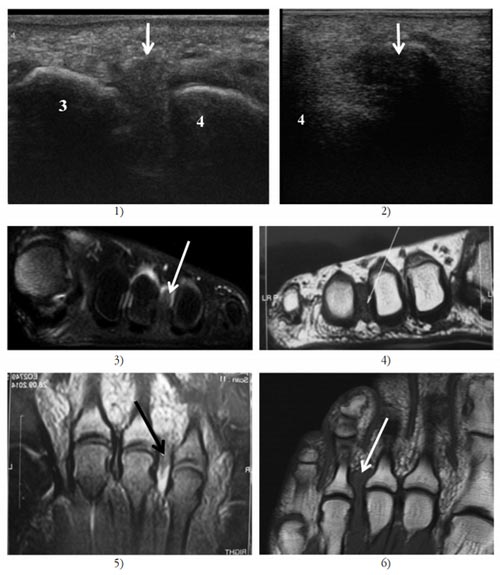
1) и 2) Сонограмма правой/левой стопы 3-го межплюсневого промежутка.
3) и 5) МРТ невромы Мортона правой стопы.
4) и 6) МРТ невромы Мортона левой стопы.
Дифференциальная диагностика проводится с артритом плюснефаланговых суставов, синовитом плюснефалангового сустава, стресс-переломами плюсневых костей, остеонекрозом головок плюсневых костей, а также злокачественными поражениями кости и заболеваниями поясничного отдела позвоночного столба с иррадиацией боли в зону межплюсневых промежутков.
Лечение невромы Мортона
На начальных этапах проводится консервативная терапия:
- ношение удобной обуви с невысоким каблуком или плоской подошвой, имеющей широкий носок;
- ношение стелек, которые подбираются индивидуально, разгружающих передний отдел стопы, уменьшающих боли;
- применение плюсневых прокладок и подъемников;
- лечебная физкультура;
- физиотерапевтическое лечение;
- массаж голеней и стоп;
- инъекции стероидных препаратов в межплюсневое пространство.
При данном заболевании применяются супинаторы-подушечки, которые надевают на пальцы и носят в обуви.
Прорезиненная лента фиксирует приспособление на трех пальцах. Мягкий материал впитывает влагу, эластичные резинки выпрямляют пальцы, а мягкие подушечки снимают нагрузку со стопы.
Цель применения стелек, подушечек, супинаторов — снижение давления на нервный ствол. Они уменьшают нагрузку на переднюю часть стопы, приводят в нормальное состояние поперечный свод, уменьшают давление связок и костей на нерв. Так или иначе, они значительно уменьшают боль и приостанавливают прогрессирование болезни.
Если болевой синдром не очень выраженный местно применяются компрессы и мазь (крем) на основе нестероидных противовоспалительных средств. Параллельно могут назначаться мышечные релаксанты и курсы мануальной терапии. Учитывая то, что неврома стопы сопровождается болевым синдромом, выраженность которого значительно варьирует у разных больных (иногда они испытывают боли годами), необходимо устранять его. Самый действенный метод устранения боли — медикаментозная блокада. При стойкой боли в область невромы (межплюсневый промежуток с тыла стопы в каналы, в ткани, окружающие нерв или канал нерва) вводится раствор Дипроспана с новокаином или лидокаином. В 50% случаев это приводит к улучшению состояния, а 30% — к выздоровлению. Инъекции глюкокортикоидов — это метод патогенетической терапии тоннельных невропатий, к которым относится неврома Мортона. Блокады уменьшают отек и воспаление в зоне компрессии нерва, а следовательно, значительно уменьшают боль. Если у больного имеются явления деформирующего артроза, к лечению добавляют хондропротекторы.
Альтернативной методикой, которую больные могут применять в домашних условиях, является местное лечение компрессами. Они могут быть многокомпонентными и включать:
Компресс прикладывают к области повреждения на 30 минут. В какой-то степени помогают уменьшить боль теплые ванночки с отваром полыни (и компрессы с запаренной травой полыни), компрессы с настойкой прополиса и сабельника, местное применение настойки сабельника и настойки цветков акации. Однако нужно отметить, если не помогают блокады и введение глюкокортикоидов, то не стоит ждать большой эффективности от народных методов лечения. Никакие примочки и растирки на могут повлиять на опухоль. В целом эффективность консервативной терапии составляет меньше 80%. Радикальным методом лечения является хирургическое удаление этого доброкачественного образования.
Неврома стопы представляет болезненное состояние подошвенного нерва, возникающее при разрастании соединительной ткани в результате механического воздействия. Первые симптомы недуга определяются болевыми ощущениями, как результат зажима нерва при сдавливании костями третьего и четвёртого пальцев стопы разросшейся ткани или опухоли. Болезнь получила несколько названий, включая наименование неврома Мортона.
Причины заболевания
Неврома возникает и развивается по многим причинам:
- Основная – хождение в узкой обуви, когда происходит сдавливание тканей и нервных волокон.
- Постоянное ношение обуви с высокими каблуками либо высокой танкеткой – дополнительная причина возникновения невромы.
- При физическом недостатке в виде поперечного плоскостопия происходит постоянное давление на нерв, результатом становится синдром Мортона.
- Предпосылкой появления болезни становятся травмы, гематомы и инфекционные заболевания ног, особенно хронические.
Признаки болезни и их диагностика
Как прочие заболевания, неврома стопы лучше лечится, если симптомы выявить и диагностировать на ранней стадии. Ощущение онемения, жжения и ноющей боли в области пальцев ног – первые признаки воспаления неврита подошвенного нерва (одно из названий болезни).
На начальной стадии, после лёгкого массажа и облегчающих компрессов либо ванночек, признаки со временем исчезают, под воздействием уже известных причин возникают вновь, более усугублённые и болезненные, независимо от качества и удобства обуви.
Первое обследование и выявление повреждённого участка осуществляется с помощью пальпации. Параллельно врач проводит опрос пациента с уточнением причин и времени начала болезненных ощущений. Для точного диагноза, исключая перелом или артрит, имеющий похожие симптомы, применяются глубокие исследования с применением рентгена, магнитно-резонансной томографии и ультразвука.

Новым методом выявления болезни считается компьютерное исследование походки, которая под влиянием боли приобретает характерные изменения.
Методы воздействия на болезнь
Для избавления от болезни Мортона проводят лечение несколькими методами, включая хирургический и консервативный.
Консервативное лечение оказывается эффективным, если проводится на начальной стадии. Оно заключается в уменьшении нагрузки на стопу, смене обуви на удобную, в улучшении условий работы, исключающих долгое хождение, применении ортопедических стелек и супинаторов. Стельки выполняют несколько функций: при использовании стопа получает меньшую нагрузку, устраняется давление костей на воспалённый нерв, тормозя развитие болезни. Со стельками улучшается циркуляция крови в стопе, ношение исправляет походку. Применение стелек строго индивидуально и заказывать их желательно немедленно после установления диагноза.
При консервативном лечении регулярно делается лечебный массаж, проводятся ультразвуковые, парафиновые физиотерапевтические процедуры. Одновременно используют обезболивающие и противовоспалительные медикаменты (анальгетики, кортикостероиды), которые в сложных случаях вводят в неврому вместе с гормональными препаратами. Однако подобное лечение способно оказать отрицательное воздействие на прочие органы.
Хирургический метод медики предлагают, если консервативный и народные средства не принесли положительных результатов. Лечение предусматривает процедуру, во время которой неврома удаляется из больной ноги либо осуществляют иссечение поражённой области, приводя к онемению и избавлению от боли.
В отдельных случаях прибегают к радикальному методу – искусственному перелому кости, после вмешательства проводят процедуру смещения головки четырёхплюсневой кости. Метод исключает возникновение рубцов, но реабилитационный период намного длиннее.
Лечение организуется способом, заключающимся в расширении пространства возле воспалённого нерва. При этом не возникает онемения, разрешено ступать на ногу уже через сутки. Потом нагрузки постепенно усиливаются, с обязательным использованием специальных стелек.
Народные средства как помощь традиционной медицине
Наряду с традиционными методами при болезни Мортона проводят лечение средствами народной медицины. Чаще методы используют на начальной стадии для устранения боли либо в совокупности с хирургическим и консервативным методами.
- Эффективны компрессы с полынью. Перетёртую в кашицу горькую полынь прикладывают к подошве в месте воспаления с помощью марлевой салфетки, прибинтовывают.
- Действенным народным средством считается мазь, в состав которой входит свиной жир и поваренная соль, в пропорции столовая ложка соли на 100 граммов жира. Применяя средство, требуется быть осторожным, во избежание ожога.


Используя рецепты народной медицины, нельзя забывать, что в большинстве случаев способы подходят для профилактических мероприятий. Если болезнь получила развитие, обращение к врачам должно стать обязательным, во избежание тяжёлых осложнений.
Способы предотвращения болезни
Профилактика заболевания намного легче, чем лечение. Чаще воспаление подошвенного нерва стопы возникает у женщин, достигших пятидесятилетнего возраста. Чтобы подобного избежать, требуется в первую очередь обратить внимание на обувь, которую они носят. Желательно приобретать туфли с широким носком, на низком каблуке или танкетке.
У спортсменов, состязающихся в беге или спортивной ходьбе на длинные дистанции, происходит постоянная нагрузка на стопы, результатом нередко становится неврома. Спортивная обувь должна подбираться тщательно,не быть тесной. Показано применять специальные стельки, накладывать бинты на область возникновения боли, если появляются начальные симптомы болезни Мортона. После вынужденной длительной ходьбы требуется обязательно сделать облегчающие ванночки, компрессы, массирующие упражнения с использованием лечебных мазей.
Если болевые симптомы отсутствуют, желательно после больших нагрузок на стопы, при ощущении усталости, сделать ванночку с ромашкой и морской солью.
Как бы легко не переносились признаки болезни, если улучшение не наблюдается, требуется обязательно обратиться к врачу, не предаваться самолечению. В противном случае ситуация закончится тяжёлыми последствиями, вплоть до хирургического вмешательства, за которым следует длительный реабилитационный период, отказ от красивой и элегантной обуви, неудобства при ходьбе.
Помощь при боли в стопе и пятке
Боль, локализующаяся на нижней поверхности стопы, серьёзно ухудшает качество жизни человека. В некоторых случаях боль преследует человека годами. Самая распространённая причина боли в стопе с подошвенной стороны – плантарный фасциит. Такой диагноз чаще всего ставят, наблюдая у пациента боль, локализующуюся на подошвенной стороне стопы (чаще всего в пяточной области) и усиливающую свою интенсивность при нагрузке на стопу.
В некоторых случаях боль при плантарном фасциите не реагирует на классическую терапию. Если стандартная терапия не эффективна, то, вероятно, основная проблема заключается не в плантарной (подошвенной) фасции. Одна из возможных причин возникновения боли в стопе с подошвенной стороны, симптомы которой могут мимикрировать под симптомы плантарного фасциита – компрессия нерва Бакстера под сводом стопы.
Нерв Бакстера – это ветвь латерального подошвенного нерва, расположенного на нижней поверхности стопы. Этот нерв назван по имени первого врача, описавшего компрессию этого нерва как особую причину боли в стопе. Комплекс симптомов, возникающих при компрессии данного нерва, называется нейропатия Бакстера.
РАСПОЛОЖЕНИЕ И СТРУКТУРА
Большеберцовый нерв разделяется на две основные ветви – медиальный и латеральный подошвенные нервы, проходя по медиальной стороне лодыжки в тарзальном канале (Рис.1). Обе ветви затем огибают медиальную лодыжку и проходят по нижней поверхности стопы. Первая ветвь, меньшая по размеру, отходящая от латерального подошвенного нерва, и есть нерв Бакстера (Рис.2).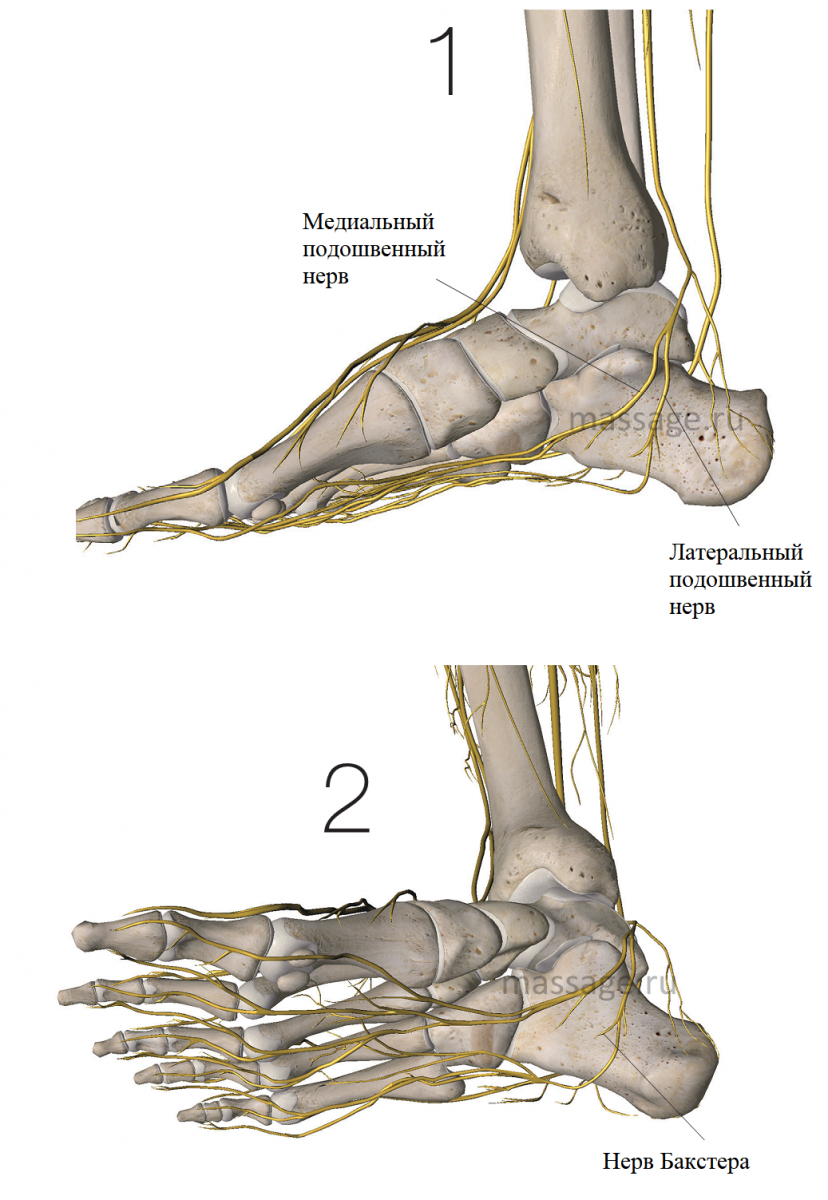
У большинства людей эта ветвь отходит от латерального подошвенного нерва на нижней стороне стопы. Однако в некоторых случаях, нерв Бакстера может отходить от латерального подошвенного нерва более проксимально – даже на уровне тарзального канала медиальной лодыжки.
Месторасположение этой ветви латерального подошвенного нерва клинически значимо, поскольку нестандартное расположение нерва Бакстера может увеличить компрессионное или растягивающее напряжение, оказываемое на него, что может привести к повреждению нерва.
Ещё один фактор, вследствие наличия которого подошвенные нервы и их ветви оказываются уязвимыми к повреждению и раздражению, это специфический прямой угол их прохождения от медиальной части стопы на подошвенную поверхность.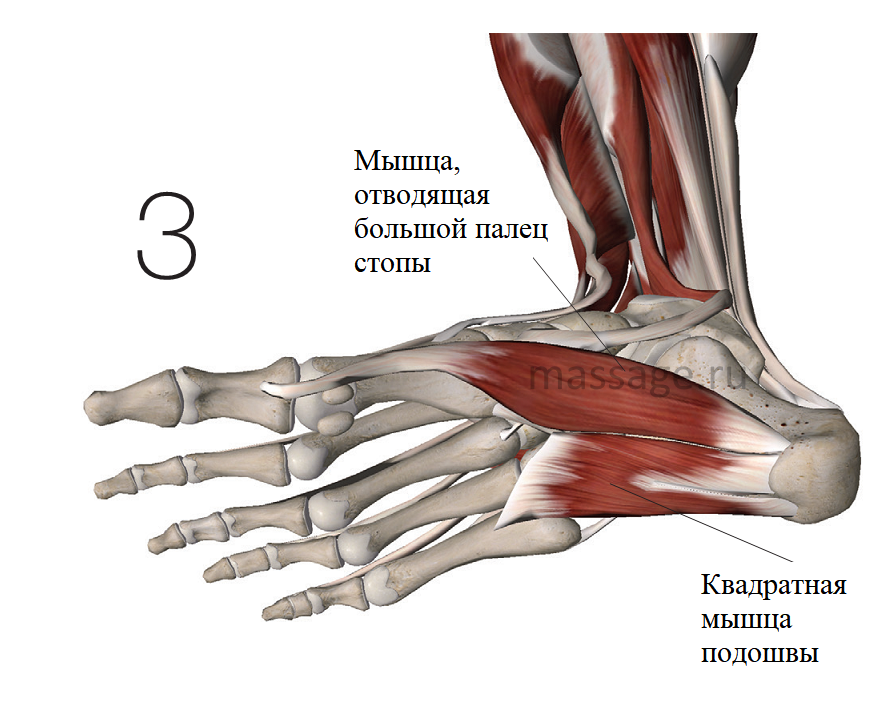
При нейропатии Бакстера возможны два потенциальных места защемления этого нерва. В первую очередь, нерв Бакстера может быть защемлён между глубокой фасцией мышцы, отводящей большой палец стопы, и квадратной мышцей подошвы (Рис.3).
Второе место потенциального защемления расположено по медиальному бугорку пяточной кости, где нерв может быть защемлен костью или остеофитами, костными шпорами, появляющимися на передней поверхности пяточной кости. (Рис.4)
Остеофиты на передней поверхности пяточной кости возникают вследствие воздействия растягивающего напряжения на место крепления мышцы, сгибающей большой палец или на плантарную фасцию. Шпоры являются одной из самых распространённых причин возникновения боли в стопе или пятке. Однако результаты недавних исследований показали, что несмотря на то, что шпоры возникают вследствие воздействия биомеханических сил на стопу, они не всегда являются основной причиной боли в стопе. Поскольку остеофиты появляются на передней поверхности пяточной кости, маловероятно, что прямо на эти места оказывается давление. Кроме того, костные шпоры появляются и в других местах и не вызывают болевых ощущений. Возможно, что, при наличии костных шпор, основной причиной боли в стопе всё же является компрессия нерва Бакстера. Шпора может располагаться на пути прохождения этого нерва, что и приводит к его сдавлению.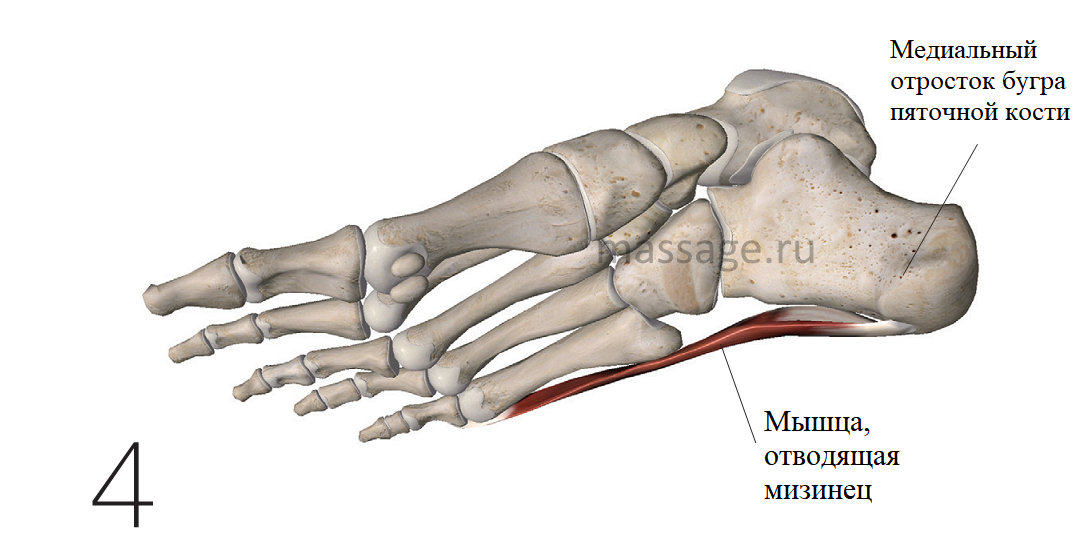
ДИАГНОСТИКА
20 процентов случаев возникновения боли в пятке объясняются нейропатией Бакстера. Описание этого заболевания практически не представлено в ортопедической литературе, поэтому процент случаев возникновения боли в пятке из-за нейропатии Бакстера может быть выше вследствие неправильной диагностики.
Нейропатию Бакстера зачастую принимают за плантарный фасциит, и традиционные методы лечения данного заболевания в этом случае будут неэффективными и могут даже привести к ухудшению состояния пациента. Терапевтические подходы к плантарному фасцииту весьма разнообразны, поэтому следует помнить, что компрессия нерва Бакстера также может иметь место при продолжительных жалобах на боль в стопе, особенно если боль не отвечает на традиционную терапию.
Нерв Бакстера является смешанным двигательным и чувствительным, поэтому его компрессия может вызывать как боль в стопе или лодыжке, так и мышечную атрофию, если компрессии подверглись двигательные волокна.
При компрессии двигательных волокон чаще всего страдает мышца, отводящая мизинец, хотя нерв Бакстера в некоторых случаях может также иннервировать короткий сгибатель пальцев и квадратную мышцу подошвы (Рис.5).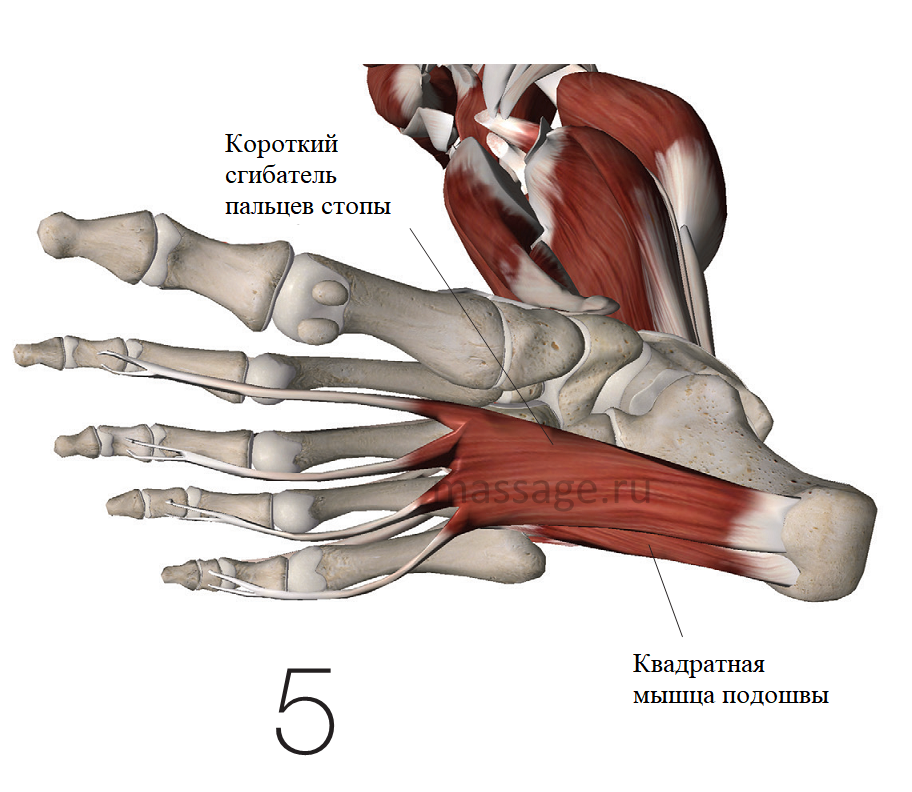
Довольно трудно диагностировать компрессию нерва Бакстера при физическом обследовании, однако несколько методов всё же существуют. Чаще всего при компрессии данного нерва возникает боль при пальпации свода на нижней поверхности стопы. В некоторых случаях боль при пальпации усиливается, если терапевт пальпирует латеральную часть подошвы, где располагается мышца, отводящая мизинец.
Также боль может усиливаться при пальпации медиального свода стопы, где может произойти компрессия нерва Бакстера. Мышца-сгибатель пальцев не всегда иннервируется нервом Бакстера, но в случае, если иннервация этой мышцы происходит именно этим путем, при компрессии данного нерва может наблюдаться слабость этой мышцы, различимая при тесте на силу четырёх пальцев стопы (кроме большого).
Чтобы провести этот тест, положите на пол небольшой, но плотный лист бумаги или картона. Попросите пациента попытаться прижать лист как можно сильнее к полу, и попытайтесь медленно вытащить лист из-под пальцев. (Рис.6) Если пациент не способен удержать лист или если вы обнаружили, что из-под пальцев одной стопы вытаскивать лист легче, чем из-под другой, это свидетельствует о слабости короткого сгибателя пальцев стопы. Это указывает на потенциальную компрессию нерва Бакстера.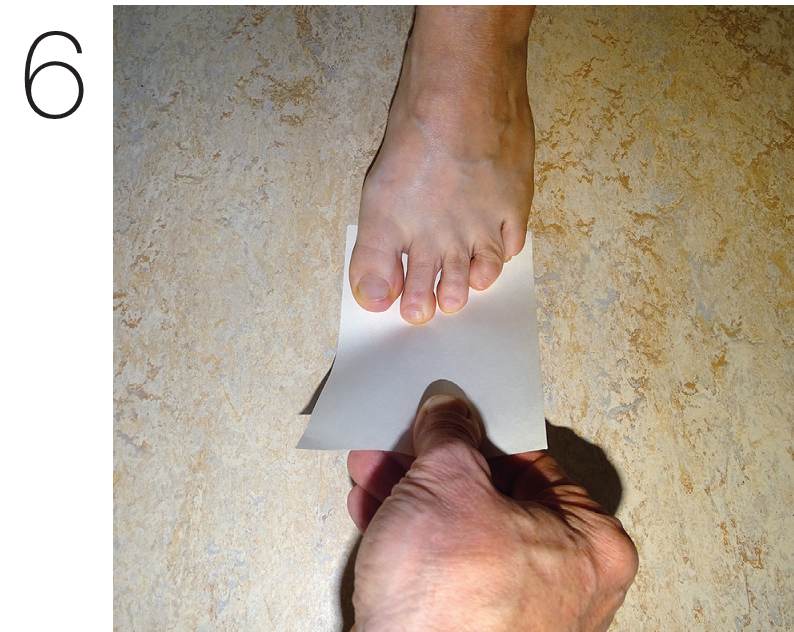
Более точный метод диагностики компрессии данного нерва – магнито-резонансная томография. При повреждении двигательных волокон нерва Бакстера, иннервирующих мышцу, отводящую мизинец, происходит мышечная атрофия, что может привести к появлению жирового отёка. Жировая инфильтрация мышцы различима на МРТ. Поскольку при физическом обследовании диагностировать компрессию нерва Бакстера весьма трудно, компрессия этого нерва зачастую остаётся без внимания, если не проводится МРТ.
Очень часто нейропатия Бакстера может сопровождаться другими заболеваниями, вызывающими боль в стопе и поэтому её диагностика становится ещё труднее. Одно из исследований обнаружило прочную корреляцию между компрессией нерва Бакстера и тремя ключевыми факторами: пяточные шпоры, пожилой возраст и плантарный фасциит. Эти проблемы могут возникать также вследствие биомеханических проблем, таких как плоскостопие.
СТРАТЕГИИ ТЕРАПИИ
Как и при компрессии любого другого нерва, следует помнить, что при терапии необходимо избегать применения техник, оказывающих на нерв излишнее давление. Поддерживайте контакт с клиентом во время сеанса, чтобы убедиться, что выраженность симптомов не повышается от ваших манипуляций.
Поскольку этот нерв может быть подвержен компрессии между мягкими тканями (между глубокой фасцией мышцы, отводящей большой палец стопы и квадратной мышцей подошвы), массаж может помочь в снятии компрессионных сил, воздействующих на нерв. Терапия мягких тканей также может поспособствовать снижению патологической чувствительности нерва, уменьшая интенсивность растягивающего усилия, воздействующего на него. Во многих случаях нейропатия вызвана именно компрессионными или растягивающими силами, воздействующими на нерв. Эти силы могут быть относительно малы, но даже в таком случае негативные симптомы проявляются довольно быстро. Снятие напряжения с мягких тканей способствует снятию напряжения и с нерва, что приводит к постепенному ослаблению выраженности симптомов.
Знание анатомии критически необходимо для принятия решения, в какую сторону следует двигать стопу во время сеанса. Угол воздействия может меняться от клиента к клиенту. Опытным путем необходимо определить угол, работа под которым уменьшает болевые ощущения.
Работу следует начать, поместив стопу в положение инверсии. Свидетельством эффективности вашей терапии станет ослабление болевых ощущений. Экспериментируйте, чтобы понять, при каком положении стопы клиент чувствует себя лучше всего.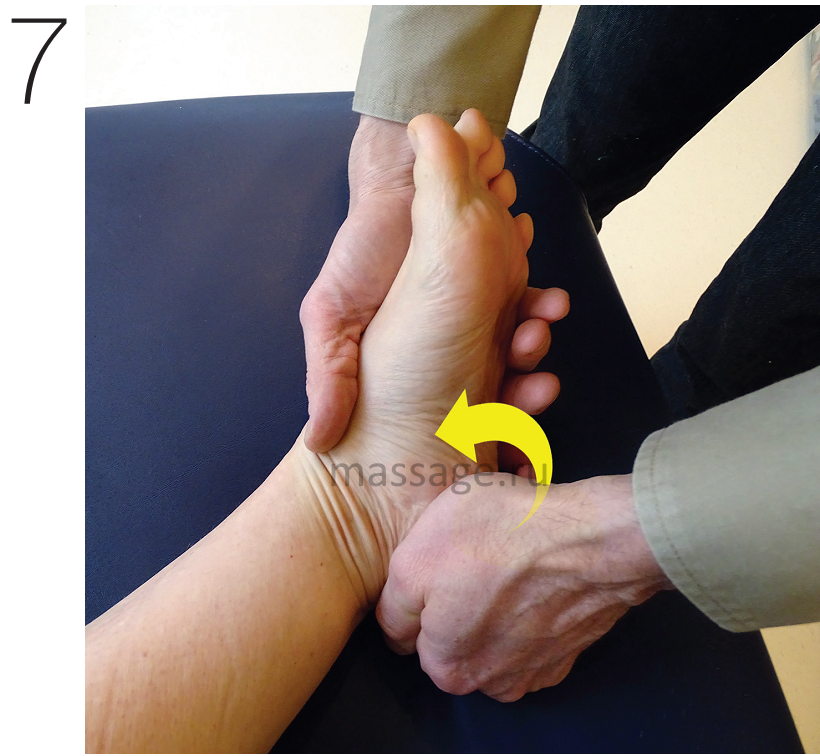
Второй способ снятия напряжения с нерва – произвести захват пятки и заднего отдела стопы и аккуратно потянуть в медиальном направлении (Рис.7). Спросите клиента, ослабляет ли это движение боль в стопе. Мышца, отводящая мизинец, может отвечать на пальпацию болью. Также боль может возникнуть в сводах стопы. Массируйте точки, в которых наблюдаются болевые ощущения, при выполнении движения, описанного выше. Поддерживайте контакт с клиентом, чтобы понять, в каком положении боль ослабевает. Как только вы обнаружили такое положение, удерживайте стопу в нём на протяжении двух минут, затем постепенно отпустите. После этого произведите несколько лёгких и аккуратных пассивных движений стопы, чтобы обеспечить свободу движений и снизить выраженность болевых ощущений, уменьшая болевой нейрональный отклик.
Чем чаще применяется эта техника при нейропатии Бакстера, тем лучше, поэтому клиента можно научить самостоятельно выполнять эти движения. Постоянство и последовательность – ключ к успешной терапии.
Ко мне очень часто приходят клиенты, жалующиеся на боль в стопе. Если традиционные подходы к данной проблеме оказываются неэффективными, следует рассматривать вероятность компрессии нерва Бакстера. Множество людей живут с болью в стопе долгое время, поскольку классические методы лечения им не помогают. Именно поэтому осведомлённость о данной проблеме и умение её разрешать чрезвычайно полезны для любого массажиста и мануального терапевта.

- Механизм образования
- Первые признаки
- Симптомы
- Диагностика
- Особенности лечения
- Профилактика
- Видео по теме
Болезненные ощущения в переднем отделе стопы возникают у многих людей. Но не все при этом обращаются к врачу, списывая такой дискомфорт на травму, усталость или последствия физических нагрузок. Подобное отношение к здоровью стоп может обернуться серьезными последствиями. Ведь есть множество тяжелых патологий, которые проявляются такими болями. Невнимание к их первым признакам и отсутствие своевременного лечения может привести к инвалидности или необходимости хирургического вмешательства.
Одной из таких серьезных патологий стопы является неврома Мортона. Болезнь эта довольно редкая, встречается она в основном у женщин старше 50 лет. Известна патология еще как межплюсневая невринома, болезнь Мортона, периневральный фиброз, неврит подошвенного нерва, неврома стопы. Почти все эти названия характеризуют особенности болезни – поражение межплюсневых нервов, их утолщение и доброкачественное разрастание. Очень важно вовремя выявить первые симптомы невромы стопы, так как патология постоянно прогрессирует и кроме сильных болевых ощущений может вызвать серьезные последствия.
Механизм образования
Неврома стопы еще иногда называется плантарной невралгией. Это название связано с механизмом ее развития. В результате повышенных нагрузок или воспалительных процессов происходит разрастание фиброзной ткани на подошве стопы в области межпальцевой связки. В результате этого происходит сдавливание близлежащих нервов. Раздражаясь смещенными в результате нагрузок костями и измененными связкам, нерв воспаляется. Такие процессы приводят к дегенерации его оболочки. Нервные волокна утолщаются и разрастаются. Это вызывает появление сильных болей и дискомфорта между пальцами при ходьбе.
Особенностью невромы Мортона является ее узкая локализация. В основном поражение нерва встречается между 3 и 4 пальцами стопы. Иногда патология может развиться между 2 и 3 пальцами, но редко. В других местах межплюсневая невринома не встречается. Связано это с особым строением стопы. Нервы, иннервирующие пальцы, проходят очень близко к плюсневым костям. На межпальцевом промежутке располагается по два нервных волокна, идущих через всю стопу до кончиков пальцев. А в области головок плюсневых костей проходит межпальцевая связка, которая тоже касается нервов. Поэтому при любых воспалительных процессах или изменении расположения частей стопы в этом месте нервные волокна могут сдавливаться.
К особенностям заболевания можно отнести также то, что поражение нерва чаще всего одностороннее. Очень редко, когда неврома стопы развивается на обеих ногах. Кроме того, встречается заболевание в основном у женщин пожилого возраста. Это можно объяснить тем, что они чаще всего подвергают свои ноги негативным внешним воздействиям, которые являются причинами образования невромы. Ведь поражение нерва вызывается постоянными повышенными нагрузками на передний отдел стопы.
Это может происходить в таких случаях:
- ношение обуви на высоком каблуке, которая смещает центр тяжести на область пальцев;
- узкая тесная обувь, вызывающая деформацию плюсневых костей и сдавливание мягких тканей в этом месте;
- плоскостопие или неправильная походка, приводящая к неправильному распределению нагрузки;
- травмы или регулярные перегрузки переднего отдела стопы;
- лишний вес, постоянное ношение тяжестей;
- инфекционные или аутоиммунные процессы, вызывающие воспаление суставов и связок;
- послеоперационные рубцы в области прохождения нервных волокон;
- атеросклероз сосудов ног.
В результате воздействия этих негативных факторов происходит перерождение межпальцевого нерва. Страдает от этого чаще всего область между 3 и 4 пальцами стопы, потому что здесь располагается одна из точек опоры при ходьбе. Ведь строение стопы такое, что она опирается всего на три точки. Именно благодаря этому она может выполнять свои амортизационные свойства. Но на эти области приходится самая большая нагрузка, поэтому здесь чаще всего развиваются различные патологические процессы.
Первые признаки
Начинается неврома стопы незаметно, хотя боли иногда бывают довольно сильные даже на начальном этапе. Но их характер и появление в основном после нагрузки или ношения узкой обуви делают диагностику болезни затруднительной. Ведь редко кто из пациентов сразу обращается к врачу, когда ощущает резкий укол на подошве, ноющую, тянущую боль после длительного стояния на ногах. Может наблюдаться онемение или покалывание в стопе около пальцев. Симптомы могут проявляться также в виде ощущения инородного тела при ходьбе, как будто в обувь попал камушек.
Визуально начальную стадию заболевания определить почти невозможно, так как внешних признаков у нее никаких нет. Тем более что патология протекает с периодическим исчезновением симптомов. Иногда признаки болезни не беспокоят больного несколько лет. Но ощущение покалывания или жгучей боли может возникнуть снова после ношения узкой обуви или больших нагрузок на передний отдел стопы.
Особенность заболевания в том, что оболочка нерва, защищая его от сдавливания окружающими тканями, начинает уплотняться. Поэтому через некоторое время неприятные симптомы могут утихнуть. Но это не значит, что патология тоже исчезла. Фиброзная ткань в пораженном месте постепенно разрастается, поэтому оболочка нерва продолжает утолщаться. Теперь уже это состояние приводит к тому, что нерв раздражается. Он уже не помещается в межпальцевом промежутке, поэтому постоянно сдавливается.
Не все больные могут связать такие признаки вместе и заподозрить начало патологического процесса. Но те, кто заботятся о здоровье своих стоп, обращают внимание на непонятный дискомфорт в стопе. Ведь ощущение камушка в обуви при его отсутствии должно вызвать беспокойство. Проверить наличие патологии можно, сдавив стопу в поперечном направлении. Если через минуту боль возрастает, возникает онемение и покалывание, значит, поражен нерв, и нужно обязательно посетить врача.
Симптомы
Неврома Мортона постепенно прогрессирует, без необходимого лечения патология не исчезнет. Обнаружить заболевание достаточно просто, так как у него есть специфические симптомы. Людям, которые находятся в группе риска, лучше заранее узнать, как проявляется неврома, чтобы вовремя обратиться к врачу для назначения лечения.
Нужно обращать внимание на особые признаки поражения нервов:
- Боль, локализующаяся в основном в области основания пальцев. Она обычно стреляющая, жгучая или тянущая. На начальном этапе появляется после физических нагрузок на стопу, при длительном стоянии или хождении в узкой обуви.
- Через некоторое время боль становится ноющей, пульсирующей, уже не связанной с перегрузками. Возможно ощущение прострела, распространяющееся на 3 и 4 пальцы стопы. А жгучая боль становится постоянной. В запущенных случаях она может разливаться по всей стопе и пальцам.
- Часто чувствуется покалывание, онемение участка на подошве около пальцев. Кожа теряет чувствительность. Со временем эти ощущения распространяются на пальцы. Обычно поражаются только два, которые иннервируются воспаленным нервом. Но онемение может распространиться на всю стопу.
- Диапазон движений пальцев сохраняется, но в запущенных случаях они причиняют дискомфорт. При ходьбе заметно ощущение инородного тела, как будто наступаешь на гвоздь в подошве.
- Очень редко, при развитии сильного воспалительного процесса, заметен небольшой отек на стопе, припухлость между пальцами.
Диагностика
При обнаружении подобных симптомов необходимо посетить врача. Специалист обязательно начнет с опроса больного. Нужно подробно рассказать ему об испытываемых ощущениях, обстоятельствах, при которых боль усиливается. Для правильной диагностики важно вспомнить о перенесенных травмах, заболеваниях опорно-двигательного аппарата. У женщин врач обязательно спросит, какую обувь они предпочитают носить, ведь основной причиной невромы является повышенная нагрузка на передний отдел стопы из-за высоких каблуков или узкой обуви.
После этого специалист проведет внешний осмотр ступни пациента, хотя неврома никак не проявляется, не вызывает отека или появления гематомы. Только в запущенных случаях возможно заметить небольшую припухлость между 3 и 4 пальцами. Но обнаружить заболевание можно, ощупывая стопу пациента. Путем надавливания на различные участки, врач определяет область поражения. А сдавливая стопу с боков рукой, можно точно поставить диагноз. В таком состоянии уже через минуту пациент ощущает растущее онемение, усиление боли, жжение или покалывание.
После постановки предварительного диагноза важно уточнить его, исключив подобные заболевания. Для этого проводится обследование, которое помогает дифференцировать неврому от других патологий. Прежде всего, необходима рентгеноскопия. Она помогает увидеть наличие перелома, вывиха или деформации костей пальцев. Потом проводится МРТ или УЗИ. Эти исследования помогают исключить наличие артроза, артрита и других патологий, которые могут вызвать подобные симптомы. А для точного определения локализации поражения нерва в стопу вводят анестетики. Только после проведения всех необходимых диагностических процедур врач может точно определить размеры и место локализации образования. Это помогает ему выяснить, как правильно лечить пациента.
Особенности лечения
Чаще всего для избавления от неприятных симптомов достаточно консервативной терапии. На начальных этапах уменьшить воспалительный процесс и снять болезненные ощущения можно с помощью лекарств и физиопроцедур. Только при неэффективности этих методов, а также в запущенных случаях необходимо хирургическое удаление невромы.
Лечение назначается индивидуально в зависимости от степени тяжести заболевания и особенностей состояния стопы пациента. Но есть и общие приемы, которые помогают избавиться от патологии.
Прежде всего, необходимо уменьшить нагрузки на стопу, чтобы нерв не раздражался окружающими тканями и перестал сдавливаться. Для этого нужно перестать носить узкую обувь и высокие каблуки. На время лечения рекомендуется приобрести свободные мягкие туфли. А в остром периоде заболевания может быть рекомендован постельный режим.
Кроме того, эффективно облегчает страдания использование ортопедических стелек. Нужно выбирать особые модели, которые будут снимать нагрузку именно с переднего отдела стопы и пальцев ног. Специальная конструкция помогает уменьшить давление на нерв при ходьбе. Это могут быть полустельки с подушечкой для поперечного свода стопы или же специальные межпальцевые разделители. Благодаря им давление на нерв снимается, поэтому постепенно снижается воспаление, и неврома прекращает расти. В составе комплексной терапии использование таких стелек довольно эффективно снимает боли при ходьбе и ускоряет выздоровление.
Дополнительно назначается курс физиопроцедур. Особенно эффективно снимают боли и уменьшают воспаление электрофорез, магнитотерапия, иглоукалывание и ударно-волновая терапия. Хорошо помогает также массаж и лечебная гимнастика.
Некоторые пациенты для снижения болевого синдрома применяют народные методы. Но стоит знать, что такие средства не могут вылечить неврому, поэтому их можно использовать только в составе комплексной терапии. В основном народные методы заключаются в применении компрессов или примочек на область стопы. Рекомендуется прикладывать кашицу из травы полыни, смесь свиного жира и соли, немного помятый капустный лист. Для массажа стопы можно приготовить растирку: по 2 столовые ложки соли и сухой горчицы и 2 стручка острого перца залить стаканом водки и настаивать неделю.
Если начинается улучшение, не стоит прекращать лечение. Нужно выполнять все рекомендации врача, тогда можно избежать рецидива заболевания. Обычно все симптомы невромы исчезают в течение 3-4 месяцев. Но иногда консервативное лечение может затянуться и продолжаться около года.
В запущенных случаях пациенту может помочь только операция. Проводится она под местным наркозом – плюсневый канал вскрывается и удаляется поврежденная часть нерва. Последствиями такой операции может быть онемение пальцев, но на их функции это не влияет. В некоторых случаях применяется также иссечение связок или искусственный перелом плюсневых костей, в результате которого снижается давление на нерв. Но такие способы требуют длительного периода восстановления.
Профилактика
Неврома Мортона – это довольно серьезное заболевание. Без лечения оно прогрессирует и может привести к постоянным сильным болям, которые не дают человеку ходить. Если сразу не устранить воспаление, перерождение нерва зайдет так далеко, что избавиться от болезненных симптомов можно будет только с помощью операции. Чтобы этого не допустить, нужно при появлении первых признаков поражения нерва обратиться к врачу.
Но еще лучше предотвратить развитие заболевания. Есть несколько правил, которые помогут избежать развития невромы:
- следить за весом;
- не допускать перегрузок стоп;
- высокие каблуки надевать только изредка;
- постоянно носить удобную обувь;
- делать расслабляющие ванночки для ног по вечерам;
- выполнять специальные упражнения для укрепления связок стопы и предотвращения плоскостопия;
- делать массаж стоп.
Эта патология очень коварна, так как на начальных этапах ее признаки сложно обнаружить. Но внимательное отношение к здоровью стоп и обращение к врачу при появлении специфических болей в стопе поможет быстро избавиться от невромы и не допустить осложнений.
Читайте также:


