Что такое острый паралитический полиомиелит
- Что такое Острый полиомиелит
- Что провоцирует Острый полиомиелит
- Патогенез (что происходит?) во время Острого полиомиелита
- Симптомы Острого полиомиелита
- Диагностика Острого полиомиелита
- Лечение Острого полиомиелита
- Профилактика Острого полиомиелита
- К каким докторам следует обращаться если у Вас Острый полиомиелит
Что такое Острый полиомиелит
Наибольшее число заболеваний приходится на детей в возрасте до 5 лет. Описаны случаи заболевания полиомиелитом и среди взрослых.
Полиомиелит известен с глубокой древности (IV в. до н. э.), однако природа этого заболевания долгое время оставалась неизвестной. В 1840 г. немецкий врач-ортопед Якоб Гейне описал клиническую картину полиомиелита, а шведский врач Медин в 1887 г. установил контактность этой инфекции и положил начало эпидемиологическому изучению болезни. В 1908 г. Ландштейнер и Поппер экспериментально воспроизвели полиомиелит, вводя в организм обезьяны эмульсию спинного мозга ребенка, умершего от полиомиелита. Отрицательные результаты бактериологических исследований дали основание отнести возбудителя этой болезни к фильтрующимся вирусам. Поворотным пунктом в изучении полиомиелита явилось получение в 1949-1951 гг. Эндерсом, Уоллером и Робинсом культуры вируса вне организма на тканях почек и яичек обезьян, на фибробластах человеческого эмбриона и на плаценте. Это открытие дало возможность изготовить вакцину против полиомиелита, создало предпосылки для лабораторной диагностики полиомиелита и разработки методов его активной профилактики.
В настоящее время изучено три иммунологически различных типа вируса острого полиомиелита:
- I тип - вирус Брунгильда (по имени обезьяны, от которой был выделен вирус);
- II тип-вирус Лансинг (по названию города в США, где был выделен этот вирус);
- III тип-вирус Леон (по имени умершего от полиомиелита мальчика, от которого был выделен вирус).
Вирус полиомиелита - один из самых мелких вирусов из группы энтеровирусов (средний диаметр 17-27 мкм). Вирус очень устойчив к воздействию внешней среды и долго сохраняет патогенные свойства (в молоке и молочных продуктах до трех месяцев, в воде 114 дней, в каловых массах 180 дней). В течение нескольких месяцев он выносит низкую температуру, замораживание и высушивание, но чувствителен к действию высокой температуры. Температура 55 °С инактивирует вирус в течение 6-8 мин, температура 75 °С - в течение 50 с. Вирус полностью разрушается хлорамином, хлорной известью, формалином, калия перманганатом, перекисью водорода и другими дезинфицирующими средствами.
Основную часть массы вируса полиомиелита составляют нуклеопротеины. Очищенный вирус содержит 20-30 % рибонуклеиновой кислоты, с которой и связаны основные патогенные свойства этого возбудителя.
Источником инфекции является больной человек или вирусоноситель, выделяющий вирусы с желудочно-кишечным содержимым или со слизью носоглотки и дыхательных путей.
Передача инфекции осуществляется воздушно-капельным и фекально-оральным путем (через грязные руки, предметы обихода, продукты питания, воду). Летне-осенняя сезонность полиомиелита косвенно подтверждает значение мух в распространении заболевания. До применения массовой вакцинации полиомиелит был широко распространенным заболеванием и наблюдался во всех странах мира, особенно в США, где изучению этого заболевания было уделено особое внимание.
Крупные эпидемии полиомиелита наблюдались с 1949 по 1956 г. Благодаря активной иммунизации в 1960-1962 гг. произошло настолько резкое снижение заболеваемости полиомиелитом, что можно говорить о ликвидации его как эпидемического заболевания. Регистрируются лишь спорадические случаи с легкими и быстро проходящими двигательными расстройствами.
Входными воротами инфекции являются пищевой канал и носоглотка. В лимфатических образованиях кишок и задней стенки глотки вирус размножается. Отсюда он проникает в кровяное русло, где циркулирует в течение 5-7 дней. На высоте виремии вирус появляется во всех органах и тканях. В нервную ткань вирус попадает не только гематогенно, но и через периневральные щели. Именно в нервных клетках проявляется биологическая активность возбудителя, в других тканях он погибает.
При полиомиелите патологический процесс локализуется преимущественно в мотонейронах ствола головного и передних рогах спинного мозга. Внедрение вируса в нервную клетку сопровождается резко выраженными изменениями гемодинамики (паралитическое расширение сосудов, отек, мелкоточечные множественные кровоизлияния) в мозговом веществе и оболочках. Обнаруживается периваскулярная клеточная инфильтрация из нейтрофилов и глиальных клеток. Основные изменения выражаются в деструкции нейронов в связи с нарушением внутриклеточного синтеза белков внедрившимся вирусом. На первых стадиях болезни в цитоплазме мотонейронов разрушается хроматофильное вещество Ниссля, выявляемое при окраске нервной ткани основными красителями. Затем разрушается ядро; если разрушаются ядрышки клетки, репаративные процессы в нейроне невозможны. Остатки распадающихся нервных элементов удаляются макрофагами в сосудистое русло. Образующиеся дефекты нервной ткани организуются за счет пролиферативной реакции астроцитарной глии. Формирование глиального рубца заканчивается к концу третьего месяца.
Несмотря на явную нейротропность вируса, патоморфологические изменения обнаруживаются во всех внутренних органах в виде отека, точечных кровоизлияний, мелкоочагового некроза. Это свидетельствует о том, что полиомиелит является общим инфекционным заболеванием с преимущественной локализацией процесса в центральной нервной системе.
. Различают четыре формы полиомиелита: бессимптомную, абортивную, непаралитическую и паралитическую.
Бессимптомная форма полиомиелита, клинически ничем не проявляясь, характеризуется временным выделением вируса. Эта форма чрезвычайно опасна в эпидемиологическом отношении: вирусоносители могут быть источником распространения заболевания.
Абортивная форма протекает в виде кратковременного инфекционного заболевания с признаками легкого поражения верхних дыхательных путей или пищевого канала, без признаков поражения нервной системы (висцеральная форма полиомиелита).
Непаралитическая, или менингеальная, форма характеризуется поражением мозговых оболочек или спинномозговых корешков. Клинически протекает как серозный менингит или менингорадикулит.
Полиомиелитный серозный менингит начинается остро, с повышения температуры тела до 39-40°С. Температурная кривая носит двугорбный характер. Первый подъем температуры тела держится 1-3 дня, сопровождается незначительной головной болью, насморком, кашлем, гиперемией зева или желудочно-кишечными расстройствами (запор, понос). Перед вторым подъемом температуры тела больной в течение 2-3 дней чувствует себя здоровым. Второй подъем температуры тела, длящийся 1-Здня, совпадает с появлением менингеальных симптомов. Головная боль выражена меньше, чем при менингите другой этиологии, рвота одно- или двукратная. Больные вялы, адинамичны, сонливы.
В бесцветной, прозрачной спинномозговой жидкости обнаруживаются плеоцитоз смешанного характера, лимфоциты и нейтрофилы, причем в первые дни преобладают нейтрофилы, а через 5-6 дней лимфоциты. Количество белка умеренно увеличено, давление спинномозговой жидкости слегка повышено.
Течение менингеальной формы полиомиелита благоприятное, выздоровление без дефектов.
Паралитическая форма полиомиелита, собственно полиомиелит, встречается лишь в 2-3 % случаев, но именно эта форма заболевания в связи с тяжелыми последствиями в виде грубых двигательных расстройств превратила полиомиелит в социально-актуальную проблему.
В паралитической форме полиомиелита выделяют несколько форм: спинальную, бульбарную, понтинную, смешанную (бульбо-понтинная, бульбоспинальная и др.), редкие формы (энцефалитическая, атактическая).
Инкубационный период длится в среднем 9-12 дней и характеризуется слабо выраженными неспецифическими признаками инфекционного заболевания: субфебрильная температура, катаральные явления со стороны верхних дыхательных путей или легкие желудочно-кишечные расстройства. Затем состояние больного нормализуется, но через 2-3 дня (латентный период) развиваются симптомы поражения нервной системы.
В течении паралитической формы полиомиелита выделяют четыре стадии: препаралитическую, паралитическую, восстановительную и резидуальную.
Для препаралитической стадии характерно внезапное повышение температуры тела до 39-40 °С. Температура тела снижается критически или постепенно. Возможен второй подъем температуры тела, который совпадает с проникновением вируса в центральную нервную систему. В этой стадии заболевания отмечаются катаральные изменения со стороны верхних дыхательных путей и желудочно-кишечные расстройства, что нередко бывает причиной диагностических ошибок. Неврологические симптомы в этот период проявляются в виде гиперестезии кожи, общего гипергидроза, признаков раздражения корешков и оболочек мозга, отмечается сонливость, подавленное настроение. Препаралитическая стадия длится от нескольких часов до 1-3 суток.
За нею следует паралитическая стадия. Появление параличей обычно совпадает с повышением температуры. Иногда повышение температуры тела и появление параличей приходится на часы ночного сна, и утром больной их обнаруживает (“утренние параличи”). Параличи чаще всего бывают множественными (пара-, три-, тетраплегии при спинальной форме полиомиелита).
При бульбарной форме поражаются мышцы глотки, гортани и мягкого неба, что ведет к нарушению глотания, афонии, дизартрии. Это самая тяжелая форма полиомиелита, которая может сопровождаться нарушением дыхания и сердечной деятельности, нередко с летальным исходом.
При понтинной форме полиомиелита чаще всего поражаются ядра лицевого нерва, что приводит к развитию паралича мышц лица.
Параличи протекают по периферическому типу и характеризуются атонией, арефлексией и атрофией, которая проявляется уже через 7-10 дней после возникновения паралича.
Паралитическая стадия длится в течение 7-10 дней и без четкой границы переходит в восстановительную.
Восстановительная стадия характеризуется появлением активных движений в парализованных мышцах. Характерна асимметричность параличей. Восстановление двигательной функции зависит от выраженности и соотношения органических и функциональных изменений в мотонейронах головного и спинного мозга и может происходить в течение нескольких лет. Наиболее интенсивно двигательная функция восстанавливается в течение первых пяти месяцев. Функции мышц восстанавливаются в одних случаях полностью, в других - частично; функции мышц, лишившихся более 70 % иннервирующих их мотонейронов, остаются глубоко нарушенными.
Резидуальная стадия, или стадия остаточных явлений, характеризуется разнообразным сочетанием параличей и парезов отдельных мышц, наличием деформаций и контрактур конечностей. Кости пораженных конечностей отстают в росте, истончаются, становятся порозными. На пораженных конечностях отмечаются выраженные вегетативные расстройства: цианоз, снижение кожной температуры, гипергидроз и др.
Спинномозговая жидкость при полиомиелите прозрачная, бесцветная, вытекает под несколько повышенным давлением. В первые 10 дней заболевания обнаруживается клеточно-белковая диссоциация (плеоцитоз до 300-106 в 1 л, преимущественно лимфоцитарный). Через 2-3 недели клеточно-белковая диссоциация сменяется белково-клеточной. Уровень глюкозы остается в пределах нормы. Со стороны крови при полиомиелите особых изменений не отмечается.
Лечение при остром полиомиелите должно быть комплексным, с учетом стадии и формы болезни. Назначается постельный режим, что является важной мерой профилактики параличей при этом заболевании. Больных укладывают на 2-3 недели со строгим соблюдением определенных ортопедических рекомендаций, направленных на предупреждение контрактур и деформаций конечностей.
С целью повышения иммунобиологических свойств организма больным внутримышечно вводят гамма-глобулин (1 мл/кг, но не более 20 мл, всего 3-5 инъекций).
Используется сыворотка от выздоровевших родителей и от взрослых, контактировавших с больными детьми. По методу М. А. Хазанова проводится гемотерапия: из вены отца или матери берется кровь 5-30 мл и вводится внутримышечно ребенку (всего 10-20 инъекций). Для уменьшения отека нервной ткани применяется дегидратационная терапия. С первых же дней необходимо вводить тиамина хлорид, аскорбиновую кислоту, цианокобаламин. При бульбарных формах применяются сердечные средства, дыхательные аналептики, управляемое аппаратное дыхание. С прекращением появления новых параличей назначают антихолинэстеразные препараты, стимулирующие мионевральную и межнейронную проводимость (дибазол, прозерин, нивалин). При соответствующих показаниях назначают антибиотики, обезболивающие средства.
В комплексном лечении полиомиелита большая роль отводится физиотерапевтическим методам. После нормализации температуры тела, стабилизации параличей и улучшения общего состояния назначают поперечную диатермию на пораженные сегменты спинного мозга, УВЧ, парафиновые аппликации, влажные укутывания на 30-45 мин. Для восстановления функции парализованных мышц большое значение имеет массаж, ЛФК, электростимуляция пораженных мышц.
Санаторно-курортное лечение следует применять не ранее чем через 6 месяцев и не позже чем через 3-5 лет после заболевания (Евпатория, Одесса, Анапа, Саки и др.). Применяются грязевые, серные, морские ванны. В резидуальном периоде проводится ортопедическое лечение (консервативное и оперативное).
При остром полиомиелите применяют два вида профилактики: санитарно-гигиенические мероприятия и активную иммунизацию.
Санитарно-гигиенические мероприятия, проводимые в очагах заболевания, направлены на предупреждение распространения заболевания. Эти мероприятия заключаются прежде всего в обязательной госпитализации заболевших в специальные отделения (не менее чем на 40 дней), а подозрительных на полиомиелит - в диагностические отделения. Подвергаются дезинфекции посуда, одежда и предметы, которые могут быть заражены выделениями больного, а также уборная, которой пользовался больной. Дети, имевшие тесный контакт с больным острым полиомиелитом, отстраняются от посещения детских учреждений сроком на 15-20 дней.
Активная иммунизация против полиомиелита начала применяться с 1953 г. с использованием вакцины, предложенной Солком. Это была вакцина из инактивированных формальдегидом всех трех типов вируса полиомиелита. Поскольку она не давала стопроцентной иммунизации против полиомиелита (даже после трехкратных инъекций), Сэбиным была предложена живая вакцина, изготовленная из ослабленных вирусов. В Советском Союзе большая работа по изучению живой вакцины проведена М. И. Чумаковым и А. А. Смородинцевым, которые подтвердили безопасность вакцины, прочность вызываемого иммунитета, большую экономичность ее изготовления и предложили пероральный метод ее применения. Живая вакцина изготовляется в жидком виде или в виде конфет, драже, которые дети с удовольствием принимают, что облегчает вакцинацию. Прививки проводятся трехкратно моновалентными вакцинами. Первый прием вакцины производится в конце зимы (I тип вируса), второй прием (III тип) - месяц спустя, третий прием (II тип) - еще через месяц. Второй и третий приемы можно совместить, применив дивакцину (III и II типы вируса). Через год проводится повторная вакцинация по тем же правилам.
Методическое письмо
Нормативные и методические документы:
Составлено:
- Е.П. Деконенко - Руководителем клинического отдела ГУ ИПиВЭ им. М.П. Чумакова РАМН, председателем комиссии по диагностике полиомиелита и ОВП, доктором медицинских наук, профессором;
- В.П.Грачевым - Главным научным сотрудником ГУ ИПиВЭ им. М.П. Чумакова РАМН, доктором биологических наук, профессором ;
- Шакаряном А.К. - Научным сотрудником клинического отдела ГУ ИПиВЭ им. М.П. Чумакова РАМН,
- Чернявской О.П. - Заведующей отделом обеспечения эпидемиологического надзора ФГУЗ ФЦГиЭ Роспотребнадзора,
- Морозовой Н.С. - Заведующей отделением кишечных инфекций ФГУЗ ФЦГиЭ Роспотребнадзора,
- Петиной В.С. - Заместителем начальника отдела эпидемиологического надзора Управления Роспотребнадзора по г. Москве.
Общие сведения об остром полиомиелите
Острый полиомиелит относится к инфекционным заболеваниям вирусной этиологии и характеризуется разнообразием клинических форм - от абортивных до паралитических. Паралитические формы возникают при поражении вирусом серого вещества, расположенного в передних рогах спинного мозга и двигательных ядрах черепно-мозговых нервов. Клинически это выражается развитием вялых или периферических парезов и параличей. Наиболее часто острый полиомиелит возникает в результате инфицирования одним из трёх типов вируса полиомиелита.
Резервуаром и источником возбудителя является человек, больной или носитель. Полиовирус появляется в отделяемом носоглотки через 36 ч., а в испражнениях 72 ч. после заражения и продолжает обнаруживаться в носоглотке в течение одной, а в испражнениях - в течении 3-6 нед. Наибольшее выделение вируса происходит в течение первой недели заболевания.
Механизм передачи возбудителя фекально-оральный, пути передачи -водный, пищевой и бытовой. Важное значение имеет и аспирационный механизм с воздушно-капельным и воздушно-пылевым путями передачи.
Естественная восприимчивость людей высокая, однако клинически выраженная инфекция встречается гораздо реже носительства: на один манифестный случай приходится от 100 до 1000 случаев бессимптомного носительства полиовируса. Поэтому, с точки зрения эпидемиологической значимости, случаи бессимптомного носительства или бессимптомной инфекции представляют большую опасность.
Постинфекционный иммунитет типоспецифический пожизненный.
Основные эпидемиологические признаки.
В довакцинальный период распространение заболевания носило повсеместный и выраженный эпидемический характер. В условиях умеренного климата наблюдалась летне-осенняя сезонность.
Поствакцинальный период характеризуется резким снижением заболеваемости. Заболевание регистрируется в основном у детей, не привитых против полиомиелита или привитых с нарушением календаря профилактических прививок.
Длительность инкубационного периода при остром полиомиелите колеблется от 4 до 30 дней. Наиболее часто этот период длится от 6 до 21 дня. Первичное размножение и накопление вируса происходит в глотке и кишечнике. В последующем, вирус попадает в лимфатическую систему и затем в кровь. Следующим за вирусемией этапом развития болезни является проникновение вируса в центральную нервную систему. Это происходит через эндотелий мелких сосудов или по перефирическим нервам.
Типичным для острого полиомиелита является поражение вирусом крупных двигательных клеток - мотонейронов, расположенных в сером веществе передних рогов спинного мозга и ядрах двигательных черепно-мозговых нервов в стволе головного мозга. Частичное повреждение мотонейронов или полная гибель их приводит к развитию вялых парезов или парличей мышц лица, туловища, конечностей. Воспалительный процесс по типу серозного менингита развивается и в оболочках мозга. Мозаичность поражения нервных клеток находит своё клиническое отражение в ассиметричном беспорядочном распределении парезов и относится к типичным признакам острого полиомиелита.
Профилактические мероприятия.
Улучшение санитарно-гигиенических условий способствует ограничению распространения полиовируса, однако единственным специфическим средством предупреждения паралитического полиомиелита остается иммунизация живой оральной полиомиелитной вакциной (ОПВ) из аттенуированных штаммов Сэбина или инактивированной полиомиелитной вакциной (ИПВ). Вакцинация проводится в соответствии с Национальным календарем профилактических прививок.
Клиническая картина непаралитических форм острого полиомиелита
Инапарантная форма протекает как вирусоносительство и не сопровождается клиническими симптомами. Диагностика осуществляется только по данным вирусологического обследования.
Абортивная форма (малая болезнь) характеризуется следующими симптомами: умеренная лихорадка, интоксикация, головная боль, иногда незначительные катаральные явления со стороны верхних дыхательных путей, разлитые неинтенсивные боли в животе, дисфункция кишечника. Признаки поражения нервной системы отсутствуют.
Менингиальная форма протекает с синдромом серозного менингита. Ликвор сохраняет прозрачность, давление обычно повышено. Количество клеток в ликворе увеличивается от нескольких десятков до 200-300 в 1 см 3 . Белок в ликворе сохраняется нормальным или умеренно повышается, что особенно характерно для случаев с болевым синдромом.
Клинические формы острого паралитического полиомиелита
Полиомиелит - вирусная инфекция, протекающая с преимущественным поражением центральной нервной системы (серого вещества спинного мозга) и приводящая к развитию вялых парезов и параличей. В зависимости от клинической формы течение полиомиелита может быть как малосимптомным (с кратковременной лихорадкой, катаральными явлениями, диспепсией), так и с выраженными менингеальными симптомами, вегетативными расстройствами, развитием периферических параличей, деформации конечностей и т. д. Диагностика полиомиелита основана на выделении вируса в биологических жидкостях, результатах РСК и ИФА-диагностики. Лечение полиомиелита включает симптоматическую терапию, витаминотерапию, физиолечение, ЛФК и массаж.
- Причины полиомиелита
- Классификация полиомиелита
- Симптомы полиомиелита
- Диагностика полиомиелита
- Лечение полиомиелита
- Прогноз и профилактика полиомиелита
- Цены на лечение
Общие сведения
Полиомиелит (болезнь Гейне-Медина, детский спинальный паралич) - энтеровирусная инфекция, вызываемая полиовирусами, поражающими мотонейроны передних рогов спинного мозга, что приводит к тяжелым паралитическим осложнениям с инвалидизацией больного. Наибольшая восприимчивость к полиомиелиту (60-80%) отмечается у детей в возрасте до 4-х лет, поэтому заболевание изучается, главным образом, в рамках педиатрии, детской неврологии и детской ортопедии.
Последняя эпидемия полиомиелита в Европе и Северной Америке была зафиксирована в середине прошлого столетия. В 1988 г. ВОЗ была принята резолюция, провозгласившая задачу ликвидации полиомиелита в мире. В настоящее время на территории стран, где проводится профилактическая вакцинация против полиомиелита, заболевание встречается в виде единичных, спорадических случаев. До сих пор эндемичными по полиомиелиту остаются Афганистан, Нигерия, Пакистан, Сирия, Индия. Страны Западной Европы, Северной Америки и Россия считаются территориями, свободными от полиомиелита.

Причины полиомиелита
Инфекция вызывается тремя антигенными типами полиовируса (I, II и III), относящегося к роду энтеровирусов, семейству пикорнавирусов. Наибольшую опасность представляет вирус полиомиелита I типа, вызывающий 85% всех случаев паралитической формы заболевания. Будучи устойчивым во внешней среде, вирус полиомиелита может до 100 суток сохраняться в воде и до 6 месяцев - в испражнениях; хорошо переносить высушивание и замораживание; не инактивируется под воздействием пищеварительных соков и антибиотиков. Гибель полиовируса наступает при нагревании и кипячении, ультрафиолетовом облучении, обработке дезинфицирующими средствами (хлорной известью, хлорамином, формалином).
Источником инфекции при полиомиелите может выступать как больной человек, так и бессимптомный вирусоноситель, выделяющий вирус с носоглоточной слизью и испражнениями. Передача заболевания может осуществляться контактным, воздушно-капельным и фекально-оральным путями. Восприимчивость к вирусу полиомиелита в популяции составляет 0,2–1%; абсолютное большинство заболевших составляют дети до 7 лет. Сезонные пики заболеваемости приходятся на летне-осенний период.
Вакцино-ассоциированный полиомиелит развивается у детей с выраженным врожденным или приобретенным иммунодефицитом (чаще ВИЧ-инфекцией), получавших живую оральную аттенуированную вакцину.
Условиями, способствующими распространению вируса полиомиелита, служат недостаточные гигиенические навыки у детей, плохие санитарно-гигиенические условия, скученность населения, отсутствие массовой специфической профилактики.
Входными воротами для вируса полиомиелита в организме нового хозяина служит лимфоэпителиальная ткань рото- и носоглотки, кишечника, где происходит первичная репликация возбудителя и откуда он проникает в кровь. В большинстве случаев первичная вирусемия длится 5-7 дней и при активации иммунной системы заканчивается выздоровлением. Лишь у 1-5% инфицированных развивается вторичная вирусемия с селективным поражением мотонейронов передних рогов спинного мозга и ствола головного мозга. Проникновение вируса полиомиелита в нервную ткань происходит не только через гематоэнцефалический барьер, но и периневральным путем.
Внедряясь в клетки, вирус полиомиелита вызывает нарушение синтеза нуклеиновых кислот и белка, приводя к дистрофическим и деструктивным изменениям вплоть до полной гибели нейрона. Разрушение 1/3-1/4 нервных клеток приводит к развитию парезов и полных параличей с последующей атрофией мышц и контрактурами.
Классификация полиомиелита
В клинической практике различают формы полиомиелита, протекающие без поражения нервной системы и с поражением ЦНС. К первой группе относятся инаппарантная и абортивная (висцеральная) формы; ко второй – непаралитическая (менингеальная) и паралитические формы полиомиелита.
В зависимости от уровня поражения нервной системы паралитическая форма полиомиелита может выражаться в следующих вариантах:
- спинальном, для которого характерны вялые параличи конечностей, шеи, диафрагмы, туловища;
- бульбарном, сопровождающимся нарушениями речи (дизартрией, дисфонией), глотания, сердечной деятельности, дыхания;
- понтинном, протекающим с полной или частичной утратой мимики, лагофтальмом, свисанием угла рта на одной половине лица;
- энцефалитическом с общемозговыми и очаговыми симптомами;
- смешанном (бульбоспинальном, понтоспинальном, бульбопонтоспинальном).
Отдельно рассматривается такое поствакцинальное осложнение, как вакциноассоциированный паралитический полиомиелит. Частота развития паралитических и непаралитических форм полиомиелита составляет 1:200.
В течении паралитических форм полиомиелита выделяют инкубационный, препаралитический, паралитический, восстановительный и резидуальный периоды.
Симптомы полиомиелита
Инкубационный период при различных формах полиомиелита в среднем составляет 8–12 дней.
Инаппарантная форма полиомиелита представляет собой носительство вируса, которое никак не проявляется клинически и может быть обнаружено только лабораторным путем.
Абортивная (висцеральная) форма полиомиелита составляет более 80% всех случаев болезни. Клинические проявления неспецифичны; среди них преобладают общеинфекционные симптомы – лихорадка, интоксикация, головная боль, умеренные катаральные явления, боли в животе, диарея. Болезнь заканчивается через 3-7 дней полным выздоровлением; остаточных неврологических симптомов не отмечается.
Менингеальная форма полиомиелита протекает по типу доброкачественного серозного менингита. При этом отмечается двухволновая лихорадка, головные боли, умеренно выраженные менингеальные симптомы (Брудзинского, Кернига, ригидность затылочных мышц). Через 3-4 недели наступает выздоровление.
Паралитическая форма полиомиелита имеет наиболее тяжелое течение и исходы. В препаралитическом периоде преобладает общеинфекционная симптоматика: повышение температуры, диспепсия, ринит, фарингит, трахеит и др. Вторая волна лихорадки сопровождается менингеальными явлениями, миалгией, болями в позвоночнике и конечностях, выраженной гиперестезией, гипергидрозом, спутанностью сознания и судорогами.
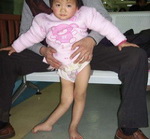
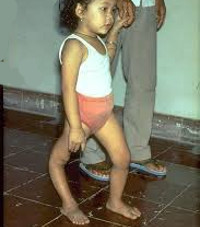
Примерно на 3-6 день заболевание вступает в паралитическую фазу, характеризующуюся внезапным развитием парезов и параличей чаще нижних конечностей при сохранной чувствительности. Для параличей при полиомиелите характерны асимметричность, неравномерность, преимущественное поражение проксимальных отделов конечностей. Несколько реже при полиомиелите развиваются парезы и параличи верхних конечностей, лица, мышц туловища. Через 10-14 дней наблюдаются первые признаки мышечной атрофии. Поражение жизненно важных центров продолговатого мозга может вызвать паралич дыхательных мышц и диафрагмы и послужить причиной гибели ребенка от острой дыхательной недостаточности.
В восстановительном периоде полиомиелита, который длится до 1 года, происходит постепенная активизация сухожильных рефлексов, восстанавливаются движения в отдельных мышечных группах. Мозаичность поражения и неравномерность восстановления обусловливает развитие атрофии и мышечных контрактур, отставание пораженной конечности в росте, формирование остеопороза и атрофии костной ткани.
В резидуальном периоде отмечаются остаточные явления полиомиелита – стойкие вялые параличи, контрактуры, паралитическая косолапость, укорочение и деформации конечностей, вальгусная деформация стоп, кифосколиозы и пр.
Диагностика полиомиелита
Полиомиелит у ребенка может быть заподозрен педиатром или детским неврологом на основании анамнеза, эпидемиологических данных, диагностически значимых симптомов. В препаралитической стадии распознавание полиомиелита затруднено, в связи с чем ошибочно устанавливается диагноз гриппа, ОВРИ, острой кишечной инфекции, серозного менингита другой этиологии.
Главную роль в этиологической диагностике полиомиелита играют лабораторные тесты: выделение вируса из слизи носоглотки, фекалий; методы ИФА (обнаружение IgM) и РСК (нарастание титра вирусоспецифических антител в парных сыворотках). Для дифференциации типов вируса полиомиелита используется ПЦР.
При проведении люмбальной пункции спинномозговая жидкость вытекает под повышенным давлением; исследование цереброспинальной жидкости при полиомиелите выявляет ее прозрачный, бесцветный характер, умеренное повышение концентрации белка и глюкозы. Электромиография подтверждает поражение на уровне передних рогов спинного мозга.
Лечение полиомиелита
Манифестные формы полиомиелита лечатся стационарно. Общие мероприятия включают изоляцию больного ребенка, постельный режим, покой, высококалорийную диету. В правильном уходе за больным полиомиелитом важную роль играет придание конечностям правильного (физиологического) положения, профилактика пролежней, массаж грудной клетки. При дисфагии организуется питание через назогастральный зонд; при нарушении самостоятельного дыхания проводится ИВЛ.
Поскольку специфическое лечение полиомиелита не разработано, проводится, главным образом, симптоматическая и патогенетическая терапия. Назначаются витамины группы В, аскорбиновая кислота, обезболивающие и дегидратирующие препараты, неостигмина, дыхательные аналептики и др.
В восстановительном периоде основная роль в комплексной терапии полиомиелита отводится реабилитационным мероприятиям: ЛФК, ортопедическому массажу, парафинолечению, УВЧ, электромиостимуляции, общим лечебным ваннам, санаторно-курортному лечению.
Лечение полиомиелита проводится при участии детского ортопеда. Для предотвращения развития контрактур может быть показано наложение гипсовых повязок, лонгет, ортопедических шин, ношение ортопедической обуви. Ортопедо-хирургическое лечение остаточных явлений полиомиелита может включать теномиотомию и сухожильно-мышечную пластику, тенодез, артрориз и артродез суставов, резекцию и остеотомию костей, хирургическую коррекцию сколиоза и пр.
Прогноз и профилактика полиомиелита
Легкие формы полиомиелита (протекающие без поражения ЦНС и менингеальная) проходят бесследно. Тяжелые паралитические формы могут приводить к стойкой инвалидизации и летальному исходу. Благодаря многолетней целенаправленной вакцинопрофилактике полиомиелита в структуре заболевания преобладают легкие инаппарантная и абортивная формы инфекции; паралитические формы возникают только у невакцинированных лиц.
Профилактика полиомиелита включает обязательную плановую вакцинацию и ревакцинацию всех детей согласно национальному календарю прививок. Дети с подозрением на полиомиелит подлежат немедленной изоляции; в помещении проводится дезинфекция; контактные лица подлежат наблюдению и внеочередной иммунизации ОПВ.
Читайте также:


