Диагноз невролога пмр что это

- Причины возникновения патологии
- Симптомы недуга
- Диагностика
- Лечение
- Хирургическое лечение
- Эндоскопическая коррекция

Пузырно-мочеточниковый рефлюкс у детей вызывает болезненные ощущения при мочеиспускании
Причины возникновения патологии
Появление заболевания могут спровоцировать следующие факторы:
- аномальное развитие мочеточников;
- злокачественные или доброкачественные образования в области мочевыделительной системы;
- уплотнения тканей мочевого пузыря;
- патологии мочевого пузыря, которые приводят к его неправильной работе;
Также причиной могут стать хирургические вмешательства на органах мочевыделительной системы.
Симптомы недуга
Характерные признаки ПМР появляются при наличии инфекции мочевыводящих путей, которая вызывает такие симптомы, как повышение температуры тела, неприятный запах урины.
Для недуга характерны и другие проявления:
- боли в области живота;
- раздражительность, плаксивость;
- бледность кожи, болезненный вид;
- наличие крови в моче ребенка;
- болезненные ощущения при мочеиспускании;
- недостаточный вес и маленькая окружность головы.
Иногда патология сопровождается гипертермией, задержкой мочеиспускания и недомоганием.
У детей с ПМР легкой степени тяжести зачастую происходит самопроизвольное разрешение состояния.
При частых обострениях болезни, а также при тяжелых формах недуга врачи могут поставить инвалидность ребенку.
Диагностика
Для выявления пузырно-мочеточникового рефлюкса врачи оценивают характер жалоб больного и проводят цистографию. Данный способ исследования помогает выявить проблему и определить степень тяжести недуга. В отдельных случаях проводят дополнительную диагностику.
Лечение
Зачастую врачи не производят никаких терапевтических действий, а просто следят за ростом почек у детей посредством УЗИ.
По выбору метода терапии клинические рекомендации сводятся к выяснению причины возникновения ПМР у ребенка. Специалисты предписывают необходимое лечение в зависимости от тяжести заболевания и наличии инфекции.
Если причиной заболевания являются воспаления, то врачи назначают медикаментозную терапию.
В большинстве случаев врачи прописывают антибактериальные препараты, которые подавляют активность патогенной микрофлоры, а также антисептики для предотвращения повторного возникновения инфекции.
Хирургическое лечение
В тяжелых случаях медикаментозное лечение является неэффективным. Тогда прибегают к оперативному вмешательству.

Клинические рекомендации сводятся к выяснению причины возникновения болезни
Врачи назначают хирургическую операцию при следующих проявлениях ПМР:
- тяжелые формы заболевания;
- серьезные нарушения функций почек;
- частые циститы, которые повышают вероятность развития других осложнений;
- врожденные аномалии органов мочевыделительной системы.
Эндоскопическая коррекция
Самым распространенным видом хирургического вмешательства является эндоскопия. Данная операция проводится при 1-3 степени развития болезни. В выходной отдел мочеточника помещается специальный полимер, который формирует бугорок. С помощью этой выпуклости происходит прижатие одной створки сфинктера к другой. Происходит восстановление замыкающей функции клапана, и движение мочи в неправильном направлении прекращается.
Пузырно-мочеточниковый рефлюкс – неприятный и болезненный недуг, который требует специализированной терапии и коррекционных действий. При своевременном обращении к специалисту исход болезни может быть весьма благоприятным.
Читайте в следующей статье: тубоотит у ребенка

Выделяют следующие градации психомоторного развития (ПМР): задержка развития, соответствие возрасту, ускоренное развитие.
Задержка психомоторного развития у ребенка
Задержка ПМР у детей может протекать по двум направлениям:
- не обусловленное повреждением мозговых структур (доброкачественное). Оно не сопровождается неврологической симптоматикой и является результатом замедленного формирования функций нервной системы. Воздействие факторов внешней среды (адекватное питание, уход, воспитание, ЛФК, массаж) обычно бывает эффективным;
- обусловленное повреждением мозговых структур, сопровождается неврологической симптоматикой. Воздействие только факторами внешней среды обычно не дает полного эффекта.
Задержку ПМР следует констатировать в следующих случаях:
- к 2-месячному возрасту не формируется зрительное сосредоточение на яркий предмет, не удается отметить ослабление двигательной активности в ответ на звуковой раздражитель (элементы сосредоточения на звук), нет способности смотреть на лицо матери дольше, чем на посторонние лица, нет более продолжительной реакции на человеческий голос, чем на чистый звуковой тон; к этому возрасту не появляется улыбка и не меняется выражение глаз в ответ на ласку, крик ребенка монотонный, однообразный, плохо модулирован, беден оттенками;
- в 4 мес не удается отметить общего оживления в виде улыбки или смеха, повышения двигательной активности в ответ на приветливое обращение, не формируется эмоциональный интерес к игрушке, нет способности ее длительного прослеживания, устойчивого внимания и сосредоточения, зачастую дети вообще не реагируют на игрушку;
- в 5 мес не развиты эмоциональные реакции, нет их дифференциации, отсутствует гуление;
- к 6 мес остается сниженным или совсем не появляется интерес к игрушкам, еще не начало формироваться понимание обращенной речи, резко отстает формирование лепетной речи, то есть речевого подражания взрослым;
- к 10-12 мес действия с игрушками носят неустойчивый характер;
- после 12 мес отсутствует избирательное отношение к игрушкам, нет новизны в действии с ними, игровой процесс заменяется однообразным манипулированием, дети не понимают обращенной речи, сами почти не говорят;
- после 15-месячного возраста ребенок тянет все предметы в рот, продолжается бросание предметов на пол. Иногда дети отличаются чрезмерной, как правило, бесцельной активностью;
- после 2 лет не появляются элементы ролевой игры, не формируются навыки опрятности, нет накопления словарного запаса.
С 5-летнего возраста применяют различные шкалы для оценки психического развития ребенка, однако желательно, чтобы это производили психологи и психиатры. Используют методики и шкалы А. Р. Лурия, Д. Векслера, Равена и др.
Подозрение на возможное наличие у ребенка первого года жизни дефекта познавательных способностей должно возникнуть при слабой ответной реакции на прикосновение, неадекватном зрительном контакте во время кормления, снижении самопроизвольной активности, замедленной реакции на голос, раздражительности, вялости ребенка при кормлении.
Для ребенка старше 1 года с психическим недоразвитием в большей степени характерны затруднения в формировании речи, развитии интереса к окружению, умении сосредоточить внимание, готовности и быстроте реакции, чем становление моторных функций. С самого раннего возраста такой ребенок малоподвижен "редко или совсем не плачет, как бы погружен в свой мир, много спит и почти не беспокоит родителей. Ребенок долго не может научиться следить взглядом за происходящим вокруг, не замечает окружения, не реагирует на звуки. Обращает на себя внимание недостаточный интерес к игрушкам, ребенок либо скользит по ним взглядом, либо вовсе их не замечает. Предоставленный себе ребенок не играет с руками, не следит взглядом за их движением.
Основные причины задержки психомоторного и умственного развития
Дети 1-го года жизни
Дети старшего возраста
- Последствия пренатальной, натальной и постнатальной патологии.
- Наследственные болезни. Синдромы Клайнфельтера и Шерешевского—Тернера. Наследственные синдромы, протекающие с олигофренией. Синдром фрагильной Х-хромосомы.
- Последствия перенесенных заболеваний ЦНС (нейроинфекции, травмы).
- Эндокринные заболевания. Врожденный гипотиреоз. Приобретенный гипотиреоз.
- Прочие причины. Неспецифическая олигофрения, аутизм.
Особенности обследования детей с задержкой ПМР
Анамнез. Подробный сбор семейного анамнеза, изучение родословной по данному признаку. Тщательный анализ пренатального анамнеза, изучение выписки из роддома. Обращать внимание на осложнения в родах, состояния новорожденного, отметку о проведенном скрининге по фенилкетонурии и врожденному гипотиреозу. Подробный сбор и анализ анамнеза раннего возраста. Обращать внимание на характер питания, воспитания, ухода. Оценка социального статуса семьи. Анализ перенесенных заболеваний, черепно-мозговых травм в анамнезе. Изучают ПМР в динамике с целью выявления момента начала его задержки.
Объективное обследование. Проводят с целью исключения соматической патологии, проявляющейся задержкой ПМР (см. выше). При осмотре ребенка обращать внимание на наличие дизонтогенетических стигм. Обязательна оценка физического развития и его динамики, так как нередко их задержки сочетаются.
Лабораторное обследование. Объем исследований зависит от предполагаемой патологии и обычно определяется специалистом, консультирующим ребенка.
Консультация специалистов. Ребенок с задержкой ПМР должен быть проконсультирован неврологом, психоневрологом, по показаниям — медицинским генетиком, эндокринологом.
Госпитализация. Вопрос о госпитализации и соответствующем профиле стационара обычно решает консультирующий специалист.
Опережение психомоторного развития
Имеет, как правило, доброкачественный характер и не требует специального обследования и медицинской коррекции. Четких критериев опережения ПМР не разработано.
Что такое пузырно-мочеточниковый рефлюкс?
Пузырно-мочеточниковый рефлюкс (ПМР, мочевой рефлюкс, везикоуретральный рефлюкс) — это детское заболевание, при котором моча течет из мочевого пузыря, обратно к почкам. Обратный ток (рефлюкс) мочи повышает давление в почках и может содержать бактерии, которые могут привести к почечной инфекции.
Длительное повышение давления и повторные инфекции могут привести к повреждению и рубцеванию почек (так называемая дисплазия почек), что может помешать правильному функционированию почек в дальнейшей жизни ребенка.
Пузырно-мочеточниковый рефлюкс встречается примерно у одного из 100 детей. Большинство детей с этим заболеванием не нуждаются в лечении, заболевание с возрастом проходит самостоятельно.
Тем не менее, небольшому количеству детей может потребоваться хирургическое вмешательство для исправления данного состояния, так как могут возникнуть осложнения (инфекции, хронический тубулоинтерстициальный нефрит и т. д.).
Показатели распространенности составляют 70% у пациентов моложе 1 года, 25% у пациентов в возрасте 4 лет, 15% у пациентов в возрасте 12 лет и 5,2% у взрослых пациентов.
Патогенез мочевого рефлюкса
Мочевыводящие пути состоят из почек, мочеточников, мочевого пузыря и уретры. Моча, вырабатываемая почками, поступает в мочевой пузырь через мочеточники.
Мочевой пузырь служит резервуаром для мочи, пока он не выйдет из организма через мочеиспускательный канал. В месте соединения, где каждый мочеточник входит в мочевой пузырь (мочеточниковое соединение), имеется клапанный механизм. Когда мочевой пузырь опорожняется, эти клапаны закрываются, предотвращая отток мочи назад (рефлюкс) к почкам.
При пузырно-мочеточниковом рефлюксе моча течет из мочевого пузыря, через клапаны в мочеточниковом узле, поднимает назад мочеточники и возвращается в почки. Обычно это врожденное состояние (присутствует при рождении), которое возникает, когда один или оба клапанных механизма работают неправильно. Состояние чаще встречается у девочек, чем у мальчиков.
Классификация ПМР
Пузырно-мочеточниковый рефлюкс классифицируется от 1 до 5 степени, где 1 — самая слабая степень, а 5 — самый тяжелый:
- 1 степень — рефлюкс мочи частично поднимается вверх по мочеточнику к почке;
- 2 степень — мочевой рефлюкс поднимается до самой мочеточницы и попадает в почку;
- 3 степень — мочевой рефлюкс поднимается до самой мочеточницы и попадает в почку. Существует некоторое расширение мочеточника и той части почки, где собирается моча
- 4 степень — рефлюкс мочи в почки, отмечается расширение мочеточника и той части почки, где собирается моча;
- 5 степень — большое количество рефлюкса мочи в почки, отмечается скручивание и расширение мочеточника и той части почки, где собирается моча.
Клапаны в мочеточниковых соединениях созревают с возрастом ребенка, и большинство детей с пузырно-мочеточниковым рефлюксом вырастают из этого состояния в течение нескольких лет после рождения.
Самопроизвольное разрешение состояния чаще встречается у детей с рефлюксом легкой или средней степени тяжести. 4-5 степень , тяжелого мочевого рефлюкса реже проходит самостоятельно.
Причины
Причина дефекта первичного рефлюкса неизвестна.

На наличие наследственной предрасположенности указывает высокий уровень рефлюкса у родственников пациентов с рефлюксом, но механизм передачи неясен. Некоторые исследователи предполагают о полигенном типе наследования, в то время как другие предлагают аутосомную или связанную с полом передачу с переменной проницаемостью.
Частота рефлюкса, вероятно, увеличивается в условиях врожденной обструкции мочевого пузыря и нейрогенного мочевого пузыря. Более 50% мальчиков с задними уретральными клапанами имеют ПМР. Подобные результаты были замечены когда серия детей, проходили уродинамические исследования нейрогенного мочевого пузыря.
Дисфункциональное мочеиспускание с присущим ему повышением внутрипузырного давления, вероятно, также приводит к рефлюксу даже у здоровых детей.
На частоту возникновения рефлюкса явно влияют генетические факторы, хотя конкретные способы наследования еще не определены.
Признаки и симптомы пузырно-мочеточникового рефлюкса
При пузырно-мочеточниковом рефлюксе симптомы не проявляются. Признаки появляются при наличии инфекции мочевыводящих путей (ИМП). Инфекция вызывает такие симптомы, как жар, боль, неприятный запах мочи и жжение при мочеиспускании. Другие часто встречающиеся симптомы включают в себя:
- ночное недержание мочи (ночной энурез);
- боль в нижней части живота;
- кровь в моче (гематурия) и/или гной в моче (пиурия);
- высокое кровяное давление;
- почечная недостаточность.
Диагностика
Пузырно-мочеточниковый рефлюкс можно заподозрить до рождения ребенка. Если пренатальное ультразвуковое сканирование показывает увеличение почки (почек) и/или расширение мочеточников, это может свидетельствовать о возникновении рефлюкса.
Пузырно-мочеточниковый рефлюкс чаще всего впервые подозревают в младенчестве с появлением повторных инфекций мочевыводящих путей. У большинства детей, которые испытывают ИМП, имеют нормальны ток в мочевых путях. Однако до 30% из них имеют некоторую степень рефлюкса мочи.
Дети, которые болеют повторно ИМП, должны быть исследованы на пузырно-мочеточниковый рефлюкс. Поскольку это заболевание встречается в семьях, существует вероятность того, что на пузырно-мочеточниковый рефлюкс также может повлиять наследственная предрасположенность.
Общие исследования, используемые для диагностики пузырно-мочеточникового рефлюкса и оценки повреждения почек, включают в себя:
- Ультразвуковое сканирование: мочевой пузырь и почки сканируются для обследования анатомии и выявления любых нарушений.
- Микроструктурная цистоуретрография: небольшую трубку (катетер) вводят в мочевой пузырь ребенка, а рентгеноконтрастную (видимую на рентгеновских лучах) жидкость вводят в мочевой пузырь. Рентген делается, после того как мочевой пузырь ребенка заполниться, во время мочеиспускания.
- Ренальное сканирование с применением DMSA: делаются снимки почек с помощью специального сканера после введения слабого радиоактивного раствора (радиоизотопа) в кровоток через капельницу. Снимки, сделанные сканером, позволяют оценить размер, положение и функцию почек, а также проверить наличие рубцов на почках в результате повторных ИМП.
Лечение мочевого рефлюкса
Целью любого лечения пузырно-мочеточникового рефлюкса является предотвращение повреждения почек. Лечение будет зависеть от тяжести рефлюкса и от того, есть ли продолжающиеся проблемы с инфекцией.
В большинстве случаев лечение не требуется, и врач ребенка будет следить за ростом и здоровьем почек ребенка с помощью ультразвукового сканирования.
Можно порекомендовать ребенку регулярно сдавать анализы мочи, чтобы убедиться в отсутствии инфекции. Если требуется лечение пузырно-мочеточникового рефлюкса, есть два основных варианта терапии.
ИМП требуют немедленного лечения антибиотиками, чтобы предотвратить развитие инфекции в почках. Детям с рецидивирующими ИМП могут быть рекомендованы профилактическая антибиотикотерапия (прием антибиотиков) для предотвращения развития инфекции мочевыводящих путей, а следовательно, предотвращения повреждения почек. Опять же, здоровье и рост почек будут регулярно оцениваться с помощью ультразвукового сканирования.
Хотя операция по поводу пузырно-мочеточникового рефлюкса больше не проводится в плановом порядке, небольшому количеству детей потребуется хирургическое вмешательство для устранения проблемы. Она особенно необходима для детей с тяжелым (4-5 стадия) пузырно-мочеточниковым рефлюксом, у которых есть следующие проблемы:
- у них продолжают развиваться ИМП, принимая профилактические антибиотики;
- у ребенка аллергия на антибиотики;
- рефлюкс не рассасывается или ухудшается со временем;
- почки показывают признаки повреждения.
Профилактическое лечение антибиотиками может быть продолжено после операции, пока последующая оценка не покажет, что рефлюкс вылечен. Реимплантация мочеточника имеет очень высокий уровень успеха при лечении пузырно-мочеточникового рефлюкса.
После терапии пузырно-мочеточникового рефлюкса может быть рекомендована последующая оценка. Это может включать в себя анализы мочи, анализы крови, ультразвуковое сканирование. Кровяное давление, рост и вес также могут быть измерены. Эти обследования проводятся с целью оценить функцию почек и убедиться, что рефлюкс вылечен.
У детей с часто встречающимися ИМП возникают проблемы с запором и плохие кишечные привычки. Диеты с высоким содержанием волокон в сочетании с таким смягчающим средством, как Докузат натрия, могут улучшить работу кишечника и уменьшить расширение толстой и прямой кишки. В тяжелых случаях часто используется ежедневно Полиэтиленгликоль.
Резюмируя
Пузырно-мочеточниковый рефлюкс (ПМР), или процесс ретроградного заброса мочи из мочевого пузыря в мочеточник, является анатомическим и функциональным расстройством, которое может привести при тяжелых стадиях к значительным осложнениям, таким как острые инфекции, хронический тубулоинтерстициальный нефрит.
В основном при легкой стадии и своевременном лечение заболевания прогноз благоприятный, в большинстве случаев 1-2 степень патологии может решиться самостоятельно. Важно пройти консультацию и провести обследования.
Текущие исследовательские усилия направлены на лучшее понимание генетики ПМР, уточнение диагностических критериев, чтобы лучше идентифицировать пациентов, которые, как представляется, подвержены повышенному риску повреждения почек, и определение того, кто больше всего выиграет от окончательной терапии. Поиск молекулярных маркеров, связанных с повреждением почек, также поможет при лечении пациентов с ПМР.
В урологии встречается такое заболевание, как пузырно-мочеточниковый рефлюкс (ПМР). Это довольно редкий недуг, который чаще всего наблюдается у детей. Однако патология может обнаруживаться и у взрослого населения. Давайте разберем, что представляет собой ПМР, чем он опасен и какими методами с ним бороться.
Описание болезни
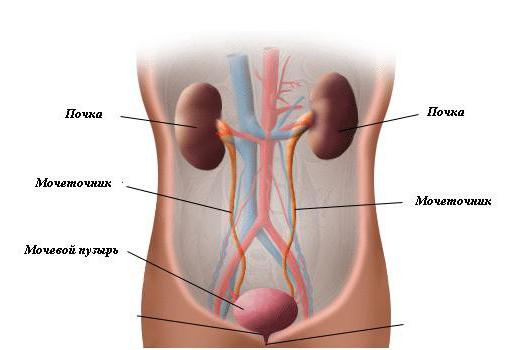
Чтобы понять, какая патология называется пузырно-мочеточниковый рефлюкс, необходимо немного углубиться в анатомическое строение человека.
Мочевой пузырь - это полый мышечный орган. Он предназначен для скопления урины до того времени, пока не произошел акт мочеиспускания. Пузырь имеет 3 отверстия. Два из них соединяются с мочеточниками. По этим каналам урина поступает из почек в пузырь. Третье отверстие предназначено для опорожнения. Это место соединения мочеиспускательного канала с пузырем.
Мочеточники являются воронкообразными трубами. Они входят в пузырь под острым углом. Мочеточники обладают односторонней специфической клапанной системой. Именно она предотвращает обратное движение урины в мочеточник и далее в почку. Так функционирует здоровая система.
Если у человека диагностируется пузырно-мочеточниковый рефлюкс, то механизм, защищающий организм от обратного движения мочи, не функционирует. Соответственно, урина может двигаться в одном и другом направлении. Таким образом, в результате нарушенного оттока мочи жидкость скапливается в пузыре, а затем забрасывается в мочеточники. Это приводит к растяжению, деформации последних. При тяжелых формах рефлюкса моча способна доходить даже до почек.
Причины патологии
Источники возникновения заболевания полностью не изучены. Медики связывают пузырно-мочеточниковый рефлюкс у детей с врожденным аномальным развитием данного сегмента. Поэтому у них чаще диагностируется первичная патология. Это недуг, проявившийся на фоне врожденных аномалий.
Пузырно-мочеточниковый рефлюкс у взрослых в большинстве случаев вторичный. Развитие патологии продиктовано имеющимися заболеваниями.
Первичными причинами являются:
- неправильная локализация устья мочеточника;
- дивертикул пузыря;
- незрелость смыкательных аппаратов устья;
- укорочение подслизистого туннеля интрамурального отдела мочеточников;
- патологическая форма устья;
- удвоение мочеточника, в результате чего канал располагается вне треугольника пузыря.
К вторичным факторам, приводящим к развитию недуга, в результате которого нарушается нормальный отток мочи, относят следующие патологии:
- инфравезикальная обструкция;
- аденома простаты;
- склероз шейки пузыря;
- цистит в районе устьев;
- стеноз либо стриктура мочеиспускательного канала;
- инфекционные недуги клапанов мочеиспускательного канала;
- дисфункция пузыря.
Классификация заболевания
Патология разделяется на три разновидности:
- Активный ПМР. Его появление продиктовано исключительно актом мочеиспускания.
- Пассивный. Проявляется во время заполнения пузыря.
- Смешанный или пассивно-активный. Для недуга характерно сочетание вышеназванных состояний.
Кроме того, отдельно выделяют такую патологию, как интермитирующий рефлюкс. Проявляется данное заболевание как рецидивирующий пиелонефрит.
Степени патологии
Болезнь может характеризоваться различной формой тяжести.
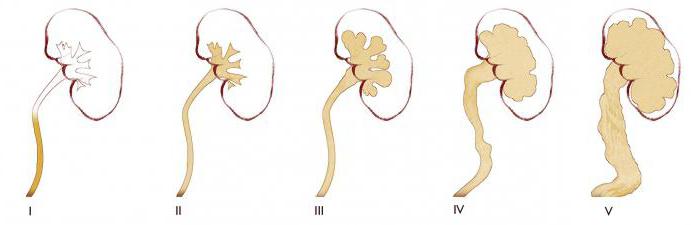
По протеканию выделяют следующие степени пузырно-мочеточникового рефлюкса:
- Данный вид характеризуется забросом урины в тазовую зону мочеточника. При первой степени не происходит расширение канала.
- Обратный отток охватывает весь мочеточник. Кроме того, наблюдается заброс урины в чашечку, лоханку. Однако ни сам канал, ни отделы почки не расширяются.
- Для данной степени характерен заброс мочи в чашечно-лоханочную систему почки. Последняя значительно расширяется. Но мочеточник не изменяется. Его диаметр соответствует норме.
- Для данной стадии характерно расширение и чашечно-лоханочного аппарата, и мочеточника в результате обильного заброса урины.
- При этой степени снижается функционирование почки. Такая клиника продиктована истончением отдела, вырабатывающего мочу.
Симптомы заболевания
К сожалению, очень сложно выявить на начальной стадии пузырно-мочеточниковый рефлюкс. Симптомы патологии, как правило, стертые. Именно поэтому диагностируется заболевание чаще всего тогда, когда развились уже осложнения.
Однако существует определенная группа признаков, по которым можно заподозрить развитие недуга у детей:
- недостаточная масса тела младенца при рождении;
- задержка в физическом развитии;
- нарушение функционирования мочевого пузыря.
У взрослых несколько иначе проявляется пузырно-мочеточниковый рефлюкс. Симптомы, характеризующие заболевание, как правило, следующие:
- срочно и часто возникают позывы к мочеиспусканию;
- болевой дискомфорт в области живота либо таза;
- небольшое количество урины;
- моча мутная, с плохим запахом;
- во время мочеиспускания появляется ощущение жжения;
- протекание урины;
- наличие крови в моче;
- частые ночные пробуждения, чтобы сходить в туалет;
- лихорадка, озноб;
- болевые ощущения в спине, боковых ребрах.
Осложнения болезни
Пузырно-мочеточниковый рефлюкс может привести к крайне негативным последствиям. Данная патология часто провоцирует вторичные поражения почки. Органы сморщиваются, наблюдается ухудшение их основной функции – фильтрации.
В результате рефлюкса происходит нарушение нормального удаления мочи. Урина, содержащая микробную флору, беспрепятственно проникает в мочеточники и почки. Поэтому в органах постоянно наблюдается инфекция и воспаление.
Кроме того, во время мочеиспускания в районе лоханок увеличивается давление. Это приводит к еще большему повреждению почечных тканей.
Сморщивание почки и ее склероз приводят к появлению вторичной гипертензии. Эта патология крайне плохо поддается лечению. При таком состоянии нередко приходится удалять почку с мочеточником.
Диагностика заболевания
При упорных пиелонефритах можно заподозрить пузырно-мочеточниковый рефлюкс. Диагностика включает в себя ряд обследований:
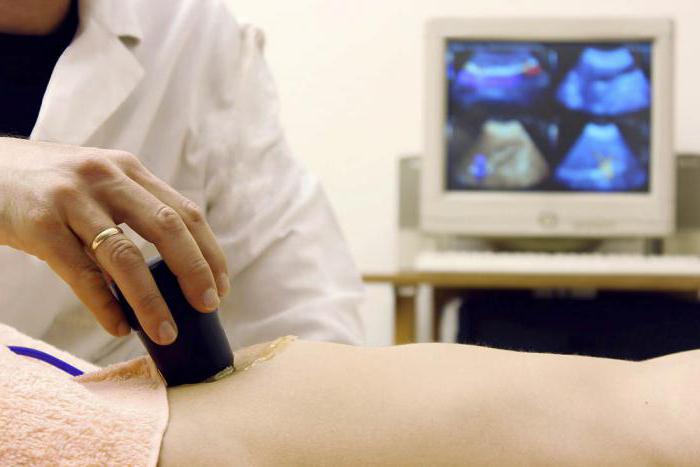
- УЗИ.
- Анализ крови и мочи.
- КТ.
- Цистоуретрография. Через катетер в пузырь вводят жидкость. Как только он заполнится, делается ряд снимков. Рентген выполняется и во время мочеиспускания.
- Внутривенная пиелограмма. При данном обследовании жидкость, различимую на рентгеновских снимках, вводят внутривенно. В этом случае необходимо подождать, пока вещество из крови поступит в почки и пузырь.
- Ядерное сканирование. Для обследования применяются различные радиоактивные материалы. Их могут вводить непосредственно в пузырь либо в вену. Данное обследование позволяет определить степень функционирования мочевыделительной системы.
Лечебные мероприятия
Только врач может определить стратегию борьбы с такой патологией, как пузырно-мочеточниковый рефлюкс. Лечение направлено на устранение причины заболевания и профилактику осложнений.
Самое тяжелое последствие, которое может развиться на фоне недуга, - это рефлюкс-нефропатия. Патология представляет собой воспалительный деструктивный процесс, протекающий в паренхиме почки.
Тактика лечения зависит от причины недуга и его тяжести.
Консервативное лечение
Данная тактика крайне эффективна при ранних стадиях болезни. Особенно успешно лечится пузырно-мочеточниковый рефлюкс у детей. У взрослых пациентов в 70 % всех случаев наступает улучшение.
Главная задача консервативной терапии заключается в своевременной борьбе с инфекциями, охватывающими мочевыделительную систему.
Лечение включает следующие направления:
- Физиотерапия. Мероприятия позволяют устранять метаболические нарушения, происходящие в пузыре.
- Назначение антибактериальных препаратов. Их выписывают пациентам, у которых диагностируются инфекции в мочевыводящих путях.
- Соблюдение диеты. Больным обязательно рекомендуется коррекция питания. Диета подразумевает ограничение употребления белка и соли.
- Катетеризация пузыря.
- Применение гипотензивных лекарств. Применяются такие медикаменты в том случае, если в результате ПМР у пациента повышается давление.
- Рекомендовано регулярное мочеиспускание. Такие мероприятия необходимо осуществлять каждые 2 часа, независимо от позыва в туалет.

Если подозревается пузырно-мочеточниковый рефлюкс у детей, лечение должно происходить в условиях стационара. Изначально ребенка обследуют. Определив причину патологии, назначают соответствующее лечение, направленное на устранение источника болезни.
В случае подтверждения врожденной аномалии детям рекомендуется хирургическое вмешательство.
Эндоскопическая операция
Данное вмешательство рекомендуется в том случае, если консервативное лечение не дало желаемого результата либо при врожденной патологии у детей. Однако эндоскопическая коррекция пузырно-мочеточникового рефлюкса проводится исключительно при 1, 2, 3-й степенях заболевания. И только в том случае, если сохранилась сократительная активность устья.
Данная операция является минимально инвазивной хирургией. Заключается она в следующем. Под нижнюю полуокружность устья вводится специальный имплантат. Он позволяет сомкнуться верхней и нижней губе. В результате этого усиливается пассивный компонент антирефлюксного механизма.
Хирургическое лечение
К открытым операциям прибегают в следующих случаях:
- если ни консервативное, ни эндоскопическое лечение не дали необходимых результатов;
- при патологиях 4-й, 5-й степени;
- в случае врожденных аномалий у детей, которые невозможно устранить эндоскопическим методом.
Коррекция пузырно-мочеточникового рефлюкса проводится в большинстве случаев на открытом пузыре. Основная цель хирургического вмешательства – это формирование под слизистой пузыря, где локализуется мочеточник, необходимого прохода.
После такой операции создается определенная преграда, защищающая мочеточник и пузырь от поступления в них урины.
Хирургическое лечение обеспечивает отличные результаты, согласно статистике, в 75-98 % всех случаев. Однако оперативное вмешательство не лишено и недостатков.
Минусами процедуры являются:
- длительный наркоз;
- долгий реабилитационный период;
- в случае рецидива повторная операция протекает значительно сложнее.
Профилактические мероприятия
Способен ли рефлюкс исчезнуть самостоятельно? Если патология диагностируется у ребенка на начальной стадии, то она действительно может пройти по мере развития и роста малыша. Однако для этого нужно уберечь кроху от обострений и инфекций. Если такие условия соблюдены, то практически у 10-50 % детей патология проходит самостоятельно. Но она способна оставить после себя на тканях рубцовые изменения.
При ПМР 3-й степени или выше не следует уповать на самостоятельное исчезновение. Такие дети нуждаются в адекватной терапии, назначенной врачом.
Чтобы предупредить развитие и прогрессирование ПМР, нужно:
- Своевременно лечить все воспалительные недуги мочевой системы.
- Любое нарушение акта мочеиспускания требует обязательного обращения к врачу.
- Беременным следует обязательно посещать своего доктора. Кроме того, женщина, ждущая ребенка, должна придерживаться здорового образа жизни и правильного, полноценного питания.
ПМР – это очень серьезная патология. Данную болезнь нужно лечить на начальных стадиях, не допуская ее прогрессирования. Поэтому обязательно обращайтесь к компетентным специалистам.
Читайте также:


