Дипроспан при нейропатии локтевого нерва


Такие пациенты приходят ко мне на прием чуть ли не каждый день. А причиной онемения рук является ущемление срединного нерва в области запястного (карпального) канала под поперечной связкой ладони в результате профессионального, бытового перенапряжения, при длительной работе за компьютером. Синдром компьютерной мыши все чаще встречается у молодых людей.
Болезнь может развиваться при беременности, гипотиреозе, сахарном диабете, деформирующем артрозе, ревматоидном артрите, опухоли срединного нерва. Первыми симптомами запястного синдрома являются онемение и боли (парестезии) в I-III пальцах рук в ночное или утреннее время. Болезненные парестезии вынуждают человека просыпаться, вставать с кровати, трясти и массировать руку.

При прогрессировании заболевания жалобы сохраняются и днем. Присоединяется слабость мышц, трудности при застегивании пуговиц, при завязывании галстука. В запущенных случаях худеют мышцы возвышения первого пальца.
Постукивание неврологическим молоточком над местом прохождения срединного нерва вызывает боли и покалывание в пальцах руки. Сгибание кисти на 90°приводит к онемению, боли, ощущению покалывания менее чем через 60 секунд.
Для подтверждения диагноза нужно пройти ЭНМГ (электронейромиография) и УЗИ нерва. Для исключения гипотиреоза сдать кровь на ТТГ, для исключения сахарного диабета проверить глюкозу крови. МРТ шейного отдела позвоночника назначается только при подозрении грыжу диска шейного отдела позвоночника с корешковым синдромом.
Для ликвидации ущемления нерва лучше всего ввести лекарство с противовоспалительным и противоотечным действием прямо в туннель. В своей лечебной практике я часто использую лечебные блокады с дипроспаном, лидокаином или новокаином, мовалисом. Иглой 2−3 см прокалываю кожу в середине ладонной поверхности лучезапястного сустава. Затем иглу направляю под углом в 45 градусов и ввожу 1,5−2 мл лекарственной смеси. Эффективнее всего действует дипроспан 1 мл, разведенный в 0,5−1 мл лидокаина. Но гормональные средства часто имеют противопоказания, в этом случае можно ввести мовалис 1,5 мл с 0,5 мл 0,5% раствора новокаина.
Улучшение при правильном диагнозе и точном введении препарата наступает уже после первой процедуры. Обычно достаточно 2−3 блокад для устранения болей и онемения рук. После проведения блокады рекомендую фиксировать лучезапястный сустав эластичным бинтом или специальным ортезом.
Для восстановления функции нерва дополнительно назначаю лекарства:
- Мильгамма 2 мл внутримышечно № 10.
- Тиоктацид 600 мг внутривенно капельно № 10 или внутрь по 600 мг утром 1 месяц.
- Нейромидин по 20 мг 3 раза в день 1 месяц.
Положительные результаты дают компрессы с димексидом на область туннеля, иглорефлексотерапия, внутритканевая электростимуляция, гирудотерапия.
При синдроме компьютерной мыши необходимо правильно обустроить свое рабочее место, купить удобную мышь по размеру кисти.
Показания к оперативному лечению:
- кратковременный эффект от консервативной терапии;
- большой срок течения заболевания;
- атрофия мышцы возвышения 1 пальца;
- выраженный блок проведения по данным ЭНМГ.
Оперативное вмешательство сводится к рассечению связки и устранению сдавления срединного нерва в канале.
При туннельных синдромах адекватное и грамотное лечение дает быстрый и надежный результат.
| Неврология и нейрохирургия Форумы: Форум для общения врачей неврологов и нейрохирургов, Мануальная терапия |
| Поиск по форуму |
| Расширенный поиск |
| Найти все сообщения с благодарностями |
| Поиск по дневникам |
| Расширенный поиск |
| К странице. |
Приветствую. Мужчина, 34 года, 178 см, 90 кг. (г. Брянск) В начале августа проснулся с онемением двух пальцев на левой руке (мизинец и безымянный) и немного в районе ребра ладони. Пару недель игнорировал, поскольку несколько лет назад имел подобную проблему с мизинцем на правой руке (тогда само прошло за пару недель). Из-за периода отпусков докторов смог попасть к неврологу только к середине сентября, да и то, только в частной клинике. На первом же приеме доктор провела лишь первичные тесты при помощи "молоточка" и сказала сделать ЭНМГ- обследование. 10 сентября я его сделал.
Заключение: Нейропатия локтевого нерва слева, выраженные миелинопатия + аксонопатия, поражение в кубитальном канале. Правый локтевой нерв не поражен (не имею возможности сейчас приложить скан)
13 сентября после очередных аналогичных тестов, результатов ЭНМГ и беседы со мной, в которой я рассказал, что имею привычку часто опираться локтями на стол и подлокотники кресел (много работаю за ПК) получил заключение невролога:
Нейропатия (компрессионно-ишимическая) левого локтевого нерва.
Она мне рекомендовала проколоть 10 дней Прозерин, Актовегин и Мильгамму (если я правильно прочел ее почерк), а так же пропить месяц Трентал, Октолипен и Нейромидин (Нейромидин после уколов). Помимо этого рекомендовала пройти курс физиотерапии (магниты и ультразвук).
Все сделал в точности, но вообще никакого эффекта. Не лучше и не хуже.
17 октября снова сходил к этому доктору. Заключение выдала то же. Рекомендовала пропить курс таблеток и сделать курс иглотерапии. Для некоторых препаратов выдала аналоги, поэтому я пил следующий набор:
Келтикан - 20-дней.
Ноотропил - 1 месяц.
Мильгамма - (вроде тоже месяц, точнее не помню уже , как раз упаковку)
Нейромидин - (1 месяц, но с перерывом на иглотерапию)
Вот только закончил курс нейромидина.
(забыл добавить - рекомендовала экспандер - купил, жму)
Иглотерапия. Сделал только 5 сеансов из 10. Три обычных и 2 со стимуляцией. Дело в том, что после 5-и у них нельзя было записаться еще, не прерывая курс (сказали - все занято), а затем я уже не смог из-за работы. К тому же после последнего курса почувствовал боль при сгибе ладони (если отвести ее на внешнюю сторону, например, когда опираюсь ладонью о стол/постель) в районе основания большого пальца (дней через 10 прошло). Так же, доктор, проводивший процедуру мне показалась крайне, как бы это помягче сказать..в общем оставляла впечатление некомпетентного врача, хотя довольно добродушной. Не мне ее оценивать, просто впечатление от общения со мной и другими пациентами, когда я маскировался под ежика на кушетке.
Может быть, конечно и зря я не прошел полный курс.
В общем пока ситуация такова:
Онемение мизинца, безымянного (чуть меньше) и части ребра ладони сохраняется, по ощущениям - не хуже и не лучше изначального состояния, насколько я могу судить. Болей никаких не было и нет. Есть слабость "хвата" левой кисти, Не очень сильная, но заметная.
К неврологу еще раз не ходил пока (и если пойду, то точно не к ней, так как отправляя меня в прошлый раз, она сказала, что иглотерапия мне точно поможет. Такое неприемлемо, без уверенности на 1000%. Так же говорила (чуть раньше), что если консервативное лечение не поможет, то в перспективе только операция. Немного погулил, речь шла наверное о операциях по "расширению канала" или перемещении самого нерва.
Теперь перейду к вопросам.
У меня на руках только заключение ЭНМГ (только руки) и мнение одного доктора, которое во многом на него опирается. Насколько точен этот анализ в конкретно моем случае и стоит ли проводить другие?. Я сам далек от медицины, но может существуют более продвинутые диагностики? Узи, МРТ и тд. Есть ли смысл?
Все ли я попробовал в консервативном лечении, может все таки стоит пройти заново полный курс иглотерапии? Насколько он вообще эффективен? Мне он как-то энтузиазм не добавляет, по мне, все эти методы (то же лечение благовониями - в одном ассоциативном ряду) больше в качестве плацебо, хотя допускаю, что я сильно на этот счет могу ошибаться. Ладно, заканчиваю с словоблудием.
Мне нужна помощь с решением, как быть дальше. К хирургу сразу или пробовать что-то еще?
Если будут вопросы по симптомам или по образу жизни, да и вообще любые по теме - спрашивайте.
Основные симптомы:
-онемение пальцев/мурашки/чувство жжения/холода
-снижение силы кистевого захвата
-снижение объема (гипотрофия) мышц кисти
-болевой синдром (часто довольно выраженный)
Все это характеризует болезнь самого нерва (то есть, нейропатию).
Чаще всего с этой проблемой идут к неврологам, которые даже без снимка шейного отдела позвоночника "от двери" ставят диагноз "шейный остеохондроз" и прописавают мази и нейромультивит, рекомендуют лечить шею. В целом, рекомендации не лишены смысла, но их всегда недостаточно.
***
Если симптомы сохранются несколько месяцев (а многие готовы терпеть очень долго), то надо идти к специалисту по кисти, который знает, как помочь при данной проблеме. Иногда в процесс вовлекаются не только нервы, но и структуры вокруг него, а именно сухожилия и связки, под которыми он проходит. В таком случае речь идет уже о так называемых "туннельных синдромах", в случае которых пациенты отмечают нарастание болевого синдрома (особенно в ночные часы) и других упомянутых выше симптомов. Чаще всего встречаются:
1.синдром кубитального канала (страдает локтевой нерв на уровне локтя)
2. синдром карпального канала (страдает срединный нерв на уровне лучезапястного сустава)
3. синдром канала Гийона (страдает локтевой нерв на уровне лучезапястного сустава).
Состояние самого нерва можно проверить при помощи электронейромиографии (ЭНМГ), но только после проведения УЗИ интересующей области можно с уверенностью говорить о наличии или отсутстви показаний к оперативному лечению. Показанием к операции является только подтвержденное на УЗИ анатомическое препятствие для нормального функционирования нерва, которое вызывает его хроническое воспаление, отек, увеличение в диаметре и еще больше сдавление в канале. Наличие проблем с шеей не исключает наличия анатомического препятствия для нерва в области локтевого и/или лучезапястного суставов. В таком случае консервативное лечение не поможет, а с операцией важно не опоздать. После операции реабилитация нерва занимает около 3-12 месяцев в зависимости от степени его контузии.

А вот так выглядит отключающийся локтевой нерв в довольно запущенной стадии:
Вынесу отдельно, как самое важное: воздержитесь от инъекций гормонов (препараты типа "Дипроспана") в кисть, которые любят предлагать некоторые специалисты при. Это может помочь на какое-то время нерву, но вызывает некроз клетчатки и может привести к разрыву сухожилий.
| Неврология и нейрохирургия Форумы: Форум для общения врачей неврологов и нейрохирургов, Мануальная терапия |
| Поиск по форуму |
| Расширенный поиск |
| Найти все сообщения с благодарностями |
| Поиск по дневникам |
| Расширенный поиск |
| К странице. |
Приветствую. Мужчина, 34 года, 178 см, 90 кг. (г. Брянск) В начале августа проснулся с онемением двух пальцев на левой руке (мизинец и безымянный) и немного в районе ребра ладони. Пару недель игнорировал, поскольку несколько лет назад имел подобную проблему с мизинцем на правой руке (тогда само прошло за пару недель). Из-за периода отпусков докторов смог попасть к неврологу только к середине сентября, да и то, только в частной клинике. На первом же приеме доктор провела лишь первичные тесты при помощи "молоточка" и сказала сделать ЭНМГ- обследование. 10 сентября я его сделал.
Заключение: Нейропатия локтевого нерва слева, выраженные миелинопатия + аксонопатия, поражение в кубитальном канале. Правый локтевой нерв не поражен (не имею возможности сейчас приложить скан)
13 сентября после очередных аналогичных тестов, результатов ЭНМГ и беседы со мной, в которой я рассказал, что имею привычку часто опираться локтями на стол и подлокотники кресел (много работаю за ПК) получил заключение невролога:
Нейропатия (компрессионно-ишимическая) левого локтевого нерва.
Она мне рекомендовала проколоть 10 дней Прозерин, Актовегин и Мильгамму (если я правильно прочел ее почерк), а так же пропить месяц Трентал, Октолипен и Нейромидин (Нейромидин после уколов). Помимо этого рекомендовала пройти курс физиотерапии (магниты и ультразвук).
Все сделал в точности, но вообще никакого эффекта. Не лучше и не хуже.
17 октября снова сходил к этому доктору. Заключение выдала то же. Рекомендовала пропить курс таблеток и сделать курс иглотерапии. Для некоторых препаратов выдала аналоги, поэтому я пил следующий набор:
Келтикан - 20-дней.
Ноотропил - 1 месяц.
Мильгамма - (вроде тоже месяц, точнее не помню уже , как раз упаковку)
Нейромидин - (1 месяц, но с перерывом на иглотерапию)
Вот только закончил курс нейромидина.
(забыл добавить - рекомендовала экспандер - купил, жму)
Иглотерапия. Сделал только 5 сеансов из 10. Три обычных и 2 со стимуляцией. Дело в том, что после 5-и у них нельзя было записаться еще, не прерывая курс (сказали - все занято), а затем я уже не смог из-за работы. К тому же после последнего курса почувствовал боль при сгибе ладони (если отвести ее на внешнюю сторону, например, когда опираюсь ладонью о стол/постель) в районе основания большого пальца (дней через 10 прошло). Так же, доктор, проводивший процедуру мне показалась крайне, как бы это помягче сказать..в общем оставляла впечатление некомпетентного врача, хотя довольно добродушной. Не мне ее оценивать, просто впечатление от общения со мной и другими пациентами, когда я маскировался под ежика на кушетке.
Может быть, конечно и зря я не прошел полный курс.
В общем пока ситуация такова:
Онемение мизинца, безымянного (чуть меньше) и части ребра ладони сохраняется, по ощущениям - не хуже и не лучше изначального состояния, насколько я могу судить. Болей никаких не было и нет. Есть слабость "хвата" левой кисти, Не очень сильная, но заметная.
К неврологу еще раз не ходил пока (и если пойду, то точно не к ней, так как отправляя меня в прошлый раз, она сказала, что иглотерапия мне точно поможет. Такое неприемлемо, без уверенности на 1000%. Так же говорила (чуть раньше), что если консервативное лечение не поможет, то в перспективе только операция. Немного погулил, речь шла наверное о операциях по "расширению канала" или перемещении самого нерва.
Теперь перейду к вопросам.
У меня на руках только заключение ЭНМГ (только руки) и мнение одного доктора, которое во многом на него опирается. Насколько точен этот анализ в конкретно моем случае и стоит ли проводить другие?. Я сам далек от медицины, но может существуют более продвинутые диагностики? Узи, МРТ и тд. Есть ли смысл?
Все ли я попробовал в консервативном лечении, может все таки стоит пройти заново полный курс иглотерапии? Насколько он вообще эффективен? Мне он как-то энтузиазм не добавляет, по мне, все эти методы (то же лечение благовониями - в одном ассоциативном ряду) больше в качестве плацебо, хотя допускаю, что я сильно на этот счет могу ошибаться. Ладно, заканчиваю с словоблудием.
Мне нужна помощь с решением, как быть дальше. К хирургу сразу или пробовать что-то еще?
Если будут вопросы по симптомам или по образу жизни, да и вообще любые по теме - спрашивайте.
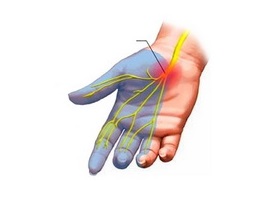
Общие сведения
Нервная система представлена различными нервными сплетениями, периферическими нервами, спинным и головным мозгом. Нейропатия — это поражение нервной системы невоспалительного характера.
Периферические нервы имеют очень тонкую структуру и неустойчивы к воздействию повреждающих факторов. По уровню поражения выделяют:
- Мононейропатию. Характеризуется поражением одного единственного нерва. Мононевропатия считается довольно распространённым вариантом. Чаще всего диагностируется мононевропатия верхней конечности (мононеврит лучевого или локтевого нерва).
- Множественная нейропатия с поражением нескольких нервных окончаний.
- Полинейропатия, для которой характерно вовлечение в процесс нескольких нервов, локализованных в одной зоне.
Патогенез
Нейропатию принято определять характером повреждения нерва и его расположением. Чаще всего патология формируется после травматического повреждения, после перенесенных общих заболеваний и при интоксикации.
Выделяют 3 основные формы нейропатии:
- Посттравматическая нейропатия. Нарушение целостности нервной миелиновой оболочки происходит в результате острой травмы либо сильного удара. При отёке ткани, неправильном формировании рубца и переломе костей происходит сдавливание нервных волокон. Посттравматическая нейропатия характерна для локтевого, седалищного и лучевого нервов.
- Диабетическая нейропатия. Поражение нервных окончаний регистрируется и при высоком содержании в крови сахара и липидов крови.
- Токсическая нейропатия. В результате таких инфекционных заболеваний, как герпес, ВИЧ, дифтерия и др., происходит токсическое поражение нервного сплетения. Отравление химическими соединениями и передозировка некоторых медикаментов может привести к нарушению целостности нервного ствола.
Нейропатия может развиться на фоне заболевания печеночной системы, патологии почек, при остеохондрозе позвоночника, артрите, наличии новообразований и при недостаточном содержании в организме гормонов щитовидной железы.
Классификация
По локализации классифицируют:
Причины
Крайне редко нейропатия развивается как отдельное самостоятельное заболевание. Чаще всего нервные окончания поражаются на фоне хронически протекающей патологии, которая выступает в качестве травмирующего фактора. Развитию нейропатии предшествуют следующие заболевания и состояния:
- гиповитаминоз;
- нарушение метаболизма;
- снижение реактивности;
- интоксикация, отравление;
- травма нервного волокна;
- новообразования (злокачественные и доброкачественные);
- сильное переохлаждение;
- наследственная патология;
- диагностированные эндокринные заболевания.
Симптомы нейропатии
При поражении нервных окончаний происходит истончение мышечных волокон и нарушение их рефлекторной функции. Параллельно отмечается снижение сократительной способности и частичная потеря чувствительности к раздражителям, которые вызывают болевой синдром.
Клиническая картина нейропатии может быть самой разной, а патологический процесс локализоваться в любом месте, вызывая нейропатию малоберцового нерва, тройничного нерва, лицевого нерва, локтевого и лучевого нерва. Поражение чувствительной, двигательной или вегетативной функции нерва отрицательно сказывается на качестве жизни пациента. У пациентов с сахарным диабетом встречается несколько форм нейропатии:
- Периферическая нейропатия. Характерно поражение периферических нервов, которые отвечают за иннервацию верхних и нижних конечностей. Симптомы нейропатии верхних конечностей проявляются в виде нарушения чувствительности в пальцах рук и ног, чувстве покалывания, ощущении онемения верхних конечностей. Симптомы нейропатии нижних конечностей идентичны: отмечаются покалывания и нарушения чувствительности нижних конечностей.
- Проксимальная форма. Характеризуется нарушением чувствительности в основном в нижних конечностях (ягодицы, бедро, голень).
- Автономная форма. Отмечается функциональное нарушение органов мочеполовой системы и органов пищеварительного тракта.
На начальной стадии пациенты предъявляют жалобы на мышечную слабость и парестезии. У каждого второго больного заболевание поражает сначала нижние конечности, а затем и верхние. Бывает и одновременное поражение верхнего и нижнего пояса.
Характерные симптомы алкогольной нейропатии:
- резкое снижение, а в будущем полное отсутствие сухожильных рефлексов;
- диффузное снижение мышечного тонуса.
Алкогольная нейропатия характеризуется нарушением работы и мимической мускулатуры, а в более запущенных случаях отмечается задержка мочеиспускания. В развёрнутой стадии для алкогольной полинейропатии характерно:
- мышечная слабость в конечностях: односторонняя или симметричная;
- парезы и параличи;
- нарушение поверхностной чувствительности;
- резкое угнетение сухожильных рефлексов с последующим их полным угасанием.
Анализы и диагностика
Нейропатия считается довольно сложным для диагностики заболеванием, поэтому так важно грамотно и тщательно собрать анамнез. Трудность заключается в длительном отсутствии определённой симптоматики. Доктору предстоит выяснить: принимались ли медикаменты, переносились ли вирусные заболевания, был ли контакт с некоторыми химическими веществами.
Дебют заболевания может произойти на фоне злоупотребления алкогольсодержащими напитками. Диагноз собирается по крупицам на основании многих факторов. Нейропатия может протекать по-разному: прогрессируя в течение нескольких дней или лет, и даже молниеносно.
При помощи пальпации доктор обследует нервные стволы, выявляя болезненность и утолщение по их ходу. Обязательно проведение пробы Тиннеля. Данный метод основан на поколачивании по нервному окончанию и выявлении покалывания в зоне чувствительной иннервации.
Лабораторно проводится анализ крови с определением СОЭ, измеряется уровень сахара. Дополнительно проводится рентгенографическое исследование грудной клетки. Также выполняется электрофорез сывороточных белков.
Лечение
Терапия поражения нервных окончаний невоспалительного характера носит индивидуальный характер и требует не только комплексного подхода, но и регулярной профилактики.
Методы лечения подбираются в зависимости от формы, степени и причин, которые способствовали поражению нервно-мышечной проводимости. Вся терапия направлена на полноценное восстановление проводимости нерва. При токсическом поражении нервной системы проводятся дезинтоксикационные мероприятия (устранение влияющих факторов, введение антидота).
При диабетической форме рекомендуются мероприятия по поддержанию нормального уровня сахара в крови. Параллельно рекомендуется избавление от вредных привычек. Нарушение метаболизма при сахарном диабете способствует повышению уровня свободных радикалов, циркулирующих в кровяном русле, при нарушенной антиоксидатной активности собственных органов и систем. Всё это ведёт к нарушению целостности внутренней оболочки сосуда и нервного волокна.
При диабетической нейропатии показана применение медикаментов на основе Альфа-липоевой кислоты:
Традиционный неврологический набор подразумевает введение витаминов группы В для полноценного восстановления нервно-мышечной проводимости. Не рекомендуется прибегать к лечению народными средствами.
При посттравматической форме устраняются травмирующие факторы. Назначаются обезболивающие средства, витаминные комплексы, а также медикаменты, усиливающие регенеративную способность и нормализующие обмен веществ.
Эффективно проведение физиотерапевтических процедур.
Лекарства
Лечение нейропатии нижних конечностей включает назначение следующих медикаментов:
- Нейропротекторы или ускорители обмена веществ в нервных клетках. Препараты для лечения:Милдронат; Пирацетам.
- Антихолинэстеразные медикаменты, действие которых направлено на оптимизацию сенсорной работы нервных окончаний. Препараты улучшают нервно мышечную проводимость нижних конечностей. К ним относятся:Прозерин; Ипидакрин.
- Антиоксиданты. Предупреждают негативные последствия от влияния свободных радикалов на работу нервной системы. Высокая концентрация свободных радикалов оказывает разрушающее воздействие на состояние тканей периферической нервной системы. Препараты: Цитофлавин; Мексидол.
- Альфа-липоевая кислота. Препараты способствуют восстановлению нейроцитов, ускоряют метаболизм. Высокая эффективность наблюдается при диабетической нейропатии.
- Иные медикаменты. Хороший эффект даёт применение витаминов группы В, в частности пациентам с нейропатиями показаны В1, В6, В12. Витаминные комплексы способствуют восстановлению нервно-мышечной проводимости. Есть таблетированная и инъекционная форма: Мильгамма; Нейромультивит; Комбилипен.
Не рекомендуется проводить самостоятельное лечение в домашних условиях.
Нейропатическая боль возникает при нарушении передачи импульсных сигналов по нервам. У взрослых нейропатический болевой синдром описывается как колющий, обжигающий, стреляющий и часто ассоциируется с поражением электрическим током.
Терапию начинают с самых простых обезболивающих средств (Ибупрофен, Кетонал). При их неэффективности и сильной выраженности болевого синдрома назначаются антидепрессанты и противоэпилептические средства (например, Тебантин).

Препараты данной группы довольно часто применяются для купирования нейропатической боли. Считается, что механизм их воздействия основан на препятствовании передачи нервных импульсов. Самым часто назначаемым медикаментом является Амитриптилин. Эффект может наступить уже через несколько дней, но в некоторых случаях противоболевая терапия растягивается на 2-3 недели. Максимальный эффект терапии регистрируется на 4-6 неделе интенсивного лечения. Побочным эффектом терапии является сонливость, именно поэтому лечение начинают с самых маленьких доз, постепенно увеличивая дозировку для лучше переносимости. Рекомендуется обильное питьё.
При невозможности применять антидепрессанты назначаются анти-эпилептические средства (Прегабалин, Габапентин). Помимо терапии эпилепсии медикаменты отлично купируют нейропатический болевой синдром. Лечение начинают с самых маленьких доз, идентично терапии антидепрессантами.
Процедуры и операции
Нейропатия малоберцового нерва помимо медикаментозной терапии включает и физиотерапевтические процедуры:
- Магнитотерапия. Основывается на воздействии магнитного поля на организм человека, что способствует купированию болевого синдрома, восстановлению нервных клеток, уменьшению выраженности воспалительной реакции.
- Амплипульс. Основывается на воздействии на поражённую область модулированного тока, благодаря которому происходит восстановление нервных клеток, уменьшается отёчность. Оказывает противовоспалительное воздействие.
- Электрофорез с лекарственными средствами. Основывается на воздействии электрического поля, благодаря чему медикаменты попадают в очаг воспаления.
- Ультразвуковая терапия. При воздействии ультразвука стимулируется кровообращение, уменьшается выраженность болевого синдрома. Оказывает тонизирующее и противовоспалительное воздействие.
- Электростимуляция. Восстановление нервно-мышечной проводимости происходит под воздействием электрического тока.
Аналогично проводится лечение нейропатии лучевого нерва. Для восстановления лучевого нерва также рекомендован курсовой массаж.
Профилактика
Профилактические мероприятия включают своевременное лечение инфекционных и системных заболеваний, нормализацию общего метаболизма. Важно понимать, что патология может приобрести хроническое течение, именно поэтому так важно проведение своевременного и грамотного лечения.
При слабовыраженном течении заболевания и хронической форме нейропатии показано санаторно-курортное лечение, где проводится:
- аромафитотерапия;
- лазерное и световое лечение;
- магнитотерапия;
- массаж, ЛФК;
- иглорефлексотерапия;
- психотерапия.
Последствия и осложнения
Осложнений при периферической нейропатии много и зависят они в первую очередь от причинного фактора, который привёл к поражения нервного ствола. Основные осложнения:
- Диабетическая стопа. Считается одним из самых страшных осложнений сахарного диабета.
- Гангрена. Причиной гнилостного процесса является полное отсутствие кровотока в поражённой области. Патология требует экстренного хирургического лечения: иссечение некротизированных участков, ампутация конечности.
- Автономная сердечно-сосудистая нейропатия. Характерно нарушение различных вегетативных нервных функций, в том числе потоотделение, контроль над мочевым пузырём, частота сердечных сокращений, уровень кровяного давления.
Список источников

Опыт работы: С 2011 по 2014 год работала терапевтом и кардиологом в МБУЗ Поликлиника №33 г. Уфа. С 2014 года работала кардиологом и врачом функциональной диагностики в МБУЗ Поликлиника №33 г. Уфа. С 2016 года работает кардиологом в ГБУЗ Поликлиника №50 г. Уфа. Является членом Российского кардиологического общества.
Читайте также:


