Дисциркуляторная энцефалопатия шейного отдела
Причиной болей в области шеи, бессонницы, постоянной утомляемости может служить энцефалопатия при остеохондрозе. Это приводит к нарушению притока крови к голове, и может выражаться различными нарушениями мозговой деятельности. Энцефалопатия на фоне остеохондроза не относится к отдельным заболеваниям, а является следствием многих факторов. Лечится путем правильного диагностирования причин раздражения и их устранения.

Что вызывает заболевание?
К факторам, способствующим развитию ДЭ (дисциркуляторная энцефалопатия), относятся:
- хроническое нарушение кровообращения;
- сахарный диабет; гипертония; шейный остеохондроз;
- нарушения работы сердца (тахикардия или аритмия).
Хроническое заболевание поражает сосуды головного мозга, что значительно осложняет жизнь человека и может привести к утрате работоспособности.
Ранее считалось, что дисциркуляторная энцефалопатия — диагноз пожилых людей. Однако ДЭ встречается и в возрасте моложе 40 лет, также как и инфаркты, инсульты, признаки смешанной гидроцефалии. Дисциркуляторная недостаточность может быть вызвана ущемлением позвоночной артерии вследствие:

Позвоночная артерия может быть ущемлена из-за повышенного давления.
- смещения позвонков шейного отдела;
- грыжи межпозвоночного диска;
- повышенного артериального давления.
Если остеохондроз накладывается на патологию позвоночных артерий, формы протекания болезни приобретают сложный характер. Постоянный недостаток кровообращения мозга приводит к гибели нейронов. В результате образуются участки, которые блокируют прохождение сигналов к нервной системе. На начальных этапах заболевания функции поврежденных участков способны компенсировать соседние сегменты. В дальнейшем, если процесс не остановить, могут произойти необратимые повреждения мозговой ткани.
При появлении энцефалопатии при остеохондрозе наблюдают следующие симптомы:
- При 1 стадии происходят:
- головокружение, головные боли;
- снижение внимания;
- утомляемость, ухудшение памяти.
- Для 2 степени характерны:
- значительное снижение памяти, внимания;
- нарушение ходьбы и речи;
- апатия;
- депрессивное состояние;
- обмороки.
- При 3 стадии отмечается:
- расстройства психических функций;
- тяжелое нарушение ходьбы и речи;
- недержание мочи.
Определить ДЭ при остеохондрозе помогут исследования с помощью МРТ, УЗИ и анализов крови. Для получения дополнительных данных, пациенту может быть назначен прием у окулиста и кардиолога. По результатам исследований врач определит стадию заболевания и назначит комплекс мероприятий, направленных на выздоровление.
Методы терапии определяют из причин, вызвавших заболевание. Если энцефалопатия вызвана остеохондрозом, будут назначены мероприятия, направленные на устранение причин патологии. Лечение включает следующий меры:
- Медикаментозная методика. Назначают препараты, снижающие артериальное давление, улучшающие кровообращение.
- Физиотерапия. Пациентам предписывают процедуры в вертебро-базилярном бассейне, лечебную физкультуру.
- Психоанализ.
Комплексная терапия остеохондроза и ДЭ значительно улучшает состояние пациентов. Однако не стоит затягивать посещение врача, так как энцефалопатия 3 степени обладает неутешительными прогнозами и может повлечь инвалидность больного. Процесс выздоровления требует длительного времени и серьезного отношения. Специальная диета, здоровый образ жизни и отказ от вредных привычек будет способствовать скорейшему выздоровлению.
В практике невропатолога энцефалопатия при остеохондрозе — частая патология у пациентов, жалующихся на головные боли и артериальную гипертензию. К поражению корешков шейных нервов добавляются нарушения кровообращения в сонном и вертебро-базилярном сосудистом отделе. На фоне ограничения подвижности шеи и радикулярного синдрома, характерного для шейного остеохондроза, появляются такие патологические проявления: скачки давления, координаторно-двигательные нарушения, ухудшение когнитивных способностей, выраженный цефалгический синдром.

Причины развития энцефалопатии при шейном остеохондрозе
В развитии патологии одна из главных причин — остеохондроз шейного отдела, приводящий к ущемлению вертебральных сосудов. Из-за этого развивается недостаточность мозгового кровообращения, особенно у людей с долгой статической нагрузкой на отдел шеи. Прогрессирует синдром позвоночной артерии и вертебро-базилярная недостаточность. Энцефалопатия, как проявление шейного остеохондроза, присутствует у мужчин и женщин, ведущих малоподвижный образ жизни, в возрасте от 35 до 60 лет. Риск патологии у пенсионеров возрастает в 6—8 раз, у них часто диагностируется энцефалопатия смешанной формы. Предпосылками для развития могут стать:
- атеросклероз артерий;
- грыжи межпозвоночных дисков шейного отдела;
- травмы шеи;
- тромбоз сосудов;
- вегето-сосудистая дистония;
- воспаление сосудов;
- эндокринные расстройства;
- нарушенный метаболический обмен;
- сердечно-сосудистая патология;
- сахарный диабет;
- алкоголизм, курение.
Как распознать: признаки энцефалопатии на фоне остеохондроза
Для патологии характерны частые головные боли, начинающиеся с затылка и охватывающие все отделы головы. Они могут распространяться в плечо, возникают при стрессах, переменах в погоде. По интенсивности бывают умеренные и резкие. Могут сопровождаться повышением давления, тошнотой, рвотой. Иногда чувство тяжести и болевые приступы локализуются в задней части шеи, распространяются в затылок и теменную зону. Больным присуща эмоциональная нестабильность, перепады настроения. Цефалгия при шейном остеохондрозе может напоминать гипертонические кризы. Одним из неблагоприятных проявлений является гидроцефалия, сопровождающаяся утренними головными болями, приступами мигрени из-за нарастающей внутричерепной гипертензии.
Для больных с энцефалопатией на фоне шейного остеохондроза характерны следующие жалобы:
- приступы цефалгии, постоянная тяжесть в теменной и височных областях;
- изменения и нестабильность кровяного давления;
- обморочные состояния;
- расстройства сна;
- тошнота по утрам, иногда сопровождающаяся рвотой;
- головокружения;
- неустойчивость при ходьбе, расстройство координации и моторики;
- выраженная вялость и слабость;
- приступы судорог;
- потемнение в глазах;
- ощущение мурашек в кистях и стопах;
- нарушения мелкой моторики;
- забывчивость и нарушение внимания;
- снижение работоспособности.
Энцефалопатия на фоне остеохондроза прогрессирует медленно, приводит к опасным осложнениям: внутричерепной гипертензии, мозговому отеку, гидроцефалии, закупорке сосудов, инсульту. У пациента ограничивается трудоспособность и он становится инвалидом.
Как диагностируют: основные исследования и пробы
Для подтверждения диагноза дисциркуляторная энцефалопатия на фоне остеохондроза в обследовании пациента участвуют одновременно несколько врачей: терапевт, невропатолог, кардиолог, ортопед-травматолог, окулист, вертебролог. Проводят сбор жалоб, нейропсихологические исследования, уточняют анамнез. При наружном осмотре отмечают такие патологические проявления:
- нарушения конвергенции;
- расширение вен глазного дна;
- шаткость в позиции Ромберга;
- патологические рефлексы на стопе;
- положительные признаки орального автоматизма;
- несимметричные периостальные рефлексы на верхних и нижних конечностях;
- изменения пальценосовой пробы.
Алгоритм обследований при энцефалопатии включает комплекс следующих мероприятий:
- Исследование глазного дна.
- Ультразвуковую доплерографию. показана для исследования расположения сосудов, особенностей кровотока.
- КТ. Для обнаружения морфологических и атрофических изменений мозговой ткани.
- МРТ. Проводится для выявления грыжи в шейном отделе.
- РЭГ. Цель — определение кровенаполнения мозговых артерий.
Особенности лечения: что назначают врачи?
Терапия энцефалопатии на фоне остеохондроза включает медикаментозные и вспомогательные альтернативные методы. Комплексная терапия направлена на восстановление кровоснабжения в вертебро-базилярном бассейне, укрепление сосудов, улучшение метаболизма нервной ткани. Пациентам назначают:
- строгую диету с ограничением животных жиров и соли;
- умеренные физические нагрузки, ходьбу на 3—5 км, легкий бег;
- отказ от вредных привычек;
- физиотерапию;
- ЛФК;
- бальнеотерапию;
- массажи;
- иглоукалывание.
Лекарственные средства для лечения энцефалопатии невропатолог подбирает, учитывая тяжесть и особенности течения патологии. Основные из них представлены в таблице:
Дисциркуляторная энцефалопатия – заболевание, связанное с недостаточностью кровоснабжения головного мозга. Характеризуется разнообразной симптоматикой нарушений мозговой деятельности, зависящей от стадии и локализации очагов поражения. Проблемы могут выявляться в одном из двух сосудистых бассейнов, кровоснабжающих мозг. Один из них образуют ответвления внутренних сонных артерий, другой формируется позвоночными артериями. Одной из причин энцефалопатии может быть остеохондроз. Поражение шейного отдела может привести к синдрому позвоночных артерий, на фоне которого развивается вертебробазилярная недостаточность.

Как развивается заболевание
Механизмы развития энцефалопатии при дегенеративно-дистрофическом поражении позвоночника Дисциркуляторная недостаточность возникает при остеохондрозе шейного отдела из-за смещения позвонков, выраженного мышечного спазма, а также в случае образования грыжи межпозвоночного диска. Позвоночные артерии проходят через отверстия поперечных отростков, начиная с шестого и заканчивая вторым шейным позвонком. Очевидно, что подвижность шейного отдела позвоночника служит предпосылкой для возможных проблем с позвоночными артериями. Сосуды могут сдавливаться костными разрастаниями или выступающей грыжей. Иногда изменения позвоночно-двигательных сегментов сочетаются с патологией самих позвоночных артерий. Это приводит к более значительным проявлениям синдрома. В такой ситуации дисциркуляторная вертебробазилярная недостаточность протекает тяжелее.
В результате хронической недостаточности кровообращения в мозговой ткани развиваются изменения, напоминающие ишемический инсульт. Только процесс имеет затяжной характер, изменения и симптомы проявляются постепенно. В ткани мозга формируются небольшие участки некроза. На первых этапах смежные мозговые сегменты компенсируют функцию поврежденных участков, но с прогрессированием заболевания в процесс вовлекаются и они.
Еще одним фактором, приводящим к развитию энцефалопатии, может стать повышение артериального давления и его резкие колебания. Это ведет к спазмам сосудов и гипоксии мозговой ткани. Артериальная гипертензия и нестабильность давления – довольно частые проявления при шейном остеохондрозе. Без адекватного лечения этот синдром может стать причиной дисциркуляторных нарушений головного мозга.
Клиника энцефалопатии
Симптомы энцефалопатии на фоне остеохондроза зависят от стадии. Дисциркуляторная недостаточность обнаруживается чаще всего у пациентов, имеющих не только рентгенологические признаки остеохондроза, но и его клинико-неврологические проявления.
Во время первой стадии помимо симптомов поражения шейного отдела наблюдают следующие проявления энцефалопатии:
- головные боли, которые чаще беспокоят в теменных и височных областях;
- перепады настроения, плаксивость, раздражительность;
- повышенная утомляемость, ухудшение памяти, снижение концентрации внимания, проблемы с освоением новой информации;
- возможны нарушения сна – бессонница ночью, сонливость в дневное время;
- часто беспокоят нарушения координации, головокружения.
При развитии второй стадии симптоматика усиливается:
- головные боли беспокоят практически постоянно;
- память и мыслительные функции существенно снижаются;
- пациенты жалуются на зрительные и слуховые нарушения;
- в некоторых случаях бывают обморочные состояния или приступы судорог;
- часто наблюдается нарушение речи, обеднение мимики;
- характерны проблемы с координацией, замедление движений, нарушения мелкой моторики пальцев рук;
- возможно затруднение при глотании;
- часто обнаруживается тремор головы, верхних конечностей.
Если дисциркуляторная энцефалопатия при остеохондрозе переходит в третью стадию, у пациента наблюдаются признаки преимущественного поражения какой-либо доли головного мозга. Помимо нарушений со стороны слуха, зрения, проблем с координацией у больного могут быть парезы, выраженные нарушения чувствительности. Эмоциональная сфера значительно обеднена, родственники отмечают кардинальные перемены в поведении и общении пациентов. Для третьей стадии характерны апатичность, нарушения в ориентации во времени и пространстве. Ходьба усложнена – с трудом начав двигаться, больной не сразу может остановиться, походка шаркающая. У пациентов бывает недержание мочи и кала, часто отмечаются судорожные приступы. Больные на этой стадии полностью нетрудоспособны, самообслуживание затруднено.
Диагностические обследования
При постановке диагноза проводится компьютерная или магнитно-резонансная томография головы и шеи. Пациента осматривают невролог и окулист. Высокой информативностью обладает доплерография сосудов шеи и головы. Дополнительно проводят электроэнцефалографию. На основании полученных данных формулируют диагноз, уточняют стадию заболевания и подбирают адекватное лечение.
Методы лечения вертеброгенной энцефалопатии
Если во время диагностики определено, что дисциркуляторная энцефалопатия развилась на фоне остеохондроза, то первоочередной задачей лечения будет устранение причины формирования патологического синдрома. Дегенеративное поражение позвоночника требует комплексного подхода в лечении. Терапия включает медикаментозные и немедикаментозные методики. Если остеохондроз сопровождается выраженным синдромом позвоночных артерий, а также при наличии грыжи диска, приходится рассматривать вопрос о целесообразности хирургического лечения.
Если развилась артериальная гипертензия, помимо терапии основного заболевания применяют средства для снижения давления. При эффективном лечении остеохондроза проходят явления недостаточности кровообращения в вертебробазилярном бассейне, и нормализуется давление. Но в большинстве случаев необходимо назначение средств, уменьшающих проявления энцефалопатии и последствия нарушенного кровообращения. Назначают следующие группы медикаментозных средств: препараты, улучшающие кровообращение (курантил, винпоцетин), средства ноотропного действия и улучшающие метаболизм нервных клеток (пирацетам, гинкго билоба, церебролизин), антиоксиданты, витамины группы B. Хороший эффект оказывает физиотерапевтическое лечение, ЛФК, психотерапия.
Комплексная терапия остеохондроза шейного отдела и дисциркуляторной недостаточности кровообращения в большинстве случаев приводит к заметному улучшению состояния пациентов. Но не стоит забывать, что лечение энцефалопатии третьей стадии имеет не самый утешительный прогноз. Поэтому не нужно затягивать с обращением к специалисту. Опытный невролог после проведения диагностики составит индивидуальную программу лечения, подходящую для каждой конкретной ситуации.

Дисциркуляторная энцефалопатия — поражение головного мозга, возникающее в результате хронического медленно прогрессирующего нарушения мозгового кровообращения различной этиологии. Дисциркуляторная энцефалопатия проявляется сочетанием нарушений когнитивных функций с расстройствами двигательной и эмоциональной сфер. В зависимости от выраженности этих проявлений дисциркуляторная энцефалопатия делится на 3 стадии. В перечень обследований, проводимых при дисциркуляторной энцефалопатии, входят офтальмоскопия, ЭЭГ, РЭГ, Эхо-ЭГ, УЗГД и дуплексное сканирование церебральных сосудов, МРТ головного мозга. Лечится дисциркуляторная энцефалопатия индивидуально подобранной комбинацией гипотензивных, сосудистых, антиагрегантных, нейропротекторных и других препаратов.
МКБ-10
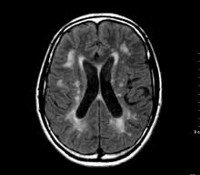
- Причины ДЭП
- Патогенез
- Классификация
- Начальные проявления
- Симптомы ДЭП II-III стадии
- Диагностика
- Лечение ДЭП
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Дисциркуляторная энцефалопатия (ДЭП) является широко распространенным в неврологии заболеванием. Согласно статистическим данным дисциркуляторной энцефалопатией страдают примерно 5-6% населения России. Вместе с острыми инсультами, мальформациями и аневризмами сосудов головного мозга ДЭП относится к сосудистой неврологической патологии, в структуре которой занимает первое место по частоте встречаемости.

Причины ДЭП
В основе развития ДЭП лежит хроническая ишемия головного мозга, возникающая в результате различной сосудистой патологии. Примерно в 60% случаев дисциркуляторная энцефалопатия обусловлена атеросклерозом, а именно атеросклеротическими изменениями в стенках мозговых сосудов. Второе место среди причин ДЭП занимает хроническая артериальная гипертензия, которая наблюдается при гипертонической болезни, хроническом гломерулонефрите, поликистозе почек, феохромоцитоме, болезни Иценко-Кушинга и др. При гипертонии дисциркуляторная энцефалопатия развивается в результате спастического состояния сосудов головного мозга, приводящего в обеднению мозгового кровотока.
Среди причин, по которым появляется дисциркуляторная энцефалопатия, выделяют патологию позвоночных артерий, обеспечивающих до 30% мозгового кровообращения. Клиника синдрома позвоночной артерии включает и проявления дисциркуляторной энцефалопатии в вертебро-базилярном бассейне головного мозга. Причинами недостаточного кровотока по позвоночным артериям, ведущего к ДЭП, могут быть: остеохондроз позвоночника, нестабильность шейного отдела диспластического характера или после перенесенной позвоночной травмы, аномалия Кимерли, пороки развития позвоночной артерии.
Зачастую дисциркуляторная энцефалопатия возникает на фоне сахарного диабета, особенно в тех случаях, когда не удается удерживать показатели сахара крови на уровне верхней границы нормы. К появлению симптомов ДЭП в таких случаях приводит диабетическая макроангиопатия. Среди других причинных факторов дисциркуляторной энцефалопатии можно назвать черепно-мозговые травмы, системные васкулиты, наследственные ангиопатии, аритмии, стойкую или частую артериальную гипотонию.
Патогенез
Отмечено, что примерно в половине случаев дисциркуляторная энцефалопатия протекает в сочетании с нейродегенеративными процессами в головном мозге. Это объясняется общностью факторов, приводящих к развитию как сосудистых заболеваний головного мозга, так и дегенеративных изменений мозговой ткани.
Классификация
По этиологии дисциркуляторная энцефалопатия подразделяется на гипертоническую, атеросклеротическую, венозную и смешанную. По характеру течения выделяется медленно прогрессирующая (классическая), ремиттирующая и быстро прогрессирующая (галопирующая) дисциркуляторная энцефалопатия.
В зависимости от тяжести клинических проявлений дисциркуляторная энцефалопатия классифицируется на стадии. Дисциркуляторная энцефалопатия I стадии отличается субъективностью большинства проявлений, легкими когнитивными нарушениями и отсутствием изменений в неврологическом статусе. Дисциркуляторная энцефалопатия II стадии характеризуется явными когнитивными и двигательными расстройствами, усугублением нарушений эмоциональной сферы. Дисциркуляторная энцефалопатия III стадии — это по сути сосудистая деменция различной степени выраженности, сопровождающаяся разными двигательными и психическими нарушениями.
Начальные проявления
Характерным является малозаметное и постепенное начало дисциркуляторной энцефалопатии. В начальной стадии ДЭП на первый план могут выходить расстройства эмоциональной сферы. Примерно у 65% больных дисциркуляторной энцефалопатией это депрессия. Отличительной особенностью сосудистой депрессии является то, что пациенты не склонны жаловаться на пониженное настроение и подавленность. Чаще, подобно больным ипохондрическим неврозом, пациенты с ДЭП фиксированы на различных дискомфортных ощущениях соматического характера. Дисциркуляторная энцефалопатия в таких случаях протекает с жалобами на боли в спине, артралгии, головные боли, звон или шум в голове, болевые ощущения в различных органах и другие проявления, которые не совсем укладываются в клинику имеющейся у пациента соматической патологии. В отличие от депрессивного невроза, депрессия при дисциркуляторной энцефалопатии возникает на фоне незначительной психотравмирующей ситуации или вовсе без причины, плохо поддается медикаментозному лечению антидепрессантами и психотерапии.
Дисциркуляторная энцефалопатия начальной стадии может выражаться в повышенной эмоциональной лабильности: раздражительности, резких перепадах настроения, случаях неудержимого плача по несущественному поводу, приступах агрессивного отношения к окружающим. Подобными проявлениями, наряду с жалобами пациента на утомляемость, нарушения сна, головные боли, рассеянность, начальная дисциркуляторная энцефалопатия схожа с неврастенией. Однако для дисциркуляторной энцефалопатии типично сочетание этих симптомов с признаками нарушения конгнитивных функций.
В 90% случаев когнитивные нарушения проявляются на самых начальных этапах развития дисциркуляторной энцефалопатии. К ним относятся: нарушение способности концентрировать внимание, ухудшение памяти, затруднения при организации или планировании какой-либо деятельности, снижение темпа мышления, утомляемость после умственной нагрузки. Типичным для ДЭП является нарушение воспроизведения полученной информации при сохранности памяти о событиях жизни.
Двигательные нарушения, сопровождающие начальную стадию дисциркуляторной энцефалопатии, включают преимущественно жалобы на головокружение и некоторую неустойчивость при ходьбе. Могут отмечаться тошнота и рвота, но в отличие от истинной вестибулярной атаксии, они, как и головокружение, появляются только при ходьбе.
Симптомы ДЭП II-III стадии
Дисциркуляторная энцефалопатия II-III стадии характеризуется нарастанием когнитивных и двигательных нарушений. Отмечается значительное ухудшение памяти, недостаток внимательности, интеллектуальное снижение, выраженные затруднения при необходимости выполнять посильную ранее умственную работу. При этом сами пациенты с ДЭП не способны адекватно оценивать свое состояние, переоценивают свою работоспособность и интеллектуальные возможности. Со временем больные дисциркуляторной энцефалопатией теряют способность к обобщению и выработке программы действий, начинают плохо ориентироваться во времени и месте. В третьей стадии дисциркуляторной энцефалопатии отмечаются выраженные нарушения мышления и праксиса, расстройства личности и поведения. Развивается деменция. Пациенты теряют способность вести трудовую деятельность, а при более глубоких нарушениях утрачивают и навыки самообслуживания.
Из нарушений эмоциональной сферы дисциркуляторная энцефалопатия более поздних стадий чаще всего сопровождается апатией. Наблюдается потеря интереса к прежним увлечениям, отсутствие мотивации к какому-либо занятию. При дисциркуляторной энцефалопатии III стадии пациенты могут быть заняты какой-либо малопродуктивной деятельностью, а чаще вообще ничего не делают. Они безразличны к себе и происходящим вокруг них событиям.
В III стадии ДЭП наблюдаются симптомы орального автоматизма, тяжелые нарушения речи, тремор, парезы, псевдобульбарный синдром, недержание мочи. Возможно появление эпилептических приступов. Часто дисциркуляторная энцефалопатия II-III стадии сопровождается падениями при ходьбе, особенно при остановке или повороте. Такие падения могут заканчиваться переломами конечностей, особенно при сочетании ДЭП с остеопорозом.
Диагностика
Неоспоримое значение имеет ранее выявление симптомов дисциркуляторной энцефалопатии, позволяющее своевременно начать сосудистую терапию имеющихся нарушений мозгового кровообращения. С этой целью периодический осмотр невролога рекомендован всем пациентам, находящимся в группе риска развития ДЭП: гипертоникам, диабетикам и лицам с атеросклеротическими изменениями. Причем к последней группе можно отнести всех пациентов пожилого возраста. Поскольку конгнитивные нарушения, которыми сопровождается дисциркуляторная энцефалопатия начальных стадий, могут оставаться незамеченными пациентом и его родными, для их выявления необходимо проведение специальных диагностических тестов. Например, пациенту предлагают повторить произнесенные врачом слова, нарисовать циферблат со стрелками, указывающими заданное время, а затем вспомнить слова, которые он повторял за врачом.
Диагностический поиск этиологических факторов, обусловивших развитие дисциркуляторной энцефалопатии, включает консультацию кардиолога, измерение АД, коагулограмму, определение холестерина и липопротеидов крови, анализ на сахар крови. При необходимости пациентам с ДЭП назначается консультация эндокринолога, суточный мониторинг АД, консультация нефролога, для диагностики аритмии — ЭКГ и суточный мониторинг ЭКГ.
Лечение ДЭП
Наиболее эффективным в отношении дисциркуляторной энцефалопатии является комплексное этиопатогенетическое лечение. Оно должно быть направлено на компенсацию имеющегося причинного заболевания, улучшение микроциркуляции и церебрального кровообращения, а также на защиту нервных клеток от гипоксии и ишемии.
Этиотропная терапия дисциркуляторной энцефалопатии может включать индивидуальный подбор гипотензивных и сахароснижающих средств, антисклеротическую диету и пр. Если дисциркуляторная энцефалопатия протекает на фоне высоких показателей холестерина крови, не снижающихся при соблюдении диеты, то в лечение ДЭП включают снижающие холестерин препараты (ловастатин, гемфиброзил, пробукол).
Важную часть терапии дисциркуляторной энцефалопатии составляют препараты с нейропротекторным эффектом, повышающие способность нейронов функционировать в условиях хронической гипоксии. Из таких препаратов пациентам с дисциркуляторной энцефалопатией назначают производные пирролидона (пирацетам и др), производные ГАМК (N-никотиноил-гамма-аминобутировая кислота, гамма-аминомасляная кислота, аминофенилмасляная кислота), медикаменты животного происхождения (гемодиализат из крови молочных телят, церебральный гидролизат свиньи, кортексин), мембраностабилизирующие препараты (холина альфосцерат), кофакторы и витамины.
В случаях, когда дисциркуляторная энцефалопатия вызвана сужением просвета внутренней сонной артерии, достигающим 70%, и характеризуется быстрым прогрессированием, эпизодами ПНМК или малого инсульта, показано оперативное лечение ДЭП. При стенозе операция заключается в каротидной эндартерэктомии, при полной окклюзии — в формировании экстра-интракраниального анастомоза. Если дисциркуляторная энцефалопатия обусловлена аномалией позвоночной артерии, то проводится ее реконструкция.
Прогноз и профилактика
В большинстве случаев своевременное адекватное и регулярное лечение способно замедлить прогрессирование энцефалопатии I и даже II стадии. В отдельных случаях наблюдается быстрое прогрессирование, при котором каждая последующая стадия развивается через 2 года от предыдущей. Неблагоприятным прогностическим признаком является сочетание дисциркуляторной энцефалопатии с дегенеративными изменениями головного мозга, а также происходящие на фоне ДЭП гипертонические кризы, острые нарушения мозгового кровообращения (ТИА, ишемические или геморрагические инсульты), плохо контролируемая гипергликемия.
Лучшей профилактикой развития дисциркуляторной энцефалопатии является коррекция имеющихся нарушений липидного обмена, борьба с атеросклерозом, эффективная гипотензивная терапия, адекватный подбор сахароснижающего лечения для диабетиков.
Читайте также:


