Для чего блокада нервных сплетений
Что такое нервные сплетения? Для чего нужна их блокада? Как проводится процедура? Какие осложнения могут возникать после неё? Где можно сделать нервную блокаду в Москве?
Нервное сплетение — это сплетение наподобие сети, которое состоит из нервных волокон. От него отходят двигательные, чувствительные и вегетативные нервы, иннервирующие кожу, мышцы, различные внутренние органы.
Для чего проводят блокаду нервных сплетений?
Всякая боль, как известно, возникает в виде импульса в нервных окончаниях, затем этот импульс проходит через нерв, попадает в нервное сплетение, а из него достигает головного мозга. Если ввести в сплетение раствор анестетика — боль можно заблокировать.





Выделяют две основные разновидности нервных сплетений:
- Образованные спинномозговыми нервами: шейное, плечевое, поясничное, крестцовое и копчиковое. От них отходят чувствительные и двигательные нервы к рукам, ногам и другим областям тела.
- Вегетативные: солнечное (иннервирует внутренние органы), ауэрбахово (находится между слоями продольных и поперечных мышц в стенке кишечника), мейсснерово (находится в подслизистом слое стенки кишечника).
Борьба с болевыми ощущениями — не единственное назначение нервной блокады. Есть и другие показания к процедуре.
Как проводят нервные блокады?
Врач может заблокировать не только целое сплетение, но и отдельные нервы — нужно лишь знать, в какое место ввести анестетик. Делают это при помощи обычного шприца и иглы. По мере того, как игла продвигается вперед, доктор постепенно нажимает на поршень и пропитывает лекарством ткани — поэтому особо сильной боли во время процедуры пациент чувствовать не должен.
У некоторых людей в ответ на введение препаратов развиваются аллергические реакции. Если вы страдаете аллергией на любые лекарства —предупредите врача.
В каких случаях бывает необходима блокада нервных стволов и сплетений?
Об одном из показаний к блокаде нервных сплетений и отдельных нервов мы уже упомянули — это борьба с мучительной болью, когда с ней не удается справиться другими способами.
Еще одно применение блокад — профилактическое. Есть процедуры, после которых часто возникают мучительные боли. Например, многих пациентов после ампутации беспокоят фантомные боли в несуществующей руке или ноге. Их можно предотвратить.
Насколько безопасна процедура? Какие осложнения могут возникать после неё?
Блокада плечевого сплетения. Показания: блокада дистальных отделов верхней конечности. Осложнения: пневмоторакс, гемоторакс. Определяется середина клю-чицы. Образуется желвак в коже выше ключицы на 1 см по средней линии. Под-ключичная артерия определяется пальпаторно, сдавливается внутрь и вниз указа-тельным пальцем. Игла вводится по направлению вниз, внутрь и кзади, чтобы про-долженное направление ее пришлось у остистого отростка второго или третьего грудного позвонка; ее осторожно и постепенно продвигают к первому ребру. Игла следует под углом 30° к средней линии. Парестезия сначала появляется в ветвях n. medianus, а затем n.radialis и n.ulnaris.
Блокада локтевого нерва. Показания: самостоятельная методика анестезии, моза-ичная подмышечная блокада. Осложнения: пункционное повреждение плечевой ар-терии. Производится в локтевой области или у кисти. Местом введения иглы являет-ся верхний край медиального надмыщелка плечевой кости. Иглу вводят до появле-ния парастезий или индуцированной двигательной реакции и вводят 5-10 мл 1% ра-створа анестетика. Блокада лучевого нерва. Показания:неполная блокада плечевого сплетения. Ос-ложнения:непреднамеренная инъекция анестетика в лучевую артерию или нерв. Определяется латеральный край сухожилиядвуглавой мышцы на уровне сгиба сус-тава. Игла вводится перпендикулярно ккоже и продвигается вглубь до соприкосно-вения с нервом у плечевой кости.С появлением парестезии вводится анестезирую-щий раствор.Блокада бедренного нерва. Показания:операции по поводу повреждений и забо-леваний надколенника, неврит бедренного нерва, дополнение к анестезии седалищ-ного нерва. Осложнения: пункционное осложнение бедренной артерии. Пальпиру-ют бедренную артерию. Латеральнее, в непосредственной близости от неё, на рас-стоянии 1,5-2 см от паховой связки вводят иглу перпендикулярно фронтальной плоскости. После прокола поверхностной фасции бедра, латеральнее артерии, иглу продвигают вглубь до прохождения подвздошно-гребешковой фасции и вводят ве-ерообразно 10-15 мл 1% раствора анестетика. Блокада запирательного нерва. Показания:операции в медиальной области бедра, наложение пневматического турникета на бедро. Осложнения: несостояв-шаяся блокада и дискомфорт больного во время манипуляции. Раствором местного анестетика инфильтрируют кожу на 2 см латеральнее и ниже лобкового симфиза. Через кожный желвак иглу продвигают в медиальном направлении к нижней ветви лобковой кости. Когда игла достигает надкостницы, ее перемещают вниз по нижней ветви лобковой кости, пока она не соскользнет в запирательное отверстие. Иглу продвигают на 3-4 см в дорсолатеральном направлении. Парестезии возникают редко.Блокада латерального кожного нерва бедра. Показания:вмешательства на про-ксимальных латеральных отделах бедра,наложение пневматического турникета, операции на тазобедренном суставе, бедре и колене. Осложнения: несостоявшаяся блокада и стойкие парестезии при интраневральной инъекции. Над паховой связкой, в точке, расположенной на ширину пальца медиальнее и ниже ости, инфильтрируют кожу и вводят иглу. При проколе фасции хорошо ощущается щелчок, а при продви-жении иглы вглубь выявляется потеря сопротивления. Сразу дорсальнее связки ве-ерообразно вводят 10-15 мл раствора анестетика, в том числе направлении надкост-ницы передней верхней подвздошной ости. Парестезии могут возникнуть.Блокада седалищного нерва. Показания: все операции на нижней конечности. Осложнения: частичная блокада, интраневральная инъекция. Передний доступ. Определяют пульс на бедренной артерии. В точке на 2 см медиальнее места пульса-ции инфильтрируют кожу. Иглу вводят прямо в дорсальном направлении до сопри-косновения с надкостницей малого вертела бедренной кости на глубине приблизи-тельно 4-6 см. Вводится небольшое количество анестетика, после чего иглу нащу-пывающими движениями смещают вверх, пока она не "провалится" в глубину. После ощущения провала иглу следует продвинуть назад еще на 2-4 см, что вызы-вает парестезии или индуцированную мышечную реакцию. Вводят 20 мл анесте-тика. Задний доступ. Рисуют линию, соединяющую наиболее выступающую часть большого вертела бедренной кости и заднюю верхнюю подвздошную ость. Из сере-дины этой линии в каудальном направлении опускают перпендикуляр длиной 4 см. Эта точка проецируется на седалищный нерв в седалищной вырезке, проксимальнее отхождения ветвей (линии Лабата). После инфильтрации кожи иглу вводят перпен-дикулярно поверхности тела, и на глубине 4-6 см.
Шов нерва.Назначение: точное сопоставление иссечённых пучков повреждён-ного нерва при наименьшей травматизации его самого и окружающих тканей, т.к. излишняя травматизация усиливает дегенеративные изменения в нервном стволе и способствует развитию рубцовой ткани в окружности. Показания: невролиз, шов нерва или нейрорафия, резекция невромы, операции при больших дефектах перифе-рических нервов, нейротомия. Требования:использование атравматических игл с синтетическими нитями; перед сшиванием концы нерва укладывают в исходное по-ложение без перекручивания по оси; первые узловые круговые швы накладывают на эпиневрий по латеральному и медиальному краям нерва строго симметрично.
Хирургические инструменты: общехирургические скальпели, тонкие пинцеты, ножницы, кровоостанавливающие зажимы, крючки, микрохирургические игло-держатели, атравматические иглы. Шовный материал: нерассасывающиеся и рас-сасывающиеся шовные.
Основные этапы операции наложения шва на нервы: 1) обнажение нерва, 2) невролиз, 3) осмотр, определение границ резекции нерва, 4) мобилизация концов нерва и подготовка ложа, 5) резекция повреждённых участков нервного ствола, 6) наложение эпиневральных швов, 7) закрытие раны и иммобилизация конечности.
Виды швов:продольные, механические, поперечные. Опасности и осложнения: невромы, нарушение кровоснабжения, отсутствие регенерации, ущемление концов, расхождение швов.
По способу наложения различают: 1) эпиневральный - выделение начинают со стороны неизменённого участка проксимального конца нерва в направлении зоны повреждения; концы нерва (невриному) иссекают в пределах неизменённых тканей очень острым лезвием, чтобы линия среза была предельно ровной. Виды эпинев-ральных швов: шов Полянцева – непрерывный обвивной шов, накладываемый между тремя П-образными швами-держалками. П-образный шов Нажотта(боль-ше опасность захватить в шов пучки нервных волокон)
2) периневральный шов - восстановление нерва путём сшивания периневрия, создаётся оптимальная регенерация нервных волокон, нерв выделяют, как при нало-жении эпиневрального шва; удаляют эпиневрий на 5-8 мм с обоих концов, для от-крытия доступа к пучкам; нитью на режущей игле за периневрий отдельно проши-вают каждую группу пучков; на каждый пучок накладывают по 2-3 шва; Понятие о невротомии. Невротомия - полная поперечная перерезка нервного ствола. Является наиболее радикальным способом перерыва проводимости нерва.
Понятие о невролизе.Невролиз — операция с целью освобождения нерва из руб-цов. Разрез для подхода к поврежденному нерву проводят так, чтобы нерв открылся выше и ниже места травмы. Выгоднее следовать вне проекции нервного ствола на кожу. Обнажают нерв, вовлеченный в рубцовую ткань. Cкальпелем иссекают рубцы по всей окружности нерва до пределов здоровой ткани. Необходимо сохранять эпи-неврий и сосуды, сопровождающие нервный ствол. При резком изменении струк-туры выделенного нерва проверяют его электровозбудимость. В случае полной ее утраты показана резекция пораженного участка нерва и наложение шва. Если электровозбудимость нерва сохранена, его после освобождения от рубцов укладывают среди неизмененных тканей и рану, послойно зашивают.
Понятие о неврэктомии.Неврэктомия — оперативное удаление части нерва. Про-изводится при некоторых болевых синдромах или заболеваниях (например при не-прекращающихся болях после повторных операций на периферических отделах ко-нечностей, при опухолях нервных стволов).
Понятие о пластических операциях на нервах. Пластика нерва - метод восста-новления нерва путем замещения его дефекта консервированым
трансплантатом или перемещения соседнего нерва. Виды пластики нерва: 1) сво-бодная пластика цельным стволом 2) свободная межпучковая пластика несколь-кими трансплантатами 3) свободная пластика васкуляризированным нейро-трансплантатом 4) несвободная пластика по Странгу 5) тубулизация нерва 6) лос-кутная пластика 7) пластика дефекта нерва его ветвям
Лечебно-медикаментозная блокада — это инъекция обезболивающих препаратов в нервные сплетения, избавляющая от мышечных болей и спазмов в короткий срок.
Содержание статьи:
Лечебная блокада – медикаментозный метод купирования болевого синдрома, а также другой неврологической симптоматики. Такая техника обезболивания применяется более века, за который доказала высокую эффективность. Медикаментозная блокада позволяет избавиться от боли в очень короткий срок и существенно улучшить качество жизни и самочувствие.
Каноны современной медицины диктуют как можно более быстрое купирование боли. Иначе ухудшается психологическое состояние пациента. Это накладывается на имеющуюся симптоматику, многократно ухудшая клиническую картину. Иногда хроническая боль приводит к суициду. Поэтому лечебная блокада получила очень широкое распространение. Она устраняет причину боли с минимальными побочными эффектами и без интоксикации организма.
Медикаментозная блокада имеет непродолжительное обезболивающее действие. Однако, благодаря снятию мышечного спазма и иных симптомов, общее самочувствие улучшается на более долгий срок. Блокады проводят курсами от 2 до 15 уколов, перерыв – 3-4 дня.
Лечебная блокада – это инъекция (укол) лекарственного препарата в очаг боли, в том числе эпидурально.
Медикаментозная блокада обеспечивает трехфазное избавление от боли. Сначала из-за раздражения болевых рецепторов иглой боль усиливается. Затем она стихает до минимального уровня. На третьей фазе достигается терапевтический эффект – боль уходит. Когда препарат перестает действовать, боль возвращается. Однако ее интенсивность снижается вплоть до 50%.
После лечебно-медикаментозной или диагностической блокады рекомендуется снизить двигательную активность области воздействия. Иногда нужна иммобилизация, например, шейным корсетом. В некоторых случаях показан постельный режим.
Преимущества лечебных блокад
- Качественный и быстрый обезболивающий эффект. Препарат действует направленно, именно на очаг боли.
- Низкий риск побочных эффектов. Лекарство попадает в кровоток только после прохождения источника болевого синдрома.
- Хороший терапевтический эффект.
- Возможность снять сосудистый и мышечный спазм, воспаление в очаге.
- Делать инъекции можно многократно – при каждой вспышке боли.
- Восстановление трофики ткани и снятие отека.
Показания к проведению лечебной блокады
- боли в шее, спине;
- остеохондроз;
- невралгия, неврит;
- болевой синдром в позвоночнике по причине межпозвонковой грыжи;
- ревматизм;
- остеоартроз;
- боли в послеоперационном периоде;
- фантомные боли;
- синдром Миньера;
- нейропатия;
- спастика;
- ампутационные боли;
- болезненность и спастика после инсульта;
- радикулит;
- мигрень;
- ишиас;
- туннельный синдром.
Виды лечебно-диагностических блокад
Инъекция делается в зону поражения, под очаг или вокруг него, в область измененных тканевых реакций, в воспаление и др. Разделяются на периартикулярные (в ткани около суставов) и периневральные (в нервные каналы).
Уколы в различные сегменты, к ним относятся паравертебральные блокады, которые делаются в проекцию сегментов позвоночника. Каждому спинномозговому нерву и сегменту позвоночника соответствует дерматом (участок кожного покрова, соединительной ткани), склеротом (область костной системы), миотом (часть мышечной системы). Вводя препарат внутрикожно в какой-либо дерматом, можно влиять на соответствующий участок позвоночника и/или внутренний орган. Самое частое показание – миотонические реакции паравертебральных мускулов при остеохондрозе.
Такая лечебная блокада объединяет в неврологии несколько техник. Применяется при боли в спине. Анестетик может вводиться внутрикожно, между остистыми позвонковыми отростками на глубину 2-4 см, в зону тела позвонка. В последнем случае от линии остистых отростков отступают на 3-4 см вбок. Иглу направляют под углом 35° и вводят на 8-10 см в глубину.
Сильная боль в позвоночнике связана с ущемлением спинномозговых нервов. Блокада действует направленно и нормализует самочувствие. Это не простая процедура, поэтому проводится в крайнем случае.
При блокаде на время отключается нервная проводимость определенных волокон. Для этого используют местные анестетики, которые блокируют клеточное проведение путем ингибирования потенциалзависимых натриевых ходов.
Эффект наступает за несколько минут. Параллельно снижается сосудистый спазм, ускоряется восстановление тканей, нормализуется обмен веществ, проходит отек от воспаления.
Применяются для мелких и крупных суставов, когда болевой синдром является следствием дегенеративного процесса или воспаления. Анестетик вводится в суставную капсулу. После этого боль устраняется полностью. Если же случай запущенный, то она значительно снижается. Основные показания – это бурсит, остеоартроз суставов, периартрит, артрит неинфекционной природы, тендовагинит. Процедура не требует подготовки, проводится под местной анестезией. Длительность – 20 минут. Эффект наступает через несколько минут. Сразу после введения препарата можно двигаться. Длительность эффекта зависит от степени поражения сустава. Она составляет в среднем 21 день. Затем делают повторные блокады. Иногда инъекции делают не в сустав, а в мышцу. Это нужно, чтобы снизить спазм, вызывающий боль. Также к этой группе относятся паравертебральные блокады. По такой технологии лечат следующие суставы: голеностопный, тазобедренный, лучезапястный, коленный, плечевой, локтевой.
Анестетик вводится в область, по которой идет периферический нерв. Таким образом устраняются боль, сосудистый спазм, мышечное напряжение, воспаление и отек. Показания: неврит, невралгия, онкология, суставные патологии, мышечно-тонический и туннельный синдромы. Процедура может проходить под ультразвуковым контролем. Длительность – до 10 минут. Обезболивающий эффект наступает через несколько минут и сохраняется до 21 дня. Могут проводиться повторные процедуры, кроме случаев, когда эффект не наступает после 1-2 введений.
Препараты, которые применяют при лечебных блокадах
Сначала рассмотрим наиболее часто применяемые местные анестетики.
Может вводиться в нервы и ткани, обезболивает, снимает спазм. В патологическом очаге проходит сильное раздражение, отключается периферическая иннервация. Препарат улучшает трофику тканей, а также:
- снижает проницаемость сосудистых стенок;
- выступает как антисептик и бактериостатик;
- увеличивает устойчивость к аллергенам;
- выравнивает сосудистый тонус;
- улучшает трофику нервов.
Считается наиболее безопасным средством подавления боли, характеризуется минимумом побочных эффектов. Имеет определенную степень токсичности.
Теперь перейдем к самым популярным глюкокортикостероидам. Препараты этой группы призваны усилить эффективность блокады, снять воспаление, аллергическую реакцию. Могут применяться также самостоятельно.
Метилпреднизолона ацетат – форма метилпреднизолона, обладающая пролонгированным воздействием. Это объясняется худшей растворимостью и меньшей активностью метаболизации. Используется для блокад мягких тканей и суставов. Для эпидуральных блокад – с осторожностью, потому что может спровоцировать воспаление паутинной спинномозговой оболочки.
Используется для лечения всех суставов, за исключением труднодоступных и не имеющих синовиальной полости. При введении в тазобедренный сустав необходимо исключить попадание в крупные сосуды. Инъекции в окружающие сустав ткани могут быть мало- или неэффективными. Если с первого укола не наступает положительного эффекта, процедуру не повторяют.
Препарат на основе бетаметазона. Применяется для лечения пяточной шпоры. Обеспечивает быстрый обезболивающий и противовоспалительный эффект. Снимает аллергическую реакцию. Обычно позволяет вылечить шпору за 1-2 сеанса. Существенный недостаток – разрушительное влияние на надпочечники и гипофиз. Однако вероятность осложнений в этом препарате резко снижена, по сравнению с аналогами. От других подобных лекарственных средств отличается микрокристаллической структурой. Может применяться для эпидуральных блокад, а также блокад спинномозговых нервов, мускулатуры и др. Эффективен при деструктивно-дистрофических заболеваниях позвоночника, в частности поясничного отдела.
Возможные осложнения и меры их профилактики
Лечебные блокады отличаются крайне низким процентом осложнений – 0,5%. Это могут быть реакции на препараты, симптомы интоксикации (рвота, головокружение, сердцебиение), повреждения сосудов в местах инъекций. Чтобы профилактировать осложнения, вводят дополнительные препараты, а после процедуры пациенту рекомендуется 1-2 часа полежать. Не рекомендовано сразу сильно нагружать себя физически, что часто бывает, потому что люди избавляются от боли. Если не проявлять осторожность в плане двигательной активности, симптоматика вернется и будет более сильной.
При блокадах позвоночника возможны кровотечения, инфицирование прокола, повреждение внутренних оболочек, мягких тканей. Последнее обычно связано с неопытностью врача. Также может развиться анафилактический шок. Поэтому процедуру проводят только в медицинском учреждении. Для предупреждения осложнений делают пробную инъекцию.
При блокаде пяточной шпоры у 15-20% людей бывают осложнения. Чаще всего они случаются из-за неправильного введения глюкокортикостероидов и индивидуальной реакции на них. Это может быть отмирание мягких тканей, нагноение, разрыв пяточной фасции. Нужно каждый день после процедуры самостоятельно осматривать пятку, чтобы вовремя заметить негативную реакцию. Ее первые признаки – это боль, почернение и/или покраснение кожи, онемение. Осложнения могут быть отсроченными и возникать даже через несколько недель после процедуры. Это объясняется пролонгированным действием глюкокортикостероидов.
Плечевое сплетение в человеческом организме берет свое начало от корешков передних спинномозговых нервов и состоит из образований, которые направляются к верхней конечности. Далее подробно поговорим о видах блокады этого сплетения.
Виды блокады
Различают следующие виды блокад:
- Межлестничную.
- Подмышечную.
- Надключичную.
- Подключичную.
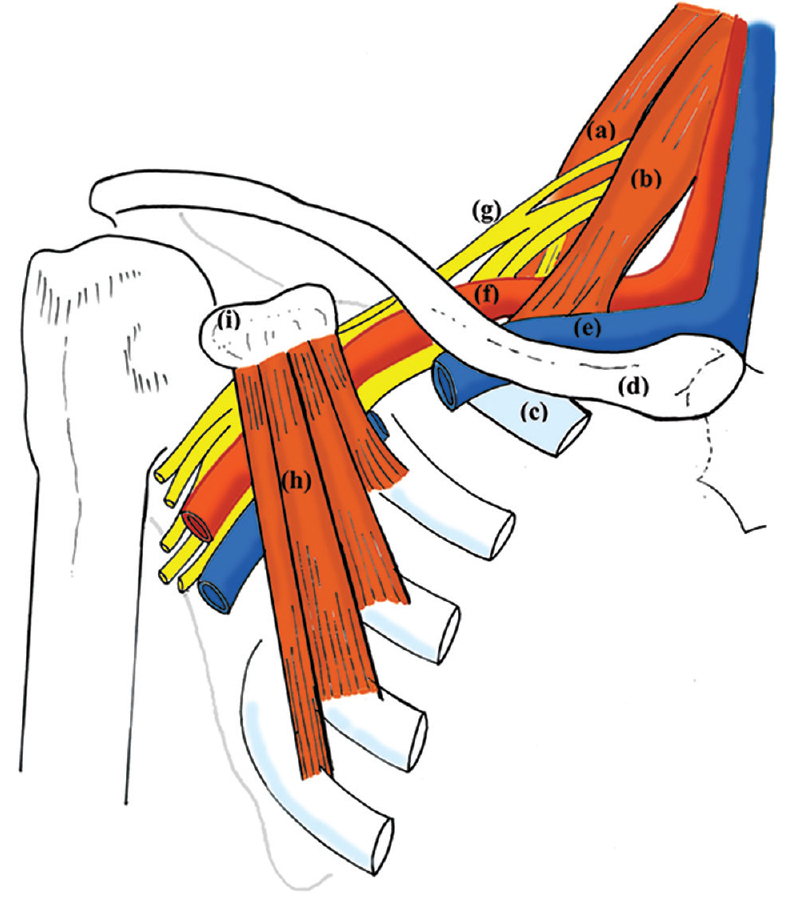
Надключичная блокада: правила проведения, техника и показания
В надключичном районе плечевое сплетение пролегает между ключицей и ребром, что происходит в непосредственной близости от подключичной артерии, располагающейся позади передних лестничных мышц. В отношении к артерии сплетение располагается латерально. Показания к проведению надключичной блокады плечевого сплетения следующие:
- При операциях в районе нижней трети плеча.
- На фоне операций на локтевых суставах.
- При вмешательстве на предплечье.
- При операциях на кисти.
Надключичную блокаду плечевого сплетения могут проводить с использованием поиска нервной структуры с помощью парестезий, посредством нейростимулятора, а также с применением ассистированных методик. Для выполнения надключичной блокады с применением метода парестезий в роли верификации сплетения оснащение в себя включает:
- Иглу для выполнения манипуляции (затупленная игла длиной три сантиметра).
- Соединительную трубку.
- Пару шприцов объемом 20 миллилитров для проведения блокады.
- Шприц с иглой для местной анестезии кожных покровов.
- Стерильные шарики с салфетками.
При использовании методики поиска сплетения с помощью нейростимулятора в набор включают сам нейростимулятор, оснащенный поверхностным электродом, а кроме того, специальной изолированной иглой с острием для пункций. В рамках использования ассистированной техники включается в оснащение также линейный датчик для поиска сплетений.
Препараты для надключичной блокады
Для такой блокады плечевого сплетения могут применяться практически любые местные анестетики. Необходимый объем анестетика для выполнения блокады надключичным доступом, как правило, составляет 50 миллилитров, в соответствии с этим и производится расчет концентрации лекарства, учитывая его максимально допустимые дозы и наличие в анестетическом растворе вазопрессоров. На взгляд специалистов, добавление адреналина желательно, так как это позволяет улучшать качество с продолжительностью блокады, а кроме того, замедляет всасывание местного анестетика.
Осложнения и меры профилактики надключичных блокад
Пункция артерии может свидетельствовать о том, что игла смещается спереди. Манипуляция сама по себе не опасна, правда, может формироваться гематома. При пункциях артерии иглу удаляют. Для обеспечения гемостаза используют сильное придавливание в районе пункции в течение пяти минут. После этого попытки локализации сплетений повторяют, смещаясь несколько назад, иглу вводят в том же направлении.
Начальный ввод небольшого количества раствора при интраневральных инъекциях позволяет продиагностировать расположение иглы, чтобы предупредить возможные неблагоприятные последствия. При вводе большого объема анестетика вполне вероятно развитие длительных нейропатий.
Пневмоторакс может возникать с частотой в три процента. При условии правильного подбора направления иглы его появление практически исключается. В случаях его развития может проявляться типичная клиническая картина. Для ее исключения в сомнительных ситуациях может понадобиться рентгенография грудной клетки. Терапия при этом напрямую зависит от объема, а кроме того, от скорости развития осложнения.
Какие еще техники блокады плечевого сплетения известны?
Межлестничная блокада: правила проведения, техника и показания
Это плечевое сплетение выходит у людей между средней и передней лестничными мышцами. На таком уровне плечевое сплетение представляется в виде стволов. На уровне межлестничных промежутков хорошо доступны средние и верхние корешки сплетения, что объясняет отсутствие анестезии локтевых нервов при данном типе блокады. Анатомическим ориентиром для ввода иглы служат межлестничные промежутки.
Показаниями к выполнению этой блокады плечевого сплетения являются оперативные вмешательства в районе плеча и надплечья. Отсутствие блокады локтевого нерва позволяет использование данной методики для вмешательства на предплечье и кистях только в комбинации с дополнительной блокадой локтевых нервов.
Межлестничную блокаду плечевого сплетения проводят с использованием поиска нервной структуры с помощью парестезий, нейростимуляторов, а также с применением ассистированных методик. Для выполнения межлестничной блокады с применением в роли верификации сплетения методик парестезий, оснащение в себя включает:
- Иглу для манипуляции (затупленная иголка до четырех сантиметров).
- Применение соединительной трубки.
- Использование двух шприцов объемом по 20 миллилитров для проведения блокады.
- Применение шприца и иглы для местной анестезии кожных покровов.
- Применение салфеток.
При использовании методики поиска сплетения с помощью нейростимулятора в набор включают электрод со специальной изолированной иголкой с коротким острием для пункций. При применении ассистированной техники в оснащение дополнительно включают и линейный датчик для поиска сплетений.
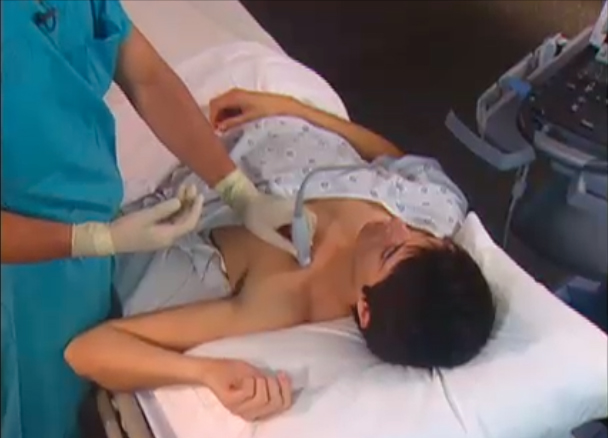
Техника выполнения межлестничной блокады
В рамках выполнения блокады плечевого сплетения межлестничным доступом пациент укладывается в положение на спину, а его голова должна быть немного повернута в противоположную сторону. При этом руки приводятся к туловищу и ротируются с внешней стороны. Далее производится обработка мест инъекции.
Затем определяются анатомические ориентиры (речь идет о перстневидном хряще, латеральном крае грудиной мышцы и межлестничном углублении). Район проекции бугорка маркируют. Далее производится внутрикожная анестезия.
Подмышечная блокада плечевого сплетения: правила проведения, техника и показания
В подмышечном районе плечевое сплетение представляется тремя пучками, а именно задним, латеральным и медиальным, они так называются из-за подмышечной артерии. Все эти пучки находятся близ подмышечной артерии, являющейся основным ориентиром для этой блокады. Показаниями к блокаде плечевого сплетения подмышечным доступом выступают операции на предплечье наряду с хирургическими вмешательствами на кистях.

Данную блокаду проводят с использованием поиска нервной структуры с помощью анатомических ориентиров, парестезии, нейростимулятора, а кроме того, с применением ассистированных методик. Для проведения подключичной блокады с применением в качестве верификации сплетения методики анатомического ориентира или парестезий оснащение, как правило, включает в себя:
- Иглу для манипуляции (затупленную иголка до трех сантиметров).
- Применение соединительной трубки.
- Использование двух шприцов объемом по 15 миллилитров для проведения блокады.
- Применение шприца и иглы для местной анестезии кожных покровов.
- Применение стерильных салфеток.
При использовании методики нахождения сплетения с помощью нейростимулятора в набор включают прибор, оснащенный поверхностным электродом наряду со специальной изолированной иголкой длиной до пяти сантиметров. При использовании ассистированной техники в оснащение включают линейный датчик.
Техника проведения подмышечной блокады
В рамках проведения подмышечной блокады плечевого сплетения техника включает в себя следующие шаги:
- Пациент укладывается в положение на спину, голову слегка поворачивает в противоположную сторону, а руку на стороне вмешательства отводит на девяноста градусов и сгибает в локтевом суставе.
- Далее производится обработка района инъекции и выполняется изоляция его стерильным бельем.
- Пальпируется подмышечная артерия, что делается как можно более проксимальнее.
- Производится местная инфильтрационная анестезия.
- Затем пальцами фиксируется артерия.
Стоит сказать, что наиболее распространена чрезартериальная техника наряду с методикой периваскулярных инфильтраций.
Подключичная блокада: правила проведения, техника и показания
Рассмотрим подробнее технику подключичной блокады плечевого сплетения.
На уровне подключичных ямок плечевое сплетение представляется сразу тремя пучками. Пучки сплетения могут проходить в едином фасциальном влагалище наряду с подключичной веной и артерией. Собственно подключичные ямки отграничены: спереди они ограничиваются малыми и большими грудными мышцами, посередине ребрами, а сверху клювовидным отростком и ключицей, а кроме того, плечевой костью. Показания к проведению блокады, как правило, следующие:
- Проведение операций на локтевом суставе.
- Выполнение операций на предплечье.
- Проведение операций на кистях.
Подключичную блокаду могут проводить с использованием поиска нервной структуры с помощью парестезий и ассистированных методик. Для выполнения такой блокады оснащение включает в себя:
- Иглу для выполнения манипуляции (затупленную иголку длиной десять сантиметров).
- Соединительную трубку.
- Два шприца с объемом по 20 миллилитров для выполнения блокады.
- Иглу и шприц для выполнения местной анестезии кожи.

Техника проведения подключичной блокады
Техника выполнения данного типа блокады включает в себя следующие приемы:
- Пациент укладывается в положение на спине, голову больной слегка поворачивает в противоположную сторону, а руку на стороне вмешательства отводит и сгибает в локтевом суставе на девяноста градусов.
- Производится обработка места инъекции наряду с изоляцией его стерильным бельем.
- Далее определяется анатомический ориентир.
- Точка ввода иглы находится на два сантиметра медиальнее и на столько же каудальнее латеральных краев клювовидного отростка.
В статье были рассмотрены основные техники блокад плечевого сплетения.
Читайте также:


