Гистология цнс у детей
Повышенное внутричерепное давление, судорожный синдром и другие проблемы новорожденных: лечение и реабилитация
Бывает, что в роддоме или чуть позже, на приеме у педиатра новорожденному ребенку ставят сложные диагнозы, касающиеся состояния центральной нервной системы (ЦНС). Что скрывается за словами "гипертензионно-гидроцефальный синдром" или "синдром вегетативно-висцеральных дисфункций" и как эти состояния могут повлиять на здоровье и развитие ребенка? Возможно ли лечение поражений ЦНС? Рассказывает специалист по детской реабилитации Наталья Пыхтина, глава одноименной клиники.

Первую информацию о состоянии ЦНС новорожденного врач получает в первые минуты и часы после появления малыша на свет, ещё в родильном зале. Все слышали о шкале Апгар, по которой жизнеспособность ребенка оценивается по пяти основным видимым признакам — сердцебиению, окраске кожи, дыханию, рефлекторной возбудимости и мышечному тонусу.
Почему важно правильно оценить двигательную активность младенца? Потому что она дает информацию о состоянии спинного и головного мозга, их функциональности, что помогает вовремя распознать как незначительные отклонения, так и серьёзные патологии.
Так, наибольшее внимание уделяется степени симметричности движений конечностей: их темп и объем должны быть одинаковыми с обеих сторон, то есть у левой руки и левой ноги и правой руки и ноги соответственно. Также врач, проводящий первичный осмотр новорожденного, учитывает четкость и выраженность безусловных рефлексов. Так педиатр получает информацию о деятельности ЦНС малыша и выясняет, функционирует ли она в рамках нормы.
Поражения ЦНС: на каких сроках беременности?
Повреждения центральной нервной системы у ребенка возникают двумя путями — внутриутробно или во время родов. Если отклонения в развитии возникли у плода во время эмбриональной стадии внутриутробного развития, то они зачастую превращаются в пороки, несовместимые с жизнью, либо крайне тяжёлые и не поддающиеся лечению и коррекции.
Если повреждающее влияние оказывалось на плод после восьмой недели беременности, это не скажется на ребенке в виде грубого уродства, но вполне может стать причиной небольших отклонений, которые придется лечить после рождения. Негативное воздействие на плод на поздних сроках — после двадцать восьмой недели беременности — в виде пороков не проявится вовсе, но может стать катализатором при возникновении заболеваний у нормально сформированного ребенка.
Очень сложно предсказать, какой конкретно негативный фактор и на каком сроке беременности нанесет плоду непоправимый ущерб. Поэтому будущей матери нужно быть крайне осторожной и следить за своим здоровьем еще до момента зачатия. Подготовка к беременности — важный этап планирования семьи, потому что на состоянии здоровья ребенка могут сказаться как вредные привычки матери, так и её хронические заболевания, тяжелая работа и нездоровое психологическое состояние.
Немаловажно для дальнейшей жизни ребёнка и то, как именно он появится на свет. Именно в момент родов есть опасность повреждений вторым путём — интранатально. Любое неправильное вмешательство или, наоборот, отсутствие своевременной помощи с высокой вероятностью негативно скажутся на малыше. В зоне риска — преждевременные роды, а также роды в намеченный срок, но стремительные или, наоборот, затяжные.
Основные причины поражения ЦНС у новорожденных — кислородное голодание, которое приводит к гипоксии, и родовые травмы. Реже встречаются менее очевидные и диагностируемые причины: внутриутробные инфекции, гемолитическая болезнь новорожденных, пороки развития головного и спинного мозга, наследственно обусловленные нарушения обмена веществ или хромосомная патология.
Врачи выделяют несколько синдромов патологии ЦНС у новорожденных.

Повышенное внутричерепное давление: симптомы
Гипертензионно-гидроцефальный синдром — это чрезмерное скопление спинномозговой жидкости в желудочках и под оболочками мозга. Чтобы выявить данный синдром у младенца, проводится УЗИ головного мозга и регистрируются данные о повышении внутричерепного давления (по данным эхоэнцефалографии — ЭЭГ).
В ярко выраженных тяжелых случаях при данном синдроме непропорционально увеличиваются размеры мозговой части черепа. Как известно, дети рождаются с подвижными костями черепа, которые срастаются в процессе развития, поэтому при одностороннем патологическом процессе данного синдрома будет наблюдаться расхождение черепных швов, истончение кожи в височной доле и усиление венозного рисунка на волосистой части головы.
Если у ребенка повышенное внутричерепное давление, он будет беспокоен, раздражителен, легко возбудим и плаксив. Также малыш будет плохо спать, таращить глазки и запрокидывать голову назад. Возможно проявление симптома Грефе (белая полоска между зрачком и верхним веком). В более тяжёлых случаях может также иметь место симптом так называемого "заходящего солнца", при котором радужная оболочка глаза, как солнце на закате, наполовину погружена под нижнее веко. Также иногда появляется сходящееся косоглазие.
При пониженном внутричерепном давлении, наоборот, ребенок будет малоактивным, вялым и сонливым. Мышечный тонус в данном случае непрогнозируем — он может быть как повышенным, так и пониженным. Малыш может при опоре вставать на цыпочки, при попытке ходьбы перекрещивать ножки, при этом рефлексы опоры, ползания и ходьбы у младенца будут снижены. Также нередко могут случаться судороги.
Нарушения мышечного тонуса
Синдром двигательных нарушений — патология двигательной активности — диагностируется почти у всех детей с внутриутробными отклонениями в развитии центральной нервной системы. Разнится только выраженность и уровень поражения.
При постановке диагноза педиатр должен понять, какова зона и локализация поражения, есть ли проблема в работе головного или спинного мозга. Это принципиально важный вопрос, поскольку методики лечения кардинально различаются в зависимости от установленной патологии. Также большое значение для постановки диагноза имеет корректная оценка тонуса различных групп мышц.
Нарушение тонуса в различных группах мышц приводит к запаздыванию появления двигательных навыков у младенца: например, ребенок позже начинает брать предметы всей кистью, движения пальцами формируются медленно и требуют дополнительных занятий, ребенок позже встает на ножки, а перекрест нижних конечностей препятствует формированию правильной ходьбы.
К счастью, этот синдром излечим — у большинства детей благодаря правильному лечению наблюдается снижения мышечного тонуса в ножках, и ребенок начинает хорошо ходить. В память о заболевании может остаться только высокий свод стопы. Нормальной жизни это не мешает, и единственной сложностью остаётся выбор удобной и удачно сидящей обуви.

Откуда берутся срыгивания и склонность к запорам
Синдром вегетативно-висцеральных дисфункций характеризуется нарушением терморегуляции у ребенка (температура тела повышается или понижается без видимых причин), исключительной белизной кожи, связанной с нарушением работы сосудов, и желудочно-кишечными расстройствами (срыгиванием, рвотой, склонностью к запорам, недостаточной прибавкой в весе сравнительно с показателями, принятыми за норму).
Все эти симптомы чаще всего сочетаются с гипертензионно-гидроцефальным синдромом и напрямую имеют отношение к нарушениям в кровоснабжении задних отделов мозга, где расположены все основные центры вегетативной нервной системы, руководящей жизнеобеспечивающими системами организма — пищеварительной, терморегуляционной и сердечно-сосудистой.
Судорожный синдром
Склонность к судорогам в первые месяцы жизни ребенка обусловлена незрелостью мозга. Судороги возникают только в тех случаях, когда происходит распространение или развитие болезненного процесса в коре головного мозга, и имеют множество самых разных причин.
В каждом конкретном случае причину возникновения судорожного синдрома должен выявить врач. Для эффективной оценки часто требуется проведение целого ряда исследований и манипуляций: инструментального исследования работы мозга (ЭЭГ), кровообращения мозга (допплерография) и анатомических структур (УЗИ мозга, компьютерная томография, ЯМР, НСГ), а также биохимических исследований крови.
С точки зрения локализации судороги не одинаковы — бывают генерализованными, то есть охватывающими весь организм, и локализованными, которые связаны с отдельными группами мышц.
Судороги различны и по своему характеру: тонические, когда ребенок словно вытягивается и застывает на короткое время в определенной фиксированной позе, и клонические, при которых происходит подергивание конечностей, а иногда и всего туловища.
Родителям стоит внимательно наблюдать за ребенком в первые месяцы жизни, т.к. судороги у детей могут стать началом эпилепсии, если сразу не обратиться к специалисту и не провести грамотное лечение. Тщательное наблюдение и детальное описание возникающих судорог со стороны родителей существенно облегчит врачу постановку диагноза и ускорит подбор лечения.
Лечение ребенка с поражением ЦНС
Точная диагностика и своевременное корректное лечение патологии ЦНС чрезвычайно важно. Детский организм очень восприимчив к внешнему воздействию на начальном этапе развития, и вовремя полученные процедуры могут в корне изменить дальнейшую жизнь ребенка и его родителей, позволив на самых ранних этапах со сравнительной лёгкостью избавиться от проблем, которые в более позднем возрасте могут стать весьма существенными.
Как правило, детям с патологиями раннего возраста назначается медикаментозная терапия в комплексе с физической реабилитацией. Лечебная физкультура (ЛФК) — один из самых эффективных немедикаментозных способов реабилитации детей с поражениями ЦНС. Правильно подобранный курс ЛФК помогает восстановить двигательные функции ребёнка, используя адаптационные и компенсаторные возможности детского организма.
У детей опухоли головного мозга являются вторым наиболее распространенным типом опухоли после лейкемии, на их долю приходится около 25%. Естественное течение опухоли головного мозга подразумевает постоянный рост, вследствие чего почти каждый ребенок рано или поздно обращается к врачу. Это также означает, что погрешности обнаружения редки. Гистологическая верификация во многих старых публикациях достигает 85-90%, но в течение последних двух десятилетий число аутопсий во многих европейских странах снизилось.
В труднодоступных областях, таких как базальные ядра и ствол мозга, многие опухоли диагностируются только с помощью КТ или МРТ. Метастазы в головном мозгу у детей встречаются очень редко.
а) Заболеваемость. Частота опухолей головного мозга детского возраста в ранних публикациях дана, в основном, на основе материалов отдельных педиатрических и нейрохирургических клиник, нейропатологических институтов или обзоров литературы и весьма ограниченно отражает этот эпидемиологический паттерн. Ежегодные показатели заболеваемости во всем мире немного отличаются, вероятно, это связано с методами регистрации.
Для скандинавских стран, Великобритании, Нидерландов и Северной Америки правила регистрации сходны. Ряд других стран используют возраст 20 лет в качестве верхнего возрастного предела для детей. Во-первых, такой высокий верхний предел возраста приводит к включению супратенториальных опухолей, обычно встречающихся у взрослых, во-вторых, сравнение отдельных исследований в некоторых странах очень затруднено, поскольку большинство стран использует в качестве верхнего предела детского возраста 14 лет.
По данным материалов на основе исследования ракового реестра показатель заболеваемости опухолями головного мозга составляет от 2,2 до 3,5 на 100000 детей в возрасте до 15 лет, в среднем для мальчиков заболеваемость составляет 3,5 на 100000 и 2,5 на 100000 для девочек. Возрастные пики опухолей головного мозга в детском возрасте показаны на рисунке ниже.
Три эпидемиологических исследования опухолей головного мозга у детей в Дании в течение разных периодов (1935-1959, 1960-1984 и 1980-1996 гг.) показали, что уровни заболеваемости различными видами опухолей не менялись в течение первых 50 лет, но увеличиваются в течение последних 10 лет. Было выявлено увеличение заболеваемости опухолями головного мозга у детей в нескольких странах. Неясно, является ли увеличение биологически реальным или связано с улучшением методов диагностики, но эти данные убедительно свидетельствуют о том, что частота возникновения опухолей головного мозга среди детей в Дании в возрасте 0-4 лет действительно увеличилась.
Статистические данные Германии, Дании, Швеции и Великобритании показывают, что усовершенствованные методы диагностики вряд ли могут объяснить зарегистрированный рост заболеваемости. Наиболее выраженное повышение было замечено для астроцитом и примитивных нейроэктодермальнах опухолей.
б) Распределение с учетом локализации и гистологии:
Общие замечания по локализации и гистологии. Еще тридцать лет назад описывалось, что внутричерепные опухоли у детей гораздо более часто локализуются в инфратенториальном пространстве, чем в супратенториальном, в частности, опухоли больших полушарий головного мозга были представлены реже. В настоящее время в Швеции, Великобритании и Дании супратенториальные опухоли составляют около 45% всех внутричерепных опухолей в детском возрасте. Многие авторы нашли идентичные показатели супратенториальных и инфратенториальных опухолей, но у них верхний возрастной предел составил 17 лет, что предполагает рост числа супратенториальных опухолей.
Единственной известной причиной опухолей головного мозга у детей является наследственность, как показано в таблице ниже. Половина опухолей супратенториального пространства расположена по средней линии, другая половина латерально. У детей 75% опухолей задней черепной ямки локализуются в мозжечке или четвертом желудочке, 20% в стволе головного мозга и менее чем 2% в мостомозжечковом углу. Почти такое же распределение можно найти в материалах ракового реестра в Европе и Северной Америке. Наиболее четкие различия в типах опухолей между детьми и взрослыми показаны в таблице ниже.
Сегодня для классификации опухолей головного мозга у детей используется Международная классификация болезней для онкологии (МКБ). Большинство опухолей (80%) происходит из нейроэпителиальной ткани. Наиболее распространенной является астроцитома, затем медуллобластома, эпендимома и олигодендроглиома. В большинстве случаев злокачественных медуллобластом, эпендимобластом и сарком найти различия почти невозможно, и многие невропатологи предпочитают классифицировать некоторые из них как PNET (примитивные нейроэктодермальные опухоли). PNET очень злокачественные и наблюдаются практически только в больших полушариях. Аденомы гипофиза, шванномы и менингиомы очень редки в детском возрасте.
1. Супратенториальное пространство:
- Селлярая, хиазмальная и пинеальная область. На опухоли этих регионов приходится более 10% всех внутричерепных новообразований у детей. Краниофарингиомы составляют около 5% всех опухолей мозга у детей, пинеаломы около 2% и хиазмальные глиомы от 2 до 4%. Они часто проявляются в течение первых пяти лет жизни и связаны с семейной предрасположенностью.
- Полушария головного мозга и боковые желудочки. Большие полушария головного мозга являются второй наиболее распространенной локализацией (20%), здесь находятся 40% всех внутричерепных новообразований у детей. Это, как правило, астроцитомы, эпендимомы, олигодендроглиомы, глиобластомы и PNET. Менингиомы очень редки.
2. Инфратенториальное пространство:
- Опухоли мозжечка. Примерно 45% опухолей мозга у детей возникает в мозжечке. Ювенильная и диффузная астроцитома являются наиболее частыми опухолями, затем идут медуллобластомы, эпендимомы, гемангиобластомы ихориопапилломы.
- Опухоли ствола головного мозга. Опухоли этой локализации представлены астроцитомами низкой степени злокачественности и анапластической астроцитомой. Они являются наиболее распространенными в мосту, инфильтрируют ядра черепных нервов и растут вдоль длинных волокон. Часто экзофитные массы выступают в четвертый желудочек, что позволяет выполнить биопсию или частичное удаление.
- Опухоли мостомозжечкового угла. Опухоли мостомозжечкового угла у детей встречаются редко. В основном это акустические шванномы (почти всегда в возрастной группе 10-14 лет), эпидермоиды, дермоиды и липомы.
в) Особые замечания. Первичные опухоли головного мозга составляют 2-3% всех случаев новообразований, с ежегодной заболеваемостью 8-10 на 100000 взрослых, 20 на 100000 взрослых в возрасте старше 64 лет и 3,5 на 100000 детей. Повышение частоты заболеваемости у детей оценивается в 40 новых случаев первичных опухолей головного мозга на один миллион детей европейского населения. Восемнадцать из них будут локализоваться в супратенториальной области, 18 в мозжечке и 3—4 в стволе мозга или мостомозжечковом углу. КТ и МРТ позволяют установить расположение и размер опухоли, а также предположить вероятный тип опухоли.
Эпидемиологические знания и единая стандартизированная система классификации первичных опухолей головного мозга у детей и взрослых являются необходимым инструментом для правильного лечения, оценки долгосрочного прогноза при различных типах опухолей, а также для сравнения показателей в различных центрах и странах. Кроме того, они обеспечивают возможность анализа сложных случаев в течение длительного периода, а также оценку и идентификацию видов воздействия для лечения групп высокого риска. Исследования ракового реестра показали, что низкая частота встречаемости опухолей головного мозга ассоциируется с плохим прогнозом, и что необходимы длительные многофакторные исследования.
За десятки лет исследований стало несколько больше известно об эпидемиологии и причинах возникновения первичных опухолей головного мозга. Тенденция повышения заболеваемости опухолями мозга связана с уровнем технологических достижений в диагностике, особенно у пожилых лиц и детей. Мы надеемся, что молекулярные эпидемиологические исследования общих генов и их возможное взаимодействие с различными видами воздействий окружающей среды помогут получить новую информацию о распространенности и причинах первичных опухолей головного мозга.
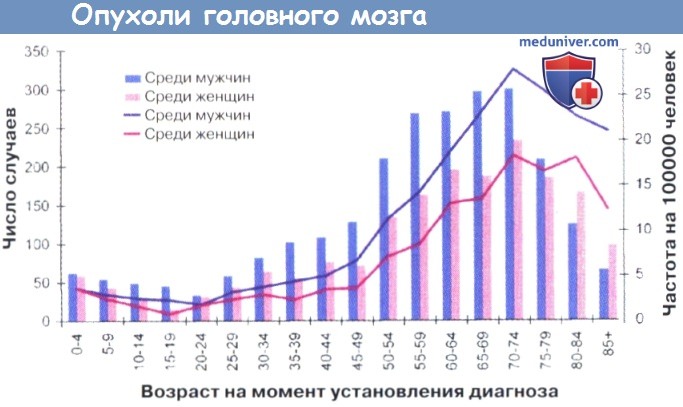
Число новых случаев заболевания и возрастные показатели заболеваемости опухолей мозга
и других отделов ЦНС с распределением по полу в Великобритании за 2017 г., модифицировано по согласованию. 
Локализация и гистология наиболее распространенных первичных опухолей головного мозга у взрослых и детей. 
Нервная система - сложнейшая система организма и одна из самых уязвимых. Чтобы понять, каким образом разные заболевания влияют на нервные клетки, почему развиваются те или иные симптомы, необходимо начать с азов - изучить гистологию нервной системы.
Что же такое гистология?
Гистология - это наука о строении органов и тканей на микроскопическом, то есть на клеточном, уровне. Ведь любая система организма состоит из органов, орган - из тканей, а ткани - из миллионов клеток.
Процесс формирования тканей с момента оплодотворения и до рождения ребенка называется гистогенезом, а формирование органов (некоторые из них продолжают свое развитие и после рождения) - органогенезом.
Органы подразделяются на два вида:
- Трубчатые, получившие такое название благодаря своей форме. Ткани в таких органах располагаются слоями, их выделяют три - слизистую оболочку, мышечный слой и серозную оболочку. Это, к примеру, желудочно-кишечный тракт, кровеносные сосуды.
- паренхиматозные - состоят из двух основных частей: паренхимы (часть органа, имеющая специфическую функцию, характерную только для данного образования), стромы (участок, обеспечивающий питание и нормальное функционирование паренхимы).
Классификация нервной системы
Прежде чем перейти к краткой гистологии нервной системы, необходимо выяснить, как же ее классифицируют на макроскопическом (организменном) уровне. В анатомии выделяют два типа нервной системы:
- центральная (ЦНС), к которой относят большой мозг, ствол головного мозга, спинной мозг;
- периферическая (ПНС), включающая нервы, ганглии.
Органы, которые входят в состав нервной системы, относятся к паренхиматозным, где паренхима представлена нервной тканью, а строма - клетками соединительной ткани.
Существует еще одна, функциональная классификация. В зависимости от функций, выполняемых нервной системой в организме, различают такие ее части:
- вегетативная нервная система, которая регулирует работу органов без влияния сознания. Так, например, человек не может силой воли заставить моторику кишечника работать более активно или же регулировать синтез желчи печенью. ВНС делят еще на два подраздела: симпатический, который активируется гормонами стресса (адреналином, кортизоном, норадреналином) и парасимпатический, функцию которого обеспечивает блуждающий нерв, или n.vagus, наиболее активный в ночное время.
- соматическая нервная система, обеспечивающая работу скелетных мышц и регулируемая сознанием человека.
Функции нервной системы
Гистология нервной системы в первую очередь определяет ее функции. Основными из них являются:
- коррекция и поддерживание постоянства внутренней среды организма;
- взаимодействие организма с внешней средой;
- формирование сознательной, умственно деятельности;
- выживание организма за счет создания защитных реакций и механизмов.
Развитие нервной системы
Развитие всех органов и систем организма во внутриутробном периоде носит название эмбриогенеза, а образование и развитие тканей называется гистогенезом.
Гистология развития органов нервной системы берет свое начало из нейроэктодермы, которая в последствии разделяется на две части: нервная трубка, из которой в дальнейшем развивается головной и спинной мозг, и нервный гребень, из которого образуются клетки нервной (нейроциты) и эндокринной систем (кора надпочечников, диффузная эндокринная система), пигментные клетки - меланоциты.
При формировании спинного мозга из просвета посередине нервной трубки образуется канал спинного мозга, в то время как передняя часть нервной трубки образует мозговые пузыри, из которых в дальнейшем сформируются полушария переднего мозга. Таких мозговых пузыря образуется три: передний, средний и задний мозг. На латинском языке они носят названия prosencephalon, mesencephalon и rhombencephalon соответственно. Стоит отметить, что головной мозг формируется более продолжительное время, чем спинной.
На следующем этапе гистологии развития нервной системы prosencephalon (передний мозг) подразделяется на еще две части: конечный и промежуточный. На латыни - telencephalon и diencephalon соответственно. Из промежуточного мозга далее отделяются еще два небольших мозговых пузыря, которые в дальнейшем станут сетчатками двух глаз. То есть сетчатка глаза также является частью нервной системы!
Из заднего мозгового пузыря также образуются еще два, один из которых даст начало мозжечку и мосту (он носит название metencephalon), а из второго образуется продолговатый мозг (этот мозговой пузырь называется myelencephalon).
Лишь средний мозговой пузырь не дает никаких дальнейших ответвлений, из него образуется средний мозг.
Таким образом, все части нервной системы сформированы, на следующих этапах происходит только рост различных частей, изменение их формы с образованием выпуклостей и борозд.
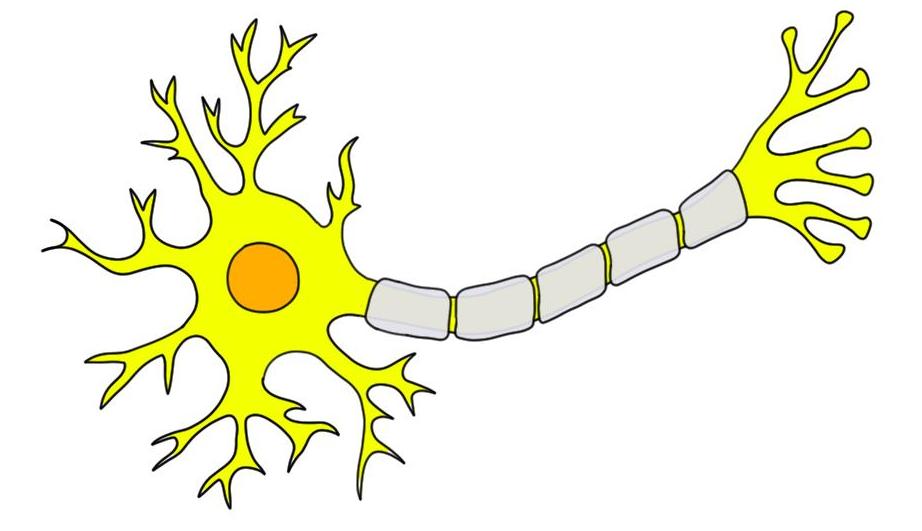
Нервная клетка: гистология
Основной структурной, а также функциональной единицей строения нервной системы является нервная клетка, также именуемая нейроном. Основные элементы нейрона: тело и отростки. Длинный отросток называется аксон, и короткие - дендриты.
Нервные клетки делят на афферентные, то есть те, что передают импульс от периферических структур (кожи, мышц) к центральной нервной системе, эфферентные, которые проводят возбуждение от нервной системы во внутренние органы и скелетные мышцы, а также вставочные, через которые импульс проходит от афферентных к эфферентным нейронам.
В зависимости от количества отростков нервные клетки подразделяют на:
- униполярные - имеют только один отросток;
- биполярные - с двумя отростками;
- псведоуниполярные - один отросток, который через определенный промежуток делится еще на два;
- мультиполярные - имеют более двух отростков.
Хоть нейроны и являются основным элементом гистологии периферической нервной системы (ПНС) и, в равной мере, центральной нервной системы (ЦНС), они не могут существовать без трофики и кровоснабжения. Поддерживает жизнедеятельность нейронов нейроглия, которая хаотично окружает нервные клетки.
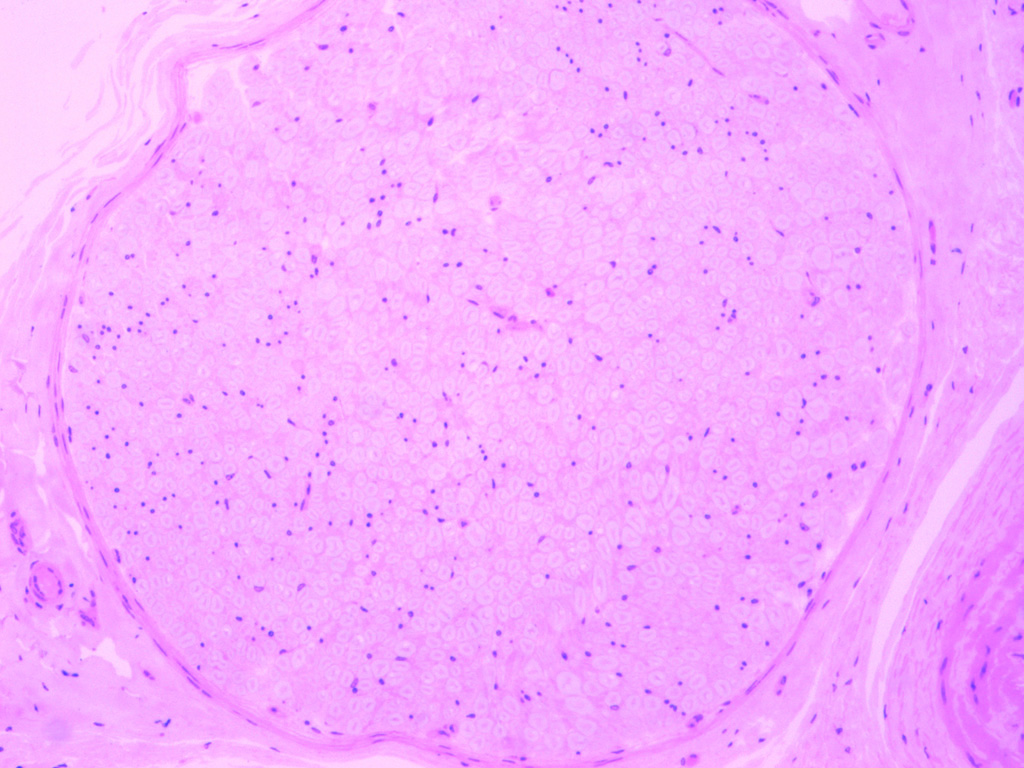
Нервное волокно: строение
На данном изображении представлен препарат нерва, в гистологи их часто используют для более подробного изучения тканей.
Существует два вида нервных волокон: миелиновые и безмиелиновые. Миелин - оболочка, покрывающая нерв и обеспечивающая более быструю передачу импульса от органов к нервной системе и наоборот. Поэтому миелиновые волокна обеспечивают более быструю передачу нервного импульса, чем нервы, лишенные данной оболочки.
Для изучения гистологии строения нерва необходимо понимать, что миелин покрывает нерв не сплошным футляром, а существуют участки, где эта нервная оболочка отсутствует. Такие участки носят название перехватов Ранвье (препарат представлен на изображении ниже). Именно благодаря наличию этих участков, импульс проходит не медленно перемещаясь по волокну, а скачкообразно, от перехвата к перехвату.
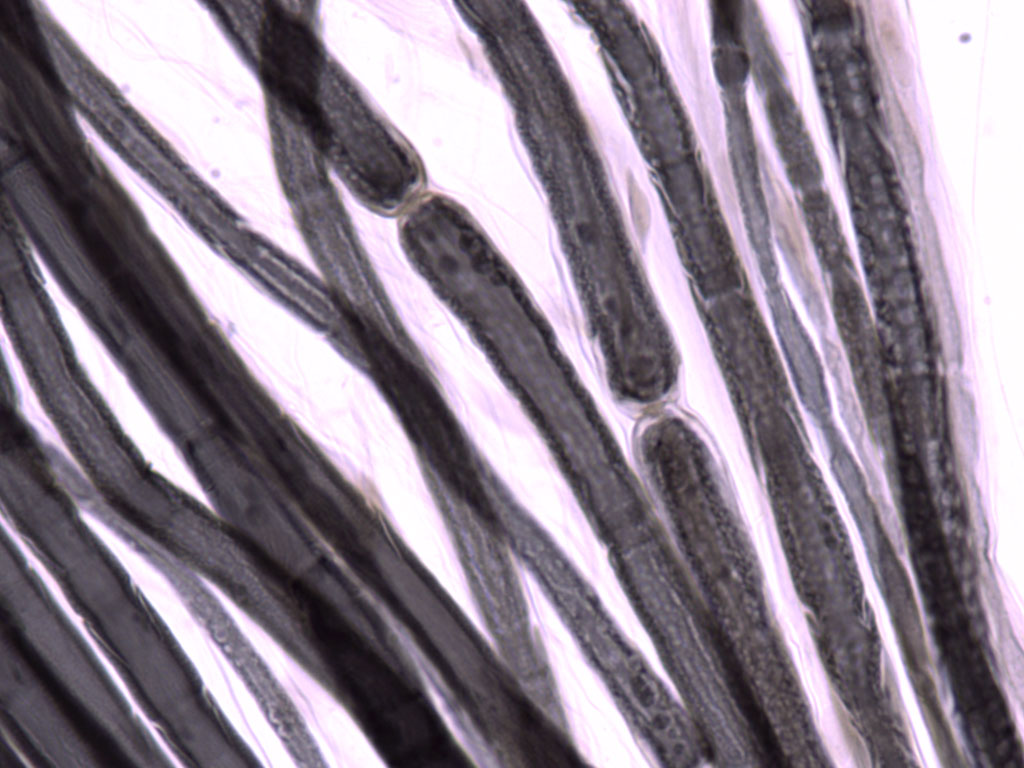
Кроме того, сам нерв, который является паренхимой, покрывает строма - оболочки. К ним относятся:
- эндоневрий;
- периневрий, содержащий микроскопические промежутки - периневральные влагалища, которые играют роль в циркуляции ликвора;
- эпиневрий;
- параневрий.
Типы нервных центров
Нервный центр - это комплекс нервных клеток, находящихся приблизительно в одном участке нервной системы и выполняющие одну общую функцию. Выделяют следующие типы нервных центров органов нервной системы (по гистологии):
- ядерного типа - нервные клетки расположены хаотично, без определенного порядка (ядра головного и спинного мозга);
- экранного типа - нервные клетки расположены упорядоченно, послойно, напоминая экраны, от чего и произошло название (кора полушарий переднего мозга, мозжечка).
Гистология и типы нервных центров органов нервной системы определяют основные процессы, происходящие в данных центрах: конвергенция и дивергенция.
Конвергенция - сужение и уменьшения количества путей проведения от множества клеток на периферии до меньшего их количества.
Дивергенция - противоположность конвергенции, когда связи с одного нейрона распространяются на множество других нервных клеток.
Эти два процесса всегда находятся во взаимодействии и равновесии, обеспечивая связь нервной системы со всем организмом посредством нервных центров.
Дуги рефлексов: строение
Рассматривая гистологию нервной системы, необходимо также рассмотреть такое понятие, как рефлекторная дуга. Она представляет собой последовательность нервных клеток, обеспечивающих проведение импульса от чувствительного рецептора до окончания в рабочем органе. Рефлекторные дуги соматической и вегетативной нервной системы имеют некоторые отличия.
Соматическая дуга состоит из следующих отделов:
- I нейрон - чувствительный, его короткий отросток (дендрит) заканчивается на периферии рецептором, а длинный вырост - аксон проходит через задние рога спинного мозга в передние рога, где связывается со следующим нейроном;
- II нейрон - двигательный, он своим длинным отростком проходит до скелетных мышц, образуя нервно-мышечный синапс.
Такая рефлекторная дуга носит название двухнейронной. А вегетативная дуга состоит как минимум из трех нервных клеток, то есть является трехнейронной. она включает в себя следующие элементы:
- I нейрон - также чувствительный, его дендрит отходит на периферию, заканчиваясь рецептором, а аксон, проходя через задние рога, образует соединение (синапс) в боковых рогах со вторым нейроном.
- II нейрон - преганглионарный, его тело и дендриты расположены в боковых рогах, а аксоны идут через передние рога к нервным ганглиям (симпатическим или парасимпатическим), там они переключаются на третий нейрон;
- III нейрон - постганглионарный, тело и дендриты которого лежат в нервном ганглии, а аксон тянется к органу, который иннервируется данным нервом.
Нервные сплетения
Выше уже описывалась часть гистологии вегетативной нервной системы, а именно, рефлекторные дуги. Однако, основная часть нейронов ВНС находится не в дугах, а в нервных сплетениях. Нервные сплетения разделяются на интрамуральные (расположенные в стенках внутренних органов) и межмышечные, которые находятся между волокнами скелетных мышц. Кровоснабжение нервные сплетения получают за счет собственной сети мелких сосудов - капилляров, однако они лишь окружают капсулу сплетения, не проникая в саму нервную клетку. Капсула сплетения представляет собой несколько слоев соединительнотканных волокон, разграниченных между собой плоскими клетками.
Центральная нервная система: головной мозг
Прежде чем разобрать гистологию периферической нервной системы, стоит изучить строение ЦНС. Ведь нервы и ганглии, которые входят в состав ПНС, непрерывно получают импульсы от органов ЦНС.
Макроскопически головной мозг складывается из:
- ствола, включающего продолговатый мозг (medulla), средний мозг, мост (pons), который также называют варолиевым мостом. Иногда в состав ствола включают мозжечок (cerebellum) и промежуточный мозг.
- передний, или большой, мозг, в состав которого входят два полушария.
Сейчас мы рассмотрим микроскопическое строение, то есть гистологию центральной нервной системы. Как и в любом паренхиматозном органе, в головном мозге есть две основные части: паренхима, характеризующаяся наличием серого и белого вещества, и строма, включающая оболочки.
Серое вещество состоит из тел нервных клеток - нейронов. Из него образуется кора головного мозга, как больших полушарий, так и мозжечка. Но серое вещество есть не только в коре, но и внутри головного мозга, образуя там подкорковые ядра.
Белое вещество состоит из отростков нейронов - аксонов и дендритов. Они образуют проводящие пути, которые как соединяют разные отдела головного мозга между собой, так и проходят от головного мозга к нижележащим отделам: спинному мозгу и периферической нервной системе.
Но головной мозг не полностью состоит из нервной ткани, существуют также свободные от нервных клеток полости - желудочки. Два боковых расположены в полушариях головного мозга, третий находится в промежуточном мозге и, наконец, четвертый - на задней стенке продолговатого мозга, между ним и мозжечком. Выстланы эти полости клетками - эпендимоглиоцитами. Все желудочки связаны между собой, ведь в них происходит перемещение спинномозговой жидкости - ликвора.
Различают три оболочки головного мозга, которые выполняют защитную функцию, а именно, предотвращают его травмирование о твердые костные структуры черепа:
- твердая, которая находится ближе всего к черепу;
- паутинная, расположенная посередине;
- мягкая, плотно прилегающая к веществу головного мозга.
Как уже было отмечено выше, нервная система - очень уязвима, а головной мозг - наиболее проблемная часть. Именно поэтому существует гематоэнефалический барьер - образование, защищающее высшие нервные центры от действия токсинов и других вредных веществ, циркулирующих в крови.
Кора мозга является центром высшей нервной деятельности. Именно благодаря наличию коры мы можем говорить, читать, писать, даже мыслить! Осуществляя такие сложные функции, кора имеет довольно непростое строение. Она состоит из шести основных слоев:
- молекулярный;
- наружный зернистый;
- пирамидный;
- внутренний зернистый;
- ганглиозный;
- полиморфный.
Все эти слои находятся не изолированно друг о друга, а постоянно взаимодействуют между собой и нижележащими нервными центрами. Они принимают участие в проведении нервного импульса, как в пределах коры, так и вне ее. При этом каждый слой выполняет свою определенную функцию. Так, первый слой участвует в распространении импульса по самой коре, а нервные клетки, которые отводят импульс в другие структуры нервной системы, расположены в третьем и пятом слоях коры.
Центральная нервная система: спинной мозг
На данном изображении представлен препарат нервной системы по гистологии, а именно, спинного мозга.
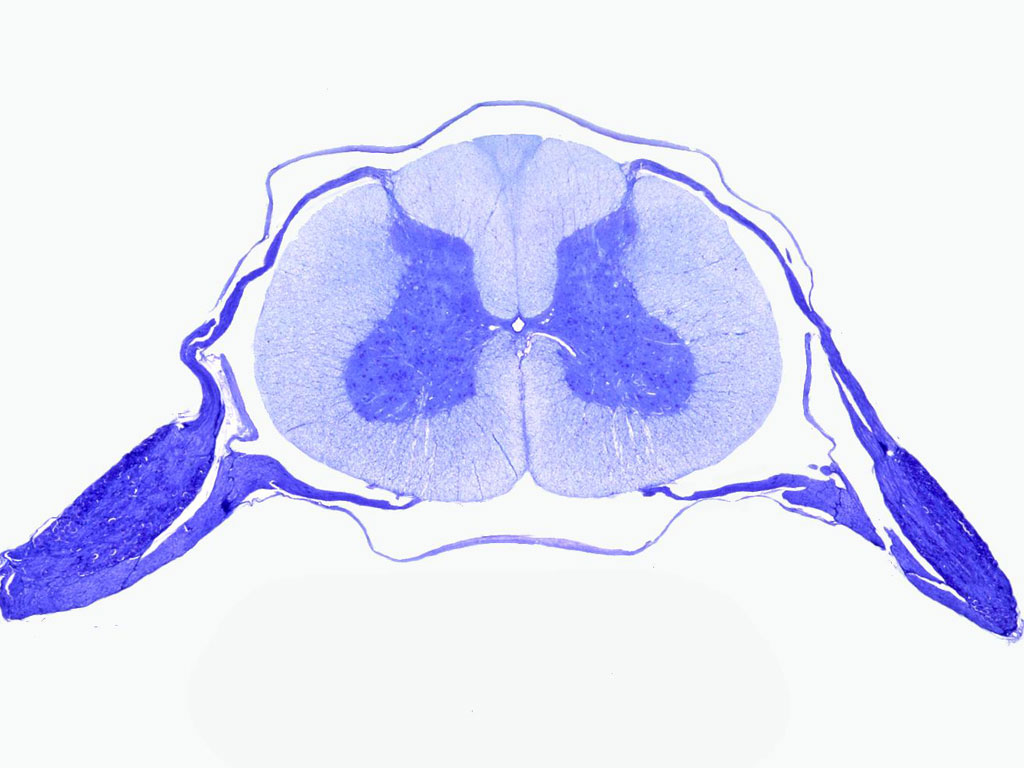
По аналогии с головным мозгом, паренхима спинного также представлена серым веществом, а строма - белым. Однако, есть и отличия. Глядя на поперечный срез головного мозга, серое вещество будет расположено по периферии, а белое - по центру. Если же рассмотреть препарат спинного мозга, мы увидим серое вещество в центре, напоминающее по форме бабочку, и белое вещество, окружающее серое по периферии. Тела нервных клеток, группируясь, собираются в сером веществе в ядра спинного мозга.
При изучении гистологии нервной системы, а конкретно строения спинного мозга, необходимо запомнить, что серое вещество образовывает специфические выступы - рога. Всего их три:
- передние, которые содержат двигательные (моторные) ядра;
- боковые, со своими вегетативными ядрами;
- задние, включающие в себя чувствительные (сенсорные) ядра.
Аналогом желудочков в головном мозге является спинномозговой канал, который проходит посередине спинного мозга. Он также выстлан эпендимоглиоцитами, и его основной функцией также является циркуляция ликвора.
В белом веществе проходят канатики спинного мозга, которые обеспечивают связь периферических структур (органов, мышц) с высшими нервными центрами.
Аналогично гематоэнцефалическому барьеру, защищающему головной мозг, в спинном имеется наружная пограничная глиальная мембрана, которая состоит из отростков нервных клеток - эпендимоглиоцитов и астроцитов.
Строма спинного мозга, точно, как и головного, состоит из оболочек: твердой, паутинной и мягкой.
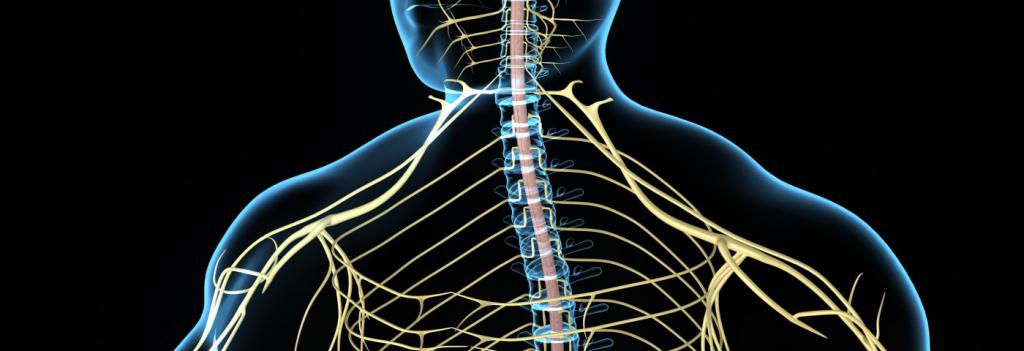
Периферическая нервная система
Какова же гистология и гистопатология периферической нервной системы? ПНС состоит из нескольких частей:
- Нервы, или нервные стволы. Главная функция - трансформация и передача нервного импульса от периферии к центру и в обратном направлении. Кроме того, нервы принимают участие в циркуляции спинномозговой жидкости. Выделяют 12 пар черепномозговых нервов, и 31 - спинномозговых. Строение данных нервов принципиально ничем не отличается от общего их устройства, описанного в соответствующем разделе, как и гистология третичного нерва - одного из черепномозговых нервов, благодаря которому мы можем пережевывать пищу, плакать, испытывать болезненные ощущения на лице. Таким образом, данный нерв является смешанным (чувствительным и двигательным) и подразделяется на три ветки, расположенных на лице: nervus ophtalmicus, nervus maxillaris и nervus mandibularis. На латыни третичный нерв носит название nervus trigeminus.
- Ганглии, или нервные узлы. Представляют собой группу тел нейронов за пределами ЦНС. Строма нервных ганглиев образована капсулой из соединительной ткани с проходящими в ней сосудами. Паренхима имеет в своем составе нервные клетки (нейроны) и окружающие их олигодендроциты. Выделяют ганглии чувствительные и вегетативные, или смешанные (симпатические и парасимпатические). Также они могут быть афферентные, принимающие импульс с периферии, ассоциативные, выполняющие функцию передачи импульсов между участками одного отдела нервной системы, и эфферентные, передающие возбуждение к клеткам мышц и внутренних органов.
Да, нервная система действительно является самой сложной и многогранной в организме. И частная гистология нервной системы может показаться непонятной вначале. В статье изложены лишь основные моменты строения данного отдела, однако, после тщательного их разбора дальнейшее изучение хоть и самой сложной, но самой интересной системы организма будет даваться вам намного проще!
Читайте также:


