Глаукома и сосудистые нарушения в цнс
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Резюме Цель: изучение морфологических изменений центральных отделов зрительного анализатора при глаукоме и определение роли митохондриальной дисфункции в прогрессировании нейродегенеративных изменений.
Цель: изучение морфологических изменений центральных отделов зрительного анализатора при глаукоме и определение роли митохондриальной дисфункции в прогрессировании нейродегенеративных изменений.
Методы: патологоанатомическое исследование проводилось у двух людей, при жизни страдавших глаукомой, смерть которых не была связана с заболеваниями ЦНС.
Результаты: при иммуногистохимическом исследовании обнаружены астроглиоз и наличие скоплений бета-амилоида в коре головного мозга и в зрительном нерве. Выявлены структурные и функциональные изменения митохондрий.
Заключение: при ПОУГ дегенеративным изменениям подвергаются как ганглионарные клетки сетчатки и волокна зрительного нерва, так и ткани проводящих путей зрительного анализатора вплоть до коры головного мозга. Дисфункция митохондрий может быть одним из механизмов развития и прогрессирования нейродегенерации при первичной открытоугольной глаукоме.
Ключевые слова: глаукома, нейродегенерация, головной мозг, митохондрии.
Abstract
Glaucoma as a neurodegenerative disease
Gazizova I.R.
GBOU VPO Bashkir State Medical University, Ufa
GBOU VPO North-Eastern State Medical University named after Mechnikov I.I. St.-Petersburg
Purpose: to study morphological changes of central area of visual analyzer in glaucoma and define the role of a mitochondrial dysfunction in a progression of the neurodegenerative changes.
Methods: pathologicoanatomic study was conducted in 2 subjects with the diagnosis of glaucoma, whose death wasn’t related to CNS diseases.
Results: immunohistochemical study revealed astrogliosis and accumulation of the beta-amyloid in cortex and optic nerve. There were structural and functional changes in mitochondria were found.
Conclusion: in POAG degenerative changes were found both in gangliar retinal cells, optic nerve fibers and conduction tract tissue of the visual analyzer up to the cortex. Mitochondrial dysfunction could be one of the mechanisms of development and progression of the neurodegeneration in POAG.
Key words: glaucoma, neurodegeneration, cerebrum, mitochondria.
Первичная открытоугольная глаукома (ПОУГ) – заболевание, которое развивается с возрастом и характеризуется прогрессирующим течением даже на фоне нормализованного уровня офтальмотонуса [1, 3]. Как известно, механизм гибели клеток сетчатки и аксонов зрительного нерва при глаукоме, как и при всех нейродегенеративных расстройствах, – это физиологически запрограммированный апоптоз [3, 4, 6, 12]. Нейродегенерация характеризуется повреждением клеток и межклеточного вещества, в результате чего происходит нарушение функции органа. В основе нейродегенерации лежит нарушение трофики, т. е. комплекса механизмов, обеспечивающих метаболизм и сохранность структуры клеток и тканей. Нейродегенеративные заболевания – это заболевания, которые возникают в результате прогрессирующей дегенерации и гибели нейронов, входящих в определенные структуры ЦНС, приводят к разрыву связей между отделами ЦНС и дисбалансу синтеза соответствующих нейромедиаторов и, как следствие, к нарушению памяти, координации движений и мыслительных способностей и т. д.
Помимо указанных признаков нейродегенеративные заболевания обладают рядом общих свойств. В частности, подавляющее большинство таких заболеваний развивается у лиц пожилого возраста. Так, например, у пациентов в возрасте 70–75 лет распространенность нейродегенеративных заболеваний составляет около 5%, а в возрасте старше 80 лет достигает 15%. Данные современных клинических и экспериментальных исследований показывают, что большинство нейродегенеративных заболеваний определяют генетические факторы (т. е. болезнь или передается по наследству, или возникает в результате патологической прижизненной мутации соответствующих генов). К числу общих признаков нейродегенеративных заболеваний нужно отнести длительный латентный период (от 6 до 8–10 лет).
Наиболее известными из этих заболеваний являются болезни Альцгеймера, Паркинсона, Гентингтона, Пика. Поскольку в развитых странах мира наблюдается неуклонное старение населения, общая частота нейродегенеративных заболеваний имеет четкую тенденцию к увеличению [5]. Выделяют заболевания, преимущественно проявляющиеся деменцией, например, болезнь Альцгеймера (атрофируется серое вещество головного мозга и холинэргические нейроны, страдают когнитивные функции (память, рассудок и т.д.)), болезнь Пика – злокачественное слабоумие, при котором происходит атрофия лобных и височных частей коры. Также выделяют заболевания с экстрапирамидными синдромами, например, болезнь Паркинсона, при которой происходит нейродегенерация черной субстанции (Substantia nigra) и дофаминовых нейронов, проявляющаяся двигательными нарушениями и тремором. Клинические проявления болезни Гентингтона, при которой атрофии подвергаются полосатое тело и кора, – гиперкинез и расстройства интеллекта. Отдельно выделяют мозжечковые дегенерации и поражение двигательных нейронов, например, боковой амиотрофический склероз, который возникает вследствие дегенерации моторной коры и проявляется в виде паралича и атрофии мышц.
Глаукома также является одним из нейродегенеративных заболеваний. Развитие нейродегенерации при глаукоме объединяет множество факторов и путей апоптоза ганглионарной клетки, но все они так или иначе связаны с митохондриями как основной единицей, ответственной за энергетические процессы в клетке и апоптоз. Выявление роли митохондриальной дисфункции в развитии ПОУГ даст возможность патогенетически обоснованной нейропротекции.
Результаты
При макроскопическом исследовании препаратов проводящих путей зрительного анализатора выявлены выраженная атрофия зрительного нерва с потерей значительного количества аксонов, а также потеря значительного количества нейронов в латеральном коленчатом теле. При микроскопическом исследовании выявлены уменьшение толщины клеточного слоя зрительной коры, сморщивание радиуса нейронов и их ядер, комковатая, зернистая цитоплазма, наличие липофусцина в больших количествах, что свидетельствовало об атрофическом процессе.
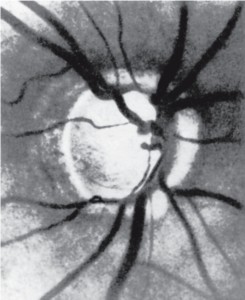
В обоих случаях у умерших пациентов, при жизни страдавших ПОУГ, выявлены процессы нейродегенерации. В дегенеративный процесс были вовлечены все уровни центрального отдела зрительного анализатора, но наиболее заметно – область зрительной коры в районе шпорной борозды. Особо следует выделить тот факт, что в зрительном нерве и в IV–V слоях коры головного мозга были обнаружены амилоидные бляшки и тельца (рис. 1, 2).
Как известно, бета-амилоид является маркером нейродегенеративных заболеваний, а его наличие свидетельствует о патогенетической связи ПОУГ с болезнью Альцгеймера. На нейродегенеративный процесс в коре головного мозга указывает также скрученность отдельных артерий корковой области, что является следствием уменьшения толщины коры при сохранении протяженности сосудистого русла. В этом случае радиальные артерии коры складываются и скручиваются в пределах сосудистого пространства. Выявленные при микроскопии признаки астроглиоза можно расценивать как следствие нейродегенерации, гибели нейронов и олигодендроцитов, замещение их незрелыми, функционально неполноценными астроцитами.
Можно считать установленным, что при ПОУГ происходит развитие нейродегенеративного процесса, в который вовлечены не только периферический отдел зрительного анализатора, но и проводящие пути и центральный отдел, т. е. зрительный путь в целом.
О нарушении окислительно-восстановительных процессов и тканевого дыхания может свидетельствовать повышение уровня лактата в крови пациентов. Нами было проведено исследование содержания молочной кислоты в крови больных ПОУГ, а также пациентов контрольной группы. По полу и возрасту не было зарегистрировано статистически значимых различий между больными в основной и контрольной группах (рис. 4). Нормальные показатели уровня лактата в крови составляют 1,33–1,80 ммоль/л. У пациентов в контрольной группе уровень лактата в крови в среднем составил 2,78±0,15 ммоль/л, а у пациентов в основной группе (с ПОУГ) показатели лактата крови значительно превышали нормальные значения и в среднем достигали 4,33±0,3 ммоль/л.
Клетка с поврежденными митохондриями не способна производить достаточное количество энергии для поддержания своей жизнедеятельности, не может сохранять необходимый уровень кальция и вырабатывает повышенное количество повреждающих ее молекул-окислителей.
В соединительнотканной части преобладают фиброциты, окруженные пучками коллагеновых волокон различного строения. Контуры митохондрий клеток фибробластического ряда волнистые, кристы деформированы (рис. 5). Наружная полость митохондрий светлая, выглядит оптически пустой. В матриксе определяется мелкозернистое вещество повышенной электронной плотности (рис. 6). В некоторых фибробластах с выраженными дистрофическими изменениями встречаются резко набухшие митохондрии. В них видны вакуоли и фрагменты крист, расположенные вблизи оболочки. Матрикс внутренней полости резко просветлен.
В эндотелии изменения митохондрий менее выражены, чем в клетках фибробластического ряда. Отмечается фрагментация крист митохондрий. Во внутренней полости митохондрий эндотелия также определяется мелкозернистое вещество повышенной электронной плотности.
При проведении морфологических, в частности, электронно-микроскопических исследований митохондрий в трабекулярной зоне глазного яблока нами выявлены выраженные изменения структуры изучаемых органелл. Нарушения структуры митохондрий могут привести к выраженному угнетению их функций. С возрастом происходит активация свободнорадикального перекисного окисления липидов клеточных мембран. Также возможно генетически детерминированное снижение функции митохондрий. Структурно-функциональные изменения митохондрий приводят к чрезмерной продукции активных форм кислорода. Митохондрии являются главным источником создания супероксидных анионов в клетках. В ходе транспорта электронов к молекулярному кислороду от 1 до 5% электронов в цепи дыхания теряются, участвуя в формировании супероксид-аниона. Происходит повреждение генома митохондриальной ДНК свободными радикалами – используя 90% клеточного кислорода, митохондрии являются лучшими кандидатами на окислительное повреждение ДНК. Снижение продукции АТФ и нарушение гомеостаза кальция при митохондриальной дисфункции являются пусковыми механизмами развития нейродегенерации, происходящей по механизму метаболической эксайтотоксичности. Набухание митохондрий приводит к высвобождению активаторов каспазы (таких, как цитохром С), что запускает процесс апоптоза – запрограммированной гибели клетки.
Все больше фактов свидетельствует в пользу того, что глаукому многое объединяет с другими нейродегенеративными заболеваниями. Глаукомный процесс распространяется далеко за пределы глазного яблока, патогенез данного заболевания выходит за рамки традиционной офтальмологии, находясь на стыке офтальмологии и неврологии. В свете этого необходимо взглянуть на глаукомный процесс с непривычной для нас, офтальмологов, стороны. Опыт, накопленный неврологами, которые занимаются проблемами развития нейродегенерации, поможет нам в дальнейшем изучении патогенеза, диагностики и лечения глаукомного процесса.
Выводы
1. При ПОУГ, как установлено в результате аутопсии, дегенеративным изменениям подвергаются как ганглионарные клетки сетчатки и волокна зрительного нерва, так и ткани проводящих путей зрительного анализатора вплоть до коры головного мозга. Это указывает на выраженный нейродегенеративный характер ПОУГ, что подтверждается и наличием таких общепризнанных критериев нейродегенеративного процесса, как астроглиоз и наличие скоплений бета-амилоида в коре головного мозга и зрительном нерве. Такая патология отмечается и при других нейродегенеративных заболеваниях, таких как болезни Альцгеймера или Паркинсона.
2. Нами выявлены структурные и функциональные изменения митохондрий у больных ПОУГ. Дисфункция митохондрий может быть одним из механизмов развития и прогрессирования нейродегенерации при ПОУГ.
Глаукома является глобальной медико-социальной проблемой, поскольку занимает ведущее место среди причин необратимой слепоты и слабовидения. В настоящее время в мире насчитывается около 67 млн больных глаукомой и, согласно прогнозам, в 2020 г. их количество составит 79,6 млн, также стоит отметить, что значительно число пациентов, частично или полностью потерявших зрение от этой патологии — 11,2 млн человек . В целом по России, несмотря на наличие достаточно большого ассортимента противоглаукомных препаратов и постоянное его обновление, а также внедрение новых прогрессивных методик оперативного лечения, наблюдается рост общей заболеваемости глаукомой, составивший за 2006-2010 гг. 6,6% с 892,4 до 951,2 на 100000 человек
В данный момент проблеме изучения этиологии, патогенеза, а также разработке методик медикаментозного и хирургического лечения уделяется пристальное внимание. Среди известных форм заболевания наиболее часто встречается первичная открытоугольная глаукома (ПОУГ), для которой характерно скрытое начало и медленное течение. Так, по данным Quigley et al , 62% больных глаукомой даже не подозревают о её наличии. Следствием этого становится позднее обращение к врачу и диагностика болезни в III-IV стадиях, когда лечение малоэффективно, вероятность восстановления зрительных функций отсутствует, что влечет за собой потерю трудоспособности и возникновение потребности в высокотехнологичных методах лечения и дорогостоящих средствах реабилитации. В настоящее время для скрининга заболевания используется совокупность таких методов, как тонометрия, кинетическая периметрия и офтальмоскопия. Стоит обратить внимание, что цель такого скрининга — не диагностика болезни, а лишь выявление в популяции людей с повышенным риском развития глаукомы для проведения их углубленного обследования и постановки точного диагноза. Существуют следующие виды скрининга: массовый (универсальный), внеплановый и специальный. Массовый скрининг проводится путем вызова в поликлинику и осмотра всех лиц определенного возраста, проживающих на конкретной территории. Такой скрининг представляет собой малоэффективный и экономически неоправданный способ выявления групп риска, требующий высоких трудозатрат со стороны медицинского персонала. Так, по данным, приводимым Е.Б. Никифоровой с соавт. доля лиц, у которых впервые была выявлена глаукома при профилактических осмотрах, составила 0,94% (2009 г.) и 0,81% (2013 г.).
В связи с этим важной задачей является совершенствование системы мероприятий по раннему выявлению признаков ПОУГ, что позволит обеспечить своевременное начало лечения, и как следствие, предотвращение преждевременной слепоты и инвалидности.
Для этого необходимо уделить пристальное внимание ранним проявлениям болезни или ее предвестникам. Чтобы обнаружить ранние признаки заболевания, нужно доказать связь глаза со всем организмом.
Как известно, вегетативная нервная система (ВНС) контролирует работу многих внутренних органов и систем организма, в том числе и зрительного анализатора. Имеются данные о наличии в сосудистой оболочке глаза нервного сплетения, представленного многочисленными внутренними вегетативными ганглиями, образующими автономную периваскулярную сеть вокруг сосудов хориоидеи, участвующую в регуляции кровотока глаза. Вазоконстрикция происходит на фоне преобладания симпатоадреналовых влияний на артериолы и прекапилляры, а также вследствие снижения активности парасимпатических влияний на артериолы. Именно нейрогуморальному механизму регуляции кровотока отводится большая роль в возникновении и развитии различных офтальмологических заболеваний. Глазное яблоко имеет богатую иннервацию от шейной симпатической сети и от парасимпатических нервных волокон глазодвигательного и лицевого нервов, а также с различными отделами ЦНС и гипоталамусом.
Так как гипоталамус является центральным вегетативным аппаратом, регулирующим вегетативные и эндокринные функции под контролем коры головного мозга, можно говорить о том, что имеется определенная связь глаза со всем организмом посредством ВНС.
ВНС регулирует поддержку гомеостаза, поэтому при любом изменении в глазу происходит изменение исходного вегетативного тонуса (ИВТ), смещая его в сторону ваготонии или симпатикотонии, что приводит к синдрому вегетативной дисфункции (СВД). Гипоталамус имеет множество связей как с отделами ЦНС, так и с эндокринными железами, таким образом, при изменении ИВТ будут нарушаться эмоционально-психический статус, функция эндокринных желез, а также непосредственно вегетативные нарушения во всем организме. Следовательно, должны произойти нарушения: поведения, сна, обменных процессов, изменение тонуса сосудов и работы сердца, нарушения функции ЖКТ. Данную теорию подтверждают работы основанные на биоэлектрической активности головного мозга у пациентов с ПОУГ и пациентов, не страдающих ПОУГ. Изучены особенности вегетативных реакций при глаукоме. Они подтвердили соответствие патогенетических механизмов развития заболевания, которые заключались в усилении симпатических влияний ВНС на глаз в начальных стадиях глаукомы. Наиболее частыми нарушениями ВНС оказались: расстройство сна у 77% глаукомных больных, нарушение деятельности ЖКТ- запоры или частые позывы к дефекации и мочеиспусканию (60%), приступообразные головные боли сжимающего или пульсирующего характера (50%), сердцебиение (29%). Некоторые работы были основаны на поиске определенных синдромов у лиц с подозрением на глаукому. Синдромы, встречающиеся у лиц с подозрением на глаукому: тревоги (20%), истерический (16%), обессивно-фобический (14%), тревожно-депрессивный (10%) , 52-57% обладают повышенной метеочувствительностью. Результаты проведенного исследования свидетельствуют о наличии сильной ассоциативной связи характера дерматоглифов с ПОУГ, что подтверждает предрасположенность к глаукоме генетических факторов. Под действием усиленной парасимпатики или симпатики происходят изменения рефлексов мышц радужки (замедление фазы расширения зрачка, деструктивные изменения пигментного листка радужной оболочки) и цилиарного тела ( повышение ВГД).
Таким образом, все работы подтверждают зависимость ПОУГ с дифференцированными отклонениями вегетативной нервной системы в виде симпатикотонии или ваготонии, обуславливающие клиническое ее течение. Работы [1,62;2,60;3,82;5,67] говорят о симпатических влияниях ВНС на развитие глаукомы, работы [4,34;7,11] говорят о большем участии парасимпатических влияний, а работы[6,214;8,197;12,16;14,24] говорят о влиянии и симпатики и парасимпатики на патогенез ПОУГ.
На основании данных работ проводится разработка новых методов диагностики глаукомы, которые помогли бы диагностировать глаукому на ранних стадиях или выделять круг лиц с риском возникновения ПОУГ.
Команда нашей клиники, в которую входят неврологи и доктора других специализаций, сосредоточится на подборе индивидуального лечебного курса. Это поможет предотвратить возможные сосудистые катастрофы, приостановить развитие имеющихся неврологических дефектов. К сосудистым заболеваниям нервной системы относят класс патологий, который влияет на деятельность многих органов и систем организма. Их можно условно разделить на два больших класса:
- патологии центральной нервной системы (ЦНС);
- болезни периферической нервной системы.
Сосудистые заболевания ЦНС
Центральная нервная система является связующим звеном между всеми органами человека, отвечает за их согласованное функционирование. ЦНС ответственна за чувствительность и двигательную активность организма. Проблемы в функционировании ЦНС вызывают нарушение продуктивной работы систем и органов. Большинство сосудистых болезней связаны с нарушениями мозгового кровообращения. Часто они приводят к инвалидизации. Этот класс болезней – наибольшая проблема современной медицины.
Чтобы мозг функционировал, ему нужно много крови (до 14% от всей циркулирующей в организме) и кислорода (до 20%). Сбой кровоснабжения провоцирует большие сложности в работе мозга, а полный перерыв на 5-8 мин. вызывает необратимые изменения. При нормальном систолическом давлении (60-180 мм рт. ст.) кровоток стабилен. При патологиях (повышенном давлении, ЧМТ, опухолях) и других проблемах начинаются проблемы с кровоснабжением.
К сосудистым заболеваниям мозга относятся:
- Хроническая сосудисто-мозговая недостаточность, включая энцефалопатии.
- Острые нарушения кровообращения мозга (преходящие, а также два вида инсультов).
- Аномалии мозговых сосудов (аневризмы, нарушения венозного и спинального кровообращения).
Провоцировать сосудистые заболевания ЦНС могут сахарный диабет, шейный остеохондроз, гипертония, атеросклерозы.
Причины
Острое нарушение кровообращения является следствием по отношению к пораженным сосудам мозга или сердечно-сосудистой системе в целом.
В большинстве случаев к нарушению кровообращения в структурах головного мозга приводят:
- гипертоническая болезнь в независимости от стадии заболевания;
- атеросклероз сосудов;
- сочетание ГБ и атеросклеротического процесса.
Не исключены расстройства кровообращения на фоне следующих заболеваний:
- васкулитов различного происхождения (при сифилисе или инфекционно-аллергических состояниях);
- системной патологии соединительной ткани (красная волчанка, узелковый периартериит);
- сердечных болезней (пороки развития, пролапс митрального клапана, эндокардит бактериального происхождения, инфаркт миокарда, аритмия различной природы);
- врожденных сосудистых аномалиях головного мозга (аневризмы, стенозы, окклюзии); заболеваниях кроветворной системы (рак крови, эритремия, коагулопатия).
Что касается спинномозговых нарушений, то они реализуются по следующим причинам:
- повреждение сосудов спинного мозга;
- сдавление сосудов, кровоснабжающих спинной мозг, на разных уровнях;
- нарушения кровообращения ятрогенного характера — последствия медицинских манипуляций.
Как диагностируют патологии НС?
Для выявления и диагностики сосудистой проблемы НС нужен неврологический осмотр. Невролог оценивает такие показатели: интеллект и осознанность пациента, его возможность ориентироваться в действительности и пространстве, рефлексы и прочее.
Часто для постановки и уточнения диагноза необходимы анализы и аппаратные исследования. Для этого пациентам назначаются:
- КТ;
- различные виды ультразвуковой диагностики;
- электроэнцефалография;
- рентгенологическое исследование;
- ангиография;
- люмбальная пункция;
- клинические анализы крови;
- прочие методы диагностики.
Классификация
Все сосудистые заболевания структур головного мозга подразделяются на:
- нарушения мозгового кровообращения преходящего характера;
- ишемический инсульт;
- инсульт с кровоизлиянием в мозговое вещество;
- гипертоническую энцефалопатию в острой фазе;
- сосудистаую недостаточность головного мозга в хронической форме (дисциркулятроную энцефалопатию).
В спинном мозге дела обстоят следующим образом — могут возникнуть:
- артериовенозная мальформация (АВМ) — противоестественные отношения между артериальной и венозной сетью;
- артериовенозная фистула (АВФ);
- гемангиома, произрастающая из сосудистых стенок;
- кавернозная ангиома, состоящая из нескольких полостей с кровью;
- сосудистая аневризма;
- артериовенозные пороки развития и свищи.
Нарушение сосудистое
Сосуды это трубковидные образования, которые простилаются по всему телу человека и по которым движется кровь. Давление в системе кровообращения очень велико, поскольку система замкнута. По такой системе кровь достаточно быстро циркулирует.
По истечении многих лет на сосудах образуются препятствия для передвижения крови – бляшки. Это образования с внутренней стороны сосудов. Таким образом, сердце должно интенсивнее качать кровь, чтобы преодолеть преграды в сосудах, что нарушает работу сердца. В этот момент сердце уже не может доставлять кровь к органам тела и не справляется с работой. Но на этой стадии ещё можно вылечиться. Сосуды очищаются от солей и холестериновых наслоений.
- свежие овощи;
- морепродукты;
- чеснок;
- черную смородину.
Во время готовки используйте больше растительных жиров, чем животных. Такая диета содержит мало холестерина и поддерживает оптимальное соотношение различных липидов жиров в крови.
После тридцати лет периодически сдавайте анализ крови на липидный спектр, это поможет выявить нарушения, предрасполагающие к атеросклерозу. Если нарушения есть, не откладывайте визит к врачу: возможно, настало время принимать лекарства, снижающие выработку холестерина в организме. Если атеросклероз не лечить, со временем бляшка теряет прочность и разрушается, закупоривая артерию. Это приводит, в зависимости от места закупорки, к таким серьезным осложнениям, как:
- инфаркт миокарда;
- инсульт;
- гангрена.
Еще одно распространенное и серьезное заболевание артерий, которое приводит к сосудистым нарушениям это облитерирующий эндартериит. Это воспаление внутренней оболочки артерии чаще всего поражаются артерии ног, приводящее к сужению сосуда. Проявления схожи с атеросклерозом, но развиваются быстрее. Один из основных предрасполагающих факторов эндартериита — постоянное употребление никотина. Поэтому единственной профилактикой может быть отказ от любых видов курения — не то, что с сигареткой посидеть, нельзя даже жевательный или нюхательный табак. Самая уязвимая часть венозного русла это вены ног. За эту несправедливость мы должны благодарить прямохождение. Именно по этим венам кровь течет снизу вверх, против силы тяжести. Для того чтобы не получилось застоя крови, внутри этих вен есть клапаны или складки внутренней оболочки, пропускающие кровь только в нужном направлении. Кровотоку способствуют и два естественных, которая выполняет эту задачу только при ходьбе и диафрагма. Предрасположенность к слабости клапанного аппарата и венозной стенки передается по наследству. Помимо этого, на развитие заболевания влияет:
- избыточный вес;
- длительное пребывание в сидячем и стоячем положении;
- гиподинамия;
- беременность.
В результате отток крови от вен ног еще сильнее ухудшается. Давление в венах возрастает, и они начинают растягиваться, что дополнительно усугубляет недостаточность клапанов и приводит к еще большему застою крови. Развивается варикозное расширение вен. Заподозрить начало заболевания позволят следующие признаки:
- После длительного стояния или сидения появляется чувство усталости, ломота и тянущая боль в голенях;
- к концу дня появляются отеки стоп, которые могут распространяться на голени;
- на поздних стадиях варикоза под кожей видны расширенные извитые вены.
Первым делом обращайте внимание на профилактику. Особенно, если в семье уже кто-то страдал от варикоза. Распространенность этого заболевания высока: с ним сталкиваются каждая третья женщина и каждый десятый мужчина старше 40 лет. Профилактические действия сводятся к пешим прогулкам или упражнениям для ног, к отдыху в положении лежа и к похуданию. Тромбофлебит опасен тем, что на воспаленной внутренней оболочке венозного сосуда начинают расти тромбы, достигающие иногда внушительных размеров. Оторвавшийся тромб с током крови заносится в сосуды легких, закупоривая их. Такое состояние называется тромбоэмболией легочной артерии и в более чем половине случаев имеет летальный исход. Лечится острый тромбофлебит только в больничных условиях. Зачастую при тромбофлебите нужна операция по удалению тромба или всей воспаленной вены в отличие от артерий, вены имеют множество обходных путей. Однако одной операцией дело не заканчивается: после стационарного лечения обычно рекомендуют ношение компрессионного трикотажа, прием лекарств, снижающих тромбообразование.
Причины, приводящие к нарушению кровотока по капиллярному руслу, многообразны. Вот несколько непосредственных механизмов, ухудшающих микроциркуляцию:
- Различные расстройства вегетативной нервной системы;
- синдром Рейно;
- недостаток витаминов С и R;
- изолированные микроангиопатии;
- сахарный диабет;
- артериальная гипертензия;
- аутоиммунные болезни.
Признаком нарушения капиллярного кровотока обычно становится чувство зябкости в пальцах ног и рук, быстрое побледнение пальцев, ушей и носа при выходе на мороз или при умывании холодной водой. В участках сниженной микроциркуляции часто наблюдаются трофические расстройства кожи: шелушение, пигментация, образование долго не заживающих язв вплоть до гангрены. Для расширения капилляров и улучшения текучести крови применяют пентоксифиллин.
В большинстве стран Европы сердечно-сосудистые заболевания являются главной причиной преждевременной смерти. Кроме того, они служат важными причинами нетрудоспособности и роста затрат на охрану здоровья. Причиной сердечно-сосудистых заболеваний обычно является атеросклероз, который постепенно развивается на протяжении многих лет и к моменту появления симптомов обычно находится в далеко зашедшей стадии.
Смерть, инфаркт миокарда и инсульт часто возникают внезапно, поэтому многие лечебные вмешательства невыполнимы или дают только паллиативный эффект. Сердечно-сосудистая заболеваемость зависит от образа жизни и модифицируемых физиологических факторов риска.
Модификация факторов риска приводит к снижению заболеваемости и смертности, особенно у пациентов с распознанными или нераспознанными сердечно-сосудистыми заболеваниями. Профилактика заболевания включает в себя:
- Отказ от курения;
- соблюдение диеты;
- повышение физической активности.
Сосудистые заболевания головного мозга
Как работают сосуды мозга?
Во всю эту сложную систему кровь нагнетается сердцем, которое может работать с разной частотой и силой удара. Из сказанного выше следует, что природа уделила большое внимание именно возможности регуляции кровоснабжения, т. к. потребности в энергии могут изменяться и в этом кроется проявление общей биологической рациональности: неэкономно одинаково снабжать кровью орган во время его интенсивной работы и отдыха. Проще поддерживать быстрые системы реагирования.
Диагностика сосудистых заболеваний головного мозга
Основным методом диагностики состояния кровотока является допплерография в режиме дуплексного сканирования сосудов шеи и внутримозговых сосудов.
Обследование позволяет оценить скоростные характеристики потока крови, просвет сосуда и состояние сосудистой стенки, в результате чего можно диагностировать стеноз (сужение просвета), его степень, причину, например, обнаружить атеросклеротическую бляшку; извитость или гипоплазию (уменьшение сосуда), утончение, выпячивание или дополнительные разветвления сосудистой стенки (аневризма, артерио-венозная мальформация).
Аневризмы и мальформации
Аневризма или артериовенозная мальформация являются прогностически очень неблагополучными, и требуют вмешательства нейрохирургов. Эти патологии можно сравнить с бомбой замедленного действия: на фоне полного благополучия в момент разрыва образуется внутримозговая катастрофа. Диагностировать подобные ситуации позволяет метод контрастной ангиографии, т. е. визуализации сосудистого русла с применением компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ).
Вегето-сосудистая дистония (ВСД)
ВСД — несоответствие скорости реакции вегетативной нервной системы с потребностями организма, в частности отдельных органов. Может возникать в двух ситуациях:
· при снижении устойчивости нервной системы к стрессам, когда обычные условия выходят за рамки нормального реагирования. К этой ситуации может привести любое заболевание внутренних органов, или снижение уровня тренированности нервной системы вследствие неправильного образа жизни.
Таким образом, несмотря на сказанное выше, участие врача в решении этой проблемы все же требуется. Во-первых, нельзя пропустить другую, первоначальную патологию, и, во-вторых, необходимо помочь пациенту грамотно наладить образ жизни, что бы он был в радость, а не разрушал его.
Дисциркуляторная энцефалопатия
Отдельной группой стоят энцефалопатии при сахарном диабете. Однако здесь ситуация сложнее, т. к. поражение сосудов идет по атеросклеротическому сценарию, но повышенное содержание в крови глюкозы и ряда других веществ при сахарном диабете оказывает непосредственное действие на клетки мозга, в этом случае энцефалопатию нельзя считать чисто дисциркуляторной, и называют ее сочетанной или просто диабетической.
Что же происходит с мозгом?
Снабжаясь кислородом по минимуму, клетки вынуждены переходить на режим дополнительного получения кислорода путем, так называемого анаэробного гликолиза, в результате накапливаются недоокисленные продукты, свободные радикалы, что происходит обычно, когда клетка стареет.
В каждой клетке заложен процесс самоуничтожения (апоптоз), позволяющий освобождать место для молодых клеток за счет выработанных. Но в условиях оксидативного стресса (повреждение клетки в результате окисления) процесс апоптоза идет быстрее, клетки гибнут, а молодые еще не готовы занять их место. Таким образом, ткань мозга постепенно разрушается. Запасы нейронов очень велики, но не безграничны, и со временем появляется симптоматика хронической дегенерации мозговой ткани. Эти процессы могут идти с разными темпами и в разных участках головного мозга, в зависимости от особенностей кровоснабжения и активности мозговых центров.
Острые нарушения мозгового кровообращения, как правило, оказываются фатальными для человека. Они могут проходить по двум основным сценариям: разрыв сосуда — геморрагический инсульт (внутримозговая гематома, субарахноидальное кровоизлияние) или ишемический инсульт (закрытие сосуда).
Проведено огромное число исследований, по поводу факторов риска развития сосудистых заболеваний головного мозга. К некорригируемым факторам риска относится возраст и мужской пол; к корригируемым — артериальная гипертензия, дислипопротеидемия (нарушение липидного (жирового) состава плазмы крови), сахарный диабет, болезни сердца, курение, злоупотребление алкоголем. Именно поэтому, часто, к недовольству больного, пришедшего с жалобами на головокружение и снижение памяти, невролог рекомендует сдать анализы крови, пройти обследование сердца, сосудов и принимать липидоснижающие и гипотензивные препараты.
Основным и самым благодарным способом борьбы с заболеваниями головного мозга, обусловленными патологическими изменениями церебральных сосудов с нарушением мозгового кровообращения, является профилактика и еще раз профилактика. Но проводиться она должна качественно и с учетом всех факторов, имеющихся у каждого конкретного пациента.
Ольга Дубинская,
кандидат медицинских наук,
СТАТИСТИКА:
· Сосудистые заболевания головного мозга в мире являются третьей по значимости причиной смертности после сердечно-сосудистых и онкологических заболеваний.
· По данным исследований, от 75 до 90% всех инсультов случаются на фоне повышенного кровяного давления. Риск получить инсульт у гипертоников в среднем на 40% выше.
· Около 5% лиц в возрасте старше 65 лет когда-либо ранее перенесли инсульт.
Главная / Направления / Неврология / Сосудистые заболевания головного мозга
Читайте также:


