Извитость зрительного нерва мрт
- внутричерепная гипертензия
- магнитно-резонансная томография
- отек диска зрительного нерва
Перевод презентации Papilledema : "What the radiologist needs to know"
Перевод на русский: Симанов В.А.
Введение
1. Определение отека диска зрительного нерва
- Набухание диска зрительного нерва, связанное с повышенным внутричерепным давлением (ВЧД)
2. Находки при исследовании глазного дна (рис.1)
- Набухший диск зрительного нерва с размытыми краями
- Гиперемия диска
- Околососочковые кровоизлияния
- Венозный застой
3. Основные анатомические структуры, связанные с отеком диска зрительного нерва
- Периоптическая оболочка
- оболочка по всей длине зрительного нерва, начинающаяся от глазного яблока и непрерывно переходящая в интракраниальные мозговые оболочки
- Субарахноидальное пространство зрительного нерва
- многокамерная трубчатая система, слепо заканчивающаяся позади глазного яблока и сообщающаяся с интракраниальным субарахноидальным пространством
- изменение ВЧД через субарахноидальное пространство может быть передано на сосочек зрительного нерва
4. Патологический механизм отека диска зрительного нерва
- ЦСЖ продуцируется сосудистыми сплетениями и циркулирует по желудочкам, цистернам, субарахноидальным пространствам головного и спинного мозга.
- Абсорбция ЦСЖ происходит через венозную систему в арахноидальных грануляциях или некоторые лимфатические каналы.
- Если ток ЦСЖ нарушается (например, при венозной обструкции или окклюзионной гидроцефалии) или увеличивается объем мозга (например, при опухоли, отеке мозга, кровоизлиянии), повышенное ВЧД через субарахноидальное пространство передается на сосочек зрительного нерва, в результате чего возникает отек диска зрительного нерва (рис. 2,3)
5. Клинический смысл отека диска зрительного нерва
- Индикатор повышенного ВЧД
- Важное указание о необходимости хирургического вмешательства
- Оценка тяжести заболевания и ответа на лечение
- Нарушение зрения или слепота
- Увеличение ВЧД → нарушение метаболических процессов в зрительном нерве → отек, ишемия зрительного нерва → потеря зрения
- Раннее или немедленное уменьшение повышенного ВЧД и отека диска зрительного нерва устраняют риск развития слепоты или серьезного ухудшения зрения
- МРТ при отеке диска зрительного нерва
- Полезный неинвазивный метод
- Может обеспечить макроскопическую визуализацию глазного яблока, зрительного нерва, орбиты и зрительного тракта
- Идеальный инструмент для изучения деталей отека диска зрительного нерва и оценки основной, вызвавшей его причины
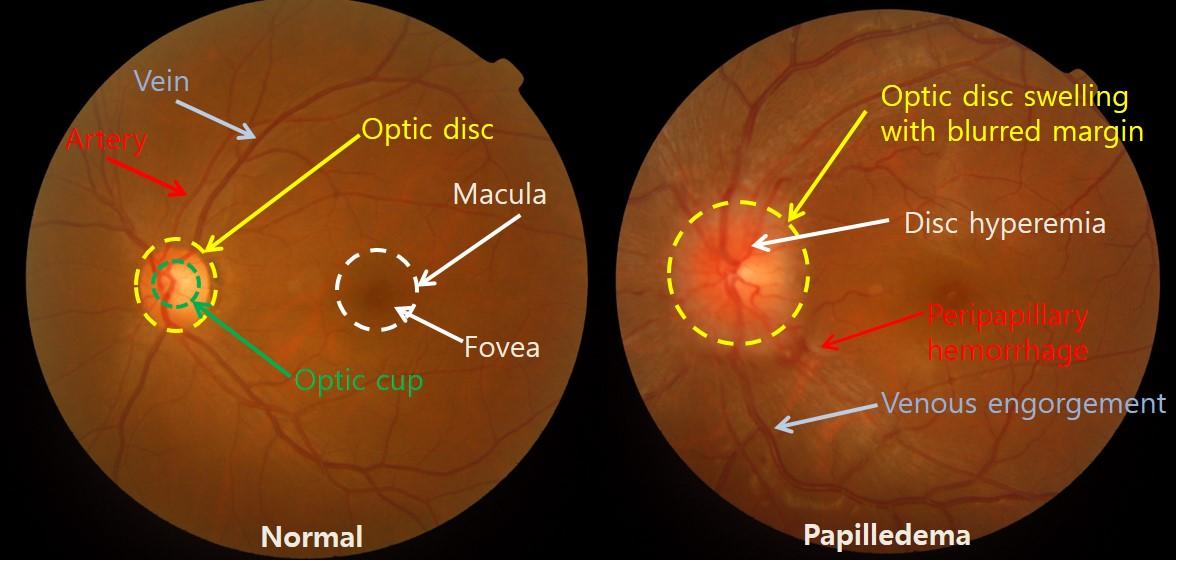
Рис.1 Исследование глазного дна в норме и при отеке диска зрительного нерва.
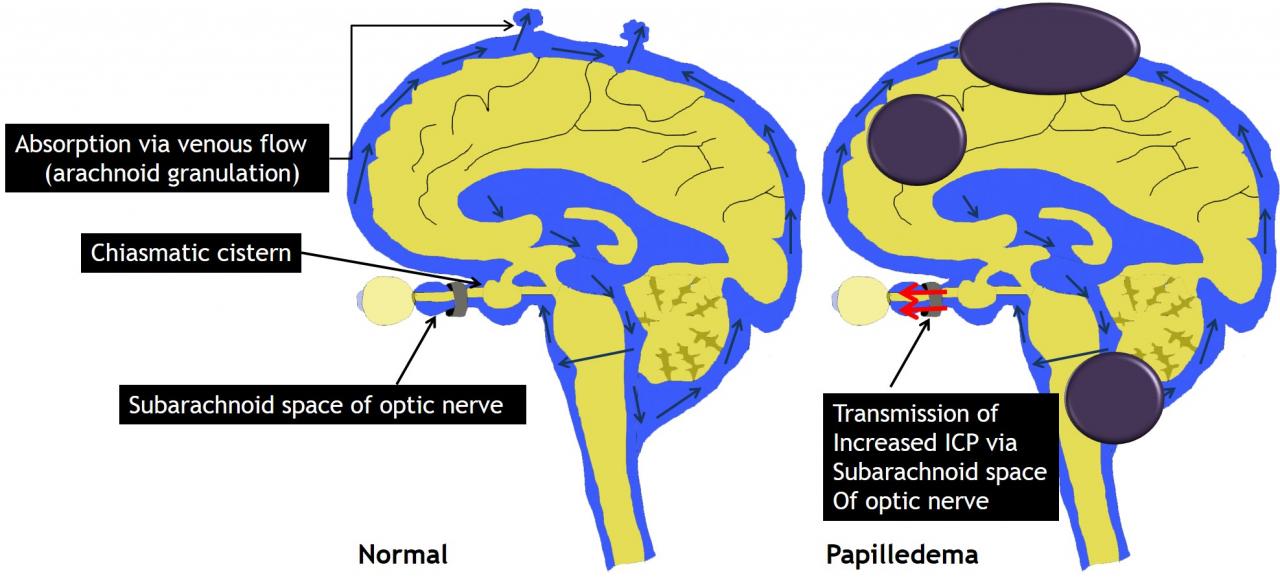
Рис.2 Схематическое изображение нормальной циркуляции ликвора и патологического механизма отека диска зрительного нерва.
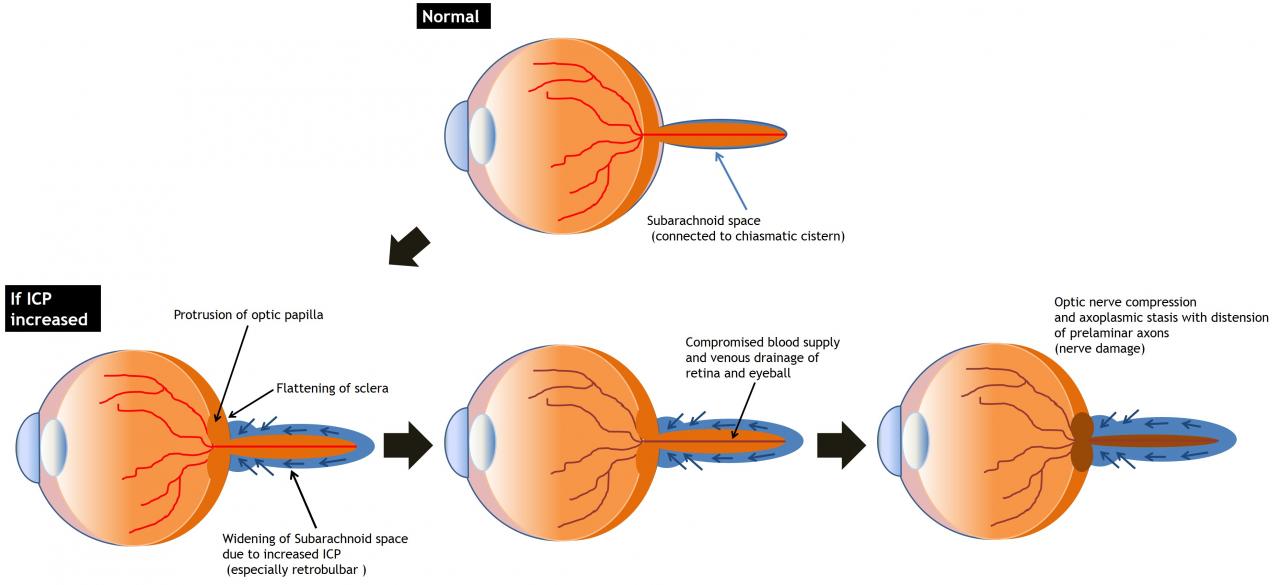
Рис.3 Схематическое изображение изменений глазного яблока и зрительного нерва у пациента с отеком диска зрительного нерва.
Ключевые результаты визуализации на МРТ при отеке диска зрительного нерва
1. Расширение оболочки зрительного нерва
- Нормальная оболочка зрительного нерва
- Диаметр сразу за глазным яблоком: 5,52 ± 1,11 мм
- 4 мм кзади от глазного яблока: 5,2 ± 0,9 мм
- Выпуклый внешний вид сразу за глазным яблоком
- наиболее растяжимая часть оболочки зрительного нерва
- Диаметр оболочки зрительного нерва является сильным индикатором повышенного внутричерепного давления
- Расширение оболочки зрительного нерва при отеке диска зрительного нерва (Рис.4, 5)
- Визуализируется в виде расширенного кольца ЦСЖ вокруг зрительного нерва на корональных изображениях
- Расширение субарахноидальных пространств по обе стороны от зрительного нерва на аксиальных изображениях
- Увеличение диаметра оболочки зрительного нерва - сразу за глазным яблоком: 7,54 ± 1,05 мм
- Длина видимой ЦСЖ, окружающей зрительный нерв 12,4 мм (у больных) против 6,3 мм (у здоровых лиц)
- Уменьшение диаметра зрительного нерва зразу за глазным яблоком
- обычно наблюдаются в случаях выраженного отека диска зрительного нерва
- предполагает постепенную атрофию зрительного нерва из -за повышенного давления в субарахноидальном пространстве
2. Уплощение задней склеры (рис.6)
- Очень субтильные выводы при интерпретации
- Может считаться самыми легким в спектре изменений, приводящих к протрузии головки зрительного нерва в глазное яблоко
- Объясняется прямой передачей повышенного давления ликвора через субарахноидальное пространство оболочки зрительного нерва
- Может быть обнаружено в случаях глазной гипотонии
3. Протрузия диска зрительного нерва в глазное яблоко
- Оптический диск
- считается наиболее уязвимым местом для повышенного давления ЦСЖ в оболочке зрительного нерва
- Нормальный диск зрительного нерва на T2
- Плоский, гиперинтенсивный участок в задней части склеры
- Гипоинтенсивный по отношению к стекловидному телу
- толщина 1 мм
- Протрузия диска зрительного нерва в глазное яблоко (рис.7)
- Соответствует наличию зрительных симптомов
- Преламинарное усиление в 50% pseudotumor cerebri
- Не всегда хорошо визуализируется при рутинном исследовании
- Исследование с контрастом может продемонстрировать фокусную гиперинтенсивность в область сосочка из - за нарушения кровотока в оптических преламинарных капиллярах
4. Извитость зрительного нерва
- Кинкинг или извитость зрительного нерва
- Относящаяся к фиксации дистальной и проксимальной частей зрительного нерва
- Горизонтальная извитость в аксиальной плоскости: аксиальные МР-изображения показывают относительно небольшие значения горизонтального отклонения → менее специфична
- Вертикальная извитость (рис.8): требуется большее отклонение зрительного нерва, чтобы быть видимым на аксиальных изображениях → более специфична ( “Smear” sign на T1)
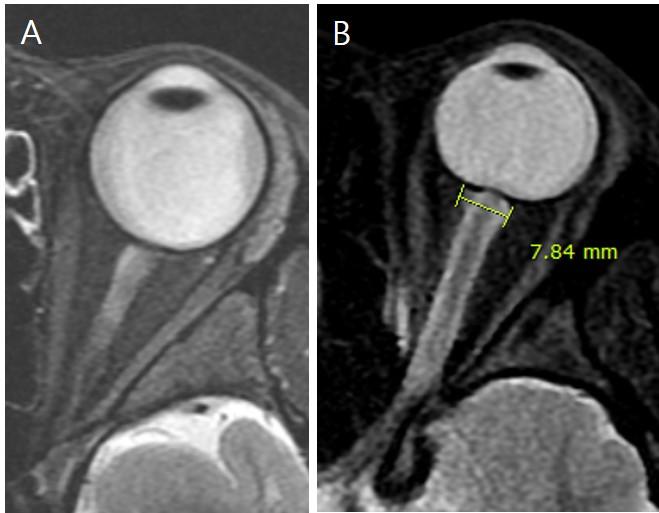
Рис.4 МР-изображения нормальной оболочки зрительного нерва (А) и расширенной оболочки зрительного нерва (В) у пациента с отеком диска зрительного нерва
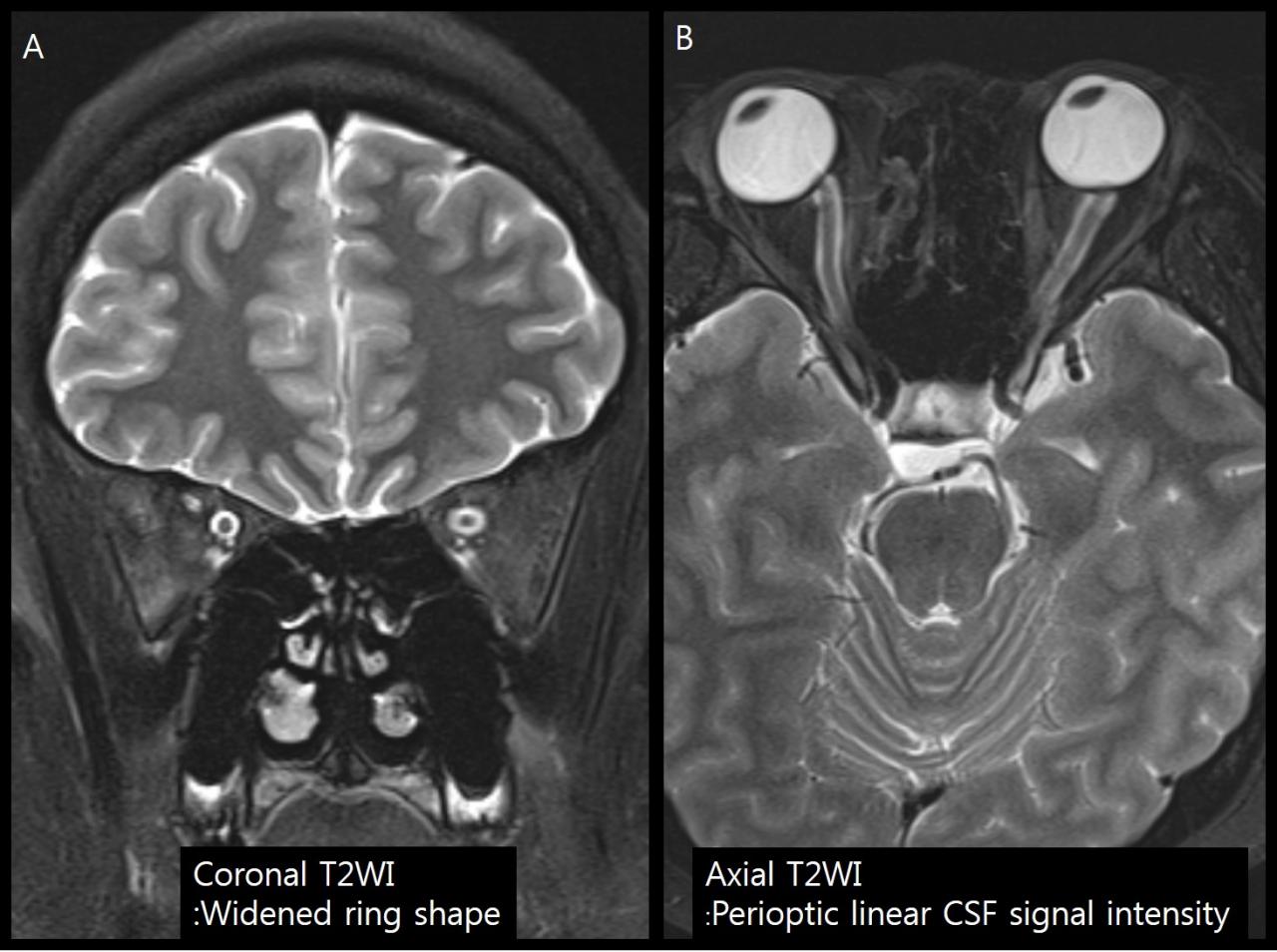
Рис.5 T2ВИ у пациента с отеком диска зрительного нерва. На корональном изображении (A) расширение оболочки зрительного нерва визуализируется как расширенное кольцо ЦСЖ вокруг зрительного нерва. На аксиальном изображении (B) расширение оболочки зрительного нерва визуализируется как периоптические линейные прослойки ЦСЖ.
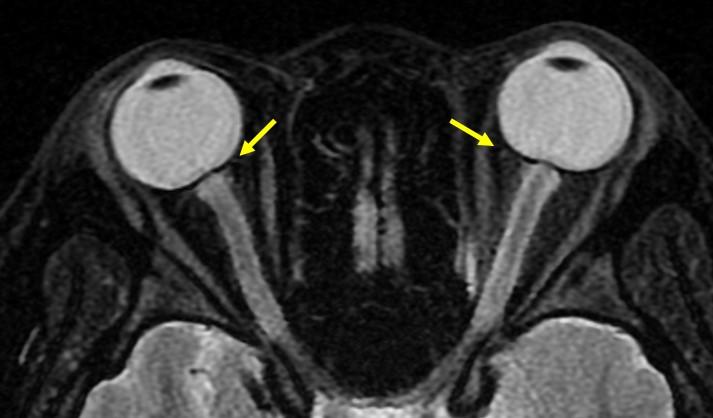
Рис.6 Уплощение задней склеры.
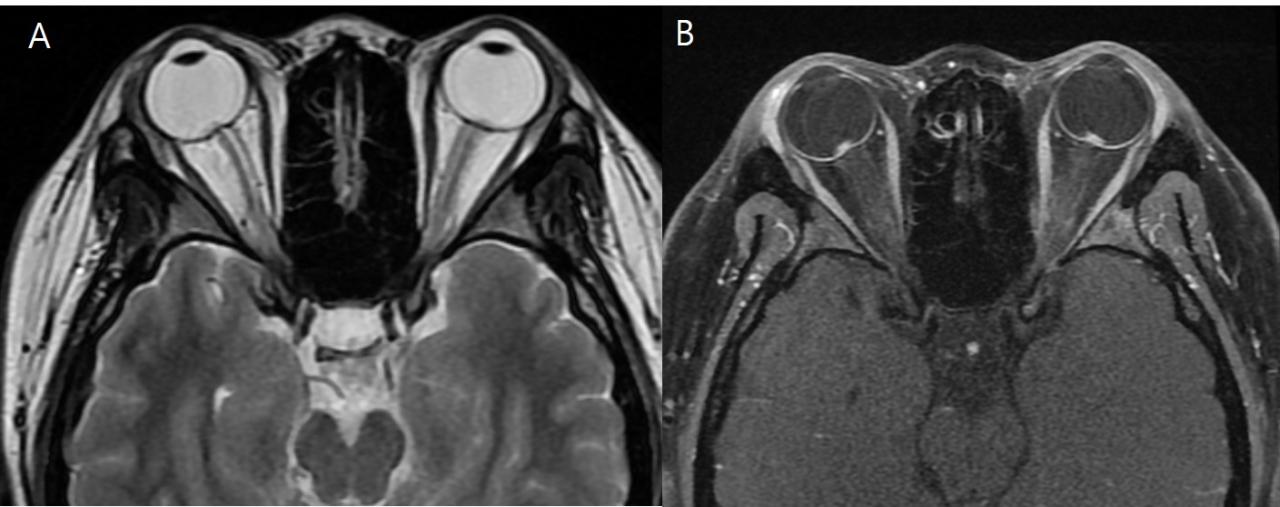
Рис.7 14-летняя девушка с отеком диска зрительного нерва, на обычных T2 (A) выбухающие диски плохо визуализируются, имеют слабо гиперинтенсивный сигнал, по сравнению со зрительным нервом. Этот же пациент, T1 с контрастом (В), более четко визуализируются выступающие диски зрительных нервов с выраженной высокой интенсивностью сигнала по сравнению со зрительными нервами.
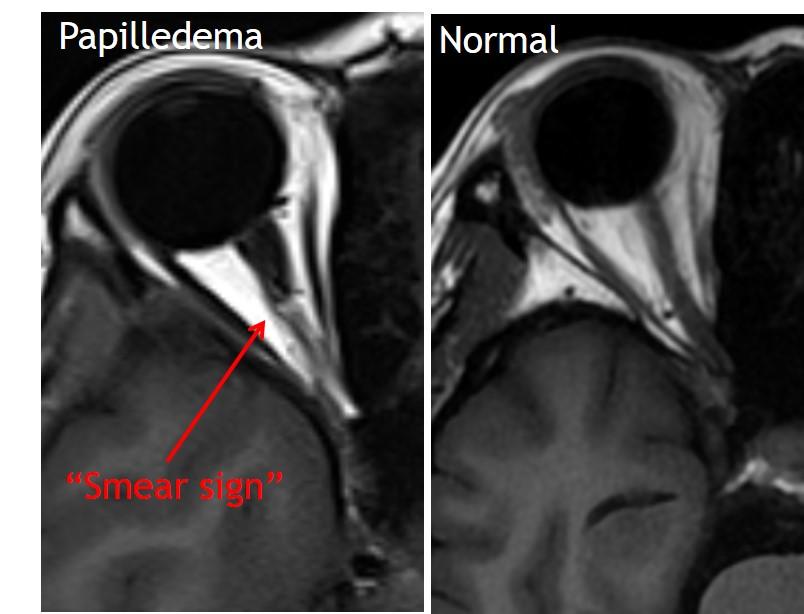
Рис.8 Кинкинг зрительного нерва с "smear" sign. (Smear sign: частичное объемное усреднение нерва с жиром на аксиальном изображении, из-за изгиба нерва вверх или вниз в вертикальной плоскости).
Этиология повышенного внутричерепного давления
1. Увеличение объема крови
- Обструкция венозного оттока (например, тромбоз синуса)
- Геморрагический инсульт
- Рис.9
2. Увеличение объема мозга
- Новообразование
- Отек мозга (например, острое гипоксическое-ишемическое поражение, большой инфаркт, травма)
- Рис.10
- Рис. 11
3. Увеличение объема ЦСЖ
- Увеличение продукции (например, хориоидпапиллома)
- Снижение абсорбции (например, адгезии паутинной грануляции)
- Обструкция тока ЦСЖ
- Рис. 12
- Случай 3-1 (Рис.13, 14)
- Случай 3-2 (Рис.15, 16)
3. Идиопатическая внутричерепная гипертензия (ИВЧГ= Pseudotumor cerebri)
- Определение
- Повышенное ВЧД без идентифицируемой причины из числа многих состояний, таких как гидроцефалия, объёмные образования, патология ЦСЖ, тромбоз синуса.
- Определение остается неадекватным и ограниченным, потому что в некоторых случаях ИВЧГ имеет идентифицированную этиологию, такую как стеноз венозного синуса.
- Эпидемиология
- встречается редко
- Классически представлена у женщин, 20-45 лет, с избыточным весом
- Симптомы и признаки
- Головная боль → пульсирующая, неустанная, ретроокулярная боль
- звон в ушах, нарушения зрения (возможно, из - за преходящей ишемии зрительного нерва)
- отек диска зрительного нерва является наиболее распространенным признаком при неврологической оценке
- потеря зрения напрямую коррелирует со степенью отека диска зрительного нерва
- параличи черепных нервов (VI, VII)
- Варианты лечения
- Большинство пациентов с ИВЧГ реагируют на максимальную медикаментозную терапию (диуретики и диета, но высока частота рецидивов)
- ИВЧГ может вызвать прогрессирующее ухудшение зрения и даже слепоту, поэтому в некоторых случаях необходимо хирургическое лечение
- Показания к хирургическому лечению: отсутствие эффекта от медикаментозного лечения, нарастание дефицита полей зрения, некупируемая головная боль, молниеносная ИВЧГ
- осложнения хирургического лечения
- при шунтировании: инфекция, дислокация, дисфункция шунта, и т.д.
- фенестрация оболочки зрительного нерва: потеря зрения, инфекция, глазодвигательные дисфункции (до 40%)
- стеноз венозного синуса при ИВЧГ
- 14%-90% пациентов с ИВЧГ
- Существует спор относительно того, обусловлены ли венозный стеноз и повышение венозного давления повышением ВЧД или представляют собой первичную причину ИВЧГ
- исследование на трупах показало, что стеноз при ИВЧГ может быть связан с наличием большой перегородки в венозном синусе
- стентирование поперечного синуса
- Относительно безопасная и эффективная альтернатива шунтирующей операции у больных со стенозом поперечного синуса
- уменьшение симптоматики, немедленная нормализация венозного давления и устранение отека диска зрительного нерва
- Случай 4-1 (Рис.17, 18)
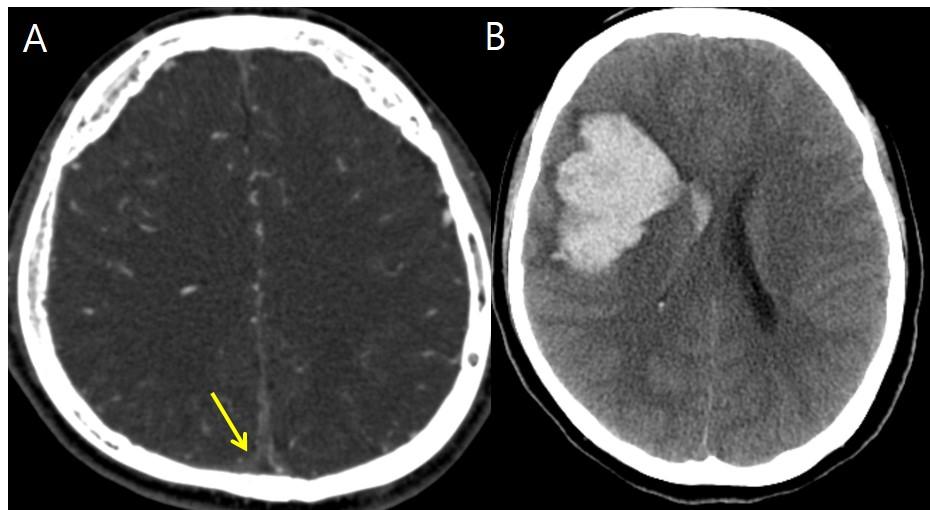
Рис.9 Дуральный венозный тромбоз (А) и геморрагический инсульт (B).
Ретинобластома возникает из сетчатки у детей младше 5 лет и может быть наследственной или не наследственной. Лейкокория является распространенным клиническим признаком (50%). Ретинобластома является наиболее распространенной первичной внутриглазной опухолью у детей. Типичные результаты компьютерной томографии (КТ) - пестрая кальцификация. МРТ полезна для оценки любого возможного экстраокулярного или внутричерепного расширения. Ретинобластома проявляется гипоинтенсивной при T2 и слегка гиперинтенсивной по T1 относительно стекловидного тела. После контраста присутствует умеренное усиление. Гетерогенное усиление и локальное утолщение сосудистой оболочки, прилегающей к опухоли, является отличительной чертой хориоидальной инвазии. МРТ является методом выбора для предварительной стадии лечения (рис. 2) [3, 4].



Ретинобластомы. 4-летняя девочка с поражением левого глаза. Повреждение гиперинтенсивное на относительно жира, подавленном T1 и гипоинтенсивное на осевом T2. На постконтрастном T1 наблюдается легкое контрастное усиление.
Три наиболее распространенными источниками метастазов в глаз: рак молочной железы, легкие и почки. Метастазы обычно располагается в заднем сегменте. Карциномы являются наиболее распространенным типом злокачественных новообразований хориоидеи. [5, 6, 7].


Хориоидальный метастаз (метастаз рака молочной железы). 62-летняя женщина с поражением левого глаза. На аксиальном T2-FS, утолщение хориоидеи наблюдается вблизи заднего края глазного яблока (а). После инъекции контраста поражение хорошо усиливается на аксиальном T1-FS (b).
Меланома сетчатки - это злокачественное новообразование, которое происходит из цилиарного тела, сосудистой оболочки или радужной оболочки. Большинство поражений (90%) происходят из сосудистой оболочки. Глазные меланомы являются наиболее распространенными первичными внутриглазными опухолями у взрослых. Они представляют только 5% всех меланом. Пациенты обычно 5-6-го десятилетии жизни (средний возраст 56 лет) [8]. Меланомы хориоидеи могут протекать бессимптомно или проявляться сниженным зрением, дефектами поля зрения или плавающими пятнами. Основным методом диагностики является фундоскопия. Визуальные исследования обычно используются для определения степени заболевания. Меланин обладает собственными эффектами укорочения T1 и T2, так что они характеризуются повышенным T1 и сниженной интенсивностью сигнала T2 (рис. 3). МРТ также полезна для определения размера опухоли, экстраокулярного расширения и инфильтрации ресничного тела [9].



Хориоидальная меланома. 57-летний мужчина с поражением левого глаза. На МРТ орбиты присутствует масса гиперинтенсивна на T1 (a), гипоинтенсивна на T2 (b) и показывает значительное усиление контрастом (c). Гистопатологический анализ выявил злокачественную меланому.
Колобома - это врожденный порок развития, возникающий из-за недостаточности слияния на эмбриональной стадии внутриглазной щели, что приводит к отсутствию части глаза. На КТ / МРТ присутствует очаговый задний дефект в глобусе с грыжами стекловидного тела. Можно увидеть ретробульбарную кисту с плотностью жидкости (рис. 5) [10].


Колобома. 20-летний мужчина с врожденной потерей зрения. На аксиально T2-FS яблоки маленькие и неровные (а). На задней стенке представлены кисты с интенсивностью жидкости (стрелки). Смещен хурсталик, что видно на сагиттальной T2 (b, стрелка).
СГПВ относится к редким врожденным порокам развития глаз. Возникает из-за нарушения нормальной регрессии эмбриональной гиалоидной сосудистой системы. Обычно это проявляется лейкокорией и микрофтальмией у доношенных детей. Как правило, на МРТ в стекловидное тело проникают мягкие ткани. Кроме того, после введения контраста витреальные поражения усиливаются (рис. 6) [11, 12].


Стойкая гиперпластическая первичная стекловидная железа (СГПВ). 38-летний мужчина с правой глазной аномалией. На коронарных T2-FS наблюдается правильная микрофтальмия (а). На корональном T2-FS правая орбита имеет перегородку (b, стрелка) и колобоматозную кисту (b, двойная стрелка). Хрусталик отсутствует.
Они обычно наблюдаются в условиях нейрофиброматоза типа I (NF1). Почти все глиомы зрительного нерва являются ювенильными пилоцитарными астроцитомами и наблюдаются у детей до восьми лет. Поражения, как правило, T1 изоинтенсивные и T2 изоинтенсивные или гиперинтенсивные. Усиление является переменным (рис. 7) [13, 14].



Глиома зрительного нерва. 7-летний мальчик с левым внутриконечным поражением. Масса изоинтенсивна к экстраокулярным мышцам на аксиальном T1 (а) и гетерогенно гиперинтенсивна на T2-FS (b). Отмечается диффузное усиление (с).
Неврит зрительного нерва описывает воспаление зрительного нерва, включая инфекционные и реже неинфекционные причины. Характерно, что при визуализации неврит зрительного нерва рассматривается как односторонний отек зрительного нерва в его ретробульбарном / внутриорбитальном сегменте, с высоким сигналом T2 и усилением контраста. Хронически воспалённый зрительный нерв может стать атрофированным, а не раздутым. В некоторых случаях гиперинтенсивность T2 может сохраняться. Усиление контраста лучше всего обнаруживается на T1-FS. Повышение контрастности наблюдается у 90% пациентов в течение 20 дней после потери зрения (рис. 8) [15].



Неврит зрительного нерва. 27-летнего мужчины с поражением. Зрительный нерв виден слегка утолщенным и гиперинтенсивным на аксиальном T2 в его проксимальной интраканальной части (а, стрелка). Гиперинтенсивная область T2 демонстрирует значительное усиление контраста по T1-FS (c, стрелка).
Менингиомы могут возникать либо из оболочки зрительного нерва, либо из надкостницы орбитальной стенки (первичная менингиома), либо, во вторую очередь, они могут возникать из клиновидного гребня или бугорков и выходить на орбиту. Менингиомы составляют 2% занимающих пространство орбитальных масс и являются второй по частоте опухолью зрительного нерва. Вторичные менингиомы зрительного нерва встречаются чаще, чем первичные поражения. Как на КТ, так и на МРТ наблюдается веретенообразное расширение оболочки зрительного нерва. Усиление вдоль оболочки является характерной особенностью менингиом (рис. 9). Дифференциальные диагнозы включают саркоидоз, гранулематоз Вегенера и метастатическую инфильтрацию [8, 16].



Менингиомы. 56-летний мужчина с поражением. На изображениях с подавленным жиром, аксиальным (а) и коронарным (б) T2, видна гетерогенная гиперинтенсивная масса, заполняющая височную ямку и орбиту, простирающуюся в лобную пазуху. Постконтрастный T1-FS (c, d) демонстрирует диффузное однородное усиление поражения.


Тиреоидная офтальмопатия. 75-летний мужчина с экзофтальмом. На коронарной T1 (а) экстраокулярные мышцы увеличены. На сагиттальном T2 видно веретенообразное расширение, за исключением сухожильного отдела нижней прямой мышцы (b, стрелка).
Орбитальная псевдоопухоль является острым воспалительным состоянием орбитальных мягких тканей. Это одна из наиболее распространенных причин одностороннего экзофтальма. Псевдоопухоль можно отличить от тиреоидной офтальмопатии по вовлечению сухожильной части мышц и ретроорбитальной мягкой ткани. Процесс обычно гипоинтенсивный. Поражение показывает заметное усиление (рисунок 11). Орбитальная лимфома и метастазирование включены в дифференциальную диагностику орбитальной псевдопухоли. Присутствие с неосознаваемой болью, неясными краями и быстрым ответом на стероиды - некоторые из особенностей, отличающих псевдопухоль от реальных опухолевых поражений [18, 19].



Орбитальная псевдоопухоль. 45-летний мужчина с правым орбитальным поражением. Повреждение является гипоинтенсивным как на коронарном T1 (а, стрелка), так и на сагиттальном T2 (b, стрелка). На контрастном усиленном T1 поражение показывает заметное усиление (c, стрелка). Его нельзя отделить от увеличенной слезной железы.
Орбитальный миозит (рис. 12) - это неинфекционное воспалительное состояние. Миозит обычно включает одну или две экстраокулярные мышцы и имеет утолщение вовлеченных мышц. T1-FS с контрастностом является предпочтительным методом [20].



Орбитальный миозит. 45-летняя женщина с правым орбитальным поражением. Латеральная прямая кишка утолщена и гиперинтенсивна на корональном жире, подавлена T2-WI (a, стрелка). Корональный пре- и постконтрастный T1-WI, показывает усиление латеральной прямой кишки (b, стрелки).
Заболевание, связанное с иммуноглобулином G4 (IgG4), представляет собой системный воспалительный процесс неизвестной этиологии, характеризующийся инфильтрацией тканей плазматическими клетками IgG4. У пациентов с экстраокулярным увеличением мышц следует учитывать заболевание, связанное с IgG4, в отношении щадящих сухожилий, в качестве ведущего дифференциального диагноза, особенно когда боковая прямая мышца является самой увеличенной мышцей [21].
Киста слезного мешка (дакриоцистоцеле) возникает, когда слезы накапливаются в слезном мешке или слезном канале, проксимальнее обструкции в слезном канале. Классическая МРТ-картина похожа на простую кисту, если содержание гомогенное, гиперинтенсивное на T2 и гипоинтенсивное на T1. Осложненные (например, инфекционные) кисты могут иметь более гетерогенное содержание, хотя, как правило, усиления нет (рис. 13) [22].


Дакриоцистоцеле. Женщина 50 лет с поражением левой орбиты. Поражение гиперинтенсивно на T1-FS (b) и изоинтенсивно из-за сопутствующего инфекционного процесса.
Синдром Tolosa-Hunt представляет собой рецидивирующее идиопатическое болезненное воспалительное состояние, вызванное воспалением кавернозного синуса или верхней орбитальной щели. При МРТ поражение может быть изо гипоинтенсивным на T1 и гипо / гиперинтенсивным на T2 (рис. 14). После введения контраста наблюдается расширение кавернозного синуса с увеличением массы мягких тканей. Условие часто успешно поддается лечению стероидами [23].


Синдром Толоса-Ханта. Мужчина 50 лет с поражением правого кавернозного синуса (стрелки). Появляется гиперинтенсивностью на T2 (а) и после контрастной инъекции на T1-FS(б).
Интраорбитальные дермоидные кисты составляют 5–10% всех дермоидных кист. Дермоидные кисты включают все три зародышевых слоя и характеризуются наличием мезодермальных элементов, таких как волосяные фолликулы. Дермоидные кисты обычно демонстрируют диффузионное ограничение на DWI. Они не усиливаются после введения контрастного вещества, имеют ровные края и кистозные / твердые компоненты. Иногда можно заподозрить кальцификацию (рис. 15 и 16) [24, 25].


Дермоидная киста. 33-летняя женщина с поражением левой орбиты. На корональном T1 поражение неоднородно и гиперинтенсивно (a, стрелки). На постконтрастном T1-FS наблюдается полное подавление сигнала, что указывает на содержание жира без усиления контраста (b, стрелки).
Эпидермоидные кисты наблюдаются гораздо реже.


Эпидермоидная киста. 75-летний мужчина с поражением левой орбиты. На сагиттальном жире, подавленном T2-WI, поражение неоднородно и гиперинтенсивно (а). После введения контраста поражение не показывает усиления коронарного T1-WI (b).
Кавернозная гемангиома является наиболее распространенным доброкачественным внутриглазничным поражением у взрослых. Это обычно встречается во втором-пятом десятилетиях. Безболезненное, медленно прогрессирующее, проптоз - самая распространенная жалоба. Как правило, они располагаются во внутреннем пространстве. Это однородные массы с гладкими краями, равномерное усиление является обычным явлением. Они могут быть легко отделены от зрительного нерва и экстраокулярных мышц. Вершина орбиты обычно щадящая (рис. 17).



Кавернозная гемангиома. 43-летняя женщина с правым орбитальным поражением. Поражение изоинтенсивно по отношению к мышцам на коронарном T1 (a, стрелка) и гиперинтенсивно к корональному T2-FS (b). После введения контраста наблюдается сильное усиление T1 (c).
Капиллярные гемангиомы являются основной частью дифференциальной диагностики. Они являются наиболее распространенными орбитальными опухолями младенчества. Характеристики МРТ - небольшая гипоинтенсивность на Т1, изо- гипертензия на Т2 с множественными пустотами кровотока. Гомогенное усиление является распространенным явлением. Дробленый вид с тонкими перегородками характерен для капиллярных гемангиом [26].
Краткое описание процедуры
Время проведения: 20-50 минут
Необходимость применения контрастирующего вещества: по назначению врача
Необходимость подготовки к исследованию: нет
Наличие противопоказаний: да
Ограничения: имеются
Время подготовки заключения: 30-60 минут
Дети: старше 7 лет
Патологии глазных орбит и зрительных нервов
Заболевания органов зрения встречаются довольно часто и возникают по разным причинам. В настоящее время насчитывается более 2000 видов глазных патологий. Их условно разделяют на несколько групп:
Заболевания зрительных нервов. К основным патологиям относятся неврит (выражается в воспалении участка между глазным яблоком и схождением зрительных нервных окончаний), атрофия нерва (проявляется в отмирании нервных волокон и часто является следствием неврита), ишемическая нейропатия (проявляется в нарушении кровообращения в зрительном аппарате).
Заболевания сетчатки: отслойка (ее отделение от сосудистой оболочки), кровоизлияния, ретинит (одностороннее или двухстороннее воспаление), опухоли (доброкачественные или злокачественные новообразования), дистрофия (патологии сосудов), разрывы.
Заболевания глазных орбит: воспаление надкостницы орбиты, целлюлит орбиты (воспаление тканей), флегмона (при этой патологии воспалительный процесс часто распространяется в полость черепа, затрагивает головной мозг и вызывает тромбоз сосудов).

К основным причинам нарушений в зрительном аппарате относятся:
- нарушение кровообращения глаза, повреждение и воспаление сосудов;
- воздействие токсических и наркотических веществ, чаще всего суррогатов алкоголя (метиловый спирт), хинина, никотина;
- заболевания головного мозга, такие как менингит, рассеянный склероз, опухоли;
- травмы черепа, затрагивающие мозговые структуры и зрительные нервные окончания;
- инфекции и вирусные заболевания.
Каждая патология характеризуется своими специфическими симптомами, однако, при появлении общих признаков нарушений в работе зрительного аппарата необходимо обратиться к специалисту для постановки правильного диагноза и своевременного начала лечения.
Выделяют следующие симптомы, которые могут появиться при поражении зрительных нервов и глазных орбит:
Диагностика заболеваний
Медицинские центры оснащены современным высокотехнологичным диагностическим оборудованием, которое помогает быстро и точно выявлять патологии глазных орбит и нервов органов зрения. Среди методов обследования наиболее информативными являются:
- УЗИ (ультразвуковое исследование) – позволяет проводить дифференциальную диагностику кист и внутриглазных опухолей, а также помогает специалисту определить толщину хрусталика, выявить отслоение и дистрофию сетчатки, кровоизлияния в стекловидное тело, отеки.
- ЭФИ (электрофизиологическое исследование) – дает информацию об особенностях функционирования зрительного анализатора и состоянии центральной зоны сетчатки и помогает в диагностике глаукомных изменений.
- HRT (лазерная конфокальная томография) назначается для диагностики глаукомы на ранней стадии, а также для оценки отека и состояния роговицы в динамике. Аппарат исследует состояние зрительного органа на молекулярном уровне.
- Рентгенография назначается для визуализации инородных тел в глазнице и признаков костной травмы;
- Цветовое доплеровское картирование применяется для оценки состояния кровеносных сосудов в области глаза, выявления тромбоза или эмболии (закупоривание сосуда пузырьками воздуха или инородными частицами).
- КТ (компьютерная томография) – используется для определения опухолей глазного яблока, их локализации. Обследование помогает установить причины заболеваний.
- МРТ (магнитно-резонансная томография) – один из самых информативных и точных методов диагностики патологий органов зрения. Исследования на томографе позволяют получить высокочеткие 3D-снимки анатомических срезов глазницы, которые помогают диагностировать разные заболевания на ранних стадиях, что особенно важно при появлении новообразований. Лечащий врач может назначить МРТ головного мозга и исследование орбит из-за близости их расположения.
Показания и противопоказания к МРТ глазных орбит и зрительных нервов
Основными показаниями для проведения обследования зрительных нервов и глазных орбит являются:
- подозрения на опухоль глазного яблока, кровоизлияния, отслоение сетчатки;
- метастазы и воспаления стенок глазницы;
- травмы глаза и наличие инородных тел;
- атрофия зрительных нервных окончаний;
- сосудистые тромбозы и нарушения в системе кровообращения глазного аппарата;
- внезапное ухудшение зрения неясной этиологии;
- уточнение результатов предыдущих обследований для постановки диагноза;
МРТ глазных орбит и зрительных нервовных окончаний проводится по направлению лечащего врача.
Случаются ситуации, когда МРТ органов зрения проводить не рекомендуется. К основным противопоказаниям можно отнести:
- Наличие в теле пациента предметов из металла или медицинских электронных устройств: сердечного стимулятора, инсулиновой помпы, сосудистой клипсы. Действие магнитного поля томографа может нарушить их работу.
- Наличие татуировок также может стать относительным противопоказанием для проведения МРТ-обследования: в некоторых красителях, которые используются в татуаже, присутствуют частицы металла.
- Проведение МРТ для беременных и кормящих матерей назначается с осторожностью. Это связано с тем, что контрастное вещество, вводимое в организм, может оказать неблагоприятное влияние на развивающийся плод или попасть в грудное молоко.
- Пациентам с почечной недостаточностью также не рекомендуется проведение диагностики при помощи томографа: нарушается выведение контраста из организма.
- Трудности при проведении обследования возникают, если пациент боится замкнутого пространства или не может долгое время находиться в неподвижном состоянии.
Перед началом обследования пациент должен обязательно предупредить лечащего врача о возможных противопоказаниях. В этом случае ему будет назначена альтернативная диагностика.
Как проводится МРТ глазных орбит и зрительных нервов?
Непосредственно перед процедурой в организм пациента внутривенно вводится специальное контрастирующее вещество. Оно способно окрашивать сосуды, переходить в ткани и накапливаться в них. Благодаря этим скоплениям улучшается качество снимков. Количество контраста подбирается индивидуально, в зависимости от веса пациента. Вещество является нестоксичным и безопасным для организма и выводится за 1.5 суток. Контрастирование используется для выявления доброкачественных и злокачественных новообразований.
МРТ – безопасная и безболезненная процедура, которая проходит без последствий и не вызывает аллергических и других побочных реакций.
Перед проведением обследования пациент должен снять с себя украшения и другие металлические предметы (часы, пирсинг, зубные протезы) и улечься на выдвижной стол. Ассистент фиксирует его ремнями и валиками и задвигает в тоннель томографа, настраивая сканер на обследуемую область. В течение всего времени работы сканера важно не совершать движений.
Продолжительность томографического обследования органов зрения может длиться до 40 минут. Результаты диагностики выдаются через 30–60 минут после обследования.
Внутри аппарата предусмотрена вентиляция и двухсторонняя связь с ассистентом. При желании обследуемый может воспользоваться берушами, так как работающий томограф издает негромкий монотонный шум.
Что показывает обследование?
Томография глазных орбит и зрительных нервов – это максимальная информативность при минимальной нагрузке на организм в целом и зрительный аппарат в частности. В результате обследования специалисты получают снимки, на которых в нескольких проекциях видно все содержимое глазницы, а также отдельно выделяются глазное яблоко, зрительные мышцы и нервные окончания, жировая клетчатка, слезные железы, зона ретробульбарного пространства.
Своевременная диагностика зрительных патологий при помощи МРТ быстро и максимально точно выявляет степень поражения и локализацию его очага. Это позволяет начать лечение уже на ранних этапах и предупредить дальнейшее развитие патологического процесса.
МРТ глаза выявляет:
- опухоли и локализацию очагов воспалительных процессов зрительного аппарата и прилегающих областей;
- особенности кровоснабжения и кровоизлияния, сосудистые аномалии;
- наличие инородных тел;
- отслоение сетчатки;
- дегенеративные изменения и атрофию зрительного нерва;
- поражения нервных окончаний;
- особенности протекания биохимических процессов.
Читайте также:


