Качество жизни неврологических больных

Важным показателем эффективности физической реабилитации является улучшение качества жизни пациентов. Качество жизни, связанное со здоровьем (Health-related quality of life (HRQoL)), это многомерная конструкция, включающая аспекты деятельности человека, физическое и умственное здоровье, психоэмоциональное состояние, социальное функционирование [1; 2]. Психические, физические, социальные и когнитивные нарушения после инсульта могут представлять серьезную проблему для пациента 4. Улучшение качества жизни позволяет пациентам стать активным участником жизни общества, повысить свою социальную роль. По данным исследователей (Н. Mutai, Т. Furukawa, К. Nakanishi, Т. Hanihara, 2016; А.С. Ярош, 2017), качество жизни, связанное со здоровьем, коррелирует с повседневной деятельностью и депрессией [1; 6], наличием когнитивно-эмоциональных расстройств [7; 8]. Большое значение в процессе реабилитации пациентов, перенесших инсульт, имеет лечебная физическая культура (ЛФК), помогающая пациенту восстановить утраченные во время болезни двигательные функции и тем самым повысить качество жизни. Многие исследователи доказывают, что выбор различных стратегий во время реабилитации [9; 10], даже таких нетрадиционных, как садоводство (S.H. Ho, C.J. Lin, F.L. Kuo, 2016), улучшает функциональное состояние, двигательные качества, чем способствует улучшению физического и психологического состояния [11]. Для улучшения качества жизни наиболее важными являются факторы, связанные с удовлетворенностью пациента, заботой и психоэмоциональными аспектами (H.J. Nunes, P.J. Queirós, 2017) [12]. Второстепенными результатами будет физическое и психологическое благополучие. Согласно данным, полученным Lo V. Buono, F. Corallo, Р. Bramanti (2017) при анализе 6 научных исследований, пациенты, которые предпочитали адаптивные и активные стратегии, имели более высокие показатели качества жизни после инсульта по сравнению с пациентами, которые приняли ассимиляционное копирование [13]. Пути повышения Ministry качества жизни после инсульта предлагаются в работах различных исследователей [14; 15]. Таким образом, необходимость поиска различных стратегий реабилитации, улучшающих качество жизни пациентов после инсульта, продолжает оставаться актуальной.
Цель исследования: оценить влияние лечебной гимнастики с использованием балансировочных платформ на качество жизни пациентов в раннем периоде ишемического инсульта на стационарном этапе.
Материал и методы исследования. Исследование проводилось на базе Центра восстановительной медицины и реабилитации медицинского центра Дальневосточного федерального университета. По опроснику MOS SF-36 оценены результаты показателей качества жизни и степени независимости в повседневной жизни [16], на основе добровольного участия 28 пациентов (19 мужчин и 9 женщин), перенесших ишемический инсульт, в раннем периоде и проходивших комплексную реабилитацию. Возраст пациентов составил от 48 до 77 лет (средний 59,6 + 10,23 года). Продолжительность анамнеза заболевания составила 4,32 (95% ДИ: 3,86-4,78). Участники исследования были разделены на 2 группы: контрольную (КГ) и экспериментальную (ЭГ), по 14 человек. В программе комплексной реабилитации пациенты КГ получали курс лечебной гимнастики (ЛГ) по традиционной методике. В комплексную программу реабилитации пациентов ЭГ на занятиях ЛГ были включены упражнения с использованием балансировочных платформ различной модификации. В зависимости от степени имеющихся двигательных и функциональных нарушений индивидуально подбирались упражнения ЛГ. Структурной составляющей экспериментального комплекса ЛГ являлись различные движения, способствующие формированию баланса и равновесия, тренировке ловкости и согласованности движений нижних и верхних конечностей.
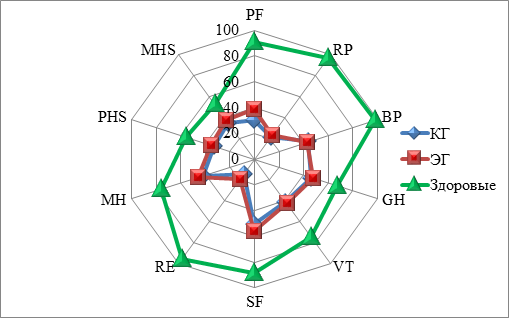
Рис. 1. Диаграмма показателей качества жизни пациентов, перенесших инсульт, до проведения комплексной реабилитации
Примечание: PF – физическое функционирование; RР - ролевое физическое функционирование; BP - интенсивность боли; GH - общее состояние здоровья; VT - жизнеспособность; SF - социальное функционирование; RE - ролевое эмоциональное функционирование; MH - психическое здоровье; PHS - физический компонент здоровья; MHS - психологический компонент здоровья.
Повторный анализ показателей опросника MOS SF-36 после прохождения курса комплексной реабилитации в течение 18 дней, позволил нам увидеть динамику и оценить эффективность программы реабилитации пациентов ЭГ, где в занятия ЛГ были включены упражнения с использованием балансировочных платформ различной модификации (рис. 2).
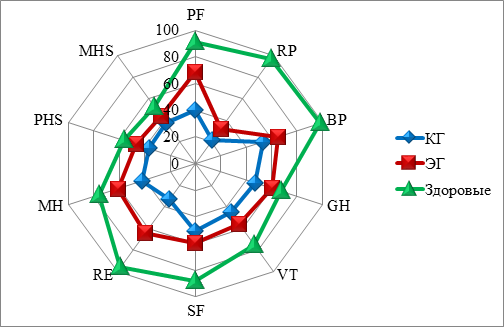
Рис. 2. Показатели качества жизни пациентов, перенесших инсульт, после курса комплексной реабилитации
Примечание: PF – физическое функционирование; RР - ролевое физическое функционирование; BP - интенсивность боли; GH - общее состояние здоровья; VT - жизнеспособность; SF - социальное функционирование; RE - ролевое эмоциональное функционирование; MH - психическое здоровье; PHS - физический компонент здоровья; MHS - психологический компонент здоровья.
В результате корреляционного анализа установлено, что сильные корреляционные связи наблюдались между PHS и PF, r=0,76; между психическим компонентом и SF (социальным функционированием) r= 0,74 и RE (ролевое функционирование, обусловленное эмоциональным состоянием) r =0,72. Эффективность комплекса была установлена при проведении тестов Тиннети и Бартела, которые свидетельствовали об улучшении двигательных возможностей, снижении риска падений, улучшении баланса и равновесия. При сравнении КГ и ЭГ в тесте Тиннети P = 0,003 различия статистически значимы (p

Мировая статистика показывает, что количество людей, страдающих неврологическими заболеваниями, становится всё больше. Причём боли в спине возникают как у пенсионеров, вернувшихся с дачи, так и у молодых офисных работников.
Непослушные пациенты
АиФ-Петербург: - С какими неврологическими проблемами чаще всего сталкиваются петербуржцы?
- В режиме городской суеты человек существует в условиях постоянного стресса, гиподинамии, неблагоприятной экологической обстановки. Все эти факторы приводят к формированию множества как органических, так и функциональных нарушений в организме человека. На начальном этапе многих неврологических заболеваний симптомы могут быть недостаточно явными или вовсе не проявляться. Лишь иногда человек может обратить внимание на какие-либо вегетативные нарушения, ухудшение эмоционального фона, нарушение сна и т. д.
Слабые симптомы люди часто игнорируют и приходят к неврологам, когда возникает острая боль. Выясняется, что проблемы начались давно, но пациенты терпели или сами лечились. Некоторые даже сами ставят себе диагноз, делают обследования и назначают процедуры. Но поставить правильный диагноз может только специалист с помощью клинической, лабораторной и инструментальной диагностики. А после - назначить правильное комплексное лечение. К сожалению, 90-95% пациентов, почувствовав себя лучше, забывают о рекомендациях врачей. Мы убираем болевой синдром, человек месяц следует советам, а затем возвращается в привычный ритм. А через год состояние возвращается, тем более что многие неврологические болезни переходят в хроническую форму.
Работа самого пациента, когда он не находится под наблюдением врача, - очень важна. Как и профилактические меры, особенно для людей старше 40 лет. С возрастом в организме начинают происходить определённые изменения. Нередко бессимптомно. В профилактических целях рекомендуется проходить обследования один-два раза в год, а в случае уже имеющегося заболевания - постоянное динамическое наблюдение у лечащего врача.
Чудо-таблетки - нет
АиФ-Петербург: - Как проявляются симптомы у неврологических заболеваний? И чем лучше бороться с ними - уколами или массажем?
- Часто заболевания, особенно хронические обостряются весной и осенью. Тяжёлые работы на даче, сидячая работа, даже смена обуви, могут отразиться на нашем позвоночнике. Основные симптомы неврологических проблем - это головокружение, головные боли и боль в суставах, спине, шее, плечах. Так же поводом обратиться к врачу может послужить бессонница, депрессия, ухудшение слуха и зрения. Надо прислушиваться к своему организму и при любых недомоганиях обращаться к врачу. Квалифицированный специалист разработает индивидуальную схему лечения. Исходя из симптоматики и диагноза, он решит, как и чем корректировать состояние. Эффективнее всего комплекс процедур: рефлексотерапия и гирудотерапия, массажи и капельницы и т. д. Часто пациенты не хотят проходить курс лечения, не готовы выполнять несколько разных процедур. Не говоря уже о том, чтобы периодически повторять их. Но профилактика - это не обязательно затраты на длительное лечение. Это могут быть небольшие вмешательства - одна, две процедуры, кратковременные курсы.
Чудо-таблетки, которая сразу избавит от всех заболеваний, - нет. К тому же организм изнашивается: чем старше человек, тем больше у него сопутствующих заболеваний. Лучше заранее поддержать своё здоровье, чем ждать, пока в очередной раз скрючит. Более того, из-за неврологических проблем могут возникнуть и другие заболевания. Например, патология пояснично-крестцового отдела у женщин может стать катализатором бесплодия. Вполне возможно, что скорректировав одну проблему, вы избавитесь от другой.
Активность против боли
АиФ-Петербург: - Можно ли вылечить неврологическое заболевание или это бич современности?
- Бич современности - это гиподинамия. Малоподвижный образ жизни, неправильное питание и вредные привычки - всё это наносит большой вред организму в целом, и сосудам, нервной системе в частности. Поэтому так важно быть активным, посещать бассейн, заниматься спортом в свободное время, гулять. С гиподинамией надо обязательно бороться, выполнять простую зарядку, делать перерывы в сидячей работе, двигаться, следить за осанкой и т. д. Надо с детства приучать ребятишек к правильному образу жизни. Нередко к нам приходят молодые люди с неврологическими проблемами, которые они заработали в юном возрасте.
Компьютеризация, смартфоны, неправильное питание - приносят свои печальные плоды. Часто человек полагается на советы из Интернета, а не специалистов. Хотя в нашем распоряжении самое современное оборудование: компьютерные и магнитно-резонансные томографы, новейшие рентгеновские аппараты, ультразвуковые сканеры последнего поколения.
При лабораторной диагностике ни одно заболевание не ускользнёт от глаза специалиста. А современные методики лечения и новые поколения медицинских препаратов позволяют избавить человека от боли и вернуть ему качество жизни.
Системы здравоохранения во всем мире должны обращать больше внимания на лечение пациентов с неврологическими заболеваниями, и в России эта проблема будет центральной, несмотря на ожидающийся прогресс в результативности работы системы здравоохранения к 2030 году. Такие выводы можно сделать из данных отчета GBD-2016 американского Института измерения и оценки здоровья, который опубликован в сентябрьском номере британского медицинского журнала Lancet.
Неврологические заболевания не являются основной причиной смертности в мире, однако находятся на первом месте среди причин ухудшения качества жизни людей — на них приходится 10,2% от общего количества лет жизни населения с инвалидностью. Среди причин смертности в мире они занимают второе место — они являются причиной для 16,8% от общего количества смертей. За последние 25 лет (с 1990 по 2015 год), по измерениям GBD, число смертей от неврологических заболеваний в абсолютном изменении в мире увеличилось на 36,7% (что, очевидно, в том числе связано с ростом продолжительности жизни и ростом распространения этих болезней у пожилых людей), а масштабы инвалидности — на 7,4%. В то же время в расчете на 100 тыс. человек населения число смертей и количество инвалидностей сократилось — на 26% и 29,7% соответственно.
Самые низкие показатели инвалидности (менее 3 тыс. случаев на 100 тыс. населения) и смертности (менее 100 случаев на 100 тыс. населения) из-за неврологических заболеваний зарегистрированы в странах Европы, США, Латинской Америки, Австралии, Саудовской Аравии, Турции, Японии и Южной Корее. Самые высокие (более 7 тыс. и более 280 на 100 тыс. населения соответственно) — в Афганистане, Монголии и ряде стран Африки. В России данные показатели находятся в диапазоне 3–5 тыс. случаев — к этой же группе стран относятся Бразилия, Индия, Китай, Алжир, Ливия, Намибия и Гренландия. За последние 25 лет число случаев инвалидности от них сократилось на 21,6%, это соответствует мировому тренду.
Ранее, напомним, “Ъ” уже писал об основных причинах смертности и инвалидности в РФ (подробнее см. “Ъ” от 8 октября 2016 года). Так, наиболее частой причиной смерти в России по итогам 2015 года была ишемическая болезнь сердца (32,3% от всех смертей), второй и третьей из главных причин были также болезни системы кровообращения (ишемический инсульт и геморрагический инсульт — 18,9%), на четвертом месте — болезнь Альцгеймера (2,9%), на пятом — рак легких (2,8%). Наиболее частые причины потери здоровья — проблемы с опорно-двигательным аппаратом (15,4% случаев), потеря слуха (9,8%) и депрессивные расстройства (6,8%).
В целом же в рейтинге GBD Россия занимает довольно скромное для страны с развитой системой здравоохранения место — 103-е среди 188 стран, для которых собраны данные соответствующих индексов. Причины, которые определяют эту ситуацию, для мира довольно необычны. Так, Россия, по оценке GBD, имеет крайне высокий уровень суицидов, входя по показателям в топ-5 в мире. Проблемы с потреблением алкоголя в стране относительно высоки, но в мировые лидеры по этому показателю РФ не входит, как и с точки зрения смертности от ВИЧ и гепатита B. Уровень проблем страны с туберкулезом также внутри страны скорее преувеличивается, как и проблемы с качеством воздуха и воды, и масштабом смертности в ДТП. В России высок уровень убийств, несмотря на относительно небольшие проблемы с общим уровнем насилия (высок только уровень насилия, затрагивающий детей). Наконец, по оценкам GBD, в России весьма немал масштаб пищевых отравлений населения и серьезны проблемы, связанные с курением.
Распространенность отдельных заболеваний в мире с 2000-х годов выросла: на 15,7% увеличилось число случаев болезни Паркинсона, на 2,4% — болезни Альцгеймера, на 3,1% — болезни двигательного нейрона, на 8,9% — злокачественных опухолей мозга и нервной системы. В абсолютном измерении чаще всего среди неврологических заболеваний сейчас встречаются головная боль напряжения (около 1,5 млрд случаев), мигрень (около 1 млрд случаев), головная боль как побочный эффект лекарственной терапии (около 60 млн случаев), болезнь Альцгеймера и другие деменции (около 46 млн случаев).
Напомним, в рамках международной классификации болезней к нервным заболеваниям относятся инсульт, менингит, энцефалит, столбняк, болезнь Альцгеймера и другие деменции, болезнь Паркинсона, эпилепсия, множественный склероз, болезнь двигательного нейрона (боковой амиотрофический склероз), мигрень, головные боли разных типов, злокачественные опухоли мозга и нервной системы. Анастасия Мануйлова

Рубрика: Медицина
Дата публикации: 30.01.2019 2019-01-30
Статья просмотрена: 590 раз
Анализируется проблема разрозненности лечения больных с заболеваниями комплексной психоневрологической природы, недостаток профильных специалистов в этом контексте, лишь временная эффективность лечения пациентов сугубо средствами неврологии. Рассматривается влияние стрессовых состояний и негативных психологических установок на развитие неврологических симптомов и заболеваний; способы комплексного лечения.
Ключевые слова: психология, психиатрия, психолог, психотерапевт, неврология, невропатология, диагностирование, лечение, психосоматия, невроз, ВСД (вегето-сосудистая дистония), панические атаки, тревожные состояния, навязчивые состояния.
The problem of fragmentation of treatment of patients with diseases of the complex psychoneurological nature, the lack of specialized specialists in this context, and only the temporal efficiency of treatment of patients with exclusively neurological means are analyzed. The significance of stress states and negative psychological settings on the development of neurological symptoms and diseases is considered. Methods of complex treatment.
Keywords. psychology, psychiatry, psychologist, psychotherapist, neurology, neuropathology, diagnosis, treatment, psychosomatics, neurosis, vegetovascular dystonia, panic attacks, anxiety states, obsessive states.
Введение. На практике часто бывает, что человек болен определенными нервными заболеваниями, однако не может их правильно интерпретировать. В нашем консервативном обществе чаще всего за помощью он в первую очередь обращается к неврологу, невропатологу. У данного врача он получает курс лечения (например, стандартные мексиприм, луцетам и т. п.), который чаще всего помогает лишь на время. В силу внутренних установок, главным образом переживаний, нередко заболевания возвращаются, и всё повторяется по кругу.
Конечно, грамотный невролог интересуется образом жизни и мыслями пациента, однако в силу непрофессионального подхода происходит это поверхностно, часто благодаря опыту врача.
Врачи психотерапевтического профиля при этом часто остаются в стороне либо решают проблемы со своими пациентами так же обособленно.
Затронутая тема — это проблема наличия в медицинской практике врачей-диагностов, каких рядовой обыватель привык видеть в образе всеведущего доктора Хауса из одноимённого сериала. Функциональный диагност — это врач, специализацией которого является проведение глубокого комплексного обследования пациента. В отечественной медицине такой практике уделено меньшее внимание. Психоневрология отлично вписывается и при диагностировании как комплексная проблема. Психоневрология — это раздел медицины, включающий психиатрию и неврологию и изучающий пограничные их разделы — неврозы, психопатии и т. п., а также психогигиену и психопрофилактику. Существуют и психоневрологические отделения в больницах. Главная цель — сделать уже доказанные взаимосвязи применимыми для лечения на практике повсеместно. Ведь еще в предвоенные годы В. М. Бехтеревым был создан Психоневрологический институт, проблема уже тогда рассматривалась комплексно. В начале ХХ века им было организовано новое научное направление, названное им психоневрологией, которое соответствует всем запросам, предъявляемым сегодня наукой к междисциплинарному изучению нервной системы пациента.
Так, при обособленном обследовании у невролога на ранних этапах заболеваний нередко в анализах может быть относительная норма, в то время как психотерапевт заметит отклонения. Поэтому при совмещении психологии и неврологии мы имеем отличные прогностический и предупредительный эффекты, не говоря уже о более эффективном диагностировании и лечении.
Однако прежде чем рассуждать об этом, проследим связь между психологическими и неврологическими компонентами заболевания, оценим, как часто такое можно проследить.
Факторами риска здесь нередко являются хронические и острые стрессовые ситуации, депрессии. Однако стандартные рекомендации невролога относительно приведения в порядок режима дня, образа жизни и питания могут не сработать: человек часто страдает изматывающими навязчивыми состояниями, которые не отпускают его по абсолютно разным причинам. Таким образом, смена образа жизни (являясь и у психотерапевта одной из главных рекомендаций) может не помочь, не будучи подкрепленной дополнительной психологической работой с пациентом. Некоторые люди чрезмерно мнительны, у других слабая от природы нервная система, третьи перенесли большие переживания в жизни (в том числе по поводу своего здоровья, ухудшения которого и боятся).
В данном случае, когда человек испытывает неврологические симптомы (головокружения, тремор, онемения, шаткость походки, невнятность речи, бросание в жар или в холод, заторможенность, снижение концентрации, растерянность, снижения зрения), вызванные переживаниями, из-за этого он начинает переживать ещё больше, что в свою очередь вновь усиливает неврологические симптомы. Таким образом человек загоняет себя в депрессивно-неврологическую яму, что сопровождается снижением продуктивности и общего самочувствия, тревожными состояниями разной силы (вплоть до панических атак), сбоями различных систем организма, например зрения, где вегетативно-сосудистый фактор имеет большое значение.
Описываемая картина часто свойственна неврозам, которые включают в себя дополнительно целый комплекс вариаций: неврастения, истерия, навязчивые состояния и пр. Невроз — одно из самых часто встречающихся нервно-психических заболеваний. Главная причина неврозов — психические травмы, значимость которых определяется не физическим воздействием, а информационным значением. Другими словами, невроз — это болезнь, которая развивается в результате воздействия информации. Неврозы и невротические состояния причисляют к обратимым нарушениям нервной деятельности. Прогноз при психотерапии неврозов чаще всего положительный.
Часто подобные заболевания сопровождаются психосоматическими недугами (влияние психологических факторов на возникновение и течение телесных заболеваний). Это те же неврологические симптомы, но имеющие ещё более выраженную психологическую подоплёку, и вариации проявлений могут быть разными. Из распространённого: человек может ощущать сложности с дыханием, может болеть сердце, голова (локализация, как правило, затрагивает наиболее важные системы органов).
Человек не избежит заболевания, если избегает самой проблемы. Здесь принят за основу механизм вытеснения, своеобразная психологическая защита. Человек отбрасывает неприятные ему мысли, боясь напрямую взглянуть на них, и поэтому они просто переходят на другой уровень, никуда при этом не пропадая. Все наши проблемы впоследствии преобразуются из социального (то есть межличностных взаимоотношений) или психологического уровня (невыполненных желаний, наших мечтаний и влечений, подавленных эмоций, внутренних конфликтов) на уровень физиологии [4].
Встречается, хоть и реже, и обратная картина, когда не психика провоцирует неврологические проблемы, а наоборот. Например, при недостатке питания мозг будет сигнализировать о своих проблемах с помощью тревог и т. п. Многие врачи отмечают такой эффект при шейных остеохондрозах. Однако, как правило, развитие заболевания идёт одновременно по двум векторам.
Отдельно стоит упомянуть и психоневрологический комплекс расстройств после некоторых тяжёлых заболеваний, поражений сосудистой системы, мозга и т. п.
Встречаются и совсем нетривиальные причины, такие как воздействие токсичных веществ на организм. Так, данные экспериментального исследования выявили влияние малых концентраций ртути на снижение слуховой и зрительной памяти, эмоциональную неустойчивость и снижение контроля над эмоциями (обследовано непосредственно на производстве 107 человек, работающих в условиях воздействия паров ртути) [2].
Как видим, причины могут быть разными, но психические и неврологические проявления очень часто отмечаются вместе.
Лечение же должно строиться следующим образом: пациент, попадая к неврологу, проходит лечение с помочью медикаментозных препаратов (при необходимости) и коррекции образа жизни, после чего направляется к психологу или психотерапевту, где с помощью бесед, специальных тестов и других методик анализируется источник проблемы (например, систематические проблемы на работе, страх перед ответственными задачами, откладывание их в долгий ящик и накапливание, из-за чего пациенту кажется невыполнимой даже простая задача). Формируется правильное отношение к вещам, человек понимает, что источник страха — он сам, что боязнь каких-либо заболеваний безосновательна или преувеличена. (Главная задача психотерапевта — это борьба с иррациональными установками психики, идущими вразрез со здравой логикой). Дополнительно корректируются данные ранее неврологом рекомендации с учётом психогигиены и психопрофилактики; могут использоваться и специфические методы: гипнозы, релаксации, медитации, специальные упражнения.
В то же время медицина не стоит на месте, и всё чаще начинают появляться на рабочих местах врачи, объединяющие две стороны проблемы, — психоневрологи.
3. Незнанов Н. Г. и др. Школа В. М. Бехтерева: от психоневрологии к биопсихосоциальной парадигме. СПб., 2007.
4. Тополянский В. Д., Струковская М. В. Психосоматические расстройства. — М.: Медицина, 1986. 384 с.
- Темы
- Исследования
- Колонки
- Тесты
- Подкасты
- Книги
- Списки литературы
- Фрагменты
- Картотеки
- .
За последние четверть века в мире значительно увеличилось количество смертей и инвалидностей по причине неврологических заболеваний (синдром Альцгеймера, болезнь Паркинсона, инсульты, эпилепсия и т.д.). Этой проблеме посвящен новый отчет международного проекта Global Burden of Disease (GBD), опубликованный в журнале The Lancet. Один из его участников – профессор факультета социальных наук НИУ ВШЭ Василий Власов.
Меньше смертей, но больше страданий
Неврологические заболевания (НЗ) находятся в числе ведущих причин смертности и инвалидности в современном мире. По итогам 2015 года они на первом месте среди обстоятельств, приведших к ухудшению качества жизни (10,2% от общего количества DALYs (disability adjusted life years – годы жизни с поправкой на инвалидность*), и на втором месте – среди причин смертности (16,8% от общего количества смертей).
Наиболее распространенные НЗ в мире – головная боль напряжения (сдавливающая, наиболее часто встречающаяся, около 1,5 млрд случаев), мигрень (около 1 млрд случаев), головная боль как побочный эффект лекарственной терапии (около 60 млн случаев), болезнь Альцгеймера и другие деменции (около 46 млн случаев). В течение 25 лет (с 1990 по 2015 гг) число смертей от неврологических заболеваний увеличилось на 36,7%, масштабы инвалидностей (DALYs) – на 7,4%.
Одна из главных причин того, почему неврологических заболеваний стало больше – увеличение продолжительности жизни. Люди живут дольше и, соответственно, чаще, чем несколько десятков лет назад страдают деменциями, поясняет Василий Власов. Еще одна причина – увеличение численности населения на планете. Чем больше людей, тем больше заболеваний регистрируется.
Тем не менее, если смотреть из расчета случаев на 100 000 населения и учитывать изменения возрастной структуры, то есть положительная динамика – сокращение количества смертей и количество инвалидностей (DALY) на фоне НЗ – на 26 и 29,7% соответственно.
К группе неврологических заболеваний относятся: инсульт, менингит, энцефалит, столбняк, болезнь Альцгеймера и другие деменции, болезнь Паркинсона, эпилепсия, множественный склероз, болезнь двигательного нейрона (боковой амиотрофический склероз), мигрень, головные боли разных типов, злокачественные опухоли мозга и нервной системы и ряд других болезней.
За четверть века из расчета на 100 000 населения увеличилась распространенность таких заболеваний, как болезнь Паркинсона (на 15,7%), болезнь Альцгеймера (на 2,4%), болезнь двигательного нейрона (на 3,1%), злокачественных опухолей мозга и нервной системы (на 8,9%).
География заболеваний
Неврологические заболевания значительно распространены как в благополучных, так и в развивающихся и бедных странах. Тем не менее, самые низкие показатели инвалидности (менее 3000 на 100 000 населения) и смертности (менее 100 на 100 000 населения) вследствие НЗ – в странах с высокими доходами, а также в государствах Латинской Америки. Самые высокие показатели (более 7000 и более 280 на 100 000 населения соответственно) в Афганистане и ряде стран Африки. Россия, как отметил Василий Власов, по потерям от нервных болезней находится на среднем уровне вместе с Китаем и Индией. Это, по его словам, связано как с относительно высокой смертностью, так и распространенностью инсульта.
Есть значимые различия в распространенности заболеваний в зависимости от пола и возраста. Так мужчины чаще, чем женщины заболевают инфекционными НЗ, инсультом, болезнью Паркинсона. Основное бремя инфекционных неврологических заболеваний, а также эпилепсии приходится на молодой возраст, в особенности – на детей до пяти лет. Головные боли чаще характерны для людей молодого и зрелого возраста – от 25 до 49 лет. Другие неврологические заболевания наиболее распространены среди пожилых.
Количество пациентов, которым будет нужна помощь врачей, специализирующихся в неврологических расстройствах и соответствующие условия лечения и ухода, будет расти в ближайшие десятилетия. Поэтому правительства и органы здравоохранения должны думать над тем, как обеспечить должный уровень этой помощи, в том числе качественное поддержание условий жизни для хронических больных, отмечают исследователи. IQ

Сегодня большинство пациентов врачей общей практики — это больные с сосудистой патологией, включающей неврологические проблемы. Но современные терапевты плохо знают неврологию, да и времени для качественного опроса, осмотра и анализа клинических данных у терапевта недостаточно. Следовательно, врач поликлиники должен уметь выделять ситуации, когда не нужно заниматься пациентом самостоятельно, а, не теряя времени, направить его к неврологу.
Выдающийся невролог современности академик Александр Моисеевич Вейн говорил, что нужно заниматься междисциплинарной медицинской практикой, а не делить человека по частям, попадающим в поле зрения узких специалистов. Сегодня нет болезней узкого профиля, болезней какого-то отдельного органа или системы. Человек един и представляет собой сложный организм, все части которого взаимосвязаны, поэтому для лечения необходим системный, целостный подход.
Часто в поликлинике можно видеть больных, посещающих один кабинет за другим в надежде получить необходимую помощь, и врачей, которые, испытывая диагностические трудности, не знают, куда им направить пациентов и с чего начать. Среди причин сложившейся ситуации можно выделить отсутствие достаточного времени для качественного опроса, осмотра и анализа клинических данных, невозможность в силу объективных обстоятельств обсуждения проблем с коллегами.
Это обуславливает назначение многочисленных исследований и нередко ненужных лекарственных препаратов, что в конечном счете удлиняет время постановки правильного диагноза. Следовательно, врач поликлиники должен уметь выделять ситуации, когда не нужно заниматься пациентом самостоятельно, а, не теряя времени, направить его к неврологу.
Выделяют 15 основных неврологических синдромов, при выявлении которых терапевту следует направить пациента к неврологу:
- ✅ Боль в спине
- ✅ Временная потеря сознания
- ✅ Внезапное головокружение
- ✅ Острый вестибулярный синдром
- ✅ Внезапная слабость в конечности или асимметрия лица
- ✅ Нарушения речи
- ✅ Боль и онемение в лице
- ✅ Неустойчивость, пошатывание
- ✅ Нарушения памяти
- ✅ Онемение
- ✅ Нарушения сна
- ✅ Нарушения позы головы или шеи
- ✅ Затруднения при письме
- ✅ Непроизвольные движения
- ✅ Тремор
БОЛЬ В СПИНЕ
- ✅ связь боли в спине с предшествующей травмой;
- ✅ иррадиация боли в ногу, ощущение онемения пальцев стопы, слабости конечности, появление недержания мочи и кала;
- ✅ сочетание боли с лихорадкой, лейкоцитозом, лимфаденопатией, ускорением СОЭ, повышением уровня С-реактивного белка;
- ✅ немотивированное похудение, анемия, лихорадка;
- ✅ появление боли в молодом возрасте, ее продолжительность и воспалительный характер: усиление в покое, особенно ночью и под утро, уменьшение при физической нагрузке (разминке);
- ✅ наличие в анамнезе заболеваний, которые также могут сопровождаться острой болью в спине.
Например, боль только в ночное время, повышение температуры тела, анемия, ускорение СОЭ — проявления опасных заболеваний, часто приводящих к летальным исходам. Тщательное изучение жалоб, анамнеза, осмотр пациента в сочетании с данными стандартных лабораторных тестов — клинического анализа крови, включая обязательное определение СОЭ, и анализа мочи — остаются основой стартовой диагностики пациента с болью в спине.
Помочь врачу поликлиники быстро справиться с поставленной задачей в сжатые сроки амбулаторного приема призваны домены, разработанные на кафедре нервных болезней Первого МГМУ им. И. М. Сеченова. Это система коротких вопросов и тестов, характеризующих рисунок боли, что в конечном итоге способствует подбору адекватной терапии.
В настоящее время для проведения программы персонифицированной терапии предложено 10 доменов: 5 для оценки фенотипа боли и 5 — для оценки социального статуса пациента.
Например, если мы приходим к выводу, что:
- Боль связана с воспалением, то препараты выбора — нестероидные противовоспалительные препараты (НПВП), потому что именно они действуют на механизмы воспаления, особенно острого.
- При хроническом воспалении на первый план выходят хондропротекторы, действующие на цитокины, активирующиеся при хронической боли.
- При мышечном спазме необходимы миорелаксанты.
- При миофасциальном синдроме показан комплекс мероприятий: блокада триггерных точек, сухая пункция, тейпирование, массаж, мануальная терапия.
- Центральная сенситизация имеет очень сложный механизм и представляет собой гиперчувствительность центральных сенсорных нейронов (аллогения, гипералгезия, гиперпатия). В фармакотерапии этого домена используют такие препараты, как прегабалин, габапентин, которые закрывают кальциевые каналы, уменьшают выброс медиаторов боли, снижают возбудимость центральных сенсорных нейронов.
- Нейропатический домен (радикулопатия) представлен болью, связанной с компрессией/повреждением нервных волокон.
Для диагностики этого домена важно наличие определенной клинической картины в сочетании с объективными симптомами, выявляемыми при осмотре.
Характеристика боли, ассоциированной с радикулопатией:
Объективные признаки, выявляемые при осмотре пациента:
- ✅ неврологические симптомы: гипестезия (снижение различных видов чувствительности: температурной, болевой, тактильной и др.);
- ✅ провокация боли с помощью двигательных тестов (например, симптом Ласега, который считается положительным в случае возникновения болезненности при медленном подъеме вытянутой ноги в положении больного на спине, связанной с натяжением седалищного нерва).
Оценка составляющих домена социального статуса пациента, таких как психосоциальные факторы, продолжительность и качество ночного сна, физическая активность, когнитивные функции, наличие коморбидной патологии, особенно в случае их коррекции, также помогает ликвидации хронического болевого синдрома.
Таким образом, персонифицированная программа лечения боли предусматривает индивидуальный подход.
ВРЕМЕННАЯ ПОТЕРЯ СОЗНАНИЯ
Кратковременная потеря сознания может быть обусловлена множеством причин, которые находятся в компетенции разных специалистов: кардиологов, терапевтов, неврологов, эндокринологов, гинекологов и др., однако частой причиной обмороков могут быть неврологические заболевания.
Так, обязательным показанием к консультации невролога являются приступы потери сознания, сопровождающиеся признаками, характерными для эпилепсии (внезапное начало, судороги, прикус языка, упускание мочи, дезориентация).
Кратковременной потерей сознания может проявляться транзиторная ишемическая атака (ТИА). Следует отметить, что судорожные подергивания могут быть у больных с вазовагальными обмороками, возникающими на фоне эмоционального стресса, ортостатической нагрузки. Такие больные в консультации невролога не нуждаются.
Учитывая факт, что потеря сознания до выяснения ее причины представляет угрозу жизни пациента, необходима обязательная консультация невролога.
ВНЕЗАПНОЕ ГОЛОВОКРУЖЕНИЕ
Направление к неврологу требует внезапно возникающее головокружение в сочетании с очаговыми неврологическими нарушениями, такими как атаксия, глухота, вертикальный или вращательный нистагм и др., что может быть проявлением ТИА или инсульта.
ОСТРЫЙ ВЕСТИБУЛЯРНЫЙ СИНДРОМ
Как правило, является проявлением периферического головокружения и связан с вестибулярным нейронитом, однако в редких случаях этот синдром (головокружение, тошнота, рвота, неустойчивость походки (дисбазия)) может быть проявлением инсульта.
Поэтому у взрослых с внезапно возникшим острым вестибулярным синдромом следует выполнить тест HINTS, не пытаясь самостоятельно назначать какие-либо симптоматические лекарственные препараты. Если он окажется положительным, требуется немедленное проведение нейровизуализации и консультация невролога для исключения инсульта.
ВНЕЗАПНАЯ СЛАБОСТЬ В КОНЕЧНОСТИ И АСИММЕТРИЯ ЛИЦА
Внезапно возникшая или нарастающая асимметрия лица в сочетании со слабостью в руке и нарушением речи в первую очередь требуют исключить инсульт. Для подтверждения диагноза при выявлении самых ранних признаков болезни достаточно провести очень простые тесты:
- ❗ Лицо выглядит необычно? — Попросите больного улыбнуться.
- ❗ Речь звучит странно? — Попросите больного повторить фразу.
- ❗ Одна рука падает вниз? — Попросите больного поднять обе руки.
При подозрении на инсульт необходимо срочно направить больного на нейровизуализацию и к неврологу.
Асимметрия одной половины лица может наблюдаться при поражении лицевого нерва (невропатия), которое возникает внезапно и может сопровождаться другими симптомами: глазная щель на пораженной стороне не закрывается, вода и жидкая пища выливаются изо рта, наблюдаются слезотечение и нарушение вкуса.
Очень важно немедленно направить больного к неврологу, потому что лечение, начатое позднее 3-х суток от начала заболевания, может быть неэффективным, что грозит не только асимметрией лица, но и офтальмологическими проблемами (конъюнктивитами, кератитами и даже утратой зрения). Медленно прогрессирующее поражение лицевого нерва наблюдается при онкологическом поражении головного мозга (например, при опухоли мостомозжечкового угла).
НАРУШЕНИЯ РЕЧИ
Могут иметь разные проявления: афазия, алалия, брадилалия, дизартрия, дизорфография, дисграфия, дислексия, дислалия и др. У взрослых они практически всегда свидетельствуют о различных неврологических заболеваниях. Так, внезапное нарушение речи может быть связано с транзиторной ишемической атакой или являться ранним признаком инсульта, а прогрессирующее — проявлением бокового амиотрофического склероза. Поэтому в случае этого серьезного неврологического синдрома требуется обязательно направить больного к неврологу.
БОЛЬ И ОНЕМЕНИЕ В ЛИЦЕ
Если боль в лице интенсивная, проявляется в виде приступов длительностью от 3 до 30 секунд, возникает при разговоре или провоцируется прикосновением, то вероятный диагноз — невралгия тройничного нерва (тригеминальная невралгия).
Эта самостоятельная неврологическая проблема часто связана с компрессией сосудов корешка тройничного нерва. У пожилых пациентов при гиперчувствительности кожи в височной области, нарушениях жевания и ускорении СОЭ можно заподозрить височный артериит, который часто путают с мигренью. Необходимо выполнить анализ крови с оценкой СОЭ и направить больного к неврологу для исключения этой патологии.
НЕУСТОЙЧИВОСТЬ, ПОШАТЫВАНИЕ (ДИСБАЗИЯ)
Внезапно возникшие и нарастающие неустойчивость и пошатывание — опасный сигнал, который может свидетельствовать о ТИА или инсульте, в связи с чем требуется срочно направить пациента к неврологу.
К неврологическим симптомам относится также постепенно нарастающая неустойчивая походка, свидетельствующая об алкогольной полинейропатии, В 12 -дефицитной анемии и нормотензивной гидроцефалии. Такие больные также нуждаются в консультации соответствующего специалиста. При жалобах на неустойчивость рекомендован тест на постуральную реакцию после коротких толчков.
НАРУШЕНИЯ ПАМЯТИ
ОНЕМЕНИЕ
Как правило, жалоба на онемение конечностей не вызывает серьезного беспокойства врача, однако этот симптом может быть проявлением следующих неврологических заболеваний:
Таким образом, при жалобах на онемение больного обязательно требуется направить к неврологу.
НАРУШЕНИЯ СНА
Консультация невролога показана при следующих видах нарушений сна:
- ✅ выраженная дневная сонливость (нарколепсия);
- ✅ расстройства поведения во сне (парасомнии: сомнамбулизм, ночные кошмары и др.);
- ✅ выявление симптомов, свидетельствующих об эпилептических приступах во сне.
НАРУШЕНИЯ ПОЗЫ ГОЛОВЫ ИЛИ ШЕИ
ЗАТРУДНЕНИЯ ПРИ ПИСЬМЕ
Таким образом, к неврологу направляются пациенты, у которых нарушение положения руки при письме и нарушение почерка не связано с мышечно-скелетной патологией.
НЕПРОИЗВОЛЬНЫЕ ДВИЖЕНИЯ
Непроизвольные движения в лице, конечностях и туловище — трудная диагностическая задача как для терапевтов, так и для неврологов. Тем не менее при их выявлении необходимо задуматься о специфических заболеваниях (фокальные или генерализованные дистонии) и направлять больных к неврологу.
Таким образом, при жалобах на онемение больного обязательно требуется направить к неврологу.
НАРУШЕНИЯ СНА
Консультация невролога показана при следующих видах нарушений сна:
- ✅ выраженная дневная сонливость (нарколепсия);
- ✅ расстройства поведения во сне (парасомнии: сомнамбулизм, ночные кошмары и др.);
- ✅ выявление симптомов, свидетельствующих об эпилептических приступах во сне.
ТРЕМОР
Эссенциальный тремор усиливается при движении, а тремор при болезни Паркинсона, наоборот, сильнее в покое и исчезает (либо значительно уменьшается) с началом действий. Кроме этого, при болезни Паркинсона тремор вначале может казаться изолированным симптомом и, как правило, начинается с рук. Позже присоединяется тремор головы. Необходимо проводить дифференциальную диагностику этих состояний, так как они имеют разную природу и, соответственно, разные подходы к лечению. Тремор может возникать у практически здоровых людей при волнении, эмоциональном и физическом перенапряжении. Направить к неврологу следует пациента, у которого есть постоянный тремор в руках и/или ногах.
Таким образом, структурированы и изложены основные неврологические синдромы и скрининговые тесты, имеющие высокое диагностическое значение, которые помогут провести грамотную маршрутизацию больного к профильному специалисту, что значительно сократит время пребывания пациента в коридорах поликлиники и время, необходимое врачу для постановки правильного диагноза и назначения адекватной терапии.

Нейропатия: что это? виды нейропатии, какие причины, чем опасна, к чему приводит, как лечить нейропатию?
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Читайте также:


