Качество жизни пациентов с болезнью паркинсона

Рубрика: Медицина
Дата публикации: 18.04.2016 2016-04-18
Статья просмотрена: 865 раз
В статье приведены собственные результаты исследования оценки качества жизни пациентов с болезнью Паркинсона и вторичным паркинсонизмом.
Ключевые слова: болезнь Паркинсона, вторичный паркинсонизм, оценка качества жизни.
Resume: The article presents the results of its own studies life quality assessment of patients with Parkinson’s disease and secondary parkinsonism.
Keywords: Parkinson’s disease, secondary parkinsonism, life quality assessment.
Актуальность. Болезнь Паркинсона (БП) — идиопатическое медленно прогрессирующее нейродегенеративное заболевание головного мозга, основой которого является поражение пигментсодержащих дофаминергических нейронов плотной части черной субстанции с накоплением в них белка -синуклеина и образованием особых внутриклеточных включений (телец Леви).Двигательные расстройства, необходимость частого приема лекарственных средств, ограничение повседневной активности приводят к ухудшению качества жизни пациентов. Для болезни Паркинсона характерны также вегетативные и психические расстройства, которые приводят к стойкому ограничению всех аспектов нормальной жизни человека. Изучение качества жизни (КЖ)пациентов важнодля совершенствования стратегии и тактики повышения эффективности оказания медицинской помощи населению.
Цель: оценка КЖ больных с БП и вторичным паркинсонизмом для разработки рекомендаций по лечению и реабилитации, помогающих решению проблем, затрудняющих жизнедеятельность пациента.
Задачи:
- Оценить КЖ пациентов с БП и вторичным паркинсонизмом при помощи опросников SF-36 и EQ-5D;
- Сформулировать индивидуальные рекомендации пациентам с БП для улучшения их повседневной активности и способности функционировать в соответствиис обычными жизненными задачами.
Результаты иих обсуждение. Средний возраст пациентов с болезнью Паркинсона и вторичным паркинсонизмом составил 67,5±6,3 и 62,3±13,05 лет соответственно, тяжесть БП по Хен-Яру 2,07±0,85. Длительность заболевания в среднем составила 5,5±2,1 лет.В группе пациентов с БП у 75 % имелись немоторные нарушения. 54,6 % опрошенных отметили, что их здоровье стало гораздо хуже, чем год назад; 50,0 % утверждают, что не испытывают никакой физической боли, умеренную и сильную боль испытываю 32,0 % и 18,0 % соответственно.
С помощью опросника SF-36 произведён расчёт четырех показателей, характеризующих физический статус респондента (физическое функционирование,роль физических проблем в ограничении жизнедеятельности, интенсивность боли, общее состояние здоровье), и четырех показателей, отражающих его психологический статус (психическое здоровье, роль эмоционального состояния в ограничении жизнедеятельности, социальное функционирование, жизненная активность). При обработке данных (рисунок 1) были выявлены достаточны низкие баллы, что свидетельствует о невысоком уровне КЖ пациентов в исследуемых группах.
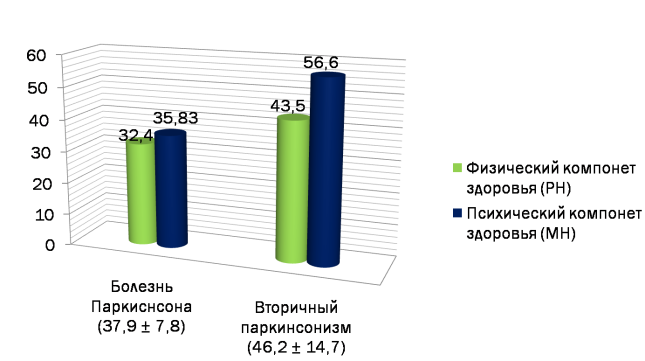
Рис. 1. Физический и психический компоненты здоровья в исследуемой группе (SF-36)
Результаты приведены на графике в виде балльных оценок по 8 шкалам (рисунок 2). Статистически значимые различия получились по показателю RE (эмоциональное функционирование).
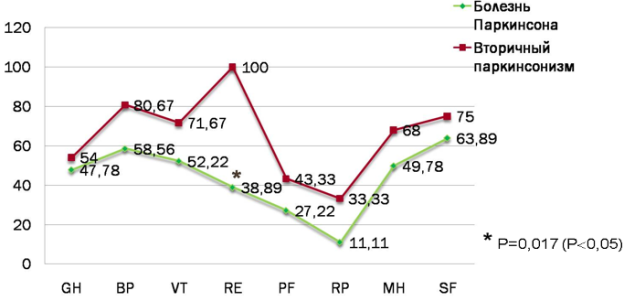
Рис. 2. Показатели качества жизни по шкале SF-36
Были оценены немоторные проявления заболевания (рисунок 3), которые не только сопровождают все стадии БП, но и в значительной степени определяют КЖ этих пациентов и нередко являются причиной их инвалидизации. У пациентов с БП в большей степени выражены немоторные нарушения.
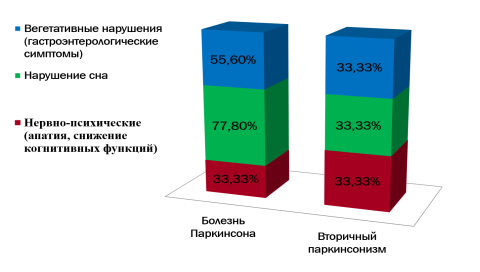
Рис. 3. Немоторные нарушения в исследуемых группах
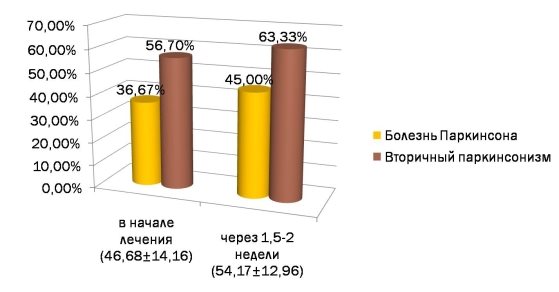
Рис. 4. Состояние здоровья пациентов, по их мнению, при исследовании по опроснику EQ-5D
Динамика по шкале EQ-5D через 1,5–2 недели пребывания встационаре (n=12)
Шкалы опросника EQ-5D
Степень выраженности нарушений
Первоначальное тестирование (%)
Повторное тестирование через 1,5–2 недели (%) (после медикаментозной терапии, физиотерапии, массажа)
Болезнь Паркинсона – хроническое прогрессирующее нейродегенеративное заболевание. Лечение данной патологии требует высокого профессионализма врачей. В Юсуповской больнице проводится эффективная терапия болезни Паркинсона с применением современных схем фармакотерапии и проведением комплексных реабилитационных мероприятий.

Симптомы болезни Паркинсона
При болезни Паркинсона происходит дегенерация нигростриарных нейронов, нейронов голубого пятна, а в нервных клетках появляются внутриклеточные включения (тельца Леви), являющиеся продуктами дегенерации белков. Вырабатывается недостаточное количество дофамина, в избытке продуцируется возбуждающая аминокислота глутамат и нейромедиатор ацетилхолин (в неостриатуме). Имеет место также недостаточный синтез норадреналина, серотонина, а также ацетилхолина в коре головного мозга.
Вследствие дегенерации нейронов чёрного ядра и нарушения функционирования нейрональных кругов у пациентов, страдающих болезнью Паркинсона, развиваются двигательные нарушения. Вначале в патологический процесс вовлекаются конечности на одной стороне тела.
Неврологи выявляют следующие симптомы:
- гипокинезию;
- тремор покоя;
- ригидность;
- постуральную неустойчивость.
Проявлением ригидности является пластическое повышение мышечного тонуса, нарастающее в процессе исследования. На развёрнутых стадиях болезни Паркинсона возникает постуральная неустойчивость. Для неё характерны пошатывание при ходьбе, частые падения, пропульсии (склонность падать вперёд). Больные нуждаются в использовании опорных приспособлений (палки, треноги).
У 30-70% пациентов развиваются депрессивные состояния, 20-40% больных страдают когнитивными расстройствами, а 20% психотическими нарушениями, но следует отметить, что психозы при болезни Паркинсона чаще всего провоцируются противопаркинсоническими препаратами . Вегетативная дисфункция проявляется ортостатической гипотензией, запорами, нарушениями мочеиспускания, себореей, слюнотечением и прочими расстройствами. Довольно часто встречаются такие явления, как хроническая усталость и боли различной локализации. В зависимости от того, какой двигательный симптом преобладает в клинической картине болезни Паркинсона, выделяют дрожательную, акинетико-ригидную, ригидно-дрожательную и дрожательно –ригидную формы, последние две формы удобно объединять в смешанные формы заболевания.
Классификация болезни Паркинсона по Хен-Яру
Неврологи пользуются классификацией болезни Паркинсона по Хен-Яру. Выделяют пять степеней тяжести:
- первая стадия характеризуется наличием односторонних симптомов Паркинсонизма (гемипаркинсонизм);
- во второй стадии признаки заболевания распространяются на другую сторону, постуральная неустойчивость отсутствует;
- в третьей стадии присоединяется умеренная постуральная неустойчивость;
- для четвёртой стадии характерно значительное ограничение двигательной активности, но пациенты сохраняют способность передвигаться самостоятельно;
- на пятой стадии болезни больной прикован к инвалидному креслу или постели.
Сколько живут пациенты с болезнью Паркинсона? Менее благоприятный прогноз при акинетико-ригидных форме, поскольку она обычно быстрее прогрессирует и харатеризуется более разнообразными и более тяжёлыми немоторными симптомами. У пациентов рано развивается развитие постуральная нестабильность и деменция, они значительно раньше становятся инвалидами. Относительно благоприятное течение болезни Паркинсона характерно для дрожательной формы и при левостороннем дебюте заболевания.
На продвинутых стадиях болезни характерно развитие моторных фуктуаций, т.е. двигательных колебаний, а также недвигательных симптов в течение суток, связанных с длительным приёмом леводопы. В наиболее простом виде флуктуации проявляются зависимостью состояния от каждой принятой дозы леводопы, в дальнейшем эта связь теряется, появляются непредсказуемые непроизвольные движения конечностей, болезненные дистонические спазмы конечностей.
Клинические признаки пятой стадии болезни Паркинсона
На последней стадии болезни Паркинсона у пациентов появляются двигательные флуктуации, лекарственные дискинезии, нарушается ходьба, они падают или застывают на месте. Характерны акинетические и немоторные (вегетативные, когнитивные, нейропсихические) кризы.
Последняя стадия болезни Паркинсона характеризуется прогрессированием всех симптомов:
- двигательных нарушений;
- тремора и скованности движений;
- нарушения глотания;
- невозможности контролировать мочеиспускание и дефекацию.
На последней стадии болезни Паркинсона больной находится в инвалидной коляске, его кормят с помощью специальной ложки. Нередко развивается деменция и тяжёлая депрессия, возникают суицидальные мысли. Из этого состояния пациентов успешно выводят неврологи Юсуповской больницы. Врачи применяют современные схемы лечения заболевания эффективными препаратами, которые уменьшают выраженность симптомов и продлевают продолжительность жизни.
Паркинсона болезнь и продолжительность жизни
- возраста пациента к моменту начала болезни;
- клинической формы заболевания;
- своевременности и адекватности фармакотерапии;
- сопутствующих заболеваний
- индивидуально заложенной генетической программой
Неврологи выделяют следующие варианты темпа прогрессирования болезни Паркинсона:
- быстрый, характеризующийся достижением 3-й стадии в течение 5 или менее лет;
- умеренный, при котором 3 стадия наступает через 5-10 лет;
- медленный, со сменой стадий в течение более 10 лет.
Пятая стадия включает состояния от возможности ходьбы с посторонней помощью в пределах квартиры или палаты, больничного коридора до терминального состояния, когда больной полностью обездвижен, у него сформировались паркинсонические деформации конечностей, позвоночника, часто такие больные находятся в эмбриональной позе. Пятая стадия характеризуется как выраженностью моторных флуктуаций и дискинезий, так и их регрессом на конечном этапе, когда наиболее эффективный класс противопаркинсонических препаратов значительно теряет свою силу. Некоторое время ставился вопрос о целесообразности назначения противопаркинсонических препаратов в таких случаях, однако леодопасодержащие препараты поддерживают функцию глотания и предотвращают в какой-то степени аспирационную пневмонию.
На пятой стадии заболевания большое значение имеет качество ухода и профилактики осложнений, ведь у пациентов развиваются пролежни, нарушается деятельность лёгких и сердца. Высококвалифицированные медицинские сёстры Юсуповской больницы осуществляют профессиональный уход. Но следует заметить, что по данным эпидемиологических исследований пятая стадия самая редкая в сравнении с другими стадиями даже в странах с высокой продолжительностью жизни, что свидетельствует о том, что больные умирают раньше, чем их застигнет 5 стадия и вовсе не в связи с болезнью Паркинсона.
Продолжительность последней стадии заболевания зависит от общего состояния здоровья больного, состояния его иммунной системы и проводимого лечения. Неврологи Юсуповской больницы для лечения пациентов, страдающих болезнью Паркинсона, применяют оригинальные высокоэффективные препараты, обладающие минимальной выраженностью побочных эффектов. Они индивидуально подбирают схемы лечения и дозы препаратов. Консультацию невролога, имеющего большой опыт лечения пациентов, страдающих болезнью Паркинсона, можно получить, позвонив по телефону.
"Мой супруг — офицер, человек очень уравновешенный. Он всю жизнь работал, ни на что не жаловался, я никогда не слышала от него про усталость. Но приблизительно шесть лет назад он стал слишком тихим, мало разговаривал — просто сидел и смотрел в одну точку. Мне даже в голову не пришло, что он болен. Наоборот, ругала, что раньше времени постарел. Примерно тогда же к нам приехала двоюродная сестра из Англии — она работает в больнице — и сразу сказала, что у Рафика все очень плохо, нужно завтра же вести его к врачу. Так мы узнали о болезни Паркинсона", — вспоминает Седа из Еревана.
Что такое болезнь Паркинсона
Паркинсон — одна из самых страшных фамилий, что можно услышать в кабинете у невролога. Ее носил английский врач, который в 1817 году подробно описал шесть случаев загадочной болезни. День рождения Джеймса Паркинсона, 11 апреля, и выбран памятной датой Всемирной организацией здравоохранения. Из-за основных симптомов Паркинсон называл недуг дрожательным параличом: движения больных замедляются, становятся скованными, мышцы сильно напрягаются, а руки, ноги, подбородок или все тело бесконтрольно трясутся. Впрочем, в четверти случаев дрожания — самого известного признака болезни — нет.
Все это напоминает обыкновенную старость. Двигательные симптомы — собирательно их называют паркинсонизмом — встречаются у многих здоровых стариков. Но болезнь Паркинсона этим не исчерпывается. На поздних стадиях человек легко теряет равновесие, то и дело застывает на месте во время ходьбы, ему трудно говорить, глотать, спать, появляются тревога, депрессия и апатия, мучают запоры, падает кровяное давление, слабеет память, а под конец часто развивается слабоумие. Самое печальное — вылечить болезнь Паркинсона пока невозможно.
В начале XX века российский невропатолог Константин Третьяков выяснил, что при болезни Паркинсона гибнут клетки черной субстанции, области мозга, которая частично отвечает за движения, мотивацию, обучение. Что вызывает смерть нейронов, неизвестно. Возможно, дело в сбоях внутри клеток, но еще замечено, что внутри них скапливается вредный белок. Оба процесса наверняка как-то связаны, но ученые не знают, как именно.
В 2013 году физиолог Сьюзан Гринфилд из Оксфордского университета представила новую модель развития нейродегенеративных заболеваний, в том числе болезней Паркинсона и Альцгеймера. Гринфилд предположила, что при повреждении мозга, например, от сильного удара выделяется особое вещество. У маленьких детей из-за него растут новые клетки, а на взрослых оно, судя всему, действует противоположным образом, дальше повреждая клетки. После этого следует еще больший выброс вещества, и цепная реакция постепенно разрушает мозг. По злой иронии взрослые впадают в младенчество из-за фермента, необходимого младенцам.

Впрочем, догадка Гринфилд объясняет не все. Болезнь Паркинсона связана с наследственностью: близкий родственник с таким же диагнозом или тремором другой природы — главный фактор риска. На втором месте — запоры: иногда их вызывают изменения в мозге, когда еще не появились двигательные симптомы. Также риск растет, если человек никогда не курил, живет за городом, пьет колодезную воду, но при этом сталкивался с пестицидами, а снижается — у любителей кофе, алкоголя и гипертоников. В чем тут секрет, непонятно, как непонятно, почему болезнь Паркинсона обычно начинается в старости: если на пятом десятке лет болеет примерно один из 2500 человек, то на девятом — уже один из 53.
Новую зацепку дала свежая работа ученых из Университета Томаса Джефферсона: возможно, болезнь Паркинсона связана с иммунной системой. Исследователи взяли мышей с мутантным геном, который часто встречается у больных, и ввели им безвредные остатки бактерий. Из-за этого у зверьков началось воспаление, затронувшее и мозг, причем иммунных клеток было в 3–5 раз больше, чем у обычных мышей. Из-за этого в мозге мутантов начались процессы, губительные для нейронов черной субстанции. Как и в модели Гринфилд, процессы эти оказались циклическими: воспаление в мозге может остаться даже после того, как тело справилось с инфекцией. Впрочем, сами авторы исследования признаются, что в этом механизме еще многое не ясно.
Каково живется больным и их близким
В России болезнь Паркинсона есть примерно у 210–220 тыс. человек. Но эти данные рассчитаны по косвенным показателям, а единого реестра не существует. Анастасия Обухова, кандидат медицинских наук с кафедры нервных болезней Сеченовского университета и специалист по болезни Паркинсона, считает эту статистику заниженной. "Многие больные впервые приходят уже на развернутых стадиях болезни. При расспросе удается выяснить, что признаки появились еще несколько лет назад. У большинства наших людей действует принцип "Пока гром не грянет, мужик не перекрестится": они читают в интернете, спрашивают соседок, а к врачу не обращаются. Это в Москве, а в маленьких городках и поселках к врачу идут только если совсем помирают", — объясняет Обухова.
Вдобавок попасть на прием не так-то просто. Для этого сначала нужно сходить к терапевту, чтобы тот направил к неврологу. Но и тогда нет гарантии, что человеку поставят правильный диагноз и назначат нужное лечение. "Врач в поликлинике не может разбираться во всем, поэтому должен послать больного к узкому специалисту. А окружных паркинсонологов, по-моему, убрали. Во всяком случае, пациенты на это жаловались", — рассказывает Обухова. Правда, если больной все-таки попал к нужному доктору, лечить его будут на мировом уровне. Оттого в Россию с болезнью Паркинсона прилетают даже из других стран.
Одиссею по кабинетам приходится часто повторять, потому что болезнь прогрессирует — терапию нужно подстраивать. Лечение обходится дорого: месячный запас некоторых лекарств стоит по 3–5 тыс. рублей, а на поздних стадиях назначают сразу несколько препаратов. "В районных поликлиниках лекарства иногда дают бесплатно, но только дешевые дженерики. Комментировать их качество не буду. Иногда нужных лекарств нет. Тогда их заменяют чем-то другим. Пациентам от этого плохо", — объясняет Обухова.

Болезнь Паркинсона встречается повсеместно. В мире около 60 человек на 100 тысяч населения страдают от этого недуга. К сожалению, лекарство по-прежнему не изобретено. Хоть и открыта была эта патология более 100 лет назад. Поэтому многие пациенты годы и десятилетия вынуждены справляться с дрожательным параличом. В этой статье расскажем, какой прогноз для жизни у больных с этим тяжелым заболеванием.
Как жить дальше и что должно измениться?
Болезнь Паркинсона влияет на привычный уклад жизни. Пациенту с этим диагнозом следует четко контролировать свое существование и отказаться от многих привычек. Но установленный недуг – это еще не конец жизненного пути. Впереди у больного могут быть долгие годы. А как их провести – зависит только от вас.
- Установка подобного диагноза всегда травматична для человека. Оцените возможность справиться с этим ударом. Если необходимо, обратитесь за помощью к родным, близким, психотерапевту и психиатру. Только рациональный взгляд на болезнь поможет с ней бороться;
- Откажитесь от вредных привычек и опасных видов спорта. Курение и алкоголь усиливают гибель клеток мозга. Старайтесь максимально сохранить их функцию, ведь болезнь ведет к их утрате. Про никотин ученые долго дискутируют, но его отрицательного влияния на сосуды никто не отменял. А при Паркинсоне Атеросклероз
Это хроническое заболевание в стенке артерий, сопровождающееся нарушением липидного и белкового обмена и характеризующееся отложением холестерина и его фракций в просвете сосуда.
Лечится ли недуг?
Болезнь Паркинсона неизлечима. Но с ней можно жить многие годы. Для этого ученые каждый год создают новые препараты, а медики разрабатывают протоколы лечения и способы подавлять симптомы.

На что можно повлиять в Патогенез
Механизм развития болезни и ее клинических симптомов. Рассматривается от молекулярного до организменного уровня.
- С молодости следует контролировать свое здоровье. Особенно если паркинсонизм есть у близких родственников. Своевременно обращаться к врачу. Не допускать травм головы. При первых признаках расстройства проходить полное обследование;
- При выраженном Тремор
Непроизвольное дрожание любой из конечностей или головы, тела, туловища.
Что конкретно изобрели врачи за последние 10-20 лет для улучшения качества жизни пациентов с болезнью Паркинсона? Расскажем об этом подробнее.
Оперативное купирование симптомов
Метод стереотаксической таламотомии был впервые применен в далеком 1987 году. За это время методика совершенствовалась и стала более доступной. Проявились ее положительные и отрицательные стороны. Врачи разработали показания для операции. Позже ученые пришли к выводу, что таламотомия является довольно травмирующей процедурой. Ее было предложено заменить на глубокую стимуляцию головного мозга.
При этом врач не производил никаких повреждений в тканях. Только устанавливались электроды в зоны, ответственные за Тремор
Непроизвольное дрожание любой из конечностей или головы, тела, туловища.

Трансдермальные системы для приема лекарств
Новые препараты от болезни Паркинсона представляют собой пластыри. Они наклеиваются на кожу 1 раз в сутки. Представителем таких средств стало вещество ротиготин – агонист дофаминовых рецепторов. Трансдермальные системы позволяют родственникам лучше контролировать лечение пожилых пациентов, избегать побочных эффектов от постоянного приема препарата внутрь (заболевания желудочно-кишечного тракта).
Реабилитация двигательных расстройств и Постуральные нарушения
Изменения связанные с нарушением удержания позы. Постуральная неустойчивость характеризуется шаткостью при ходьбе, падениями, неспособностью удерживать равновесие.
Такие занятия позволяют измерить возможные нарушения, сформировать индивидуальную программу для каждого больного, улучшить двигательные навыки. Стабилоплатформы доступны в крупных антипаркинсонических центрах, профильных санаториях, научно-исследовательских институтах. Метод немедикаментозный и высокоэффективный.
Сколько живут пациенты?
Продолжительность жизни при болезни Паркинсона зависит от возраста постановки диагноза, наличия наследственной предрасположенности, сопутствующих тяжелых соматических заболеваний.
В среднем при появлении симптомов в возрасте 20-40 лет продолжительность жизни составляет около 38 лет. Более позднее начало имеет худшие прогнозы. Так взрослые люди от 40 до 60 лет проживут еще около 10-15 лет. А если от болезни страдают пожилые люди, то средняя выживаемость у них равна 3-5 лет.
В первые годы болезни симптомы развиваются довольно медленно. Между первой и второй фазой проходит около 5-10 лет, а у пациентов пожилого возраста 3-4 года. Далее, прогрессия клиники происходит быстрее.
| Фазы | Средняя длительность |
| Первая стадия (монопоражение одной из конечностей) | От 6 месяцев до 3 лет. В среднем около 1,5 – 2 лет |
| Вторая стадия (двустороннее поражение, задействовано туловище) | До 10 лет. Более длительна у молодых пациентов. |
| Третья стадия (клиника болезни + Постуральные нарушения |
Изменения связанные с нарушением удержания позы. Постуральная неустойчивость характеризуется шаткостью при ходьбе, падениями, неспособностью удерживать равновесие.
| Возраст | Длительность жизни |
| Молодые | До 38 лет |
| Взрослые | До 10-15 лет |
| Пожилые | До 1-5 лет |
Инвалидность
Инвалидом признается человек трудоспособного возраста, который ввиду физических ограничений не может выполнять профессиональные обязанности. А также инвалидом может быть признан человек пенсионного возраста, который не может осуществлять самостоятельный уход за собой или требует помощи в быту.
Критерии направления на МСЭ:
- Невозможность самостоятельно передвигаться, использование дополнительных приспособлений для перемещения (кресло-каталка, ходунки);
- Частичная и полная утрата самообслуживания;
- Потеря социализации из-за психических нарушений;
- Толерантность к проводимой терапии.
По результатам медико-социальной экспертизы пациенту присваивается 1-ая, 2-ая и 3-я группа инвалидности.
| Первая группа | Хен-Яр – 4-5 стадия, невозможность обслуживать себя в быту |
| Вторая группа | Шкала Хен-Яр – 3-4 балла, нуждаемость в помощи социального работника или родственника в быту, невозможность самостоятельно передвигаться |
| Третья группа | 2-3 балла по Хен-Яру, сохранены функции передвижения, психики, трудоспособность незначительно нарушена и требует коррекции трудовых рекомендаций |
Что нужно для оформления группы? Направление на МСЭ формирует лечащий врач. Пациент должен предоставить результаты последних анализов и обследований, пройти консультации у узких специалистов.
Ухаживать за пожилым пациентом может сиделка или родственник. Для этого необходимо знать несколько простых правил.
- Для профилактики пролежней у лежачего пациента требуется использование специальной системы. Она представляет собой матрас, подключенный к компрессору. Он попеременно сдувается и наполняется воздухом, уменьшая давление на ткани;
- Ежедневно требуется проводить ЛФК в активном или пассивном режиме;
- Важно уделять внимание дыхательной гимнастике для профилактики застойной пневмонии.
Уход медицинской сестры или сиделки бывает значительно лучше, чем забота родственников. Ведь близкие люди часто воспринимают ситуацию, как личную. С этим связаны их обиды на больного человека и быстрое выгорание. В этом случае сиделка с профессиональным опытом выполняет только свои обязанности и редко подвергается негативному влиянию со стороны больного человека.

Основные правила профессионального ухода:
- Ежедневная психологическая поддержка;
- ЛФК, дыхательная гимнастика;
- Обеспечение безопасности;
- Полноценное питание;
- Контроль приема лекарственных средств;
- Помощь в поддержании социальных контактов и активности.
Профессиональный уход имеет все плюсы кроме одного. Его необходимо оплачивать самостоятельно. На сегодняшний момент возможности получить круглосуточную помощь профессиональной сиделки или медсестры на бесплатной основе не существует.
Смерть
Терминальные стадии болезни Паркинсона длятся 1-2 года. Обычно смерть наступает в результате осложнений со стороны других систем и органов. Наиболее частые причины перечислим ниже:
- Застойная пневмония;
- Инфекция мочевыводящих путей;
- Гнойно-септическая инфекция при пролежнях;
- Сердечная недостаточность;
- Острые сосудистые катастрофы (инфаркт, инсульт);
- Прогрессирующие злокачественные новообразования;
- Суицид.
При терминальной стадии пациент прикован к постели. При этом страдает сердечно-сосудистая система и легкие. На фоне ослабления иммунитета присоединяются инфекционные осложнения. Под конец жизни нарушается работа мозга и снижаются когнитивные способности.
Прогрессирующая деменция может стать причиной отказа от еды. Кроме того, снижение питания идет на фоне ослабленного глотательного рефлекса. Когда он угасает, рекомендуется перевести больного на зондовое кормление или установить гастростому.
Какие системы и органы отказывают?
- Сердечно-сосудистая система;
- Респираторная система;
- Желудочно-кишечный тракт;
- Иммунная система.
В молодом возрасте причиной гибели пациентов становится суицид. Причина этого – низкая доступность психологической помощи в нашей стране, отказ больного от подобного обследования.
Клинические признаки пятой стадии болезни Паркинсона
Пятая стадия является терминальной. На ней пациент полностью прикован к постели или инвалидному креслу. Требуется круглосуточный уход родственников или сиделки.
- Невозможность передвигаться;
- Утрата речи, когнитивных способностей;
- Недержание мочи и непроизвольная дефекация;
- Затруднен самостоятельный прием пищи.
Острая декомпенсация при болезни Паркинсона
Это состояние может наступить после перенесенной тяжелой соматической патологии (например, на фоне инфекции легких), при отмене лекарственной терапии, после травмы или операции, при формировании толерантности к лечению.
Она характеризуется резким нарастанием клиники паркинсонизма, гипертермией, утратой двигательной функции, нарушением сознания вплоть до комы. Единственная помощь больному – экстренная госпитализация в отделение реанимации и интенсивной терапии. Никакой выжидательной тактики и диагностики на дому проводиться не должно.
Вещество, которое обладает противовирусной и дофаминергической активностью. Применяется для лечения болезни Паркинсона. Стимулирует выделение дофамина из депо, стимулирует чувствительность рецепторов к нему.
Предшественник допамина. В организме метаболизируется до этого вещества и восполняет его недостаток при болезни Паркинсона и паркинсонизме.
Острая декомпенсация – это явление обратимое. Но если вовремя не обратиться за помощью летальность составит 4-10%. Как правило, декомпенсация развивается на поздних стадиях. Итак, болезнь Паркинсона – это не приговор. Это испытание на жизненном пути, которое могут преодолеть крепкие духом и телом. Главное, не опускать руки и не сдаваться.
Читайте также:


