Как кожный нерв средство
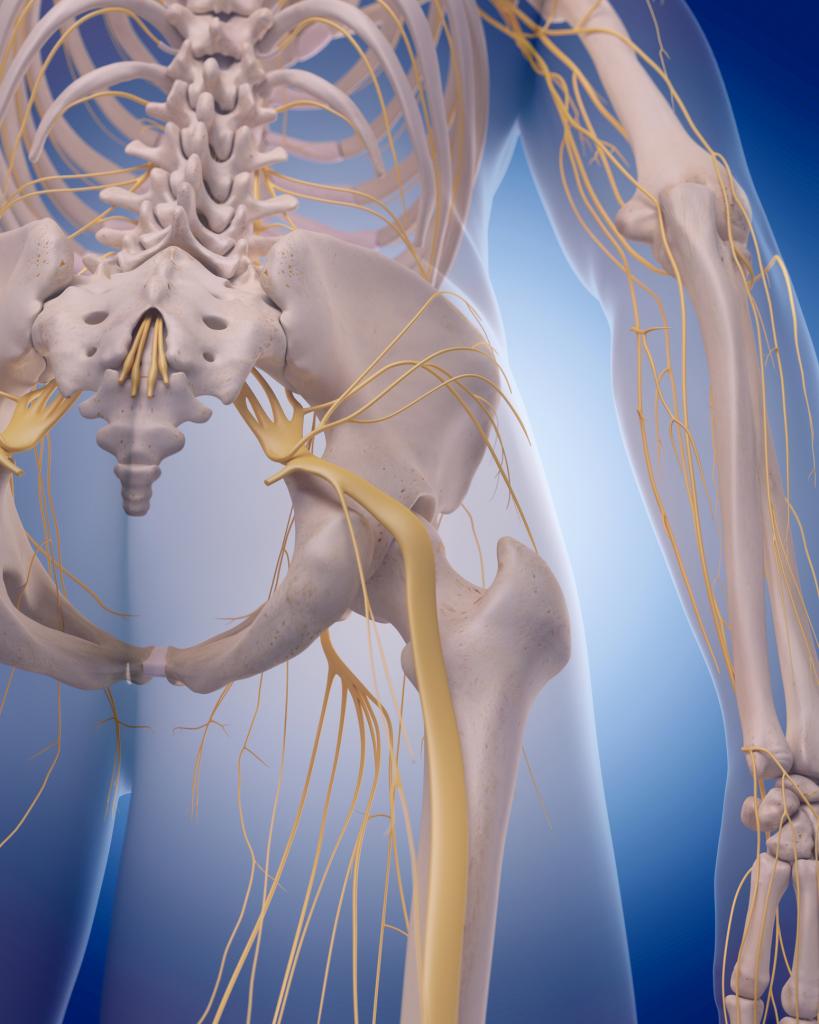
Латеральный кожный нерв бедра в человеческом организме выходит из тазовой полости через канал под наружной долей паховой связки, которая соединяет гребень подвздошной кости с выступом лонной структуры. Он расположен очень поверхностно, разветвляется в коже наружной поверхности бедра.
Особенности
Латеральный кожный нерв бедра в своем составе имеет только чувствительное волокно, мышцы он не иннервирует, поэтому никакое движение при поражении нарушено не будет. Основная жалоба, предъявляемая больными, заключается в боли и нарушении чувствительности поверхности бедра в верхней его части. Дискомфорт может быть постоянными или возникает периодически. Боли бывают сильными, а также порой сопровождаются чувством интенсивного жжения, что доставляет значительный дискомфорт.

Усиление боли при ходьбе
Боли обычно усиливаются при нахождении в вертикальном положении или во время ходьбы, что обусловлено кожным натяжением на передней поверхности бедер, где собственно и разветвляется нерв. У некоторых пациентов дискомфорт в районе иннервации практически отсутствует, но встречаются жалобы на ощущение онемения, возникновение мурашек, кожного стягивания в этом районе. Порой боли появляются или усиливаются по мере прогрессирования патологии, но могут также и почти отсутствовать. При продолжительном течении невропатии наружного кожного нерва бедра часто развивается понижение чувствительности на определенном участке тела.
Невропатия - описание недуга
Данной патологии по МКБ 10 присвоен класс VI - болезни нервной системы (коды G50-G99).
Такая невропатия обычно возникает близ верхней передней ости подвздошных костей, где нерв прободает пучки паховых связок. Помимо этого, болезнь может появиться из-за ущемления в месте прохождения импульсного волокна через широкие фасции бедра. Чаще всего такая патология формируется у мужчин в пенсионном возрасте по причине фиброза паховой связки. Проявляется отклонение онемением, парестезией на наружной поверхности, обычно при ходьбе может отдавать жгучей болью.
Разгибание бедра способно усиливать боль, а сгибание, напротив, уменьшает. Со временем вероятно понижение тактильной, температурной, а далее и болевой чувствительности в этом районе. Похудание порой снижает проявление болезни. Редко наблюдают такой недуг у женщин. А если он и возникает, то происходит это при беременности, которая сопровождается поздним токсикозом. Заболевание также может обладать инфекционным токсическим происхождением, в частности при диабете, на фоне брюшного тифа, авитаминоза и так далее.

Причины патологии
Среди триггеров, которые способны вызвать патологии латерального кожного нерва бедра, наиболее частыми выступают факторы, что вызывают сдавливание волокон в паховой области. К ним относят ношение корсета, тугих поясов или чересчур тесного нижнего белья наряду с ожирением, беременностью, искривлением позвоночника (речь идет о сколиозах, лордозах), травмах тазобедренного сустава и переломами костей.
Помимо этого, причинами заболевания выступают следующие факторы: мышечное тоническое и рефлекторное изменение, происходящее при заболевании и травме позвоночника (поясничный радикулит, остеохондроз, дискогенная миелопатия, переломы поясничного сектора и так далее). Все вышеуказанные причины ведут к изменению взаиморасположения анатомической структуры района паховой связки, что обуславливает трение нерва о связки или ость подвздошных костей при наклоне вперед и на фоне движений бедром. Далее выясним, каким образом в настоящее время проводится терапия заболевания.
Лечение
Эффективная терапия патологий латерального кожного нерва бедра представляет собой сочетание медикаментозных и рефлексных терапевтических методов. Осуществляется такое лечение, как правило, неврологом. Особую роль при этом играет устранение триггеров, которые взывают развитие невропатии. К примеру, понижение массы тела наряду с удалением опухолей, лечением патологий тазобедренного сустава, коррекцией вертебральных нарушений.
Физиотерапия
Физиотерапевтическое лечение назначают после консультации с врачом. Оно может в себя включать, к примеру, дарсонвализацию наряду с грязелечением, сероводородными или радоновыми ваннами, массажем и так далее. Возможно выполнение иглоукалывания или электроакупунктур. Правда, эффективность рефлексотерапии зависит во многом от профессионализма лечащего специалиста.
В отдельных случаях на фоне отсутствия должного эффекта от консервативной терапии и при наличии болевого интенсивного синдрома ставят вопрос о выполнении хирургического вмешательства в районе паховых связок. В данной ситуации преследуется цель декомпрессии нерва.
Теперь рассмотрим синдром кожного наружного бедренного нерва.
Невропатия наружного кожного нерва бедра: причины и симптомы
Невропатия данного нерва бедра была описана в прошлом веке российским неврологом Ротом. Ее наблюдают преимущественно у мужчин, которые находятся в возрасте после пятидесяти лет. Стоит отметить, что мужчины от пятидесяти до шестидесяти лет составляют семьдесят пять процентов заболевших. Встречается такая патология у беременных, преимущественно в последнем триместре, что напрямую связано с происходящим изменением в положении таза.
В большинстве медицинских случаев синдром наружного кожного нерва бедра носит односторонний характер. Двусторонние поражения составляют около двадцати процентов. Известны семейные примеры подобной невропатии, которые вероятно обусловлены генетическими детерминированными особенностями в строении данного элемента и окружающей его анатомической структуры.

Проведение УЗИ
Ультразвуковое исследование нерва поясничного сплетения впервые начали применять для диагностики патологий в конце девяностых годов. С началом использования такой методики стало понятно ее неоспоримое преимущество в сравнении с другими способами диагностирования. Электрофизиологические приемы вроде электромиографии и нейромиографии традиционно признают своего рода золотым стандартом, предназначенным для выявления заболеваний нервной периферической системы.
Однако необходимо подчеркнуть, что информация, которая была получена в ходе перечисленных обследований, представления о состоянии окружающей ткани не дает, а также не указывает на характер и причины повреждения нервных стволов, далеко не всегда в точности отражает локализацию изменения. В то же время именно такие сведения помогают доктору определять тактику оперативного или консервативного лечения.
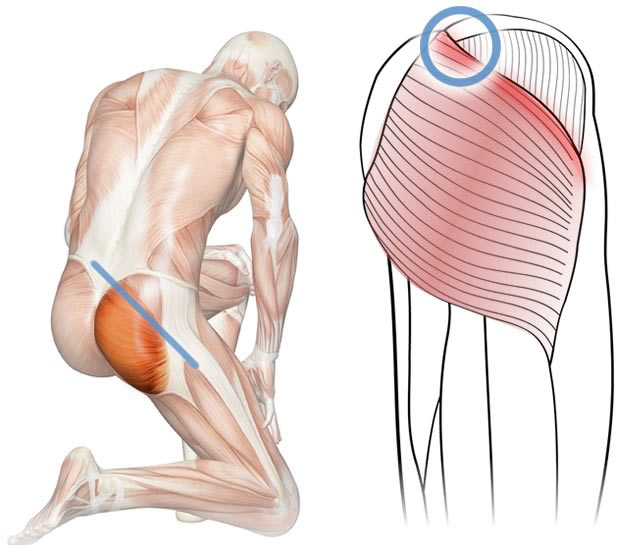
Невропатия бедренного нерва – что это за патология?
Невропатия латерального кожного нерва и бедренного нерва на подвздошном поясничном уровне зачастую вызвана компрессией в результате мышечных спазмов или кровоизлияния в поясничную мышцу, что происходит при перегрузке или в процессе травмирования. Реже невропатия бедренных нервов обусловлена забрюшинной гематомой или опухолью, например, саркомой, лимфомой. Гематома может образовываться в случае наличия гемофилии и тромбоцитопении.
Помимо этого, одним из факторов развития подобного рода невропатии заднего кожного нерва бедра служит осложнение лечения антикоагулянтами, применяемого при тромбоэмболии и тромбозе, в особенности среди пациентов с аневризмами брюшной аорты. Описаны в медицине и случаи бедренной невропатии, которые были вызванные повреждениями нервов в результате проведения аппендэктомии, операции на почках или мочеточниках, а также при бурсите и абсцессе подвздошной поясничной мышцы.

Причиной сдавления бедренных нервов в районе паховых связок может являться лимфогранулематоз наряду с грыжей. Повреждение структур возможно, помимо всего прочего, при проведении операции на тазобедренных суставах, в случае оперативного лечения паховых грыж и т.д.

Заболевание воспалительного характера, поражающее один или несколько приферических нервов, называется невритом.
Часто неврит является поствирусным осложнением. Воспалительный процесс провоцируют бактерии и вирусы, проникшие в организм в периоды сезонных заболеваний.
Также причиной воспаления могут служить некоторые экогенные (интоксикация, травма) и эндогенные (ожирение, хронические заболевания, наследственность) причины.
В числе нарушений, вызванных невритом:
- снижение двигательной активности;
- снижение чувствительности.
Рассмотрим подробнее, как лечить воспаленный нерв, можно ли греть пораженный участок, как снять воспаление, что можно и нельзя делать.
Симптомы и проявления воспаления нерва

На первые признаки неврита мало кто из нас и внимание обращает:
Подтвердить наличие воспаления может основная симптоматика, характерная этому недугу. Проявления различаются в зависимости от пораженных нервных волокон:
Существуют еще дополнительные симптомы, по которым диагностируют тип заболевания.
Общие принципы терапии
Несмотря на внушительный список разновидностей заболевания, основные принципы лечения невритов очень похожи. Хотя есть некоторые особенности терапии, в зависимости от локации и формы воспаления.
При подозрении на острый неврит первую врачебную помощь оказывают в срочном порядке и ударными дозами.
Воспаление, обусловленное инфекционными недугами, лечат антибактериальными препаратами. Терапию при невритах вирусной этиологии осуществляют с применением противовирусных препаратов. При неврите ишемического характера назначают сосудорасширяющие медикаменты.
При терапии различного вида невритов показаны лечебная физкультура и массаж, а также посещение физиотерапевтических процедур.
Воздействие умеренно горячих соли или песка так же положительно влияет на пораженный нерв, как и высокочастотные колебания.
Алгоритм действия такой:
- На сухой раскаленной сковороде нагреть горсть поваренной соли или песка.
- Поместить горячий минерал в мешочек из натуральной ткани (отлично подойдет хлопчатобумажный носок).
- Приложить к пораженному участку на 30 минут (повторять дважды в день).
После прогревания избегать сквозняков и переохлаждения. Проводить в комплексе с другими процедурами и медикаментозной терапией.
Комплексное лечение дает положительный эффект. Однако не стоит бросать лечение при первых же признаках отступления болезни. Неврит требует проведения полного курса процедур, а при необходимости – и повторного курса.
Правило повторения особенно касается случаев поражения зрительного нерва и возникновения парабиоза (функциональной заторможенности). Длительного лечения требует и воспаление лицевого нерва.
Медикаментозные препараты

При медикаментозной терапии невритов используют несколько групп медикаментов.
Важное условие: при неврологических расстройствах эффективность и длительность лечения напрямую зависит от точности диагностирования.
При лечении воспаления нерва применяют таблетки, растворы для инъекций (уколы), гели. Целесообразность использования конкретной формы выпуска лекарства оценивает лечащий врач на основании эффективности препарата, критичности состояния пациента, индивидуальных особенностей организма больного и его реакции на составляющие препарата.
Группа нестероидных противовирусных препаратов при лечении невритов сочетает в себе свойства болеутоляющих и противовоспалительных средств.
Задача препаратов – подавить воспаление и его симптоматику (боль, отечность, жар).
Для лечения применяют нестероиды в форме таблеток, гелей, свечей:
- Диклофенак;
- Вольтарен;
- Ибупрофен;
- Нимесулид;
- Виокс.

Название группы препаратов говорит само за себя – они призваны устранить приступы боли. Для этого используют анальгетики и спазмальгетики.
Наибольшим эффектом при лечении невритов обладают привычные для каждой аптечки Анальгин и Спазган.
Несмотря на доступность обезболивающих препаратов, самолечением при неврите заниматься нельзя. Прием лекарств начинайте только после врачебной консультации.
Для купирования первопричины заболевания при невритах инфекционно-бактериального характера используют антибиотики. Антибактериальный препарат назначают после определения типа возбудителя.
В таблетированной форме назначают:
- Эритромицин;
- Левофлоксацин;
- Оксациллин;
- Амоксициллин.

Комплекс упражнений лечебной физкультуры при невритах укрепляет мышцы и связочный аппарат. Но он не может оказать положительного эффекта без медикаментозной терапии.
Комплекс гимнастики при неврите должен быть разработан индивидуально, согласно локализации воспалительного процесса, и обязательно согласован с невропатологом. Иначе можно получить противоположный эффект в виде усиления болевого синдрома.
Лечебная физкультура – это всегда дополнительная терапия. Состоит из посильных физических нагрузок, стимулирующих кровообращение и восстанавливающих мышечные функции.
ЛФК могут назначить на 2-3 день после установления диагноза: на начальном этапе терапии занятия состоят из дыхательных упражнений.
Чуть позже, когда воспалительный процесс начинает идти на спад, в комплекс включают занятия с простым спортивным инвентарем: мячом, резиновой лентой и амортизатором.
В лечебной физкультуре при невритах не используют гири, гантели и тренажеры. Запрещены растяжки, бег и быстрая ходьба.
ЛФК назначают при:
- нарушениях двигательной функции конечностей;
- отечности и нарушении метаболических процессов;
- травмах нервов ПНС;
- потере чувствительности;
- после травм, вызвавших ущемление, размозжение или сдавливание нервного ствола.
Если в процессе занятий есть ощущение боли и дискомфорта, необходимо прервать их и повторить упражнение через какое-то время. При усилении болевого синдрома следует обратиться к неврологу.
Массаж

При невритах различной этимологии массажные процедуры практически не имеют противопоказаний. Благодаря грамотно подобранной массажной технике можно полностью восстановить функции пораженного нерва.
Массаж при этой патологии необходим для:
- устранения болевых ощущений;
- улучшения кровообращения;
- восстановления функций ПНС.
Различают три восстановительных периода при невритах: ранний (2-20 суток), поздний (20-60 суток) и резидуальный (от 60 суток). Для каждого из них существуют особенности при массажных манипуляциях.
Особенности раннего периода: массаж с поглаживающими, растирающими движениями, плюс аппаратный массаж, обеспечивающий вибрационные движения.
Широко применяют струйный подводный массаж, сочетающий в себе и механическое влияние на пораженные ткани, и воздействие на них теплой воды.
Основная задача массажа раннего восстановительного периода – создать условия для восстановления функций нерва.
Особенности позднего периода: массаж проводят с учетом локализации воспаления – дифференцированно. Ослабленные мышцы массируют интенсивно, крепкие – расслабляют поглаживаниями и несильными растираниями.
Особенности резидуального периода: пациенту назначают около 20 сеансов массажа, курс повторяют через 2-3 месяца, увеличив количество упражнений для тренировки бытовых и профессиональных навыков.

Самыми эффективными способами борьбы с различными видами невритов признаны восточный точечный и европейский классический массажи.
При всех невритах используют щадящее разминание, надавливание, растирание, стимуляцию акупунктурных точек.
Народными средствами в домашних условиях
Разберемся, можно ли и как вылечить воспаление нервов нетрадиционными методами. Среди антиневритных рецептов народной аптеки лидируют средства с добавлением продукции пчеловодства.
Это, действительно, проверенное веками лекарство, однако и его следует применять после консультации с невропатологом в составе комплексной терапии.
Ингредиенты (взять в равных пропорциях):
- мед;
- масло растительное;
- раствор прополиса 20%.
Приготовление:
- Все составляющие смешать.
- Смесь нанести на обычный медицинский горчичник.

Ингредиенты:
- мед – 1 ст. ложка;
- лук репчатый – 1 шт. (брать крупную луковицу);
- белок одного яйца.
Приготовление:
- Белок взбить в крепкую пену.
- Мед растопить, из лука выжать сок – все это ввести в белок.
- Полученную массу разложить на натуральную ткань.
- Приложить к больному месту.
Молочко применяют в чистом виде при воспалении периферического нерва. Употребляют внутрь по 5 мг 3 раза в день – на протяжении трех недель.
Неплохо зарекомендовали себя в качестве лекарства против невритов некоторые травы и растения. Предлагаем рецепты из самых доступных из них.
Ингредиенты:
- листья подорожника – 30 г;
- кипяток – 2 стакана.
Приготовление:
- Подорожник залить кипятком.
- Дать настояться ночь.
- Пропитать жидкостью марлю и приложить к воспаленному месту.

Ингредиенты:
- чеснок – 5 головок;
- лимон – 5 шт.;
- мед – 0,5 кг.
Приготовление:
- Мед и чеснок измельчить в мясорубке.
- Добавить мед.
- Настаивать неделю.
Употреблять 2-3 раза в день до еды по столовой ложке. При воспалении лицевого нерва можно использовать смесь в качестве компресса.
При приготовлении лекарственных средств из чеснока необходимо точно придерживаться дозировки.
Как лечить детей?
Отдельного разговора заслуживает терапия детских невритов. Недуг может поразить, как младенца, так и ребенка старшего возраста.
В первом случае причиной неврита могут послужить родовые травмы, во втором – банальное переохлаждение или сквозняк.
Первая помощь от родителей младенцу с невритом заключается в создании комфортных условий для малыша:
- режима тишины – поскольку при неврите у детей раннего возраста расслабляются слуховые кости, и даже не очень громкие (в нашем понимании) звуки раздражают малыша, больно ударяя по его барабанным перепонкам;
- режима удобного кормления – обеспечить ребенку позу для эффективного сосания.
Первая помощь ребенку старшего возраста:
- массаж;
- специальная гимнастика для разработки мышц.

Как лечится неврит у детей младенческого возраста:
- назначение мочегонных препаратов для снятия отека (в первые сутки болезни);
- назначение витаминов, питающих ткани;
- назначение противовоспалительных средств для детей.
Врачебная помощь старшим детям при неврите:
- назначение гормональных препаратов в малых дозах (7-10 дней терапии);
- симптоматическая терапия (назначение капель для увлажнения глаз при поражении лицевого нерва);
- массаж и физиотерапия.
Невриты не приводят к летальному исходу, но имеют ряд неприятных и тяжелых осложнений в виде паралича и полной мышечной атрофии. Недуг серьезный и требует лечения на ранней стадии.
Для восстановления функции нервов применяют:
- медикаменты;
- массаж;
- лечебную физкультуру;
- физиотерапевтические процедуры.
Во избежание неприятных последствий и для сравнительно быстрого возвращения к полноценной жизни необходима рациональная терапия под строгим врачебным контролем.
Хорошо, если ответ отрицательный. Но и при положительном есть средства, с помощью которых можно вернуться в строй.
Какая боль!
Кажется, повреждение нерва вряд ли с чем-то спутаешь: обязательно ощущается сильная, почти невыносимая боль по ходу нервного ствола, особенно при движениях и вытяжении больной руки или ноги, а также при давлении на область травмированного нерва.
При других повреждениях нерва в разной степени возможны паралич руки или ноги, потеря кожной чувствительности отдельных частей тела.
Мигрирующие боли при неврите обычно связаны не только с травмой, но и с инфекцией. Они резкие, внезапно возникающие, усиливаются при надавливании, отдают в другие части тела по ходу нервного ствола.
Сложные этапы

После операции необходимы ЛФК, физиотерапия, массаж, рефлексотерапия, активный двигательный режим. Все эти меры активизируют крово‑ и лимфообращение, способствуют восстановлению нарушенной ткани и ускоряют заживление раны в очаге поражения.
Лечебная гимнастика также укрепляет мышцы и связки, поражённые параличом, предупреждает и устраняет мышечную зажатость.
Важные нюансы
В самом начале занятий выполняют пассивные движения, при которых с помощью здоровой конечности больного или с использованием гимнастического снаряда (для упора) делают упражнения, приводящие в действие парализованные мышцы.
Затем постепенно вводят активные движения. При этом очень важно выполнять упражнения симметрично, с двух сторон, так как при этом здоровая конечность благотворно влияет на больную, задавая ей правильный стереотип движений.
Чтобы восстановить функцию всей руки или ноги, необходимо тренировать все мышцы, сосредоточив особое внимание на укреплении и развитии поражённых мышц, но вовлекая в работу и другие.
В восстановлении после травмы особую роль играет придание поражённой руке или ноге оптимального положения, которое осуществляется путём наложения ортопедических шин или гипсовых лангет.
Также выполняют упражнения в воде, в специально оборудованном бассейне или в ванночках с возможностью погружения в них предплечья и кисти, стоп и голени. В водной среде, смягчающей давление земного притяжения, начинают активные движения с возрастающей амплитудой, проводят и пассивные упражнения с помощью медицинского персонала.

Больному придётся преодолевать нетипичные движения, которые иногда самопроизвольно возникают в руке или ноге при повреждении нервов, а также зажатость определённых мышц, развившуюся после травматического повреждения нервов.
По пути к свободе
Больший эффект дают активные упражнения; их рекомендуется выполнять спокойно, без болевых ощущений, без напряжения и силовых элементов. Затем амплитуду движений постепенно увеличивают. Больной должен соблюдать последовательное чередование нагрузки на поражённую область и здоровые мышечные группы, давая отдых пострадавшим мышцам. Постепенно свободные махообразные упражнения дополняются упражнениями с отягощением, мышечным напряжением, дозированным сопротивлением.
Полезны занятия на гимнастической стенке, когда выполняются упражнения на растяжение как для верхних, так и для нижних конечностей — смешанные висы. Их необходимо проводить под контролем врача или инструктора по реабилитации, чтобы не повредить резким давлением мышцы, нервы и сухожилия.
В целом своевременный, правильно поставленный диагноз и грамотное лечение, а также терпение и упорство пациента в достижении цели приводят к восстановлению повреждённого нерва, возвращению к полной свободе движений и активному образу жизни. Но для этого требуется немало времени и сил.

Невралгия лицевого нерва – состояние, при котором возникает резкая боль в области нервных стволов, расположенных в височной части головы. Поскольку лицевой нерв парный, каждую половину лица иннервирует свой участок двигательных волокон, и поэтому чаще всего страдает одна половина лица. При воспалении нерва нарушается или искажается движение мимических мышц лица. Код заболевания МКБ-10: М 79.2 – невралгия и неврит неуточнённые
При воспалении лицевого нерва возникают парез или плегия мимических мышц, т.е. они ослабевают или полностью прекращают двигаться, что визуально заметно. К тому же, в лицевом нерве большое количество вкусовых, болевых и секреторных волокон, которые при раздражении вызывают определённый болевой синдром в отдельных частях лица: слезливость, зубную боль, потерю вкусовой чувствительности и т.д.
Невралгии подвержены в равной степени и мужчины, и женщины. Частотность составляет около 25 чел на 100.000 населения. В большинстве случаев невралгия имеет сосудистую природу, однако в 80% её истинную причину выяснить не удаётся.

Основные причины невралгии лицевого нерва
В большинстве случаев невралгия – результат переохлаждения или сквозняков, поскольку пик заболеваемости приходится именно в межсезонье, сентябрь и март, когда ещё (или уже) греет обманчивое солнце и дуют холодные ветры. Отсутствие головного убора, одежда не по погоде и открытые окна способствуют воспалению лицевого нерва.
Резкий перепад температуры вызывает спазм сосудов, питающих нерв, в результате чего он компрессируется в стенках костного канала и появляется отёк. Из-за этого ослабевает питание нерва и появляется острый болевой симптом. Современные неврологи пришли к выводу, что этимологией данного состояния также является сдавливание нерва сосудами или аномально увеличенными склеротическими бляшками.
Причиной невралгии могут также быть причины другого характера:
- Воспалительные процессы (отит, менингоэнцефалит), происходящие в области среднего уха,
- опухоли головного мозга,
- травмы лицевой и височной части черепа,
- воспалительная реакция после перенесённой операции,
- сужение костного канала в результате пародонтоза, кариеса или гайморита,
- специфическое строение костей,
- наследственный фактор,
- результат перенесённой герпесной инфекции.
Важно! Невралгия может появиться и вследствие возрастных изменений, на фоне снижения иммунитета и снижения сопротивляемости тканей внешним факторам.
Если истинную причину невралгии установить не представляется возможным, она считается идеопатической.

Симптомы невралгии
При воспалении лицевого нарушаются функкции мышц лба, бровей, щёк и челюсти. Наиболее болезненными частями являются подбородок и область вокруг глаз. Как правило, невралгия проявляется с одной стороны лица, но в редких случаях встречается двухсторонняя форма.
Ощущения могут быть различными, однако есть общие проявления, указывающие на воспаление лицевого нерва: жгуче-дёргающая боль в носогубном треугольнике, которая продолжается от нескольких секунд, до 2-3 минут. Далее боль ослабевает, но быстро распространяется на другие части лица, расположенные рядом.
Важно! При лицевой невралгии воспаление чаще всего затрагивает только одну половину лица.
Во время приступа резкой спонтанной боли человек резко замирает на месте и не способен двигаться дальше. Кожный покров сначала бледнеет, а затем может покраснеть. Первая ответная реакция – растирание пострадавшей части лица ладонью. Резкая боль может отдаваться в другие части головы: зубы, ухо, волосистую часть.
В результате могут появиться следующие симптомы:
- Слезотечение,
- жжение в месте, где боль была наиболее интенсивной,
- усиление слюноотделения и неконтролируемое слюнотечение,
- пятна на коже или её покраснение,
- уменьшение боли при надавливании,
- деформация губ при открывании рта,
- не до конца закрываются веки,
- человек не полноценно двигает губами (не может складывать их трубочкой и целоваться),
- боль не беспокоит ночью,
- может появиться около уха.
Все эти симптомы осложняют обычные действия: приём пищи, чистку зубов, возможность громко разговаривать и т. п.
У каждого, кто страдает от лицевой невралгии, ощущения носят индивидуальный характер. Общими чертами является вид боли и искажение мимики лица.

В чём опасность заболевания
Невралгия – состояние, которое легко спровоцировать, если небрежно относиться к своему здоровью. Кому-то это заболевание незнакомо, кто-то испытал его единожды, другим повезло меньше, и периоды обострения сменяются периодами ремиссии.
Опасность лицевой невралгии заключается в том, что она может со временем начать прогрессировать: периоды обострений учащаются, боль с каждым разом усиливается. Больной живёт с подсознательным ожиданием приступа, что не может отразиться на его психологическом состоянии. Пациенты оставляют работу, погружаются в себя и впадают в депрессию. Им уже не важно, как они выглядят – утрачен интерес к жизни.
Различают несколько степеней поражения лицевого нерва:
- Лёгкая. Мимика не нарушена, слабость мускулатуры выявляется только при тщательном осмотре. Возможно небольшое опущение уголка рта и сложность при закрытии века,
- Умеренная. Заметен парез лица, но не слишком меняет его выражение. Для закрывания глаз требуется незначительное усилие. Сохранена подвижность мышц лба,
- Среднетяжёлая. Проявляется в виде явно выраженной асимметрии лица. Мышцы лба неподвижны, проблемно закрыть глаз,
- Тяжёлая. Движения мышц малозаметны, глаз фактически не закрывается (паралич Белла), мышцы лба неподвижны,
- Крайне тяжёлая тотальная плегия. Поражённая сторона лица полностью обездвижена. Восстановление мимики практически исключено.
Если своевременно диагностировать и вылечить невралгию, последствия для организма будут минимальными.

Необходимая диагностика
Лечение невралгии – сфера деятельности невролога. В первую очередь он проводит осмотр, а затем назначает ряд исследований, которые помогут в уточнении диагноза:
- ОАК,
- ЭНМГ (электромиография), определяет степень поражения нерва,
- рентгенография височной кости и пазух носа для исключения ЛОР-заболевания,
- МРТ головного мозга, которое поможет исключить наличие опухоли в головном мозге, инсульта либо других заболеваний.

Лечение
При лечении лицевой невралгии главная цель – остановка воспалительного процесса и его устранение. Поэтому лечение должно быть комплексным и включать в себя медикаментозное лечение, массаж, специальную гимнастику и народные средства.
Купировать острую боль поможет приём нестероидных противовоспалительных средств, таких как Диклофенак, Ибупрофен, Найз, Мелоксикам.

Снять отёк и улучшить кровообращение поможет приём Преднизолона. Его желательно начать принимать с первых дней болезни.
Для снятия спазмов лицевого нерва назначаются противосудорожные препараты, такие как Тегретол, Трилептал, Дифенин.
Спокойнее переносить боль и улучшить психологическое состояние поможет приём антидепрессантов, ведь болевой порог у каждого из нас разный, а соблюдать спокойствие крайне необходимо.
Отлично и быстро снять боль можно при помощи мазей и гелей, которые обладают сосудорасширяющими свойствами и улучшают кровообращение. Хорошо зарекомендовали себя Кетонал, Диклофенак и Ибупрофен.
Приём витаминов группы В, С и Е помогут в скорейшем восстановлении нервной ткани.
Важно! В случае, если боль острая и приём лекарств её не снижает, врач проводит новокаиновую или лидокаиновую блокаду.

Массаж назначается врачом для усиления кровообращения тканей и активного выведения продуктов обмена. Курс массажа помогает ускорить лечение. Его должен проводить только специалист.
Все движения во время проведения сеанса должны быть лёгкими, не сильными. Показаны:
- Поглаживания шеи, щёк, лба и области затылка,
- плавное растирание нижней части шеи до плеч (вплоть до появления лёгкого покраснения кожи),
- лёгкое вибрирование кожи в области скул и лба,
- лёгкие массирующие движения в области надбровных дуг, носогубных складок и носа.
Важно! Массажист должен иметь соответствующую подготовку, чтобы не причинить вред здоровью по неосторожности.
Гимнастику для лица назначают после окончания лечения для того, чтобы восстановить подвижность мышцам лица. Упражнения врач должен подбирать таким образом, чтобы направленно воздействовать на определённые мышцы лица.
Комплекс упражнений достаточно простой, и пациент может выполнять их самостоятельно, используя предложенные врачом схемы. Их нужно проводить без сильного напряжения, спокойно и чередовать с полным расслаблением мышц.
Все упражнения делают по 5-7 раз, с небольшими паузами. Они помогут избежать застойных процессов и восстановить мимику.

При лечении в стационаре или больнице пациенту могут назначить физиопроцедуры:
- Микротоки,
- УВЧ,
- электрофорез с новокаином или лидокаином,
- фонофорез.
Помимо физиопроцедур врач может назначить сеансы иглоукалывания, которые также эффективны при невралгии.

Конечно, при острой фазе заболевания народные средства значительно уступают медикаментам и не способны помочь быстро снять боль. Однако с их помощью можно помочь расслабить мышцы лица, облегчить состояние больного. Также они рекомендованы в качестве профилактических в осенне-весенний период, когда есть большой шанс повтора рецидива.

Отвар из ивы. Для приготовления 10 г. измельчённой коры заливают 200 мл кипятка и варят на медленном огне в течение 20 минут. Процеживают и принимают по 1 ст. л. 4 раза в день до еды.
Почки сирени. Сухие почки измельчают и смешивают со свиным жиром в пропорции 1:4. Полученную мазь наносят на болезненный участок 2 раза в день для снятия боли.
Смесь йода и глицерина. Компоненты смешивают в равном соотношении в бутылочке из тёмного стекла, а затем при помощи тампона наносят на больное место через день перед сном в течение месяца.
Кашица из хрена. Натереть корень хрена и приложить в качестве примочки на 10 минут непосредственно на кожу лица. После этого промыть лицо тёплой водой.
Чай из трав. Зверобой, малина, мята, листья малины, ромашка хорошо снимают воспаление и способствуют расслаблению мышц.
Профилактика лицевой невралгии
Поскольку воспаление лицевого нерва в большинстве случаев связано с межсезоньем, особое внимание профилактике нужно уделить именно в этот период. Для этого нужно своевременно позаботиться об иммунитете, не допускать переохлаждения, избегать сквозняков и прямого попадания ветра на области лица, которые уже переносили воспаление. Помимо этого важно закаляться, подбирать одежду и головные уборы, соответствующие погоде. Следует своевременно проходить осмотр и лечение у стоматолога и ЛОРа.
Помните, невралгическая боль лицевого нерва одна из самых сильных и тяжело лечится. Своевременно принятые профилактические меры помогут избежать неприятного состояния и вести полноценную жизнь.
Читайте также:


