Как нервы влияют на яичник
Яичники являются главным органом репродуктивной системы женщин. В них развиваются и созревают яйцеклетки, а также продуцируются женские гормоны, поступающие в кровь. Для правильной работы парного органа необходима система иннервации. Нервы яичника включают симпатическую и парасимпатическую часть. Некоторые медики считают, что парасимпатической системы нет в организме женщин, но это мнение оспаривается и до сих пор считается неоднозначным.
Иннервация железистого органа
Нервы яичника образованы симпатической системой и парасимпатической. Функционирование первой обеспечивают постганглионарные волокна из следующих ответвлений:

- чревное или солнечное сплетение нервных волокон;
- подчревное;
- верхнее брыжеечное.
К парасимпатической относятся внутренностные нервы крестцового отдела позвоночного столба. Нервы яичника, как и других органов нередко подвергаются различным заболеваниям. Поэтому женщины страдают от болевых ощущений в области нижней части живота, жалуются на множественные симптомы, плохое самочувствие, упадок сил, сильные боли во время менструального цикла. При возникновении вышеперечисленных и других негативных симптомов требуется сразу обращаться к гинекологу, проходить диагностику и начинать лечение. Необходимо помнить, что от здоровья парного органа зависит не только общее самочувствие, но и репродуктивная функция женского организма.
Патологические процессы
Проблемы, развивающиеся в яичниках, являются достаточно частыми патологиями, касающимися женского здоровья. Многие заболевания развиваются на фоне нервных расстройств, а также негативных процессов в эндокринной системе. Женщины репродуктивного возраста нередко жалуются на болевые ощущения в области яичников. Выделяются острые и резкие спазмы, а также тянущие и ноющие боли в области паха и зоне промежности. В тяжелых случаях болезненность иррадиирует в область поясницы и крестца, ягодицы. Болевые ощущения часто сопровождаются сопутствующими симптомами, среди которых находятся следующие аспекты:

- нарушается менструальный цикл;
- затрудняется процесс мочеиспускания;
- появляются рези во время дефекации кишечника;
- развиваются неприятные и тянущие боли во время ходьбы, появляется дискомфорт и боли, когда необходимо сесть на стул;
- в запущенных стадиях начинают выделяться бели, особенно в период овуляции.
Болезненность в области яичников может быть связана с различными проблемами в организме. Это могут быть заболевания органов брюшной полости, инфекционные поражения организма, в том числе и половых органов. Определить точную причину недуга сможет только специалист на основе исследований.
Воспалительные процессы в яичниках являются одной из самых распространенных проблем с парным органом. Для того, чтобы избавится от болевых ощущения не достаточно принимать лекарственные препараты, позволяющие улучшить работу железистого органа. В этом случае необходимо обязательно включать в терапию восстановления седативные препараты. Нервы яичника выполняют главную роль — служат средством сообщения между ЦНС и железой. В медицинской практике существует мнение, что орган всегда страдает при стрессовых ситуациях. Это действительно так. Дело в том, что яичники управляются гипофизом, который посылает сигналы по нервных путям. Когда женский организм постоянно находится в состоянии напряжения и стресса, гипофиз дает команду для активизации надпочечников, вместо нормальной выработке женского гормона эстрогена. Результатом такого процесса становится угнетение работоспособности яичников. К органам поступает меньший объем питательной крови, начинаются застойные процессы, развиваются воспалительные реакции. При болях в железе врачи часто назначают синтетический гормон, при этом не обращая внимание на состояние нервной системы. Такое лечение не правильное. Необходим комплексный подход, иначе будет разбалансировка в организме. Для сохранения стабильного состояния нервов яичника необходимо соблюдать некоторые простые правила:

- Стараться избегать негативных ситуаций, нервных напряжений;
- Часто гулять на свежем воздухе;
- Правильно питаться;
- Исключить вредные привычки;
- Вести активный образ жизни, меньше проводить времени в положении сидя;
- Исключить беспорядочные половые акты, предупреждать заражение и инфицирования.
Соблюдая простые правила можно поддержать не только состояние нервной системы, но и всех других жизненно важных процессов в организме. Лучше предупредить заболевание, чем лечить запущенную патологию. При возникновении каких — либо симптомов, не стоит боятся и стесняются посещения гинеколога. Здоровье и репродуктивная функция превыше эмоциональных комплексов.
В регуляции функции яичников участвуют как безусловнорефлекторные, так и условнорефлекторные механизмы. Aschner, Roussy, М. С. Кахана и др. доказали, что поражение гипоталамической области у различных животных (собак, крыс) приводит к функциональным и морфологическим изменениям яичников. По данным М. С. Кахана, при поражении гипоталамуса у белых крыс, до или после наступления половозрелости, течка, соответственно, не появляется или прекращается. Яичники, матка и трубы уменьшены в объеме, гистологически в этих органах возникают атрофические изменения.
Влияние коры головного мозга на половой аппарат показано давно рядом отечественных исследователей. Так, В. М. Бехтеров и Н. А. Миславский, раздражая кору головного мозга у кроликов и собак, вызвали сокращение влагалища, а Н. М. Плохинский в подобных опытах вызвал сокращение матки у крольчих. Сокращение матки и влагалища при электрическом раздражении многих отделов головного и спинного мозга, симпатических и парасимпатических нервов, снабжающих половой аппарат, описали и другие исследователи (Rein, Е. М. Курдиновский, Falck, и др.).
И. П. Павлов считал очень важным для возникновения полового рефлекса наличие нормального обоняния. Деятельность (половых желез, по данным М. К. Петровой, вызывается тонизирующим импульсом, исходящим из коры больших полушарий мозга. О регуляторном влиянии центральной нервной системы на процесс овуляции и на образование желтого тела свидетельствуют клинические наблюдения над людьми, а также опыты, проведенные на кроликах и крысах.
А. А. Ухтомский считал, что для возникновения половой доминанты большое значение имеют гормональные влияния на нервные центры в головном мозгу. Возбуждение половых центров, подвергнутых ранее рефлекторным влияниям, половая доминанта могут поддерживаться и возобновляться нервнорефлекторным путем.
Biedl также допускает половое влечение и эрекцию мозгового происхождения у кастрированных людей. Известно, что у мужчин и женщин, живших половой жизнью, половое чувство нередко сохраняется и после кастрации. По данным разных исследователей, у 12—20% кастрированных по разным медицинским показаниям женщин, бывших до этого половозрелыми, иногда продолжаются менструации.
Б. И. Баяндуров и сотрудники после удаления коры больших полушарий у собак вызывали по истечении 6—10 месяцев дегенеративные изменения в фолликулах и интерстициальных клетках. Эти данные побудили М. С. Кахана и Л. А. Якобсона последовать у разных животных влияние коры больших полушарий на функции яичников. Авторы поставили перед собой задачу изучить: 1) влияние децеребрации у птиц на функции яичников; 2) влияние децеребрации у белых крыс на половой цикл и гистоструктуру яичников; 3) роль пластичности коры больших полушарий в викарной функции яичников у крольчих.
На основании этих опытов был сделан следующий вывод. После децеребрации у крыс, кур и крольчих наблюдаются изменения функций и гистоструктуры яичников. Двусторонняя децеребрация у 6-месячных цыплят самок приводит к уменьшению веса яичников, а также к снижению количества примордиальных больших и средних фолликулов. Односторонняя и двусторонняя децеребрация у белых крыс-самок вызывает временные расстройства полового цикла, удлинение его за счет диэструса на 17 дней с последующей нормализацией. При сохранности коры больших полушарий удаление одного семенника или яичника вызывает увеличение оставшегося.
При одновременной же децеребрации было отмечено даже уменьшение второго семенника или яичника, что свидетельствует о влиянии коры больших полушарий на викарную функцию половых желез. Срыв высшей нервной деятельности у крольчих вызывал угнетение функций яичников.
Сравнивая данные, полученные после изменения функционального состояния коры больших полушарий и после нарушений функций подкорки, можно сделать вывод, что на функции яичников кур, крыс и крольчих больше отражаются изменения в гипоталамусе.
Е. Б. Павлова проследила влияние срыва высшей нервной деятельности (в сторону торможения) половозрелых крыс-самок на половой цикл и гистологическую структуру яичников. У 10 из 15 животных наблюдалось временное нарушение ритма полового цикла (удлинение стадии дйэструса или проэструса). У одних животных в яичниках появлялась геморрагические фолликулы, у других — отсутствовали желтые тела, у третьих не было зрелых фолликулов.
Различные факторы внешней среды и нервные импульсы, исходящие из интерорецепторов в половых органах, вызывают через гипоталамические центры сложные рефлекторные - акты, обеспечивающие циклическую функцию половых органов. Однако афферентные и эфферентные нервные связи между половыми органами и гипоталамическими центрами изучены пока еще недостаточно. Мы поставили перед собой задачу исследовать и выявить эти нервные связи. На основании полученных данных мы пришли к некоторым предварительным выводам.

От чего образуется киста яичника? Многие женщины тщетно годами ищут ответ на этот вопрос. Проблемы, связанные с гинекологией, всегда приносят своей обладательнице множество проблем и огорчений. Ситуация нередко осложняется еще и тем, что интимными подробностями в нашем обществе не принято делиться. Вот и получается, что нередко совсем молоденькие девушки остаются без всякой поддержки, стесняются вовремя обратиться к врачу. Разумеется, это в корне неправильный подход, не позволяющий вовремя диагностировать заболевание.

Что такое киста яичника?
Киста яичника – капсула или полость внутри или на поверхности яичника. Яичники – парный орган, расположенный в малом тазу по обе стороны матки. По размеру и форме каждый яичник напоминает миндалину. У женщин репродуктивного возраста яйцеклетки созревают и развиваются в яичниках, а затем каждый месяц выходят оттуда в брюшную полость из которой поступают в маточную трубу.
У многих женщин в течение жизни развиваются кисты яичников. В большинстве случаев кисты безвредны, вызывают лишь небольшой дискомфорт или не вызывают его совсем. Часто через несколько месяцев кисты проходят сами по себе без медицинского вмешательства.
Тем не менее, киста яичника – особенно если происходит её разрыв – иногда может повлечь за собой серьёзные осложнения. Самый лучший способ защитить свое здоровье – это знать симптомы и виды кист яичника, которые могут свидетельствовать о более серьезной проблеме, а также регулярно проходить гинекологическое обследование.

Симптомы, по которым можно обнаружить кисту яичника
Хотя большинство кист яичников протекают бессимптомно, в некоторых случаях появляется тупая боль в животе или давящее ощущение полноты. Кисты яичников могут вызывать болезненные ощущения при сексуальном контакте и в другое время. В случае появления сильной боли необходима госпитализация. Боль и давление в животе могут быть вызваны рядом факторов:
- Кровотечение или разрывом кисты и, как следствие, раздражением брюшных тканей
- Большим размером кисты
- Перекручивание кисты, нарушающее приток крови к ней
Нерегулярные болезненные месячные позже обычного срока – распространенный симптом кист яичников. Увеличение размера или вздутие живота также может указывать на наличие кист яичников. Как правило, киста яичников случайно диагностируется врачом при ультразвуковом обследовании.

Осложнения кисты яичника
Кисты яичников изначально имеют доброкачественную природу. Чаще всего эти образования протекают бессимптомно и со временем рассасываются сами по себе, однако иногда киста сохраняется дольше положенного срока, вызывая боль и кровотечения, и может перерасти в злокачественные новообразования.
Предрасположенность кисты яичника к перерождению в злокачественное образование определяется видом опухоли:
1.Самыми благоприятными в плане прогноза являются фолликулярные и кисты желтого тела (лютеиновые), которые чаще всего рассасываются самостоятельно, особенно, если назначается консервативная гормональная терапия.
2.При наличии дермоидной кисты вероятность малигнизации (озлокачествления) очень низкая. Ее опасность заключается в больших размерах образования, которое в дальнейшем может давить на окружающие органы.
3.Серозные и муцинозные кисты часто имеют гигантские размеры и в большинстве случаев быстро перерождаются в злокачественную опухоль.
Рак яичников диагностируется преимущественно у пациенток в менопаузе. В большинстве случаев при отсутствии своевременной терапии женщины обращаются за медицинской помощью, когда опухоль вызывает болевые ощущения.
В онкологической практике для определения кист и опухолей применяется анализ на онкомаркеры. Наиболее распространенным онкомаркером является СА-125, а также НЕ4 и индекс ROMA Окончательный диагноз, как правило, устанавливается по результатам биопсии опухоли.

Как распознать наличие злокачественного кистозного образования
Наличие онкологического образования можно заподозрить, если присутствуют следующие симптомы:
- Изменение общего состояния: повышенная утомляемость и слабость.
- Появление дискомфорта внизу живота.
- Прощупывание плотного бугристого образования в проекции придатков.
- Зачастую в начале процесса могут возникать явления диспепсии, такие как вздутие и болезненность живота, тошнота, отрыжка и потеря аппетита.
- Вечером температура тела может повышаться до 38 градусов.

Из – за чего может возникнуть киста яичника?
Главными причинами возникновения болезни считаются: гормональные сбои, аборт, эндокринные и фолликулогенезные нарушения, гипотериоз. Чаще всего у пациенток, у которых обнаружилась киста яичников, имели гормональную неустойчивость, которая в свою очередь провоцировалась из-за чрезмерных нагрузок, стресса, эмоциональной подавленности, депрессии. Все болезни от нервов – это очень верное замечание, которое можно отнести и к появлению кисты яичников.
Киста яичников может считаться распространенным заболеванием, так как она появляется примерно у 30 % пациенток с регулярным менструальным циклом и у 50% с нерегулярным. Стоит заметить, что при наступлении климакса вероятность появления кисты яичников заметно меньше – примерно 6%.
- Сексуальные расстройства отвращенияОтвращение к половой жизни – это расстройство определяется как постоянное или.
- Аргироз или синяя кожаАргироз — это стойкое голубовато-серое окрашивание кожи, обусловленное отложением в.
- Онемение рук – опасно или нет?Постоянно зябнущие пальцы, частое чувство онемения в кистях рук, особенно.
- Герпес: что такое и как не заразитьсяГерпес — это инфекция, вызываемая двумя видами вирусов. Она проявляется.
Врач с 36 летним стажем работы. Медицинский блогер Левио Меши. Постоянный обзор животрепещущих тем по психиатрии, психотерапии, зависимостям. Хирургии, онкологии и терапии. Беседы с ведущими врачами. Обзоры клиник и их врачей. Полезные материалы по самолечению и решению проблем со здоровьем. Посмотреть все записи автора Левио Меши
Воспаление яичника одна из самых распространенных проблем в гинекологии. Основные ее симптомы — это болевые ощущения внизу живота и повышение температуры тела.
Предотвратить опасные последствия можно только благодаря ранней диагностике и современному лечению. Именно о симптоматике воспаления яичников и придатков пойдет речь дальше.
- Расположение
- Общие признаки
- Боли в нижней части живота
- Повышенная температура
- Нарушения ЖКТ
- Выделения патологического характера
- Сбои в цикле
- Гормональный дисбаланс
- Бесплодие
- Напряжение мышц брюшины
- Признаки при различных формах воспаления
- Лечение
Расположение
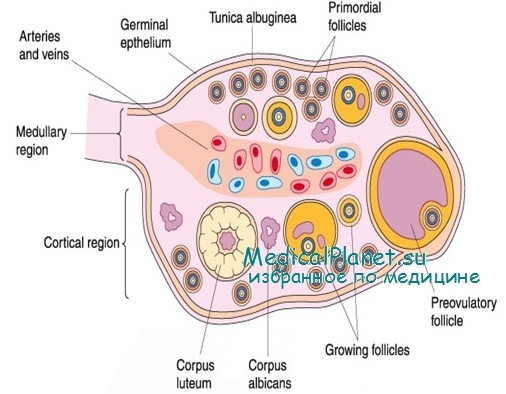
Если судить о внешнем виде, то яичник сопоставим с косточкой персика, длина которой не превышает 4 сантиметра и 2,5 сантиметра в ширину. При этом толщина парного органа составляет 1—1,5 см.
Внешний слой отлично защищен белочной оболочкой. Она имеет соответствующие свойства, поэтому внутрь яичника не проникают патогенны. Благодаря данной оболочке воспалительные процессы развиваются реже, чем в фаллопиевых трубах и самой матке.
Следующим слоем является корковый. На его поверхности постоянно пребывают несколько фолликулов, неравнозначных по степени зрелости. Эти капсулы похожи на пузырьки, заполненные жидкостью, в них и должна расти полноценная яйцеклетка. Когда этот процесс завершается, происходит овуляция. Как следствие, стенка фолликула разрушается, а яйцеклетка готова встретиться со сперматозоидами с целью оплодотворения. Если зачатие не произошло, она погибает, а в обратном случае — начинает движение по трубам, чтобы закрепиться в матке.
Что касается самих яичников, то они отвечают за формирование ключевых женских гормонов — прогестерона и эстрогена. Благодаря этим гормонам осуществляется репродуктивная функция.
Часто воспаление называют простудой яичников. Если организм переохладился, то патогенным микроорганизмам намного легче попасть в мочеполовую систему.
При наличии очага инфекции развивается воспаление яичников. В большинстве случаев источников заражения служит сальник или фаллопиева труба.
Общие признаки
Сама по себе симптоматика того, что женщина застудила яичники, является довольно разнообразной, однако принципы — неспецифичны, поскольку их можно перепутать с другими заболеваниями. Под воздействием недуга изменяется структура самого органа.
Такие ощущения свидетельствуют о наличии острого воспаления, как яичников, так и маточных труб. Возникает дискомфорт в правом или левом боку потому, что орган увеличивается в размере из-за отечности и действия биологически активных организмов.
Болевое ощущение носит преимущество тянущий и ноющий характер. Интенсивность увеличивается, если задействуется висцеральная брюшина.
Что касается продолжительности боли, то она варьируется, исходя из вида воспаления и лечения, если оно осуществляется. Иногда дискомфорт может наблюдаться до четырех недель.
Такая реакция женского организма является неспецифической. Возникает она в основном как ответ на попадание внутрь внешнего белка. Лихорадочное состояние появляется, поскольку формируются условия, неблагоприятные для патогенных агентов, но они становятся оптимальными для поддержания работы иммунитета в целом.
Повышение температуры обуславливается действием биологически активных веществ, например, фрагментов провокаторов, пирогеннов.
Выделяют следующие стадии развития лихорадочного состояния:
- повышение температуры. Скорость увеличения показателей зависит от свойств вируса-провокатора. Женщина начинает чувствовать озноб, указывающий на активацию сберегающих тепло механизмов;
- стадия плато. Чувство озноба здесь исчезает, поэтому температурные показатели стабилизируется. Максимальная цифра может быть 39 градусов, но она иногда превышается, если развиваются осложнения;
- снижение температуры. Это происходит как резко, так и постепенно. Влияние оказывают препараты, принимаемые в ходе лечения.
Воспалительные процессы нередко затрагивают ЖКТ. Иногда возникают такие симптомы:
- тошнота и частые позывы на рвоту. Все это происходит рефлекторно, поскольку присутствует ответ на болевую стимуляцию. Также организм таким образом реагирует на повышение температуры;
- диарея. Этот признак свидетельствует об интоксикации организма, когда раздражается кишечник;
- дефекация. Она возникает из-за того что воспалительный очаг затрагивает прямую кишку.
Эти признаки чаще всего появляются в единичном случае.
Нормальная секреция предполагает небольшое число жидкости без запаха прозрачного цвета. При этом женщина не должна жаловаться на неприятные ощущения.
Очаги воспаления проявляются патологическими влагалищными выделениями. Они говорят о наличии инфекции и о борьбе с ней организма.
Существуют такие варианты секреции:
- серозная. Наблюдается в результате поражения шейки матки и органа в целом;
- гнойная. Это специфический признак, говорящий о том, что возбудители имеют бактериальное происхождение;
- кровянистая. Имеется воспалительная реакция. Выделения являются необильными, скудными, обладают темным цветом, сопровождаются дискомфортом в нижней части живота.
В норме менструальный цикл должен быть регулярным, иногда допускаются небольшие отклонения. Приход месячных без перебоев свидетельствует о том, что производство всех гормонов сбалансировано, а организм готов к потенциальному зачатию малыша.
Основу менструального цикла составляет обновление оболочки маточной слизистой и формирование яйцеклетки.
Процесс включает в себя две фазы, каждая из которых отвечает за выработку определенных гормонов. Цикл повторяется заново, если яйцеклетка не была оплодотворена, и приостанавливается в обратном случае на время беременности и грудного вскармливания.
Причины нарушения цикла:
- гормональный дисбаланс;
- повреждение маточной оболочки;
- отсутствие овуляции;
- сбои в регенерации эндометрия.
Иногда наблюдаются обильные или скудные выделения во время месячных, сильные болевые ощущения с локализацией в животе, повышенная длительность секреции.
Этот вид патологии встречается не часто, но такой исход событий имеет место быть.
Стоит говорить о нем, поскольку осуществляются функциональные и структурные перестроения органа.
Как результат снижается выработка эстрогена и прогестерона.
Известно, что гормоны отвечают за регуляцию ключевых физиологических процессов. При их нехватке или чрезмерном количестве возникают такие последствия:
- поражение ЦНС;
- депрессия;
- сердечные заболевания;
- повышение АД;
- нарушение обмена веществ.
Этот фактор является самым частным, если говорить о последствиях патологии. Невозможность зачать малыша обусловлена нарушением продукции клеток и расстройствами гормонального фона.
Очень часто бесплодие появляется на фоне повреждения фаллопиевых труб, именно данный фактор и сопровождает оофорит. Из-за воспаления трубы сужаются и изменяются, провоцируя частичную или полную непроходимость.
Дискомфорт возникает на фоне того, что воспалительный процесс затрагивает переднюю стенку брюшины. Сокращение мышц появляется рефлекторно. Это своеобразный ответ на болевой синдром, возникающий из очага поражения.
Мышечное напряжение уменьшает раздражение и натяжение области, а это облегчает боль.
Существуют и такие признаки осложненного протекания патологии:
- локализация болевых ощущений в правом подреберье и верхней части живота. Такое состояние характеризуется повышением температуры, нарушением нормального функционирования печени, желтым цветом на кожных покровах;
- со стороны поражения опухает живот. Этот признак может определяться на фоне пальпации или визуально.
Эти состояния считаются потенциально опасными, поэтому нужно прибегнуть к оперативному вмешательству с целью минимизации опасных последствий.
Признаки при различных формах воспаления
Существуют три формы воспаления яичников, а именно острая, подострая и хроническая. Признаки могут быть схожими, но их степень выраженности является разной.
Острое воспаление имеет ярко выраженную симптоматику. Как правило, именно на этой стадии пациентка решается обратиться к специалисту, чтобы тот назначил соответствующее лечение.
Симптоматика здесь следующая:
- боли внизу живота. Локализация может быть как с одной, так и с обеих сторон. Иногда распространение дискомфорта затрагивает паховую область;
- головная боль, ломота в мышцах и суставах;
- озноб, сопровождающийся повышением температуры;
- болезненное и частое мочеиспускание;
- нарушение обмена веществ;
- кровяные выделения не в дни предполагаемых месячных;
- болезненность во время интимного контакта;
- постоянная смена эмоционального состояния.
Зачастую использовать пальпацию при диагностике нельзя, поскольку фиксируется болезненность и отечность.
Подострое воспаление в основном встречается у тех, кто страдает от туберкулеза. Признаки заболевания сходи с вышеназванными, но определить их гораздо труднее.
Хроническое воспаление возникает, если пациентка не обращается к врачу или же назначенное лечение не доводится до конца. Иногда болезнь обостряется, но состояние сменяется периодами временного улучшения.
Рецидивы не происходят, если женщина жалуется только на патологическую секрецию или сбой менструального цикла. Такая же симптоматика наблюдается, например, при гонорее. Однако со временем образуются спайки, а стенки фаллопиевых труб утолщаются.
Полезное видео по теме:
Лечение
Та или иная тактика лечения женщины, которая застудила придатки, должна основываться на форме заболевания и типе инфекции, которая его спровоцировала.
Когда речь идет об острой форме, то женщина помещается в стационар для постоянного пребывания в постели под контролем медицинских работников.
Ей ставятся холодные компрессы в нижнюю часть живота. Кроме того принято использовать жаропонижающие, обезболивающие и антибактериальные средства. Также, исходя из индивидуальной клинической картины, назначаются антибиотики.
Подострая форма воспаление предполагает кварцевое облучение пораженного участка. Если идет речь о хроническом типе, то используются медикаменты, лечебные ванны и элементы физиотерапии:
- электрофорез;
- лечение пиявками;
- гинекологический массаж;
- ИК, лазеротерапия;
- магнитотерапия.
Если возбудителем патологии выступила инфекция, передающаяся половым путем, то лечение должны пройти оба партнера.
Симптоматика воспалительного процесса, протекающего в яичниках и придатках, может быть разной. Прежде всего, признаки дают о себе знать в зависимости от той или иной формы запущенности недуга. Важно прислушиваться к собственному организму и замечать ранние симптомы, чтобы была возможность вовремя диагностировать заболевание и начать его лечение.
Последствия заболевания
К сожалению, но бесплодие, это последствия нарушения функционирования органа. Для лечения бесплодия можно прибегнуть к двум способам, это оперативное вмешательство либо медикаментозные средства. Во время лечения с помощью лекарств, прибегают к гормональным препаратам. Они способны дать толчок, для правильного функционирования яичников. В некоторых случаях могут помочь и оральные контрацептивы. А в случае когда медикаментозное лечение не приносит желаемого результата, встаёт вопрос о проведении хирургического вмешательства. После проведения операции, до девяноста процентов женщин, могут забеременеть.
Дисфункция яичников лечение
Для начала проводятся ультразвуковые исследования: УЗИ щитовидной железы, УЗИ надпочечников. Осуществляется ряд мероприятий:
- анализы на выявление изменений в крови, в моче;
- проверить уровень гормонов: лютеинизирующий, фолликулостимулирующий, пролактин;
- бакпосев секрета влагалища на флору;
- ПЦР-диагностика;
- микроскопия;
- гистероскопия;
- рентгенографическое исследование черепа;
- МРТ – магнитно-резонансная томография;
- ЭЭГ головного мозга – электроэнцефалограмма;
- КТ головного мозга – компьютерная томография;
- диагностическое выскабливание слизистой оболочки полости матки для получения картины ее состояния;
- биопсия для гистологического обследования патологического участка.
Как лечить дисфункцию яичников амбулаторно? Задача доктора – восстановить все существующие гормональные расстройства, вылечить другие патологические процессы в органах малого таза. Огромную роль в выздоровлении играет устранение причины недуга, нормализация образа жизни. Лечение подразумевает комплексный подход, не обходится без иглотерапии, массажа и т.д. Диетологи советуют женщинам раздельное питание.
Некоторые пациентки нуждаются в коррекции неотложных состояний – остановке кровотечений. Лечиться таким женщинам нужно стационарно под наблюдением медицинского персонала. В этом случае помогает гемостатическая терапия, по решению специалиста используется препарат Дюфастон. Женщинам детородного возраста назначаются средства для активации овуляции. Если лечение дисфункции яичников было подобрано правильно, тогда скоро возникает восстановление цикла и женские органы начинают нормально работать.
Яичники восстановились
Угасание функции яичников – это процесс, при котором перестают вырабатываться яйцеклетки. Угасание функционирования придатков после 40 лет происходит естественным путем и связано с приходом менопаузы.
Если выработка яйцеклеток прекращается у молодых женщин (до 40 лет), это говорит о патологическом процессе придатков.
Процесс созревания фолликула и выход яйцеклетки
Нарушение функции яичников происходит из-за гормональных патологий, заболеваний щитовидной железы, иммунных проблем (при которых иммунные клетки вырабатывают антитела к собственным тканям). Также причиной заболевания являются ранее хирургические вмешательства, лучевая и химиотерапия. В редких случаях процесс обусловлен генетически, т. е. играет роль наследственный фактор.
Симптоматически патология схожа с обычной менопаузой. Пропадают менструации. Так как фолликулы не образуются, то и овуляции не наблюдается. При этом месячные могут как отсутствовать вовсе, так и быть нерегулярными и редкими. Появляются приливы жара, усиленное сердцебиение, потливость, скачки артериального давления, снижение полового влечения.
Нервная система также претерпевает некоторые изменения: появляется подавленность, раздражительность, перепады настроения.
Для постановки диагноза проводятся следующие исследования:
- Сдается кровь на определение количества и соотношения гормонов.
- Ультразвуковое исследование органов малого таза для определения размера яичников, числа фолликулов, желтого тела (чтобы понять, протекает ли овуляция).
- Изучается периодичность месячных и сопутствующая симптоматика.
Современная медицина располагает различными методиками, которые помогают повернуть вспять процесс угасания функции яичников. Они включают как традиционные, так и нетрадиционные методы.
Основное направление в лечении данной патологии занимает лекарственная терапия. Это пероральные контрацептивы, содержащие женские половые гормоны. Принимать их начинают в первый день цикла и заканчивают на 21-й. Затем делают перерыв на 7 дней, в течение которого приходят месячные.
При преждевременном климаксе прием гормональных препаратов долгий, не менее года. Так как часто заболевание рецидивирует, в первые месяцы после окончания лечения необходимо приступить к зачатию ребенка, если женщина желает забеременеть.
Только правильное питание не может полностью устранить заболевание, однако может поспособствовать скорейшему восстановлению нарушенных функций половых желез. Для этого необходимо употреблять в пищу продукты, богатые витаминами А, Е, С, В:
- оливковое и льняное масло;
- орехи, семечки, пророщенные семена пшеницы;
- бобовые;
- достаточное количество овощей и фруктов;
- яйца, молоко;
- жирные сорта рыбы.
Занятия спортом помогают восстановить нарушенное кровообращение в органах малого таза. Полезны для женщин умеренные силовые упражнения, направленные на укрепление мышечного скелета, а также кардиотренировки – бег и плавание.
В домашних условиях можно существенно повысить работу яичников. Для этого применяют различные травы в виде отваров. Наиболее эффективные:
Возможное лечение заболевания
Чтоб лечение заболевания дало положительный результат, необходимо придерживаться следующего:
- если вы предполагаете, что орган не хочет работать, тогда обратитесь к врачу, это может быть гинеколог или эндокринолог. Выслушав ваши жалобы и проведя осмотр, он назначит дополнительное обследование. Если вы ранее уже обращались к докторам и проводили обследование, скажите об это врачу. Если все результаты сохранились, их необходимо предоставить;
- необходимо узнать количество гормонов в крови, для этого сдайте кровь на анализ. Помимо этого, могут быть назначены и дополнительные исследования и анализы;
- настаивайте на выяснении общего состояния органа. Для этого просто необходимо сделать УЗИ (ультразвуковое исследование) и провести осмотр с помощью гинекологического зеркала. В большинстве случаев на этом органе обнаруживают множественные кисты, которые и мешают работе органа;
- если причину заболевания можно убрать с помощью медикаментозных средств (гормональных препаратов), то врач назначает именно их. Около половины пациентов вылечиваются таким способом. Во время приёма препаратов, должна соблюдаться дозировка и необходимая регулярность приёма;

если медикаментозные препараты не помогают, можно прибегнуть к оперативному вмешательству. Операция проводится без разреза, а методом лапароскопии. Это означает, что через прокол в животе работу проводят микро инструментами. Во время операции происходит удаление изменённой части органа. Почти в восьмидесяти процентах случаев, операции успешны. Однако через время орган может снова вернуться в прежнее состояние.
Кроме описанного выше, можно использовать, физические упражнения. Они помогут снизить уровень инсулина в крови также упражнения сбалансируют гормоны и избавят организм от лишней глюкозы. А вот физические упражнения в избытке, повысят уровень тестостерона, и симптомы могут только ухудшиться.
Для улучшения работы яичников (особенно у женщины после 40 лет) необходимо, для начала, установить причину, которая спровоцировала сбой. Среди самых известных факторов, стоит отметить следующие:
- наличие процессов или инфекционного поражения в системе репродукции (в матке, придатках);
- дисфункция эндокринной системы;
- продолжительный стресс, перегрузки, нервные истощения;
- прерванная беременность (выкидыш, аборт);
- неправильное применение контрацептивов;
- если в матке неправильно расположена спираль;
- применение лекарств, особенно бесконтрольное;
- произведенное ранее оперативное вмешательство на половых органах.
Эти причины способны привести к такой патологии, как анорексия яичника. Если придатки плохо работают или вовсе перестают функционировать, необходимо принимать безотлагательные меры.
Эндометриоидные и опухолевые разновидности кист яичников

Кисты яичников в большинстве случаев — это заполненные жидкостью наросты. Они бывают функциональными (не злокачественными), опухолевыми (доброкачественными или злокачественными) или эндометриоидными (также их называют шоколадными). Последние злокачественными бывают очень редко.
Прежде чем приступать к лечению врач должен учесть размер и внешний вид кисты (УЗИ-обследование), возраст пациента, наличие или отсутствия симптомов, а также факторы риска. Если киста обнаруживается у женщины репродуктивного возраста, чаще она функционального типа. Эндометриоидные образования — второй по распространенности тип. Опухолевые кисты в этой возрастной группе распространены меньше прочих. Риск для жизни женщины, связанный с развитием рака яичников, менее 2%.
- Наиболее распространены у женщин репродуктивного возраста.
- Подразделяются на 3 подвида: фолликулярная, жёлтого тела и тека-лютеиновая.
- Вызваны они бывают колебаниями гормонов на протяжении менструального цикла.
- Обычно регресс происходит спонтанно.
- Размер редко больше 10 см.
- Может лопнуть и причинить боль или внутрибрюшное кровотечение, что требует хирургического вмешательства (цистэктомии).
- Присутствует у 60% женщин с эндометриозом.
- Всего у 1% женщин с этим заболеванием кисты только в яичниках.
- Они приводят к бесплодию и вызывают сильную боль.
- Лучшее лечение, рекомендуемое для улучшения фертильности, облегчения боли, а также сведению к минимуму рецидивов — цистэктомия (удаление кисты). Эта операция выполняется в клиниках с использованием минимально инвазивных методов (лапароскопически).
- Больше распространенны неопластические кисты, являющиеся зрелыми кистозными тератомами (дермоидные). Они доброкачественные.
- Вероятность появления злокачественных кист яичников у женщин увеличивается с возрастом. Самый высокий риск развития рака яичников после менопаузы.
- Надежных скрининговых тестов для этого вида рака нет, но хорошее подспорье в диагностике — ультразвуковое исследование в сочетании с анализами крови.
- Большинство опухолевых кист лечатся хирургическим путем.
- Яичники с большими кистами могут подвергаться кручению вокруг их основания, что приводит к остановке кровотока, боли и опасному состоянию. Требуется срочная операция.
- Не проходящие или растущие в течение периода наблюдения удаляются хирургически. Размеры кист колеблются от нескольких миллиметров до более чем 30 см. Образования более 8 см, независимо от внешнего вида, подлежат удалению.
Методы, воздействующие на шейку матки
Простагландины — гормоны, обладающие выраженным влиянием на репродуктивную функцию. В небольших количествах они содержатся практически во всех тканях организма, но больше всего их в семенной жидкости и околоплодных водах. Простагландины способны стимулировать гладкую мускулатуру, в том числе фаллопиевы трубы, матку и ее шейку. Препараты этой группы, как и окситоцин, вводятся по-разному. Однако пути введения, приводящие к системному влиянию этих препаратов (в виде таблеток, растворов для внутривенного введения), не очень распространены. Это объясняется тем, что, стимулируя матку примерно с тем же эффектом, что и окситоцин, они приводят к большему числу побочных явлений (тошнота, рвота, понос, лихорадка, чрезмерная стимуляция сокращений матки и т.п.) и, к тому же, дороже стоят. Поэтому простагландины чаще употребляются не для стимуляции в процессе родов, а для искусственного прерывания беременности на ранних сроках, искусственного вызывания родов при почти доношенной или доношенной беременности.
В настоящее время достаточно широко используется метод введения вязкого геля или свечей, содержащих простагландины, во влагалище или канал шейки матки. При этом способе введения побочные эффекты минимальны, а влияние на раскрытие шейки матки значительно
Важно также и то, что при местном введении этого стимулятора родов не ограничиваются движения женщины
Конечно, средств, усиливающих родовую деятельность, немало. Многие из них очень редко применяют во время родов, но используют как средство борьбы с послеродовыми кровотечениями, которые происходят из-за недостаточного сокращения матки (ее гипотонии). Среди них растительные препараты (спорыньи, барбариса обыкновенного, крапивы, травы пастушьей сумки, сферофизина и т.п.). Некоторые средства в последние годы сдали свои позиции. Это относится, например, к искусственно синтезированным гормонам эстрогенам, эффективность которых уступает окситоцину. Есть методы, которые оказывают влияние на течение родов, но требуют дополнительных исследований, например акупунктура.
К сожалению, способа, который бы по всем своим параметрам устраивал и акушеров и их пациенток, пока не существует, как не существует двух похожих рожениц. Поэтому выбор метода родостимуляции остается за врачом, который принимает решение, учитывая условия течения беременности, родов и индивидуальные особенности женщины.
Дисфункция яичников причины
Причины дисфункции яичников у женщин бывают внешними, а также внутренними:
- патологии гипофиза;
- соматические болезни;
- уменьшение работоспособности головного мозга;
- болезни мочеполовой сферы;
- недостаточность выработки гормонов щитовидной железы или гиперфункция;
- внешние факторы – стрессы, вредные привычки, плохой сон, истощение организма.
Патология приводит к тому, что овулярная система перестает функционировать, что проявляется неспособностью зачать ребенка. Состояние в данный период жизни пациентки угрожает серьезными последствиями для здоровья, вплоть до развития злокачественных процессов. Дисфункция яичников репродуктивного периода возникает даже у подростков. Гипофиз, гипоталамус перестают нормально работать. Характерны такие признаки, как отсутствие менструации или неправильный цикл.
В период предменопаузы синдром дает о себе знать обильными кровавыми выделениями, что обусловлено изменениями тканей эндометрия в матке. Причиной подобного явления могут быть опухолевые образования. Пациентки в возрасте менопаузы входят в группу риска по развитию аналогичных состояний. Если у женщины возникли кровавые выделения, нужно немедленно обратиться к доктору. Климактерическая дисфункция яичников не должна оставаться без медицинского внимания, иначе это приведет к печальным последствиям.
Как заставить работать яичники при климаксе
Всем известно, что при климаксе яичники перестраиваются на другой режим работы. Из-за особенностей организма менопауза у женщины может начаться и в раннем, не характерном для климакса, возрасте. Так как заставить работать яичники при климаксе? С чего следует начинать, что бы продлить функционирование данного органа?
Во первых следует привести в норму образ жизни. Начать надо с рациона питания, включить в него продукты, которые способствуют выработке гормона эстрогена. Это бобовые, а так же овощи богатые на витамин А и В. Ограничить употребление соленых, жирных, жаренных продуктов питания. Обеспечить физическую нагрузку в разумных пределах, и хороший отдых.
Во вторых не обойтись без приема эстрогеносодержащих гормональных препаратов таких как Эстрофем, Овестин, Фемостон, Диви гель и другие. Назначать самому себе данные препараты опасно! Бесконтрольное применение может привести к нежелательным последствиям и даже образованию опухоли.
В третьих можно попробовать применить препараты эстрогены на растительной основе. Например, Ременс, Мастодинон, Климадинон и др. Данная группа препаратов способна несколько замедлить климактерические процессы.
Так же возобновить работоспособность яичников при климаксе могут все те же народные средства.
Главное помните, что бережное отношение к себе и к своему здоровью, может предотвратить сбои в работе таких важных репродуктивных органов, как яичники.
А теперь посмотрим видео о том, как нормализовать гормональный фон и заставить яичники работать:
Самый популярный вариант
После приема препарата и начала цикла следует ждать предполагаемой даты овуляции и за сутки до нее сделать инъекцию ХГЧ, чтобы стимулировать созревший фолликул лопнуть и выпустить яйцеклетку.
Испытан новый способ разбудить спящие яичники
Читайте также:


